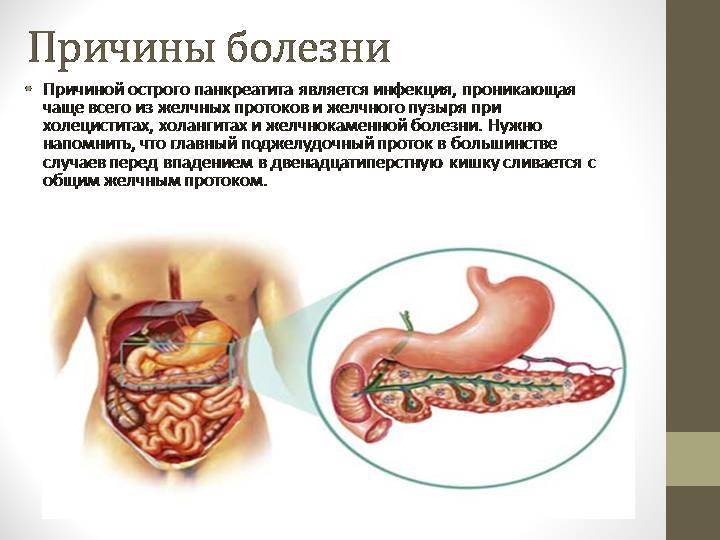
Основные виды заболеваний надпочечников
Гиперальдостеронизм
Гиперальдостеронизм – это патология, при которой корковое вещество надпочечников вырабатывает чрезмерное количество гормона альдостерона. Выделяют первичный гиперальдостеронизм, вызванный новообразованиями самих надпочечников, и вторичный, являющийся осложнением других заболеваний (таких как цирроз печени, хронический нефрит, сердечная недостаточность).
Симптомы гиперальдостеронизма:
- общая слабость;
- повышенная утомляемость;
- головные боли;
- жажда;
- полиурия (повышенное выделение мочи);
- гипокальциемия (снижение уровня кальция в крови);
- онемение и судороги.
Недостаточность коры надпочечников
Недостаточность коры надпочечников – состояние, характеризующееся пониженной секрецией гормонов коры надпочечников. Обычно развивается на фоне других заболеваний, часто сопровождается воспалением надпочечников.
Основные проявления:
- резкий упадок сил;
- ухудшение аппетита;
- потеря массы тела;
- гипотония (снижение артериального давления);
- функциональные нарушения кишечника;
- тошнота, рвота;
- гиперпигментация кожных покровов (избыточное отложение пигмента, вызывающее более интенсивную окраску некоторых участков кожи);
- никтурия (выделение большей части суточного объема мочи в ночное время);
- повышенное содержание сахара в крови.
Феохромоцитома
Феохромоцитома – это опухоль, развивающаяся, преимущественно из мозгового вещества надпочечников. Является гормонально-активной, то есть приводит к увеличению секреции гормонов катехоламинов.
Основным проявлением феохромоцитомы является высокое артериальное давление. На фоне повышения давления могут наблюдаться пульсирующая головная боль, бледность кожных покровов, усиленное потоотделение, тошнота, рвота, судороги. О заболевании также могут свидетельствовать приступы труднообъяснимого страха и некоторые другие симптомы.
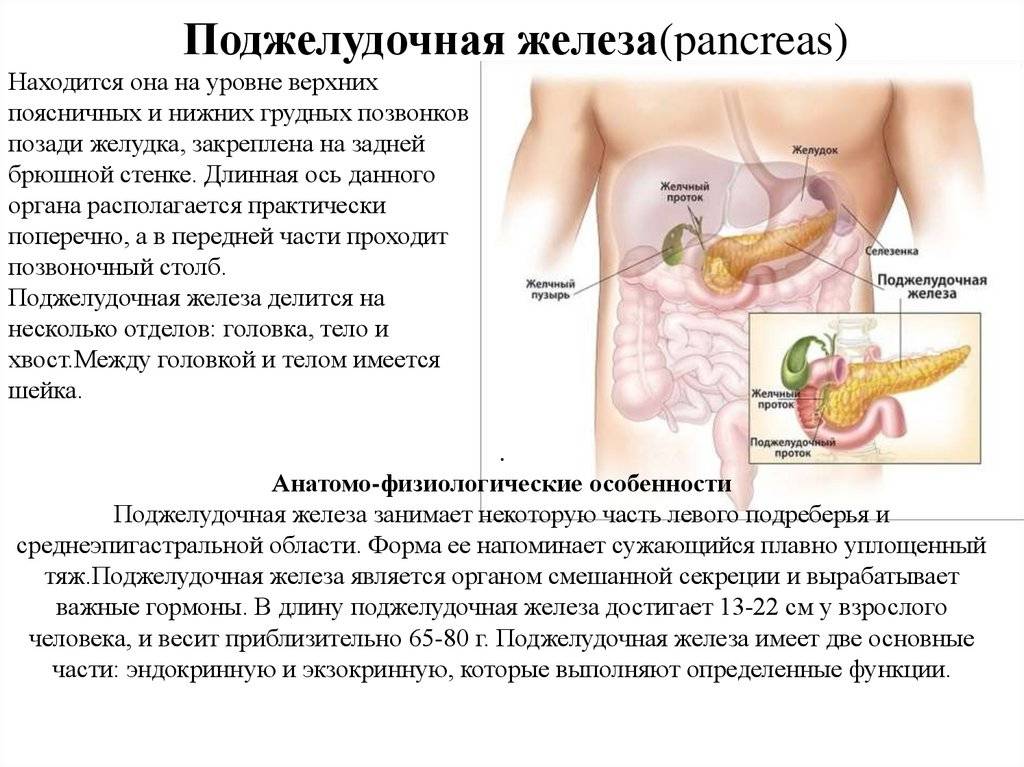
Функциональные исследования (углубленная диагностика)
Проверить работу ферментов поджелудочной железы можно с помощью следующих функциональных проб:
- секретин-панкреозиминовая — направлена на определение количества ферментов, которые выделяются в просвет 12-перстной кишки (выполняется в процессе эндоскопии);
- проба с йодолиполом — отражает активность липазы (фермента, который расщепляет жиры);
- проба с прозерином — подразумевает определение альфа-амилазы до и после нагрузки, что позволяет судить о степени структурных нарушений;
- глюкоамилаземическая — отражает функциональное состояние панкреаса.
Чтобы сделать диагностику максимально эффективной, стоит заручиться поддержкой опытного специалиста. При первых признаках панкреатических нарушений следует обратиться к гастроэнтерологу и в рекомендованной специалистом последовательности пройти обследование. Это позволит избежать лишних затрат времени и средств на ненужные диагностические процедуры или неинформативные анализы. Кроме того, объективно трактовать результаты сможет только врач. Попытки расшифровать их самостоятельно могут привести к неправильным выводам и промедлению с началом процесса лечения.
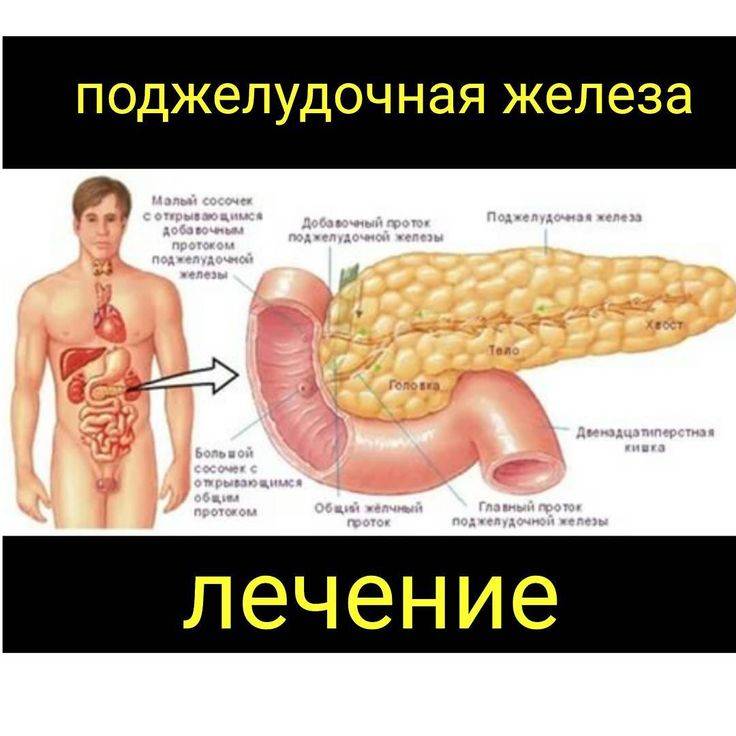
Осложненные формы
При отсутствии быстрой медицинской помощи острый панкреатит может дать множество осложнений, в том числе тяжелых, угрожающих жизни человека.
Вот почему при симптомах острого воспаления требуется быстрая госпитализация больного в хирургическое отделение или в отделение реанимации и интенсивной терапии.
Клиника «Медицина 24/7» осуществляет срочную транспортировку больных с немедленным оказанием первой медицинской помощи.
Осложненные формы острого панкреатита бывают связаны с двумя факторами — попаданием ферментов поджелудочной железы в кровь и присоединением инфекции.
Наиболее частые осложнения, при которых проводится хирургическое лечение — образование участков некроза тканей, скопление воспалительной жидкости (экссудата), гнойное воспаление (абсцесс), перитонит.
Жидкость может скапливаться как внутри самой поджелудочной железы, так и вокруг нее, образуя асцит — водянку.
- Полиорганная недостаточность.Из-за острого воспаления, попадания панкреатических ферментов в кровь и токсического воздействия развивается полиорганная недостаточность.
- Дыхательная недостаточность.На фоне острого воспаления поджелудочной железы возможно развитие синдрома, который называется «шоковым легким» — быстрое развитие экссудативного плеврита, дыхательной недостаточности, спадение легкого.
- Почечная, печеночная недостаточность.Эти осложнения развиваются из-за токсического воздействия ферментов, попавших в кровь.
- Сердечно-сосудистая недостаточность.Поражение сердца при остром панкреатите имеет общую причину с развитием почечной, печеночной недостаточности — токсическое действие ферментов, попавших в кровь.
- Перитонит.Одно из частых осложнений, которые дает острый панкреатит — воспаление брюшной полости, которое бывает гнойным (инфекционным) или асептическим (без инфекции).
- Расстройства психики.Токсическое воздействие панкреатических ферментов на мозг вызывает изменение психоэмоционального состояния вплоть до развития психоза.
- Сепсис.Развитие гнойного процесса на фоне острого панкреатита может вызвать заражение крови (сепсис), которое требует экстренных мер. В противном случае сепсис может привести к смерти.
- Абсцессы.Присоединение инфекции вызывает образование гнойников в брюшной полости.
- Парапанкреатит.Гнойное воспаление может распространиться на окружающие органы — сальник, забрюшинную клетчатку, брюшину, связки печени, 12-перстной кишки.
- Псевдокисты.Вокруг некротических очагов в поджелудочной железе могут образоваться капсулы из соединительной ткани — так возникают псевдокисты, наполненные жидкостью или гноем.
- Опухоли.Острое воспаление может спровоцировать перерождение клеток и развитие онкологического заболевания поджелудочной железы.
К основным причинам появления спондилеза относится:
- Перегрузки позвоночника;
- Ушибы и травмы позвоночника;
- Пожилой возраст;
- Нарушение обмена веществ, в результате которых происходит избыточное отложение известковых солей в организме;
- Мужской пол (чаще болеют мужчины);
- Искривление позвоночника
Деформирующий спондилез позвоночника бывает трех видов: поясничный, шейный и спондилез грудного отдела позвоночника, встречающийся намного реже.
В начале заболевания болевые симптомы спондилеза практически отсутствуют. Возникновение некоторой ограниченности в движениях может говорить о том, что спондилез уже перешел в хроническую стадию и продолжает прогрессировать. По мере развития болезни боли начинают усиливаться и беспокоят больного даже по ночам, в том числе и в неподвижном состоянии.
Наиболее распространенными считаются шейный и поясничный спондилезы.
К числу симптомов деформирующего спондилеза пояснично-крестцового отдела можно отнести:
- ощущение тяжести в нижней части спины;
- острую боль, которая возникает в сидячем положении при движении;
- боли в области поясницы при потягиваниях, разгибаниях, наклонах.
Классические симптомы деформирующего спондилеза шейного отдела позвоночника выглядят следующим образом:
- парестезии – «мурашки» по коже;
- слабость в руках, их дрожание;
- затрудненные и болезненные движения шеей;
- регулярные боли в затылке и в шее;
- ригидность мышц затылка;
- усиление болевых приступов в первой половине дня.
Аналогичные симптомы встречаются и при деформирующем спондилезе грудного отдела позвоночника, с той только разницей, что в этом случае болевые ощущения сосредотачиваются в загрудинной области, т.е. в середине спины.
Диагностика спондилеза
- Рентгенограмма позвоночника, позволяющая обнаружить уменьшение высоты дисков и патологические изменения в виде проявившихся остеофитов.
- Компьютерная томография, при помощи которой можно выявить стеноз позвоночного канала и определить его степень.
- Миелография – метод для определения распространенности и уровня эпидуральной компрессии.
- Магнитно-резонансная томография – пожалуй, самый информативный способ, позволяющий провести максимально точную диагностику.
Очень важно начать лечение деформирующего спондилеза позвоночника на ранних стадиях и тем самым предупредить его дальнейшее развитие. Самолечение чаще всего заканчивается плачевными результатами, поэтому самое главное – вовремя обратиться к квалифицированному остеопату, который поставит точный диагноз и назначит адекватное лечение
Главная задача при лечении спондилеза – устранить воспалительный процесс и избавить пациента от хронической боли.
Комплексное лечение спондилеза поясничного или шейного отдела позвоночника:
- Плазмотерапия
- Озонотерапия
- Массаж (в период ремиссии);
- Мануальная терапия;
- Физиотерапия;
- Регулярные физические упражнения по индивидуально подобранной схеме;
- Лечебная физкультура (в период ремиссии);
- Прием противовоспалительных и болеутоляющих препаратов;
- При сильных болях — миорелаксанты;
- Рефлексотерапия — метод влияния на активные точки, который отлично справляется со спондилезом и приостанавливает его прогрессирование.
Какие именно препараты можно и нужно принимать и какие процедуры посещать, может решить только специалист исходя из данных о локализации очага патологического процесса, степени его выраженности и отсутствии или наличии тех или иных заболеваний внутренних органов и позвоночника. Решение о возможности проведения терапии средствами нетрадиционной или традиционной народной (например, тибетской) медицины также должен принимать только врач. Как и во многих других случаях, самолечение и самоназначение себе процедур и лекарств не только не избавляет от заболевания, но и заставляет его прогрессировать еще быстрее.
В запущенных случаях остеохондроза и спондилеза позвоночника приходится прибегать к хирургическим методам лечения. Во время операции хирург удаляет патологические образования (остеофиты) и (если есть необходимость) соединяет межпозвоночные диски путем остеосинтеза. Лучший способ избежать хирургического вмешательства – обратиться к врачу при появлении первых симптомов!
Если Вы страдаете от деформирующего спондилеза поясничного отдела позвоночника и других его форм, не забывайте о том, что запущенные стадии болезни лечению поддаются с трудом. Не теряйте драгоценное время, – позвоните уже сейчас в «Ультраклинику», и наш консультант запишет Вас на прием к квалифицированному специалисту, который проведет диагностику, поставит точный диагноз и подберет эффективную схему лечения индивидуально для Вас.
Запись на бесплатный прием невролога по телефону: 318 53 53
С чем легко перепутать гастрит
По словам гастроэнтеролога Алексея Головенко, большинство симптомов, которые многие связывают с «гастритом», не имеют отношения ни к воспалению, ни к язве желудка, ни к опасной бактерии. Чувство тяжести в животе после еды, распирание «под ложечкой», тошнота или резкая слабость после жирной пищи чаще всего говорят о функциональной диспепсии — то есть нарушении процесса пищеварения. В первую очередь речь идет о нарушении моторики (двигательной активности) пищеварительных органов, которое может быть вызвано, например, стрессом. Для улучшения состояния обычно достаточно пропить прокинетики (например, домперидон или итоприд) — препараты, которые стимулируют моторику желудочно-кишечного тракта. Психотерапия и прием антидепрессантов также могут дать положительный результат, но они должны назначаться врачом.
Алексей Парамонов подчеркивает, что при любом дискомфорте в животе использовать классические обезболивающие небезопасно: большинство из них сами по себе могут привести к язве. Средство первой помощи при острой боли в желудке — это антацидные средства, нейтрализующие кислоту желудочного сока. Другой эффективный вариант — так называемые ингибиторы протонной помпы, они тоже снижают кислотность
Но посетить врача все равно нужно: важно понять причину недомоганий и пройти лечение. К примеру, беременные часто жалуются на так называемую рефлюксную болезнь или изжогу беременных, когда кислота из желудка попадает в пищевод
И если при гастрите или диспепсии соблюдать специальную диету не нужно (польза советских «столов» научно не доказана), то в этом случае рацион придется изменить. Такая диета не будет жесткой и уж точно не помешает развитию плода.
Если боль в верхней части живота, изжога, отрыжка, тошнота появились впервые и вам меньше сорока пяти лет, делать гастроскопию нет смысла: лечение диспепсии можно назначить, не заглядывая в желудок.
Согласно рекомендациям Американской коллегии гастроэнтерологов, гастроскопия актуальна тогда, когда есть вероятность обнаружить язву, метаплазию или опухоль. Симптомы таких состояний: дискомфорт при глотании, железодефицитная анемия, частая рвота, непреднамеренное снижение веса больше чем на 5 % за полгода. В противном случае достаточно выполнить дыхательный тест на хеликобактер и устранить бактерии, если они обнаружены. Только если после этого самочувствие не улучшилось, нужно пройти гастроскопию с биопсией — последняя обязательна для подтверждения гастрита и позволяет оценить риск развития рака желудка в будущем.
Если вам больше сорока пяти лет или у кого-то из близких родственников был рак желудка, то при первых «желудочных» жалобах врач назначит гастроскопию. Это обследование позволяет обнаружить не только гастрит, но и, например, воспаление пищевода (эзофагит) или язву. У малоприятной процедуры пока нет альтернативы, но, чтобы не мучиться, «глотая кишку», уже сейчас можно обследоваться под анестезией. Есть прогресс и в лечении язвенной болезни. Алексей Парамонов рассказывает, что еще двадцать лет назад справиться с ней можно было, удалив часть желудка. Теперь хирурги рекомендуют операцию только в экстренной ситуации, например при уже возникших осложнениях — а в остальных случаях поражённые участки желудка просто прижигают при помощи лазера или радиоволн.
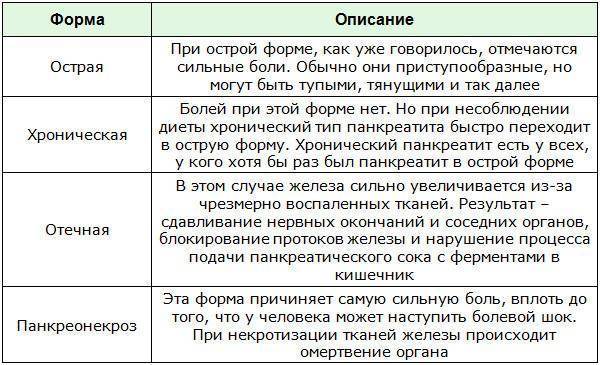
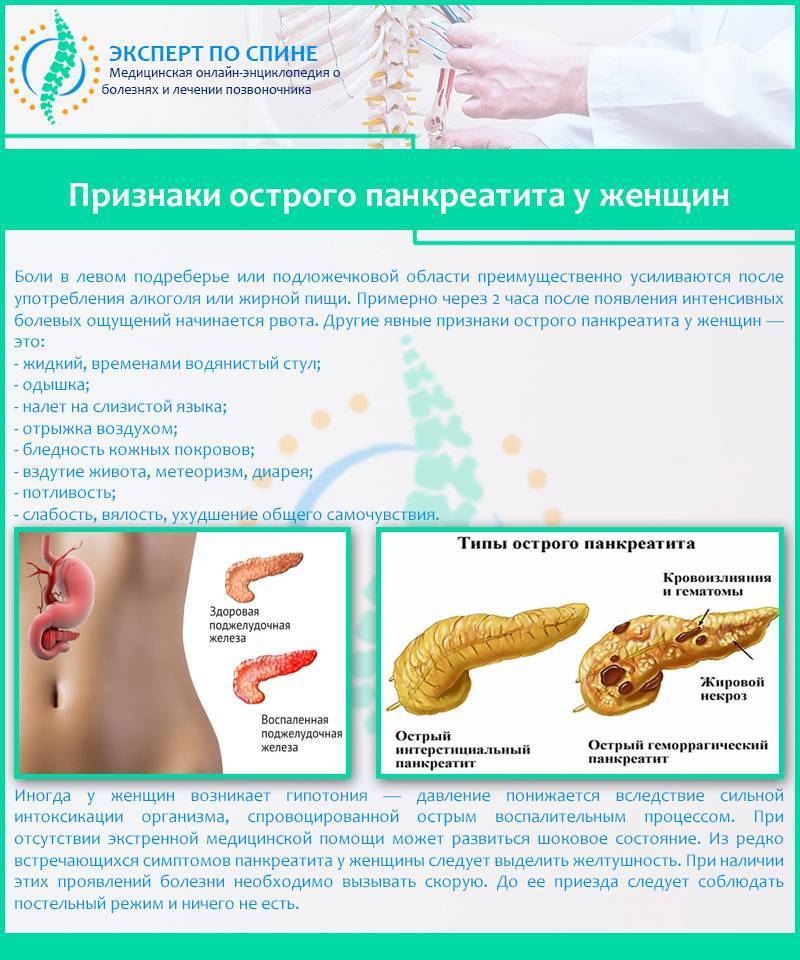
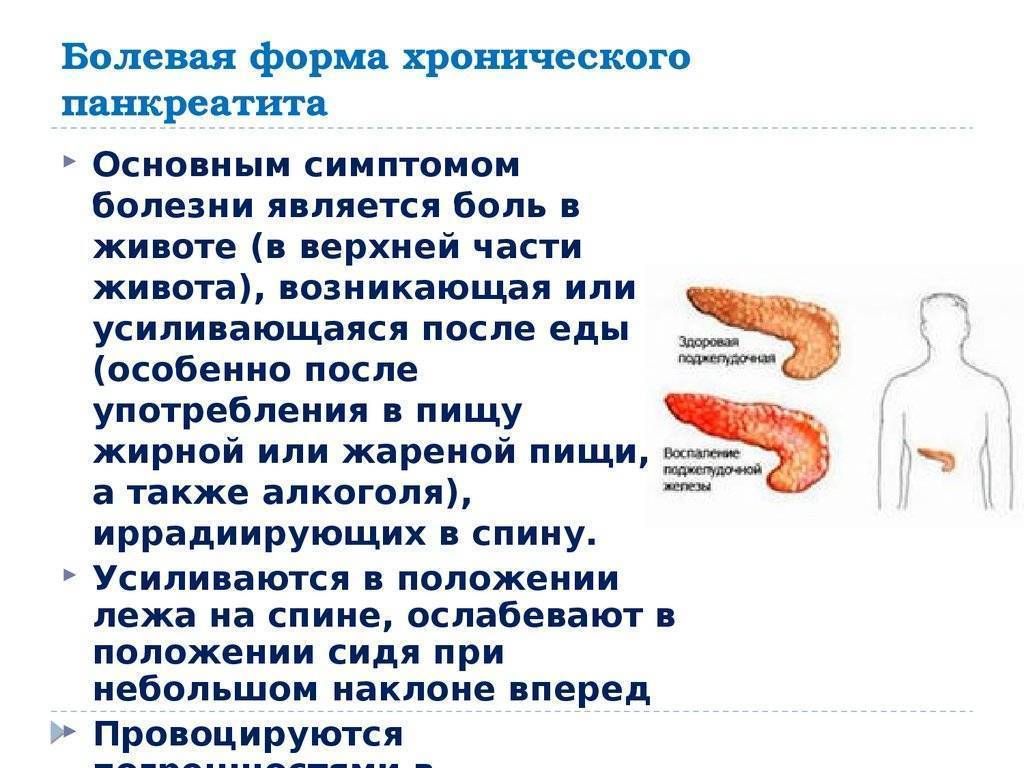
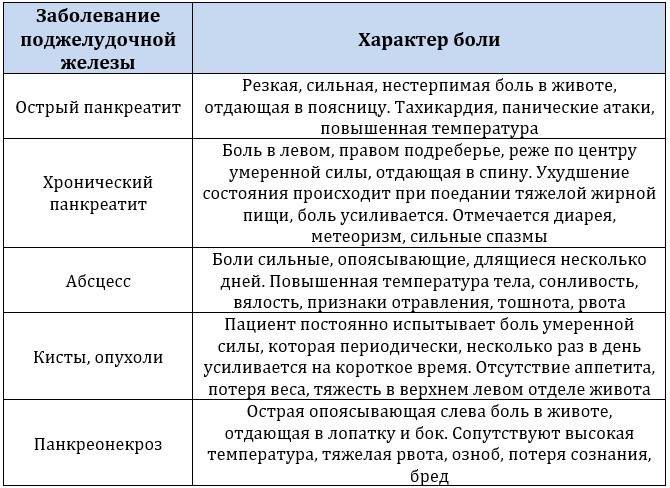
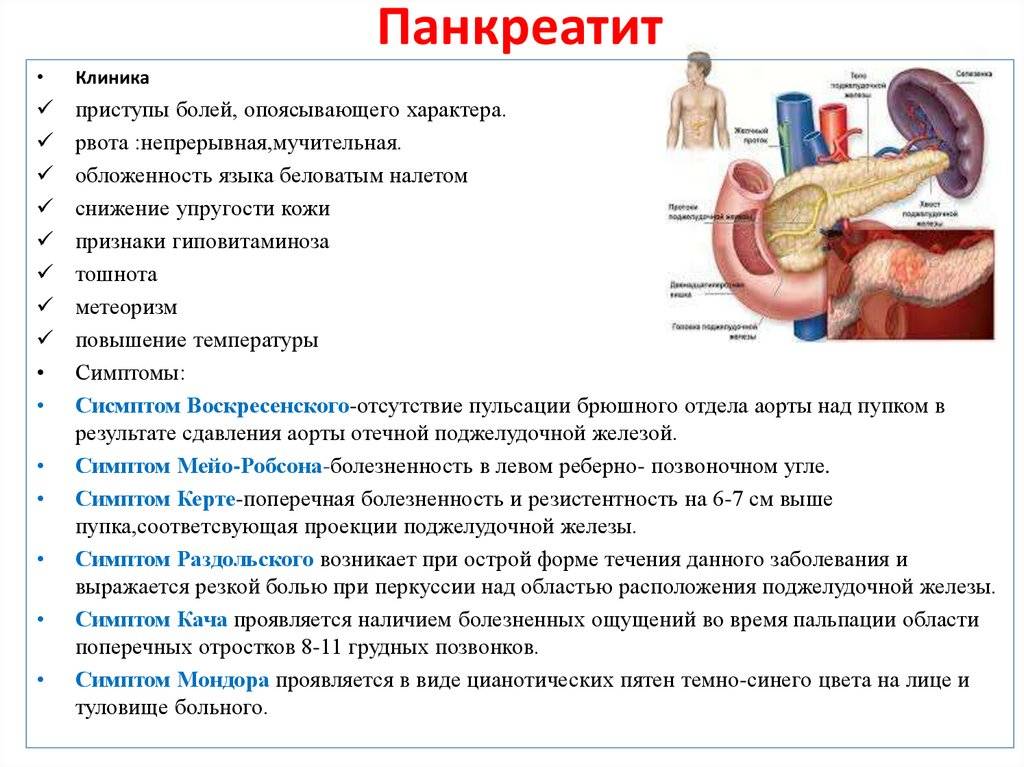
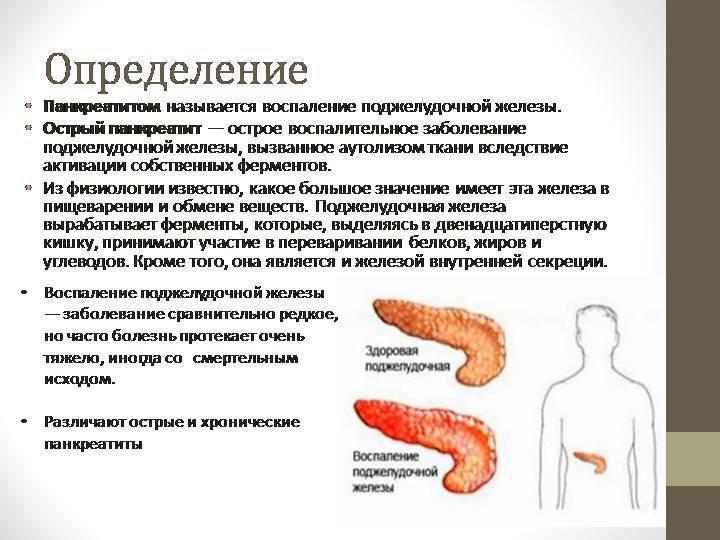
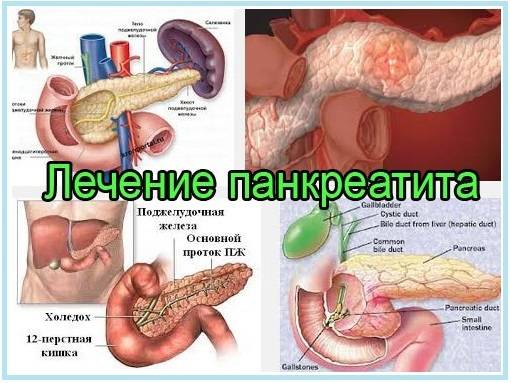
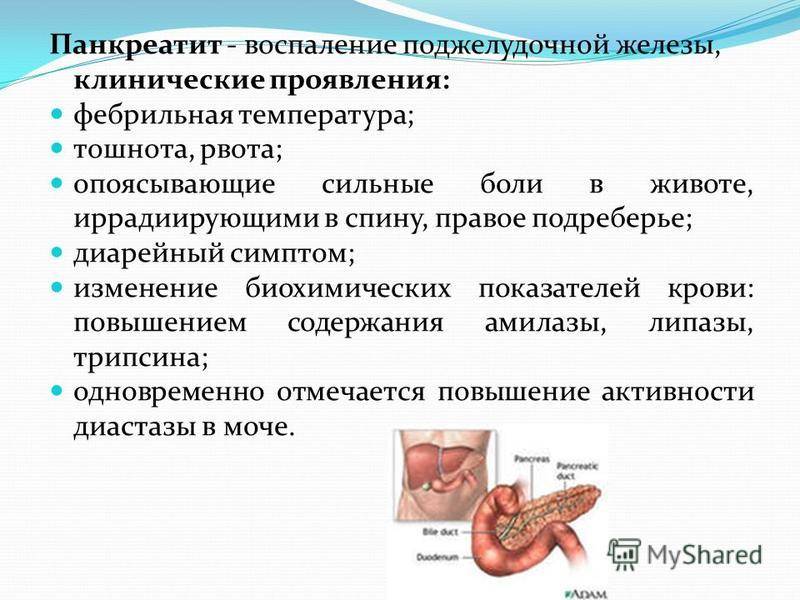
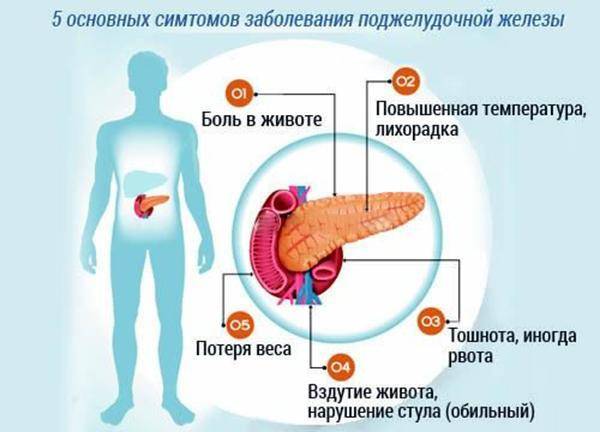
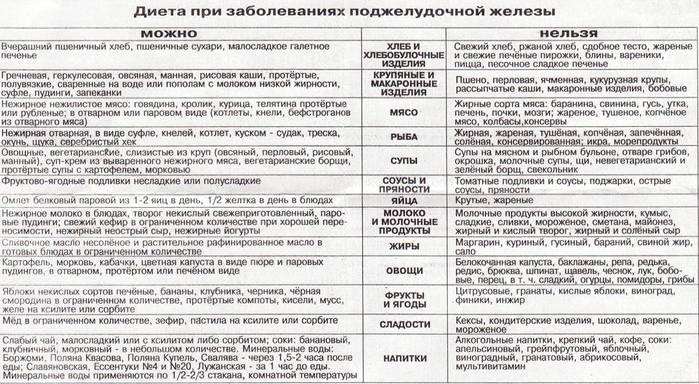
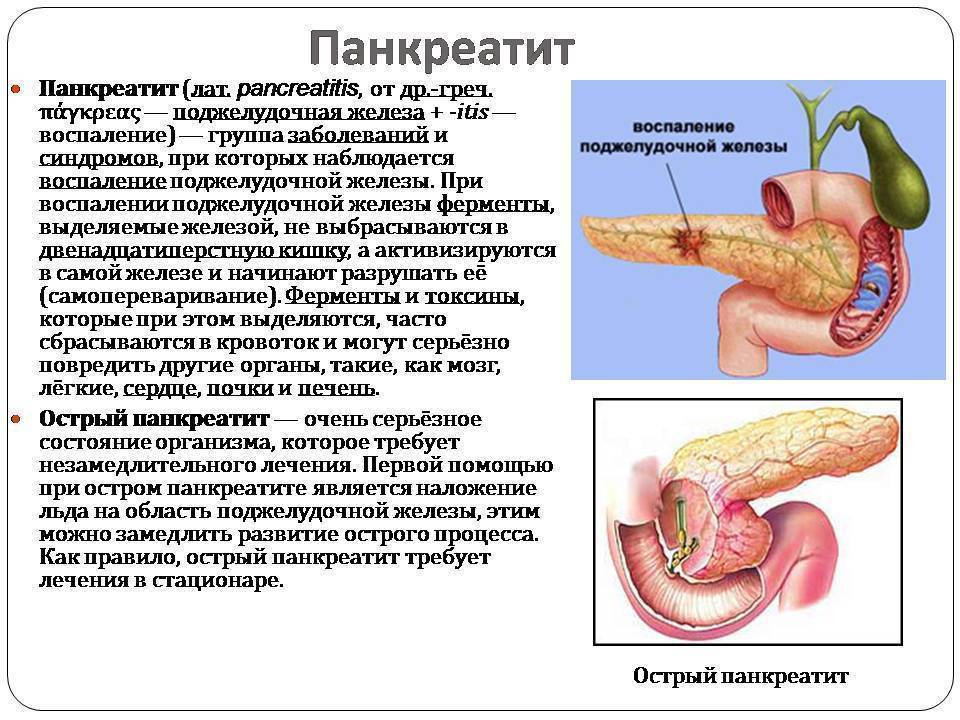
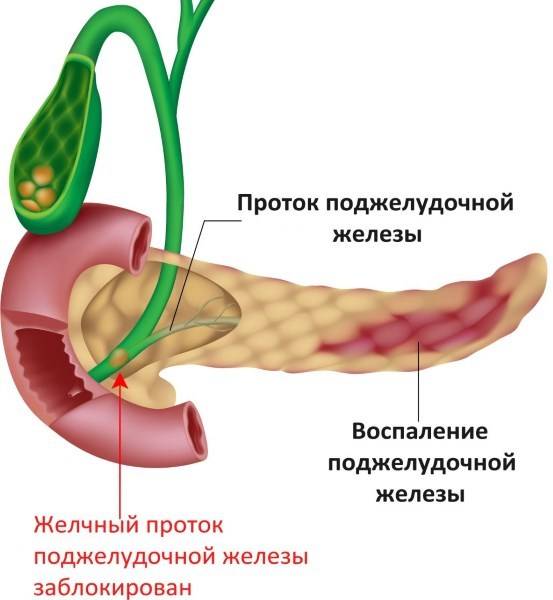
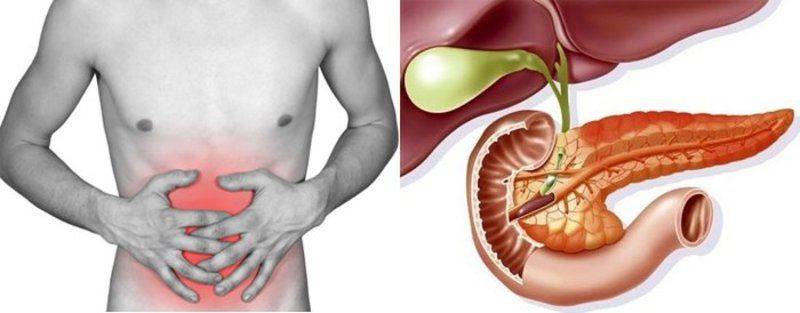
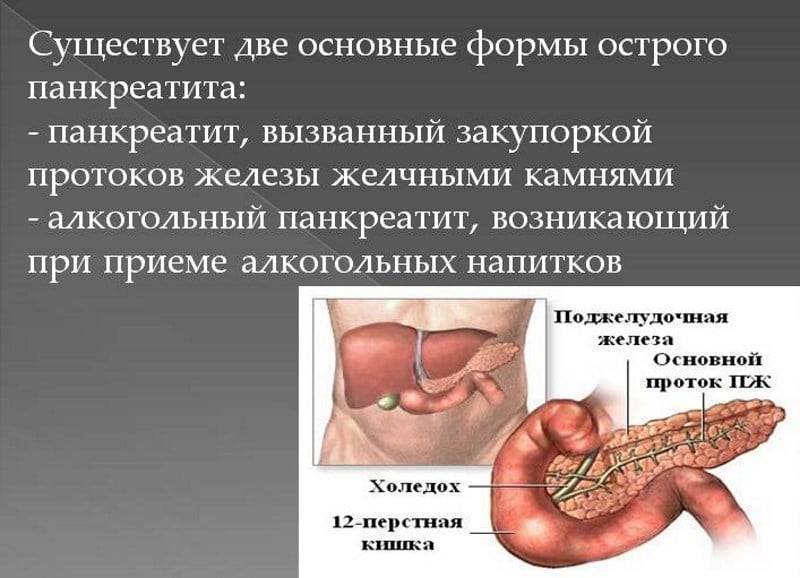
Симптомы хронического и острого панкреатита
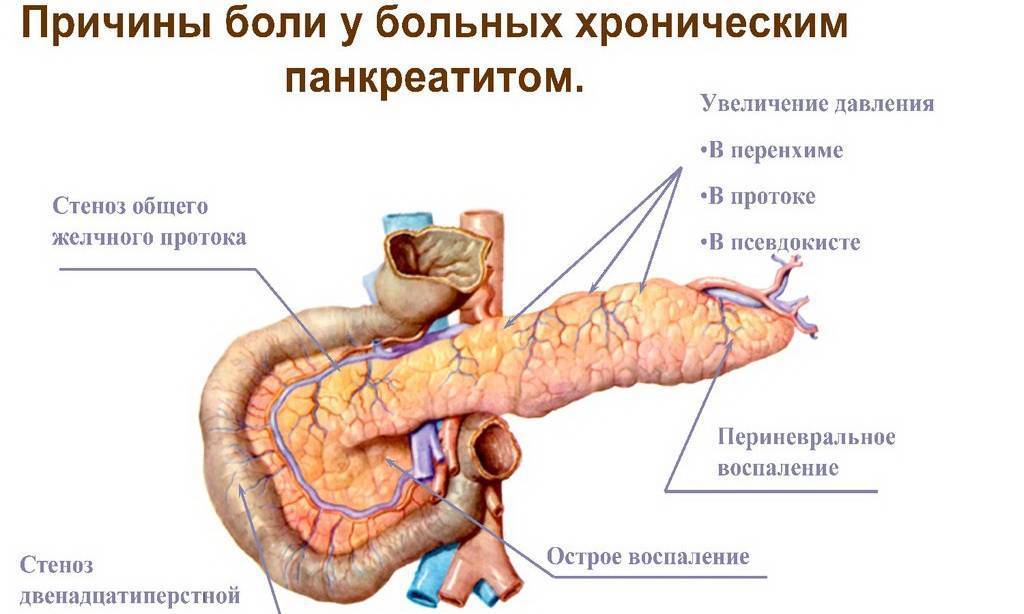
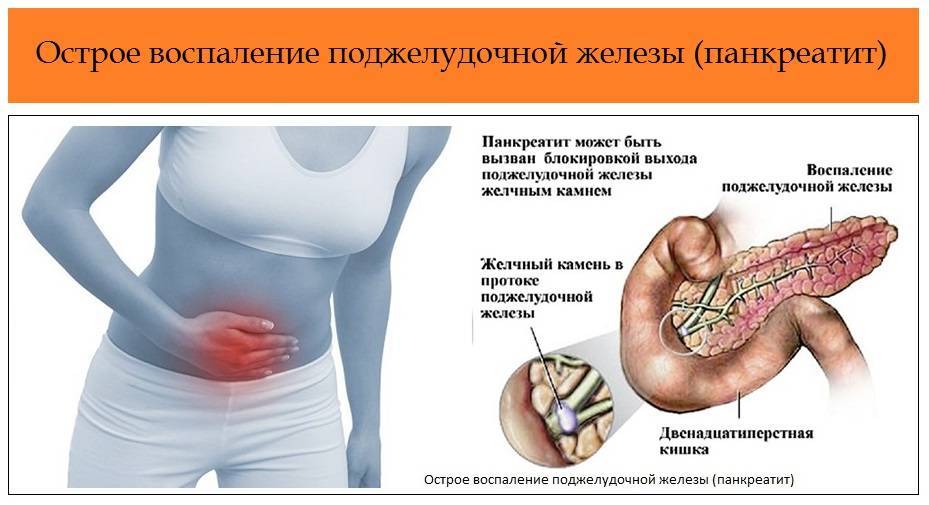
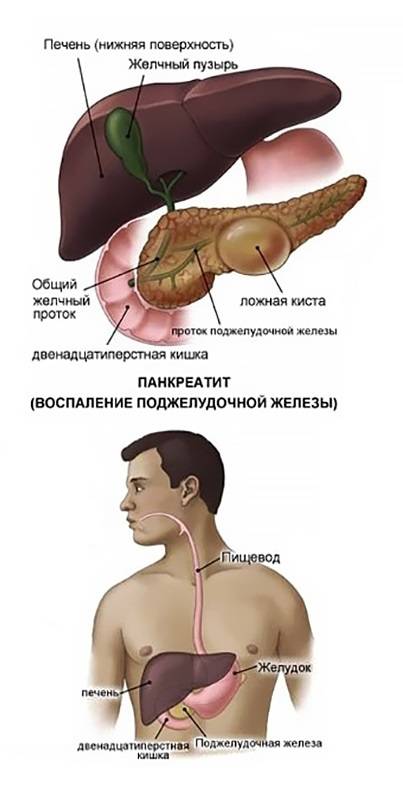
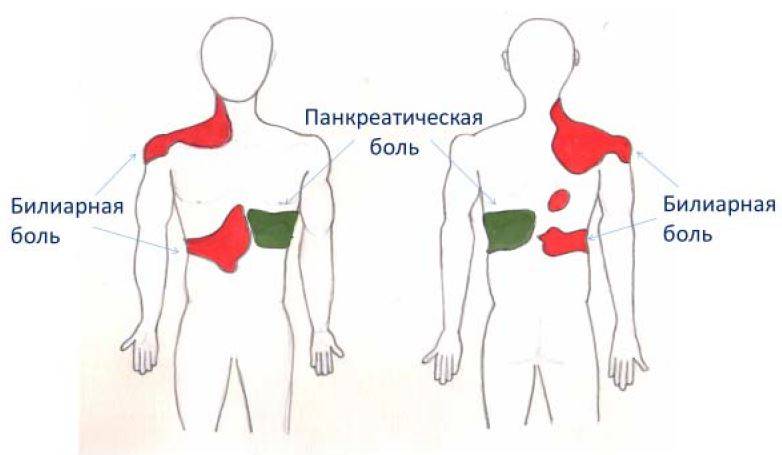
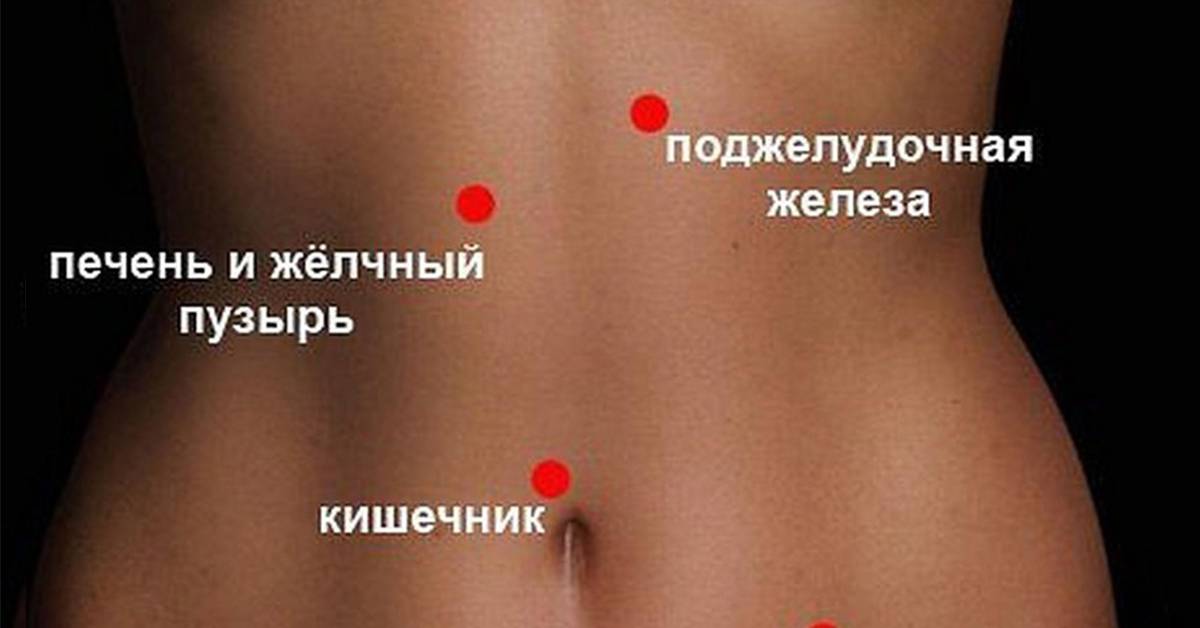
Существуют различные формы недуга: острая и хроническая. Каждая из стадий характеризируется своей симптоматикой. Место фиксации болевых ощущений будет зависеть от того, в какой части начато воспаление: если это головка, то болеть будет в правом подреберье, тело железы будет характеризоваться болями в месте расположения поджелудочной, при поражении хвоста вы почувствуете колики слева под ребрами. Нередко встречается воспаление всего органа. Тогда у пациента наблюдается опоясывающая боль с иррадиацией в зону лопаток, позвоночника или почек.
Обострение панкреатита
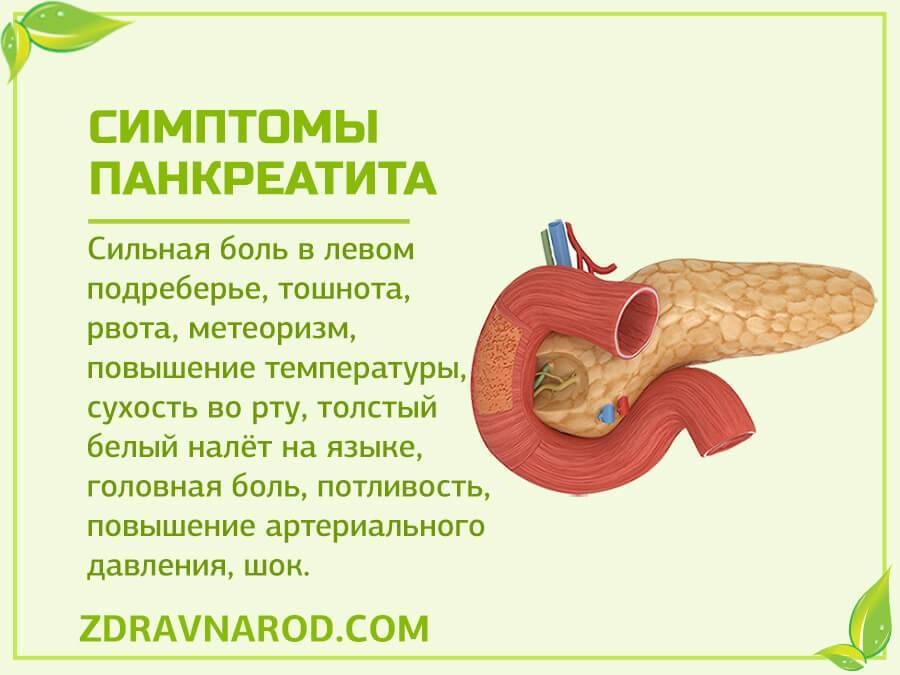
Острое воспаление железы практически по всем признакам напоминает обычное отравление. Наблюдается:
- острые колики в брюшной полости, преимущественно в зоне пупка и выше (иногда болевой синдром может фиксироваться в области почек и пояснице);
- скачки АД;
- озноб и лихорадка;
- повышение температуры (до 39 градусов в зависимости от серьезности состояния);
- сильная рвота с примесями желчи, после выхода наружу содержимого желудка не наблюдается облегчение, а опять наступает тошнота и очередная рвота;
- диарея, при этом стул зловонный, каловые массы приобретают зеленоватый оттенок с вкраплениями непереваренной пищи;
- вздутие живота в верхней части (при глубокой пальпации больной реагирует на сильную болезненность);
- отрыжка, изжога и желтый налет на языке;
- бледность или желтушность дермы и повышенная потливость.
Практически всегда у больного нарушаются интервалы дыхания, а иногда ему кажется, что совсем не хватает воздуха, чтобы сделать полноценный вход. Одышка возникает из-за утраты электролитов в крови при обильной рвоте. Проблемы с дыханием идут бок о бок с выделением липкого пота. Как правило, панкреатическая колика (самый острый период) длится 3 суток, затем болевые ощущения притупляются и задерживаются на неделю.
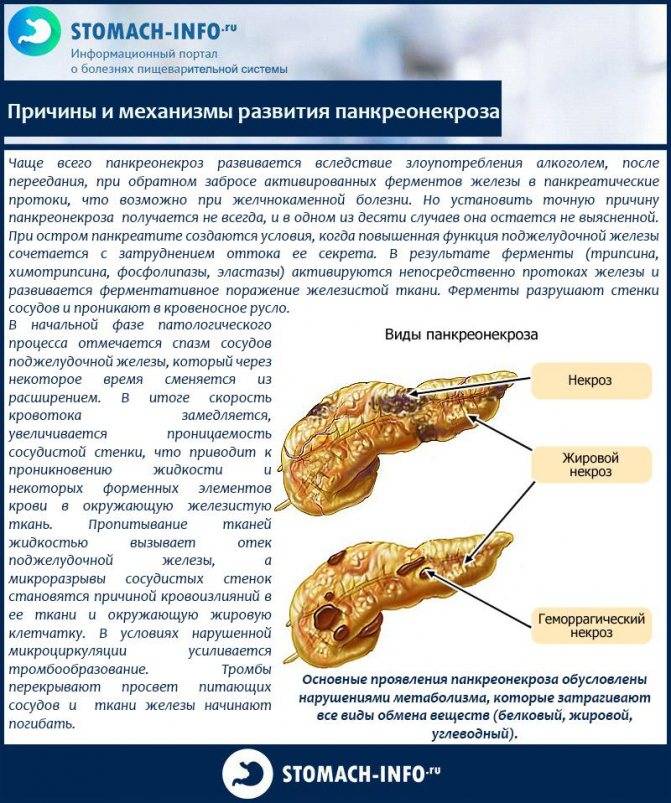
Обострение недуга прогрессирует молниеносно. При наличии вышеизложенных симптомов рекомендуется обратиться за медпомощью. Своевременный поход к врачу – залог быстрого выздоровления, а вот затягивание с визитом к доктору может обойтись вам в развитие хронической формы или омертвление поджелудочной железы.
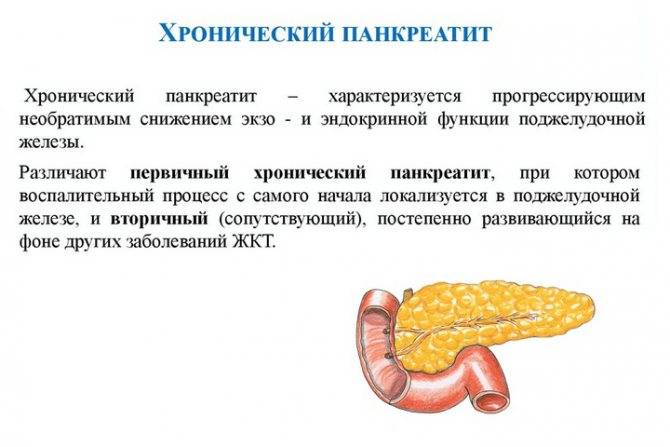
Симптомы хронического панкреатита
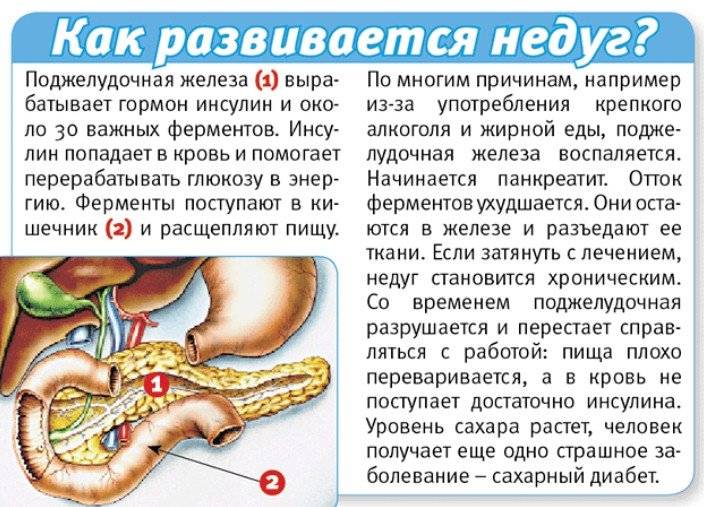
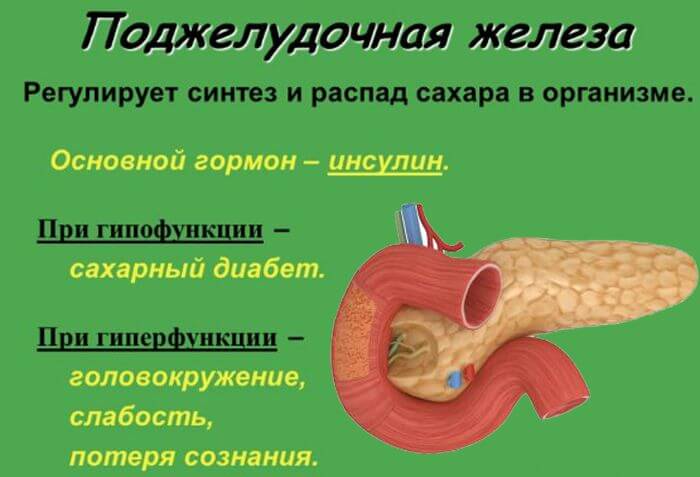
Хроническая форма – это не только воспаление тканей органа, но прогрессирующие изменения в них, приводящие к нарушению в оттоке ферментов. Из-за таких проблем ухудшается переваривание еды и возникают другие заболевания ЖКТ.
Человека с хронической формой регулярно мучат боли в поджелудочной железе (они то затихают, то снова обостряются). В большинстве случаев болевой синдром активируется после приема пища. Когда больной пожелает побаловать себя чем-нибудь жирненьким, острым или соленым, наступает обострение – кинжальные колики, рвота, диарея, признаки интоксикации организма и пониженное АД.
Если человек решит прилечь, то болевой синдром усиливается. Лучшей позой будет сидячее положение с чуть наклоненным вперед корпусом. Частые осложнения влияют на характер боли – она становится регулярной и интенсивной.
Острый панкреатит, лечение которого должно состояться незамедлительно, может сопровождаться болевым шоком и даже летальным исходом. Скорее всего, после приступа вас госпитализируют в силу опасности болезни и необходимости находиться под контролем медработников. Хроническую форму также нужно лечить.
Нужно ли бояться Helicobacter pylori
Бактерия Helicobacter pylori (хеликобактер) способна расщеплять слизь, обнажая стенку желудка. Ее «цель» — добраться к последней и спровоцировать постоянное воспаление или язву, а затем вызвать предраковое состояние — метаплазию. Интересно, что хеликобактер есть у большинства людей (например в России — у 80 % населения) — и это продолжается уже больше пятидесяти тысяч лет.
На вопрос «почему человечество до сих пор не вымерло от рака желудка?» ответ простой: у большинства носителей инфекции воспаление все-таки не развивается. Это происходит благодаря тому, что иммунная система и хеликобактер достигают «вооруженного нейтралитета»: бактерии сложно взаимодействуют с иммунитетом человека и побеждают лишь иногда. Однако риск все равно остается — а облегчить микроорганизмам доступ к желудку несложно, если часто пьешь обезболивающие или злоупотребляешь алкоголем.
Всего несколько лет назад считалось, что выявлять и уничтожать хеликобактер нужно только в отдельных случаях. Сегодня это показано почти всем взрослым пациентам: эксперты уверены, что бактерия — главный провокатор рака желудка. Согласно рекомендациям Киотского глобального соглашения по Helicobacter pylori-ассоциированному гастриту, обследоваться и лечиться необходимо с двенадцати лет. Европейские консенсусные рекомендации немного отличаются: избавляться от хеликобактера следует всем, кто живет в странах высокого риска по раку желудка (в частности в России и Японии), пациентам, у которых есть плохая наследственность, гастрит, язвенная болезнь, любые «желудочные» жалобы, железодефицит, дефицит витамина В12, а также тем, кто принимает обезболивающие и противосвертывающие препараты.
Алексей Парамонов обращает внимание, что ущерб, наносимый хеликобактером, у разных людей разный, но риск развития злокачественной опухоли желудка повышен у каждого носителя
По словам врача, особенно важно устранить бактерию тем, кто вынужден долго принимать противокислотные средства (омепразол, лансопразол, эзомепразол). Эти препараты способствуют развитию атрофии слизистой желудка — а это первый шаг к раку, если микробы не уничтожены
Но есть и хорошая новость: своевременные методы борьбы с этими бактериями позволяют слизистой полностью восстановиться.
Эти препараты способствуют развитию атрофии слизистой желудка — а это первый шаг к раку, если микробы не уничтожены. Но есть и хорошая новость: своевременные методы борьбы с этими бактериями позволяют слизистой полностью восстановиться.
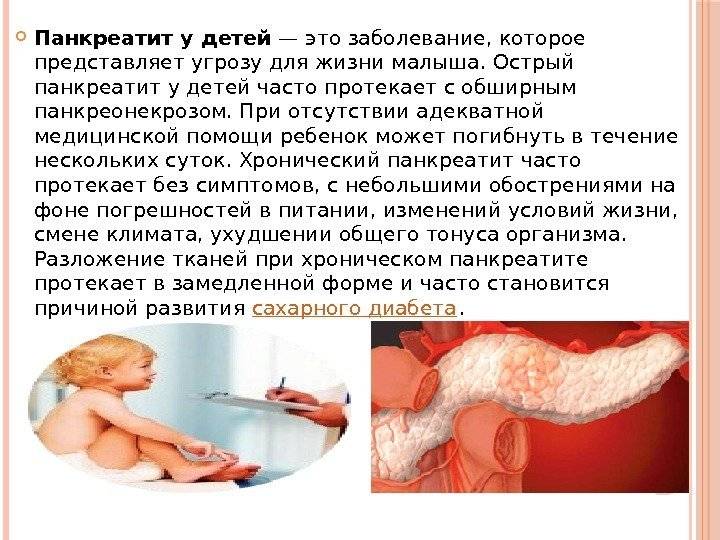
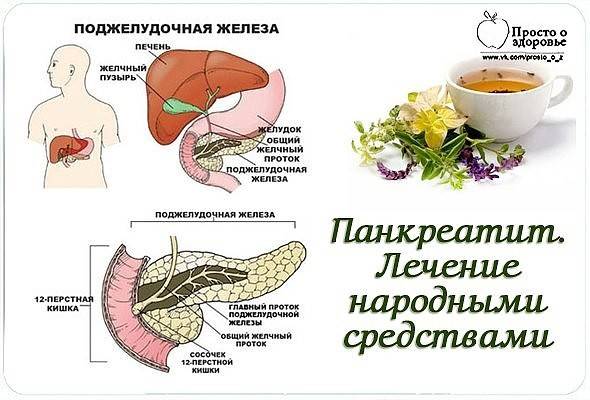
Панкреатит в раннем детском возрасте
Панкреатит может быть диагностирован даже у грудничков. Как правило, причиной заболевания в этом возрасте являются врожденная ферментная недостаточность или пороки развития пищеварительной системы. Панкреатит также может стать проявлением эпидемического паротита («свинки»). В отдельных случаях причиной панкреатита у маленьких детей выступают нарушения состава питания, травмы или прием лекарственных препаратов.
Маленький ребенок не способен пожаловаться, где у него болит. При панкреатите малыш надрывно плачет, быстро теряет вес. У него вздут животик. При подобных симптомах ребенка надо как можно быстрее показать врачу, чтобы установить диагноз и начать лечение.