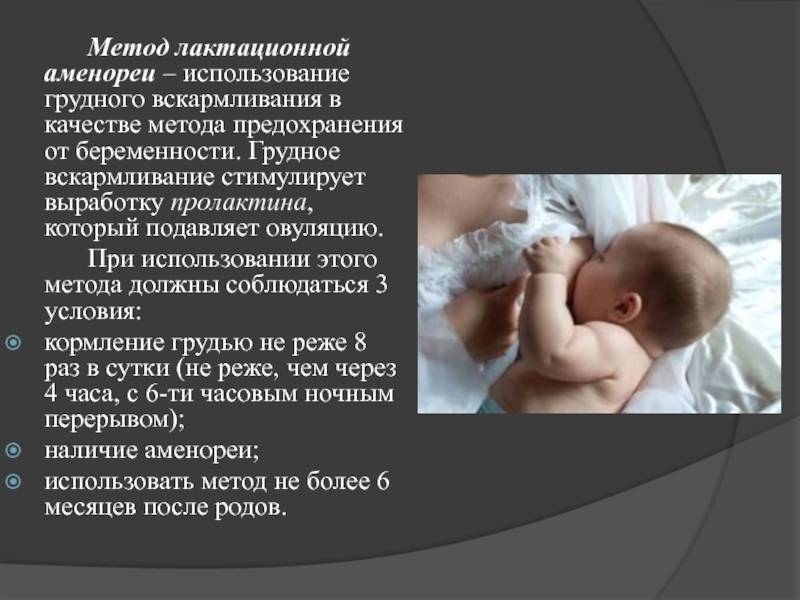
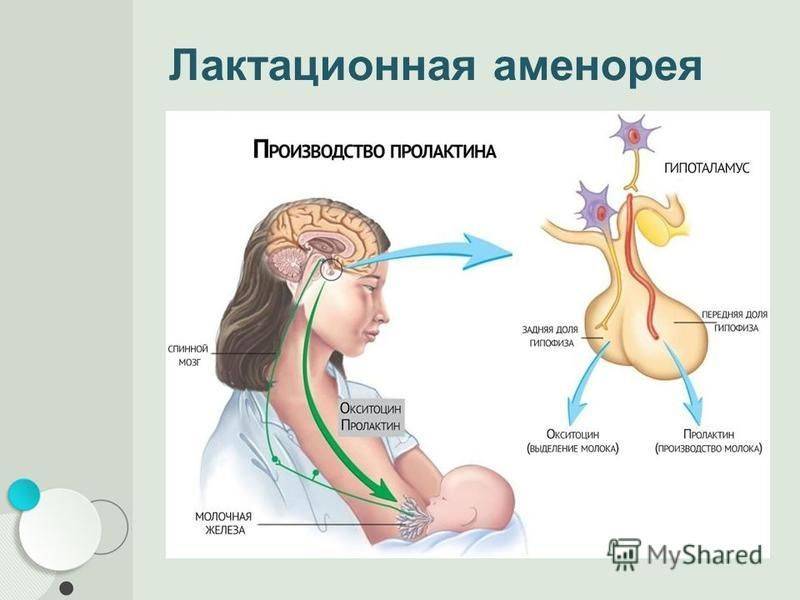
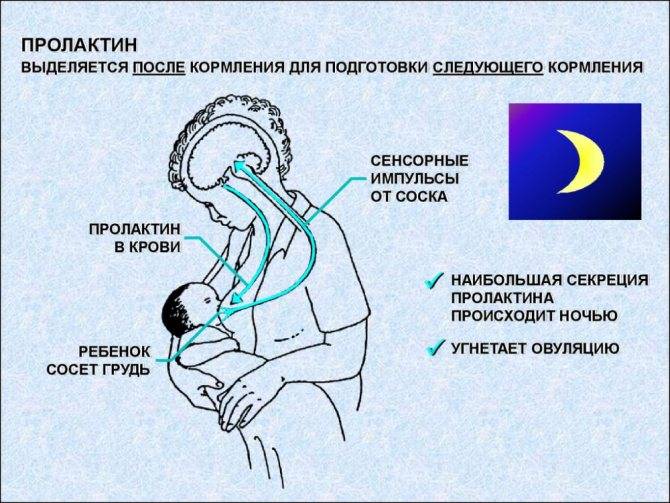
Вторичная аменорея – причины развития
Вторичная аменорея может быть следствием нарушения функционирования яичников или в результате патологии гипофиза и гипоталамуса. Яичниковая недостаточность
при вторичной аменорее может возникать при их удалении, радиационном облучении, при синдроме Штейна-Левенталя, опухолевых процессах в яичниках, а также при аутоиммунных процессах в организме – гипотиреозе, хронической почечной недостаточности, гипопаратиреозе.
Вторичная аменорея, связанная с нарушением выработки гормонов гипоталамусом и гипофизом, развивается при опухолях гипоталамо-гипофизарной области, черепно-мозговых травмах, менингитах. Вторичная аменорея также может быть связана с нарушением пищевого поведения, которое в свою очередь приводит к нервной анорексии – истощению или булимии, т.е. ожирению.
Гибель фолликулов яичников с последующим развитием аменореи может возникать на фоне приема и передозировки определенных лекарственных препаратов. Дисфункция гипоталамо-гипофизарной и яичниковой систем возможна и при острых и хронических стрессах, существенной физической нагрузке. Специалисты утверждают, что более чем в трети случаев вторичная аменорея возникает при патологическом состоянии, сопровождающимся повышенным уровнем гормона пролактина в крови.
Ряд заболеваний органов эндокринной системы (диффузный токсический зоб, аддисонова болезнь, гипотиреоз, синдром Иценко-Кушинга и др.) приводит к развитию вторичной аменореи.
Методы лечения аменореи
Лечение аменореи зависит от причин заболевания.
В зависимости от выявленной причины аменореи проводится хирургическое или медикаментозное лечение.
При всех видах аменореи рекомендуется рациональный режим дня, предусматривающий достаточное время для отдыха, полноценное питание и общеукрепляющая терапия.
Консультация специалиста
Если прекращение менструаций произошло не в силу естественных физиологических причин, значит оно имеет патологическую природу. В этом случае рекомендуем обратиться к профессионалам, работающим в АО “Семейный доктор” – врачам гинекологам или репродуктологам.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Основные причины первичной аменореи.
Стоит сказать, что первичная аменорея встречается не особо часто, однако является веским поводом для обращения к врачу-специалисту. Причины ее могут быть весьма разнообразны, однако условно их можно разделить на анатомически обусловленные, генетические (наследственные) и эмоционально-психологические.
Анатомические причины, как правило, характерны для девушек с худощавым типом строения (узкий таз, неразвитая грудь, общая худоба, маленький вес и тому подобное). Отсутствие менструаций в таком случае может быть связано с задержкой в развитии организма. Если же вторичные половые признаки хорошо развиты, то, скорее всего, речь идет об анатомических аномалиях в строении половых органов (чаще всего – девственной плевы). Выявить какие-либо отклонения возможно с помощью гинекологического осмотра или УЗИ.
По словам специалистов медицинского центра «Евромедпрестиж», очень часто из беседы с пациенткой, жалующейся на аменорею, выясняется, что у ее матери или старшей сестры менструации наступили достаточно поздно (17 и более лет). В этом случае можно сделать вывод о различных генетических факторах, обуславливающих отсутствие менструации. Как правило, речь идет о так называемом синдроме Тернера.
Как отмечают наши врачи, в последнее время все больше и больше случаев аменореи обусловлены отнюдь не генетическими или анатомическими причинами. Многие пациентки при детальном обследовании оказываются совершенно здоровыми, однако при этом менструации у них не наступают. По опыту специалистов нашего центра «Евромедпрестиж», основным виновником аменореи в таком случае является стресс или другие эмоционально-психологические потрясения. Реакция на нервное напряжение в виде отсутствия менструаций наблюдается примерно у 30 % девушек, как с устоявшимся циклом, вплоть до наступления менархе. У некоторых из них спустя некоторое время нормальное функционирование восстанавливается самостоятельно, без медицинского вмешательства. Однако если организм ослаблен или имеются какие-либо хронические заболевания, требуется квалифицированная помощь врача.
Помимо стрессов и различных эмоциональных переживаний, аменорею могут вызвать и такие факторы, как чрезмерные физические нагрузки и анорексия. В этой связи врачи нашего медицинского центра рекомендуют девушкам очень внимательно относиться к занятиям спортом и выбору диеты. Стоит помнить, что для молодого неразвитого организма девочки очень вредны тяжелые виды спорта (например, подъем штанги, бодибилдинг и тому подобные), а также ненормированное питание, при котором организм не получает множества необходимых ему витаминов и полезных веществ. В том же случае, если придерживаться диеты вы считаете действительно необходимым, лучше всего проконсультироваться по этому поводу у специалиста.
Синдром Шихана
У взрослых гипопитуитаризм с вторичной аменореей известен как синдром Шихана, развивающийся после родов или абортов, осложнившихся массивной кровопотерей или сепсисом. Непосредственной причиной заболевания являются тромбозы, спазмы или эмболии портальных сосудов гипофиза с последующим его некрозом. При некрозе железы возникает клиническая картина синдрома Шихана. По данным К. Н. Жмакина (1976), у женщин с развившимся гипопитуитаризмом после патологических родов отмечается неблагоприятный преморбидный фон – недоразвитие гипоталамо-гипофизарной системы, позднее наступление регул и нарушение менструального цикла, а также патология настоящей и предшествующей беременности.
В зависимости от того, какая часть гипофизарной ткани некротизирована, признаки заболевания могут быть явными или стертыми. Наиболее ранним признаком заболевания является отсутствие лактации или раннее ее исчезновение. Менструации или не появляются (вторичная аменорея), или скудные и нерегулярные. Нарастает слабость, адинамия, потеря массы тела. Спустя несколько месяцев отмечаются гипотрофические изменения половых органов, выпадение волос в подмышечных впадинах и на, лобке, а иногда и на голове. Эндокринологические исследования показывают резкое снижение экскреции эстрогенов, ЛГ и ФСГ. В вагинальных мазках появляются базальные клетки, симптом зрачка и феномен папоротника отсутствуют. В более поздней фазе заболевания выявляются нарушения других желез внутренней секреции, зависимых от гипофизарной стимуляции. Так, уменьшение секреции АКТГ вызывает гипофункцию коры надпочечников, что проявляется повышенной утомляемостью, гипотонией, снижением экскреции 17-КС, отрицательной пробой с АКТГ. Уменьшение продукции ТТГ вызывает гипотиреоз, клинически выражающийся в апатии, вялости, сонливости. Снижается основной обмен и накопление радиоактивного йода в щитовидной железе.
При стертой форме синдрома Шихана все описанные признаки выражены слабее. Синдром Шихана необходимо дифференцировать с болезнью Симмондса (гипофизарная кахексия), встречающейся очень редко и обусловленной чаще всего опухолью гипофиза или повреждением центрального гипоталамуса. Заболевание характеризуется прогрессирующим истощением, упадком сил, старческим видом больной.
Лечение синдрома Шихана следует проводить с момента появления первых признаков заболевания, сочетая заместительную гормональную терапию с полноценным питанием, содержащим достаточное количество витаминов и поваренной соли. Для восстановления функции половых желез рекомендуется одна из схем циклической терапии эстрогенными и гестагенными гормонами (например: этинилэстрадиол по 0,05 мг ежедневно в течение 20 дней, затем по 30 мг прегнина ежедневно в течение 7 дней). Такая терапия, проводимая 3–4 мес в год, улучшает трофику половых органов, хотя обычно овуляторный цикл не восстанавливается. При надпочечниковой недостаточности назначают кортикостероидные гормоны (кортизон по 12,5–20 мг ежедневно в течение 20 дней), при гипотиреозе – одновременно с кортизоном тиреоидин начиная с небольших доз: 0,015 г 2 раза в день с постепенным повышением до 0,05 г 2 раза в день.
Несмотря на то что функция передней доли гипофиза при синдроме Шихана не восстанавливается, правильно применяемая заместительная терапия приводит к восстановлению нормального самочувствия больных.
Популярные вопросы
Добрый день! Такой вопрос: после родов пропала естественная смазка, можно её как то восстановить без дополнительных гелей?
Здравствуйте! Восполнение дефицита увлажнения слизистых после родов происходит постепенно. Зависит от длительности лактации , возобновления менструального цикла, травм слизистых, эмоционального фактора, режима дня женщины и многого другого. На данном этапе лучше использовать лубриканты, что позволит исключить дополнительное травмирование из-за сухости. С этой целью можно использовать гель Гинокомфорт с экстрактом мальвы. Это не отразиться на качестве лактации.
Здравствуйте. В послеродовых выделениях увидела сгусток, похожий даже наверное на кусок плоти, очень плотный бордовый сгусток. Что это такое?
Здравствуйте! Лохии после родов в норме сохраняются до 43 дней , характер их может меняться от кровянисто-слизистых до сукровичных. При сокращении матки в выделениях могут присутствовать сгустки крови. Для исключения остатков плацентарной ткани можно выполнить УЗИ органов малого таза.
Могут ли ровно через месяц после родов начаться месячные при грудном вскармливании. 21 числа начались, сегодня 27 они прям начали с самого утра сильно лить. В больницу боюсь обращаться да и ребёнка не с кем оставить.
Здравствуйте! Кровянистые выделения из половых путей в норме продолжаются до 43 дня, интенсивность выделений может меняться. Для исключения других причин послеродового кровотечения, например , остатков плаценты или лохиометры, Вам необходимо выполнить УЗИ органов малого таза.
Добрый день! После родов, в результате переесенной эпизиотомии, уже находясь дома появился жуткие жжения и зуд. В роддоме обрабатывали зеленкой, строгая гигиена, дома тоже старалась соблюдать все тоже самое, но появились вот такие симптомы. Причем когда лежу они не выраженные, а когда стою на одном месте или хожу, то просто невозможно это терпеть.
Здравствуйте! Появление жжения и зуда связано с сохраняющимися после родов гормональными изменениями.Вам следует создать дополнительное увлажнение и усилить регенераторные способности слизистых. Порекомендую воспользоваться гелем Гинокомфорт с экстрактом мальвы. Гель наносится местно на область шва и в половые пути 1 раз в день 7-10 дней. Средство не влияет на лактацию. при необходимости может применяться длительное время.
Лечение
В случаях положительной пробы с прогестероном показана прогестеронотерапия в течение 6 дней, за 8 дней до ожидаемой менструации, в течение 6 мес.
При положительной пробе с эстрогенами следует проводить циклическую терапию (этинилэстрадиол 0,1 мг ежедневно в течение 15 дней, затем прогестерон по 10 мг 6—8 дней) 4—6 месяцев. При полной гибели эндометрия лечение маточной формы аменореи в большинстве случаев бесполезно, так как пересадка эндометрия редко оказывается эффективной. Для лечения яичниковых форм аменореи при врожденной неполноценности яичников можно использовать заместительную циклическую гормонотерапию. При отсутствии жалоб лечения не требуется. При наличии склеро-кистозных яичников показана клиновидная их резекция, а при маскулинизирующих опухолях — удаление опухоли.
При гипофизарной аменореи на почве пангипопитуитаризма (синдром Шихена, болезнь Симмондса) показана заместительная терапия малыми дозами стероидных гормонов, тиреоидином и глюкокортикоидами.
При аменореи, обусловленной наличием опухолей гипофиза, болезни Иценко—Кушинга, акромегалии показана рентгенотерапия области турецкого седла или оперативное лечение. Гормональная терапия противопоказана.
Наиболее часто встречающиеся в клинической практике различные формы гипоталамнческой аменореи, как правило, бывают функционального характера. Эти формы аменореи требуют различных методов лечения.
При психогенной аменореи, ложной беременности, нервно-психической анорексии необходимо прежде всего психотерапевтическое лечение. При аменореи на почве истощений и интоксикации следует проводить лечение, направленное на ликвидацию основного заболевания, и общеукрепляющую терапию.
Если эти методы не помогают, то надо сочетать их со стимулирующей терапией стероидными гормонами. При умеренном угнетении гипоталамо-гипофизарной системы эффективно проведение 3—4 прерывистых курсов лечения по 2—3 месяца с последующим интервалом в лечении на 2 месяца. Стероидными гормонами (эстроген 45 дней и прогестерон 6—8 дней) или синтетическими прогестинами типа инфекундина, бисекурина, эслютона (с 5-го дня условного цикла по 1 таблетке в день в течение 21 дня с последующим перерывом на 7 дней).
При длительной аменореи центрального генеза применение синтетических прогестинов не дает стимулирующего эффекта. Эти виды аменореи лучше лечить препаратами, обладающими способностью непосредственно стимулировать овуляцию. К этим препаратам относятся синтетический препарат кломифен и гонадотропины.
Лечение кломифеном следует начинать с 5—6-го дня после выскабливания полости матки у больных, у которых экскреция эстрогенов не ниже чем 10—20 мкг в 24 часа. Лечение проводят в течение 5—7 дней по 50—100 мг ежедневно. Кломифен наиболее эффективен при лечении аменореи центрального генеза. Так, у больных с психогенной аменореей или аменореей небольшой продолжительности (меньше 1 года), в том числе и после длительного приема гормональных контрацептивов, эффективность лечения по овуляции составляет 60—80%.
При аменореи центрального генеза с экскрецией эстрогенов ниже 10 мкг в 24 часа лечение кломифеном малоэффективно. Лучше проводить лечение гонадотропинами (вначале фолликулостимулирующим гормоном по 500—1000 ЕД внутримышечно через день — всего 4000—10000 ЕД, а затем хориогонином по 3000 ЕД ежедневно или через день — всего 9000 ЕД).
Лечение при аменореи обусловленной синдромом Киари—Фроммеля, — см. Киари—Фроммеля синдром]].
Возвращение плодородия
Возобновление менструации после родов сильно различается у разных людей. Это возвращение не обязательно означает, что у женщины снова началась овуляция. Первый послеродовой овуляторный цикл может произойти до первых менструаций после родов или во время последующих циклов. Наблюдается сильная взаимосвязь между количеством сосаний и противозачаточным эффектом, так что сочетание кормления по требованию, а не по расписанию, и кормления только грудным молоком, а не дополнения рациона другими продуктами питания, значительно продлит период эффективной контрацепции. . Фактически, было обнаружено, что у гуттеритов более частые приступы кормления в дополнение к поддержанию кормления в ночное время приводили к более длительной лактационной аменорее. В Объединенных Арабских Эмиратах (ОАЭ) было проведено дополнительное исследование, в котором упоминается этот феномен в межкультурном контексте. Матери, которые кормили исключительно грудью дольше, демонстрировали более длительный период лактационной аменореи, в среднем от 5,3 месяцев у матерей, которые кормили исключительно грудью только два месяца, до в среднем 9,6 месяцев у матерей, которые кормили грудью в течение шести месяцев. Еще одним фактором, влияющим на продолжительность аменореи, был возраст матери. Чем старше была женщина, тем дольше у нее наблюдалась лактационная аменорея. Такое же увеличение длины было обнаружено у повторнородящих женщин по сравнению с первородящими . Что касается использования грудного вскармливания как формы контрацепции, большинство женщин, которые не кормят грудью, возобновят регулярные менструальные циклы в течение 1,5–2 месяцев после родов . Более того, чем ближе поведение женщины к семи стандартам (см. Ниже) экологического грудного вскармливания, тем позже (в среднем) ее циклы вернутся. В целом, существует множество факторов, включая частоту кормления грудью, возраст матери, число детей и введение дополнительных продуктов в рацион ребенка, среди прочего, которые могут повлиять на восстановление плодовитости после беременности и родов, и, таким образом, противозачаточные преимущества лактационной аменореи не всегда надежны, но очевидны и изменчивы среди женщин. Пары, которые хотят иметь интервалы между детьми от 18 до 30 месяцев, часто могут добиться этого только путем грудного вскармливания, хотя это не надежный метод, поскольку возобновление менструаций непредсказуемо, а зачатие может произойти в течение недель, предшествующих первой менструации.
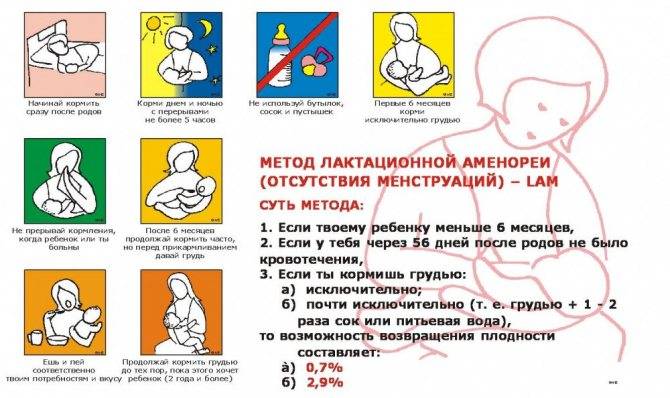
Хотя первый послеродовой цикл иногда является ановуляторным (снижает вероятность повторной беременности до послеродового периода), последующие циклы почти всегда являются овуляторными и поэтому должны считаться фертильными. У женщин, кормящих исключительно грудью, овуляция имеет тенденцию возвращаться после первой менструации через 56 дней после родов. Дополнительное питание может привести к более раннему возвращению менструаций и овуляции, чем исключительно грудное вскармливание. Было показано, что более частое грудное вскармливание в течение более короткого периода времени более эффективно для продления аменореи, чем более длительное, но менее частое кормление грудью. Было показано, что продолжение грудного вскармливания с одновременным введением твердой пищи через 6 месяцев до 12 месяцев дает эффективность в предотвращении беременности от 92,6 до 96,3 процента. Из-за этого некоторые женщины обнаруживают, что грудное вскармливание мешает фертильности даже после возобновления овуляции.
Семь стандартов: этап 1 экологического грудного вскармливания
- Исключительно грудное вскармливание в течение первых шести месяцев жизни; не используйте другие жидкости и твердые вещества, даже воду.
- Умиротворите или успокойте ребенка грудью.
- Не используйте бутылки и пустышки.
- Спите с малышом перед ночным кормлением.
- Спите с ребенком для ежедневного кормления днем.
- Часто кормите грудью днем и ночью и избегайте расписания.
- Избегайте любой практики, которая ограничивает кормление грудью или отделяет вас от вашего ребенка.
Фаза 1 – это время исключительно грудного вскармливания и, следовательно, обычно длится от шести до восьми месяцев.
Лечение первичной и вторичной аменореи
Вопросом “Как вылечить аменорею?” задаются все женщины, страдающие этой патологией, потому что её грозным последствием является бесплодие. Схема лечения пациенток будет напрямую зависеть от причины, вызвавшей аменорею.
При первичной аменорее, связанной с генетическими факторами, назначают заместительную гормонотерапию, которая будет стимулировать менструальную функцию. При задержке роста и веса необходима коррекция диеты, способствующая наращиванию мышечной и жировой тканей. Если первичная аменорея вызвана анатомическими дефектами половых органов, то прибегают к хирургическому вмешательству.
Алгоритм лечения вторичной аменореи также отталкивается от причины, которая её вызвала. Если выявляется синдром поликистозных яичников, назначают гормональную терапию или диатермокоагуляцию пораженных тканей. В случаях, когда вторичная аменорея связана с резкой потерей веса, корректируют диету и назначают оральные контрацептивы без содержания эстрогенов для нормализации менструаций.
Вторичная аменорея, связанная с эндокринной патологией других желез внутренней секреции, устраняется после лечения основного заболевания. Если причиной аменореи является гиперпролактинемия, назначают препараты с антагонистическим действием, понижающим уровень пролактина в крови. Опухолевые процессы в гипофизарно-гипоталамической области устраняют путем нейрохирургического вмешательства.
На что надо обратить внимание в первые сутки после родов?
Первое грудное вскармливание после родов
Первые сутки после родов очень важны, и в этот период желательно как можно чаще прикладывать малыша к себе и поддерживать контакт с ним, кормить по первому требованию. Все это поможет ребенку успокоиться и преодолеть послеродовой стресс. После рождения малыш много спит, ест и плачет. Но плач не всегда обусловлен голодом — чаще всего ребенок реагирует плачем на пережитый в родах стресс. Для того, чтобы успокоить малыша, достаточно просто взять его на руки и предложить грудь.
В первые сутки ребенок может срыгивать околоплодные воды. В такой некомфортной ситуации он может отказываться от груди. Не стоит волноваться, ситуация обычно разрешается в течение суток.
Каким должно быть грудное молоко?
Молозиво — это еще не молоко
Молозива не так много, как молока — иногда выделяются всего лишь капли молозива. Часто маме кажется, что такого количества может не хватить ребенку. Однако это не так. В первые сутки желудок ребенка очень маленький — размером с вишенку (объемом 5-7 мл). Но молозиво покрывает все потребности ребенка в первые дни, ведь в его составе очень мало воды и много калорий.
Молозиво можно считать «первой прививкой» малыша, ведь оно не столько является едой, сколько фактором иммунной защиты
Поэтому очень важно часто прикладывать ребенка к груди в первые дни после родов: он будет регулярно насыщаться высококалорийными каплями и постепенно готовиться к переходу на питание грудным молоком. Кроме того, молозиво обладает слабительным эффектом, в результате чего в кишечнике малыша меконий (первородный кал) меняется на обычный стул при кормлении грудным молоком
Также молозиво помогает выводить билирубин, что является профилактикой желтухи.
2.Причины
В гинекологии четко разграничиваются аменорея физиологическая и патологическая, первичная и вторичная, истинная и ложная.
К физиологической, естественной аменорее относится, в первую очередь, отсутствие менструаций в период вынашивания беременности и послеродовой лактации, – цикл возобновляется вскоре после прекращения грудного вскармливания.
Первичной называют аменорею у девушек пубертатного возраста, когда цикл или не начинается, или прекращается сразу после менархе, не успев приобрести регулярный характер. Вторичная аменорея – прекращение менструаций у женщины, ранее менструировавшей регулярно.
Наконец, истинной считают аменорею, обусловленную отсутствием циклических изменений в яичниках и матке; при ложной аменорее такие изменения наступают в положенные сроки, однако менструальная жидкость не находит выхода вовне из-за анатомических аномалий строения репродуктивных органов и путей, разного рода сращений, плотной сплошной девственной плевы и пр.
К основным этиологическим факторам первичной аменореи относят:
- генетические и анатомические особенности;
- задержки психофизического развития;
- дефицит массы тела (в том числе обусловленный экстремальными диетами в погоне за «модельной фигурой»);
- постоянные физические перегрузки (прежде всего, в профессиональном спорте, который продолжает «молодеть» и требует от девушек противоестественного и опасного напряжения);
- психоэмоциональные факторы.
Вторичная аменорея может вызываться следующими причинами:
- заболевания эндокринной системы, в первую очередь гипофизарно-гипоталамического комплекса (гормонпродуцирующие опухоли, приводящие к пролактинемии), щитовидной железы, надпочечников (андрогенитальный синдром);
- заболевания яичников, разрушающие эндокринную цепную реакцию (поликистоз, функциональная недостаточность, воспаления и пр.);
- длительный прием гормональных медикаментов, химиотерапии, психоактивных препаратов;
- ситуации тяжелого хронического стресса, одномоментные психотравмы;
- облитерирующие (т.е. обусловливающие заращение просветов) виды патологии органов женской репродуктивной системы;
- эндометрит;
- сахарный диабет, и др.
Яичниковая аменорея
Яичниковая аменорея характеризуется в основном генетически обусловленной и реже приобретенной первичной яичниковой недостаточностью. В зависимости от характера и выраженности генетических или энзимных нарушений различаются следующие ее виды:
1. Дисгенезия гонад, или синдром Тернера, — первичный дефект развития яичниковой ткани, который обусловливается пороком развития или неполным набором хромосом (ХО), в результате чего наблюдается врожденное отсутствие яичников. Клинически дисгенезия гонад проявляется первичной аменореей, отсутствием вторичных половых признаков (молочных желез и полового оволосения), короткой шеей, низким ростом (135—150 см), выраженным гипогенитализмом, пороками развития, умственной отсталостью, остеопорозом.
2. Первичная яичниковая недостаточность, может быть врожденной при наличии стертой формы дисгенезии гонад с частичным сохранением яичниковой ткани или приобретенной в пре- или постпубертатном периоде в результате тяжелых инфекционных заболеваний, перенесенных в детском возрасте, воспалительных и опухолевых процессов в яичниках и овариотомий. Эти больные как с врожденным, так и с приобретенным гипогонадизмом характеризуются евнухоидным телосложением и имеют высокую экскрецию гонадотропинов (выше 100 ЕД в 24 часа).
3. Преждевременная яичниковая недостаточность (ранний климакс) является другой, более легкой разновидностью дисгенезии гонад, при к-рой происходит преждевременное угасание функции часто неполноценных яичников. Клинически это проявляется у внешне нормально развитых женщин наступлением ранней менопаузы в 30—35 лет с частым появлением характерных вегетативно-сосудистых, нервно-психических и обменно-эндокринных нарушений. У этих больных вторичная аменорея сочетается с приливами жара к голове, головокружениями, головными болями, бессонницей, иногда сердцебиениями и болями в области сердца, раздражительностью, плаксивостью и другим. (см. Климактерический период).
4. Тестикулярная феминизация — генетически обусловленное извращение функции мужских гонад, в результате чего семенники у лиц с отрицательным половым хроматином и кариотипом XY вырабатывают эстрогены, более активные в биологическом отношении, чем андрогены. Клинически это проявляется первичной аменореей у лиц с женским фенотипом, хорошо развитыми молочными железами и наружными половыми органами, но скудным оволосением, недоразвитием или отсутствием влагалища и, как правило, отсутствием матки.
5. Склерокистозные яичники, или синдром Штейна—Левенталя, характеризуются наличием нарушенного стероидогенеза в яичниках вследствие неполноценности энзимных систем, что, возможно, связано с генетическими или гипоталамическими нарушениями (см. Штейна—Левенталя синдром). Клинически склерокистозные яичники проявляются появлением аменореи или ациклического кровотечения у больных с ожирением, бесплодием, оволосением по мужскому типу (см. Гирсутизм) и двусторонним увеличением яичников при наличии правильного женского телосложения и хорошо развитых вторичных половых признаков.
6. Гормональноактивные опухоли яичника в виде арренобластомы, липидоклеточных опухолей и опухоли из клеток ворот яичника могут вызывать аменорею в связи с тем, что они синтезируют тестостерон в большом количестве. Характерная особенность для этих опухолей — появление аменореи у женщин, имевших до этого нормальный менструальный цикл.
3.Симптомы и диагностика
Аменорея, в сущности, сама по себе – симптом (а не болезнь), который никогда не бывает беспричинным. Факторы, прерывающие или блокирующие регулярный менструальный цикл, обычно приводят к ряду дополнительных и сопутствующих патологических изменений. Так, при стойком повышении концентрации гипофизарного лактогенного гормона в крови (гиперпролактинемия) может развиться ожирение, угревая сыпь, избыточное оволошение; при патологии других эндокринных желез доминирует соответствующая клиническая картина. Как правило, наблюдаются выраженные нарушения психоэмоционального статуса (неврастения, неустойчивость, депрессия и др.), нестабильность АД и вегетативной нервной системы (повышенная потливость, склонность к головокружениям и т.д.), нивелирование вторичных половых признаков.
Диагностика аменореи включает стандартный гинекологический и маммологический осмотр с тщательным изучением анамнеза, исключение или подтверждение наступившей беременности, ряд лабораторных анализов (общеклинический, биохимический, бактериологический, гормональный), визуализирующие методы исследования (рентген, УЗИ, томография); при обоснованном подозрении на опухоль производится биопсия, по показаниям и при отсутствии информативных результатов от прочих методов может быть назначена диагностическая лапароскопия.