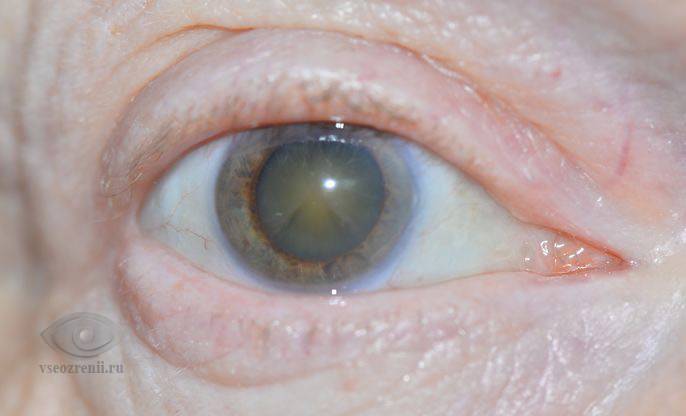
Конъюнктивит
Причиной покраснения может стать гнойный воспалительный процесс – конъюнктивит, возбудителями которого являются бактерии и другие вредоносные микроорганизмы. Заболевание характеризуется отечностью различной степени, выделениями гноя из глаз, а также светобоязнью. Лечение должен назначить только доктор после осмотра малыша и подтверждения диагноза.
В каждом конкретном случае педиатр назначает специфические препараты, способные справиться с возбудителем болезни. От коньюктивита у ребенка в аптеке можно приобрести по рецепту лекарственные средства в виде капель и мазей. При аллергическом конъюнктивите применяются антигистаминные препараты. Эффект от такой терапии наступает достаточно быстро.
Что делать родителям?
Если у грудничка покраснел один глаз вследствие временных внешних факторов, родителями в домашних условиях принимаются следующие меры:
- сон в спокойной обстановке;
- устранение яркого освещения, пыли, сквозняков;
- исключение просмотра телевизора и компьютерной техники;
- уход за областью глаз, рук и ногтей новорожденного;
- исключение общения с другими детьми.
Красный белок глаза случается при попадании постороннего предмета. Устранить предмет следует так:
- Осмотреть покрасневший глаз, бережно оттягивая веки.
- Ватной палочкой извлечь грязь.
- Провести промывание кипяченой водой, настоем ромашки лекарственной либо слабой заваркой черного чая комнатной температуры. Жидкость набирается в пипетку либо шприц без иголки.
- Младенец укладывается на другой от поврежденного глаза бок. Другой глазик прикрывается ватным диском. Промывание проводится от внешнего к внутреннему краю глаза.
Лечение заболевания у младенца проводится каплями, промыванием и мазями.
| Заболевание | Процедуры | Препараты |
| Дакриоцистит | Делать промывание глаз фурацилином | Антибиотики |
| Зондирование (проводится доктором) | ||
| Массаж слезных каналов и глазной области | ||
| Аллергия | Промывание раствором ромашки, слабой заваркой черного чая | Антигистамины |
| Иммунотерапия | Глюкокортикостероиды | |
| ОРВИ | Промывания раствором фурацилина или ромашки | Противовирусные |
| Ингаляции | Витамины | |
| Уевит | Плазмаферез | Иммуносупрессоры |
| Глюкокортикостероиды | ||
| Гемосорбция | Противовоспалительные | |
| Анестетики | ||
| Аутогематерапия | Антибиотики | |
| Противовирусные | ||
| Противомикробные | ||
| Блефарит | Промывания дегтярным мылом, отваром пижмы | Глюкокортикостероиды |
| Антибиотики | ||
| Антисептики | ||
| Противомикробные | ||
| Конъюнктивит | Промывания фурацилином, перманганатом калия | Антибиотики |
| Антисептики | ||
| Противомикробные | ||
| Дезинфицирующие | ||
| Противовирусные | ||
| Вегето-сосудистая дистония | Массаж | Витамины группы В |
| Физиотерапия | Успокоительные | |
| Плавание | Ноотропы |
При развитии глаукомы у новорожденного на начальных стадиях возможно проведение лекарственной терапии препаратами. Для нормализации оттока жидкости, понижения внутриглазного давления и предупреждения осложнений рекомендовано проведение хирургического вмешательства в младенческом возрасте.
Источник
Причины и лечение пелены в глазах.
Причин появления пелены в глазах или перед одним глазом множество. Рассмотрим основные из них.
1.Рефракционные проблемы глаза. Такие заболевания как близорукость, дальнозоркость, астигматизм. Появление пелены в этом случае связано с неправильной фокусировкой изображения на сетчатке. При подборе очков или контактных линз подобный симптом проходит.
2.Пресбиопия. Эта причина снижения зрения на близком расстоянии у людей старше 40 лет. Связана с изменением оптических свойств хрусталика. Сначала появляется небольшое снижение зрения при чтении перед одним глазом, через какое то время – перед другим глазом. Лечение пелены в глазах из-за пресбиопии заключается в подборе очков для чтения или для дали.
3.Синдром сухого глаза. Очень часто причиной появления белой пелены перед глазами является сухость глаз. Роговица пересыхает и появляется запотелость эндотелия роговицы, что приводит к затуманиванию зрения. Пелена застилает глаза не постоянно, а только при определенных условиях. Применение увлажняющих каплей и гелей быстро решают эту проблему в случае синдрома сухого глаза.
4.Катаракта. Помутнение хрусталика самая частая причина пелены в одном глазу у пожилых людей. Операция по замене старого хрусталика на новый (искусственный) избавляет человека от катаракты, а значит и тумана перед глазом.
5.Глаукома. Увеличение внутриглазного давления вызывает резкое снижение зрения и появление белой пелены в глазах. При глаукоме это очень плохой признак, требует немедленного лечения у врача-специалиста.
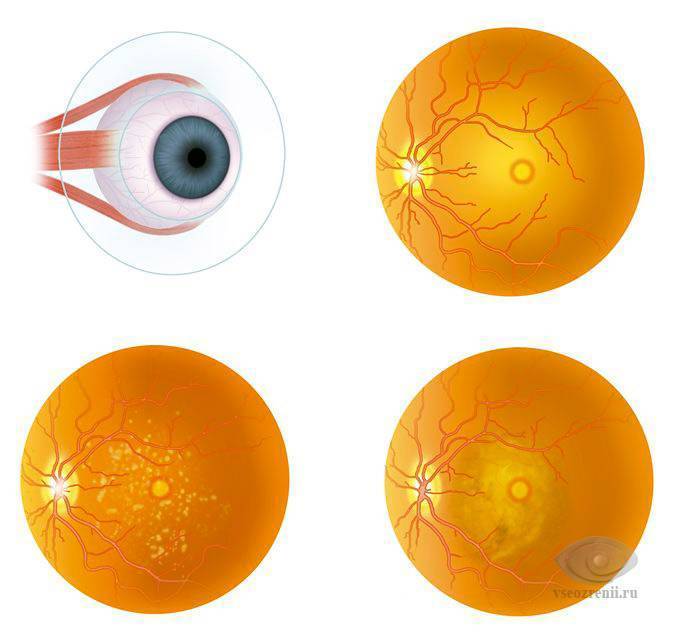
6.Возрастная макулярная дегенерация. Наиболее частая причина потери центрального зрения у лиц старше 60 лет. Затуманивание зрения происходит при чтении и рассматривании предметов на близком расстоянии. Сначала глаз плохо видит, появляется как будто пелена перед глазом, потом появляется искажение линий и предметов. Лечение макулярной дегенерации поможет уменьшить эти проявления болезни.
7.Гемофтальм. Внутриглазное кровотечение – одно из самых грозных причин. Внезапное появление красной пелены перед глазом может быть симптомом гемофтальма.Встречается при диабете, гипертонической болезни. Лечение проводится в условиях стационара и направлено на рассасывание кровоизлияния. В некоторых случаях необходима операция.
8.Неврит зрительного нерва. Воспаление зрительного нерва приводит к снижению зрения и появлению симптома затуманивания. Зрение полностью восстанавливается после курса лечения. Однако внезапное появление белой пелены перед глазом может быть ранним признаком рецидива заболевания.
9.Мигрень. Перед приступом мигрени может появиться темная пелена в глазу. После приступа зрение полностью восстанавливается. В этом случае необходимо лечение мигрени.
10.Инсульт или транзиторная ишемическая атака. Нарушение кровообращения в сосудах головного мозга может сопровождаться подобными глазными симптомами. В этих случаях проводят лечение основного заболевания, под контролем врачей офтальмологов.
11.Опухоли мозга. В редких случаях пелена на одном глазу может указывать на проблемы в головном мозге.
12.Лекарственные препараты. Постоянное употребление некоторых лекарств может привести к затуманиванию зрения. К ним относятся:
●антидепрессанты
●оральные контрацептивы
●антихолинергические лекарства
●кортикостероидные препараты
●сердечные лекарства
Консультация врача-офтальмолога необходима в случае появления пелены перед глазами на фоне приема лекарственных препаратов.
“Появление пелены перед глазами не должно быть проигнорировано. Поэтому, если у Вас появился этот симптом следует посетить глазного врача как можно скорее.”
На приеме у врача обязательно задайте следующие вопросы :
- Почему у меня появилась пелена на глазах ?
- Что делать, если пелена на глазу появится еще раз ?
- Когда необходимо прийти на повторный осмотр ?
- Должен ли я носить очки постоянно, что бы избавиться от пелены перед глазами ?
- Изменился ли мой рецепт на очки (контактные линзы) ?
Что делать, если загноился глаз у ребенка
Если проблемы с глазками у малыша начались еще в роддоме, паниковать не стоит. Врач-педиатр должен выяснить причину и провести соответствующее лечение. В тех случаях, когда причиной появления гнойных выделений является инфекционный конъюнктивит, обычно бывает достаточно применить глазные капли с антибиотиком.
Иногда для лечения достаточно поделать промывания. Для этого можно использовать слабенький раствор ромашки или фурацилина. Промывание нужно повторить несколько раз, а после этого следует подождать и посмотреть, пройдет ли воспаление глазок. Если улучшений не наблюдается, необходимо будет применить антибактериальные капли или мазь.
Но ни в коем случае не забывайте, что любой препарат для лечения воспалившихся глазок малыша должен назначать врач. Заниматься самолечением и использовать первые попавшиеся капли или мази крайне опасно. Поэтому если симптомы конъюнктивита не проходят и у новорожденного гноятся глаза по-прежнему даже после промываний, стоит обратиться к врачу за назначением подходящего антибактериального средства.
Бывает, что глазки крохи достаточно закапать только один раз, и инфекция проходит. В противном случае нужно будет закапывать глаза малыша еще два или три дня. При этом даже если у ребенка воспален только один глаз, закапывать все равно нужно оба – это необходимо для профилактики распространения инфекции.
Если глаз у ребенка загноился по причине дакриоцистита, лечение будет другим. Как правило, в этом случае педиатр назначает специальное лечение. Проводить его можно дома. Ребенку необходимо будет делать специальный массаж, который позволит желатиновой пробке выйти из слезного прохода и освободить естественный проток слезы. Как делать такой массаж, маме покажет врач. Также глазки нужно будет в течение некоторого времени промывать растворами против инфекций. Обычно для полного выздоровления при дакриоцистите требуется выполнять вышеописанные процедуры лечения около двух недель.
Если после домашних процедур улучшений не наступает следует снова обратиться к врачу. Возможно, здесь потребуется специальная процедура, в процессе которой педиатр с помощью зонда освободит слезный проток – очистит его от пробки и промоет глазки антибактериальным средством. После этого маме можно будет поделать промывания для профилактики инфекции, и глазки малыша придут в норму.
Как видите, если у ребенка загноился глаз, в подавляющем большинстве случаев это вовсе не является признаком какого-либо серьезного заболевания. Паниковать здесь не нужно, так как ситуация, когда у новорожденного гноятся глаза, чаще всего объясняется обычной инфекцией или характерным для только что появившихся на свет деток заболеванием.
Тем не менее, лечение в этой ситуации следует начинать незамедлительно. Обратиться за консультацией к врачу при появлении каких-либо признаков болезни глазок лучше как можно скорее. В таком случае вы сможете быстро начать правильное лечение и легко справиться с воспалением глазок.
Действия родителей
Если симптом к вечеру или утру следующего дня не прошел, нельзя оставлять его без внимания. Даже при физиологической проблеме следует проконсультироваться с офтальмологом или педиатром, чтобы предотвратить осложнения.
Ребенка следует показать врачу при первой возможности. До посещения доктора можно предпринять следующие меры, чтобы облегчить состояние грудничка:
- соблюдать правила личной гигиены ребенка;
- сменить постельное белье (грязное прокипятить);
- продезинфицировать игрушки, чтобы ребенок не занес инфекцию в уже воспаленный глаз;
- чаще проветривать помещение, увлажнить воздух в комнате грудничка, чтобы глазки не пересыхали;
- гулять не менее 2 часов в день;
- срезать ногти и следить за их чистотой;
- не позволять тереть глазки;
- не разрешать долго смотреть мультики, это усугубит покраснение;
- сделать свет в помещении менее ярким.
Если появился насморк, чихание, слезотечение и гиперемия — это аллергическая реакция. Записать на бумагу все продукты, которые ребенок съел в этот день. Это поможет врачу выявить аллерген. При появлении аллергической реакции оградить ребенка от цветов и домашних животных, наблюдать за состоянием до посещения врача и все записывать в блокнотик.
Когда пленочка на глазах носит патологический характер
Выделяют несколько причин, из-за которых образуется патологическая пленочка на глазах у младенцев:
Безоперационное лечение глаз за 1 месяц.
- Дакриоцистит . Это патология слезного канала, при которой он сужается или закупоривается инородным веществом. Это приводит к скоплению бактерий внутри слезного мешка. Поэтому постепенно в нем образуется гной, который выделяется на поверхность органов зрения. Если надавить на слезный мешок младенца, из него будет появляться все больше гноя. Чаще всего такое образование сосредоточено только на одном глазу.
- Конъюнктивит . Прозрачная пленка может наблюдаться при вирусной форме, гнойная – во время бактериального заражения. В обоих случаях воспаляется конъюнктива глаза. Дополнительно у ребенка появляется светобоязнь, повышенная продукция слезной жидкости, болезненность глаз. Младенец становится плаксивым. По утрам у него склеены ресницы, если причина в бактериальном конъюнктивите.
- Результат жизнедеятельности бактерий нормальной микрофлоры. Микроорганизмы в течение жизнедеятельности вырабатывают различные вещества, которые скапливаются во внутреннем углу глаз ребенка. Это считается нормальным явлением. Но если родители станут пренебрегать таким состоянием, постепенно оно перейдет в инфекционно-воспалительное заболевание, которое приведет к нагноению.
- Инфекционно-воспалительные заболевания век (блефарит), роговицы (кератит). Причиной также является результат размножения микроорганизмов.
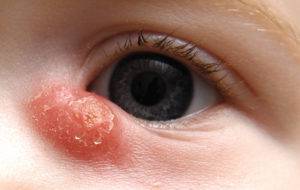
Симптомы заболеваний
Пленка на глазу вызывает чувство дискомфорта. Оно может отличаться по интенсивности и продолжительности. Чаще всего такое состояние возникает утром или же после напряженной работы за компьютером. В некоторых случаях неприятный симптом пропадает, если поморгать глазами. Нередко требуется увлажнение органов зрения и протирание. Подобные состояния нередко сопровождается другими симптомами, среди которых:
- зуд и неприятное жжение;
- повышенная чувствительность к свету;
- появление пятен и “мушек”;
- общая слабость.
Пленка на глазах у человека, которая сопровождается подобными признаками, может указывать на развитие заболеваний не только органов зрения, но и нервной системы. Именно поэтому следует обратиться за помощью к офтальмологам. Специалисты поставят точный диагноз и назначат соответствующую терапию. Нередко проявление пленки на глазу наблюдается у людей пожилого возраста. Состоит новообразование из разросшейся конъюнктивной оболочки.
Причины дакриоцистита у младенцев
Глаза у новорожденных могут гноиться также по причине воспаления слезного мешочка. Воспалительный процесс в слезном канальце начинается из-за его непроходимости.
Непроходимость возникает в том случае, когда физиологическая пленка, прикрывающая внутриутробно слезные канальцы от попадания в них околоплодных вод, не прорывается при рождении. Такой же пленкой закрыты и другие органы малыша. В норме пленка лопается при первом крике новорожденного. Но случается, что на глазах она остается, преграждая путь для естественного оттока слёзной жидкости. Накапливающиеся «невыплаканные» слёзки малыша вызывают, в конечном итоге, воспаление в слезном мешочке.
Сразу после рождения ребенка нужно внимательно понаблюдать, происходит ли отток слезной жидкости у него из глаз. Если нет – можно предположить, что у него дакриоцистит. А значит, малыша нужно показать врачу, для постановки точного диагноза.
Этапы развития зрения у новорожденных детей
Способность ребенка видеть улучшается из недели в неделю, из месяца в месяц. Все эти изменения происходят поэтапно и согласовываются с развитием других сфер и навыков.
Наиболее активно зрение у новорожденных детей развивается в возрасте до 1 года:
Зрение новорожденного в 1 месяц. Уже сейчас Ваш малыш видит Ваше лицо, когда Вы берете его на руки, и даже способен уловить на нем улыбку
Общение с мамой очень важно в данный период, а потому старайтесь почаще брать кроху в минуты его бодрствования и разговаривать с ним. На первом месяце жизни малыш уже реагирует на раздражение светом, то есть зрачок сужается при воздействии на него освещения. Это можно проверить, поднеся его лицом к окну.
Это можно проверить, поднеся его лицом к окну.
Зрение новорожденного в 2 месяца. Спустя несколько недель после родов кроха уже пытается следить за горизонтально движущимся предметом и при необходимости даже поворачивать для этого головку, а вот вертикального перемещения он еще не улавливает. Если прежде младенец видел размытые образы, то сейчас начинает появляться резкость в изображении. К двум месяцам способность следить за предметами улучшается, и ребенок уже на дольше может задержать взгляд на интересующем его объекте, он активно реагирует на вид маминой груди.
Зрение новорожденного в 3 месяца. Теперь малыш видит больше, дальше и в целом лучше. Он уже с интересом подолгу следит за движущимися предметами, причем не только крупными, но и размерами поменьше. Мобиль для кроватки сейчас может оказаться очень кстати. Трехмесячный младенец начинает узнавать лица самых близких родственников, проживающих вместе с ним. Возможно, он даже распознает цвета: этот навык формируется у младенцев в возрасте от 2 до 6 месяцев.
Зрение новорожденного в 4 месяца. Постепенно кроха все лучше координирует свои движения и уже может ухватиться ручкой за интересующий его предмет.
Зрение ребенка в 5 месяцев. Ко всем достижениям добавляется еще одно: понимание того, что предметы существуют даже тогда, когда малыш их не видит. А еще кроха может узнавать уже знакомые ему предметы лишь по их очертаниям или частям. Активно развивается цветовое восприятие.
Зрение ребенка в 6 месяцев. Улучшается трехмерное зрительное восприятие, усовершенствуется хватательный рефлекс. Малышу все лучше удается фокусировать и задерживать взгляд на близко расположенных объектах. Он начинает воспринимать простые фигуры.
Новорожденный ребенок всегда больший интерес проявляет к предметам, которые находится вблизи от него, имеют яркий окрас или четкий простой узор
Но постепенно он учится распознавать все больше цветов и оттенков и все чаще обращает внимание на отдаленные фигуры. После полугода кроха увлеченно ощупывает попадающиеся в ручки предметы: развивается тактильное восприятие действительности, он начинает сравнивать ощущаемое пальчиками с тем, что видит глазками. Также в следующие месяцы согласовываются между собой движения глаз и рук малыша
Также в следующие месяцы согласовываются между собой движения глаз и рук малыша.
К году он с удовольствием рассматривает несложные узоры, а затем и картинки в книжках. Начинайте ему читать короткие произведения, показывая изображения к ним.
Разновидности конъюнктивита у месячного ребенка
Основными видами конъюнктивита у грудничков являются:
- бактериальный;
- вирусный;
- аллергический.
Сложность распознавания конъюнктивита у ребенка в том, что малыш лишен возможности рассказать о своих ощущениях. Если его что-то беспокоит, родители могут понять это только по его поведению. Обычно малыш начинает тереть глазки, отворачиваться от света, плакать без причины. С развитием болезни появляются внешние признаки. На конъюнктивит укажут краснота и отек век, гнойные выделения. Во время сна слизь слепляет веки, ребенку становится трудно открывать глаза.
Как нетрудно догадаться, бактериальный конъюнктивит вызывают бактерии, а вирусный, соответственно, вирусы. Микроорганизмы и инфекционные агенты быстро провоцируют заболевание, так как иммунная система малыша 1 месяца жизни не в состоянии активно противостоять инфекционным атакам.
Чаще всего возбудителями воспаления становятся такие бактерии: гонококк, хламидии, стрептококк, стафилококк.
Для такого конъюнктивита характерно гноетечение из глаз. Хламидии и гонококки, которыми ребенок может заразиться в процессе родов, очень опасны. Они могут привести к полному разрушению роговицы и, как следствие, к потере зрения. Такие последствия маловероятны, поскольку обычно родители сразу замечают симптомы болезни и приступают к лечению.
Вирусный конъюнктивит у новорожденных провоцируют такие возбудители, как аденовирус, вирус герпеса, энтеровирус и др. Но чаще груднички подхватывают его от болеющих простудой взрослых. У малыша конъюнктивит может стать одним из сопутствующих заболеваний при заражении острым респираторным вирусом. ОРВИ, как известно, передается воздушно-капельным путем, поэтому новорожденный подвергается заражению, находясь в одном помещении с больным человеком.
Если причиной конъюнктивита стала аллергия, то первые признаки проявляются уже на следующий день после соприкосновения с аллергеном. Патологию могут вызвать детские средства гигиены — мыло, шампунь, а также лекарственные препараты. Когда в доме есть животные, их шерсть может спровоцировать у новорожденного аллергию.
У грудничков внутренние органы находятся в стадии формирования, поэтому попавшие в организм вирусы или бактерии могут привести к нарушению их работы.
Основные виды и причины выделений
В зависимости от провоцирующего фактора выделения из глаз у ребенка могут быть различными:
- прозрачные выделения часто появляются при попадании в глаза какого-либо сора или при аллергической реакции. Аллергены могут быть как внешними (пыльца растений, бытовая пыль и т.д.), так и внутренними, пищевыми;
- обильные желтоватые выделения с вязкой консистенцией, способствующие склеиванию век, чаще всего свидетельствуют о конъюнктивите или иных инфекционных воспалительных процессах, которые легко развиваются при несоблюдении элементарной гигиены. Наиболее обильными подобные выделения бывают в утреннее время сразу после пробуждения, так как пораженные железы продуцируют их наиболее активно в период сна;
- при блефарите у ребенка могут возникать густые выделения желто-зеленого окраса, которые способствуют формированию чешуек и корочки на веках. Данное воспалительное заболевание является заразным, подхватить его можно как в детском саду или школе, так и на улице;
- выделения слизисто-гнойного характера, появляющиеся из слезных точек, сопровождающиеся покраснением и болезненностью век, свидетельствуют о дакриоцистите – непроходимости слезного канала. Иногда такое заболевание является врожденным, но чаще застой жидкости в слезном канале возникает вследствие инфицирования патогенными микроорганизмами.
Выделения из глаз требуют наблюдения врача, который сможет провести детальное обследование ребенка и назначить соответствующее лечение. Вы должны понимать, что большинство инфекционных и воспалительных болезней органов зрения могут привести к крайне нежелательным последствиям, а потому не следует пытаться лечить ребенка самостоятельно с помощью народных средств и медикаментов.
В каком возрасте пропадает пленочка
Невозможно с точностью сказать, когда должна пропасть пленочка у младенцев. Поэтому врачи офтальмологи выделили максимальный возраст, дольше которого образование не должно находиться на поверхности глаз в норме. Он составляет 2 месяца. Если пленка сохраняется дольше этого времени, требуется провести диагностические тесты, чтобы выявить истинную причину состояния.
Чаще всего пленка может пропадать у младенца в течение первого месяца жизни. Это означает, что микрофлора поверхностной структуры глазных яблок стабилизировалась. Никаких новых изменений в ней не происходит.
Отекли нижние веки у новорожденного ребенка из-за дакриоцистита — что делать?
У малыша опухло нижнее веко? Это может быть дакриоцистит. Закупорка слезного канала у младенцев бывает врожденной и приобретенной. У плода, находящегося в утробе матери, слезные каналы закрыты и защищают дыхательную систему от попадания околоплодных вод. В норме при рождении ребенка, слезный канал должен открыться — малыш плачет, и под давлением пленка разрывается, а протоки открываются. Если этого не произошло, у новорожденного может развиться дакриоцистит из-за застоя слезы — будет отекать нижнее веко. Вторичный дакриоцистит, при котором отекает нижнее веко, развивается у более старших детей на фоне продолжительных болезней или травмы.
Если Вы заметили, что у ребенка сильно краснеет и отекает нижнее веко или веко над глазом, обращайтесь к педиатру — врач назначит курс специализированного лечения. Без лечения отеки не проходят, болезнь осложняется гнойным инфекционным конъюнктивитом, что может сказаться на остроте зрения младенца. Нередко при дакриоцистите появляется свищ слезного мешка. Дакриоцистит диагностирует офтальмолог, проводя тест на проходимость слезных протоков.
Как лечат дакриоцистит, при котором отекает веко:
- регулярная гигиена век, очищение глаз от гноя и выделений — если веко отекает сильно и есть выделения, используются антисептические растворы;
- антибактериальные капли и мази — препараты назначаются врачом на основе полученных результатов посевов и высеяной микрофлоры;
- массаж — движениями с легким надавливанием необходимо массировать участок от уголка глаза и вдоль носовой перегородки, повторяя упражнение до 10 раз два-три раза в сутки.
Родителям детей, у которых отекает нижний веко или верхнее, стоит быть предельно внимательными и ответственными, так как симптомы этого заболевания часто путают с конъюнктивитом и пытаются его лечить компрессами, каплями для глаз и т.д. В случае с дакриоциститом, даже после антибактериальной терапии, улучшение будет незначительным, так как, кроме лекарств, еще необходимы массажи для освобождения слезного канала. Если консервативные методы оказываются неэффективными и глаза по-прежнему отекают, назначается операция — прокол слезного канала.
Массаж слезного канала
Когда младенец находится в утробе матери, его слезный канал перекрыт небольшой пленкой. Она прорывается, когда ребенок рождается и начинает плакать. После этого действия внутрь проникают микроорганизмы, которые заселяют канал, образуя нормальную микрофлору.
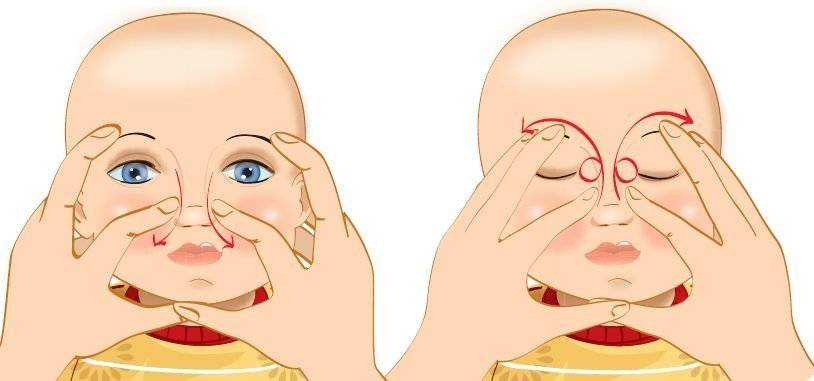 Часто у младенцев заселение микроорганизмами может привести к сужению или закупорке канала. Это вызывает размножение бактерий внутри слезного мешка, его воспалению, выделению гнойного инфильтрата . Чтобы предупредить такое состояние, рекомендуется абсолютно все младенцам делать массаж слезного канала. Происходит это действие в несколько этапов:
Часто у младенцев заселение микроорганизмами может привести к сужению или закупорке канала. Это вызывает размножение бактерий внутри слезного мешка, его воспалению, выделению гнойного инфильтрата . Чтобы предупредить такое состояние, рекомендуется абсолютно все младенцам делать массаж слезного канала. Происходит это действие в несколько этапов:
- Взрослый человек должен тщательно вымыть руки с помощью бактерицидного мыла, чтобы не занести в глаза ребенку инфекцию.
- Массажные движения начинаются от крыльев носа, необходимо проводить пальцем через внутренние уголки глаз к бровям. Действия осуществляют несколько раз.
- Далее массажные движения начинают от бровей, через внутренний угол глаза, к крыльям носа.
Движения при массаже слезного канала должны быть мягкими. Нельзя чрезмерно давить на эту область, так как можно повредить ткани ребенка, ему может стать больно.
Нельзя применять для массажа слезного канала крема или масло. Они могут попасть на слизистую оболочку глаза, что вызовет неприятные ощущения у ребенка, повысит риск инфицирования.
Массаж необходимо делать 1 раз утром, 1 раз вечером. Если у ребенка наблюдается патология слезного канала, такие действия могут быть увеличены до 1 раза каждые несколько часов.
Диагностика
На приеме врач может измерить окружность головы малыша. При выявлении экзофтальма у младенца рекомендуется посетить педиатра или семейного врача. Доктор проверит наличие других симптомов и при необходимости направит на консультацию к узкому специалисту. Лабораторное и инструментальное обследование зависит от предполагаемой причины:
- Измерение окружности головы. У новорожденных увеличение размеров черепа указывает на повышение внутричерепного давления.
- Оценка рефлексов. Появление патологических рефлексов говорит об органическом поражении центральной нервной системы, которые требуют коррекции.
- Консультация невролога. Показана при подозрении на неврозы, поведенческие нарушения или гипервозбудимость ребенка.
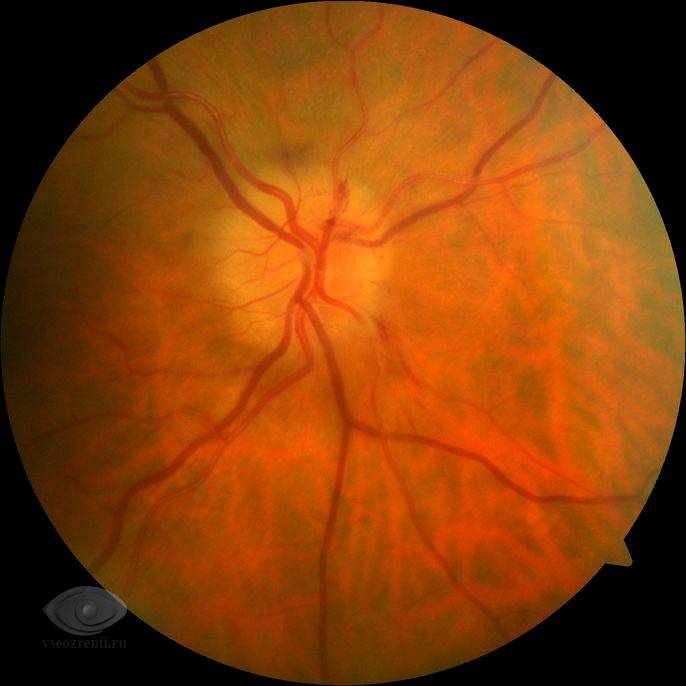
- Консультация офтальмолога и осмотр глазного дна. Требуется для исключения офтальмологических заболеваний и повышения внутричерепного давления.
- Общий анализ крови и мочи. Выявляют наличие воспаления или отклонений в работе организма.
- Исследование крови ребенка и матери на антитела к возбудителям и ПЦР. Проводится при подозрении на внутриутробную инфекцию.
- УЗИ щитовидной железы. Назначается для оценки структуры органа.
- Гормональный спектр. Проводится с целью выявления отклонений в функциональности эндокринной системы.
- Нейросонография. Позволяет осмотреть структуру головного мозга (ГМ) у грудничка через незарощенный родничок.
- Электроэнцефалограмма и реоэнцефалограмма. Оценивают электрическую активность и кровоснабжение ГМ.
- Рентгенограмма костей черепа. Позволяет выявить дефекты развития костей.
- КТ и МРТ. Назначаются при подозрении на врожденные аномалии глазного яблока или наличие опухолей.
https://youtube.com/watch?v=W_7_jgxLedA