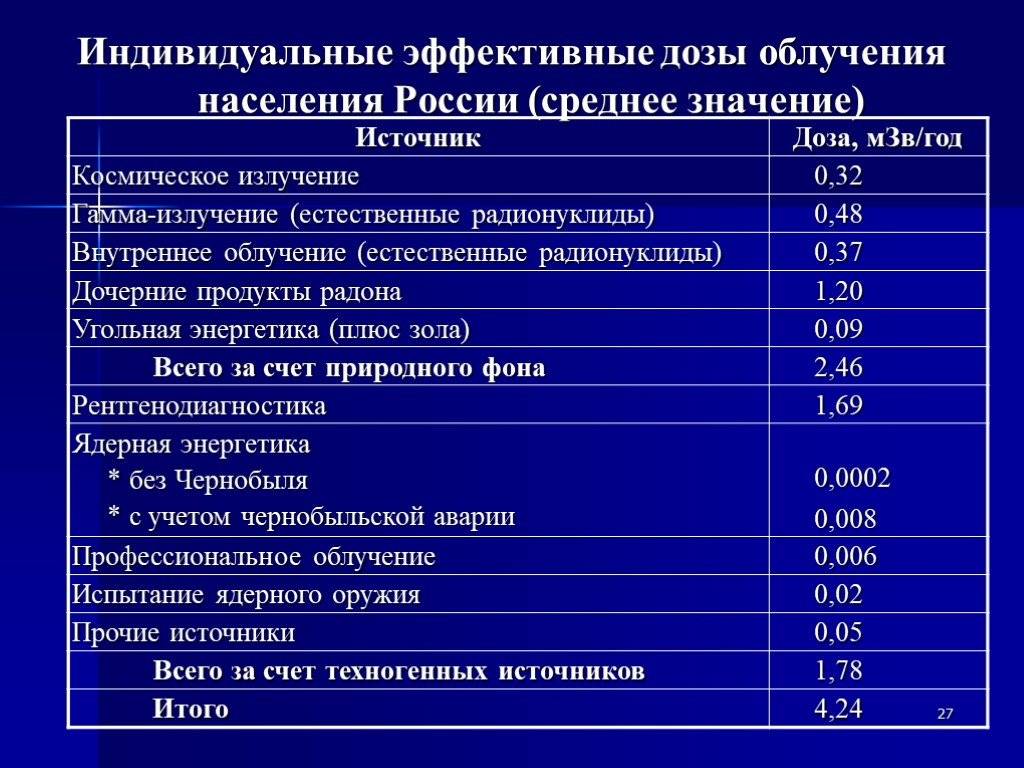
Что делать, если после прививки от столбняка болит место укола, опухло и покраснело?
Наличие неприятных ощущений после прививки от столбняка вызвано такими причинами, как:
- гидроксид алюминия в вакцине. Это вещество призвано удерживать анатоксин в месте инъекции, обеспечивая его постепенное всасывание в кровь. Несмотря на свою безвредность, гидроксид алюминия может являться причиной неприятных реакций в месте прививки;
- противококлюшный компонент. Входит в состав комплексных вакцин от столбняка. Он вызывает побочные реакции в немногих случаях, так как несёт в себе ослабленные, но всё ещё живые бактерии коклюша;
- неправильное хранение и перевоз вакцин;
- введение вакцины в подкожную жировую клетчатку. Если по тем или иным причинам инъекция была поставлена не в область мышц, то высока вероятность возникновения уплотнения, покраснения или отёка. К счастью, все они проходят со временем.
Нормальным считается отёк диаметром менее 8 сантиметров, а уплотнение –до 5 сантиметров. Превышение этих норм является причиной для прохождения консультации у врача. Вообще, болевые ощущения в области руки после вакцинации от столбняка – это наиболее распространённая реакция организма. Она является нормальной и не должна вызывать каких-либо опасений.
Самый частый вопрос пациентов, страдающих от боли в месте вакцинации, – как долго может длится эта нежелательная симптоматика? Если были соблюдены все правила иммунизации, то боль должна пройти через пару дней после процедуры.
Обрабатывать шишку у детей можно мазью Троксевазин
Но если вакцина попала под кожу и образовала шишку, то неприятные ощущения могут затянуться на месяцы. Здесь помогут компрессы и неаспириновые болеутоляющие препараты.
Также детям можно порекомендовать рассасывающие мази (это может быть Троксевазин или Спасатель детский). Не навредит и однократная доза препарата Нурофен. Но только педиатр сможет подобрать наиболее подходящие средства для эффективного и быстрого рассасывания опухоли.
Взрослые тоже рекомендуется использовать мази. Справиться с неприятными ощущениями после прививки смогут противовоспалительные препараты (например, Найз или Ибупрофен).
Поводов для волнений в случаи боли места инъекции быть не должно. Все неприятные симптомы обязательно пройдут спустя некоторое время.
Что делать при образовании гнойничка у ребенка?
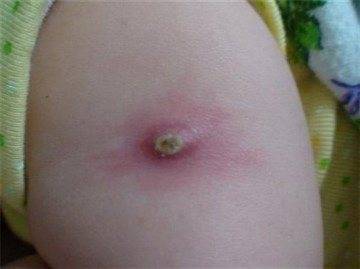
Если после вакцинации место ввода начинает воспаляться, там может появиться гнойничок. О его появлении говорит напряженное уплотнение, заполненное гноем.
Его причиной является инфицирование ранки при неправильном уходе за местом укола, когда в нее попадают патогенные микроорганизмы. В этом месте локально повышается температура, возникают болевые ощущения, наблюдается покраснение.
О возникновении абсцесса свидетельствуют такие симптомы:
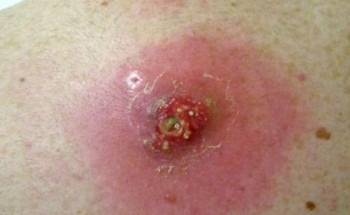
- в центре шишки появляется гнойное размягчение тканей, которое может увеличиваться в диаметре;
- кожа над гнойником делается тонкой и сухой, поэтому часто гнойничок прорывается, и из него вытекает гной;
- кожа над воспаленным местом сильно припухает, становится на ощупь горячей;
- температура поднимается выше 39 °С;
- ощущается резкая пульсирующая боль.
Возможные осложнения от уплотнения
Опасное осложнение на фоне появления уплотнения – абсцесс. Шишка оказывается заполнена гнойным экссудатом. Появляется образование из инфильтрата, инфицированного в результате нарушения соблюдения правил ухода за местом введения инъекции.
Такие изменения наблюдаются при проникновении патогенных микроорганизмов. При подозрении на абсцесс нужно обратиться за помощью в медицинское учреждение. Народные методы бессильны.
Среди признаков начала патологического процесса можно выделить следующие:
- По центру инфильтрата отмечается появление гнойного размягчения тканей эпителия. Пораженная область расширяется по периферии.
- Кожа над поверхностью гнойника тонкая и сухая, за счет чего отмечается его прорыв и выход гноя наружу.
- Кожный покров в пораженной области гиперемированный, горячий и припухший.
- Гипертермия (показатели термометра превышают отметку 39 градусов Цельсия);
- Пульсирующий болевой синдром в области шишки, по причине которого малыш начинает плохо спать и есть, непрерывно плачет.
Абсцесс – это опасное явление, возникающее в результате появления бугорка на коже после АКДС. Существует риск его разрыва и выхода гноя в подкожную клетчатку. Происходит образование флегмоны. Во избежание таких последствий гнойник вскрывают, удаляют гной и промывают пораженный участок с использованием антисептических средств.
Производится эта процедура в медицинском учреждении. После этого ребенку назначается прием антибиотических средств с целью предупреждения рецидива.
Классификация поствакцинальных осложнений
К числу патологических состояний, сопровождающих вакцинальный процесс, относятся:
- интеркуррентные инфекции или хронические заболевания, присоединившиеся либо обострившиеся в поствакцинальном периоде; вакцинальные реакции; поствакцинальные осложнения.
Повышенная инфекционная заболеваемость в поствакцинальном периоде может быть обусловлена совпадением болезни и прививки во времени либо транзиторным иммунодефицитом, развивающимся после вакцинации. В этот период у ребенка может возникать ОРВИ, обструктивный бронхит, пневмония, инфекции мочевыводящих путей и др.
К вакцинальным реакциям относятся различные нестойкие расстройства, возникающие после прививки, сохраняющиеся кратковременно и не нарушающие жизнедеятельность организма. Поствакцинальные реакции однотипны по клиническим проявлениям, обычно не нарушают общего состояния ребенка и проходят самостоятельно.
Местные вакцинальные реакции могут включать гиперемию, отек, инфильтрат в месте инъекции и пр. Общие вакцинальные реакции могут сопровождаться повышением температуры, миалгией, катаральными симптомами, кореподобной сыпью (после вакцинации против кори), увеличением слюнных желез (после вакцинации против паротита), лимфаденитом (после вакцинации против краснухи).
Поствакцинальные осложнения делятся на специфические (вакциноассоциированные заболевания) и неспецифические (чрезмерно сильные токсические, аллергические, аутоиммунные, иммунокомплексные). По выраженности патологического процесса поствакцинальные осложнения бывают местными и общими.
Можно ли облегчить состояние ребенка с помощью средств народной медицины
Народные рецепты при нарушениях в результате АКДС можно использовать только с разрешения педиатра
Важно понимать, что самолечение, скорее всего, спровоцирует обратный эффект, то есть только навредит крохе
Самые популярные натуральные средства против осложнений прививок:
- прикладывание на ночь повязки из капустного листа, позволяющего уменьшить проявления инфильтрации мягких тканей;
- компресс из меда и ржаной муки (чтобы сделать средство, нужно смешать в равных количествах оба ингредиента, предварительно нагрев мед);
- уплотненное образование уменьшиться, если наносить на него смесь теплого меда, яичного желтка и оливкового масла завернутую в пергамент;
- подогретый на водяной бане творог рекомендуется держать над раздраженным местом, пока тот не остынет.
Для наложения повязок запрещено использовать полиэтиленовые материалы (пластиковые кульки, пищевую пленку и тому подобное). Они способны создавать эффект парника и усиливать симптомы воспалительного процесса с трансформацией инфильтрата в нарыв.
Какие бывают осложнения на прививку АКДС
Реакции и осложнения на введение АКДС делятся на две основные группы:
- местные или локальные, которые наблюдаются в месте введения препарата;
- общие, когда реагирует весь организм недомоганием, повышением температуры и другими изменениями самочувствия.
Сколько длится реакция на прививку АКДС, зависит от иммунных возможностей организма, а также от соблюдения режима и правил введения препарата. К примеру, температура тела повышается по-разному, вследствие чего различают:
- слабую вакцинальную реакцию, когда температура не превышает 37,5 ºC;
- среднюю реакцию с увеличением температуры тела до 38,5 ºC;
- сильную, если температура выходит за рамки 38,5 ºC.
Сколько держится температура после прививки АКДС? В норме такая реакция организма быстро проходит в течение одних или двух суток, но бывают затяжные реакции. Они могут зависеть от множества сопутствующих факторов — присоединение острой вирусной или бактериальной инфекции, развитие аллергической реакции.
Какие осложнения даёт вакцина АКДС? Каждый ребёнок реагирует по-своему. Главное правило, которому должны следовать родители — не слушать другие семьи о предыдущих осложнениях и реакциях на препарат.
Какие бывают местные осложнения на введение АКДС?
Они носят разнообразный характер. Реакции организма делят на четыре большие группы:
- токсические реакции;
- поражение нервной системы;
- осложнения из-за неправильной техники введения;
- выраженные аллергические проявления.
Остановимся немного подробнее на каждой из них.
- Гипертермия, ухудшение самочувствия, слабость, вялость, потеря аппетита и редкая рвота — это первая группа осложнений. Какую температуру нужно сбивать после АКДС? Считается, что критическое повышение температуры тела — это 38,5 ºC и выше. Но в случае, когда ребёнок нервный, капризный и плаксивый при температуре ниже этого уровня можно помочь ему, назначив жаропонижающие препараты.
- Нервная система тоже реагирует на новое вещество в организме. Родители замечали у ребёнка после вакцинации монотонный крик, беспокойство, кратковременное незначительное повышение температуры, судороги после прививки АКДС. Судороги появляются чаще в течение первых суток после прививки или спустя 2–3 дня. Они однократные либо повторяющиеся, иногда сопровождаются потерей сознания. Это редкие осложнения, они связаны с кратковременным отёком головного мозга.
- Поствакцинальный энцефалит (воспаление головного мозга). Встречается такое осложнение после АКДС в одном случае на миллион. Симптомы могут быть разными. Начальная стадия характеризуется повторными судорогами и гипертермией, тошнотой, рвотой, головными болями.
- Ребёнок хромает после прививки АКДС. Это результат неправильного введения препарата. В норме вакцина вводится внутримышечно в передненаружную область бедра. Случайное попадание в нервные волокна приводят к вышеназванному симптому.
- Выраженные аллергические реакции. Сопли после прививки АКДС, чиханье, высыпания по всему телу — последствия аллергической реакции. В более тяжёлых случаях образуется развитие отёка Квинке или анафилактического шока, чаще всего через 20–30 минут после инъекции. У детей раннего возраста развивается коллаптоидное состояние на АКДС — ребёнок становится вялый, бледный, адинамичен, на лбу выступают капельки холодного пота, артериальное давление падает.
Можно выделить ещё одну группу осложнений — это присоединение сопутствующей инфекции после введения препарата. Кашель после прививки АКДС, боль в горле, слабость и покраснение миндалин в течение нескольких дней развиваются в случае, когда у ребёнка был контакт с инфицированным человеком до или после вакцинации.
Понос после прививки АКДС, тошнота, рвота и слабость случаются при добавлении кишечной инфекции. Причиной тому бывает употребление некачественной пищи.
Шишка от акдс не рассасывается
Если фармакологические средства не принесли результата и шишка от акдс не рассасывается, то мама может попробовать действенные средства:
К шишке прикладывается раствор гидрокарбоната натрия. Его разводят в соотношении 1:250 мл. Ватные компрессы прикладываются дважды в день;
Прикладывание пропаренного листа капусты. Лист обрабатывается кипятком, делаются надсечки, и прикладывается к ране. Держать капусту можно до 5 часов. Обработанный кипятком лист выделяется своими антисептическими особенностями и помогает устранить любые признаки воспалений
Важно также сделать маленькие надрезы, чтобы листочек пустил жидкость и стал мягким;
Использование меда и алоэ. Рано утром уплотнение обрабатывается соком, а мед наносится в виде компресса перед сном
Растение выделяется своими характеристиками по рассасыванию скоплений жидкости в тканях. Однако, чтобы все активные вещества начали работать, стебелек рекомендуют подержать несколько часов в холодном месте. Лучше всего для этого использовать боковую полку холодильной камеры. Далее из растения выжимают гелеобразную жидкость, лучше всего использовать мелкую терку, соковыжималку или другие подручные бытовые устройства. Раньше растение просто измельчали и процеживали сок через пористую ткань. Такой компресс будет работать над устранением шишки на протяжении нескольких часов;
Действенным способом устранения шишки является нанесение сырого картофеля — большой плод очищается и разрезается на несколько частей. Главное, правильно его зафиксировать, чтобы он соприкасался с местом шишки несколько часов. Какие же полезные свойства в картофельном крахмале? Он быстро выводит лишнюю жидкость с организма, тем самым уменьшая воспалительные появления. Крахмал поступит в рану, даже если картофель будет разрезан большими кусочками. Но, для достижения лучшего результата, его рекомендуют натереть на терке. Кашицу помещают в пористый мешочек и прикладывают к воспаленной зоне;
Глина с белым оттенком — наносится на пораженное место во время дневного сна, затем остатки очищаются ватным диском.
Прежде чем нанести на рану любое из этих средств, убедитесь, что у грудничка отсутствует любая негативная реакция, включая сыпь или чихание.
Как вытянуть гной из шишки при помощи народных средств?
Если ихтиоловой мази под рукой не оказалось, можно воспользоваться проверенными народными средствами. Самый простой из них – капустный лист.
Капустный лист хорошенько промывают, прокалывают в нескольких местах иглой и прикладывают к шишке, покрывая сверху пергаментной бумагой. Если гнойничок небольшой, капустный лист вполне может его рассосать.
Другой известный народный метод – смесь одной ложки сливочного масла с яйцом, мукой, медом. Из этих продуктов готовится тесто, которое и прикладывается к холодному абсцессу. Через некоторое время шишка начнет уменьшаться и постепенно рассосется.
Хорошо справляется с гнойничками и подорожник, который можно найти повсеместно. Приложенный к шишке чисто вымытый листок этого растения быстро удалит гной. Через некоторое время его следует заменить на новый листик.
Применение пузыря со льдом
Действие — холод вызывает сужение кровеносных сосудов кожи, снижает чувствительность нервных рецепторов.
Показания — при кровотечениях, острых воспалительных процессах в брюшной полости, ушибах (в первые сутки), сильной лихорадке, в послеоперационном периоде.
Запрещается замораживать пузырь, наполненный водой, в морозильной камере, так как поверхность образующегося конгломерата льда очень велика, что может привести к переохлаждению участка тела, а иногда и отморожению.
Что нужно? Пузырь для льда, кусковой лед, пеленки, деревянный молоток.
Выполнение:
- поместите кусковой лед в пеленку и разбейте его
на мелкие части (рамером 1—2 см) деревянным молот
ком; - наполните пузырь льдом на 1/2 его объема и
долейте холодной (14—16 °С) воды до 2/3 его объема; - вытесните воздух из пузыря нажатием руки, расположив его на твердой поверхности (обеспечивается
свободное пространство для воды, образующейся во
время таяния льда); -
плотно закройте пузырь крышкой и, перевернув
пробкой вниз, проверьте его на герметичность; - заверните пузырь в сухую пеленку и положите на
нужный участок тела на 20 минут.
Пузырь можно держать длительное время, но каждые 20 минут необходимо делать перерыв на 10— 15 минут (по мере таяния льда воду можно сливать, а кусочки льда добавлять).
Шишка от укола от столбняка
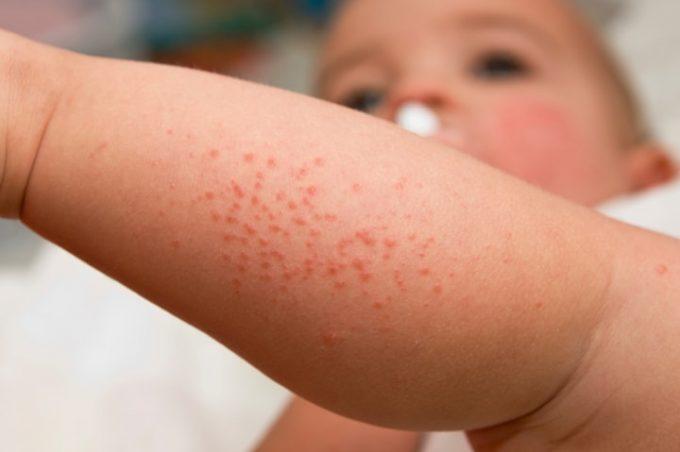
У многих малышей на месте прививки появляется покраснение и, естественно, это беспокоит родителей и их интересует, когда пройдет покраснение на коже после прививки АКДС.
Для чего нужна вакцина АКДС
Коклюш, дифтерию и столбняк относят к очень серьезным заболеваниям. Причем опасны они не столько самой болезнью, а последствиями после нее. Коклюш, например, приводит к воспалению легких или воспалению головного мозга.
Отличает эти болезни от многих других то, что осложнения вызываются не столько микробами, сколько токсинами, которые они вырабатывают. Поэтому в организме нужно создать иммунитет против токсина. Это и призвана сделать вакцина АКДС.
Любая прививка вызывает серьезную перестройку организма, связанную с перестройкой иммунной системы.
Реакции на АКДС
К общим реакциям относят повышение температуры. Врачи рекомендуют в качестве профилактических мер через два-три часа после прививки принять жаропонижающее. Принять лекарство лучше и на следующий день.
К тяжелым реакциям относят сильную боль в месте укола и головную боль, которые сопровождаются сильным плачем ребенка. Осложнения могут проявляться в аллергической реакции организма.
Если родителей беспокоит сильное покраснение на коже в месте укола, то мы рекомендуем обратиться к врачу-педиатру.
Как уменьшить уплотнение после АКДС?
Место укола можно смазать мазью Траксевазин.
Также шишка образуется, если вакцинация проводилась без соблюдения основных асептических правил, то есть, когда в место укола попала грязь. Шишка в этом случае является настоящим воспалением, внутри неё появляется гной, его нужно выпустить, после чего обработать рану.
-советы по теме статьи
О прививке АКДС рассказывает доктор Комаровский:
В каких случаях нельзя делать прививки:
Нужно ли делать прививку АКДС:
Осложнения после АКДС:
Полезная прививка АКДС
Прививка АКДС состоит из трех доз, первая из которых, согласно национальному календарю вакцинации, вводится детям в 3 месяца. Через полтора месяца вводится вторая доза и в 6 месяцев – третья. После этого необходима и ревакцинация, у которой также есть установленный график.
Когда взрослым и детям необходимо пройти вакцинацию
Причиной, по которой люди заражаются столбняком, является столбнячная палочка (или Clostridium tetani, по-латински), попадающая в кровь.
Микроорганизм в процессе жизнедеятельности начинает выделять множество токсинов, которые угрожают человеку нарушением дыхания, мышечными судорогами и расстройством нервной системы. В целях профилактики всем детям ставят комбинированную вакцину, содержащую в себе столбнячный анатоксин.
К типам комбинированных вакцин можно отнести:
- столбнячный анатоксин (то есть, АС);
- адсорбированную коклюшно-дифтерийно-столбнячную вакцину (сокращённо АКДС);
- адсорбированную дифтерийно-столбнячную вакцину (что значит АДС);
- адсорбированную дифтерийно-столбнячную с пониженным дифтерийным анатоксином (аббревиатура АДС-м);
- плюс множество других вакцин, продаваемых в аптеках (Тетраксим, Бубо-Кок, Инфанрикс и так далее).
От столбняка не существует естественного иммунитета. Поэтому всем детям, которые достигли трёхмесячного возраста, проводится первая иммунизация. Дальнейшие две вакцинации следуют с промежутком в 45 дней.
Ревакцинация проходит в 18 месяцев жизни (то есть, спустя год после третьей прививки). Следующие ревакцинации ставят в 7 и в 14 лет. Затем через каждое десятилетие до конца жизни.
https://youtube.com/watch?v=7JSLYYItee4
Что делать при покраснении уплотнения и температуре?
Если недуг не исчезает длительное время и сопровождается лихорадкой, следует сообщить об этом врачу.
Иногда образование на бедре может не проходить длительное время. Помочь ребенку в данной ситуации можно следующим образом:
- Нанести на область поражения мазь для рассасывания шишки (Троксерутин, Эскузан).
- Дать выпить малышу сироп Нурофен.
- В первые дни после введения вакцины шишку можно обрабатывать гелем «Спасатель». Он состоит из натуральных компонентов и быстро снимает воспаление и гиперемию.
- Зуд убирают противоаллергическими средствами в каплях. Дозировку подбирают по возрасту и весу грудничка.
- Мазь на основе гепарина улучшает трофику в тканях и помогает уплотнению рассосаться.
Что делать, если шишка на бедре долго не проходит?
Шишка обычно образовывается после 2 или 3 прививания. Она постепенно проходит, но не окончательно. Спустя 6-9 месяцев на месте инъекции остаётся безболезненное уплотнение (3-4 см).
Медики утверждают, что уплотнение ничем не грозит малышу и советуют продолжать назначенную врачом местную терапию.
Но если шишка не проходит больше года, то в этой ситуации она вряд ли самостоятельно исчезнет. Скорее всего, у пациента была гематома, в которой со временем отложился кальций. Такое образование подлежит хирургическому удалению.
В любом случае проблема должна решаться совместно с педиатром. Только специалист может правильно оценить выраженность реакции и дать профессиональный совет. Зачастую нужно просто набраться терпения и лечить уплотнение теми средствами, которые посоветует врач.
Видео по теме
Что делать, если на месте введения вакцины образовалось уплотнение? Ответы в видео:
https://youtube.com/watch?v=gGg8FBwavMc
Шишка после прививания АКДС — одно из наиболее распространённых реакций. В большинстве случаев она в лечении не нуждается. Если ребёнок пришёл на процедуру здоровым, и сама вакцинация проведена правильно, то уплотнение после укола — нормальное явление.
Так организм ребёнка борется с инфекцией. Ситуация представляет опасность только в случае нагноения инфильтрата, что может произойти при некорректном проведении постановки укола и требует срочного оперирования.
Особенности прививок подросткам
Удивительная особенность иммунной системы – защита человеческого организма от болезней путем продуцирования антител, которые противостоят атаке вирусов и микробов. Благодаря вакцинации, подтвержденной Луи Пастером, человечеству удалось победить многие смертельно опасные заболевания. Поэтому отказы родителей от иммунизации подростков могут стать угрозой здоровью не только собственных детей, но и всего населения планеты.
Как подготовиться к прививке
Здорового ребенка предварительно готовить к прививке нет необходимости, но важно знать заранее дату начала вакцинации.
Нелишне будет накануне инъекции проконтролировать температуру тела, независимо от того, какую прививку делают.
Если школьник в 14 лет имеет склонность к аллергическим реакциям, за два дня до введения вакцины ему необходим прием антигистаминных препаратов.
Если температура не повышена, отсутствуют диспепсические расстройства и кожные высыпания, можно смело отправляться на прививку. Кроме того, ребенка следует предупредить, чтобы он минут 20 находился рядом с медкабинетом на случай необходимости экстренной медицинской помощи.
Прививка АКДС: сложности ревакцинации
Этот вид вакцины (от столбняка, коклюша и дифтерии) считается самым труднопереносимым. Поскольку начальную прививку уже делали дошкольнику, информация о ее последствиях должна сохраниться в паспорте прививок. При отсутствии осложнений, повода для беспокойства нет. После инъекции стоит недели две понаблюдать за подростком, пока сохраняется опасность развития следующих побочных эффектов:
- появления красной сыпи по всему телу;
- повышения температуры тела;
- болезненности ног, диспепсии.
Прививку 14 летним детям ставят под лопатку, поэтому по месту укола может ощущаться болезненность. В случае появления уплотнения, его можно обработать мазью Троксевазин. Запрещено мыться в горячей воде, растирать либо массировать шишку под лопаткой.
Какие результаты дает ревакцинация против туберкулеза
Противотуберкулиновую пробу (реакция Манту), которую надо делать подросткам в 14 лет, не следует считать прививкой. По реакции на введение сыворотки определяют, инфицирован ли детский организм палочкой Коха (микробактерия туберкулеза). Туберкулез относится к серьезным заболеваниям инфекционного характера, поражающим органы дыхательной системы.
Для Вас: Какие важные прививки ставят новорожденным детям в роддоме
Вакцинирующий препарат (туберкулин) вводят 14 летним детям подкожно. Медработник наблюдает за реакцией организма ребенка на присутствие обезвреженного возбудителя туберкулеза. Не стоит бояться процедуры, инфицирование палочкой Коха во время вакцинации исключено. Родителям 14 летнего школьника необходимо знать правила ухода за прививкой Манту:
- двое суток место укола нельзя мочить;
- ранку запрещено обрабатывать антисептиками, накладывать пластырь;
- в течение двух дней следует отказаться от употребления аллергенных продуктов.
Однако от туберкулиновой пробы отказываться не стоит. Процедуру считают самым точным методом, указывающим на присутствие в организме возбудителя смертельно опасного недуга. При появлении выраженного иммунного ответа на реакцию Манту, ребенку необходимо дополнительное обследование.
Прививка, защищающая от полиомиелита
Результатом полиомиелита становится развитие спинномозгового паралича. Лекарства для лечения опасного вирусного заболевания даже в условиях стационара отсутствуют. Поэтому единственной защитой от инфицирования и распространения вируса медики называют профилактическую прививку.
Получение вакцины 14 летними школьниками является третьим этапом ревакцинации против недуга, угрожающего множеством осложнений. Инактивированную вакцину вводят в детский организм перорально. Четыре капли розового раствора со специфическим вкусом капают под язык либо на область миндалин, что препятствует сплевыванию жидкости.
График детской вакцинации
График детской вакцинации регламентируется Министерством здравоохранения. Частота прививок напрямую зависит от того, когда была установлена прививка АКДС. Для детей, которые тяжело переносят последствия инъекции АКДС, уже с ранних лет применяется постановка АДСМ по следующему графику:
- 3 месяца.
- 4,5 месяца.
- 6 месяцев.
- 1 год и 6 месяцев (r1), первая ревакцинация.
Важно, чтобы перерыв между первыми тремя инъекциями не превышал 1,5 месяца. Если этого уже произошло, то не стоит превышать дозировку положенной вакцины
Когда ребенок не испытывает неблагоприятных последствий от проведения инъекции АКДС, то по достижении 6 лет ему ставится препарат без коклюшного компонента по следующему графику:
- 4-6 лет — 2 ревакцинация (r2). Как правило, эту вакцинацию проводят перед началом обучения в школе, где риск заражения заболеваниями в большом коллективе возрастает.
- Через 10 лет после прежней (в 16, иногда в 14) — 3 ревакцинация (r3).
- Далее через каждые 10 лет делается очередная ревакцинация до самой старости.
После проведения ревакцинации, рекомендуется некоторое время избегать мест массового скопления людей, воздержаться от посещения образовательных учреждений, и не контактировать с инфекционными больными и исключить возможность переохлаждения организма.
Функция ревакцинации заключается в том чтобы запустить защитные механизмы в организме, которые были выработаны ранее. Пропускать ее категорически нельзя, так как иммунитет к столбняку и дифтерии угасает через 10 лет. Известны случаи, когда иммунная система срабатывает и через 20 лет после проведения вакцинации.
Как следить за пробой
Особого ухода папула не требует. Не стоит заклеивать пластырем или перебинтовывать. В течение 3 дней до момента оценки результатов следует внимательно смотреть за появлением необычной реакции на пробу манту: возникновение сыпи, изъязвления кожи, образование большой гематомы или гнойника. Это может указывать на неправильное введение препарата или развитие аллергической реакции. В таких случаях стоит немедленно показаться терапевту.
Что можно делать после проведения реакции
Введение туберкулина не обязывает к каким-либо ограничениям на протяжении всех 3 дней до измерения папулы. Ребенок может посещать детский сад или школу, общаться со сверстниками, придерживаться привычного рациона.
В течение этих дней родители внимательно смотрят за реакцией ребенка на манту, следят за самочувствием и температурой тела. Появление небольшого зуда в месте укола и небольшое временное повышение температуры до 37, 5 С не является поводом для волнения. Это обычная реакция организма на введение антигенов при любой прививке.
Когда ребенок склонен к аллергиям любого вида, за несколько дней до проведения туберкулиновой пробы Манту, рекомендуется начать прием антигистаминных препаратов. Их подбором должен заниматься врач.
Что нельзя делать после проведения пробы
Любое раздражение кожи в месте укола может привести к ложному результату. Избежать негативной реакции, можно выполняя следующие правила:
- нельзя тереть и расчесывать папулы;
- не носить вещи из плотной шерстяной ткани;
- не мочить область укола;
- избегать посещения бани и сауны;
- при постановке пробы манту детям со склонностью к аллергии нельзя есть продукты, являющиеся сильными аллергенами: цитрусовые, какао, морепродукты, клубника, сладости с искусственными красителями и консервантами.
При плохой переносимости туберкулинового теста, стоит сказать врачу до проведения диагностики. Пробу нельзя делать, при противопоказаниях:
- острые инфекционные заболевания;
- обострение хронических болезней;
- заболевания кожи в стадии обострения;
- ревматизм;
- эпилепсия;
- плохая эпидемическая обстановка, карантин в детском учреждении.
Чем мы можем Вам помочь? Обследование перед прививками и лечение поствакцинальных осложнений
-
Перед прививкой мы рекомендуем Вам:
Сделать анализ крови – прогноз индивидуальной реакции на прививку. Этот анализ с высокой точностью позволяет определить аллергию на компоненты вакцины. - В случае ослабленного иммунитета, при частых обострениях инфекций или наличии временных противопоказаний к вакцинации, мы рекомендуем провести обследование иммунитета – иммунограмму. Она покажет нарушения в работе иммунной системы.
- Пройти обследование у врача невролога-иммунолога с результатами анализов. При наличии нарушений со стороны центральной нервной системы, аллергии, других хронических заболеваний или дисбалансе иммунной системы, врач рекомендует лечение и проведет подготовку к вакцинации. Подберет подходящие именно Вам вакцины, риск осложнений будет сведен к минимуму.
Основные статьи затрат при подготовке к вакцинации – анализ крови на переносимость вакцин (зависит от количества вакцин) и иммунограмма. У нас действует одно из самых выгодных предложений по иммунограмме, ознакомиться с ним можно здесь. Стоимость консультации невролога-иммунолога можно узнать в прайс-листе.
Риск осложнений после вакцинации можно свести к минимуму, если заранее пройти обследование у врача невролога-иммунолога.