ВЭМ. Принцип методики
Как известно, физическая нагрузка вызывает увеличение частоты сердечных сокращений, а значит, сердцу требуется больше кислорода и питательных веществ.
Если у пациента имеются проблемы с коронарными артериями (сосудами сердечной мышцы), пороки сердца (врожденные или приобретенные), рубцы после инфарктов и другие изменения, сердце не справляется с нагрузкой, возникает ишемия (или кислородное голодание) сердечной мышцы. Это явление сразу же отражается в данных велоэргометрии: регистрируется характер нагрузки и время появления начальных признаков кислородного голодания (ишемии).
Визуально аппарат, используемый при тестировании, напоминает велотренажер. Помимо записи электрокардиограммы, в процессе «тренировки» идет непрерывная регистрация показателей частоты сокращений сердца и артериального давления (ЭКГ, ЧСС, АД).
Врач, проводящий велоэргометрию, следит также за дыханием и общим состоянием пациента. При очевидных признаках непереносимости процедуры, а также при чрезмерном увеличении ЧСС, тестирование останавливают.
Записанные в ходе велоэргометрии показания полезны не только для диагностики заболеваний сердца. ВЭМ-проба помогает, например, определить готовность человека к спортивным занятиям или иной, требующей выносливости, активной деятельности.
Данное исследование необходимо проводить всем, кто занимается спортом.
Аналогом этого тестирования является нагрузочный тредмил-тест.
Проведение тредмил-теста осуществляется на беговой дорожке с постоянно возрастающим наклоном. Не всем пациентам нравится этот вид нагрузочной пробы – больше всего процедура тредмил-теста напоминает постоянный и неуклонный подъем в гору.
Как проводят ЭКГ сердца?
Суть электрокардиографического исследования заключается в регистрации возникающих в ходе сердечной работы электрических потенциалов и их графическом отображении посредством бумаги (или монитора).
Процедура, в среднем, длится 5-10 минут. Пациента просят раздеться до пояса, открыть запястья и щиколотки и лечь на кушетку.
Для исследования применяются металлические электроды, которые в местах прикрепления к телу смазываются специальным гелем (он способствует улучшению проводимости тока).
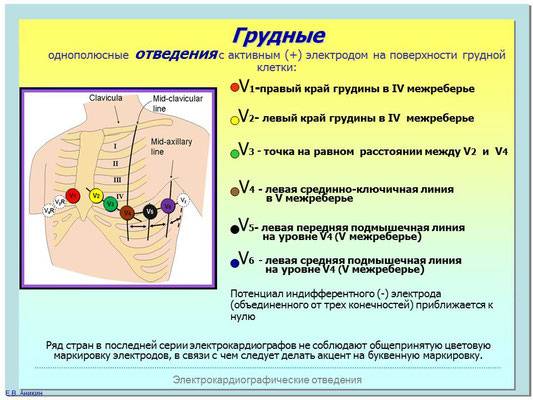
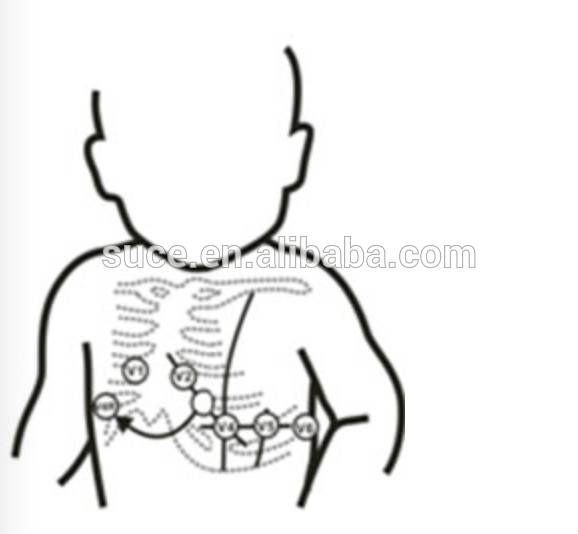
Электроды располагают на запястьях, щиколотках и участках передней и боковой поверхности грудной клетки. Через эти датчики в аппарат ЭКГ – электрокардиограф – поступает информация о работе сердца.
Электрические потенциалы, воспринимаемые аппаратом через электроды на теле пациента, при передаче усиливаются в несколько сотен раз, приводя в действие гальванометр. Колебания последнего и фиксируются на бумаге в виде графика – электрокардиограммы.
ЭКГ с расшифровкой
По завершении исследования врач-кардиолог приступает к расшифровке электрокардиограммы.
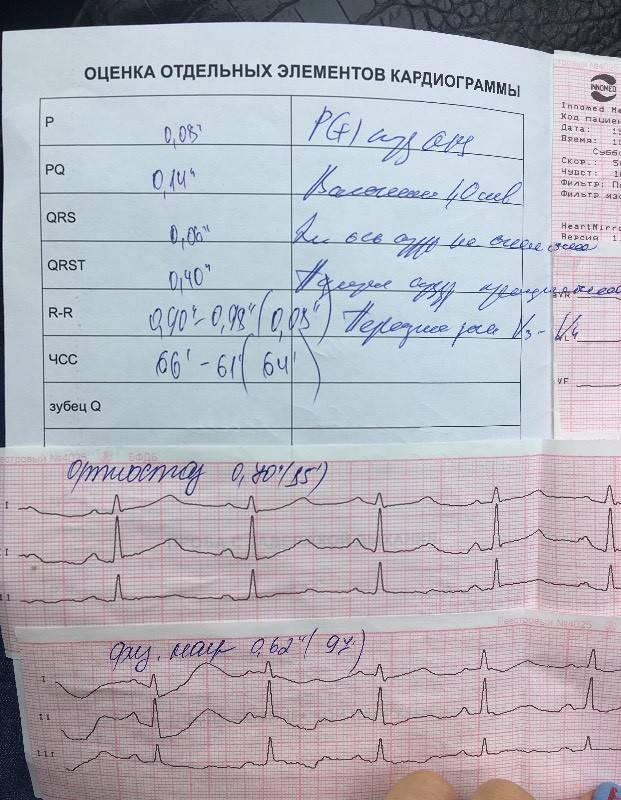
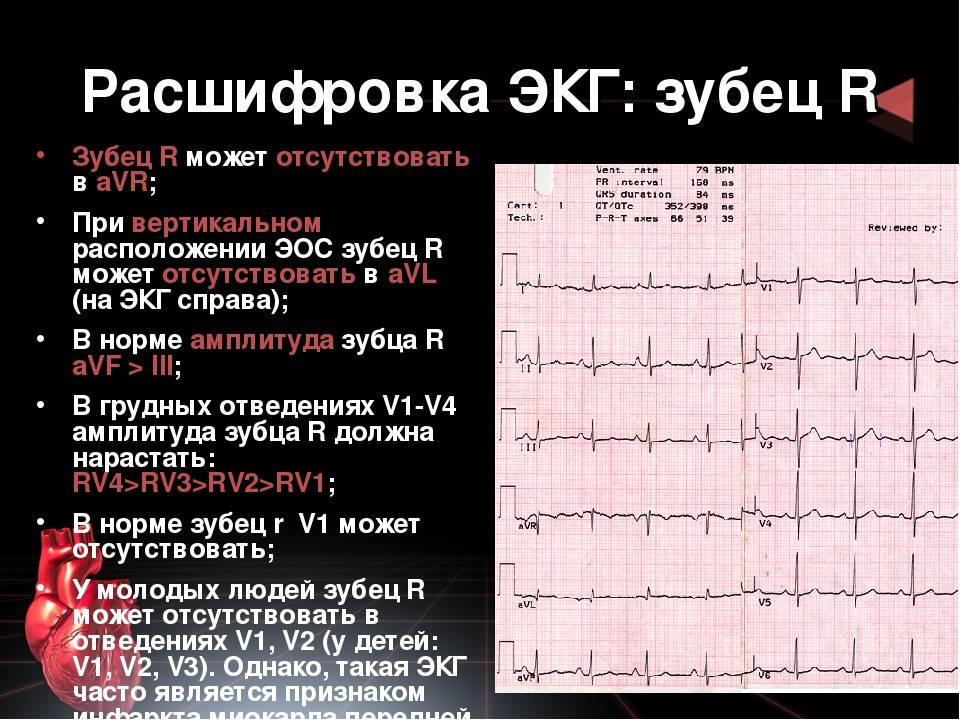
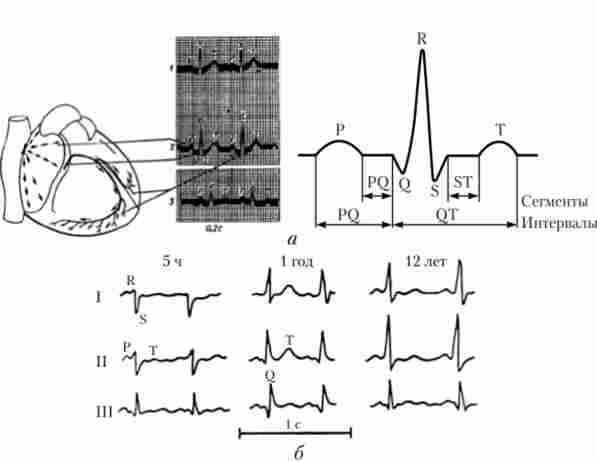
Первым делом, изучая ЭКГ, специалист смотрит на показатели ритма сердечных сокращений, сравнивая интервалы между зубцами R: они должны быть одинаковыми, если нет – ритм неправильный.
Далее подсчитывается частота сердечных сокращений (ЧСС): в норме этот показатель не должен выходить за пределы 60-90 ударов в минуту.
По зубцу Р определяется источник возбуждения в сердце. Для здорового органа нормой является синусовый ритм, тогда как предсердный, желудочковый и атриовентрикулярный ритмы указывают на патологию.
Изменения сердечной проводимости оценивается по длительности зубцов и сегментов: для каждого из них определены свои границы нормы.
Амплитуда зубцов – один из важнейших показателей ЭКГ. Увеличение данного параметра свидетельствует о гипертрофии некоторых отделов сердца. А это говорит врачу об имеющейся патологии, например, гипертонической болезни.
В ЭКГ с расшифровкой обязательно определяется электрическая ось сердца (ЭОС). Для людей астенического типа сложения характерно более вертикальное положение ЭОС, для пациентов гиперстенического телосложения – более горизонтальное. При серьезных изменениях в сердце ось смещается резко вправо или влево.
Подробно изучив эти и другие показатели электрокардиограммы, доктор дает заключение, в котором оценивает правильность ритма, источник возбуждения, ЧСС, характеризует ЭОС, а также указывает на конкретные патологические процессы, если они есть.
Интерпретировать результаты ЭКГ должен лишь опытный специалист, досконально разбирающийся во взаимосвязях между всеми элементами кардиологической кривой!
Показания для проведения ВЭМ
Велоэргометрия назначается:
- при подозрениях на скрытые формы коронарной недостаточности и ишемической болезни;
- для выявления безболевой ишемии миокарда;
- для оценки степени устойчивости организма к нагрузкам при диагностированной ИБС;
- при врожденных и приобретенных пороках сердца;
- при аритмиях, для выявления их связи с физической нагрузкой;
- при тестировании пациентов после инфарктов миокарда и оперативных вмешательств на сердце;
- как метод диагностики ИБС при атипичной стенокардии, кардиалгическом синдроме и изменениях на ЭКГ, не позволяющих исключить ишемию миокарда;
- категориям граждан, у которых высок риск развития ИБС (возраст 40 лет и старше, представители определенных профессий – водители, пилоты, водолазы и проч.).
Также показаниями к ВЭМ могут явиться жалобы на одышку. В качестве профилактического обследования велоэргометрия рекомендуется мужчинам с 40 лет и женщинам с 50 лет.
1
Велоэргометрия в «МедикСити»
2
ЭКГ с нагрузкой в «МедикСити»
3
ВЭМ при заболеваниях сердца
Кому нельзя проходить ВЭМ
Список противопоказаний к велоэргометрии достаточно обширен. В обследовании может быть отказано при таких болезнях и состояниях, как:
- Инсульт (в остром периоде);
- инфаркт миокарда (в остром периоде);
- нестабильная стенокардия (острый коронарный синдром);
- воспалительные процессы в сердце (острый перикардит, острый миокардит);
- наличие тромба в полостях сердца;
- инфаркт легкого, тромбоэмболия легочной артерии;
- тяжелая степень артериальной гипертонии;
- тяжелая, застойная сердечная недостаточность;
- острые инфекционные заболевания, лихорадка;
- тяжелые нарушения проводимости и ритма;
- острый тромбофлебит нижних конечностей;
- аневризмы крупных артерий;
- тяжелая дыхательная недостаточность;
- выраженная артериальная гипотония;
- заболевания или состояния, требующие ограничения физической активности;
- парезы, параличи нижних конечностей;
- тяжелые артрозы и артриты крупных суставов нижних конечностей;
- выраженные заболевания артерий нижних конечностей;
- выраженные нарушения психики;
- отказ пациента от проведения исследования.
Брадикардия плода: причины и симптомы
Не всякое снижение пульса у человека является аномалией или патологией. Например, оно наблюдается во время сна или при снижении температуры окружающей среды – в такие моменты организм экономит энергию, обмен веществ замедляется. Также подобное явление наблюдается у спортсменов, а у некоторых людей оно имеется с рождения, но не имеет характера патологии. В таких случаях говорят о физиологической брадикардии. Важным ее отличие от аномальной является отсутствие патологических симптомов.
Аномальная брадикардия – это такое снижение частоты сердечного ритма, при котором возникают различные болезненные состояния организма: головокружение, холодная потливость, потеря сознания и т. д. Как правило, они проявляются при сильном сокращении сердцебиения. Если оно незначительно, то субъективных ощущений у человека может не возникать.
Чтобы судить о наличии брадикардии сердца у плода, необходимо иметь представление о физиологической норме частоты сердцебиения. У взрослого человека она составляет 60-80 ударов в минуту, у эмбриона же изменяется в ходе его развития:
- На 3-5 неделе – 75-80;
- На 5-6 неделе – 80-100;
- На 6-7 неделе – 100-120;
- На 7-9 неделе – 140-190;
- На 10-12 неделе – 160-180;
- На 4 месяце – 140-160;
- К 9 месяцу – 130-140.
Указанные значения не являются точными, так как физиологическая норма у каждого ребенка может незначительно различаться. Примерно до 21 дня беременности сердцебиение у эмбриона не прослушивается вообще – на этом этапе у него его собственное сердце еще не начало формироваться, а обмен веществ полностью обеспечивается кровотоком матери.
Однозначно диагностировать патологическую брадикардию у матери и плода можно только во 2 триместре (после 20 недель вынашивания), так как на этом этапе его собственная система кровоснабжения в целом уже сформировалась, поэтому пульс должен стабилизироваться. Врач ставит диагноз в том случае, если в данный период частота сердцебиения составляет менее 110-120 ударов в минуту.
Брадикардия может быть «материнским» заболеванием или наблюдаться только у плода. В первом случае замедление сердцебиения у самой женщины также сказывается на состоянии будущего ребенка, во втором патология эмбриона не сказывается на здоровье матери. Причинами заболевания со стороны матери являются:
- заболевания сердечно-сосудистой системы – атеросклероз, нестабильное артериальное давление, ишемическая болезнь сердца, кардиосклероз, дистрофия или воспаление миокарда (сердечной мышцы);
- общие заболевания организма – нарушение кроветворной функции костного мозга, опухоли, анемия, инфекционные патологии, почечная недостаточность и т. д.
Со стороны плода причинами брадикардии выступают следующие патологии:
- материнская анемия, высокая токсичность окружающей среды, психический стресс у женщины;
- пороки развития собственной сердечно-сосудистой системы плода;
- нарушения репродуктивной системы матери – ранее старение плаценты, аномальное накопление околоплодных вод и т. д.;
- резус-конфликт – несовместимость материнской и эмбриональной крови по резус-фактору;
- интоксикация материнского организма из-за курения, употребления алкоголя или наркотиков, некоторых видов лекарств.
Симптомами брадикардии у матери являются типичные признаки кислородного голодания – головокружение, слабость, головная боль, шум в ушах, боль в груди, пониженное давление, одышка. Если патология наблюдается только у плода, о ней будут свидетельствовать снижение или прекращение его двигательной активности, а также судороги. Особенности эмбриональной формы заболевания в том, что выявить ее по состоянию матери невозможно – только непосредственно наблюдением за самим ребенком с помощью современных средств диагностики.
Беременность у пациенток с брадикардией характеризуется высоким риском гипоксии плода. Продолжительное кислородное голодание способно привести к замершей беременности, выкидышу или необратимым нарушениям в организме будущего ребенка. Особенно сильно от этого страдает его мозг, так как нервные клетки наиболее чувствительны к недостатку кислорода.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Показания для разного вида массажа младенцу
Когда нужен массаж младенцу, или массаж грудничку? Показания к данной процедуры очень широки и включают целый ряд патологических состояний и заболеваний (если речь идет о лечебном массаже). Профилактический массаж младенцу проводят без особых показаний, с целью улучшения состояния здоровья ребенка, ускорения его физического и психоэмоциональное развития, предотвращения развития различной патологии.
Итак, лечебный массаж младенцу целесообразен в следующих случаях:
- Заболевания опорно-двигательного аппарата (например, врожденные вывихи, заболевания суставов и мышц, гипер-, или гипотонус мышц, дисплазия, косолапость, плоскостопие и др.).
- Заболеваний ЖКТ и внутренних органов (гипотрофия, гипертрофия, младенческая колика, расстройства стула и др.).
- Заболеваний нервной системы.
- Заболевания органов дыхания (плевриты, бронхиты, бронхиальная астма, риниты).
Существует несколько видов массажа грудничку — профилактический, лечебный и коррекционный.
Когда грудничку нужен профилактический массаж?
Когда делать массаж грудничку с профилактической целью? Данный вид массажа можно делать практически всем малышам. Легкий массаж ребенку в виде поглаживания ручек, ножек, спинки можно выполнять уже с первых недель жизни. Это оказывает благоприятное влияние на общее состояние новорожденного, улучшает его сон, психо-эмоциональное состояние. Это связано с тем, что свои первые впечатления малыш получает именно через прикосновения мамы. Нежность и тепло, исходящие от такого тактильного контакта, позволяют малышу чувствовать материнскую любовь и защиту.
Многочисельные наблюдения показали, что чем раньше ребенку начинают делать массаж, тем быстрее он прибавляется в весе, что объясняется снижением уровня гормона стресса и повышением иммунитета.
Когда грудничку нужен лечебный массаж?
Когда грудничку нужно делать массаж с лечебной целью? Лечебный массаж более сложный и предусматривает более сложные приемы с надавливаниями. Поэтому его следует делать строго по показаниям врача. Когда можно делать массаж грудничку упоминалось выше (показания). Лечебный массаж советуется делать не раньше 3-4-й недели жизни.
Когда грудничку делать коррекционный массаж?
Когда грудничку нужен массаж коррекционный? Коррекционный массаж применяют для того, чтобы закрепить результаты, полученные с помощью лечебного массажа и предотвратить повторное проявление проблемы. Также назначается педиатром и проводится только профессиональным массажистом.
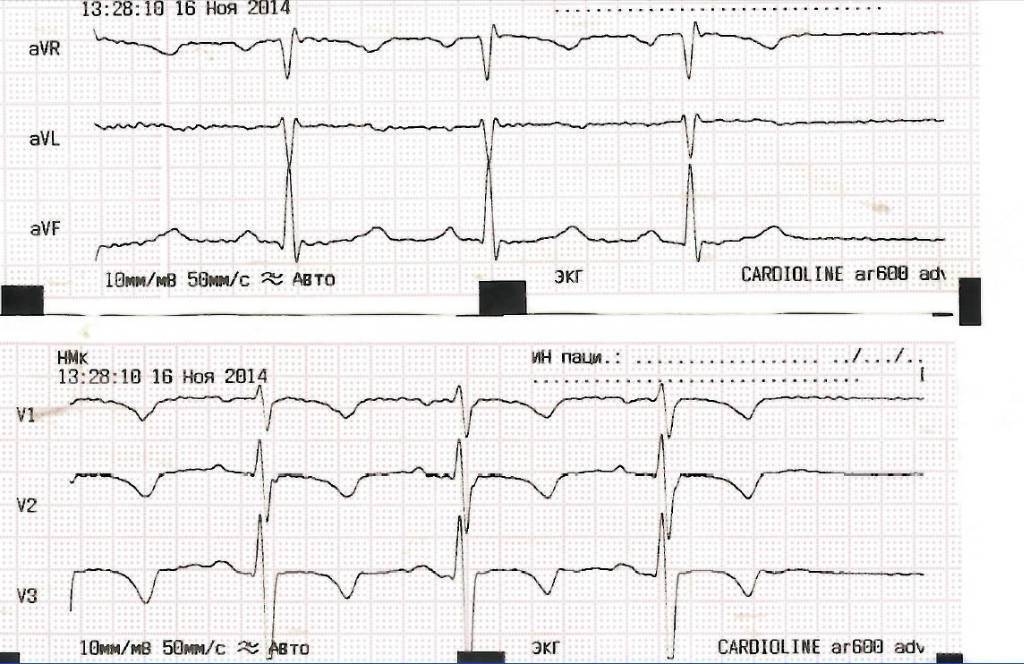
Какие болезни можно выявить с помощью электрокардиографии у детей?
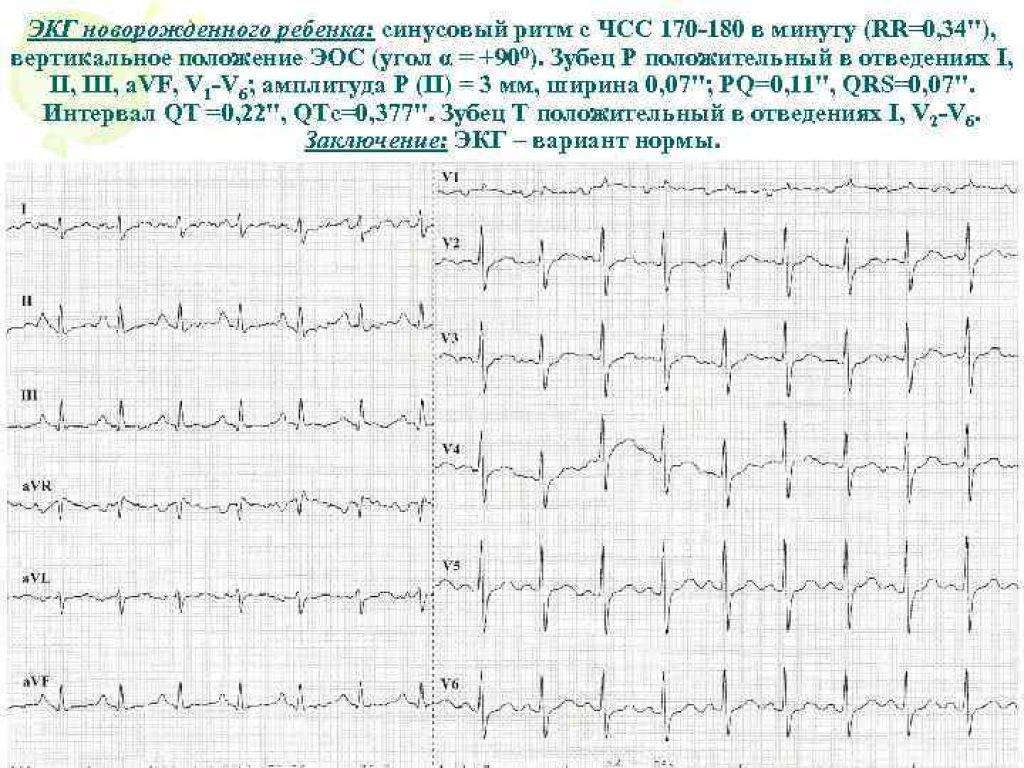
Скрининговая (профилактическая) электрокардиография сердца, проводимая у малышей-грудничков в возрасте 4-5 дней и 3-4 недель жизни, позволяет вовремя выявить электрокардиографические признаки (аритмии, удлинение фазы сокращения желудочков), указывающие на возможное развитие синдрома внезапной смерти (одна из ведущих причин детской смертности на первом году жизни), и вовремя начать профилактическое лечение.
- ЭКГ позволяет выявить гипертрофию сердца малыша, которая может быть вызвана врожденными дефектами сердца, нарушениями работы сердечных клапанов, повышенным кровяным давлением, недостаточно сильной сократительной функцией сердца или нарушениями проводимости.
- С помощью электрокардиографии можно определить нарушения электропроводимости тканей сердца, которые могут заставлять сердце ребенка биться слишком быстро, слишком медленно или с неравномерной скоростью (аритмии), вызывать несоответствия ритма сокращений предсердий и желудочков.
- Электрокардиограмма покажет, насколько хорошо снабжается сердечная мышца кровью, и нет ли нарушений в кровоснабжении отдельных участков, как в покое, так и при физической нагрузке.
- По ЭКГ можно судить о работе сердечных клапанов и о нарушениях в потоках крови из-за их дисфункций.
- По результатам ЭКГ можно сделать вывод о дисбалансе в уровне веществ-электролитов в крови ребенка, необходимых для правильного функционирования сердечной мышцы, таких как калий, магний и кальций.
- Электрокардиография способна выявить признаки воспалительных заболеваний сердца (эндокардит, миокардит, перикардит).
- По результатам ЭКГ можно судить о наличии кардиомиопатии — аномалии в самой сердечной мышце.
Зачем делают ЭКГ детям
При обследовании ребенка с помощью ЭКГ можно определить:
- повышенное давление в легочном или большом круге кровообращения;
- нарушения ритма сердца и проводимости;
- обменные нарушения в миокарде – недостаток калия, магния или кальция;
- силу сердечной мышцы;
- достаточность кровоснабжения органов;
- есть ли увеличение какого-либо отдела сердца;
- соответствие показателей возрастной норме и общее развитие организма.
Этот метод не травматичен, доступен в любом медицинском учреждении, не требует предварительной подготовки и не может нанести вред ребенку. Поэтому его можно проходить без ограничений в любом возрасте, начиная с периода новорожденности. Если анализировать ЭГК в динамике, то легко оценить результативность назначенного лечения.
Рекомендуем прочитать о синусовой аритмии у ребенка. Вы узнаете о том, что собой представляет дыхательная и патологическая СА, причинах и проявлениях нарушения ритма, диагностике и лечении. А здесь подробнее о симптомах и лечении предсердной экстрасистолии.
Как часто можно проводить обследование?
К сожалению, современная жизнь отличается серьезным ритмом, в связи с чем повышается уровень смертности, которая вызывается сердечно-сосудистыми заболеваниями. Поэтому наиболее верным способом раннего диагностирования является данный метод обследования.
Лечащий врач принимает решение того, как часто следует делать ЭКГ, учитывая индивидуальные особенности, историю болезни пациента. При исследовании электрокардиографией можно воспользоваться принципом «лучше чаще, чем реже». Тем не менее ежедневно проводить исследование смысла нет.
Медицина на этот счет имеет следующие рекомендации:
- взрослому здоровому человеку разрешено делать ЭКГ сердца не чаще 1 раза в год;
- если профессия подразумевает профессиональные риски, тогда исследование желательно делать каждое полугодие;
- у профессиональных спортсменов частота проведения диагностики контролируется спортивным врачом;
- лицам пожилого возраста можно обследоваться почаще, не менее 1 раза в 3 месяца.
Спортсменам нередко назначают ЭКГ с нагрузкой
Частота проведения электрокардиограммы, в отличие от методов исследования, которые наносят вред здоровью человека, не имеет точного ограничения по своему количеству. ЭКГ для профилактических целей необходимо делать не реже 1 раза за год, особенно это актуально для людей, перешагнувших 40-летний рубеж.
Виды брадикардии у плода
По характеру и интенсивности снижения частоты сердечных сокращений у плода различаются следующие разновидности патологии:
- Базальная – диагностируется при снижении ЧСС эмбриона до менее 120 раз в минуту, при своевременной помощи вреда для ребенка и самой матери можно избежать;
- Децелерантная – такая брадикардия ставится, если частота эмбрионального сердцебиения не более 72 ударов в минуту, при этом женщине назначается лечение в стационаре с постельным режимом;
- Синусовая – при ней пульс плода снижается до 70-90 ударов в минуту, такое состояние является наиболее опасным, поэтому женщине требуется срочная госпитализация и интенсивное лечение вплоть до самых родов.
Определение точного вида и причины брадикардии имеет большое значение, так как от этого зависит, насколько велика опасность для ребенка и матери, какую стратегии терапии следует выбрать для лечения заболевания или хотя бы снижения рисков.
Проведение ВЭМ
Специально готовиться к процедуре не требуется, однако придется воздержаться от курения, приема содержащих кофеин напитков, спиртного. Последний прием пищи должен состояться не позднее, чем за 3 часа до тестирования.
Если пациент постоянно принимает лекарства, это следует сообщить врачу, чтобы специалист дал свои рекомендации.
В среднем, диагностика длится 10-15 минут. Начинается она со снятия у пациента электрокардиограммы и измерения АД в состоянии покоя.
Далее пациент проходит к велоэргометру, садится и начинает крутить педали (датчики с него не снимают). Средняя скорость вращения педалей – один оборот в секунду.
Нагрузка повышается через равные промежутки времени (3 минуты). При этом все изменения сердечного ритма и давления крови фиксируются в протоколе.
Есть различные варианты проведения ВЭМ-пробы – с постоянной нагрузкой или в прерывистом режиме
Способ тестирования выбирает врач, а продолжительность может быть сокращена из-за неважного самочувствия пациента или плохой ЭКГ
Процедуру останавливают, если пациент жалуется на боль в грудной клетке, у него отмечается одышка, повысилось АД или на кардиограмме видны явные признаки ИБС.
Если же пациент чувствует себя хорошо и показатели не внушают опасений, тест прекращается, когда ЧСС достигает 85% от максимально допустимых значений.
Далее пациента отпускают, а врач анализирует полученные данные.
Отклонения, которые может выявить ЭКГ у детей
После расшифровки кардиограммы могут быть такие описания:
- Синусовый ритм. Норма, импульс возникает в синусовом узле, как и должно быть.
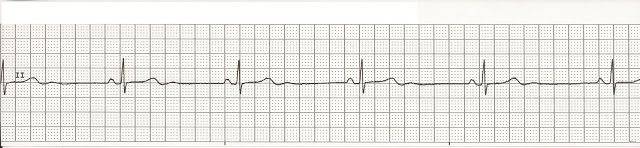
- Синусовая аритмия – для детей считается физиологической. Если возникает после инфекционных болезней, то требует наблюдения.
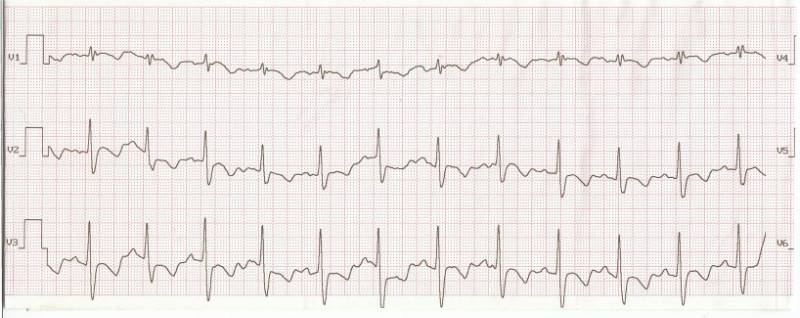
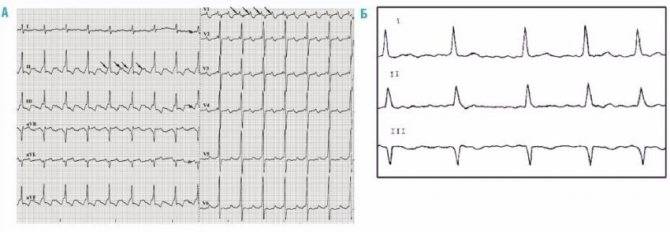
Синусовая аритмия (девочка 9 лет)
Брадикардия синусовая – слабость синусового узла, пульс менее 50 ударов, нарушается снабжение органов кровью, могут быть обмороки.
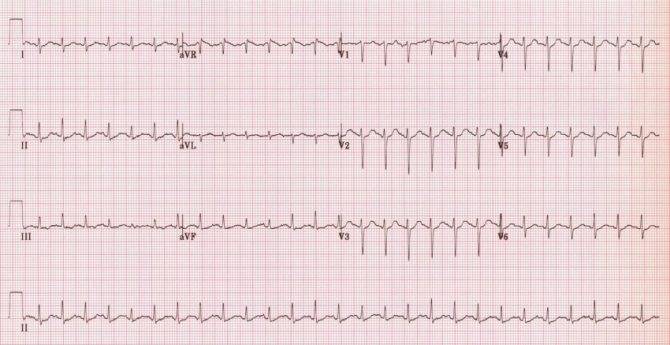
Синусовая тахикардия может быть при высокой температуре, инфекции, потере крови или жидкости, анемии.
Синусовая тахикардия
- Экстрасистолия – внеочередное сокращение, бывает при неврозе, нарушении гормонального фона, патологии миокарда, в том числе и миокардите.
- Пароксизмальная тахикардия – приступ частого пульса.
Мерцание предсердий – это нерегулярные частые сокращения (350 до 650 ударов), кровь не может поступить в желудочки, а из них в органы. Сопровождается слабостью, повышенным потоотделением, одышкой, может быть потеря сознания. Вместе с трепетанием предсердий относятся к наиболее сложной патологии, могут привести к опасному нарушению кровообращения.
А) Постоянная форма трепетания предсердий у ребенка 6 месяцев; Б) Постоянная форма фибрилляции предсердий у ребенка 10 лет.
Нарушения проводимости называются блокадами. При этих состояниях тормозится прохождение импульса для сокращения сердца, из-за чего желудочки сокращаются редко. Это приводит к головокружению, потере сознания и судорогам в тяжелых случаях.
Гипертрофия мышечного слоя развивается при перенапряжении отделов сердца. Встречается при врожденных пороках, гипертонии, кардиомиопатии. Правый желудочек увеличивается при поражениях легких, болезни Фалло, дефектах перегородки между желудочками.
Рекомендуем прочитать о том, чем опасна синусовая аритмия. Вы узнаете о нормальном и нерегулярном синусовом ритме, причинах и симптомах СА, диагностике, лечении. А здесь подробнее о синдроме Вольфа-Паркинсона-Уайта.
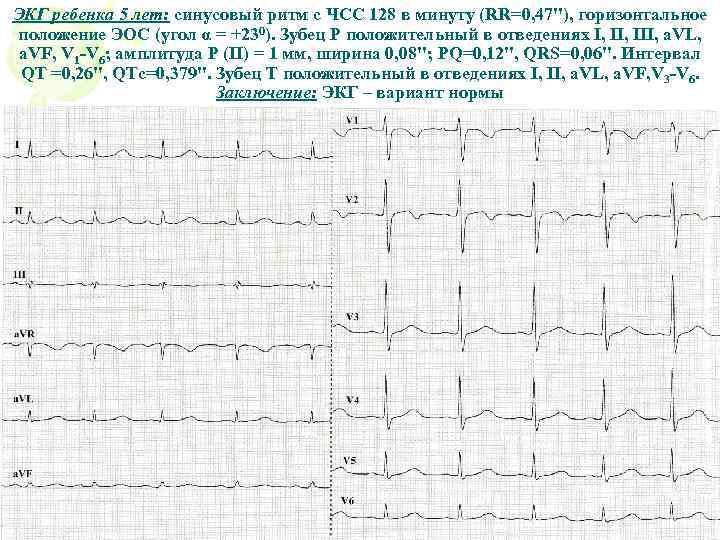
Правила проведения ЭКГ у детей в 1 год и после
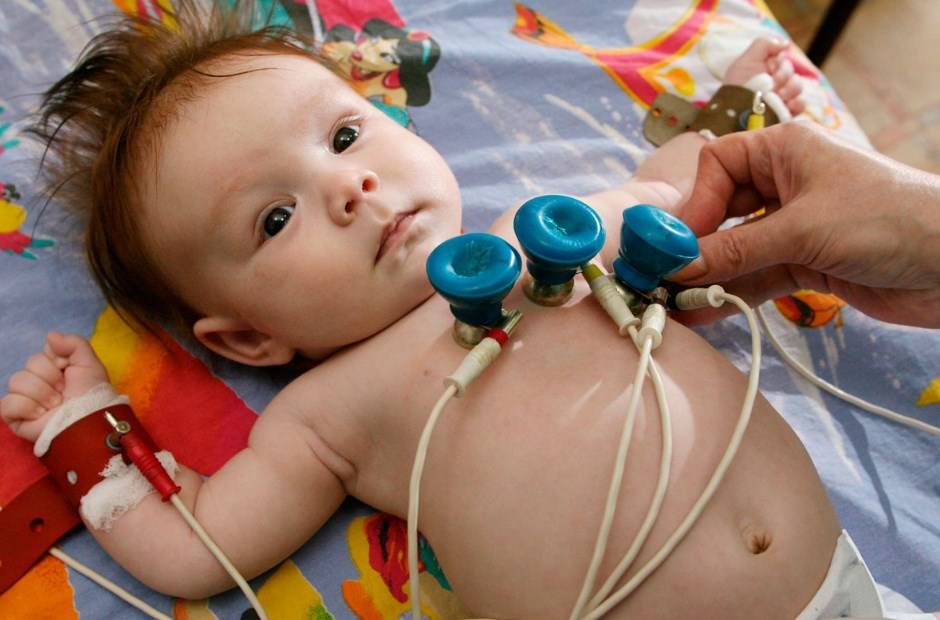
Перед процедурой нужно минимум за час исключить подвижные игры и эмоциональное напряжение ребенка. После приема пищи должно пройти не менее 1,5 часа. У маленьких детей используются специальные электроды, которые плотно укрепляются на коже, не повреждая ее. Для младенцев может быть установлен специальный пояс-манжета с зафиксированными датчиками.
После наложения электродов новорожденных пеленают, а детей более старшего возраста нужно уговорить не совершать активных движений и не разговаривать. Для того чтобы получить ценный в диагностическом плане материал, требуется зарегистрировать не менее 10 — 15 сердечных циклов, а при подозрении на нарушения ритма их может быть больше. Поэтому желательно, чтобы вместе с маленьким ребенком все время рядом был один из родителей.
О том, как проводят снятие ЭКГ у ребенка, смотрите в этом видео:
Как делать массаж грудничку
Как делать массаж младенцу? Профилактический массаж может проводить родитель, а лечебный лучше всего доверить профессионалу. Родителю самостоятельно не рекомендуется делать лечебный массаж, поскольку, не имея углубленных знаний в анатомии и физиологии малыша, можно легко ему навредить.
Что касается профилактического массажа, то делая его ласково, без резких движений и при этом постоянно наблюдая за реакцией малыша, навредить практически невозможно.
На сегодняшний день существуют различные техники, как делать массаж грудничку. Это может быть, например, поглаживание, растирание, разминание, вибрации. В лечебном массаже присущи надавливания.
Расшифровка результатов ВЭМ
Аппаратные данные включают такие параметры, как:
- уровень работоспособности пациента;
- сердечный ритм, выявленные его нарушения (если имелись);
- скорость восстановления АД и ЧСС;
- тип реакции артериального давления на нагрузку;
- степень тяжести ишемии;
- время и причина прекращения тестирования и др.
После интерпретации данных больному выдают заключение.
Существует 4 основные формы заключения:
Отрицательная проба ВЭМ – при достижении максимальной нагрузки сохранились нормальные физиологические показатели. ИБС при этом в большинстве случаев исключается.
Положительный результат – на ЭКГ зарегистрированы изменения, говорящие об ишемии, часто сопровождающиеся возникновением приступа стенокардии.
Сомнительный результат – испытуемый жаловался на боли, однако изменения на ЭКГ отсутствуют.
Неинформативная проба – исследование проведено не полностью, пациент отказался продолжать тестирование из-за головокружения, сильной головной боли или судорог, хотя признаков ИБС не наблюдалось.
При всей информативности велоэргометрии для большинства пациентов, неопределенность результатов конкретной пробы может потребовать назначения дополнительных исследований.
Расшифровка тредмил-теста практически не отличается от расшифровки результатов ВЭМ. Нормальными показателями для тредмил-теста, так же, как и ВЭМ-пробы, являются отрицательные показатели.
Как работает электрокардиограф
Электрокардиограф регистрирует сердечные электрические потенциалы. Кардиограмма записывается при помощи прикрепленных к телу обследуемого электродов. К основным узлам данного аппарата относятся:
- система, отвечающая за усиление сердечного ритма;
- гальванометр;
- регистратор;
- переключатель.
Электрокардиограф от сердечной мышцы получает слабый электрический импульс, который возникает у пациента. Далее его воспринимают электроды, после чего происходит усиление и улавливание их гальванометром. Любое изменение электромагнитного поля регистрируется, после чего фиксируется самописцами на бумажной ленте, которая равномерно двигается.
В результате получается своеобразный график, отображающий работу сердечных отделов. Он выражается в зубцах, имеющих разный размер. Длина графика зависит оттого, какой силы сигнал исходит от того или иного отдела. Электрокардиограф не оказывает препятствие функционированию организма, он просто регистрирует работу сердца.
Кроме того, от данного аппарата не исходят ионизирующие излучения, которые наблюдаются у компьютерных томографов, рентгенографических установок, не происходит генерирование магнитных полей, как у магнитно-резонансного томографа. Работа данного прибора основана на записи электрических потенциалов, создающихся сердечной мышцей, и выдаче кардиограммы, которую расшифровывают специалисты.
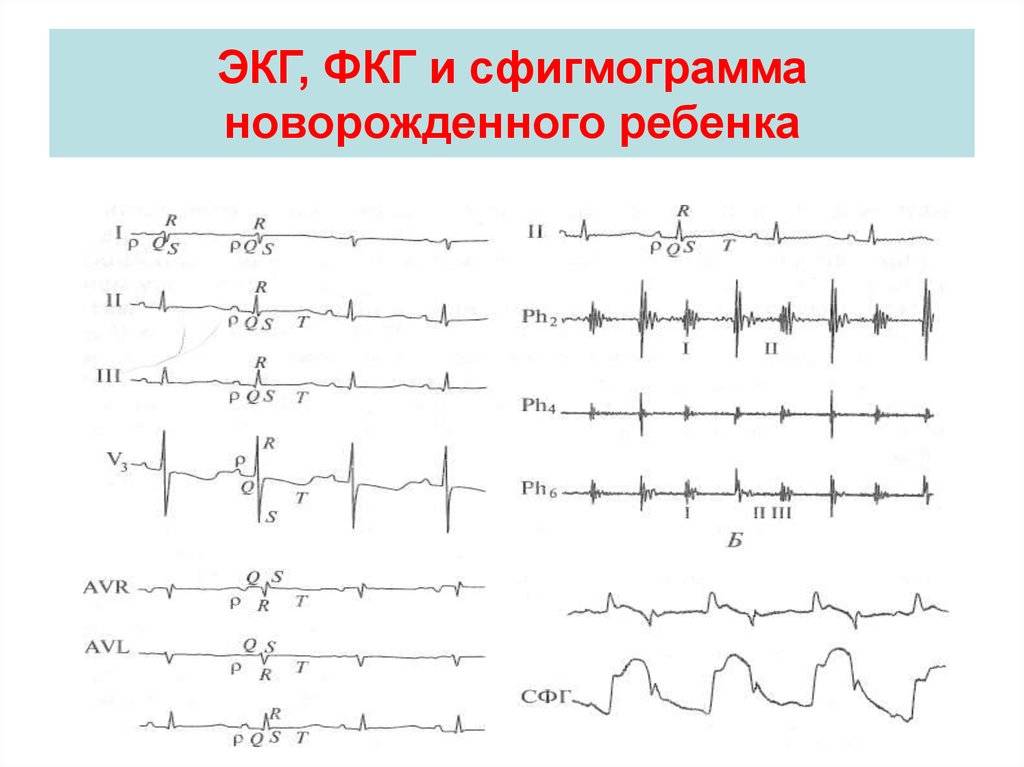
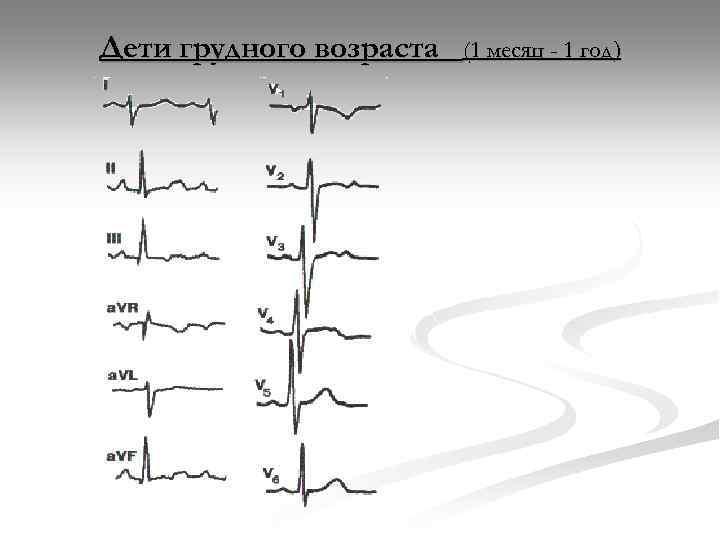
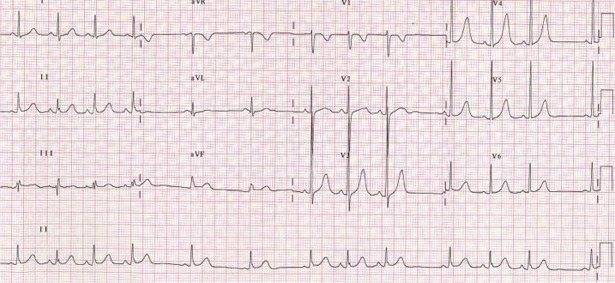
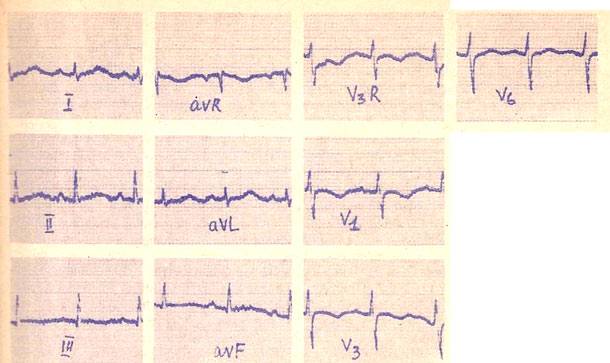
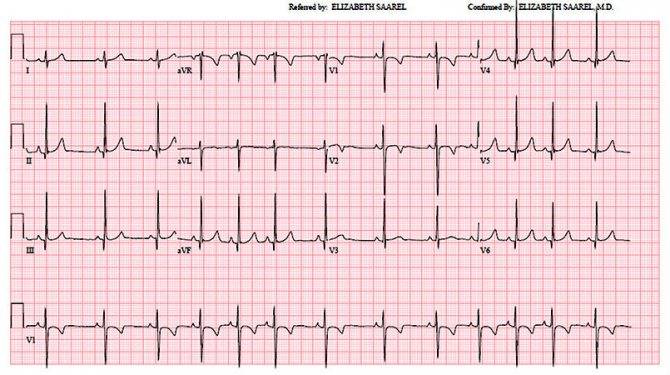
Вариант нормального ЭКГ
После чего кардиолог дает заключение о работе сердечной мышцы, ее состоянии
Исходя из этого, важно не только правильно снять, но и расшифровать полученную запись. На протяжении длительного времени путем эксперимента была установлена норма, которой должна отвечать та или иная высота зубчика, какое-либо отклонение говорит о наличии определенной проблемы
Только правильно расшифровав результат можно точно поставить диагноз больному.