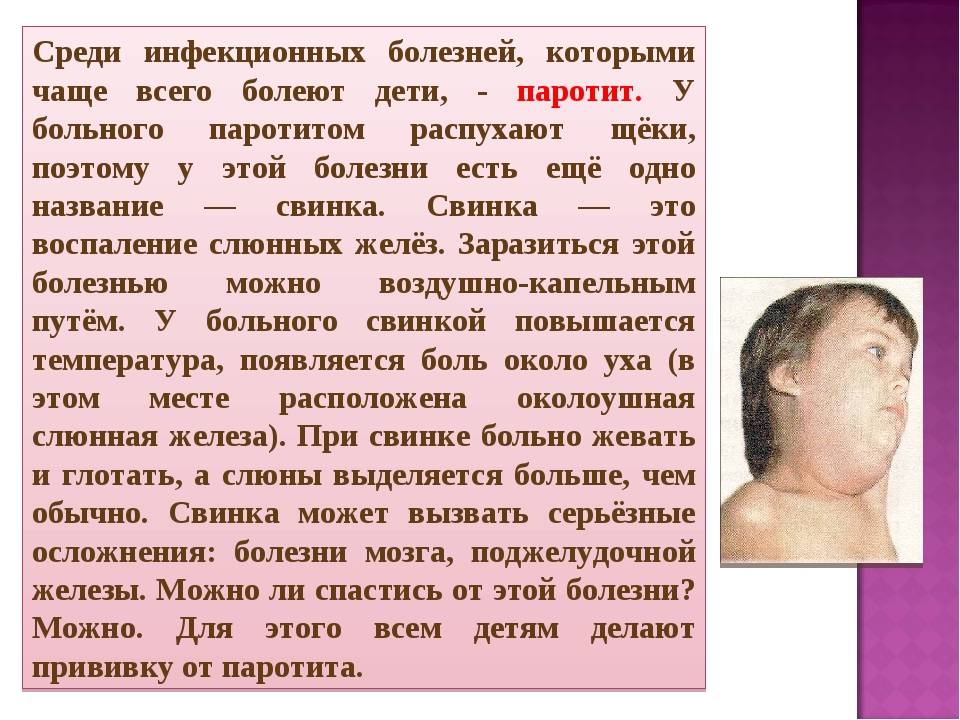
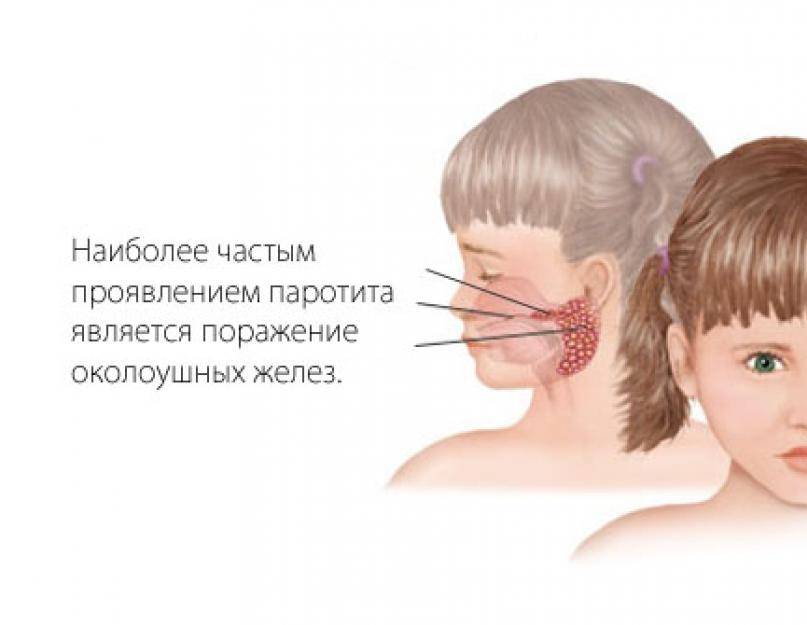
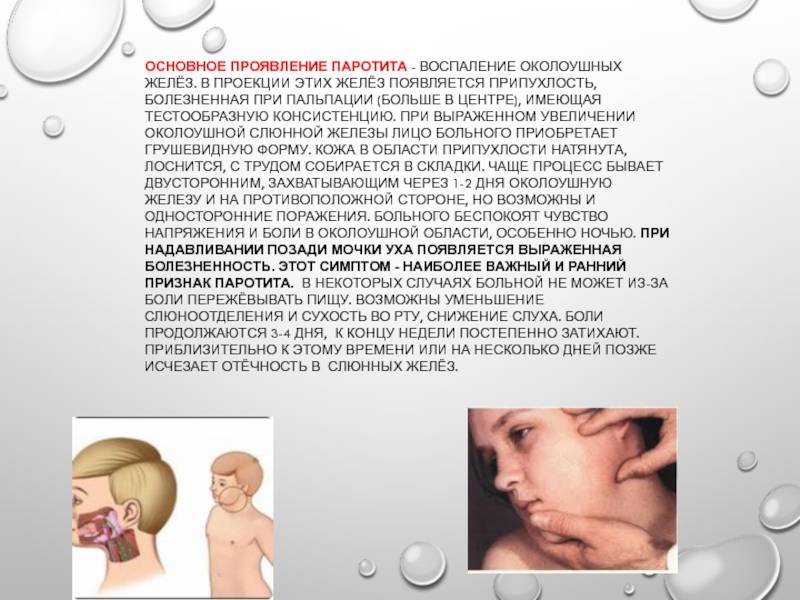
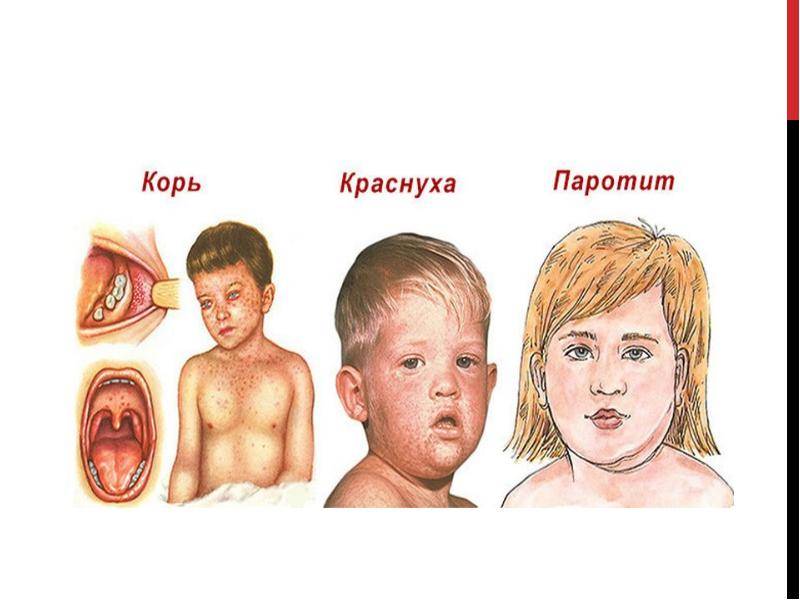
ОСОБЫЕ УКАЗАНИЯ
М-М-Р II не может обеспечивать защиту от заболевания у 100% вакцинированных.
Вакцину необходимо хранить в защищенном от света месте, поскольку свет может инактивировать вирусы. Восстановленную вакцину необходимо использовать как можно раньше после растворения.
У большинства восприимчивых лиц наблюдается выделение небольших количеств живого аттенуированного вируса краснухи через нос или глотку в период с 7-й по 28-й день после вакцинации. Достоверные данные о том, что данный вирус может передаваться восприимчивым лицам, находящимся в контакте с вакцинированным лицом, отсутствуют. Таким образом, риск заражения при тесном личном контакте не является значительным, хотя теоретически заражение возможно. Однако имеются подтверждения передачи вакцинного вируса краснухи детям через грудное молоко.
В подобных случаях перед вакцинацией необходимо тщательно оценить соотношение потенциального риска и пользы. Таких пациентов следует вакцинировать в исключительных случаях, имея в наличии все средства, необходимые в случае возникновения аллергической реакции.
Влияние на способность управлять транспортными средствами и работать с механизмами
Исследований влияния вакцины М-М-Р II на способность управлять транспортными средствами, а также работать с механизмами не проводилось.
Зачем делать прививки от редких болезней?
Действительно, некоторые болезни из списка встречаются крайне редко. И в этом заслуга вакцинации.
У успехов в борьбе с инфекциями есть обратная сторона — люди перестают делать прививки, так как видят благополучную среду и всё меньше и меньше угроз. Так, заразные инфекции, о которых уже многие забыли, могут снова выйти на первый план.
В России примером этого явления была эпидемия дифтерии в середине 90-х годов. Казалось, что она встречается крайне редко, но снижение количества прививок привело к росту заболеваний — более 100 тысяч человек. Массовая вакцинация детей позволила остановить эпидемию.
Не так давно многие страны мира столкнулись со вспышками кори. В ноябре 2019 года ВОЗ опубликовала данные, что в 187 странах случилось 413 308 подтвержденных случаев болезни.
Также в 2019-м году зафиксированы очаги заболевания менингококковой инфекцией в г. Новосибирске.
Единственная эффективная мера защиты от многих инфекций – пользоваться достижениями современной медицины и поддерживать высокий охват вакцинацией.
Прививки ЗА и ПРОТИВ
Иммунная система человека защищает организм от инфекционных, микробно-воспалительных заболеваний. Но существуют инфекционные заболевания, при которых врожденный иммунитет не справляется с инфекцией, а приобретенный иммунитет формируется в результате перенесенного инфекционного заболевания
Важно понимать, что ряд возбудителей инфекционных заболеваний высоко контагиозен, а инфекционные заболевания, вызываемые ими, протекают в тяжелой форме, могут привести к серьезным осложнениям, а в некоторых случаях и к летальному исходу
Вакцины создают искусственный иммунитет и позволяют организму справиться с возбудителем болезни. Вакцинация особенно важна для маленьких детей, т.к. их иммунная система окончательно не сформирована. Некоторые инфекции опасны именно для детей раннего возраста.
Более подробно с доводами поборников и противников прививок вы можете ознакомиться в отдельной статье, посвященной пользе прививок
Если же родители категорически отказываются от прививок, им необходимо заполнить соответствующее заявление и подать его в поликлинику по месту прикрепления.
Через какое время после пробы Манту можно вакцинироваться от кори? Через какое время после вакцинации от кори можно проводить пробу Манту?
Проба Манту – диагностический аллергический тест и прививкой не является. Подробнее о пробе Манту читайте здесь.
Если проба Манту (или иная туберкулиновая проба) проводится до проведения профилактической прививки, то на основании приказа Минздрава РФ от 21 марта 2003 г. N 109 “О совершенствовании противотуберкулезных мероприятий в РФ” (Приложение N 4 Инструкция по применению туберкулиновых проб) – «..5.1. ..Здоровым детям и подросткам, инфицированным МБТ, а так же с положительной (сомнительной) послевакцинной туберкулиновой чувствительностью и детям с отрицательной реакцией на туберкулин, но не подлежащим ревакцинации БЦЖ, все профилактические прививки можно производить непосредственно после оценки результатов пробы Манту…».
Если проба Манту проводится после вакцинации от кори (краснухи, паротита), то на основании того же приказа интервал должен составлять не менее 1 месяца.
Следует знать, что в инструкции к некоторым вакцинам указывается интервал 4-6 недель.
Противопоказания к вакцинации от кори, паротита и краснухи
Временные противопоказания:
- острые инфекционные и неинфекционные заболевания или обострение хронических заболеваний (вакцинация откладывается до выздоровления или ремиссии)
- беременность
Постоянные противопоказания
- тяжелые аллергические реакции на аминогликозиды
- на куриный или перепелиный белок (в зависимости от вида конкретной вакцины, если она произведена с использованием куриных или перепелиных яиц)
- первичный иммунодефицит
- злокачественные заболевания крови и новообразования,
- выраженная реакция (гипертермия выше 40 град.С, гиперемия или отек более 8 см в диаметре в месте введения) или осложнение на предыдущее введение коревой вакцины
ВИЧ-инфекция не является противопоказанием к вакцинации.
Отдельно сказать об аллергии на куриный (перепелиный) белок. Далеко не каждая аллергия на данные продукты является противопоказанием. Речь идет только о выраженных аллергических реакциях:
- Анафилактический шок
- Генерализованная крапивница
- Отек Квинке
Следует заметить, что ни Американская Академия Педиатрии (AAP, “Red Book” 😉 , ни Консультативный комитет по иммунизации США (ACIP) не считают аллергию на куриный или перепелиный белок как противопоказание к вакцинам против кори-краснухи-паротита и рекомендуют плановую вакцинацию людей с аллергией на яйца без использования специальной подготовки или десенсибилизирующих процедур.
Следующие вакцины от кори созданы с использованием компонентов яиц:
- против кори российского производства – на клетках эмбрионов перепелов
- против кори-паротита российского производства – на клетках эмбрионов перепелов
- вакцина против кори-паротита-краснухи производства компании ГлаксоСмитКляйн – коревой штамм выращен на клетках куриного эмбриона
- вакцина против кори-паротита-краснухи производства компании МеркШарпДоум – коревой штамм выращен на клетках куриного эмбриона.
Вакцины содержат следовые количества компонентов птичьих яиц.
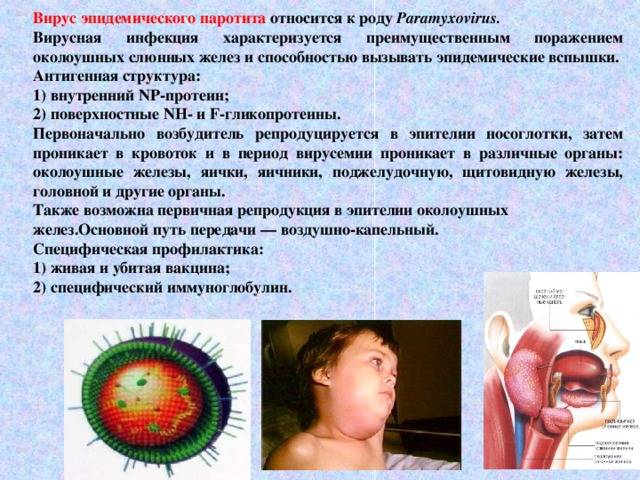
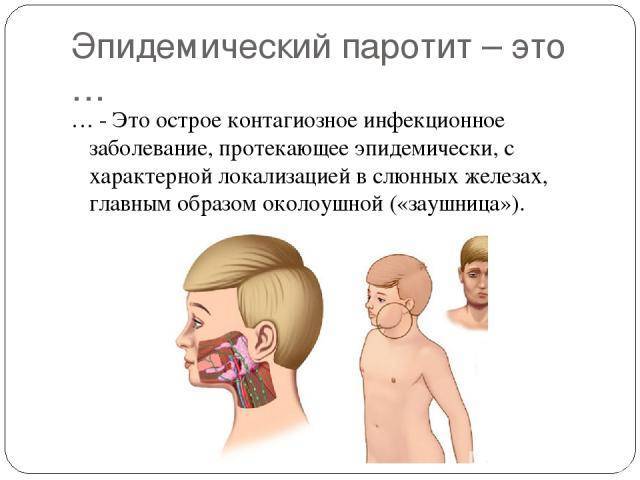
Эпидемиология
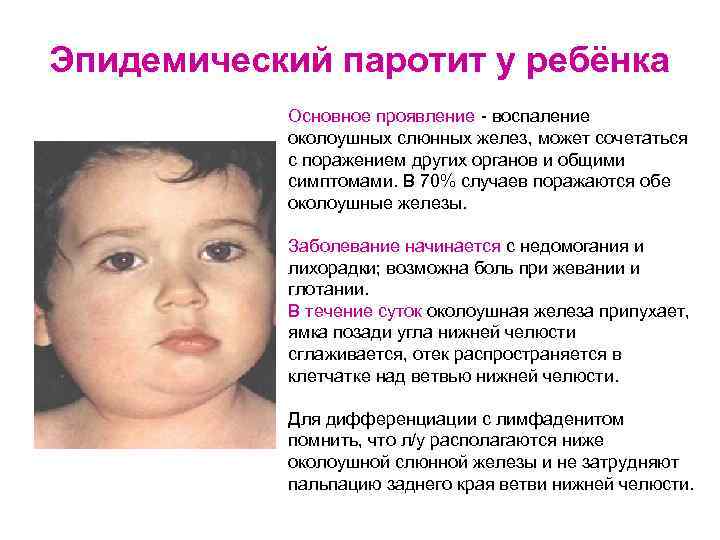
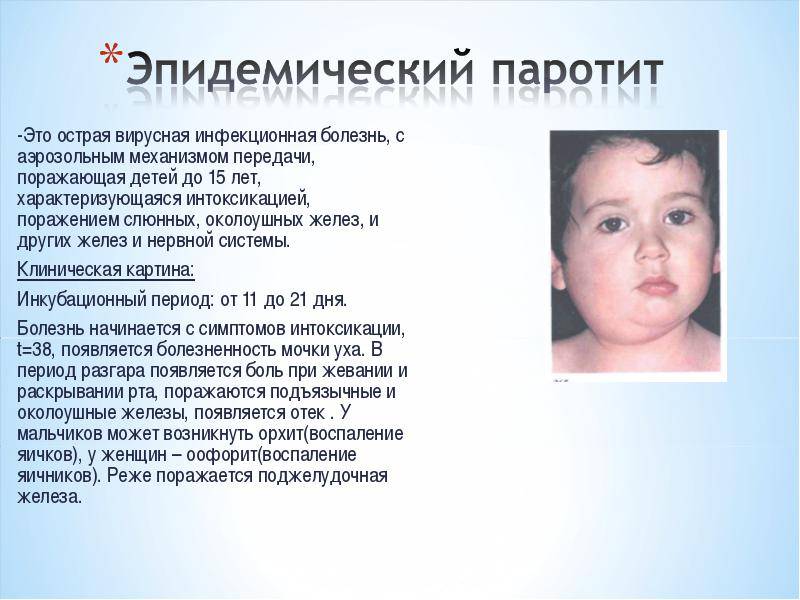
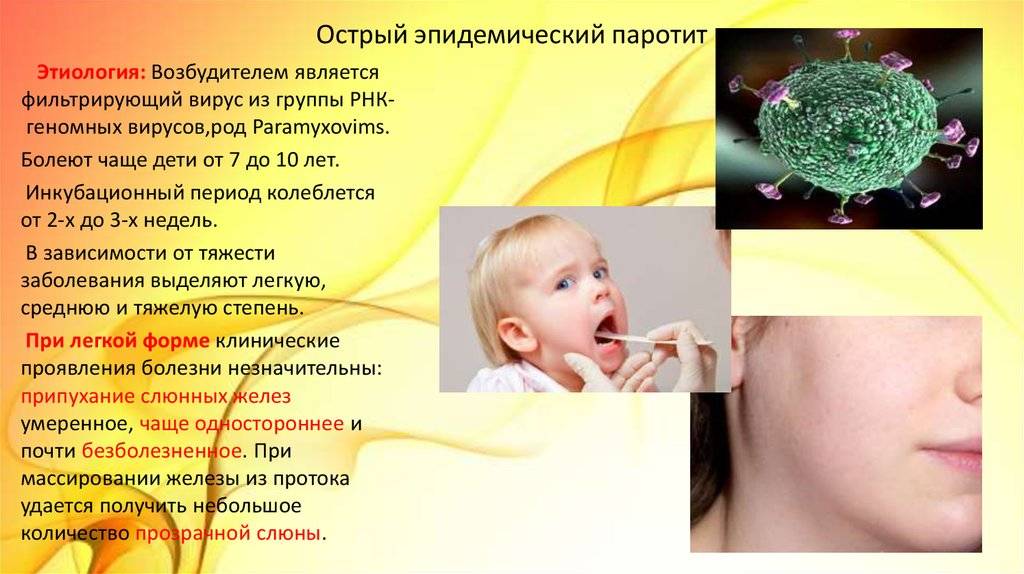
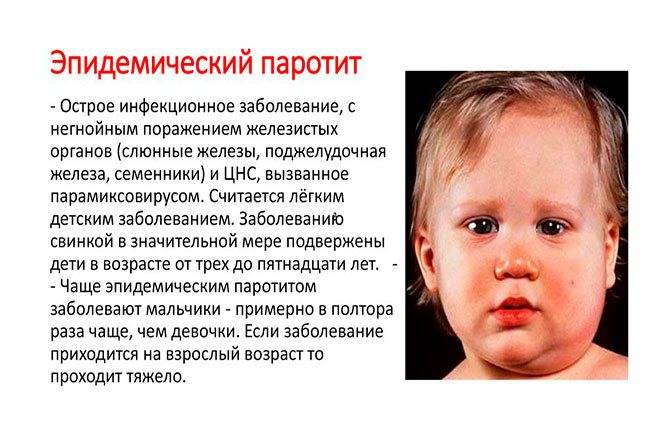
Источником возбудителей инфекции является больной человек в последние дни инкубационного периода и до 9-го дня болезни, после чего выделение возбудителя прекращается. Примерно в 30% случаев П. э. протекает в стертой или бессимптомной (инаппарантной) формах. Такие больные опасны в эпидемиол, отношении, т. к. являются источником инфекции. Из организма больного возбудитель инфекции выделяется со слюной, передача его происходит воздушно-капельным путем при разговоре, кашле, чиханье. Допускается возможность заражения через различные предметы (посуду, игрушки и пр.). Имеются данные, свидетельствующие о трансплацентарном заражении плода вирусом П. э. Если мать перенесла П. э. в конце беременности, то у новорожденного он может развиться в первые дни жизни. Восприимчивость к заболеванию П. э. достигает 50—70% . П. э. наблюдается в виде спорадических случаев, эпидемических вспышек в детских учреждениях, а иногда в коллективах взрослых. Отмечается выраженная сезонность заболеваемости при П. э.: наибольшие ее подъемы приходятся на зимние и весенние месяцы.
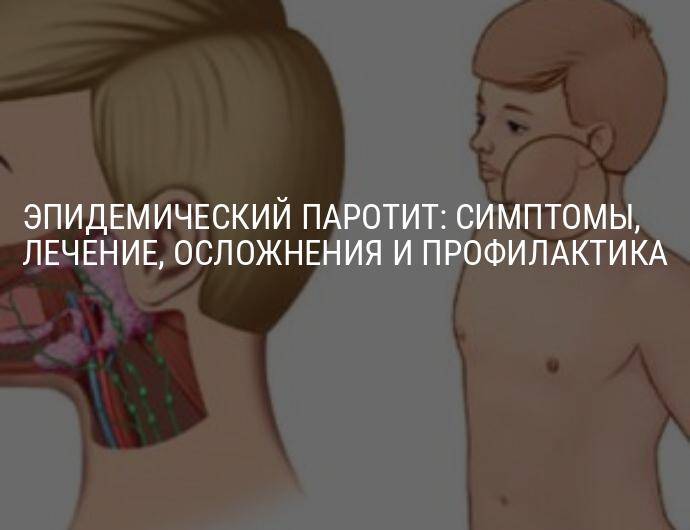
Лечение эпидемического паротита
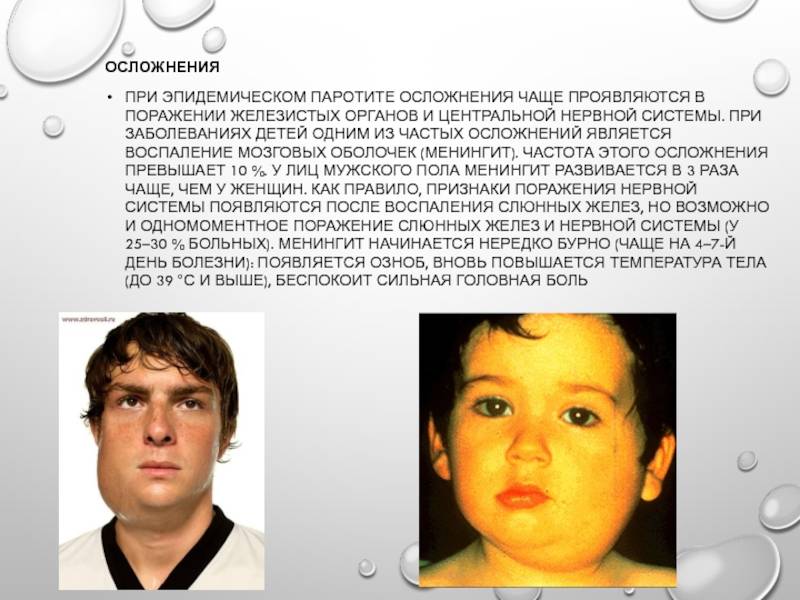
Показаниями к госпитализации служат эпидемиологические и клинические критерии. Обязательной госпитализации подлежат пациенты (прежде всего дети) из закрытых коллективов – детских домов, школ-интернатов, детских лагерей отдыха, санаториев, воинских частей, казарм, общежитий и т.д. Клиническими показаниями к госпитализации служат тяжёлое течение заболевания (гипертермия, поражение ЦНС, панкреатит, орхит), сопутствующие острые и хронические заболевания, осложнённое течение заболевания. Госпитализация осуществляется либо в специализированные отделения, либо в боксированные палаты.
В целях снижения риска развития тяжёлого и осложнённого течения заболевания, больные весь лихорадочный период должны соблюдать постельный режим
Большое внимание следует уделять гигиене полости рта (снижение саливации!!!)
В связи с поражением слюнных желёз (и возможно других пищеварительных желёз), нарушается нормальный процесс пищеварения, что требует соблюдения в острый период заболевания диеты. Больные должны получать в первые дни болезни только жидкую и полужидкую пищу. При наличии признаков панкреатита больным назначается стол №5. Показано обильное питьё (чай, фруктовые соки, компоты, кисели).
Этиотропное лечение не разработано. Больные получают патогенетическую и симптоматическую терапии. Применение гамма-глобулина для лечения больных эпидемическим паротитом оказалось малоэффективным.
Рекомендуется частое полоскание и орошение полости рта растительными травяными отварами и настойками (ромашки) или просто кипяченой водой.
По показаниям проводится оральная и/или парентеральная дезинтоксикационная терапия с использованием глюкозо-солевых растворов по общепринятым принципам. Жаропонижающие препараты назначаются исключительно только при повышении температуры тела выше 38,5°С. Показано проведение десенсибилизирующей терапии, приём ферментных препаратов желудочно-кишечного тракта, нестероидные противовоспалительные препараты коротким курсом.
При появлении признаков орхита показано парентеральное (реже оральное) назначение кортикостероидных препаратов (преднизолон) в течение 3-4 дней в дозе 2-3 мг/кг массы тела/сутки, в качестве отвлекающей терапии – холодные компрессы на мошонку. При расширении режима – ношение суспензория в течение 1-2 недель.
При наличии признаков панкреатита показаны щадящая диета, холод на живот, в первые сутки – голодная диета. По показаниям – парентеральное введение ингибиторов протеолитических ферментов (гордокс, контрикал, трасилол).
При подозрении на менингит, после проведения люмбальной пункции и подтверждения диагноза менингита – лечение проводится по общим принципам лечения вирусных серозных менингитов.
При развитии менингоэнцефалита проводится интенсивная терапия, направленная на борьбу с отёком мозга (детоксикация, дегидратация, коррекция метаболических расстройств, назначение глюкокортикоидов), противосудорожные, седативные препараты.
Выписка переболевших при отсутствии осложнений производится после клинического выздоровления под контролем нормализации показателей активности диастазы (амилазы).
Какие прививки должны быть к школе?
Большую часть прививок ребенок должен получить в возрасте до 20 месяцев. Это вакцинация от всех тех инфекций, о которых говорили выше. Мы подытожим всё написанное и сделаем акцент на тех прививках, которые необходимо повторить, т.е. провести ревакцинацию в 6-7 лет.
Итак, согласно Национальному календарю прививок, ребенок предшкольного возраста должен быть привит от следующих инфекций:
туберкулез,
гепатит В,
пневмококковая инфекция,
коклюш, дифтерия, столбняк,
полиомиелит,
гемофильная инфекция типа b (для детей из групп риска),
корь, краснуха, паротит,
грипп (ежегодно).
Перед поступлением в школу следует провести ряд повторных прививок (ревакцинаций) против:
кори, краснухи, паротита,
коклюша, дифтерии, столбняка,
гриппа (ежегодно).
Рекомендуются прививки по расширенной программе:
от ветряной оспы,
от менингококковой инфекции,
от клещевого энцефалита,
гепатита А.
Противопоказания
Только врач может решить, подходит ли «Паротитная» для вакцинации
Вакцина «Паротитная» противопоказана при наличии в анамнезе аллергической реакции на любой компонент вакцины а также в случаях если у пациента:
- Ранее наблюдались анафилактические реакции или тяжелые формы аллергических реакций на аминогликозиды (гентамицина сульфат), куриные и/или перепелиные яйца.
- Имеетются первичные иммунодефицитные состояния, злокачественные болезни крови и новообразования.
- Наблюдалась ранее сильная реакция (подъем температуры выше 40 С, гиперемия и/или отек более 8 см в диаметре в месте введения вакцины) или осложнение на предыдущее введение паротитной или паротитно-коревой вакцин.
- Беременность и период грудного вскармливания.
- Острые заболевания или обострение хронических заболеваний.
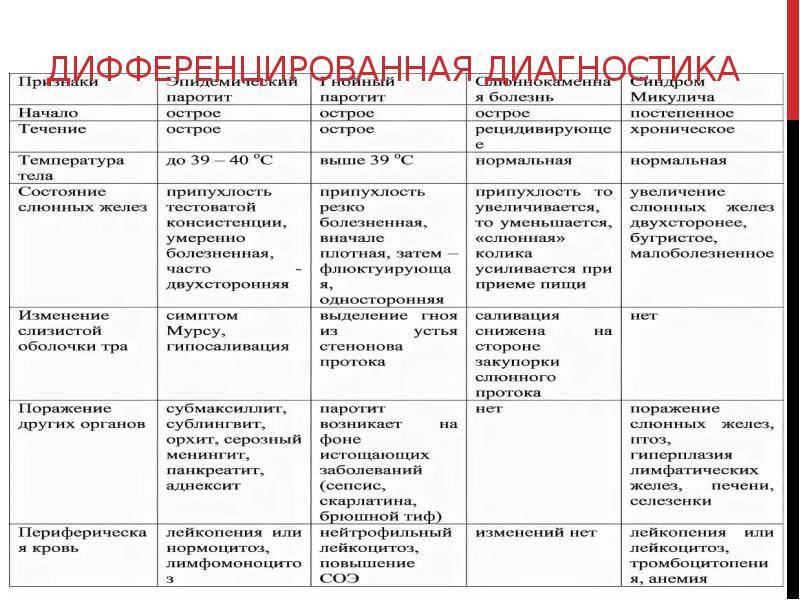
Диагностика Эпидемического паротита (свинки):
В типичных случаях распознавание эпидемического паротита трудности не представляет. Поражение околоушных слюнных желез при других инфекционных заболеваниях является вторичным и имеет характер гнойного поражения. Другие заболевания желез (рецидивирующий аллергический паротит, болезнь Микулича, камни протоков слюнных желез, новообразования) характеризуются отсутствием лихорадки и длительным течением. Наибольшую опасность представляют случаи, когда врач принимает за паротит токсический отек шейной клетчатки при токсической или субтоксической дифтерии зева. Однако внимательный осмотр больного, в частности фарингоскопия, позволяет без труда дифференцировать эти заболевания.
Большие трудности представляет дифференциальная диагностика осложненных форм эпидемического паротита, особенно если поражение слюнных желез выражено не резко или отсутствует.
Паротитный серозный менингит следует дифференцировать от серозных менингитов другой этиологии, прежде всего от туберкулезного и энтеровирусного. Помогает в диагностике тщательное обследование слюнных желез и других железистых органов (исследование амилазы мочи), наличие контакта с больным эпидемическим паротитом, отсутствие заболевания паротитом в прошлом. Туберкулезный менингит характеризуется наличием продромальных явлений, относительно постепенным началом и прогрессирующим нарастанием неврологической симптоматики. Эн-теровирусные менингиты встречаются в конце лета или начале осени, когда заболеваемость эпидемическим паротитом резко снижена.
Острый панкреатит приходится дифференцировать от острых хирургических заболеваний брюшной полости (острый холецистит, аппендицит и др.). Орхиты дифференцируют от туберкулезного, бруцеллезного, гонорейного и травматического орхита.
Из лабораторных методов подтверждения диагноза наиболее доказательным является выделение вируса паротита из крови, смывов из глотки, секрета околоушной слюнной железы, цереброспинальной жидкости и мочи. Иммунофлюоресцентные методы позволяют обнаружить вирусы на клеточной культуре уже через 2-3 дня (при стандартном методе исследования – лишь через 6 дней). Иммунофлюоресцентный метод позволяет обнаружить вирусный антиген непосредственно в клетках носоглотки, что дает возможность наиболее быстро получить ответ. Серологические методы позволяют выявить нарастание титра антител только через 1-3 нед от начала заболевания, для чего используют различные методы.
Наиболее информативным является твердофазный иммуноферментный анализ, более поздние результаты получают с помощью более простых реакций (РСК и РТГА). Исследуют парные сыворотки; первая берется в начале болезни, вторая – спустя 2-4 нед. Диагностическим считается нарастание титра в 4 раза и более. Может быть использована внутрикожная проба с антигеном (аллергеном). Диагностическим считается переход отрицательной пробы в положительную. Если кожная проба будет положительной уже в первые дни болезни, то это свидетельствует о том, что человек ранее перенес паротит.
Особенности лечения
Наиболее важной задачей лечения является предупреждение осложнений. Показана симптоматическая терапия: жаропонижающие лекарства, обильное тёплое питьё
Больных эпидемическим паротитом можно лечить дома. Госпитализируют больных тяжелыми осложненными формами, а также по эпидемиологическим показаниям. Изолируют больных дома в течение 9 дней.
Важно соблюдение постельного режима не менее 10 дней. У мужчин, не соблюдавших постельного режима в течение 1-й недели, орхит развивался в 3 раза чаще
Для профилактики панкреатитов, кроме того, необходимо соблюдать определенную диету: избегать переедания, уменьшить количество белого хлеба, макарон, жиров, капусты. Диета должна быть молочно-растительной.
Другие заболевания из группы Болезни зубов и полости рта:
| Абразивный преканцерозный хейлит Манганотти |
| Абсцесс в области лица |
| Аденофлегмона |
| Адентия частичная или полная |
| Актинический и метеорологический хейлиты |
| Актиномикоз челюстно-лицевой области |
| Аллергические заболевания полости рта |
| Аллергические стоматиты |
| Альвеолит |
| Анафилактический шок |
| Ангионевротический отек Квинке |
| Аномалии развития, прорезывания зубов, изменение их цвета |
| Аномалии размеров и формы зубов (макродентия и микродентия) |
| Артроз височно-нижнечелюстного сустава |
| Атопический хейлит |
| Болезнь Бехчета полости рта |
| Болезнь Боуэна |
| Бородавчатый предрак |
| ВИЧ-инфекция в полости рта |
| Влияние острых распираторных вирусных инфекций на полость рта |
| Воспаление пульпы зуба |
| Воспалительный инфильтрат |
| Вывихи нижней челюсти |
| Гальваноз |
| Гематогенный остеомиелит |
| Герпетиформный дерматит Дюринга |
| Герпетическая ангина |
| Гингивит |
| Гинеродонтия (Скученность. Персистентные молочные зубы) |
| Гиперестезия зубов |
| Гиперпластический остеомиелит |
| Гиповитаминозы полости рта |
| Гипоплазия |
| Гландулярный хейлит |
| Глубокое резцовое перекрытие, глубокий прикус, глубокий травмирующий прикус |
| Десквамативный глоссит |
| Дефекты верхней челюсти и неба |
| Дефекты и деформации губ и подбородочного отдела |
| Дефекты лица |
| Дефекты нижней челюсти |
| Диастема |
| Дистальный прикус (верхняя макрогнатия, прогнатия) |
| Заболевание пародонта |
| Заболевания твердых тканей зубов |
| Злокачественные опухоли вехней челюсти |
| Злокачественные опухоли нижней челюсти |
| Злокачественные опухоли слизистой оболочки и органов полости рта |
| Зубной налет |
| Зубные отложения |
| Изменения слизистой оболочки рта при диффузных болезнях соединительной ткани |
| Изменения слизистой оболочки рта при заболеваниях желудочнокишечного тракта |
| Изменения слизистой оболочки рта при заболеваниях кроветворной системы |
| Изменения слизистой оболочки рта при заболеваниях нервной системы |
| Изменения слизистой оболочки рта при сердечно-сосудистых заболеваниях |
| Изменения слизистой оболочки рта при эндокринных заболеваниях |
| Калькулезный сиалоаденит (слюннокаменная болезнь) |
| Кандидоз |
| Кандидоз полости рта |
| Кариес зубов |
| Кератоакантома губы и слизистой рта |
| Кислотный некроз зубов |
| Клиновидный дефект (истирание) |
| Кожный рог губы |
| Компьютерный некроз |
| Контактный аллергический хейлит |
| Красная волчанка |
| Красный плоский лишай |
| Лекарственная аллергия |
| Макрохейлит |
| Медикаментозные и токсические нарушения развития твердых тканей зуба |
| Мезиальный прикус (истинная и ложная прогения, прогеническое соотношение передних зубов) |
| Многоформная экссудативная эритема полости рта |
| Нарушение вкуса (dysgeusia) |
| Нарушение саливации (слюноотделение) |
| Некроз твердых тканей зубов |
| Ограниченный предраковый гиперкератоз красной каймы губ |
| Одонтогенный гайморит у детей |
| Опоясывающий герпес |
| Опухоли слюнных желез |
| Острый периостит |
| Острый гнойный (абсцедирующий) лимфаденит |
| Острый неспецифический сиалоаденит |
| Острый остемиелит |
| Острый остит |
| Острый серозный лимфаденит |
| Открытый прикус |
| Очагово-обусловленные заболевания полости рта |
| Пародонтит |
| Пародонтиты |
| Пародонтоз десен |
| Патологическая стираемость зубов |
| Пемфигоид (неакантолитическая пузырчатка) |
| Перекрестный прикус |
| Перикоронарит |
| Периодонтит |
| Пигментация зубов и налеты |
| Повреждения челюстно-лицевой области |
| Полная вторичная адентия |
| Предопухлевые состояния (предраки) |
| Простой (обычный) герпес |
| Пузырчатка истинная (акантолитическая) |
| Пульпит |
| Радиационный (постлучевой) некроз |
| Регионарные метастазы злокачественных опухолей челюстно-лицевой области |
| Ретенция |
| Рецидивирующий афтозный стоматит полости рта |
| Ромбовидный глоссит |
| Синдром Шегрена (синдром сухости) полости рта |
| Сифилис полости рта |
| Складчатый (скротальный, бороздчатый) язык |
| Стирание твердых тканей зуба |
| Токсикоаллергические поражения полости рта |
| Токсический стоматит при пользовании акриловыми протезами |
| Токсический стоматит при пользовании металлическими зубными протезами |
| Травматические повреждения зубов |
| Травматические поражения слизистой оболочки рта |
| Туберкулез полости рта |
| Туберкулез челюстно-лицевой области |
| Формирование неполноценного дентина |
| Формирование неполноценной эмали |
| Хронический остеомиелит |
| Хронический остит |
| Хронический неспецифический сиалоаденит |
| Хронический периостит |
| Хронический рецидивирующий герпес (herpes chronicus recidivans) |
| Частичная адентия (частичное отсутствие зубов) |
| Частичная вторичная адентия, осложненная феноменом Попова – Годона |
| Черный (“волосатый”) язык |
| Экзематозный хейлит |
| Экзогенные интоксикации полости рта |
| Эксфолиативный хейлит |
| Эндемический флюороз зубов |
| Эрозия зубов |
| Язвенно-некротический стоматит Венсана |
| Ящур |
Совместимость с другими вакцинами
Вакцинация против паротита может быть проведена одновременно (в один день) с другими прививками, входящими в Национальный календарь прививок (прививки против кори, краснухи, полиомиелита, гепатита В, коклюша, дифтерии, столбняка, гриппа, гемофильной инфекции) при условии введения в разные участки тела или не ранее, чем через 1 месяц после предшествующей прививки. После введения препаратов иммуноглобулина человека прививки против паротита проводятся не ранее, чем через 2 месяца. После введения вакцины «Паротитная» препараты иммуноглобулина можно вводить не ранее, чем через 2 недели. В случае необходимости применения иммуноглобулина ранее этого срока вакцинацию против паротита следует повторить.
Патогенез (что происходит?) во время Эпидемического паротита (свинки):
Воротами инфекции служит слизистая оболочка верхних дыхательных путей (возможно, миндалины). Возбудитель проникает в слюнные железы не через околоушный (стенонов) проток, а гематогенным путем. Вирусемия является важным звеном патогенеза паротита, что доказывается возможностью выделения вируса из крови уже на ранних этапах болезни. Вирус разносится по всему организму и находит благоприятные условия для размножения (репродукции) в железистых органах, а также в нервной системе. Поражение нервной системы и других железистых органов может наступать не только после поражения слюнных желез, но и одновременно, раньше и даже без поражения их (очень редко). Удавалось выделить вирус паротита не только из крови и слюнных желез, но и из тестикулярной ткани, из поджелудочной железы, из молока больной паротитом женщины. В зависимости от локализации возбудителя и выраженности изменений того или иного органа клинические проявления заболевания могут быть весьма разнообразными. При паротите в организме вырабатываются специфические антитела (нейтрализующие, комплементсвязывающие и др.), обнаруживаемые в течение нескольких лет, и развивается аллергическая перестройка организма, сохраняющаяся очень долго (возможно, в течение всей жизни).
Установлено, что в поражениях ЦНС, периферической нервной системы и поджелудочной железы играют определённую роль иммунные механизмы: уменьшение количества Т-клеток, слабый первичный иммунный ответ с низким титром IgM, снижение содержания IgA и IgG.
В механизмах нейтрализации вируса существенная роль принадлежит вирулицидным антителам, подавляющим активность вируса и его проникновение в клетки.
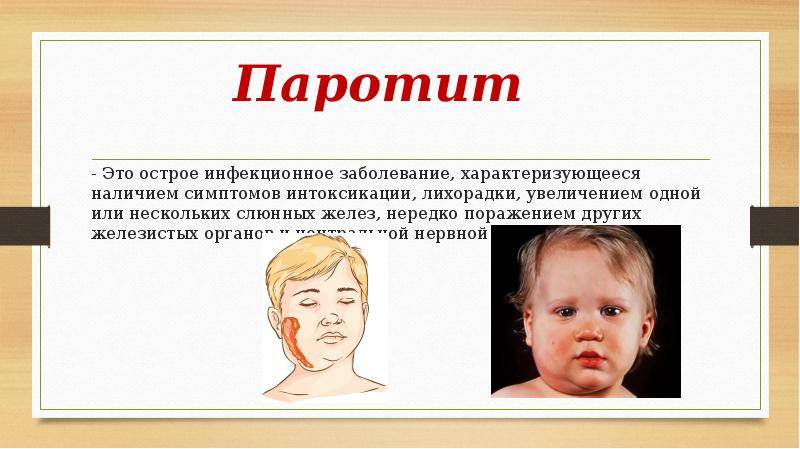
Общие сведения
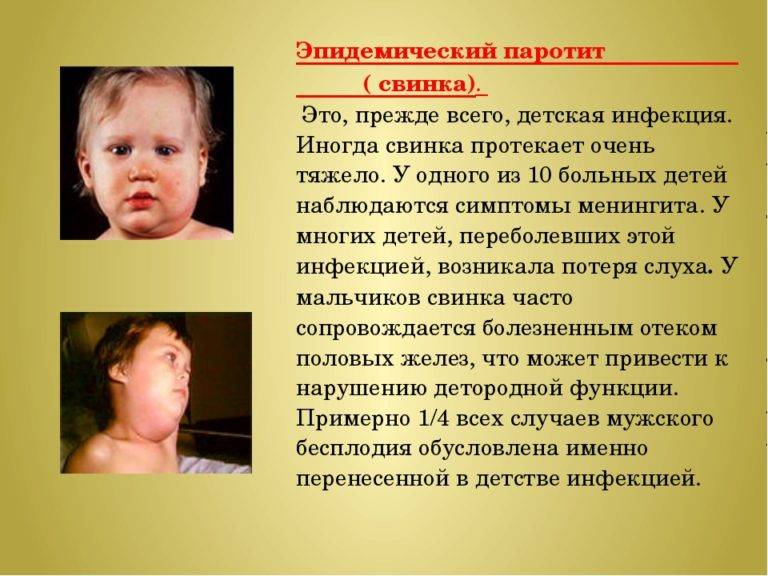
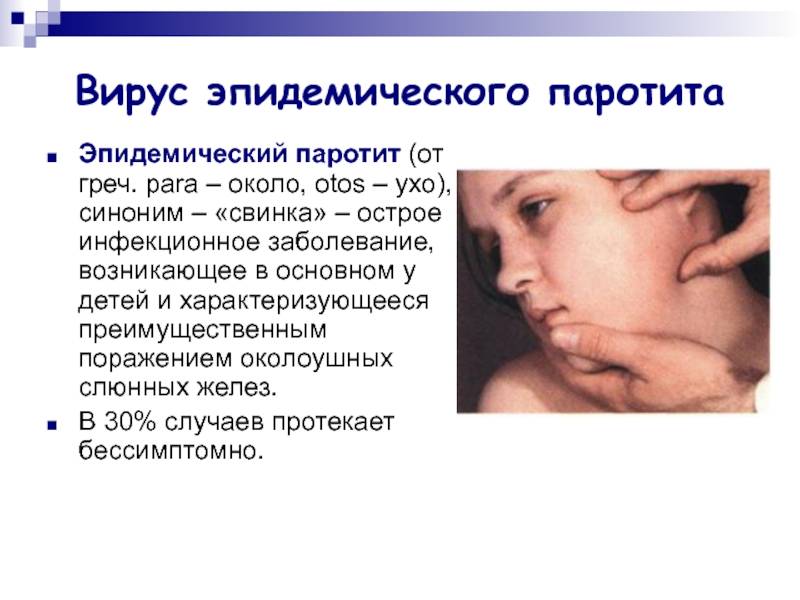
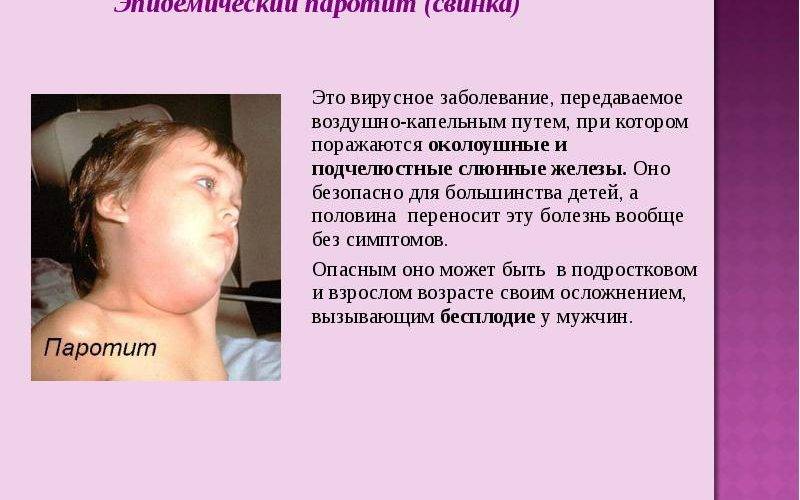
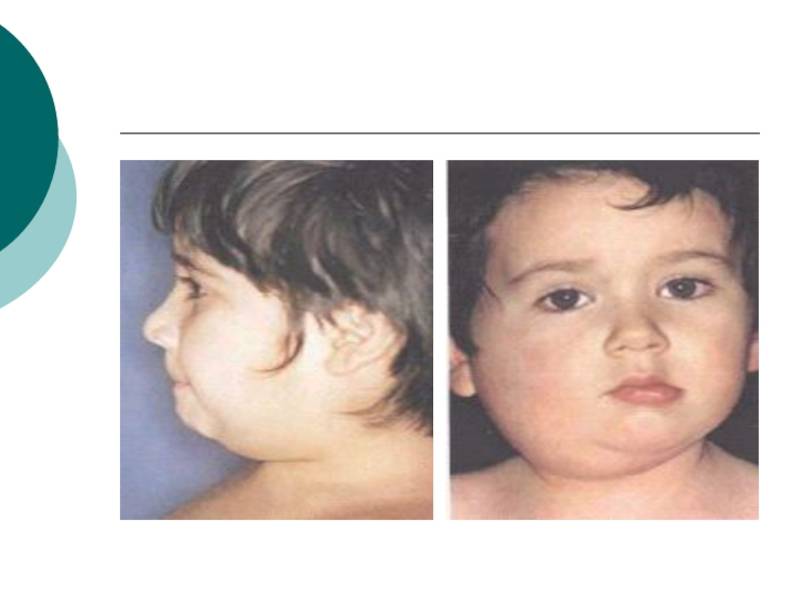
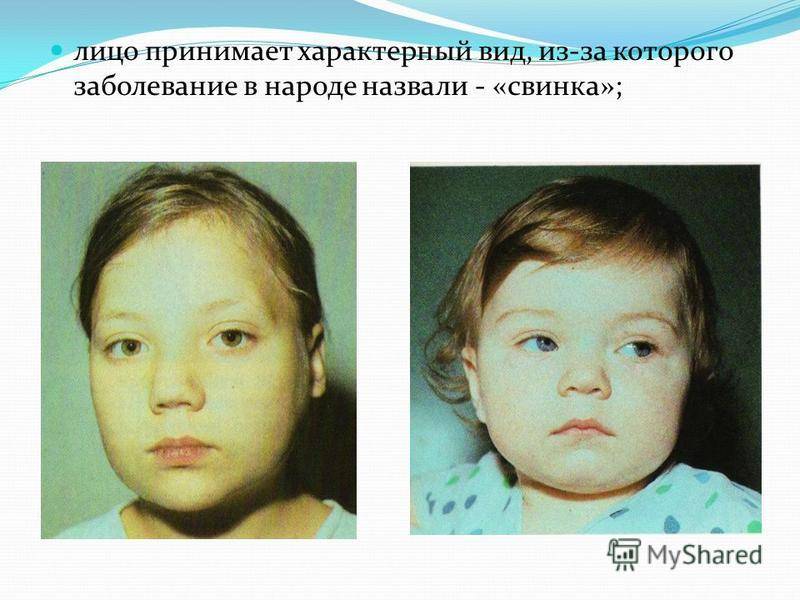
Паротит или, как называют его в обиходе свинка – острое инфекционное вирусное заболевание с преимущественным негнойным поражением железистых органов (слюнные железы, поджелудочная железа, яички и яичники) и/или центральной нервной системы (ЦНС), вызванное парамиксовирусом. Паротит, в основном, является легким детским заболеванием.
Источник передачи инфекции – больной человек, выделение вируса паротита начинается уже в инкубационном периоде, а именно за 1-2 дня до появления явных симптомов заболевания. Заражение происходит воздушно-капельным путём (при кашле, чихании, разговоре) от больного человека, который заразен от 6 суток до появления симптомов (припухлость околоушных слюнных желез) до 5-9 суток после дебюта клинических проявлений заболевания.
Заболеваемость (на 100 000 человек)
| Мужчины | Женщины | |||||||||||||
| Возраст,лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-возаболевших | 2 | 2 | 0.65 | 0.65 | 1 | 1.95 | 0.6 | 0.6 |
Что нужно пройти при подозрении на заболевание
- 1. Биохимическое исследование мочи
- 2. Общий анализ крови
-
Повышение активности диастазы мочи характерно для свинки (эпидемического паротита).
| Вcтречаемость(насколько часто симптом проявляется при данном заболевании) | |
|---|---|
| Боль, припухлость позади угла нижней челюсти | 100% |
| Общее повышение температуры тела (высокая температура, повышенная температура) | 100% |
| Боль в паху | 20% |
| Рвота разного характера, в том числе неукротимая | 10% |
Совместимость с другими вакцинами
Вакцинация против паротита может быть проведена одновременно (в один день) с другими прививками, входящими в Национальный календарь прививок (прививки против кори, краснухи, полиомиелита, гепатита В, коклюша, дифтерии, столбняка, гриппа, гемофильной инфекции) при условии введения в разные участки тела или не ранее, чем через 1 месяц после предшествующей прививки. После введения препаратов иммуноглобулина человека прививки против паротита проводятся не ранее, чем через 2 месяца. После введения вакцины «Паротитная» препараты иммуноглобулина можно вводить не ранее, чем через 2 недели. В случае необходимости применения иммуноглобулина ранее этого срока вакцинацию против паротита следует повторить.
СПОСОБ ПРИМЕНЕНИЯ И ДОЗИРОВКА
Только для подкожного введения. Вакцину нельзя вводить внутривенно.
Одновременно с вакциной нельзя вводить иммуноглобулин человека.
Вакцину вводят подкожно, предпочтительно в наружную поверхность верхней трети плеча. Доза вакцины одинаковая для всех возрастов и составляет 0,5 мл.
Меры предосторожности при применении
Для каждой инъекции и/или растворения вакцины следует использовать стерильный шприц, не содержащий консервантов, антисептиков и детергентов, т.к. эти вещества могут инактивировать живой вакцинный вирус.
Для растворения вакцины используют только поставляемый с вакциной стерильный растворитель (вода для инъекций), т.к. он не содержит консервантов и других антивирусных веществ, которые могут инактивировать вакцину.
Каждый флакон с восстановленным раствором вакцины М-М-Р II перед проведением инъекции должен быть визуально проверен на отсутствие механических частиц и изменение цвета. Восстановленный раствор вакцины М-М-Р II должен быть прозрачным и иметь желтый цвет.
Рекомендуемая схема вакцинации
Дети, впервые привитые в возрасте 12 месяцев и старше, должны быть ревакцинированы в соответствии с национальным календарем прививок в 6-летнем возрасте.
Иммунизация небеременных неимунных девушек и женщин детородного возраста живой аттенуированной вакциной против краснухи, кори и паротита показана при соблюдении определенных мер предосторожности (см. раздел «ПРИМЕНЕНИЕ ПРИ БЕРЕМЕННОСТИ И В ПЕРИОД ГРУДНОГО ВСКАРМЛИВАНИЯ»), Вакцинация неиммунных женщин детородного возраста защищает их от заболевания краснухой во время беременности, что в свою очередь предотвращает инфицирование плода и развитие у него поражений, обусловленных врожденной краснухой, Женщинам детородного возраста рекомендуется предохраняться от беременности в течение 3 месяцев после вакцинации
Их следует проинформировать о причинах подобных мер предосторожности.
Проведение серологических исследований женщин детородного возраста с целью определения их восприимчивости к краснухе с последующей прививкой серонегативных лиц является желательным, но не обязательным. Женщин детородного возраста следует проинформировать о высокой вероятности развития через 2-4 недели после прививки обычно преходящих артралгий или артритов.
Online-консультации врачей
| Консультация нейрохирурга |
| Консультация аллерголога |
| Консультация дерматолога |
| Консультация массажиста |
| Консультация офтальмолога (окулиста) |
| Консультация косметолога |
| Консультация детского психолога |
| Консультация общих вопросов |
| Консультация иммунолога |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация маммолога |
| Консультация нарколога |
| Консультация пульмонолога |
| Консультация сосудистого хирурга |
| Консультация ортопеда-травматолога |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020