Диагностика гемолитической болезни плода
Диагностировать несовместимость двух организмов (матери и плода) на сегодняшний день является обязательным мероприятием во время беременности. При постановке на учет врач-гинеколог задает перечень вопросов каждой женщине, собирает полный анамнез с последующими клиническими заключениями. В группу риска попадают беременные, которые имели в прошлом:
- внутриутробную гибель плода;
- выкидыш;
- постоянную невынашываемость плода;
- уже наличие детей с гемолитической болезнью.
Диагностика беременной будет заключаться в сдачи анализа крови, где можно будет точно выявить резус-фактор и группу крови беременной. При Rh (-) требуется постоянный контроль за наличием антител в крови беременной.
Также необходимо провести следующие диагностические исследование, направленные на выявление специфики развития ребенка внутриутробно:
- допплерография маточно-плацентарного кровотока плода;
- УЗИ плода;
- кардиотокография плода — исследование сердца с подсчетом ударов в минуту.
При развитии гемолитической болезни у плода отмечается кислородное голодание, а также возможно отставание в развитии. Для диагностики необходимо постоянно проводить допплерографию на фоне контролирующего УЗИ.
Диагностические мероприятия при возможной гемолитической болезни плода требуют сдачи анализов крови на выявление резус-фактора и группы крови, а также наличие билирубина.
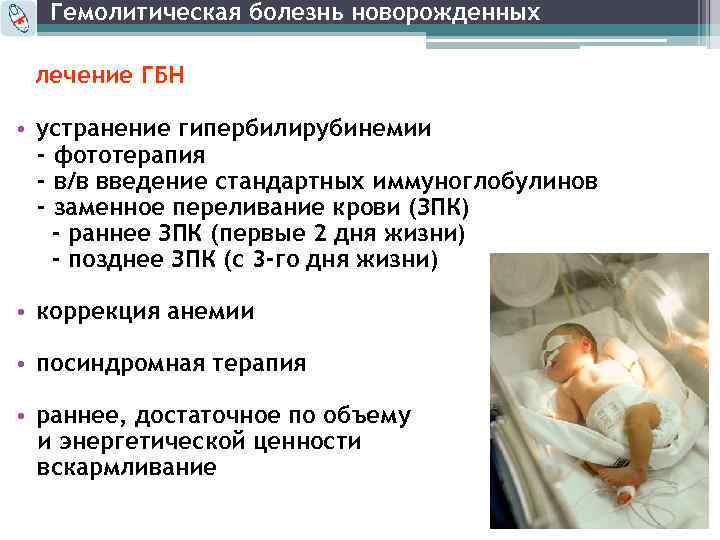
Лечение Гемолитической болезни плода и новорожденного:
Лечение гемолитической болезни новорожденного – достаточно длительная и сложная задача. В тяжелых случаях на первом месте стоят борьба с асфиксией и коррекция ацидоза. Одним из методов лечения тяжелых форм гемолитической болезни новорожденных до сих пор является обменное переливание крови.
Впервые трансфузию эритроцитов при гемолитической болезни новорожденных применили в 1927 г. В тот период переливали кровь, совместимую лишь по системе АВ0, и часто использовали кровь отца. Смертность при данной манипуляции составляла 40%. После открытия резус-фактора и выяснения причин гемолитической болезни новорожденного детям начали переливать резус-отрицательную кровь, что снизило летальность до 30%. В дальнейшем женщин стали родоразрешать на 2-3 недели раньше положенного срока и переливать резус-отрицательную кровь; смертность снизилась до 20%, а после введения в практику обменных переливаний крови смертность составляет около 10%.
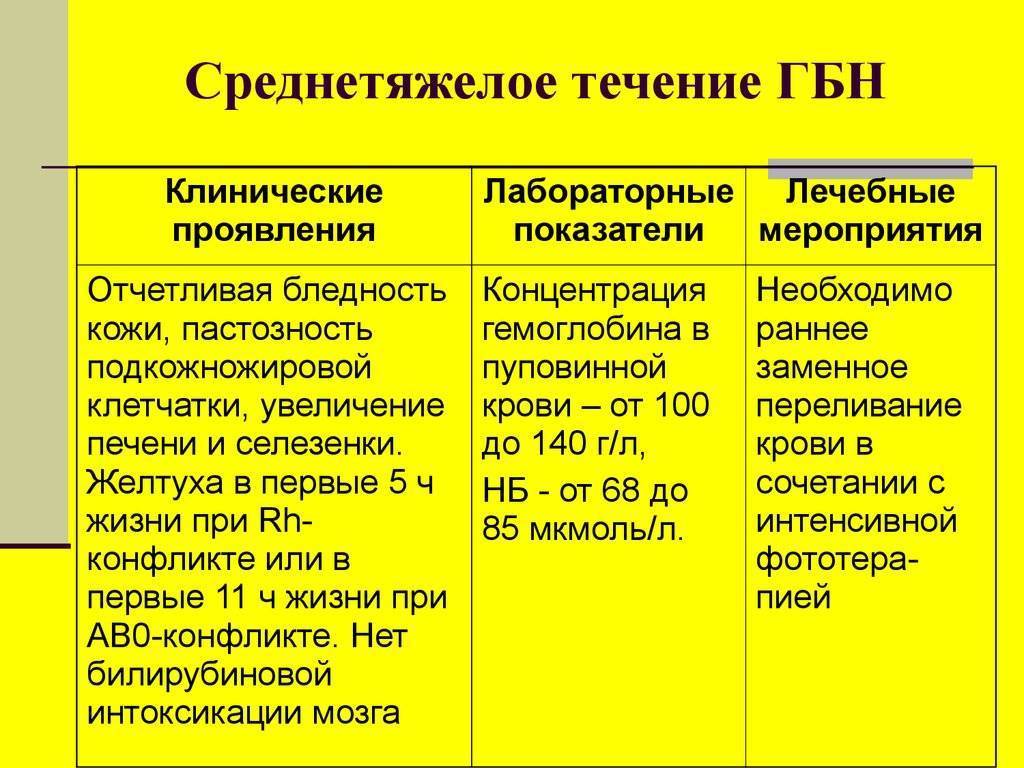
Следует отметить, что заменные переливания нередко дают серьезные осложнения, в первую очередь при нарушении техники переливаний. Необходимо использовать только свежую кровь, хранившуюся ни в коем случае не более 4 дней (лучше не более 2 дней). Вводить кровь следует не очень быстро, не быстрее 10 мл/мин. Иногда причиной смерти становится воздушная эмболия. Введение холодной крови может привести к остановке сердца, приступу удушья. Одним из осложнений заменных переливаний может быть синдром диссеминированного внутрисосудистого свертывания, как при массивных переливаниях крови. На первом этапе этого синдрома возможны тромботические осложнения, в том числе тромбозы портальных вен, затем может развиться выраженная кровоточивость с падением уровня тромбоцитов. Недостаточная асептика может вызвать септические осложнения. Как и все переливания, заменные переливания чреваты опасностью сывороточного гепатита. Заменные переливания, спасающие много новорожденных, можно использовать лишь при серьезных показаниях. Для их определения следят за уровнем непрямого билирубина, исследуют его прирост. У доношенных детей прирост, превышающий 5,2 мкмоль/л, а у недоношенных – 1,7 мкмоль/л, требует заменного переливания крови. Следует иметь в виду, что максимальный уровень билирубина при этой форме наблюдается на 3–4-й день болезни. Заменные переливания рекомендуются лишь при повышении уровня билирубина до 250-300 мкмоль/л. Используется кровь группы 0, совпадающая с резус-принадлежностью ребенка.
У доношенных новорожденных гемолитическая анемия, связанная с резус-несовместимостью, часто тяжелее, чем у детей, рожденных за 2-3 недели до срока. Это связано с меньшим количеством резус-антигена на поверхности эритроцитов у недоношенного ребенка. В отличие от резус-конфликта при болезни АВ0 никогда не прибегают к досрочному родоразрешению.
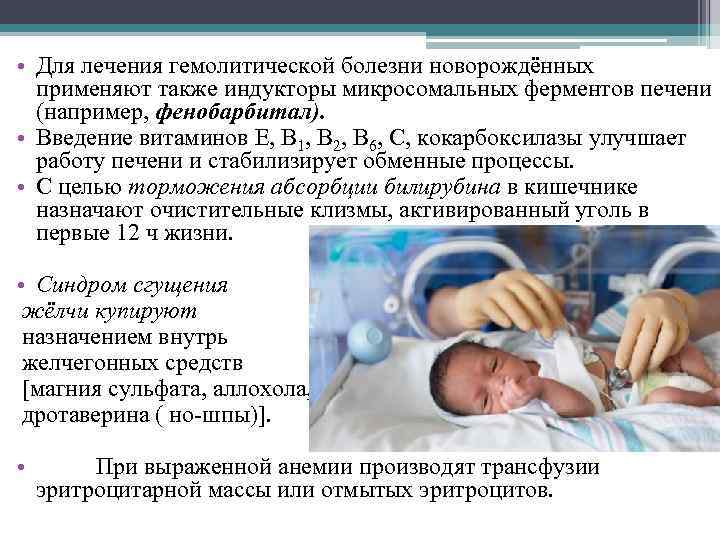
При нетяжелых формах гемолитической болезни новорожденного, связанной как с резус-несовместимостью, так и с несовместимостью по системе АВ0, можно использовать фенобарбитал, активирующий фермент глюкокуронилтрансферазу, необходимый для глюкуронирования билирубина. Иногда фенобарбитал назначают женщине в течение 2 недель до родов, но чаще лечение фенобарбиталом проводят новорожденному с нерезкой гипербилирубинемией в дозе 4 мг/(кг/сут.). В нетяжелых случаях гемолитической болезни новорожденного используется светотерапия. Электромагнитные волны видимой части спектра (420-460 ммк) переводят непрямой билирубин в безвредные, растворимые в воде соединения (дипиролы), которые легко выделяются из организма. Эффективность такой терапии невелика.
Диагностика Гемолитической болезни плода и новорожденного:
Исследования следует проводить, когда у новорожденного снижается уровень гемоглобина, повышается содержание непрямого билирубина. Эритроциты ребенка содержат антитела, выявляемые по прямой пробе Кумбса. Сыворотка матери содержит неполные антитела, выявляемые по непрямой пробе Кумбса с пулом донорских резус-положительных эритроцитов той же группы или группы 0. Если резус-принадлежности ребенка и матери совпадают или ребенок резус-отрицательный, у матери группа крови 0, а у ребенка А, В или АВ и имеются признаки гемолитической анемии, то возникает предположение о несовместимости по системе АВ0. В пользу этого говорит обнаружение у матери в сыворотке антител против антигенов А или В (в зависимости от группы крови ребенка), относящихся к классу IgG. Проба на «иммунные» изоагглютинины, дающие гемолиз при 37°С в присутствии комплемента, недостаточно специфична, так как его могут давать иногда антитела класса IgM, не имеющие отношения к гемолитической болезни новорожденного. Имеют значение отрицательный результат пробы, а также определение в сыворотке ребенка группы А антител против этого антигена, а у ребенка группы В – антител против антигена В. Иногда бывает положительной прямая проба Кумбса, но антигены А и В на эритроцитах новорожденного находятся на большом расстоянии, поэтому у ряда больных прямая проба Кумбса оказывается отрицательной.
Антенатальная диагностика гемолитической болезни новорожденного, связанной с резус-несовместимостью, прежде всего предполагает динамическое исследование антител в сыворотке матери против резус-антигена (D). Нарастание титра антител в течение беременности говорит о возможности резус-несовместимости у плода. Для антенатальной диагностики используется трансабдоминальный амниоцентез. Данную процедуру следует проводить лишь после ультразвукового исследования плаценты и плода.
Имеют значение нарастание уровня билирубина и, следовательно, динамическое исследование этого показателя.
Дифференциальная диагностика гемолитической болезни новорожденного осуществляется с другими типами анемий у новорожденных, особенно с неонатальной анемией в результате кровопотери от различных причин, в том числе при проникновении крови от плода к матери или межблизнецовой трансфузии, когда у одного близнеца может быть анемия, а у другого – эритроцитоз. При острой кровопотере наблюдаются нормохромная анемия и шок, при хронической – выраженная гипохромная анемия с повышением уровня ретикулоцитов и появлением эритрокариоцитов. Не характерны увеличение селезенки, повышение уровня билирубина. Фетоматеринское кровотечение подтверждается обнаружением в крови матери большого количества фетального гемоглобина, выявляемого как химически, так и гистохимически по методу Клейхауэра. Гемолитическую болезнь приходится дифференцировать с другими видами гемолитической анемии у мальчиков с дефицитом активности фермента Г-6-ФД. Использование женщиной перед родами лекарств, способных вызвать гемолиз, смазывание пуповины такими лекарствами могут привести к гемолитическому кризу у ребенка с резким падением гемоглобина, повышением уровня ретикулоцитов и эритрокариоцитов, увеличением селезенки. При этом прямая проба Кумбса оказывается отрицательной, у матери не находят антител против эритроцитарных антигенов ребенка.
Другие заболевания из группы Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм:
| B12-дефицитная анемия |
| Анемии, обусловленные нарушением синтеза утилизацией порфиринов |
| Анемии, обусловленные нарушением структуры цепей глобина |
| Анемии, характеризующиеся носительством патологически нестабильных гемоглобинов |
| Анемия Фанкони |
| Анемия, связанная со свинцовым отравлением |
| Апластическая анемия |
| Аутоиммунная гемолитическая анемия |
| Аутоиммунная гемолитическая анемия |
| Аутоиммунная гемолитическая анемия с неполными тепловыми агглютининами |
| Аутоиммунная гемолитическая анемия с полными Холодовыми агглютининами |
| Аутоиммунная гемолитическая анемия с тепловыми гемолизинами |
| Болезни тяжелых цепей |
| болезнь Верльгофа |
| Болезнь Виллебранда |
| болезнь Ди Гулъелъмо |
| болезнь Кристмаса |
| Болезнь Маркиафавы-Микели |
| Болезнь Рандю – Ослера |
| Болезнь тяжелых альфа-цепей |
| Болезнь тяжелых гамма-цепей |
| Болезнь Шенлейн – Геноха |
| Внекостномозговые поражения |
| Волосатоклеточный лейкоз |
| Гемобластозы |
| Гемолитико-уремический синдром |
| Гемолитико-уремический синдром |
| Гемолитическая анемия, связанная с дефицитом витамина Е |
| Гемолитическая анемия, связанная с дефицитом глюкозо-6-фосфатдегидрогеназы (Г-6-ФДГ) |
| Гемолитические анемии, связанные с механическим повреждением эритроцитов |
| Геморрагическая болезнь новорожденных |
| Гистиоцитоз злокачественный |
| Гистологическая классификация лимфогранулематоза |
| ДВС-синдром |
| Дефицит К-витаминзависимых факторов |
| Дефицит фактора I |
| Дефицит фактора II |
| Дефицит фактора V |
| Дефицит фактора VII |
| Дефицит фактора XI |
| Дефицит фактора XII |
| Дефицит фактора XIII |
| Железодефицитная анемия |
| Закономерности опухолевой прогрессии |
| Иммунные гемолитические анемии |
| Клоповое происхождение гемобластозов |
| Лейкопении и агранулоцитозы |
| Лимфосаркомы |
| Лимфоцитома кожи (болезнь Цезари) |
| Лимфоцитома лимфатического узла |
| Лимфоцитома селезенки |
| Лучевая болезнь |
| Маршевая гемоглобинурия |
| Мастоцитоз (тучноклеточный лейкоз) |
| Мегакариобластный лейкоз |
| Механизм угнетения нормального кроветворения при гемобластозах |
| Механическая желтуха |
| Миелоидная саркома (хлорома, гранулоцитарная саркома) |
| Миеломная болезнь |
| Миелофиброз |
| Нарушения коагуляционного гемостаза |
| Наследственная a-fi-липопротеинемия |
| Наследственная копропорфирия |
| Наследственная мегалобластная анемия при синдроме Леш – Найана |
| Наследственные гемолитические анемии, обусловленные нарушением активности ферментов эритроцитов |
| Наследственный дефицит активности лецитин-холестерин-ацилтрансферазы |
| Наследственный дефицит фактора X |
| Наследственный микросфероцитоз |
| Наследственный пиропойкилоцитоз |
| Наследственный стоматоцитоз |
| Наследственный сфероцитоз (болезнь Минковского-Шоффара) |
| Наследственный эллиптоцитоз |
| Наследственный эллиптоцитоз |
| Острая перемежающаяся порфирия |
| Острая постгеморрагическая анемия |
| Острые лимфобластные лейкозы |
| Острый лимфобластный лейкоз |
| Острый лимфобластный лейкоз |
| Острый малопроцентный лейкоз |
| Острый мегакариобластный лейкоз |
| Острый миелоидный лейкоз (острый нелимфобластный лейкоз, острый миелогенный лейкоз) |
| Острый монобластный лейкоз |
| Острый промиелоцитарный лейкоз |
| Острый промиелоцитарный лейкоз |
| Острый эритромиелоз (эритролейкоз, болезнь Ди Гульельмо) |
| Отдельные формы лейкозов |
| Пароксизмалъная холодовая гемоглобинурия |
| Пароксизмальная ночная гемоглобинурия (болезнь Маркьяфавы-Микели) |
| Парциальная красноклеточная аплазия |
| Патологическая анатомия поражения оболочек |
| Плазмоклеточный острый лейкоз |
| Полиорганная недостаточность |
| Поражение нервной системы |
| Порфирии |
| Принципы разделения злокачественных и доброкачественных опухолей системы крови |
| Приобретенные геморрагические коагулопатии |
| Причины гемобластозов |
| Пролимфоцитарный лейкоз |
| Ретикулез (ретикулогистиоцитоз, нелипидный ретикулоэндотелиоз, болезнь Абта-Леттерера-Сиве) |
| Серповидно-клеточная анемия |
| Серповидно-клеточная анемия |
| Синдром Дайемонда – Блекфана |
| Сублейкемический миелоз |
| Т-клеточный лейкоз-лимфома взрослых |
| Талассемия |
| Талассемия |
| Тромбофилий, связанные с дефицитом антитромбина III |
| Тромбоцитопатии |
| Тромбоцитопении |
| Фолиеводефицитная анемия |
| Хроническая лучевая болезнь |
| Хронический лимфолейкоз |
| Хронический лимфолейкоз (хронический лимфоидный лейкоз) |
| Хронический лимфоцитарный лейкоз |
| Хронический мегакариоцитарный лейкоз |
| Хронический миелоидный лейкоз |
| Хронический миелолейкоз |
| Хронический моноцитарный лейкоз |
| Хронический моноцитарный лейкоз |
| Хронический эритромиелоз |
| Цитостатическая болезнь |
| Энтеропатии и кишечный дисбактериоз |
| Эритремия |
| Эритремия (истинная полицитемия, эритроцитоз, болезнь Вакеза) |
| Эритропоэтическая копропорфирия |
| Эритропоэтическая протопорфирия |
| Эритропоэтические уропорфирии |
| Ювенильный миеломоноцитарный лейкоз |
Патогенез (что происходит?) во время Гемолитической болезни плода и новорожденного:
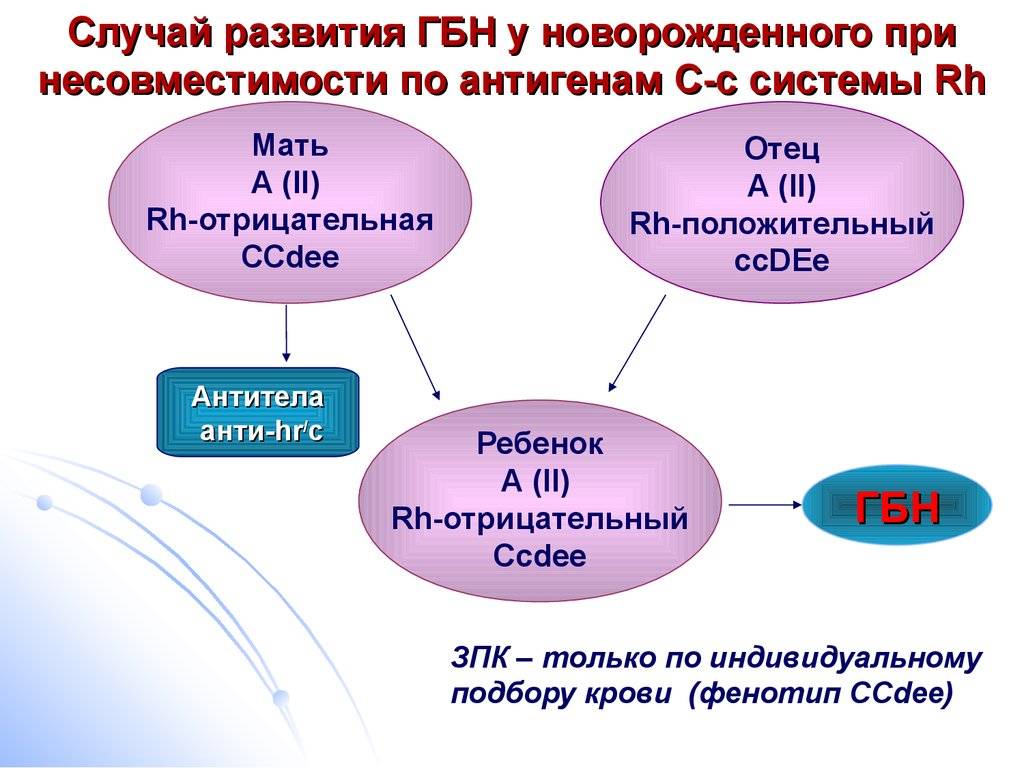
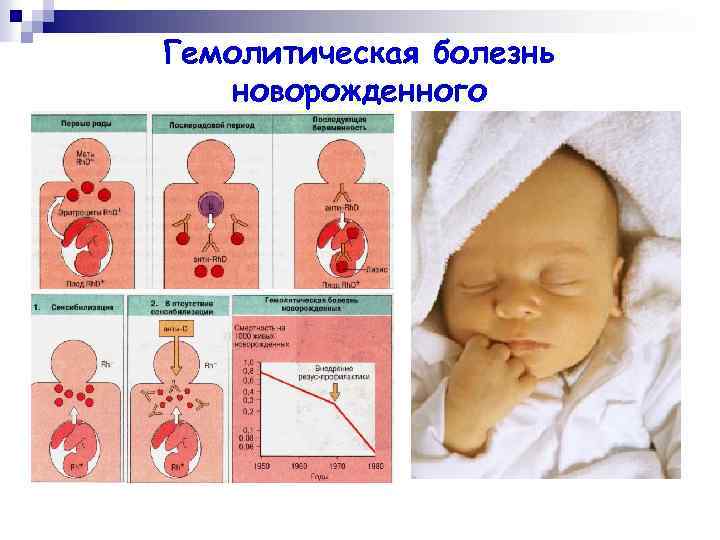
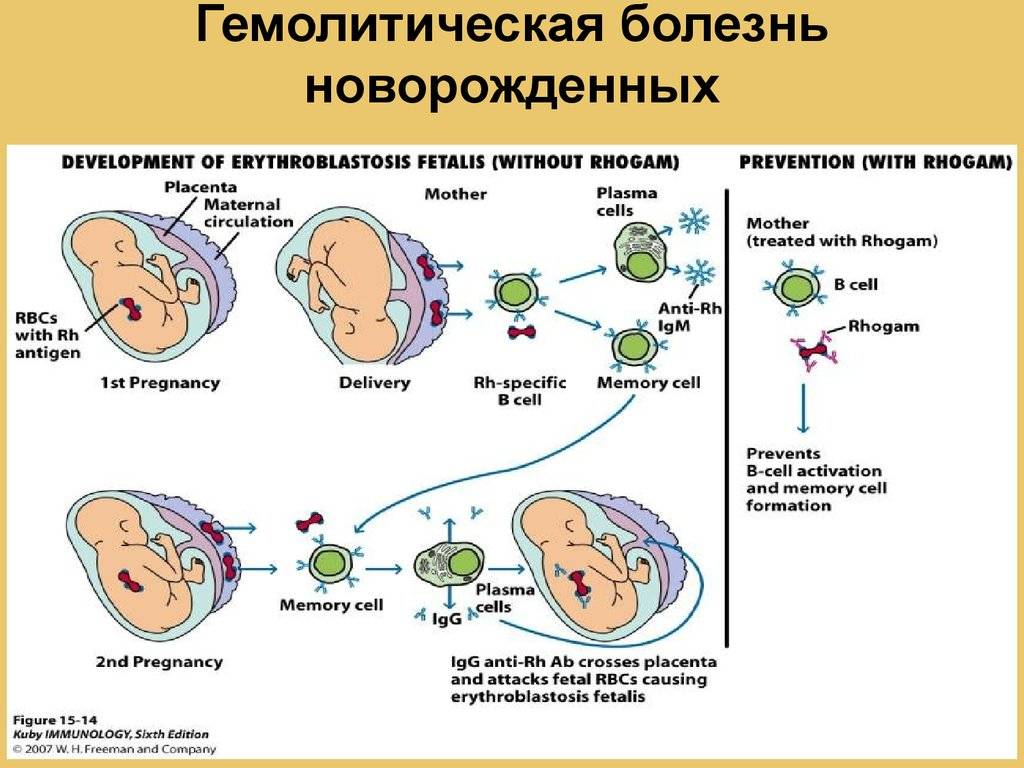
Иммунизация матери резус-положительными эритроцитами плода происходит в родах, значительно реже женщина иммунизируется до беременности, обычно при трансфузии эритроцитов с отсутствующим у женщин антигеном. Было показано, что вероятность иммунизации женщины значительно выше тогда, когда муж и жена имеют одну и ту же группу крови по системе АВ0.
Термин «гемолитическая болезнь новорожденных» часто используют для обозначения анемии, связанной с резус-несовместимостью. Однако этот термин подразумевает и другие формы гемолитической анемии, в частности гемолитическую анемию, связанную с несовместимостью по системе АВ0, которая существует приблизительно в 20% всех беременностей. Лишь в 10% беременностей, несовместимых по системе АВ0, антитела матери влияют на плод. Гемолитическая болезнь АВ0 встречается 0 детей, матери которых имеют группу крови 0. Нормальные изоагглютинины АВ принадлежат к классу IgM. Они не проходят через плаценту. Однако у 10% здоровых людей группы 0 имеются антитела против антигенов А и В, относящиеся к классу IgG. Такие антитела обнаруживаются как у женщин, так и у мужчин и не зависят от предшествующей иммунизации. Эти антитела проходят через плаценту и могут вызывать гемолитическую анемию у плода или новорожденного. Среди детей-первенцев гемолитическая анемия АВ0 встречается так же часто, как и среди детей, рожденных от вторых и третьих родов.
Частота гемолитической болезни новорожденных, связанная с резус-несовместимостью, возрастает с каждыми последующими родами.
К каким докторам следует обращаться если у Вас Гемолитическая болезнь плода и новорожденного:
Гематолог
Терапевт
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Гемолитической болезни плода и новорожденного, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
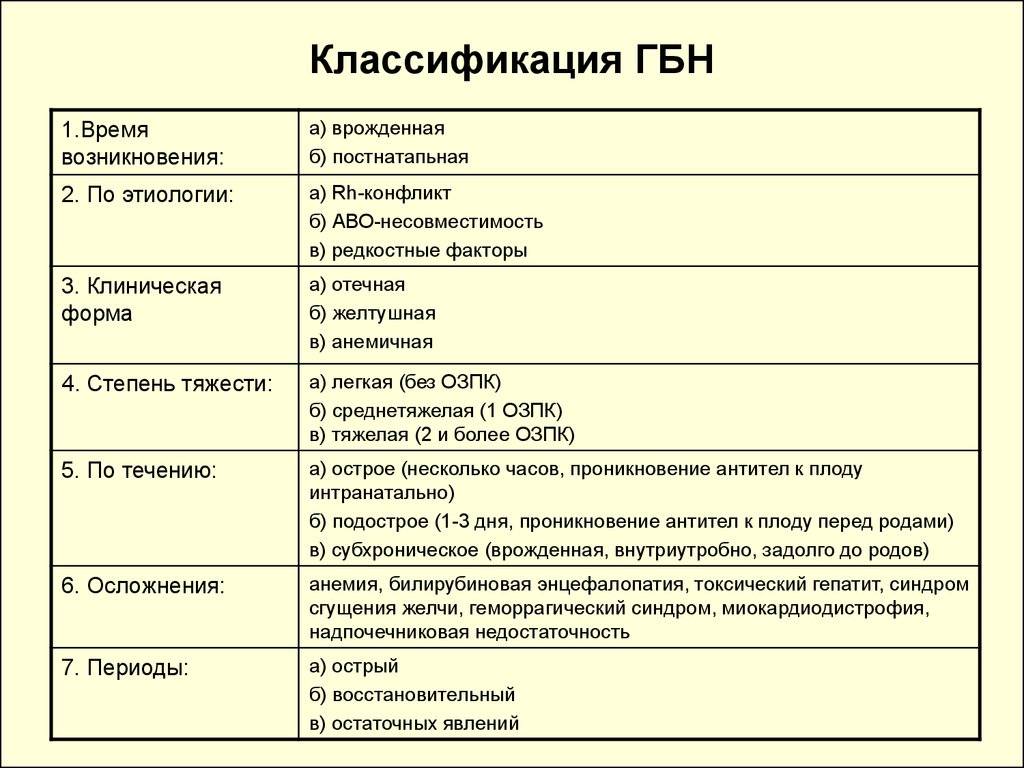
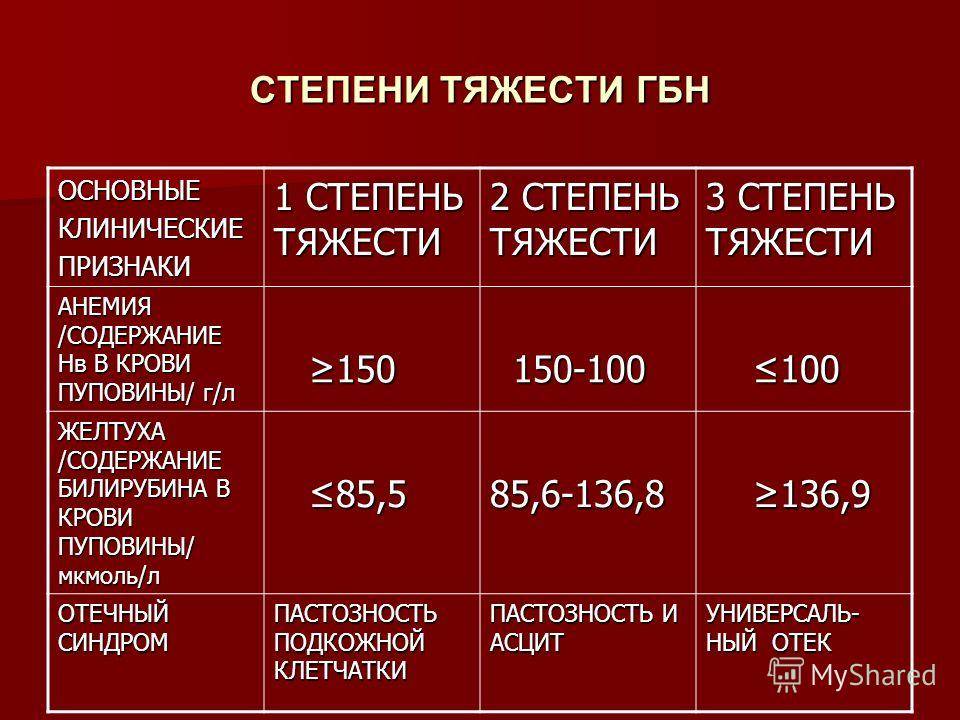
Симптомы гемолитической болезни новорожденного
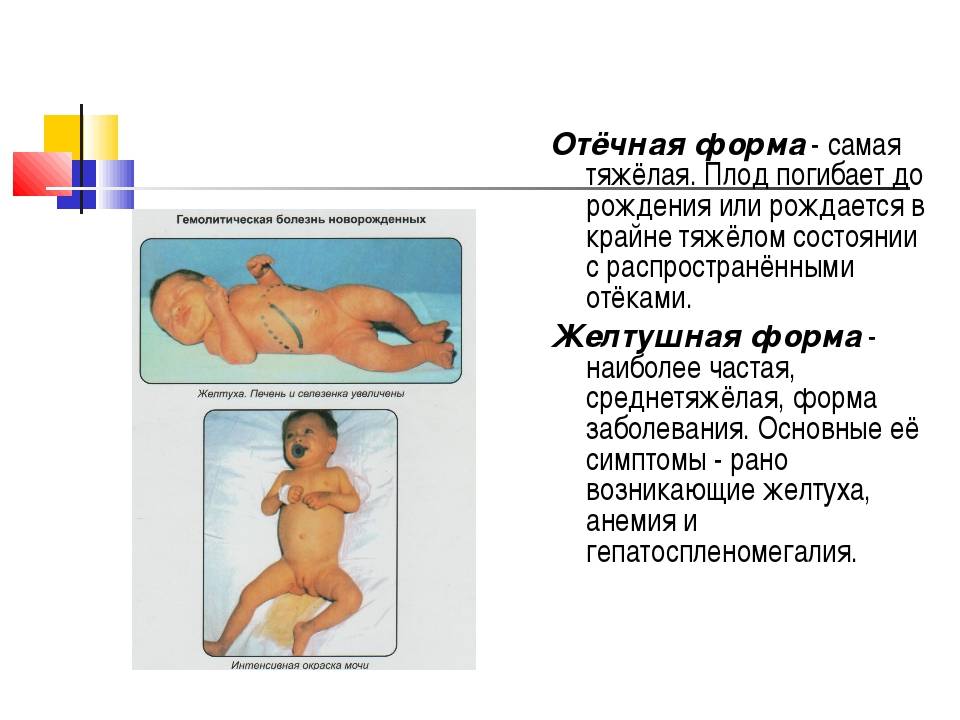
Симптомы отечной формы:
- УЗИ плода фиксируется асцит, ножки согнуты в коленях и отдалены от туловища (поза Будды), выраженное увеличение плацентарной массы;
- в момент появления на свет кожа и слизистые бледные, распространенные отеки вплоть до анасарки;
- значительная гепатоспленомегалия;
- отмечаются кровоизлияния в головной мозг, легкие, желудочно-кишечный тракт.
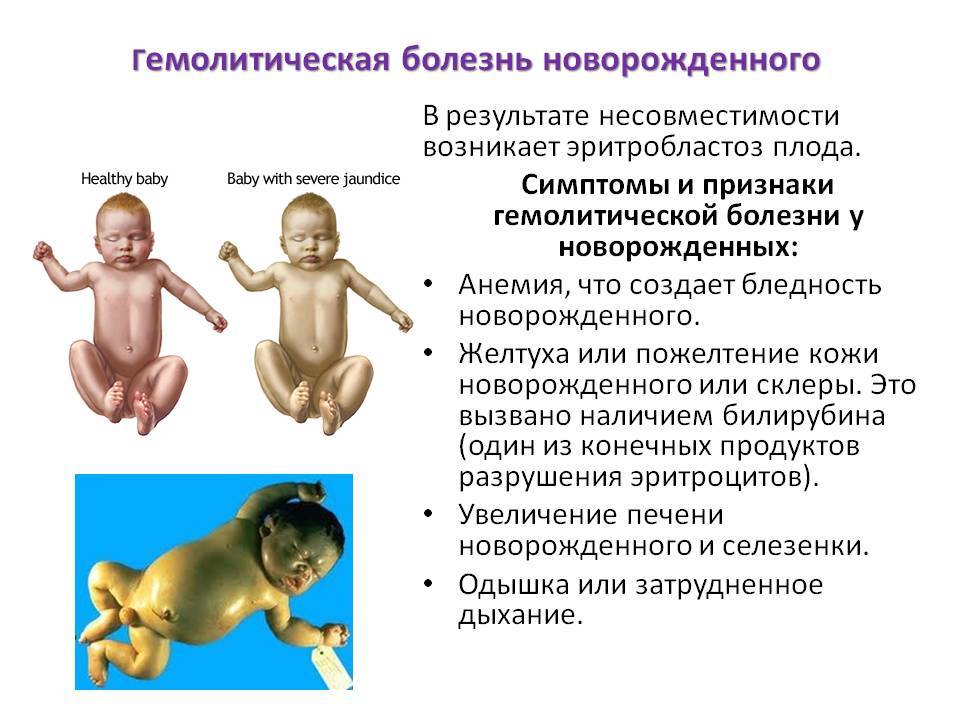
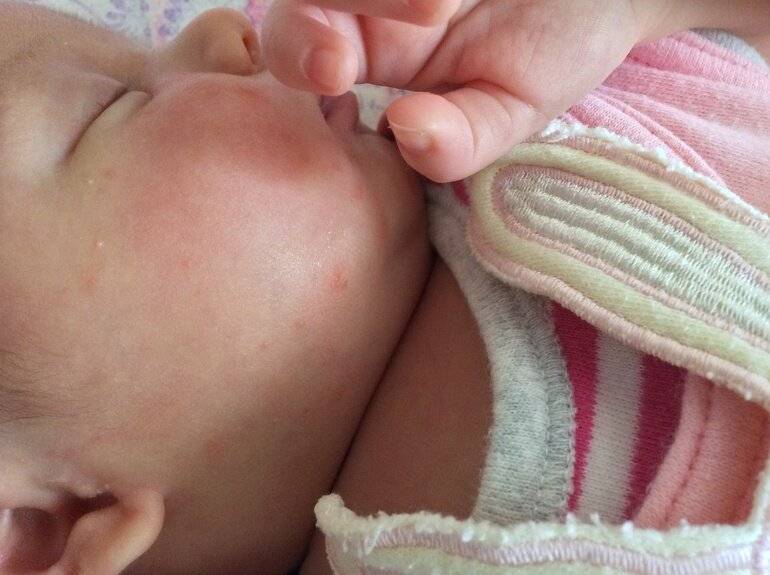
Симптомы желтушной формы:
- желтуха регистрируется уже в момент рождения или на 2–3 день жизни ребенка;
- желтушно окрашены околоплодные воды, оболочки пуповины, первородная смазка;
- желтушная окраска на бледном фоне кожи постепенно меняется от апельсинового оттенка до легкого лимонного цвета;
- ребенок малоподвижный, срыгивает, неохотно сосет, угасают физиологические рефлексы;
- в отсутствии своевременного лечения за неделю развивается мозговая симптоматика с тяжелыми осложнениями, вплоть до летальных;
- параличи, парезы, глухота, детский церебральный паралич, задержка психического развития.
Симптомы анемической формы:
- бледность кожи к исходу первой недели жизни, малоподвижность, неохотное сосание и малая прибавка в весе;
- гепатоспленомегалия, тахикардия и приглушенность сердечных тонов.
Профилактика гемолитической болезни плода
Профилактические меры, направленные на избежание гемолитической болезни плода, заключаются в правильном ведении интимной жизни, а также необходимом контроле над организмом еще до наступления беременности. Женщины, имеющие отрицательный резус-фактор крови, должны осознавать и понимать все последующие действия, возможные варианты развития.
Если у вас Rh (-):
- прерывать первую беременность (аборт) категорически запрещено;
- необходимо вводить препарат иммуноглобулин еще до наступления желаемой беременности (желательно начинать курс за год);
- контролировать наличие антигенов в крови посредством сдачи анализов;
- нежелательно подвергать организм переливанию крови;
- при необходимости переливания тщательно следить за тем, какой Rh у вливаемой крови;
- вводить препарат иммуноглобулин в том случае, если вы родили ребенка с резус-положительной кровью, а также после выкидыша, аборта, внематочной беременности.
Если у вас Rh (+):
- контроль крови на антитела до беременности и во время;
- нежелательно наступление беременности для пары, где женщина и мужчина имеют различные Rh. Планировать беременность необходимо под строгим контролем и наблюдением врача.
Отдельно хочется отметить и тот факт, что гемолитическая болезнь плода широко распространена во всем мире. Последствия, которые мы можем наблюдать: отставание в развитии, энцефалопатия — все это говорит не только о том, что медицина беспечна по отношению к своим пациентам, но и мы сами беспечны к своему здоровью, а также к той жизни, которая зарождается внутри нас. Будьте внимательны к себе и своему здоровью всегда, а не только тогда, когда увидите заветные 2 полоски на тесте.
Что такое Гемолитическая болезнь плода и новорожденного –
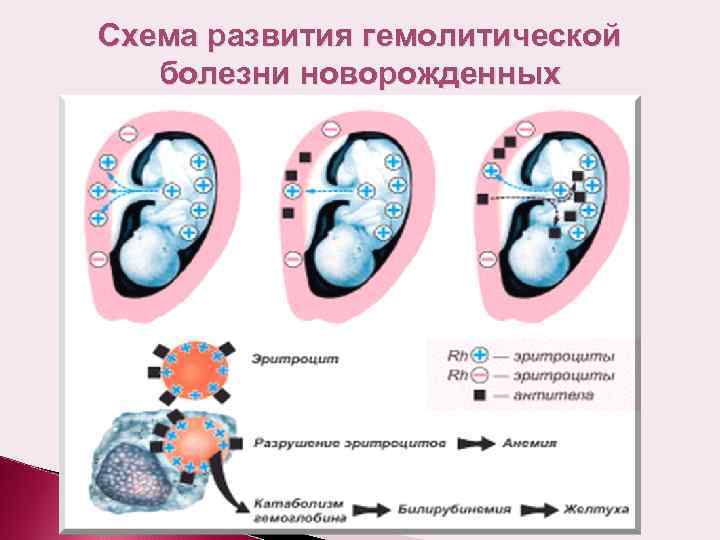
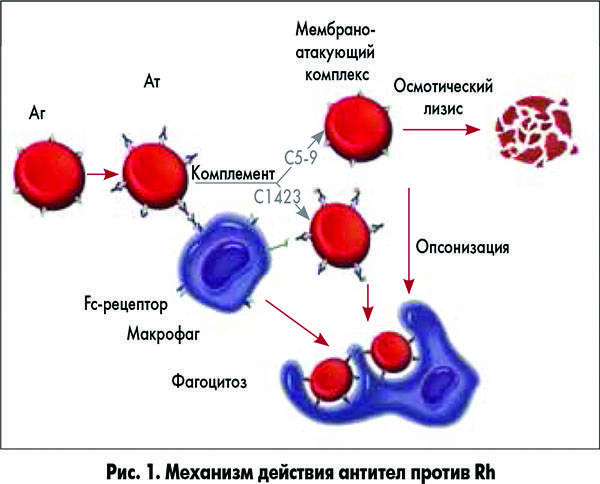
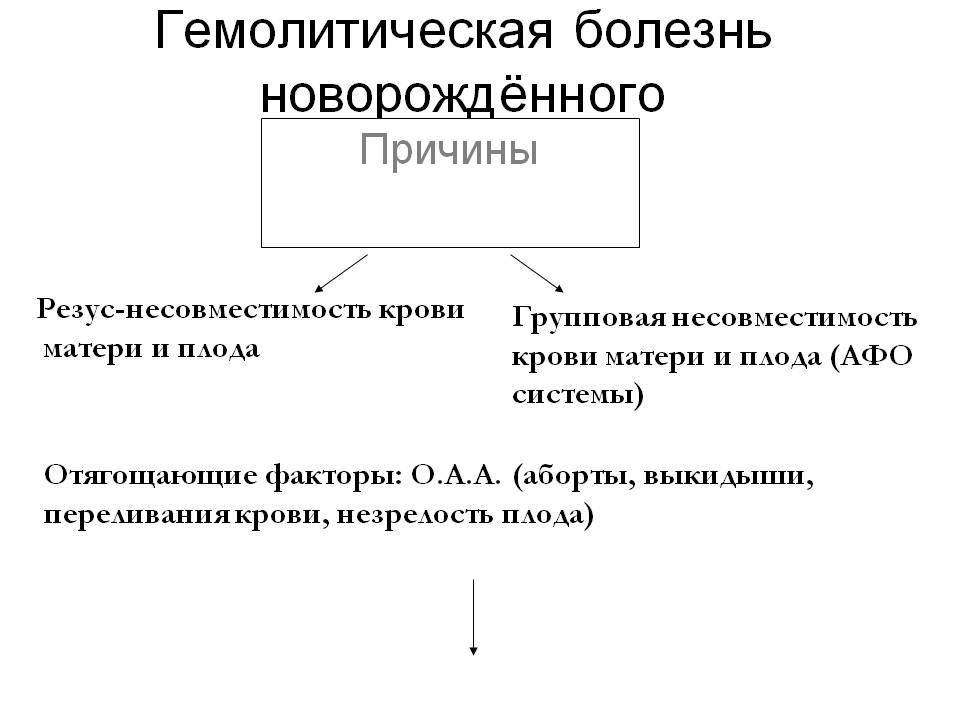
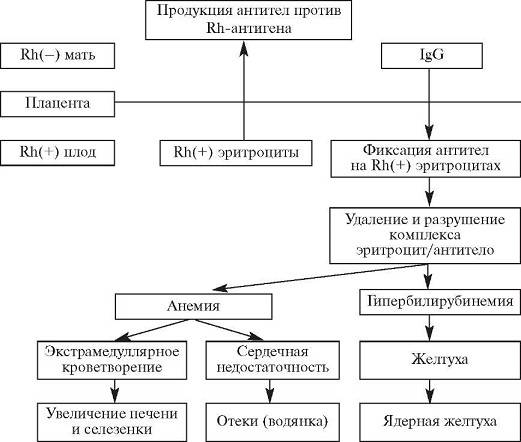
Под гемолитической болезнью плода и новорожденного понимают гемолитическую анемию, возникающую в связи с антигенным различием эритроцитов матери и ребенка, выработкой антител иммунокомпетентной системой матери против этого антигена, проникновением антител через плаценту и разрушением эритроцитов плода или ребенка под влиянием этих антител. Чаще всего антитела направлены против антигенов системы резус. Они вырабатываются иммунной системой резус-отрицательной женщины. Реже антитела направлены против групповых антигенов А или В ребенка и вырабатываются в организме матери группы 0.
Профилактика Гемолитической болезни плода и новорожденного:
Профилактика резус-иммунизации – в первую очередь осторожность при переливаниях крови у девочек, девушек, молодых женщин, когда ошибочно может быть введена резус-положительная кровь. Это возможно при получении ложно-положительных результатов, нередко наступает иммунизация какими-то отсутствующими у девушки антигенами
В дальнейшем это приводит к гемолитической болезни новорожденного. Следовательно, переливание кровезамещающих растворов должно использоваться строго по жизненным показаниям. Однако чаще всего иммунизация женщин наступает в родах, в связи с чем разработана профилактика резус-несовместимости в родах.
Этот метод профилактики резус-конфликтной анемии в настоящее время широко используется.
Причины появления болезни у плода
Признаки, которые могут спровоцировать проявление гемолитической болезни плода:
- прерывание беременности;
- выкидыш;
- развитие внутриматочной беременности;
- переливание несовместимой крови: женщине с показателем Rh(+)по резус-фактору Rh(-).
Данные факторы — первые причины, которые могут спровоцировать осложнения при беременности вплоть до внутриутробного умирания плода. Также стоит отметить любые мероприятия, направленные на переливание крови, вне зависимости от состояния организма (наличия беременности), которые являются первостепенными факторами риска в сохранении жизни плода, а также адекватного внутриутробного его развития. Кислородное голодание плода, задержка в развитии, плохой отток крови — все это может послужить причиной развития неизлечимой патологии при рождении ребенка.
Общее описание
Гемолитическая болезнь новорожденного — это патология, являющаяся следствием конфликта крови матери и плода по эритроцитарным антигенам. Данный недуг регистрируется у 0,6% новорожденных.
Предрасполагающими моментами являются предшествующие беременности искусственное прерывание беременности, выкидыши, внематочная беременность. Иммунологический конфликт формируется в том случае, когда мать антиген-отрицательна, а плод — антиген-положителен. В случае конфликта по резус-фактору, мать резус-отрицательная, а плод резус-положительный. При групповой несовместимости у матери главным образом 0 (I) группа крови, а у плода A (II), либо B (III). Следствием гемолиза у новорожденного формируется гипорегенераторная гемолитическая анемия. За массовым разрушением эритроцитов следует появление непрямого билирубина, токсически повреждающего ядра основания мозга — ядерная желтуха. Выделяют отечную, желтушную и анемическую формы гемолитической болезни.
Online-консультации врачей
| Консультация ортопеда-травматолога |
| Консультация офтальмолога (окулиста) |
| Консультация невролога |
| Консультация проктолога |
| Консультация анестезиолога |
| Консультация психоневролога |
| Консультация психиатра |
| Консультация вертебролога |
| Консультация пластического хирурга |
| Консультация андролога-уролога |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация сексолога |
| Консультация диетолога-нутрициониста |
| Консультация онколога-маммолога |
| Консультация нейрохирурга |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Лечение гемолитической болезни новорожденного
Лечение включает непрерывную фототерапию голубым светом, проведение дезинтоксикации, назначение энтеросорбентов, фенобарбитала, иммуноглобулинов внутривенно, заменное или обменное переливание крови, эритроцитарной массы и плазмы.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
- Фенобарбитал (активатор фермента глюкуронилтрансферазы). Режим дозирования: Фенобарбитал принимается внутрь. Лечение фенобарбиталом проводят новорожденному с нерезкой гипербилирубинемией в дозе 4 мг/кг/сут.
- Гидрокортизон (системный ГКС). Режим дозирования: в течение первых 4-5 дней гидрокортизон вводят внутримышечно из расчета 1 мг/кг массы тела, затем назначают Преднизолон по 0,5-1 мг в течение 5-6 дней с постепенным снижением дозы.
- Аллохол (холекинетическое и холеретическое средство). Режим дозирования: внутрь, после приема пищи, по 1/4 таблетки 3 раза в день.
- Калия оротат (негормональное анаболическое средство). Режим дозирования: принимают внутрь из расчета 10-20 мг/кг массы в 3 приема за 1 ч до еды или через 4 ч после еды. Курс лечения 3-5 недель.
- Бендазол (Дибазол) — препарат, улучшающий функцию ЦНС. Режим дозирования: принимать внутрь по 0,002 г 2 раза в сутки. Курс лечения 10 дней.
Как проявляется гемолитическая болезнь плода?
Специфические особенности проявления гемолитической болезни плода на ранней стадии невозможно определить. Для женщины беременность протекает в естественном режиме без каких-либо внешних проявлений болезни. По мере развития плода внутриутробно у матери может наблюдаться ряд симптомокомплексов индивидуального характера.
Проявление болезни может заключаться в следующих особенностях:
- внутриутробная гибель плода, что может произойти с 20 недели развития и до 30 недели включительно. Женщина может ходить с умершим плодом внутри вплоть до 10-14 дней, если не провести своевременное УЗИ или не сделать иные диагностические мероприятия (сдать кровь). Без кровотечения и при удовлетворительном общем состоянии беременной она может ничего не почувствовать. В дальнейшем это может привести к худшим последствиям, включая и сепсис (заражение крови).
- отечная форма проявления болезни — данная категория заболевания проявляется в нарастании массы тела плода. Это происходит благодаря накоплению клетчатки в организме плода внутриутробно. При отечной форме гемолитической болезни наблюдается увеличение в несколько раз всех внутренних органов плода: печени, селезенки, почек, сердца. Кроме того, в размерах увеличивается и плацента. У плода можно диагностировать тяжелую анемию, что может привести к гибели организма. Отечный вид болезни плода является одним из самых тяжелых признаков проявления, где исход только один — гибель плода. Это может произойти внутриутробно, а может и при родах (естественных или искусственно вызванных). В любом случае данная форма болезни не совместима с жизнью плода и ребенок не сможет появиться на свет живым.
- желтушная разновидность болезни — форма гемолитической болезни плода, при которой организм женщины может выносить плод до нужных сроков беременности и самостоятельно спровоцировать естественные роды. Ребенок с желтушной гемолитической болезнью появляется на свет с нормальным весом, в положенный срок, без видимых внешних проявлений заболевания. Дальнейшее течение болезни можно наблюдать уже через несколько часов. Кожные покровы новорожденного меняют окраску, приобретая желтый цвет. Его внутренние органы, такие как: сердце, почки, печень, селезенка будут увеличены в несколько раз от нормы. При желтушной форме гемолитической болезни плода признаки проявляются спустя пару часов при контакте с воздухом, реже плод уже имеет признаки болезни при рождении. Также у ребенка можно наблюдать билирубин в составе крови. Это одна из самых тяжелых форм проявления желтушной гемолитической болезни плода.
Непрямой билирубин в составе крови у новорожденного или гипербилирубинемия — это необратимый процесс в организме плода с последующим повреждениям ЦНС, нейронов головного мозга, энцефалопатии. Желтушная форма гемолитической болезни плода с последующим отравлением билирубином организма новорожденного сопровождается следующими проявлениями:
- ребенок отказывается принимать пищу (сосать грудное молоко или пить искусственную смесь из бутылочки);
- новорожденный постоянно срыгивает;
- выделение рвотных масс вне зависимости от приема пищи;
- у ребенка постоянные судороги;
- общее состояние вялое.
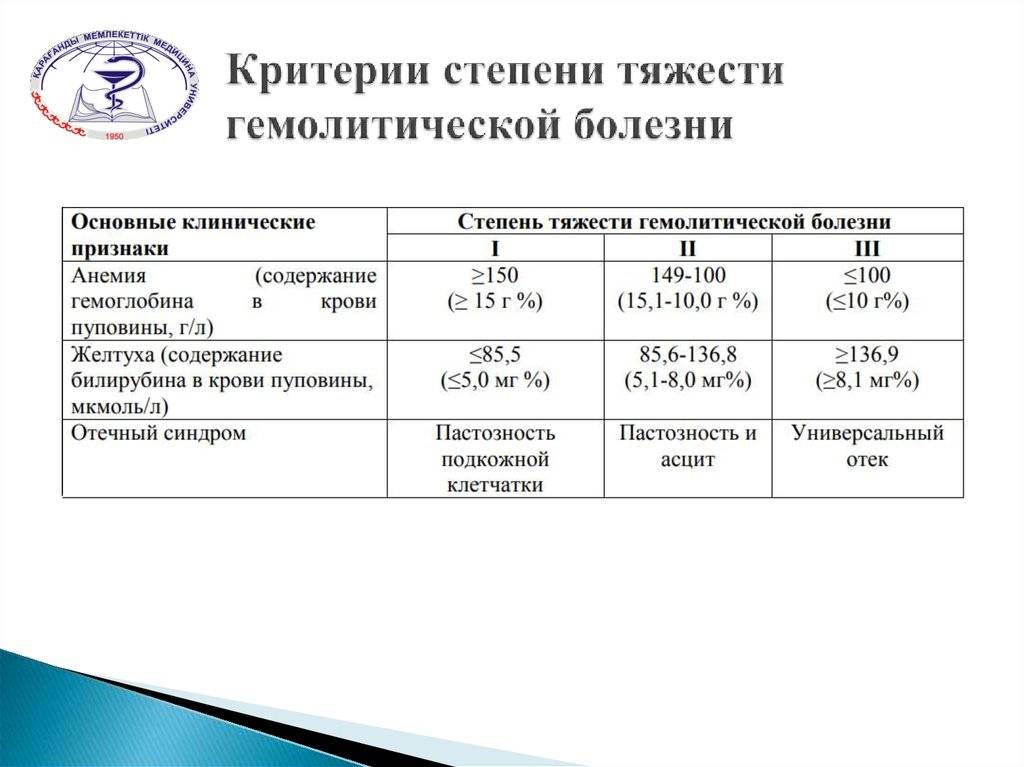
При достижении билирубина в крови плода 306-340 мкмоль/л наступает критический момент, несовместимый с жизнью новорожденного. Эти цифры касаются детей, рожденных в положенные сроки. Дальнейшее развитие гемолитической болезни плода может иметь несколько вариантов: смерть новорожденного или патологические отклонения нейронов коры головного мозга с последующим отставанием в развитии.
Показатели билирубина 170-204 мкмоль/л в крови имеют те же характеристики для новорожденных, появившихся на свет ранее поставленного срока (недоношенные).
Анемическая гемолитическая болезнь — эта форма заболевания является наименее опасной для ребенка. Дети, родившиеся раньше срока (недоношенные) имеют больший риск негативных последствий при развитии анемической категории болезни. У доношенных детей наблюдаются следующие признаки, характерные для данного заболевания:
- бледность;
- синюшность;
- вялость;
- наличие сосудистой сетки по всему телу новорожденного.