Симптомы гемолитической болезни новорожденного
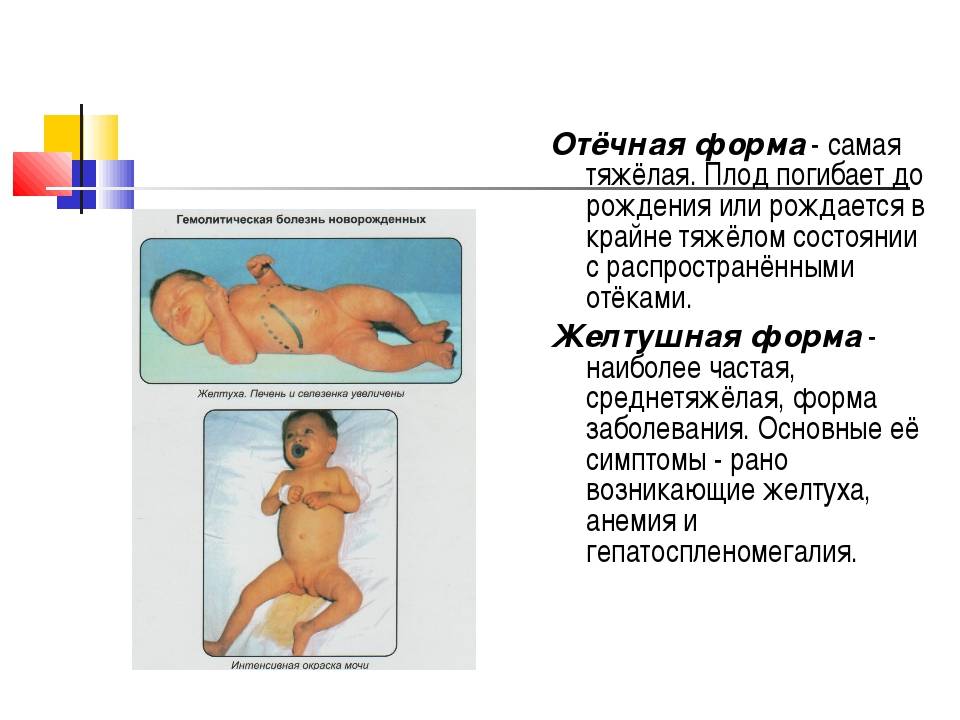
Симптомы отечной формы:
- УЗИ плода фиксируется асцит, ножки согнуты в коленях и отдалены от туловища (поза Будды), выраженное увеличение плацентарной массы;
- в момент появления на свет кожа и слизистые бледные, распространенные отеки вплоть до анасарки;
- значительная гепатоспленомегалия;
- отмечаются кровоизлияния в головной мозг, легкие, желудочно-кишечный тракт.
Симптомы желтушной формы:
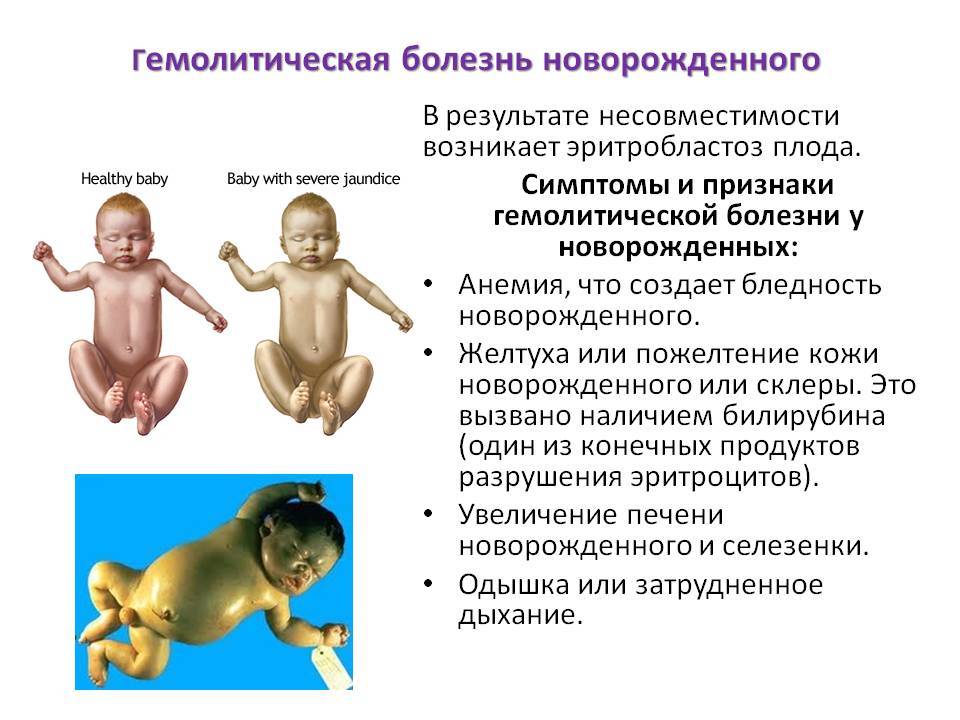
- желтуха регистрируется уже в момент рождения или на 2–3 день жизни ребенка;
- желтушно окрашены околоплодные воды, оболочки пуповины, первородная смазка;
- желтушная окраска на бледном фоне кожи постепенно меняется от апельсинового оттенка до легкого лимонного цвета;
- ребенок малоподвижный, срыгивает, неохотно сосет, угасают физиологические рефлексы;
- в отсутствии своевременного лечения за неделю развивается мозговая симптоматика с тяжелыми осложнениями, вплоть до летальных;
- параличи, парезы, глухота, детский церебральный паралич, задержка психического развития.
Симптомы анемической формы:
- бледность кожи к исходу первой недели жизни, малоподвижность, неохотное сосание и малая прибавка в весе;
- гепатоспленомегалия, тахикардия и приглушенность сердечных тонов.
К каким докторам следует обращаться если у Вас Гемолитическая болезнь плода и новорожденного:
Гематолог
Терапевт
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Гемолитической болезни плода и новорожденного, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Диагностика Гемолитической болезни плода и новорожденного:
Исследования следует проводить, когда у новорожденного снижается уровень гемоглобина, повышается содержание непрямого билирубина. Эритроциты ребенка содержат антитела, выявляемые по прямой пробе Кумбса. Сыворотка матери содержит неполные антитела, выявляемые по непрямой пробе Кумбса с пулом донорских резус-положительных эритроцитов той же группы или группы 0. Если резус-принадлежности ребенка и матери совпадают или ребенок резус-отрицательный, у матери группа крови 0, а у ребенка А, В или АВ и имеются признаки гемолитической анемии, то возникает предположение о несовместимости по системе АВ0. В пользу этого говорит обнаружение у матери в сыворотке антител против антигенов А или В (в зависимости от группы крови ребенка), относящихся к классу IgG. Проба на «иммунные» изоагглютинины, дающие гемолиз при 37°С в присутствии комплемента, недостаточно специфична, так как его могут давать иногда антитела класса IgM, не имеющие отношения к гемолитической болезни новорожденного. Имеют значение отрицательный результат пробы, а также определение в сыворотке ребенка группы А антител против этого антигена, а у ребенка группы В – антител против антигена В. Иногда бывает положительной прямая проба Кумбса, но антигены А и В на эритроцитах новорожденного находятся на большом расстоянии, поэтому у ряда больных прямая проба Кумбса оказывается отрицательной.
Антенатальная диагностика гемолитической болезни новорожденного, связанной с резус-несовместимостью, прежде всего предполагает динамическое исследование антител в сыворотке матери против резус-антигена (D). Нарастание титра антител в течение беременности говорит о возможности резус-несовместимости у плода. Для антенатальной диагностики используется трансабдоминальный амниоцентез. Данную процедуру следует проводить лишь после ультразвукового исследования плаценты и плода.
Имеют значение нарастание уровня билирубина и, следовательно, динамическое исследование этого показателя.
Дифференциальная диагностика гемолитической болезни новорожденного осуществляется с другими типами анемий у новорожденных, особенно с неонатальной анемией в результате кровопотери от различных причин, в том числе при проникновении крови от плода к матери или межблизнецовой трансфузии, когда у одного близнеца может быть анемия, а у другого – эритроцитоз. При острой кровопотере наблюдаются нормохромная анемия и шок, при хронической – выраженная гипохромная анемия с повышением уровня ретикулоцитов и появлением эритрокариоцитов. Не характерны увеличение селезенки, повышение уровня билирубина. Фетоматеринское кровотечение подтверждается обнаружением в крови матери большого количества фетального гемоглобина, выявляемого как химически, так и гистохимически по методу Клейхауэра. Гемолитическую болезнь приходится дифференцировать с другими видами гемолитической анемии у мальчиков с дефицитом активности фермента Г-6-ФД. Использование женщиной перед родами лекарств, способных вызвать гемолиз, смазывание пуповины такими лекарствами могут привести к гемолитическому кризу у ребенка с резким падением гемоглобина, повышением уровня ретикулоцитов и эритрокариоцитов, увеличением селезенки. При этом прямая проба Кумбса оказывается отрицательной, у матери не находят антител против эритроцитарных антигенов ребенка.
Online-консультации врачей
| Консультация ортопеда-травматолога |
| Консультация офтальмолога (окулиста) |
| Консультация невролога |
| Консультация проктолога |
| Консультация анестезиолога |
| Консультация психоневролога |
| Консультация психиатра |
| Консультация вертебролога |
| Консультация пластического хирурга |
| Консультация андролога-уролога |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация сексолога |
| Консультация диетолога-нутрициониста |
| Консультация онколога-маммолога |
| Консультация нейрохирурга |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Лечение Гемолитической болезни плода и новорожденного:
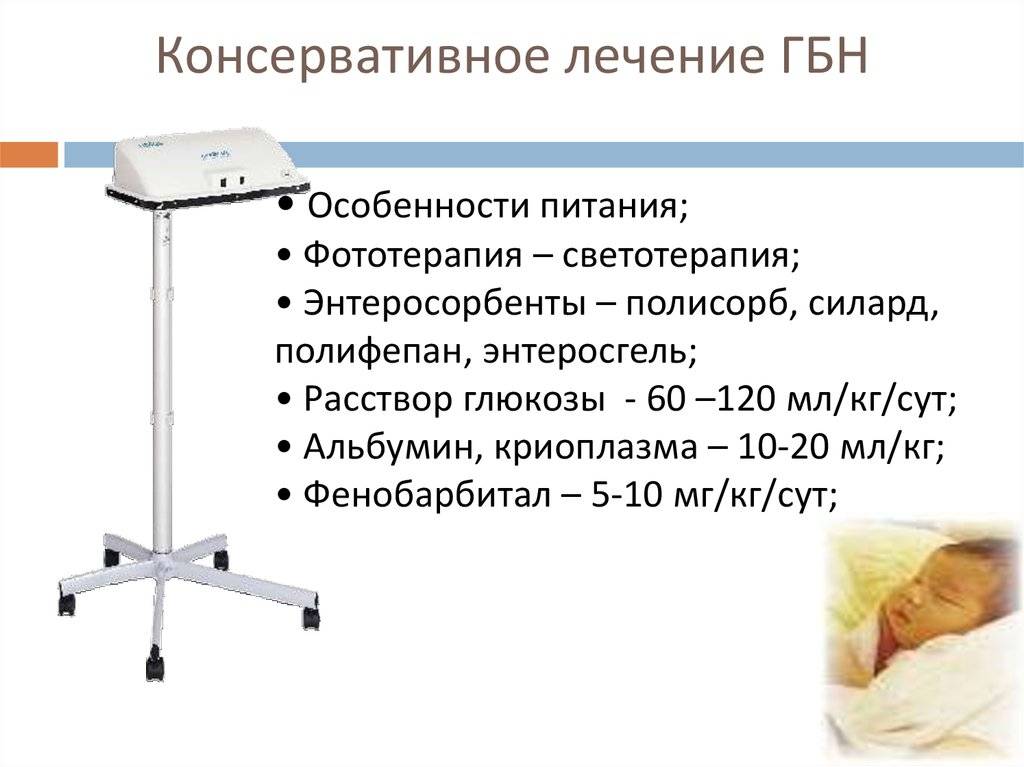
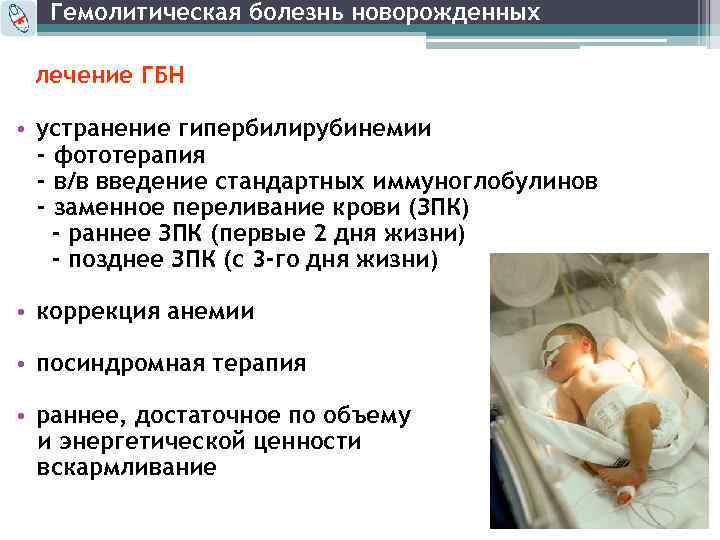
Лечение гемолитической болезни новорожденного – достаточно длительная и сложная задача. В тяжелых случаях на первом месте стоят борьба с асфиксией и коррекция ацидоза. Одним из методов лечения тяжелых форм гемолитической болезни новорожденных до сих пор является обменное переливание крови.
Впервые трансфузию эритроцитов при гемолитической болезни новорожденных применили в 1927 г. В тот период переливали кровь, совместимую лишь по системе АВ0, и часто использовали кровь отца. Смертность при данной манипуляции составляла 40%. После открытия резус-фактора и выяснения причин гемолитической болезни новорожденного детям начали переливать резус-отрицательную кровь, что снизило летальность до 30%. В дальнейшем женщин стали родоразрешать на 2-3 недели раньше положенного срока и переливать резус-отрицательную кровь; смертность снизилась до 20%, а после введения в практику обменных переливаний крови смертность составляет около 10%.
Следует отметить, что заменные переливания нередко дают серьезные осложнения, в первую очередь при нарушении техники переливаний. Необходимо использовать только свежую кровь, хранившуюся ни в коем случае не более 4 дней (лучше не более 2 дней). Вводить кровь следует не очень быстро, не быстрее 10 мл/мин. Иногда причиной смерти становится воздушная эмболия. Введение холодной крови может привести к остановке сердца, приступу удушья. Одним из осложнений заменных переливаний может быть синдром диссеминированного внутрисосудистого свертывания, как при массивных переливаниях крови. На первом этапе этого синдрома возможны тромботические осложнения, в том числе тромбозы портальных вен, затем может развиться выраженная кровоточивость с падением уровня тромбоцитов. Недостаточная асептика может вызвать септические осложнения. Как и все переливания, заменные переливания чреваты опасностью сывороточного гепатита. Заменные переливания, спасающие много новорожденных, можно использовать лишь при серьезных показаниях. Для их определения следят за уровнем непрямого билирубина, исследуют его прирост. У доношенных детей прирост, превышающий 5,2 мкмоль/л, а у недоношенных – 1,7 мкмоль/л, требует заменного переливания крови. Следует иметь в виду, что максимальный уровень билирубина при этой форме наблюдается на 3–4-й день болезни. Заменные переливания рекомендуются лишь при повышении уровня билирубина до 250-300 мкмоль/л. Используется кровь группы 0, совпадающая с резус-принадлежностью ребенка.
У доношенных новорожденных гемолитическая анемия, связанная с резус-несовместимостью, часто тяжелее, чем у детей, рожденных за 2-3 недели до срока. Это связано с меньшим количеством резус-антигена на поверхности эритроцитов у недоношенного ребенка. В отличие от резус-конфликта при болезни АВ0 никогда не прибегают к досрочному родоразрешению.
При нетяжелых формах гемолитической болезни новорожденного, связанной как с резус-несовместимостью, так и с несовместимостью по системе АВ0, можно использовать фенобарбитал, активирующий фермент глюкокуронилтрансферазу, необходимый для глюкуронирования билирубина. Иногда фенобарбитал назначают женщине в течение 2 недель до родов, но чаще лечение фенобарбиталом проводят новорожденному с нерезкой гипербилирубинемией в дозе 4 мг/(кг/сут.). В нетяжелых случаях гемолитической болезни новорожденного используется светотерапия. Электромагнитные волны видимой части спектра (420-460 ммк) переводят непрямой билирубин в безвредные, растворимые в воде соединения (дипиролы), которые легко выделяются из организма. Эффективность такой терапии невелика.
Общее описание
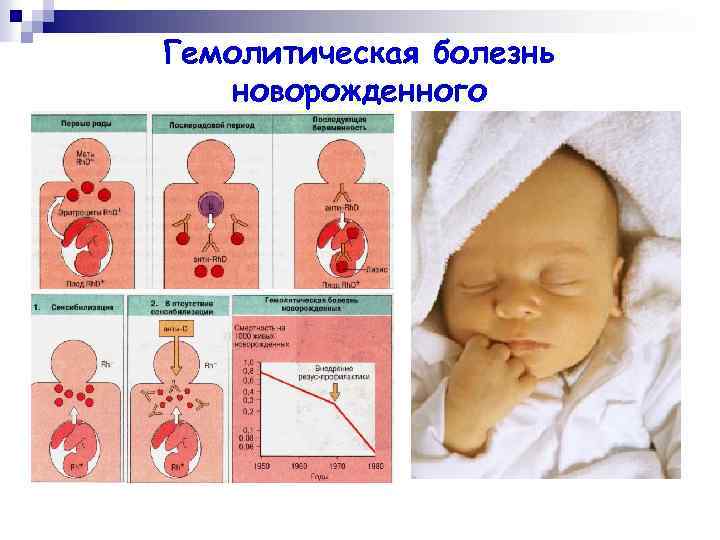
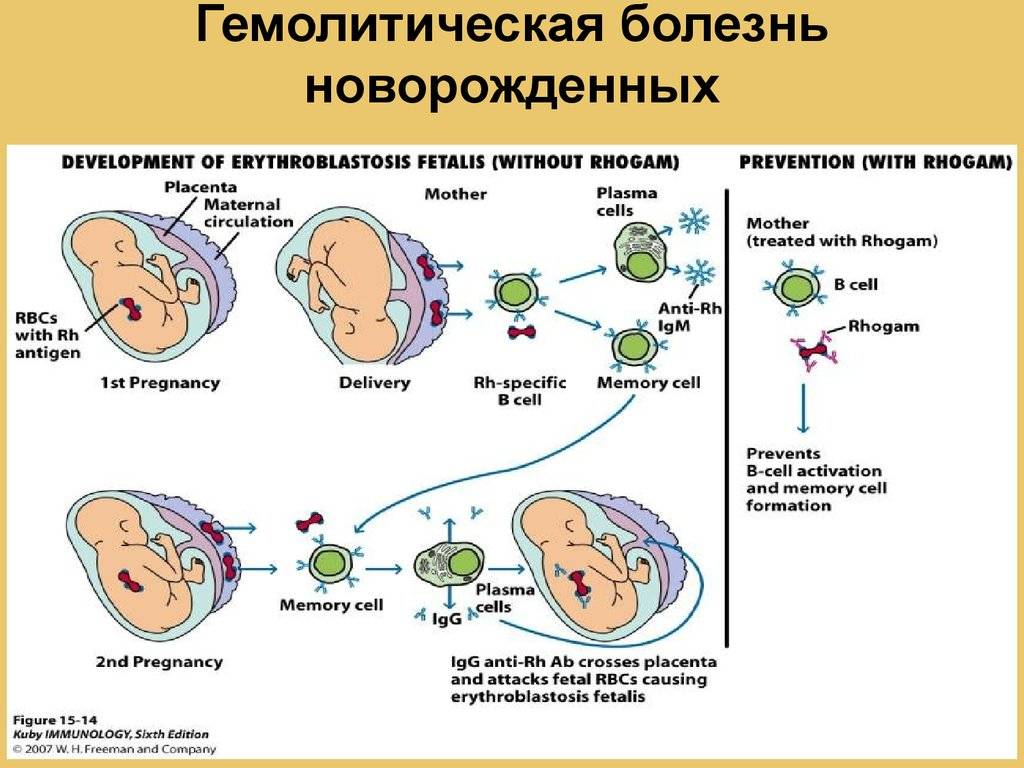
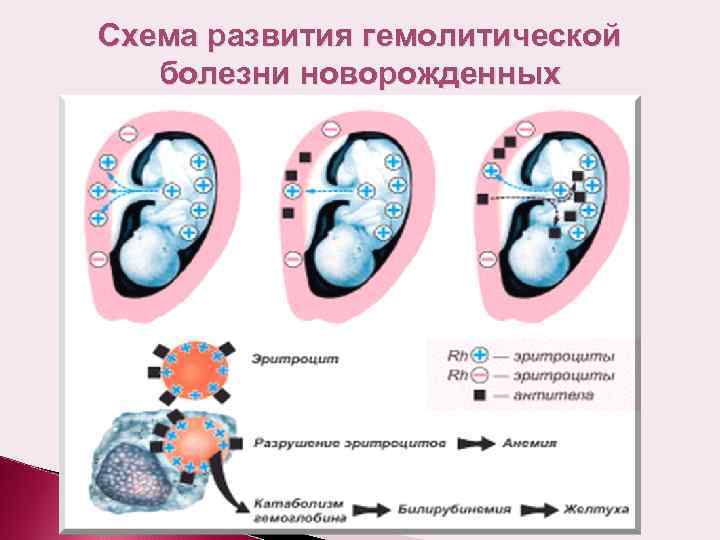
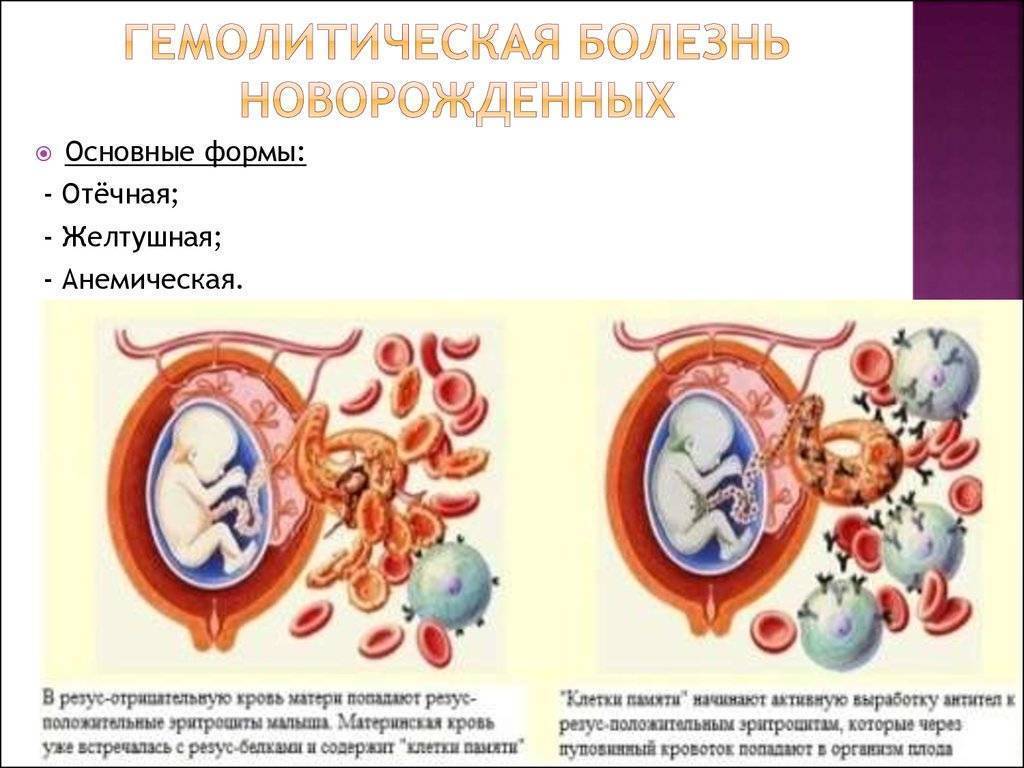
Гемолитическая болезнь новорожденного — это патология, являющаяся следствием конфликта крови матери и плода по эритроцитарным антигенам. Данный недуг регистрируется у 0,6% новорожденных.
Предрасполагающими моментами являются предшествующие беременности искусственное прерывание беременности, выкидыши, внематочная беременность. Иммунологический конфликт формируется в том случае, когда мать антиген-отрицательна, а плод — антиген-положителен. В случае конфликта по резус-фактору, мать резус-отрицательная, а плод резус-положительный. При групповой несовместимости у матери главным образом 0 (I) группа крови, а у плода A (II), либо B (III). Следствием гемолиза у новорожденного формируется гипорегенераторная гемолитическая анемия. За массовым разрушением эритроцитов следует появление непрямого билирубина, токсически повреждающего ядра основания мозга — ядерная желтуха. Выделяют отечную, желтушную и анемическую формы гемолитической болезни.
Другие заболевания из группы Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм:
| B12-дефицитная анемия |
| Анемии, обусловленные нарушением синтеза утилизацией порфиринов |
| Анемии, обусловленные нарушением структуры цепей глобина |
| Анемии, характеризующиеся носительством патологически нестабильных гемоглобинов |
| Анемия Фанкони |
| Анемия, связанная со свинцовым отравлением |
| Апластическая анемия |
| Аутоиммунная гемолитическая анемия |
| Аутоиммунная гемолитическая анемия |
| Аутоиммунная гемолитическая анемия с неполными тепловыми агглютининами |
| Аутоиммунная гемолитическая анемия с полными Холодовыми агглютининами |
| Аутоиммунная гемолитическая анемия с тепловыми гемолизинами |
| Болезни тяжелых цепей |
| болезнь Верльгофа |
| Болезнь Виллебранда |
| болезнь Ди Гулъелъмо |
| болезнь Кристмаса |
| Болезнь Маркиафавы-Микели |
| Болезнь Рандю – Ослера |
| Болезнь тяжелых альфа-цепей |
| Болезнь тяжелых гамма-цепей |
| Болезнь Шенлейн – Геноха |
| Внекостномозговые поражения |
| Волосатоклеточный лейкоз |
| Гемобластозы |
| Гемолитико-уремический синдром |
| Гемолитико-уремический синдром |
| Гемолитическая анемия, связанная с дефицитом витамина Е |
| Гемолитическая анемия, связанная с дефицитом глюкозо-6-фосфатдегидрогеназы (Г-6-ФДГ) |
| Гемолитические анемии, связанные с механическим повреждением эритроцитов |
| Геморрагическая болезнь новорожденных |
| Гистиоцитоз злокачественный |
| Гистологическая классификация лимфогранулематоза |
| ДВС-синдром |
| Дефицит К-витаминзависимых факторов |
| Дефицит фактора I |
| Дефицит фактора II |
| Дефицит фактора V |
| Дефицит фактора VII |
| Дефицит фактора XI |
| Дефицит фактора XII |
| Дефицит фактора XIII |
| Железодефицитная анемия |
| Закономерности опухолевой прогрессии |
| Иммунные гемолитические анемии |
| Клоповое происхождение гемобластозов |
| Лейкопении и агранулоцитозы |
| Лимфосаркомы |
| Лимфоцитома кожи (болезнь Цезари) |
| Лимфоцитома лимфатического узла |
| Лимфоцитома селезенки |
| Лучевая болезнь |
| Маршевая гемоглобинурия |
| Мастоцитоз (тучноклеточный лейкоз) |
| Мегакариобластный лейкоз |
| Механизм угнетения нормального кроветворения при гемобластозах |
| Механическая желтуха |
| Миелоидная саркома (хлорома, гранулоцитарная саркома) |
| Миеломная болезнь |
| Миелофиброз |
| Нарушения коагуляционного гемостаза |
| Наследственная a-fi-липопротеинемия |
| Наследственная копропорфирия |
| Наследственная мегалобластная анемия при синдроме Леш – Найана |
| Наследственные гемолитические анемии, обусловленные нарушением активности ферментов эритроцитов |
| Наследственный дефицит активности лецитин-холестерин-ацилтрансферазы |
| Наследственный дефицит фактора X |
| Наследственный микросфероцитоз |
| Наследственный пиропойкилоцитоз |
| Наследственный стоматоцитоз |
| Наследственный сфероцитоз (болезнь Минковского-Шоффара) |
| Наследственный эллиптоцитоз |
| Наследственный эллиптоцитоз |
| Острая перемежающаяся порфирия |
| Острая постгеморрагическая анемия |
| Острые лимфобластные лейкозы |
| Острый лимфобластный лейкоз |
| Острый лимфобластный лейкоз |
| Острый малопроцентный лейкоз |
| Острый мегакариобластный лейкоз |
| Острый миелоидный лейкоз (острый нелимфобластный лейкоз, острый миелогенный лейкоз) |
| Острый монобластный лейкоз |
| Острый промиелоцитарный лейкоз |
| Острый промиелоцитарный лейкоз |
| Острый эритромиелоз (эритролейкоз, болезнь Ди Гульельмо) |
| Отдельные формы лейкозов |
| Пароксизмалъная холодовая гемоглобинурия |
| Пароксизмальная ночная гемоглобинурия (болезнь Маркьяфавы-Микели) |
| Парциальная красноклеточная аплазия |
| Патологическая анатомия поражения оболочек |
| Плазмоклеточный острый лейкоз |
| Полиорганная недостаточность |
| Поражение нервной системы |
| Порфирии |
| Принципы разделения злокачественных и доброкачественных опухолей системы крови |
| Приобретенные геморрагические коагулопатии |
| Причины гемобластозов |
| Пролимфоцитарный лейкоз |
| Ретикулез (ретикулогистиоцитоз, нелипидный ретикулоэндотелиоз, болезнь Абта-Леттерера-Сиве) |
| Серповидно-клеточная анемия |
| Серповидно-клеточная анемия |
| Синдром Дайемонда – Блекфана |
| Сублейкемический миелоз |
| Т-клеточный лейкоз-лимфома взрослых |
| Талассемия |
| Талассемия |
| Тромбофилий, связанные с дефицитом антитромбина III |
| Тромбоцитопатии |
| Тромбоцитопении |
| Фолиеводефицитная анемия |
| Хроническая лучевая болезнь |
| Хронический лимфолейкоз |
| Хронический лимфолейкоз (хронический лимфоидный лейкоз) |
| Хронический лимфоцитарный лейкоз |
| Хронический мегакариоцитарный лейкоз |
| Хронический миелоидный лейкоз |
| Хронический миелолейкоз |
| Хронический моноцитарный лейкоз |
| Хронический моноцитарный лейкоз |
| Хронический эритромиелоз |
| Цитостатическая болезнь |
| Энтеропатии и кишечный дисбактериоз |
| Эритремия |
| Эритремия (истинная полицитемия, эритроцитоз, болезнь Вакеза) |
| Эритропоэтическая копропорфирия |
| Эритропоэтическая протопорфирия |
| Эритропоэтические уропорфирии |
| Ювенильный миеломоноцитарный лейкоз |