Диагностика геморрагического синдрома
Вовремя установленный диагноз поможет специалисту назначить эффективное лечение, а вам – сделать свои сосуды здоровыми раз и навсегда. Подтвердить или опровергнуть диагноз можно, сдав ряд лабораторных анализов, направленных на получение детальной информации о состоянии крови. Также понадобится провести коагуляционные тесты, во время спорных ситуаций врач-диагност может взять стернальную пункцию для углубленной диагностики.
После получения полной картины заболевания, определения ее стадии, причин и степени тяжести геморрагического синдрома, будет назначено лечение.
Лечение геморрагического синдрома
Основой выбора метода лечения геморрагического синдрома является определение причины заболевания, однако существуют следующие ключевые принципы:
- Вне зависимости от причины, пациенту оказывается неотложная медицинская помощь, которая остановит кровотечение. Для этого применяют викасол, хлорид кальция, витамин С, а также раствор тромбопластина.
- В случае возникновения патологии на фоне приема сильнодействующих лекарственных препаратов, их отмена является обязательной.
- Местная терапия геморрагий осуществляется с помощью сухого тромбина, гомеостатических губок, аминометилбензойной кислоты (Амбен).
- При обильных кровопотерях может быть необходима трансфузия крови или ее фракций, предпочтительно напрямую от донора.
- Также при геморрагическом синдроме различной этиологии применяются препараты серотонина, например, Динатон.
Профилактика геморрагического синдрома
Важнейшей и основополагающей частью предупреждения геморрагического синдрома является полное медицинское обследование для своевременного установления и устранения его возможных причин.
Новорожденным недоношенным детям необходимо введение подкожно витамина К и прикладывание ребенка к груди как можно скорее после рождения.
Диетическое питание пациентов, склонных в данной патологии, должно быть основано на усиленном потреблении витамина К, а также белков, овощей и фруктов. Кроме того, таким людям необходимо избегать физической активности, приводящей к возникновению травм и ранений.
Так же вас может заинтересовать
Другие заболевания из группы Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм:
| B12-дефицитная анемия |
| Анемии, обусловленные нарушением синтеза утилизацией порфиринов |
| Анемии, обусловленные нарушением структуры цепей глобина |
| Анемии, характеризующиеся носительством патологически нестабильных гемоглобинов |
| Анемия Фанкони |
| Анемия, связанная со свинцовым отравлением |
| Апластическая анемия |
| Аутоиммунная гемолитическая анемия |
| Аутоиммунная гемолитическая анемия |
| Аутоиммунная гемолитическая анемия с неполными тепловыми агглютининами |
| Аутоиммунная гемолитическая анемия с полными Холодовыми агглютининами |
| Аутоиммунная гемолитическая анемия с тепловыми гемолизинами |
| Болезни тяжелых цепей |
| болезнь Верльгофа |
| Болезнь Виллебранда |
| болезнь Ди Гулъелъмо |
| болезнь Кристмаса |
| Болезнь Маркиафавы-Микели |
| Болезнь Рандю – Ослера |
| Болезнь тяжелых альфа-цепей |
| Болезнь тяжелых гамма-цепей |
| Болезнь Шенлейн – Геноха |
| Внекостномозговые поражения |
| Волосатоклеточный лейкоз |
| Гемобластозы |
| Гемолитико-уремический синдром |
| Гемолитико-уремический синдром |
| Гемолитическая анемия, связанная с дефицитом витамина Е |
| Гемолитическая анемия, связанная с дефицитом глюкозо-6-фосфатдегидрогеназы (Г-6-ФДГ) |
| Гемолитические анемии, связанные с механическим повреждением эритроцитов |
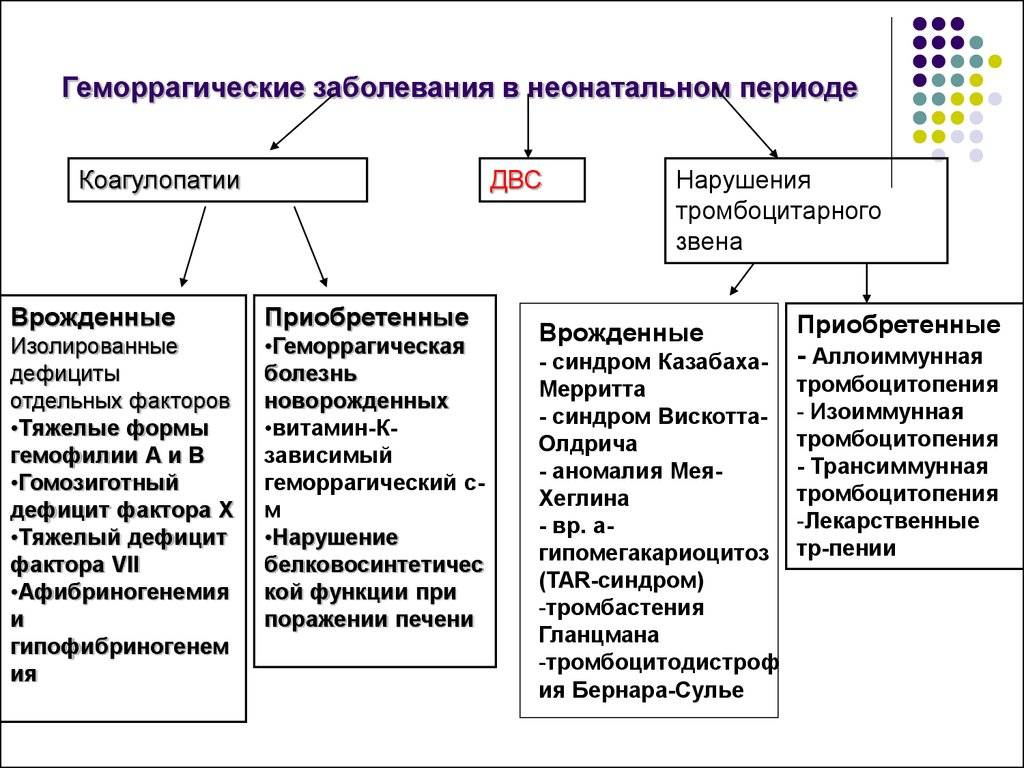
| Геморрагическая болезнь новорожденных |
| Гистиоцитоз злокачественный |
| Гистологическая классификация лимфогранулематоза |
| ДВС-синдром |
| Дефицит К-витаминзависимых факторов |
| Дефицит фактора I |
| Дефицит фактора II |
| Дефицит фактора V |
| Дефицит фактора VII |
| Дефицит фактора XI |
| Дефицит фактора XII |
| Дефицит фактора XIII |
| Железодефицитная анемия |
| Закономерности опухолевой прогрессии |
| Иммунные гемолитические анемии |
| Клоповое происхождение гемобластозов |
| Лейкопении и агранулоцитозы |
| Лимфосаркомы |
| Лимфоцитома кожи (болезнь Цезари) |
| Лимфоцитома лимфатического узла |
| Лимфоцитома селезенки |
| Лучевая болезнь |
| Маршевая гемоглобинурия |
| Мастоцитоз (тучноклеточный лейкоз) |
| Мегакариобластный лейкоз |
| Механизм угнетения нормального кроветворения при гемобластозах |
| Механическая желтуха |
| Миелоидная саркома (хлорома, гранулоцитарная саркома) |
| Миеломная болезнь |
| Миелофиброз |
| Нарушения коагуляционного гемостаза |
| Наследственная a-fi-липопротеинемия |
| Наследственная копропорфирия |
| Наследственная мегалобластная анемия при синдроме Леш – Найана |
| Наследственные гемолитические анемии, обусловленные нарушением активности ферментов эритроцитов |
| Наследственный дефицит активности лецитин-холестерин-ацилтрансферазы |
| Наследственный дефицит фактора X |
| Наследственный микросфероцитоз |
| Наследственный пиропойкилоцитоз |
| Наследственный стоматоцитоз |
| Наследственный сфероцитоз (болезнь Минковского-Шоффара) |
| Наследственный эллиптоцитоз |
| Наследственный эллиптоцитоз |
| Острая перемежающаяся порфирия |
| Острая постгеморрагическая анемия |
| Острые лимфобластные лейкозы |
| Острый лимфобластный лейкоз |
| Острый лимфобластный лейкоз |
| Острый малопроцентный лейкоз |
| Острый мегакариобластный лейкоз |
| Острый миелоидный лейкоз (острый нелимфобластный лейкоз, острый миелогенный лейкоз) |
| Острый монобластный лейкоз |
| Острый промиелоцитарный лейкоз |
| Острый промиелоцитарный лейкоз |
| Острый эритромиелоз (эритролейкоз, болезнь Ди Гульельмо) |
| Отдельные формы лейкозов |
| Пароксизмалъная холодовая гемоглобинурия |
| Пароксизмальная ночная гемоглобинурия (болезнь Маркьяфавы-Микели) |
| Парциальная красноклеточная аплазия |
| Патологическая анатомия поражения оболочек |
| Плазмоклеточный острый лейкоз |
| Полиорганная недостаточность |
| Поражение нервной системы |
| Порфирии |
| Принципы разделения злокачественных и доброкачественных опухолей системы крови |
| Приобретенные геморрагические коагулопатии |
| Причины гемобластозов |
| Пролимфоцитарный лейкоз |
| Ретикулез (ретикулогистиоцитоз, нелипидный ретикулоэндотелиоз, болезнь Абта-Леттерера-Сиве) |
| Серповидно-клеточная анемия |
| Серповидно-клеточная анемия |
| Синдром Дайемонда – Блекфана |
| Сублейкемический миелоз |
| Т-клеточный лейкоз-лимфома взрослых |
| Талассемия |
| Талассемия |
| Тромбофилий, связанные с дефицитом антитромбина III |
| Тромбоцитопатии |
| Тромбоцитопении |
| Фолиеводефицитная анемия |
| Хроническая лучевая болезнь |
| Хронический лимфолейкоз |
| Хронический лимфолейкоз (хронический лимфоидный лейкоз) |
| Хронический лимфоцитарный лейкоз |
| Хронический мегакариоцитарный лейкоз |
| Хронический миелоидный лейкоз |
| Хронический миелолейкоз |
| Хронический моноцитарный лейкоз |
| Хронический моноцитарный лейкоз |
| Хронический эритромиелоз |
| Цитостатическая болезнь |
| Энтеропатии и кишечный дисбактериоз |
| Эритремия |
| Эритремия (истинная полицитемия, эритроцитоз, болезнь Вакеза) |
| Эритропоэтическая копропорфирия |
| Эритропоэтическая протопорфирия |
| Эритропоэтические уропорфирии |
| Ювенильный миеломоноцитарный лейкоз |
Online-консультации врачей
| Консультация андролога-уролога |
| Консультация сосудистого хирурга |
| Консультация косметолога |
| Консультация стоматолога |
| Консультация сурдолога (аудиолога) |
| Консультация офтальмолога (окулиста) |
| Консультация гастроэнтеролога детского |
| Консультация гомеопата |
| Консультация пульмонолога |
| Консультация маммолога |
| Консультация ортопеда-травматолога |
| Консультация психолога |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация онколога |
| Консультация онколога-маммолога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Общие сведения
Геморрагическая болезнь новорожденных – геморрагический диатез, характеризующийся дефицитом II (протромбина), VII (проконвертина), IX (антигемофильного глобулина В) и X (фактора Стюарта-Пауэра) факторов свертывания при недостаточности витамина К в организме ребенка. Впервые патология описана в 1894 году Ч. Товнсендом, однако введенный термин изначально использовался для всех врожденных геморрагических состояний. Распространенность – 0,3-0,5% среди всех новорожденных. После введения обязательный профилактики аналогами витамина К при рождении заболеваемость снизилась до 0,02%. Порядка 3-6% случаев геморрагической болезни новорожденных являются следствием приема матерью фармакотерапевтических средств в период беременности.
Геморрагическая болезнь новорожденных
Профилактика Гемолитической болезни плода и новорожденного:
Профилактика резус-иммунизации – в первую очередь осторожность при переливаниях крови у девочек, девушек, молодых женщин, когда ошибочно может быть введена резус-положительная кровь. Это возможно при получении ложно-положительных результатов, нередко наступает иммунизация какими-то отсутствующими у девушки антигенами
В дальнейшем это приводит к гемолитической болезни новорожденного. Следовательно, переливание кровезамещающих растворов должно использоваться строго по жизненным показаниям. Однако чаще всего иммунизация женщин наступает в родах, в связи с чем разработана профилактика резус-несовместимости в родах.
Этот метод профилактики резус-конфликтной анемии в настоящее время широко используется.
Online-консультации врачей
| Консультация ортопеда-травматолога |
| Консультация офтальмолога (окулиста) |
| Консультация невролога |
| Консультация проктолога |
| Консультация анестезиолога |
| Консультация психоневролога |
| Консультация психиатра |
| Консультация вертебролога |
| Консультация пластического хирурга |
| Консультация андролога-уролога |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация сексолога |
| Консультация диетолога-нутрициониста |
| Консультация онколога-маммолога |
| Консультация нейрохирурга |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Симптомы Геморрагической болезни новорожденных:
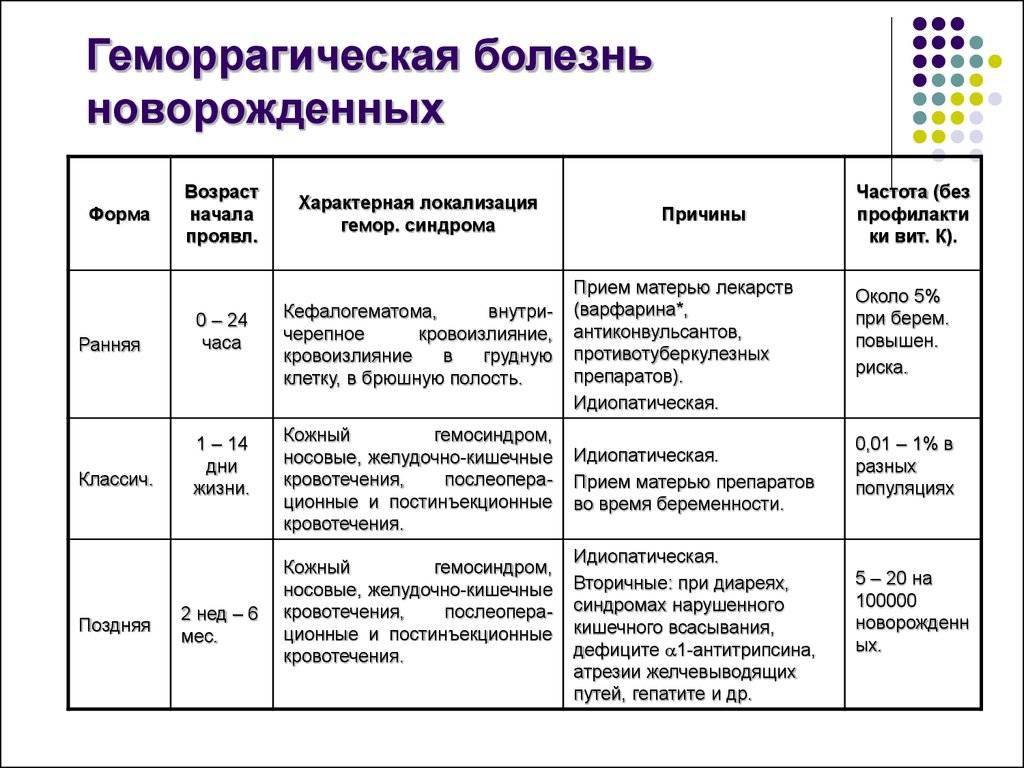
При ранней форме геморрагической болезни новорожденных в первые дни после рождения у грудничка появляется так называемый гематемезис. Попросту говоря, это рвота с кровью. Также среди симптомов выделяют опасное для жизни легочное кровотечение, кровоизлияния в органы брюшной полости и забрюшинного пространства (частые случаи излияния крови в печень, надпочечники, селезенку ребенка).
Геморрагическая болезнь новорожденных в некоторых случаях начинается, когда плод еще находится в утробе матери. После рождения у малыша находят кровоизлияния внутри черепа, кожные геморрагии. Внутричерепные кровоизлияния могут обнаружиться при помощи метода нейросонографии.
Классическая форма геморрагической болезни возникает у детей, которых матери кормят грудью. Проявления наступают на 3-5-м дне жизни: кровавая рвота, кишечное кровотечение (мелена), кожные геморрагии (петехии, экхимозы), кефалогематомы, кровотечения при отпадении остатка пуповины. Если у ребенка тяжелая гипоксия или родовая травма, то нехватка витамина К может быть диагностирована по кровоизлияниям под апоневроз, внутричерепным кровоизлияниям, внутренним кровотечениям и гематомам.
При мелене у новорожденного ребенка может появиться гипербилирубинемия, потому что в кишечнике происходит усиленный распад эритроцитов. Причиной мелены становится формирование язвочек небольшого размера на слизистой оболочке желудка и двенадцатиперстной кишки. В их генезе главная роль принадлежит избытку у новорождённого глюкокортикоидов (при родовом стрессе), ишемии желудка и кишки. Также причинами кровавой рвоты и кровавого кала становятся пептический эзофагит и гастроэзофагеальный рефлюкс.
Поздняя форма геморрагической болезни новорожденных проявляется такими симптомами:
- внутричерепные кровоизлияния
- мелена
- обширные кожные экхимозы
- кровотечение из пупочной раны
- гематемезис
- кефалогематома
- гематурия
Осложнения при геморрагической болезни у младенцев:
- бледность
- слабость
- снижение артериального давления
- снижение температуры
Все выше перечисленные осложнения объединяются под названием «гиповолемический шок».
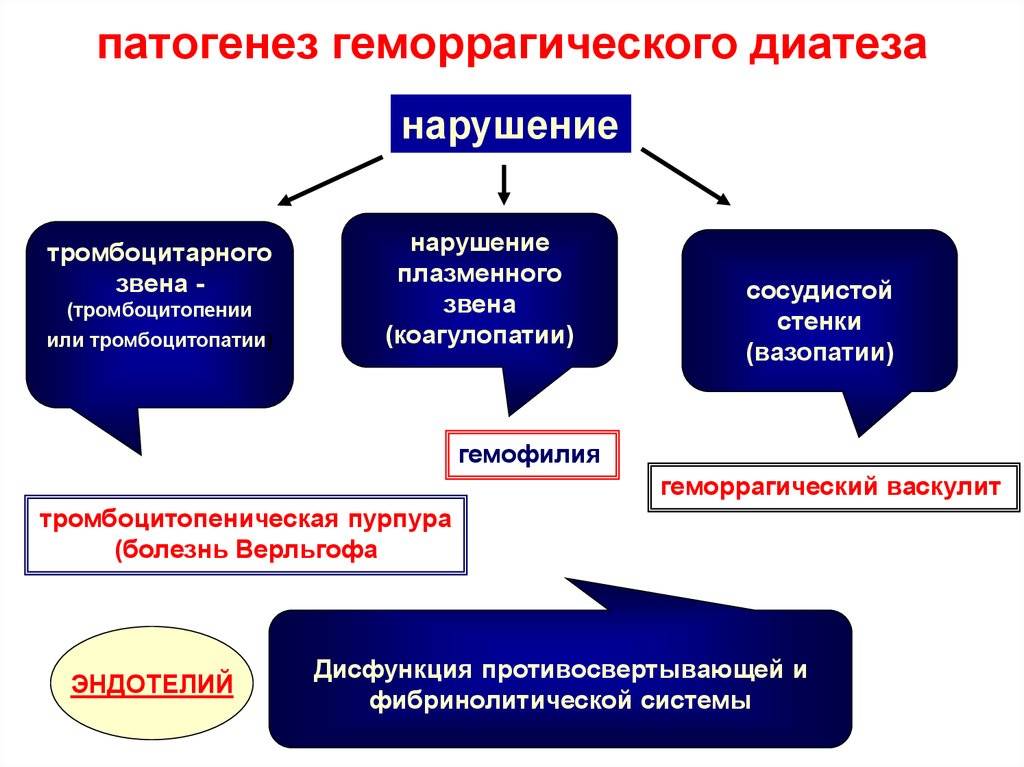
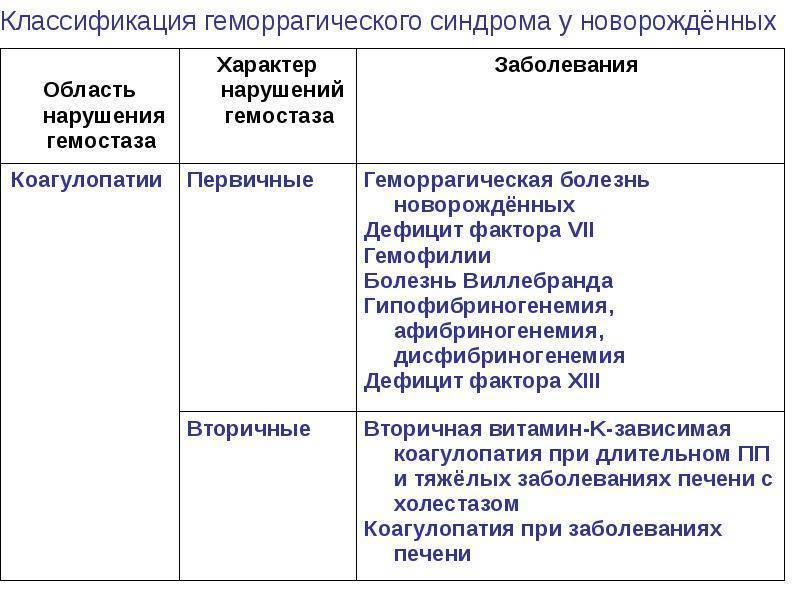
Разновидности геморрагического синдрома
Нарушение внутреннего пути свертывания коагуляционного гемостаза (гематомный тип кровоточивости)
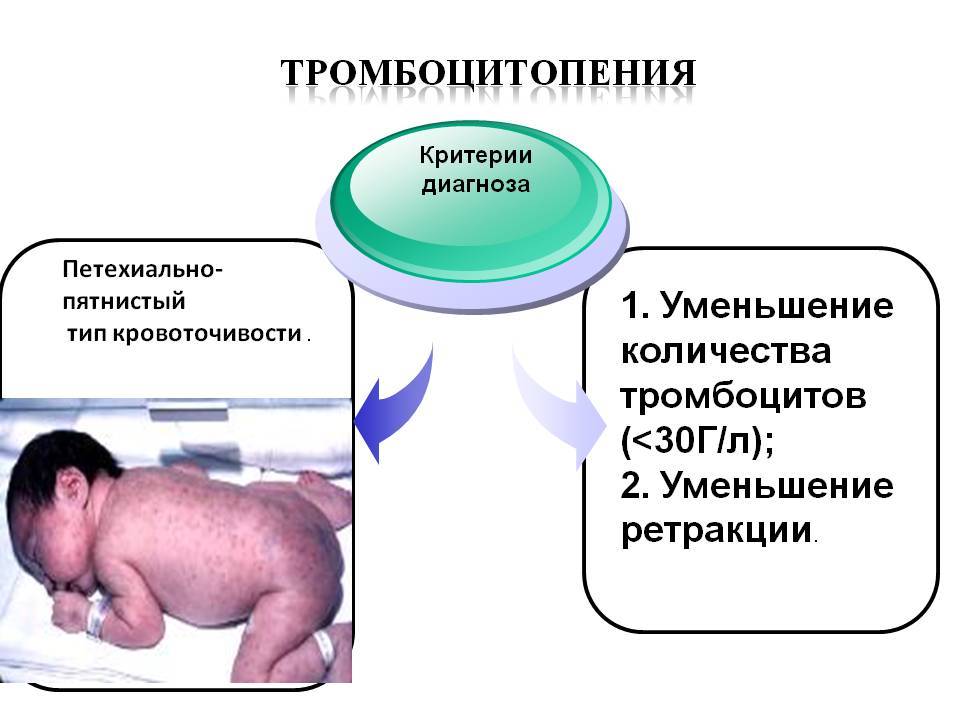
Нарушение тромбоцитарного звена гемостаза, внешнего пути свертывания коагуляционного гемостаза (петехиально-пятнистый тип кровоточивости)
Нарушение тромбоцитарного звена гемостаза:
Нарушение плазменного звена гемостаза
Cочетанное нарушение тромбоцитарного и коагуляционного звена гемостаза (смешанный (синячково-гематомный) тип кровоточивости)
Этиология:
- Болезнь Виллебранда (коагулопатия – нарушение функции VIII фактора, тромбоцитопатия – нарушение агрегации тробмоцитов)
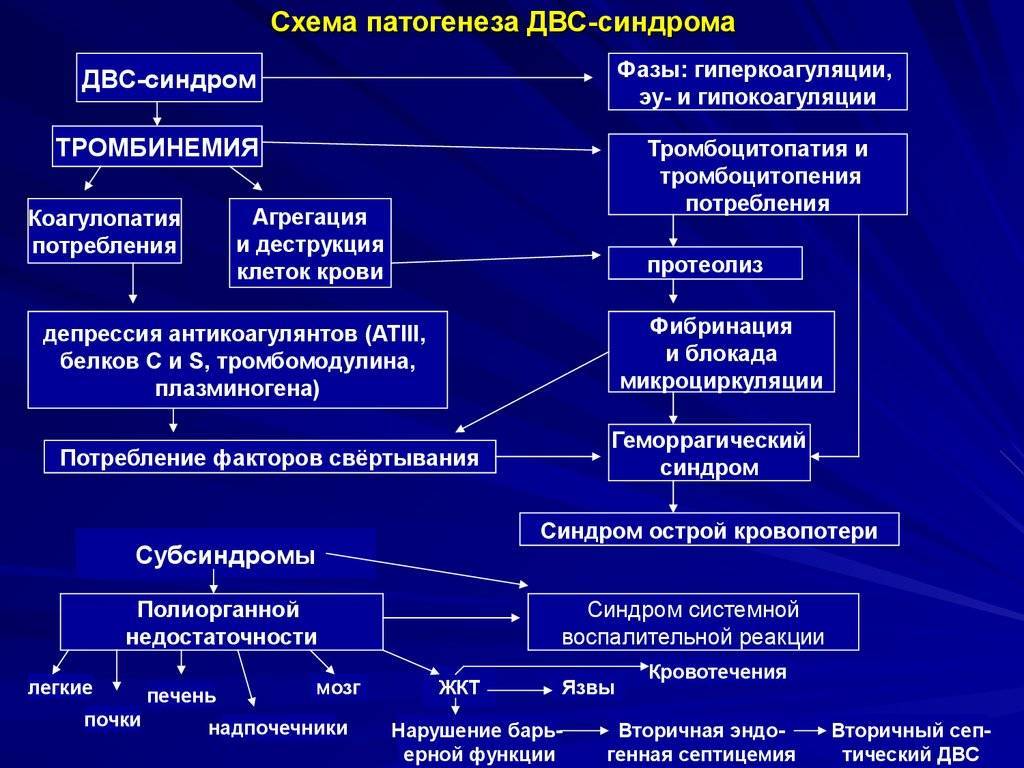
- ДВС-синдром (коагулопатия потребления – снижение всех факторов свертывания, гипофибриногенемия, активация истощение фибринолиза, тромбоцитопения, тромбоцитопатия потребления)
Геморрагический синдром:
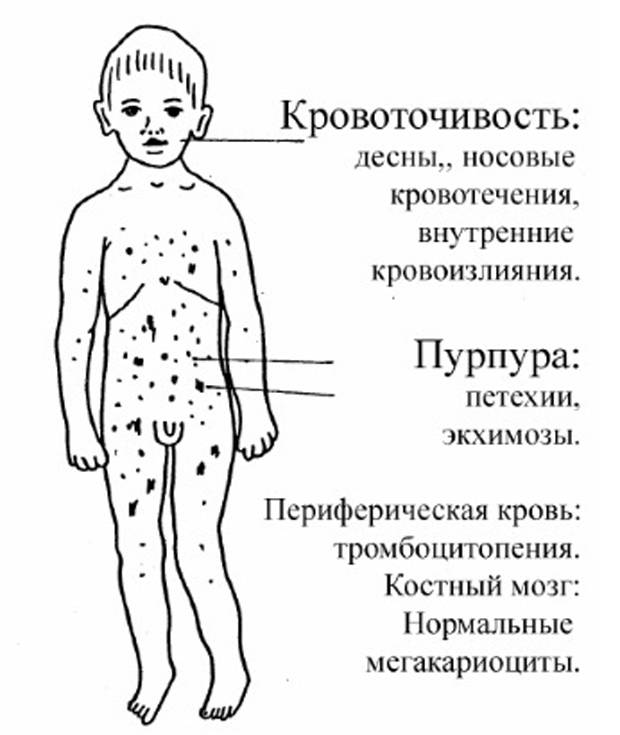
Петехиальная сыпь, экхимозы, кровотечения из слизистых (носовые, десневые), послеоперационные, послеродовые кровотечения.
Патология микрососудистого русла (васкулитно-пурпурный тип кровоточивости)
Кровоточивость петехиальная с эксудативно-воспалительными явлениями, очагами некроза, гематурия, артралгия, кровоточивость слизистых.
Васкулиты:
- инфекционные, имунные;
- системные;
- геморрагический васкулит (болезнь Шонлейн – Геноха).
Ангиоматозные кровотечения
К каким докторам следует обращаться если у Вас Гемолитическая болезнь плода и новорожденного:
Гематолог
Терапевт
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Гемолитической болезни плода и новорожденного, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Диагностика геморрагической болезни новорожденных
Диагностика геморрагической болезни новорожденных заключается в выяснении факторов риска, проведении объективного обследования, изучении результатов лабораторных и инструментальных методов исследования. При сборе анамнеза неонатологу или педиатру удается обнаружить предрасполагающие факторы: прием матерью медикаментов, нарушение диеты, сопутствующие заболевания и т. д
Также при опросе важно установить первые симптомы заболевания ребенка и их выраженность в момент возникновения
Физикальное обследование дает возможность определить диффузные геморрагии на коже (редко – локально, на ягодицах), желтуху при гипербилирубинемии, нарушение общего состояния и симптомы гиповолемии при геморрагическом шоке. Лабораторные анализы направлены на оценку системы гемостаза. Проводится определение уровня тромбоцитов, тромбинового времени и количества фибриногена. Определяется время ретракции кровяного сгустка (показатели в пределах нормы), активированное частичное тромбопластиновое время (АЧТВ), время свертываемости крови по Бюркеру и время рекальцификации плазмы (результаты указывают на дефицит факторов свертывания). В ОАК возможны признаки анемии. УЗИ и нейросонография могут выявлять кровоизлияния в надкостницу костей черепа, ткани ЦНС и другие органы.
Заболевание дифференцируют с синдромом «заглатывания крови матери», ДВС, идиопатической тромбоцитопенической пурпурой, гемофилиями А и В, болезнью Виллебранда. В ходе дифференциальной диагностики проводят тест Апта, оценку количества тромбоцитов, коагулограмму и определение дефицита факторов свертывания.
Лечение геморрагической болезни новорожденных
В его основе лежат усилия, направленные на прекращение кровотечения. Для этого одновременно вводят свежезамороженную плазму 10–15 мл/кг или концентрированный препарат протромбинового комплекса 15–30 ЕД/кг внутривенно болюсно однократно и 1%-ного раствора «Викасола» внутримышечно 0,1–0,15 мл/кг один раз в день на протяжении 2–3 дней.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
- Витамин К (Викасол) — антигеморрагическое средство. Режим дозирования: назначается в виде внутримышечных инъекции 1% раствора по 0,3-0,5 мл 2 раза в день в течение 3 дней. Для новорожденных максимальная доза — 4 мг в сутки.
- Концентрат протромбинового комплекса (Октаплекс, Протромплекс) — гемостатик. Режим дозирования: концентрированный препарат протромбинового комплекса вводится из расчета 15-30 ЕД/кг внутривенно болюсно однократно.
3.2 Хирургическое лечение
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1).
Комментарии: Показания для ОЗПК:
-
-
в случае неэффективности фототерапии рекомендуется заменное переливание крови;
-
в случае появления клинических симптомов острой билирубиновой энцефалопатии (мышечный гипертонус, опистотонус, лихорадка, «мозговой» крик) заменое переливание крови проводится независимо от уровня билирубина;
-
при ГБН, вызванной изолированным резус-конфликтом используется Rh- отрицательная одногруппная с кровью ребенка ЭМ и СЗП по возможности АВ (IV) группы крови в соотношении ЭМ к СЗП – 2:1;
-
при ГБН, вызванной изолированным групповым конфликтом, используется ЭМ первой (I) группы, совпадающая с резус-принадлежностью эритроцитов ребенка и одногруппная или АВ (IV) группы СЗП в соотношении 2:1;
-
при несовместимости крови матери и крови ребенка по редким факторам необходимо использовать кровь от индивидуально подобранных доноров.
-
При ГБН используют только свежеприготовленную ЭМ (срок хранения не более 72 часов);
ОЗПК проводится в асептических условиях в отделении интенсивной терапии или операционной;
Во время операции должен быть обеспечен мониторный контроль за частотой сердцебиений, дыхания, артериальным давлением, насыщением гемоглобина кислородом, температурой тела. Перед началом операции пациенту вводится назогастральный зонд;
Переливание производят через пупочную вену с помощью поливинилового катетера (№ 6, 8, 10). Глубина введения катетера зависит от массы тела пациента (не более 7 см.).
Расчет объема для ОЗПК
V общий = m?ОЦК?2, где V- объем, m- масса тела в кг,
ОЦК – для недоношенных – 100-110 мл/кг, для доношенных – 80-90 мл/кг.
Пример: ребенок массой тела 3 кг.
-
Общий объем (V общ.) = 3?85?2 = 510 мл
-
Абсолютный объем эритроцитов (V абс.), необходимый для получения Ht 50% V общий: 2 = 510: 2 = 255 мл
-
Фактический объем ЭМ
(V эр.массы) = Vабс : 0,7 (примерный Ht эритроцитов) = 255: 0,7 = 364 мл
Фактический объем СЗП = V общ. – V эр. Массы = 510 – 364 = 146 мл
Вначале через катетер выпускают 10 мл крови, которую используют для определения концентрации билирубина. Затем вводят такой же объем донорской крови со скоростью 3-4 мл/мин.
Введение и выведение крови чередуются объемом 20 мл у доношенных и 10 мл у недоношенных детей.
Объем одной эксфузии-инфузии не должен превышать 5-10% ОЦК. Общая продолжительность операции составляет около 2-х часов.
После операции провести ОАМ и через два часа по окончании трансфузии рекомендуется определить концентрацию глюкозы в крови.
Об эффективности проведенной ОЗПК свидетельствует более, чем двукратное снижение концентрации билирубина в конце операции.
Что такое Гемолитическая болезнь плода и новорожденного –
Под гемолитической болезнью плода и новорожденного понимают гемолитическую анемию, возникающую в связи с антигенным различием эритроцитов матери и ребенка, выработкой антител иммунокомпетентной системой матери против этого антигена, проникновением антител через плаценту и разрушением эритроцитов плода или ребенка под влиянием этих антител. Чаще всего антитела направлены против антигенов системы резус. Они вырабатываются иммунной системой резус-отрицательной женщины. Реже антитела направлены против групповых антигенов А или В ребенка и вырабатываются в организме матери группы 0.
Диагностика Геморрагической болезни новорожденных:
Если возникло подозрение на геморрагическую болезнь новорожденного, нужно исследовать свертываемость крови, определить количество тромбоцитов, определить время кровотечения. После этого или вместе с этими показателями определяют протромбиновое время, активированное частичное тромбопластиновое время, гематокрит и гемоглобин.
При геморрагической болезни новорожденных время свертывания крови длиннее положенного, а время кровотечения в норме, как и количество тромбоцитов. Для подтверждения диагноза необходимо удлинение ПВ и АЧТВ, при этом тромбопластиновое время нормальное. Если кровопотери ребенка сильные, то находят признаки анемии. Но они проявляются ярко только на вторые или третьи сутки после кровотечения.
Дифференциальная диагностика
Гематемезис и мелена у только что родившихся детей дифференциирются с «синдромом проглоченной крови матери», который случается у 1 из 3 детей, у которых в первые дни жизни находят кровь в рвоте или кале. Для разоичения проводят тест Апта: кровянистые рвотные массы или кал нужно развести водой, получить розовый раствор с гемоглобином. После центрифугирования 4 мл надосадочной жидкости смешивают с 1 мл 1% раствора гидроксида натрия.
Если через 2 минуты оттенок жидкости стал коричневым, то в ней есть материнская кровь, а именно – гемоглобин А. Если розовый тон сохраняется, то говорят о фетальном гемоглобине Г, то есть в рвоте или кале есть кровь самого ребенка.
Необходима дифференциальная диагностика с наследственными коагулопатиями, ДВС-синдромом у детей и тромбоцитопенической пурпурой новорожденных. Для такого отличия нужно провести развёрнутую коагулограмму, а в некоторых случаях и тромбоэластограмму.
Время свёртывания крови (по Бюркеру) у доношенного новорожденного составляет 4 минуты. При геморрагической болезни, гемофилии и ДВС-синдроме оно удлинено. А при тромбоцитопении у грудничка оно в норме. Время кровотечения в норме – 2-4 минуты (столько же – при геморрагической болезни, гемофилии), а при тромбоцитопении и ДВС-синдроме оно длиннее, чем нужно.
Норма количество тромбоцитов у новорожденных – 150-400×109/л. При ДВС-синдроме и тромбоцитопении оно снижено. Эти данные помогают в дифференциальной диагностике похожих геморрагических заболеваний грудничков.
Патогенез (что происходит?) во время Гемолитической болезни плода и новорожденного:
Иммунизация матери резус-положительными эритроцитами плода происходит в родах, значительно реже женщина иммунизируется до беременности, обычно при трансфузии эритроцитов с отсутствующим у женщин антигеном. Было показано, что вероятность иммунизации женщины значительно выше тогда, когда муж и жена имеют одну и ту же группу крови по системе АВ0.
Термин «гемолитическая болезнь новорожденных» часто используют для обозначения анемии, связанной с резус-несовместимостью. Однако этот термин подразумевает и другие формы гемолитической анемии, в частности гемолитическую анемию, связанную с несовместимостью по системе АВ0, которая существует приблизительно в 20% всех беременностей. Лишь в 10% беременностей, несовместимых по системе АВ0, антитела матери влияют на плод. Гемолитическая болезнь АВ0 встречается 0 детей, матери которых имеют группу крови 0. Нормальные изоагглютинины АВ принадлежат к классу IgM. Они не проходят через плаценту. Однако у 10% здоровых людей группы 0 имеются антитела против антигенов А и В, относящиеся к классу IgG. Такие антитела обнаруживаются как у женщин, так и у мужчин и не зависят от предшествующей иммунизации. Эти антитела проходят через плаценту и могут вызывать гемолитическую анемию у плода или новорожденного. Среди детей-первенцев гемолитическая анемия АВ0 встречается так же часто, как и среди детей, рожденных от вторых и третьих родов.
Частота гемолитической болезни новорожденных, связанная с резус-несовместимостью, возрастает с каждыми последующими родами.
Симптомы Геморргической болезни новорожденных:
Типичным проявлением заболевания является кровоточивость, возникающая между 2-м и 5-м днями жизни и затем исчезающая в течение 2-3 дней. Наиболее часты желудочно-кишечные кровотечения. Нередко возникают также пупочные и носовые кровотечения, множественные кровоизлияния в кожу и подкожную клетчатку. При несвоевременном или недостаточном лечении количество летальных исходов достигает 30%, причем почти все больные умирают в первые 2-3 дня после начала геморрагических явлений, а некоторые – в течение нескольких часов.
Смерть чаще связана с большой острой кровопотерей или с кровоизлияниями в мозг, реже – с кровотечениями во внутренние органы (почки, печень, мышцу сердца).
Коматозное состояние может быть обусловлено также кровоизлияниями в надпочечники с развитием острой надпочечниковой недостаточности.
Прогноз труден из-за возможности быстрой трансформации легких начальных кровоизлияний в крайне тяжелые, а также из-за внезапного возникновения кровоизлияний в мозг и другие жизненно важные органы.
Лечение Геморргической болезни новорожденных:
В связи с тем что данная патология зачастую имеет стремительное прогрессирование болезни, терапия должна иметь немедленный эффект. Это достигается переливанием донорской плазмы (около 50 мл). К внутривенным введениям концентрата К-витаминзависимых факторов (PPSB) следует прибегать лишь по особым показаниям, так как эти препараты легко провоцируют у новорожденных опасные для жизни диссеминированное внутрисосудистое свертывание и тромбозы.
Одновременно внутривенно вводят 3-5 мг викасола. Лечение только викасолом недостаточно надежно, поскольку эффект наступает в лучшем случае через 6 ч. В этой ситуации трансфузионная терапия становится единственным методом неотложного лечения.
Не следует назначать большие дозы витамина К при гемолитической болезни новорожденных, поскольку это может усилить разрушение эритроцитов.
Симптомы геморрагической болезни новорожденных
Симптомы геморрагической болезни новорожденных зависят от времени развития заболевания. Ранняя форма дает развернутую симптоматику в первые 24 часа жизни ребенка. Первичным проявлением становится рвота с примесью крови по типу «кофейной гущи» (гематемезис). Могут возникать внутренние кровотечения (чаще – в паренхиму печени, надпочечников, селезенки и легких). В отдельных случаях данная патология возникает еще до родов и проявляется кровоизлияниями в ткани головного мозга, петехиями и экхимозами на коже с момента рождения.
Классическая форма чаще всего манифестирует на 4-е сутки. Ее клиническая картина включает гематемезис, мелену, петехии и экхимозы по всему телу. Первым симптомом обычно становится черный дегтеобразный стул. Часто наблюдаются кровотечения из пупочной ранки и кефалогематомы. При использовании акушерских инструментов при родах и тяжелых асфиксиях на фоне дефицита витамина К могут образовываться подкожные гематомы, подапоневротические и внутричерепные кровоизлияния. При выраженном желудочно-кишечном кровотечении выявляется повышение билирубина (преимущественно за счет непрямой фракции) как следствие массивного гемолиза эритроцитов в пищеварительном тракте под воздействием желудочного сока. Это состояние сопровождается длительной желтухой, эрозиями слизистых оболочек двенадцатиперстной кишки и пилоруса. Последние два осложнения могут усугублять кровопотерю и формировать «порочный круг».
Поздняя форма имеет клинику, аналогичную классической, но обычно возникает на 7-14 день жизни и чаще протекает с осложнениями. Примерно у 15% детей с данной формой существует риск развития геморрагического шока, проявляющегося общей слабостью, бледностью кожных покровов, падением АД и снижением температуры тела.