Дополнительные симптомы и опасность
При насморке и заложенности носа ребенок страдает от неправильного дыхания. Вследствие этого нарушается сон, малыш постоянно плачет, отказывается сосать грудь. У некоторых детей от 1 месяца на фоне кашля от соплей дополнительно появляются судороги.
Если диагноз поставить неправильно и кашель не лечить, он может привести к хроническому бронхиту и пневмонии. В этом случае кашель сухой, кожа в области носогубного треугольника синеет, повышается температура тела.
Для грудничка очень опасны следующие симптомы, которые появляются при кашле:
- свист при глубоком вдохе;
- приступы возникают внезапно и не прекращаются;
- рвота с отхождением вязкой мокроты, появляющаяся в случае сильного кашлевого приступа.
Эти симптомы могут свидетельствовать о коклюше. Опасно также состояние, при котором грудничок откашливает мокроту зеленого либо красного цвета. Если ребенок начинает внезапно сильно кашлять, задыхаться, надо вызвать скорую помощь. Возможно, он проглотил мелкую деталь игрушки.
Насморк, приводящий к заложенности носа у грудничка, вызывает нарушение кислородного обмена в организме. В результате происходят сбои в работе дыхательной и сердечно-сосудистой систем, замедляется физическое развитие малыша. Постоянные сопли у ребенка опасны тем, что вызывают синусит, ринит в хронической форме, острые отиты.
Чем лечить кашель и насморк у младенца
Если появился кашель и насморк у грудничка, необходимо обратиться к врачу. Только он подскажет, что делать родителям, так как самолечение опасно. Главная сложность — правильно подобрать лекарства, поскольку масса тела грудничка очень мала, и избыток препаратов может нанести вред их здоровью.
Новорожденные дети болеют редко. У них насморк и кашель без температуры являются следствием физиологической особенности или реакции на аллергены.
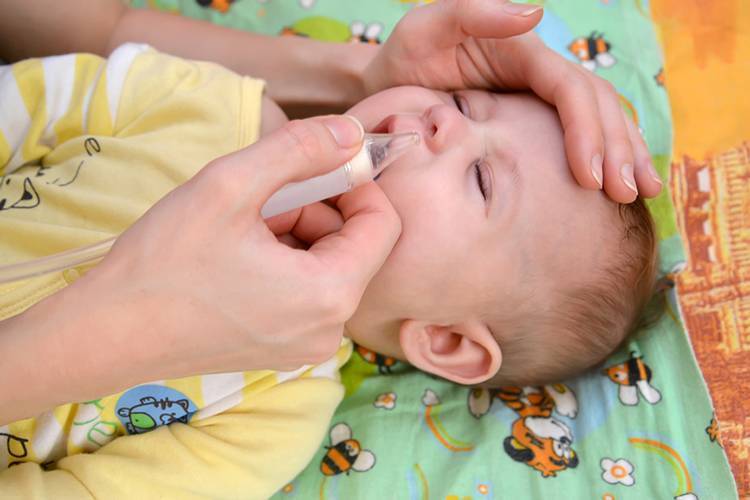
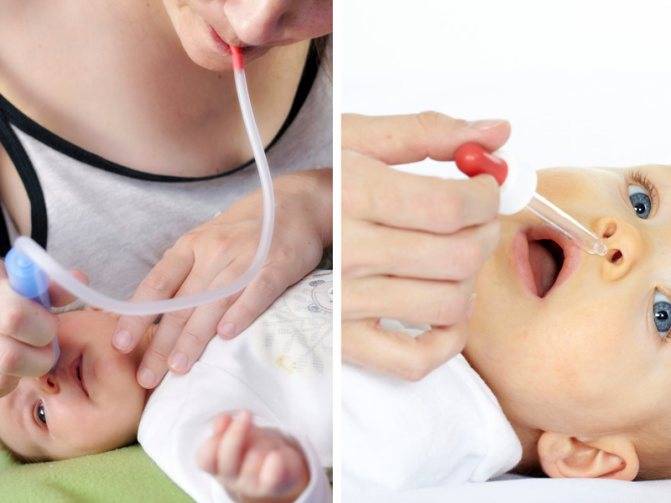
Облегчить состояние грудничка можно, если своевременно удалять слизь из носовых ходов. Для этого используются резиновые груши, специальные аспираторы.
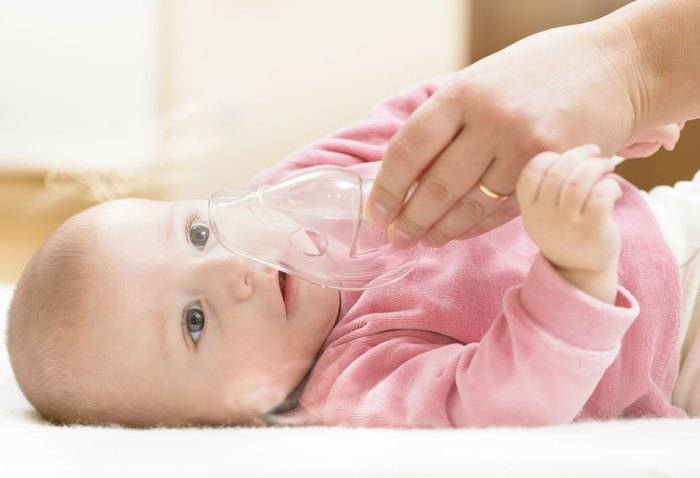
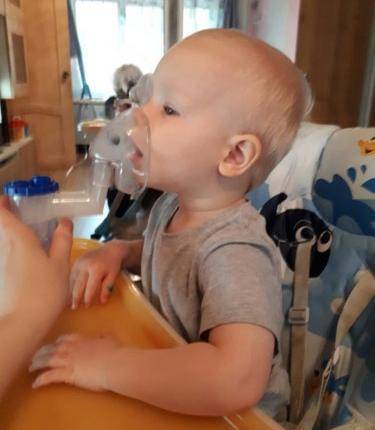
Лечение простуды у грудного ребенка пройдет легче, если пользоваться небулайзером. Это специальный ингалятор, который разработан с учетом физиологических особенностей малышей. Вдыхание лекарственных и травяных растворов благоприятным образом сказывается на самочувствии ребенка, устраняет насморк и кашлевые приступы.
Если у ребенка 4 месяцев и старше (до 1 года) возникает кашель с насморком, назначают:
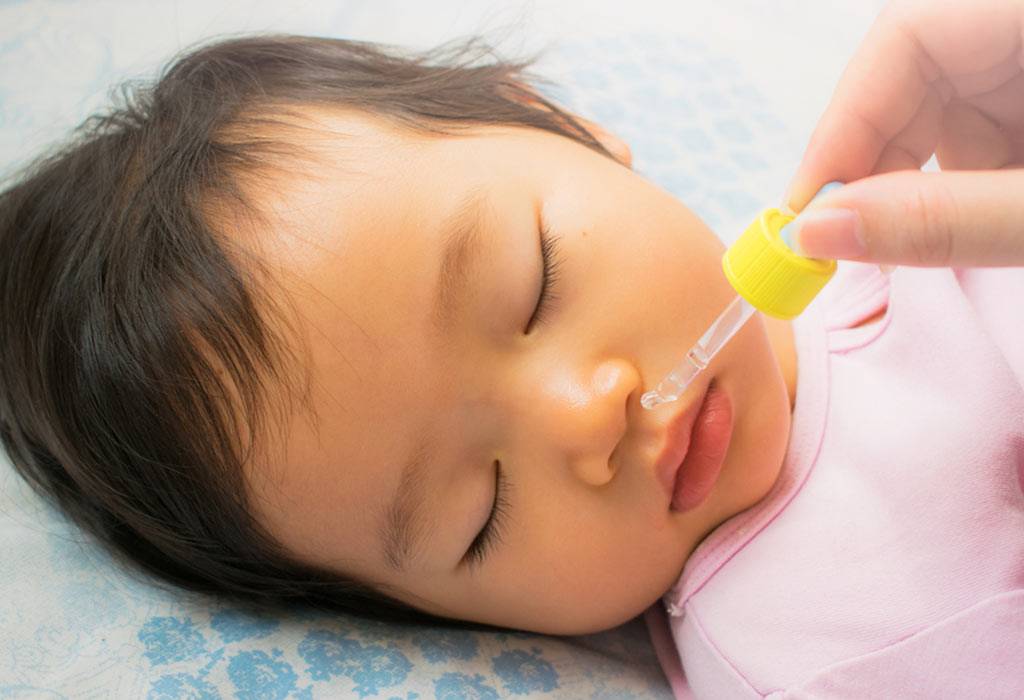
- Сосудосуживающие капли для носа (Виброцил, Називин), которые блокируют выделение соплей. Нельзя использовать дольше 5 дней.
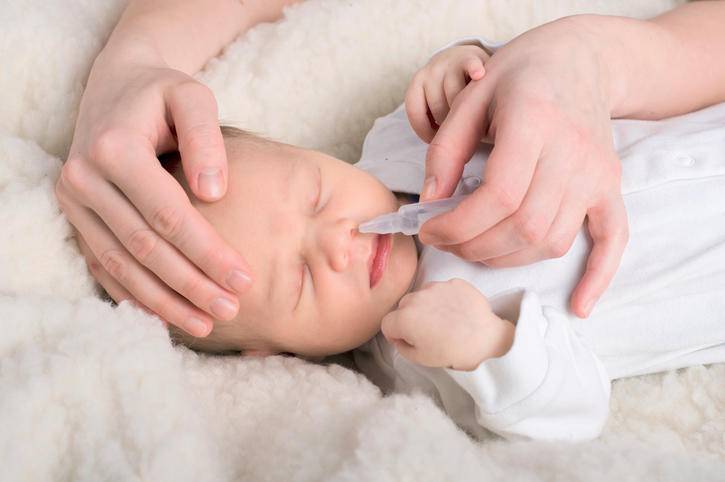
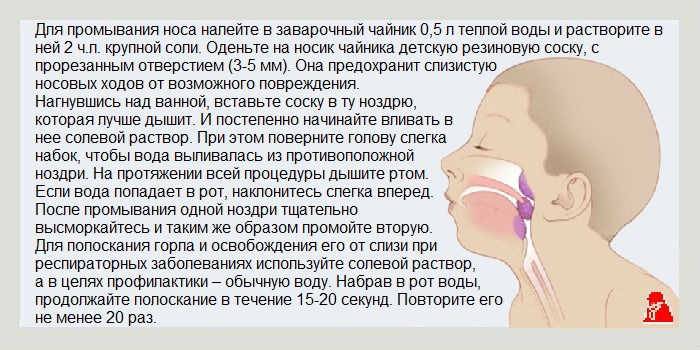
- Солевые растворы для промывания носа при насморке (Физраствор, Аквамарис, Салин, Аквалор Бэби). Они разжижают слизь, после чего она выводится с помощью аспираторов.
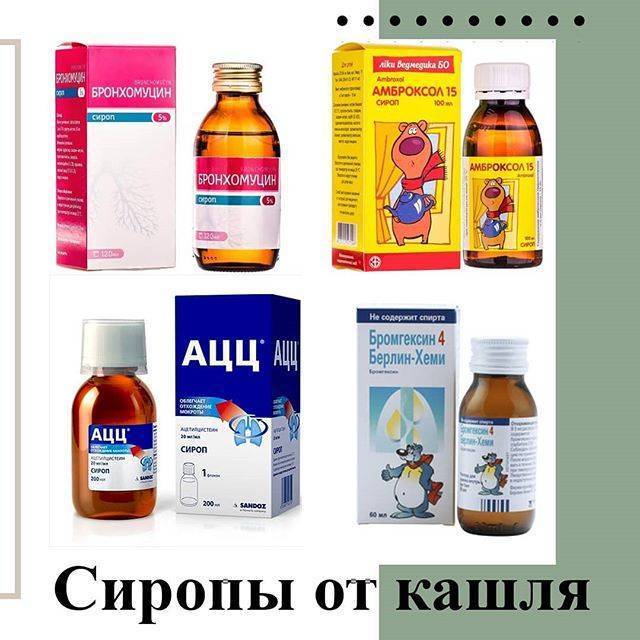
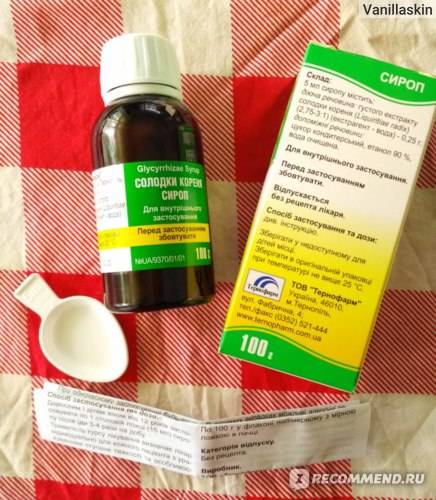
- Лекарства от кашля (Лазолван, Геделикс, Проспан, Амброксол), которые помогают выводить мокроту у грудничков. При сухом кашле назначается Синекод.
Когда кашель влажный, хорошо помогает дренажный массаж, в процессе которого малыша похлопывают ладонью по спине. При насморке полезно массировать крылья носа, лоб, чтобы облегчить отхождение слизи. Сухой кашель можно лечить посредством растираний спины и груди барсучьим либо медвежьим жиром.
Для устранения кашля и насморка у грудничка помогают народные средства:
- Слабый ромашковый чай (1 ч.л. цветков на 0,5 л кипятка). Давать по 5-6 ч.л. отвара в сутки.
- Отвар из ромашки, шиповника, зверобоя и крапивы (по 1 ст.л. смеси трав на 200 мл воды).
- Класть в кроватку малыша салфетку, смоченную в эфирном масле эвкалипта (пару капель).
- Прикладывать на область груди компресс из картофеля, камфорного масла, соли.
Некоторые советуют капать в нос сок каланхоэ или алоэ. С этими продуктами надо быть осторожными, так как они могут вызвать у грудничка аллергию.
Не стоит использовать от насморка материнское молоко, поскольку оно является питательной средой для размножения болезнетворных бактерий. Количество соплей может только увеличиться.
Особенности диагностики и лечения
Тактика лечения насморка и кашля определяется тем, каким заболеванием были вызваны эти симптомы. Педиатр осмотрит ребенка, назначит дополнительную диагностику — лабораторные анализы, при необходимости рентгенографию грудной клетки и др.
Чтобы улучшить отхождение мокроты, соблюдайте простые рекомендации:
-
периодическая смена положения малыша в кроватке;
-
ношение грудничка на руках;
-
перкуссионный массаж.
О технике массажа расскажет врач
Также важно обеспечить влажный свежий воздух в комнате ребенка, поддерживать температуру в диапазоне от 18 до 22 градусов.. Медикаментозное лечение насморка и кашля у грудных детей может включать следующие лекарственные средства:
Медикаментозное лечение насморка и кашля у грудных детей может включать следующие лекарственные средства:
-
антибактериальные препараты — при диагностировании бактериальной инфекции;
-
противовирусные средства — при ОРВИ, гриппе;
-
муколитики, бронходилататоры в том числе в виде ингаляций;
-
местные сосудосуживающие, противомикробные препараты для слизистой носа;
-
симптоматическая терапия путем приема жаропонижающих, антигистаминных и других средств.
вызова врача на дом.лабораторные анализы+7 (495) 775 75 66
Симптомы: когда обращаться к врачу?
Порой молодые родители, заметив слизистые выделения у грудничка, паникуют и пытаются подобрать фармакологические препараты. Этого делать категорически нельзя. Если есть сомнения в происхождении насморка, следует проконсультироваться с педиатром.
На что следует обратить внимание, чтобы отличить естественную гиперсекрецию от заболевания?
- Цвет и консистенция слизи. При нейровегетативном насморке она прозрачная и жидкая, заполняет носовые ходы в небольших количествах. Насторожить должны обильная ринорея с желто-зеленоватыми либо кровяными включениями.
- Состояние носоглотки и глаз. Отсутствие гиперемии зева и отека в носовых ходах говорит об отсутствии патологического состояния. Покраснение конъюнктивы, характерное для аллергии или некоторых бактериальных инфекций, также не отмечается.
- Температура тела и общее состояние малыша. Гипертермия и признаки интоксикации при естественном насморке отсутствуют, ребенок может капризничать, но не проявляет явного беспокойства или вялости.
- Наличие хрипов. Для физиологического ринита характерно так называемое «хрюкающее» носовое дыхание, которое проявляется эпизодически. Таким образом младенец пытается прочистить носовые ходы. Во время сна хрипов не наблюдается, хотя ротик может быть приоткрыт.
- Утренняя и ночная заложенность носа. Проблемы с дыханием по утрам часто сигнализируют о чрезмерно сухом воздухе в помещении. Если увлажняющие мероприятия нормализуют проходимость носовых каналов у грудничка, то причина заключалась именно в недостаточной влажности воздуха. Ночная заложенность носа, как правило, свидетельствует о гиперсекреции слизистых оболочек.
Повышение температуры тела, обильные непрозрачные выделения из носа, конъюнктивит, отек и гиперемия носоглотки — признаки, требующие немедленной медицинской помощи.
Несмотря на то, что физиологический насморк не является патологией, периодически он ухудшает самочувствие малыша: могут наблюдаться плаксивость, затруднение грудного вскармливания, диспепсические явления, нарушение сна. Если проблемы с носовым дыханием продолжаются ежедневно на протяжении недели, необходимо вызывать врача.
Обычно физиологический ринит у новорожденного длится 10-12 недель. Продолжительность адаптации более 3 месяцев должна насторожить родителей. В этом случае также необходимо пройти обследование у педиатра.
Лечение
При появлении у детей кашля не стоит переживать, обычно это свидетельствует о начале роста зубов. По словам специалистов, он начинается у малышей в полугодовалом возрасте. Стоит подготовиться к этому процессу заранее: купить специальные прорезыватели, капли для носа (Аквамарис), показать чадо квалифицированному доктору.
В домашней обстановке ребенок должен быть окружен вниманием, терпением и заботой родных. Если появились какие-либо осложнения, требуется врачебная помощь
Особенно это касается случаев, когда появляются расстройства детской пищеварительной системы и отказы от еды.
каталог стоматологий
и стоматологов России
80 000
отзывов
1,5 млн
визитов
20 000
клиник
30 000
врачей
Что делать при подозрении на средний отит?
См. такжеЛечение ЛОР-заболеванийЛечение отитаЛечение среднего отитаОтит
Воспаление в среднем ухе – отнюдь не безобидное состояние. Такой отит не только причиняет сильную боль и приводит к снижению слуха, но и способен вызвать грозные осложнения. К ним относят менингит, менингоэнцефалит, абсцесс головного мозга, сепсис (называемый заражением крови). Нередко возникает асимметрия лица из-за периферического пареза (паралича) лицевого нерва, который проходит в канале височной кости около барабанной полости.
Тяжелые осложнения отита, стойкая тугоухость и переход воспалительного процесса в хроническую стадию чаще всего связаны с неадекватным самолечением и поздним обращением к врачу. Правильная тактика при появлении симптомов поражения среднего уха включает:
- использование сосудосуживающих назальных капель для восстановления носового дыхания и уменьшения отека носоглотки и устья слуховой трубы;
- отказ от любых промываний носа;
- применение любых нестероидных противовоспалительных средств для уменьшения боли, отека и воспаления, устранения плохо переносимой гипертермии;
- при отсутствии выделений из уха – закапывание в наружный слуховой проход капель с противовоспалительным и обезболивающим эффектом;
- отказ от самостоятельного применения антибактериальных препаратов (в том числе в виде ушных капель);
- скорейшее обращение к ЛОР-врачу или педиатру (при подозрении на отит у ребенка).
Очень важен выбор клиники. Возможность быстрого получения необходимой консультации, комплексное обследование с использованием современного высокоинформативного диагностического оборудования, высокая квалификация врача – все это существенно увеличивает шансы на благоприятный исход среднего отита.
Клиника доктора Коренченко – современное медицинское медучреждение, специализирующееся на диагностике и лечении ЛОР-заболеваний. Каждый прием врача включает проведение видеоэндоскопии, что позволяет с высокой точностью оценить имеющееся у пациента патологическое состояние. Все специалисты Клиники доктора Коренченко имеют высокую квалификацию и придерживаются современных взглядов на лечение среднего отита у взрослых и детей.
Причины
Заложенность носа у новорожденных обусловлена несовершенством анатомических структур и механизмов функционирования верхних дыхательных путей.. Одноклеточные железы слизистой периодически проявляют гиперактивность, продуцируя излишки секрета. В силу узости носовых каналов слизь подвержена застою и загустению. Именно поэтому у грудничка часто заложен нос. Физиологический отек носоглотки также наблюдается в период прорезывания зубов с 6-месячного возраста.
Вместе с тем причиной гиперсекреции и отека мягких тканей носа могут стать патологические факторы:
- вирусные и бактериальные инфекции;
- аллергические реакции;
- травмы или врожденные дефекты носа (искривление перегородки, атрезия хоан);
- полипы в околоносовых пазухах;
- гипертрофия носоглоточной миндалины (аденоиды).
Влажный кашель у ребенка как признак инфекции
Причин кашля могут быть десятки: инфекция, патологии лор-органов (носа и носоглотки), ЖКТ, сердечно-сосудистой системы, астма, аллергия и даже психологическое состояние ребенка. Как известно «дыма без огня не бывает», поэтому если ребенок начал покашливать, надо обратиться к врачу для выяснения причин и назначения адекватного лечения, так как самостоятельно родители не всегда могут справиться, а иногда даже усугубляют ситуацию. На приеме у специалиста постарайтесь привести полную информацию, а именно, когда начались приступы и в каких случаях они повторяются, например, когда ребенок спит или гуляет. Некоторые опытные родители на слух могут определить тип кашля у ребенка: сухой лающий или влажный, при котором отходит мокрота.
Боль в горле у ребенка: что и как в этом случае делать родителям?
консультация педиатра в медицинском центре «Онни»
Боль в горле – это распространенный симптом заболеваний верхних дыхательных путей у детей и подростков. В большинстве случаев при боли в горле родителям ребенка не о чем беспокоиться: это частый симптом простуды (ОРЗ, ОРВИ), который проходит сам даже без какого-либо лечения. Однако иногда боль в горле может быть признаком серьезной проблемы, которая может потребовать лечения.
Стрептококковая инфекция
Стрептококковая ангина или тонзиллит — эта инфекция, вызванная определенным видом бактерий стрептококка – бета гемолитическим стрептококком группы А (БГСА). Наряду с болью в горле у детей может быть жар, головная боль, боль в животе, иногда с рвотой, и мелкая розовая сыпь на теле (словно кожу потерли мелкой наждачной бумагой). Все эти симптомы могут также наблюдаться и при вирусной инфекции, поэтому единственный способ действительно узнать, является ли это воспаление горла опасной инфекцией БГСА — это провести экспресс анализ (можно вызвать специалиста на дом), либо сделать мазок для посева и выделения чистой культуры возбудителя. Если обычную ангину можно лечить без применения антибиотиков, то БГСА ангина требует их назначения, чтобы предупредить возможные тяжелые осложнения, такие как проблемы с сердцем, поражения почек и суставов.
Перитонзиллярный (паратонзиллярный) или заглоточный абсцесс. Это заболевание редкое, выглядит как скопление гноя позади миндалин (перитонзиллярное) или в задней части глотки (ретрофарингеальное), которое может быть опасным, создавая угрозу для заражения крови. К симптомам относятся покраснение и отек только на одной стороне горла, сильная боль в горле с лихорадкой и ригидностью (жесткостью) шеи ребенка.
Стоматит. Воспаление слизистой оболочки рта вызывается бактериями или вирусами, и может приводить к болям во рту и в том числе — в горле. Заболевание проходит само собой, но может сделать еду и питье очень болезненным или дискомфортным, поэтому у некоторых детей со стоматитом (особенно очень маленьких детей), которые «щадят» себя от боли отказываясь от еды и питья, возникает обезвоживание. В таких случаях необходимо местное лечение, препараты должен назначить врач, цель терапии — покрыть поврежденные участки или снизить их болезненность, чтобы облегчить еду и питье.
Химические ожоги горла. Маленькие дети любопытны и не обладают слабыми навыками самосохранения. Если они случайно выпьют что-то, что является сильной кислотой или щелочью, то это может обжечь рот и горло. Бытовая химия, такая как отбеливатели, средства для прочистки труб, для чистки унитазов, некоторые моющие средства и даже некоторые косметические средства, такие как выпрямители для волос или жидкости для снятия лака, могут нанести очень серьезные повреждения слизистым оболочкам ротовой полости, в том числе – и горлу. Если взрослый не был свидетелем проглатывания химического вещества, то необходимо проверить такую возможность, если ребенок вдруг стал жаловаться на внезапную и сильную боль в горле.
Причины появления прозрачных выделений из носа
У новорожденных и грудничков, периодически возникает выделение прозрачного секрета из носовых ходов. Прозрачные выделения редко формируются на фоне тяжелых состояний. Основными причинами для появления водянистого отделяемого являются:
- аллергия,
- прорезывание зубов,
- адаптация к условиям окружающей среды,
- сухой воздух в помещениях,
- вирусные инфекции.
Наибольшую опасность для здоровья ребенка представляют инфекции. Жизнедеятельность патогенной микрофлоры может привести к обширным поражениям дыхательных путей и легких.
Аллергические реакции
Аллергическая реакция — распространенная причина прозрачных соплей у ребенка. Пик симптоматики приходится на конец апреля — начало мая, период цветения самоопыляемых растений. Ключевыми признаками аллергии становятся:
- систематическое истечение прозрачной слизи из носа,
- отечность век и покраснение глаз,
- образование очагов высыпаний на кожных покровах,
- приступы зуда.
В отдельных случаях развивается отек слизистой оболочки дыхательных путей, который провоцирует заложенность носа и затрудненное дыхание. Мамам и папам следует обратиться к детскому аллергологу: осмотр малыша врачом позволит установить причину развития атипичной реакции организма на отдельные вещества. Симптомы станут менее выраженными после исключения контакта ребенка с аллергеном. При необходимости, назначаются антигистаминные препараты.
Формирование временного прикуса
Появление первых зубов у младенца может вызывать избыточное выделение слизи из полости носа . Причиной этого становится наличие общих каналов кровоснабжения носоглотки и мягких тканей полости рта. Прилив крови к деснам сопровождается увеличением кровотока в прилежащих органах, что способствует ускоренной выработке слизи в полости носа малыша. Родителям следует вовремя удалять сопли из носа малыша для предотвращения заложенности.
Адаптация к окружающей среде после рождения
Водянистое отделяемое из дыхательных путей может стать реакцией детского организма на жизненные условия, существенно отличающиеся от внутриутробных. Новорожденные впервые сталкиваются с атмосферой, солнечным или искусственным светом, микрофлорой естественных родовых путей.
Сухой воздух
Недостаточная влажность в помещении может привести к образованию избыточных водянистых выделений в полости носа малыша. Их задача — предотвращение повреждения мягких тканей. Груднички не обладают навыком сморкания, что приводит к накоплению жидкости и затруднению носового дыхания.
Вирусные инфекции
Прозрачные сопли у ребенка, возникающие на фоне инфекционных поражений, представляют наибольшую опасность. При отсутствии лечения изменятся консистенция и цвет отделяемого. На поздних стадиях респираторных заболеваний слизь обретает бело-желтый или зеленоватый цвет, становится более густой, что свидетельствует о присоединении бактериальной инфекции.
Причины
Во время внутриутробного развития дыхательная система практически не функционирует: плод находится в водной среде и получает кислород из кровотока матери через пуповину. После рождения среда обитания кардинально меняется, органы дыхания включаются в работу, поэтому первые недели жизни железы слизистой носа периодически вырабатывают повышенное количество секрета. Подобное явление носит защитный характер и объясняется необходимостью очистить верхние дыхательные пути от бактерий, вирусов, механических и химических раздражителей.
Физиологический ринит усугубляется несовершенством анатомического строения носовой полости новорожденного. Узость и малая длина носовых ходов способствуют застою секрета, что может вызвать заложенность носа.
У грудничков от 5 месяцев физиологический ринит связан с прорезыванием зубов. По мнению специалистов, гиперсекреция в этом случае вызвана приливом крови деснам и раздражением слизистых соседних анатомических структур. Гипертермия продолжительностью не более 2 дней в этот период обусловлена выработкой большого количества биологически активных веществ. Сухой редкий кашель носит рефлекторный характер и обусловлен затеканием слизи в глотку.
Виды кашля у ребенка
Прежде всего, следует разделить его на естественный и патологический.
Естественный кашель – рефлекторное очищение верхних дыхательных путей от внешних (пыль) или внутренних (слизь) раздражителей. Он появляется в основном в первой половине дня, он не приступообразный, не причиняет ребенку дискомфорта – это скорее откашливание. Редкие эпизоды покашливания могут быть и у здорового ребенка, например, во время сна из-за скопления слизистого отделяемого в гортани. Естественный кашель может возникнуть при резкой смене температуры воздуха, например, при переходе в теплое помещение с мороза. У грудных детей может проявиться рефлекторная реакция при попадании слюны или молока матери «не в то горло»; ночью кашель может быть спровоцирован усиленным образованием слюны из-за прорезывания зубов.
Патологический кашель – это симптом какого-либо заболевания. Он имеет много подвидов:
- Сухой. По-другому называется непродуктивный, так как при нем нет мокроты. Этот вид кашля навязчивый, не приносящий облегчения. Является признаком начальной фазы многих простудных и инфекционных заболеваний дыхательных путей. Иногда инородного тела в органах дыхания.
- Влажный. Этот вид кашля продуктивный, сопровождается отхождением мокроты, чем приносит облегчение. Возникает после фазы сухого кашля во время течения большинства простудных заболеваний.
- Приступообразный. Мучительный для человека, так как приступы сопровождает глубокий вдох со свистом, слезы, покраснение лица, иногда заканчивается рвотой. Встречается при остром бронхите, пневмонии, астме, плеврите, коклюше.
- Ларингеальный. Кашель «лающий», хриплый, появляется при болезнях гортани (ларингит, дифтерия). При дифтерии может стать почти бесшумным.
- Битональный. Характеризуется низким сиплым звуком в начале и высоким свистящим звуком в конце. Возникает при бронхите, иногда – из-за инородного тела.
- Покашливание. Это не сильно беспокоящие, короткие приступы кашля из-за скопления слизи в гортани. Могут сопровождать все виды простудных заболеваний, иногда формируются как привычка после уже перенесенного заболевания.
- Коклюшеподобный. Это приступообразный, тяжелый, грудной кашель с выделением густой вязкой мокроты, с хрипами и свистами во время вдоха. Сопровождает инфекционное заболевание коклюш.
- Спастический. Это навязчивый сухой кашель со свистящим звуком, усиливающийся при глубоком дыхании. Появляется при обструктивном бронхите, бронхиальной астме.
- Аллергический. Вызывается отрицательной реакцией организма на какой-то аллерген. Отличить простудный кашель от аллергического можно по следующим признакам: нет отделения мокроты, кашель появляется внезапно, может длиться несколько недель, усиливается в ночное время, сопровождается насморком, но без температуры, никакие противокашлевые препараты его не останавливают.
- Ночной. Кашель появляется преимущественно ночью и может свидетельствовать о повышенной выработке слизи в носу из-за синусита или аденоидита. Заложенный нос заставляет ребенка дышать ртом, а это сильно сушит слизистые и раздражает кашлевые рецепторы. В редких случаях у ребенка может быть аллергия на наполнитель в одеяле или подушке. Следует попробовать поменять условия сна – кашель может прекратиться. В других случаях он является симптомом заболевания дыхательных путей.
- Психосоматический. Такая разновидность может выработаться у ребенка как способ привлечения внимания взрослых в ситуациях, которые приносят ему стресс – например, перед приемом у врача. Это будет работать вплоть до тех пор, пока взрослые делают акцент на нем и потакают капризам ребенка. В некоторых случаях может понадобиться консультация психолога.
Лечение насморка
Выше мы рассмотрели основные причины, по которым у ребенка текут прозрачные сопли. Родителям малышей следует помнить о недопустимости самостоятельного лечения — применение любых препаратов должно согласовываться с педиатром. Базовым методом борьбы с насморком становятся очистка и промывание носовых ходов. Применение медикаментов необходимо на фоне респираторных инфекций и при аллергии
Борьба с аллергией
Устранению острой аллергической реакции способствуют антигистаминные препараты. При отсутствии угрозы жизни или здоровью ребенка врач назначает пероральный прием лекарств. В иных случаях возможно внутривенное вливание соответствующих растворов. В периоды сезонных обострений врачи настаивают на профилактическом приеме препаратов с доказанной эффективностью. Родителям следует исключить контакты ребенка с аллергенами и не допускать их попадания в квартиру или дом. Во время цветений растений следует увеличить частоту и интенсивность влажной уборки в жилище.
Устранение симптомов респираторных инфекций
Медикаментозная терапия должна осуществляться в соответствии с рекомендациями врача. Родителям следует вызвать педиатра на дом. В ходе осмотра будет определен диагноз и сформирован перечень препаратов, которые позволят устранить симптомы ОРВИ. Основу лечения составят медикаменты нескольких групп:
- жаропонижающие,
- обезболивающие,
- противовирусные,
- иммуномодулирующие.