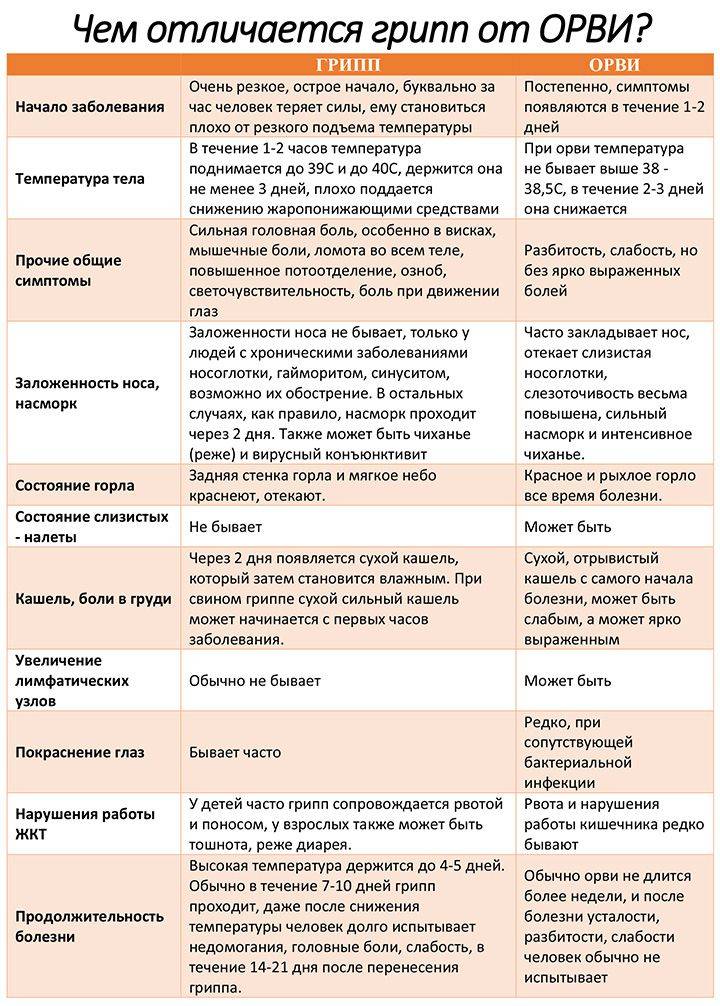
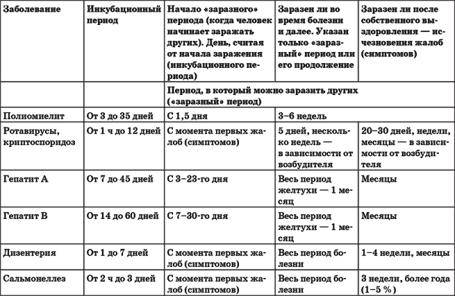
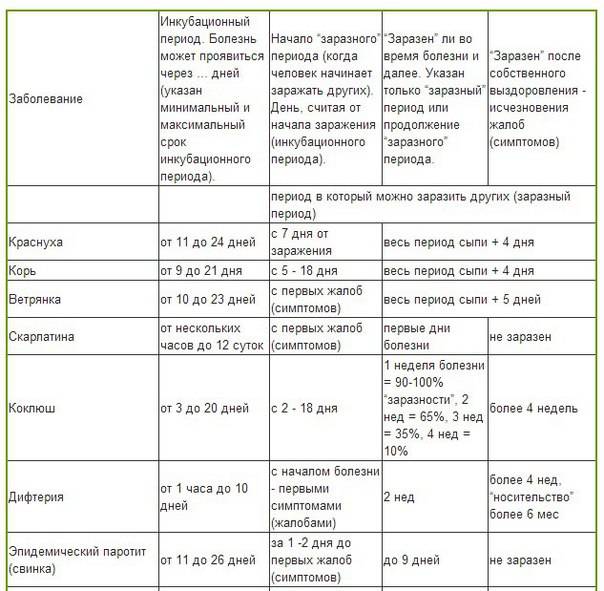
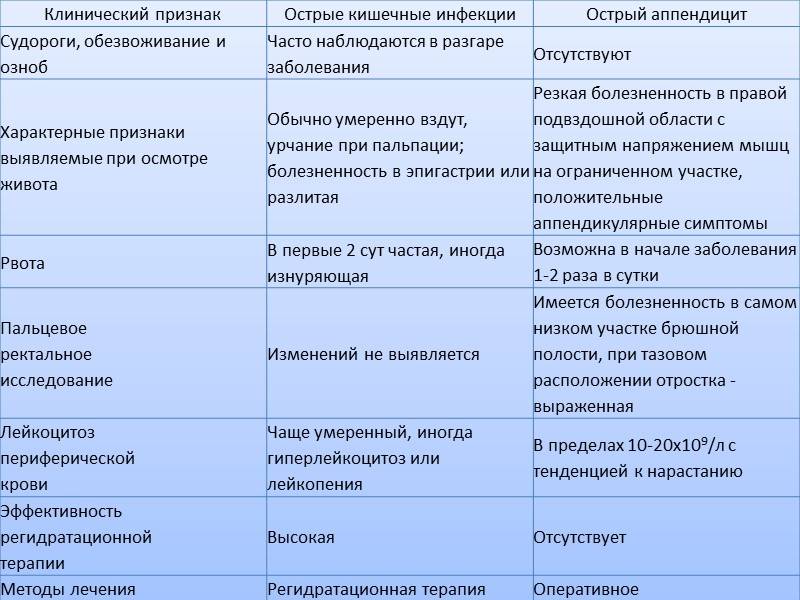
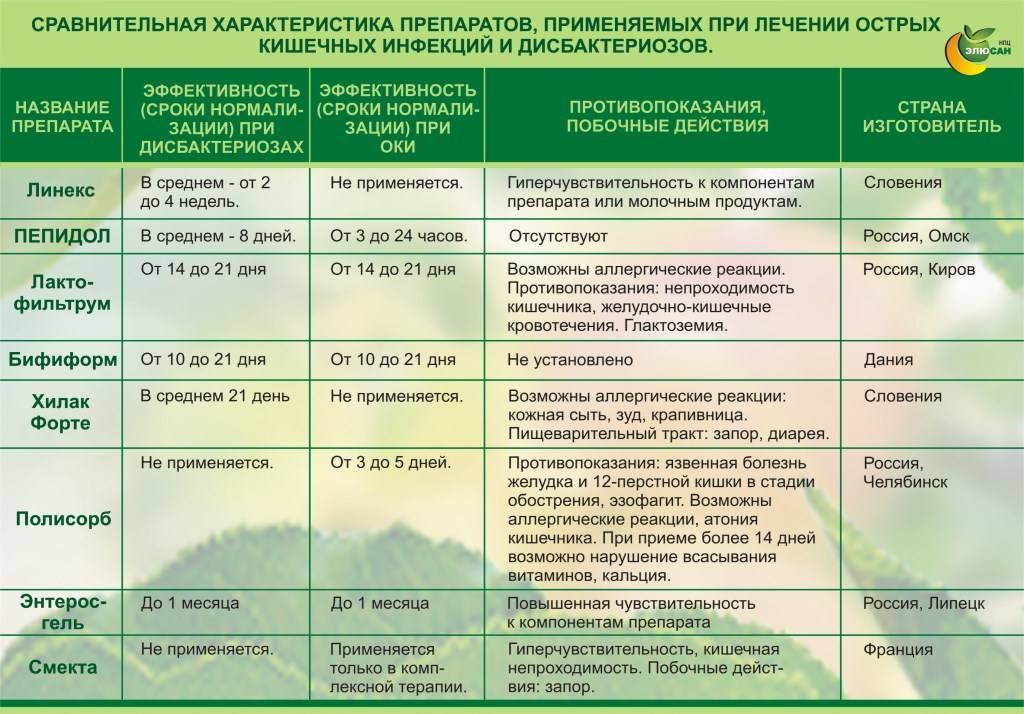
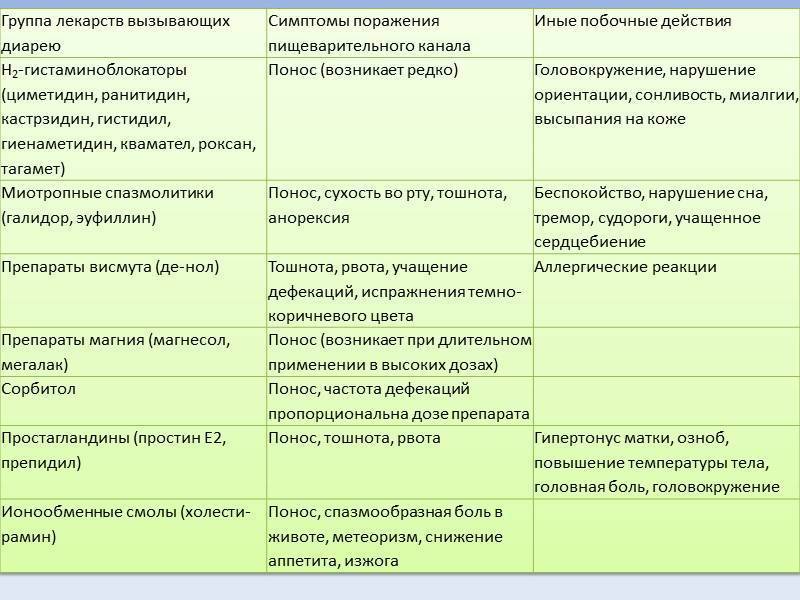
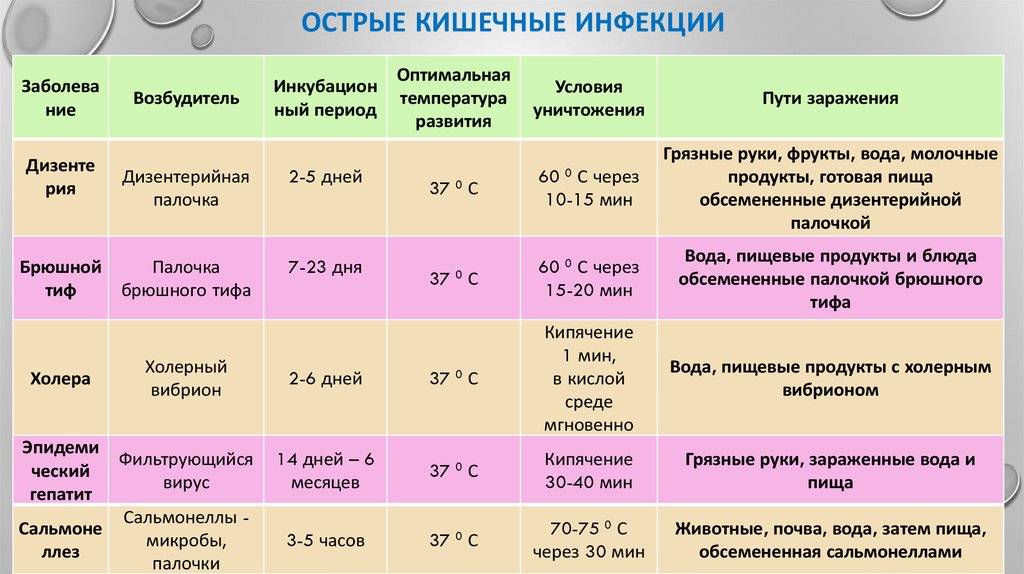
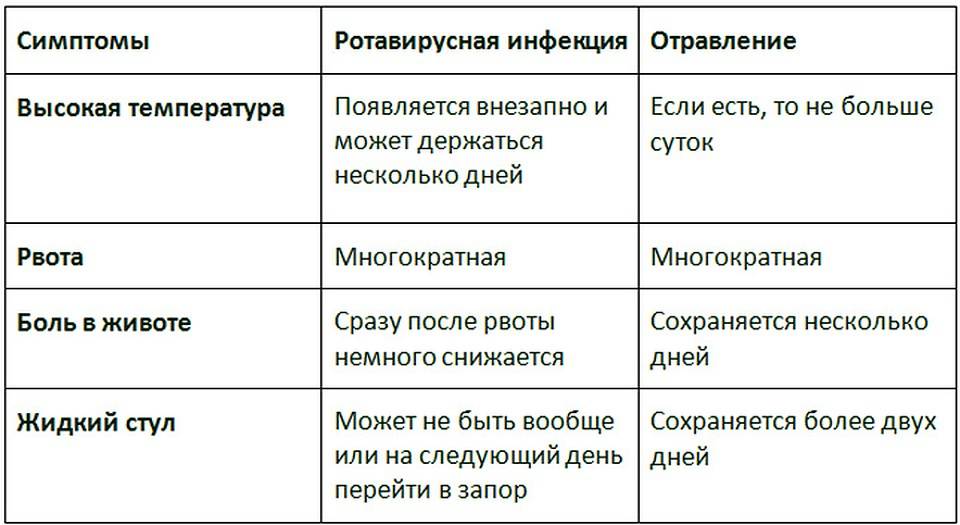
Виды кишечных инфекций
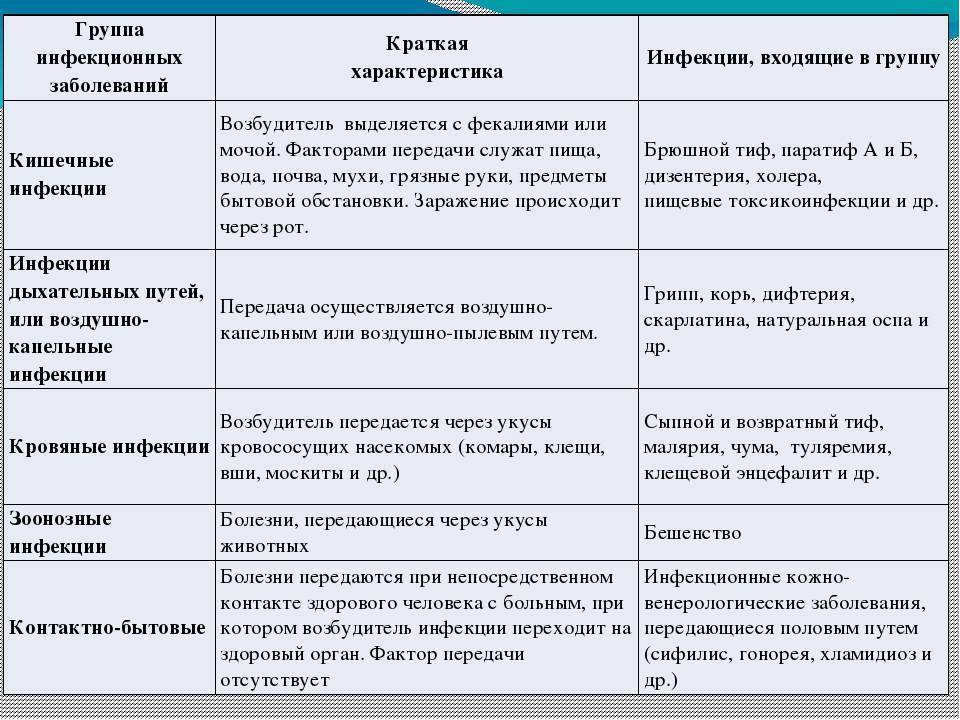
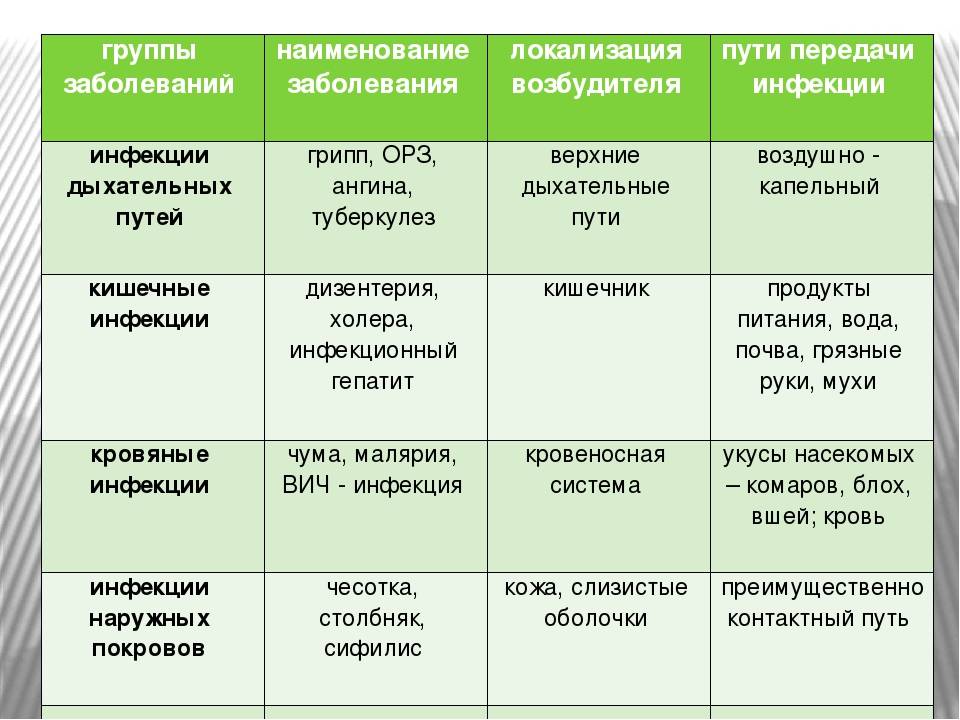
Выделяют следующие основные кишечные инфекции:
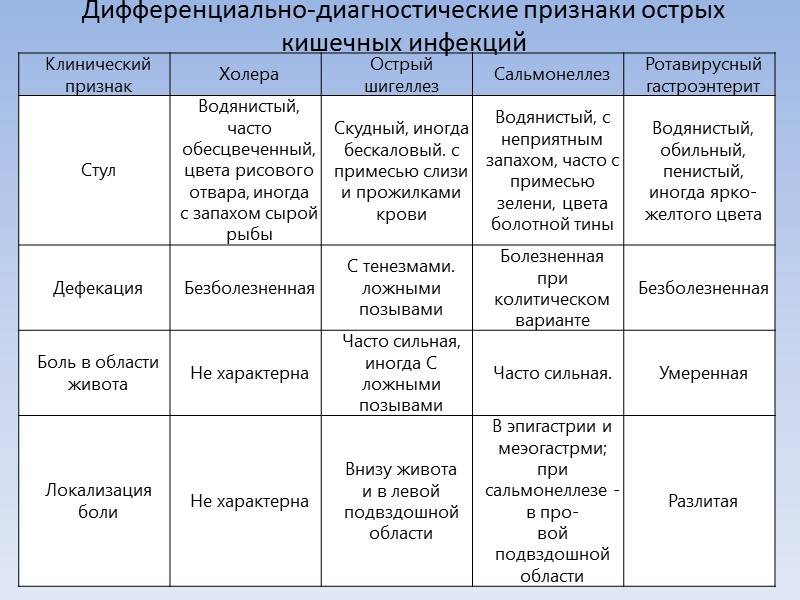
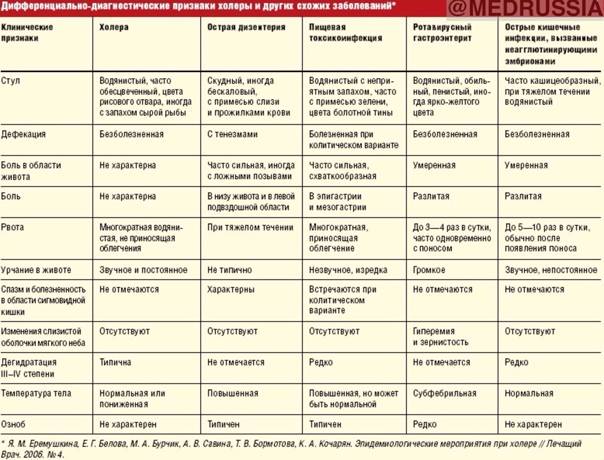
- дизентерия;
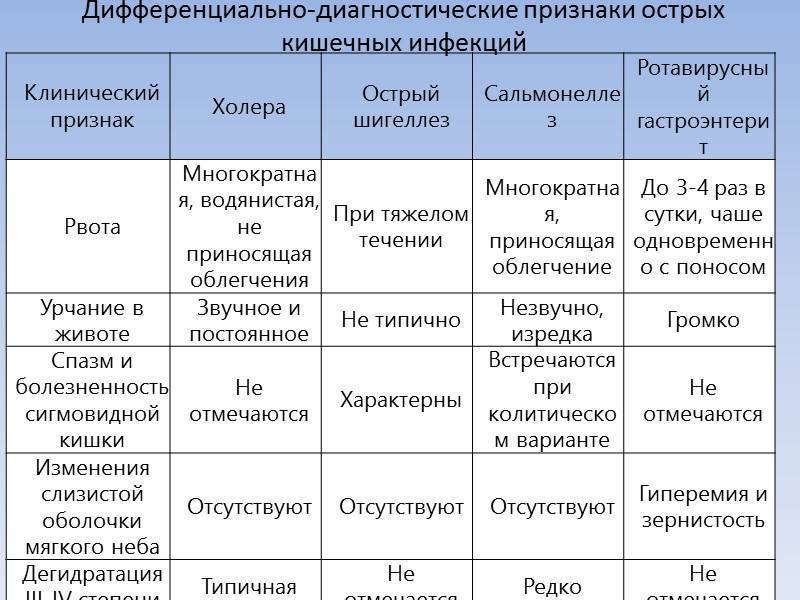
- холера;
- сальмонеллез;
- пищевое отравление стафилококком;
- энтеровирусная и ротавирусная инфекция у детей и др.
Рассмотрим некоторые из них более подробно.
Пищевые отравления стафилококком
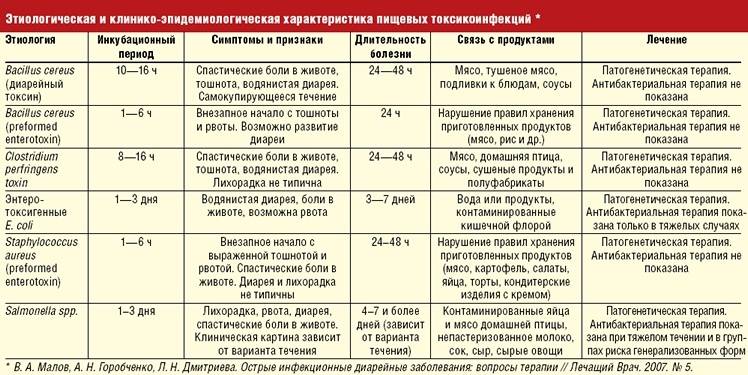
Источником стафилококковой инфекции являются больные ангиной, фарингитом, тонзиллитом, гнойными поражениями кожи. Частой причиной отравления являются такие продукты, как молоко, кефир, рыба, мясо, которые хранились или были приготовлены с нарушением гигиенических норм.
Характерные симптомы данного заболевания – боль в животе, рвота и понос, повышение температуры до 38-39 С – возникают уже через 5-8 часов после употребления некачественного продукта.
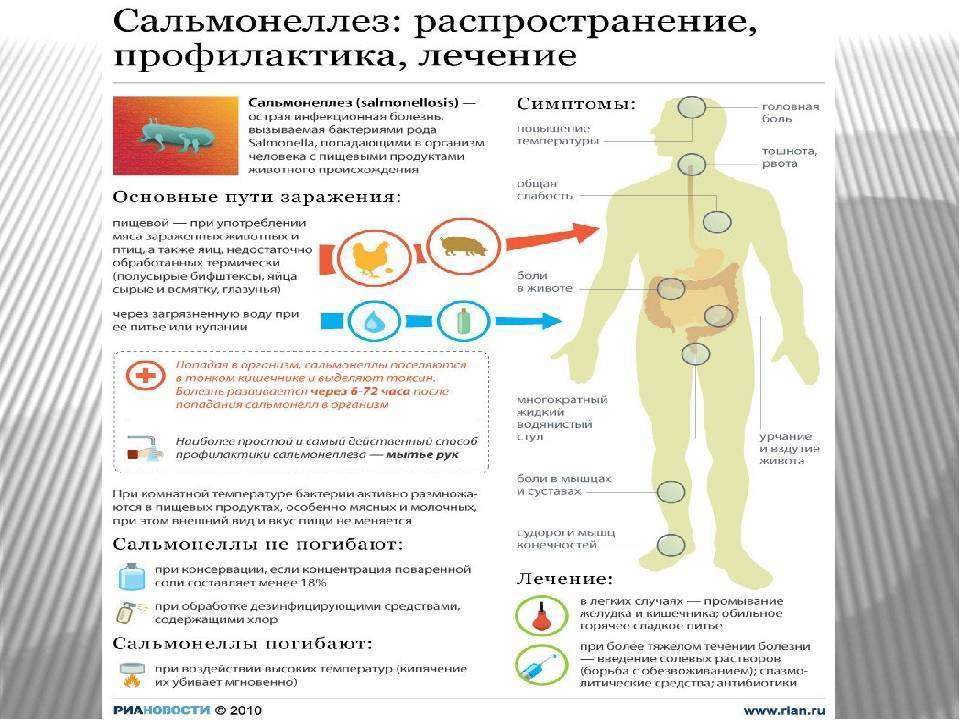
Сальмонеллез
Основной источник заражения сальмонеллезом – крупный рогатый скот, лошади, свиньи, кошки, собаки, птицы и другие животные. Основная причина заболевания – употребление в пищу неправильно приготовленных мяса или яиц, зараженных бактерией. Возможно и заражение от больного или носителя сальмонелл.
Инкубационный период заболевания – от 5 часов до 3 суток.
Характерные симптомы – слабость, боль в животе, тошнота и рвота, повышение температуры до 38-39 С, стул до 15 раз в сутки в течение 5-8 дней (испражнения водянистые, с зеленоватым оттенком). Лечение должно проводиться в стационарных условиях.
Ротавирусная инфекция
На ротавирусную инфекцию приходится почти половина всех кишечных расстройств. Заболевание чрезвычайно заразно, передается воздушно-капельно, через грязные руки, сырую воду (хлорка бессильна перед ротавирусом). В народе ротавирусную инфекцию часто называют «кишечным гриппом» или «желудочным гриппом», поскольку среди симптомов есть признаки, свойственные гриппу – кашель, чихание.
Для ротавирусной инфекции характерно острое начало, причем дети переносят болезнь острее, чем взрослые. Основные симптомы – рвота (возможно со слизью, позывы к рвоте возникают даже при условии пустого желудка), резкий упадок сил, потеря аппетита, повышение температуры иногда выше 39 С (иногда она может держаться до 5 дней, и сбить ее очень трудно). Стул в первые сутки желтый, жидкий, а в последующие дни – глинообразный, серо-желтый. Больные жалуются на боль в горле при глотании и насморк.
У грудных детей, которые в силу возраста не могут описать своё состояние, признаком наличия боли служит плач и урчание в животе, частый жидкий стул. Малыши стремительно теряют вес, становятся раздражительными, сонливыми и плаксивыми.
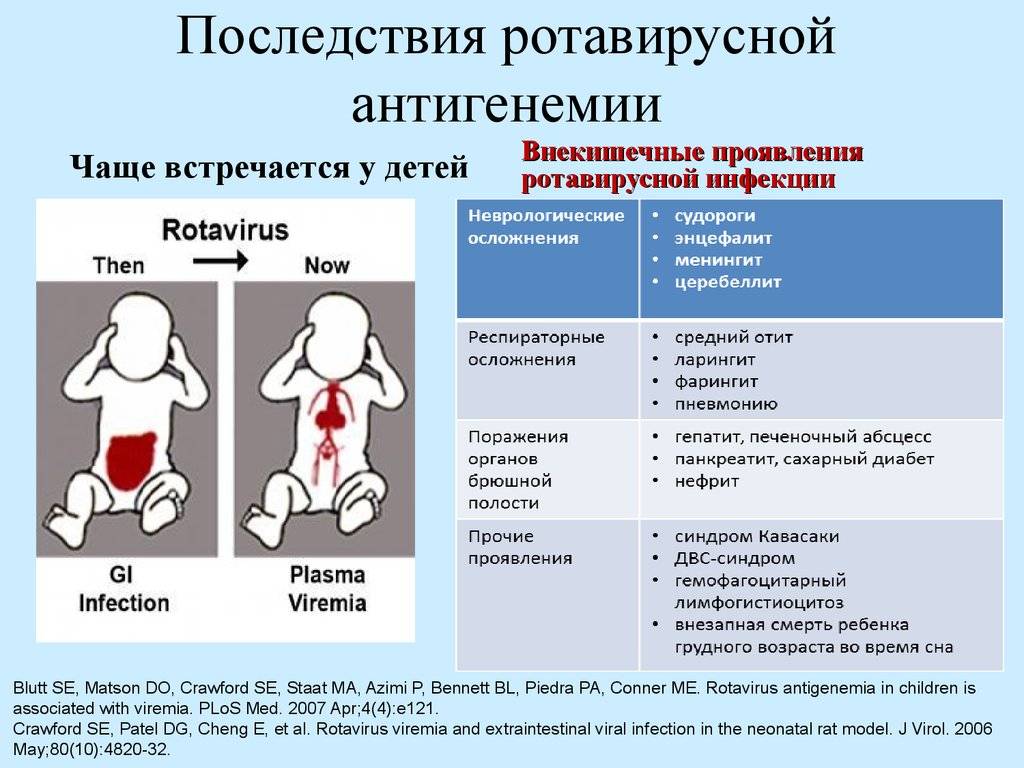
Клинические формы активной рецидивирующей ЭБВ-инфекции с формированием
- адено-тонзиллярного синдрома,
- ЛАП (лимфаденопатия),
- интерстициальной пневмонии,
- лихорадки,
- поражения ЖКТ, ЦНС,
- васкулита,
- миокардита,
- нефрита,
- цитопении,
- гемофагоцитарного синдрома
Гемофагоцитарный синдром
Гемофагоцитарный синдром развивается в результате пролиферации и гиперактивации клеток СМФ с развитием гемофагоцитоза в костном мозге на фоне тяжелой бактериально-грибковой инфекции, протекающей на фоне ЭБВ персистенции, аутоиммунной цитопении.
В крови наблюдается: анемия, лимфомоноцитоз, тромбоцитопения, лейкопения Сопутствуют гепатоспленомегалия, при этом повышен уровень ферритина, что сопровождается лихорадочным состоянием, токсикозом и др. симптомами тяжелого состояния.
Фагоцитоз макрофагами форменных элементов крови
Развитие коронарита (вне синдрома Кавасаки) после острой и чаще на фоне хронически текущей ЭБВ-инфекции.
Что делать при кишечной инфекции – первые действия
В первую очередь, необходимо вызвать врача-педиатра!
Пока едет врач, нужно как можно скорее приступить к восполнению потери жидкости в организме ребенка. Согласно статистике, при своевременной регидратации потребность в госпитализации снижается более чем в 2 раза!(6) Это значительно снижает и количество летальных исходов, статистика которых неутешительна.
При оказании первой помощи полезно дать малышу энтеросорбент, который разрешен детям. Для этих целей подходит Фильтрум. Но принимать его следует в определенной дозировке, в зависимости от возраста (см. таблицу) 3 раза в день:
| Возраст | Количество таблеток Фильтрум на 1 приём |
| До 1 года | 0,5 таблетки |
| 1-3 года | 0,5 – 1 таблетка |
| 4-7 лет | 1 таблетка |
| 7-12 лет | 1-2 таблетки |
| Дети старше 12 лет | 2-3 таблетки |
Лечение кишечной инфекции у ребенка
Лечение кишечной инфекции в нашей клинике начинается с осмотра ребенка опытным врачом-педиатром и сбора необходимой для диагностики информации. Вы можете также вызвать доктора домой – наши врачи приезжают на дом в любой день недели. Педиатры детской клиники Фентези – специалисты широкого профиля, чья высокая квалификация позволяет определить вид кишечной инфекции и сделать лечение максимально эффективным для маленького пациента. Среди наших педиатров кандидаты медицинских наук, члены союза педиатров России и Американской академии педиатрии. Лечащий врач всегда остается на связи с родителями и заботливо ведет ребенка до полного выздоровления.
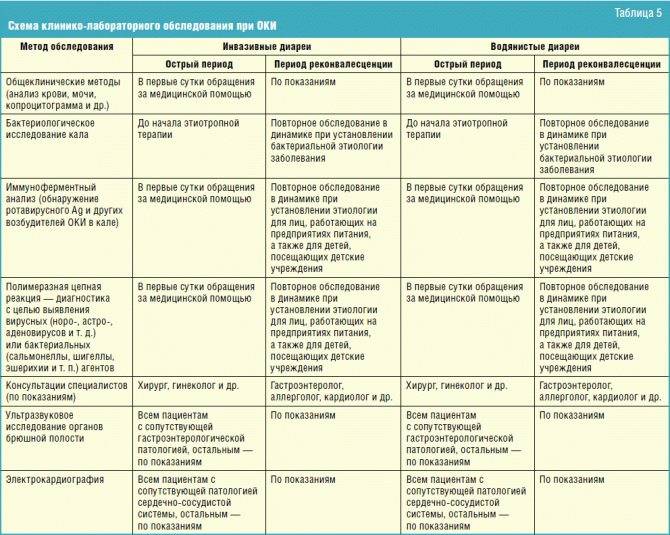
Прежде чем начать лечение кишечной инфекции у ребенка, педиатр соберет полный анамнез и проведет лабораторную диагностику. Это может быть экспресс-анализ кала на некоторые виды патогенных вирусов (рота- или аденовирус), и, если необходимо, посев на патогенные энтеробактерии – сальмонеллу, шигеллу и т.д.
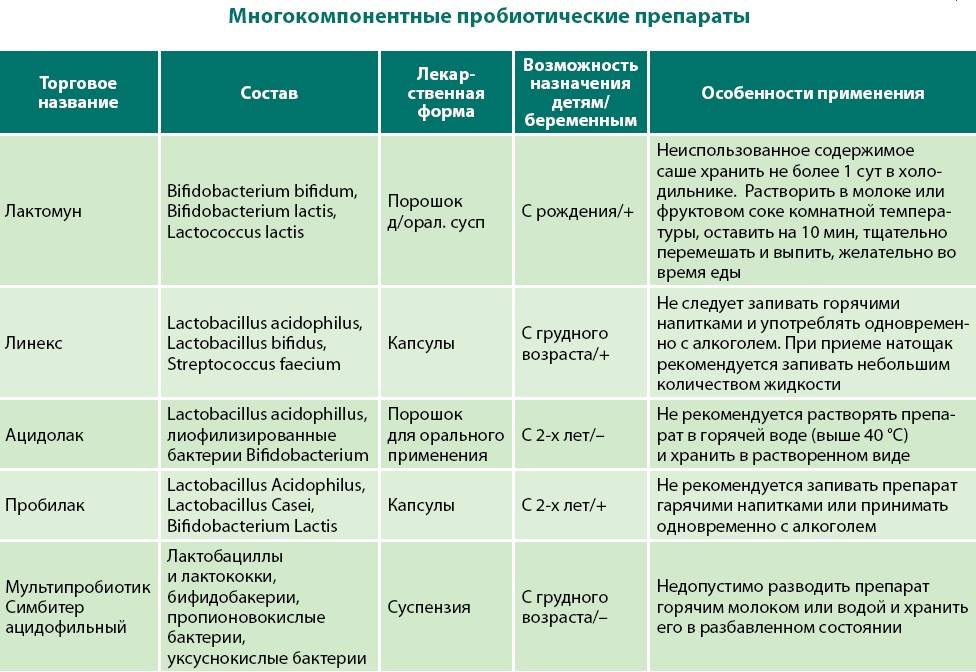
При осмотре врач определит терапевтическую тактику: если есть подозрение на бактериальную инфекцию (а затем оно подтвердится результатами анализов), то будут назначены антибиотики, если нет – врач ограничится лекарственной коррекцией симптоматики. Доктор может назначить препараты для оральной регидратации (выпаивания); эубиотики – для восстановления нормальной микрофлоры кишечника; при необходимости – антибактериальные препараты, энтеросорбенты, противорвотные и противодиарейные препараты.
ВНИМАНИЕ:
Профилактика кишечной инфекции у детей
Кишечная инфекция передается двумя путями – через рот и немытые руки. Чтобы ее избежать, достаточно придерживаться простых правил гигиены и употребления продуктов:
Тщательное и частое мытье рук, особенно при посещении общественных мест – торговых центров, игровых площадок. Обязательно тщательно мойте фрукты и овощи перед едой, в идеале надо чистить кожуру. Пейте и давайте ребенку только ту воду, в безопасности которой вы уверены. Если такой уверенности нет – нужно прокипятить или воспользоваться бутилированной. Отдавайте предпочтение блюдам, прошедшим термообработку – вареным, жареным, запеченным
Обязательно обращайте внимание на сроки годности, указанным на этикетке
С особой осторожностью стоит относиться к мясным и молочным продуктам
Соблюдайте условия хранения продуктов. Кормите ребенка только в тех местах, где блюдут строгую гигиену (особенно это критично для уличного фастфуда)
Идеально было бы понаблюдать за тем, как пища готовится (использует ли повар перчатки, следит ли за чистотой, не лежат ли сырые ингредиенты рядом с готовыми).
В современной педиатрии рекомендуется прививка от ротавирусной инфекции, которая делается трижды с 2 до 8 месяцев. Такую прививку можно сделать в клинике Фэнтези.
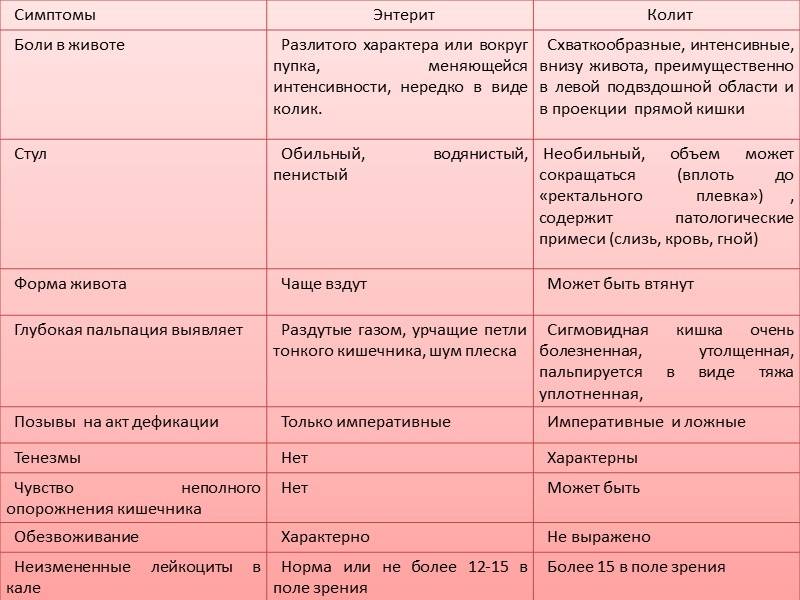
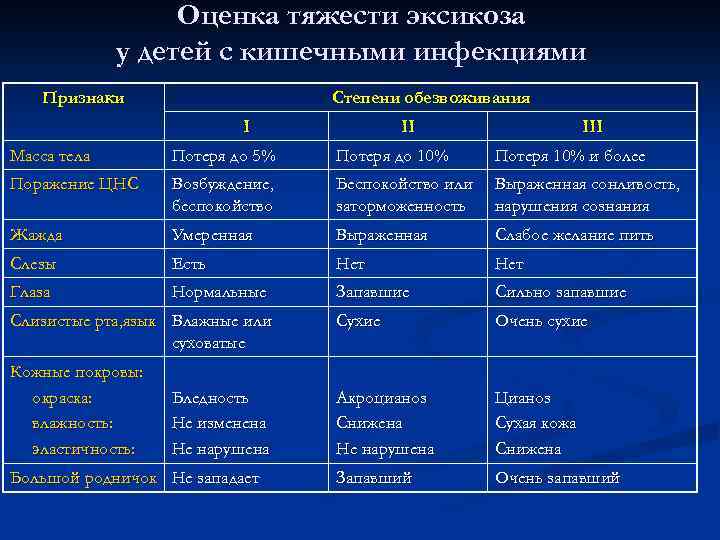
Симптомы кишечной инфекции у детей
Кишечные инфекции у детей начинаются остро, с яркими клиническими проявлениями и, к сожалению, быстрым обезвоживанием.
Основные симптомы сходны с диспепсическими проявлениями у взрослых:
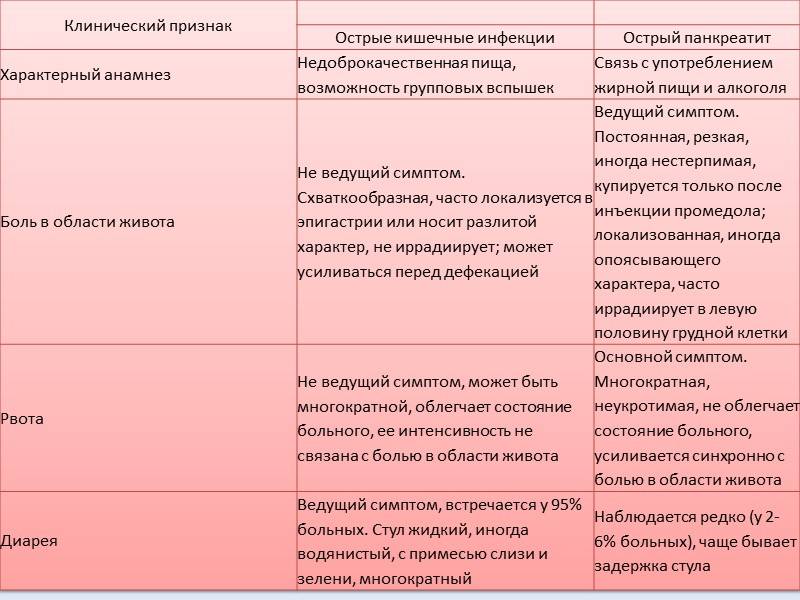
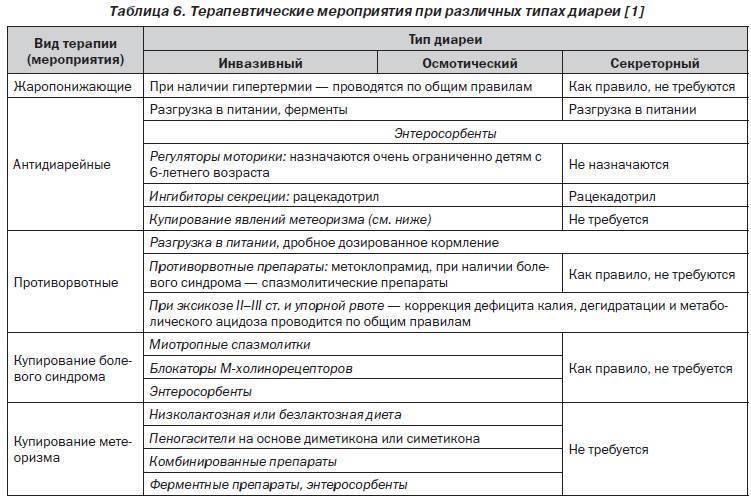
1) Диарея – частый и жидкий стул. Данный симптом не следует лечить препаратами замедляющими перистальтику кишечника, так как это не только основной признак кишечной инфекции, но и мощная защитная реакция организма на патогенный возбудитель или токсин.
2) Интоксикация действует на ребенка намного серьезнее, чем на взрослого– из-за небольшой массы, слабого иммунитета и незрелости внутренних органов.
3) Боли в животе – связано со спазмами желудочно-кишечного тракта.
4) Рвота – многие кишечные инфекции проявляются рвотой. Она, как и диарея, помогает малышу избавиться от токсинов. Цель взрослого до приезда врача – поить ребенка жидкостью.
Данные симптомы комбинируются в зависимости от вида возбудителя и течения заболевания. Возможны следующие варианты:
1) Гастрит – основное проявление пищевых токсикоинфекций, проявляется болями в области живота, кратковременной диареей и рвотой.
2) Энтерит – при данной форме поражается только тонкий кишечник. Характеризуется болями в области живота, и выраженной обильной диареей.
3) Колит – воспаление толстой кишки, при этом диарея не так выражена, но кал содержит примеси слизи и даже крови.
4) Сочетанные формы: гастроэнтерит, энтероколит, гастроэнтероколит.
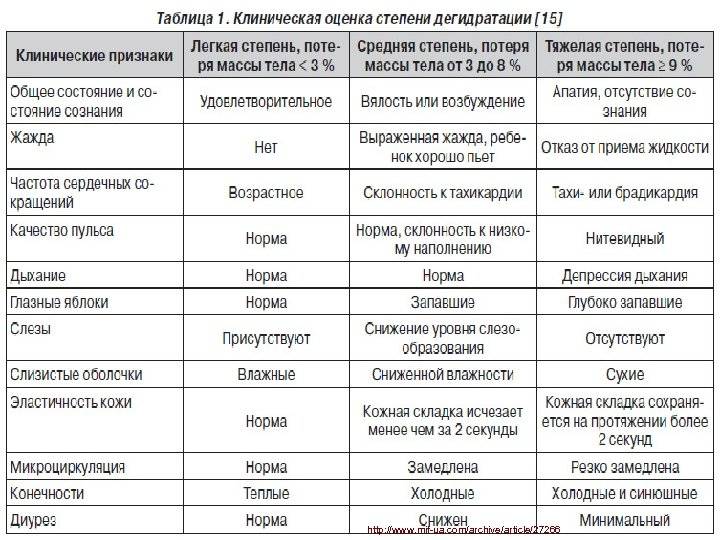
Отдельно от симптомов и клинических форм заболеваний необходимо отдельно выделить обезвоживание. У взрослых оно является осложнением, проявляющимся при запоздалой терапии, в то время как у детей оно возникает намного быстрее, и, как следствие, развивается интоксикация.
Связано это с особенностями детского организма малышам и в норме необходимо большое количество жидкости – от 110 до 140 мл/кг воды ежедневно в зависимости от возраста, пищевого поведения, особенностей окружающей среды.(5) При наличии рвоты у ребенка, болеющего кишечной инфекцией, риск развития обезвоживания увеличивается в 3,5 раза по сравнению с заболеванием, протекающим без рвоты(5).
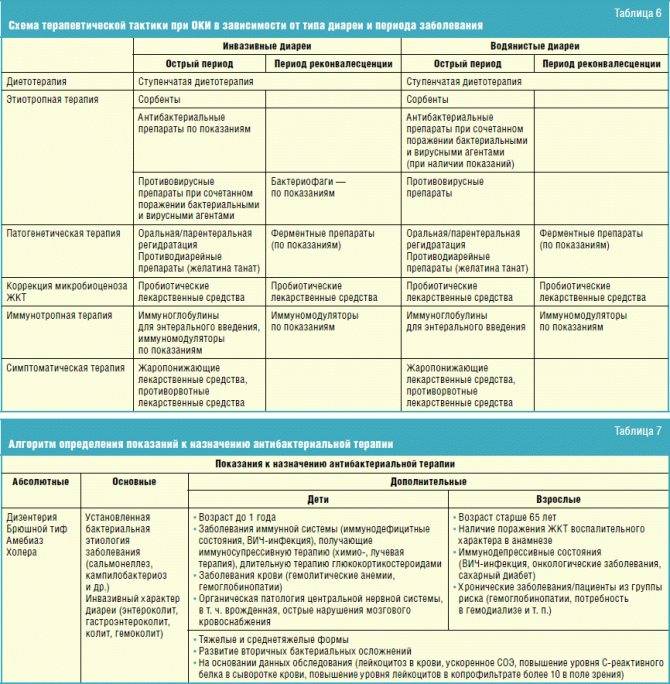
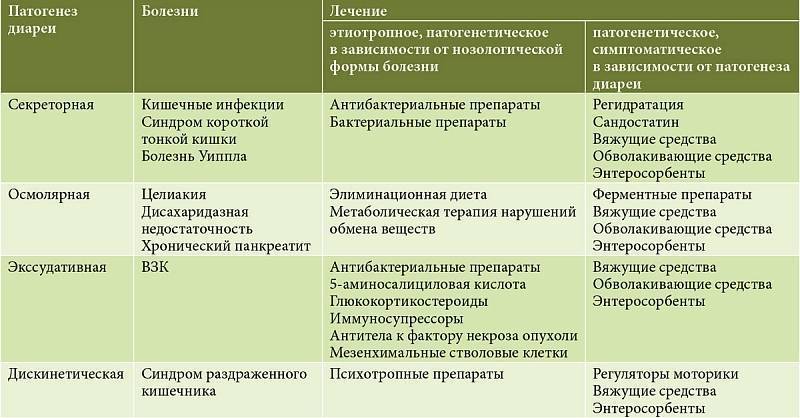
Лечение кишечной инфекции у детей
Комплексное лечение кишечных инфекций у детей предполагает организацию лечебного питания; проведение оральной регидратации, этиотропной, патогенетической и симптоматической терапии.
Диета детей с кишечной инфекцией требует уменьшения объема питания, увеличения кратности кормлений, использования смесей, обогащенных защитными факторами, употребление протертой легкоусвояемой пищи
Важной составляющей терапии кишечных инфекций у детей является оральная регидратация глюкозо-солевыми растворами, обильное питье. Она проводится до прекращения потерь жидкости
При невозможности перорального питания и употребления жидкости назначается инфузионая терапия: внутривенно вводятся растворы глюкозы, Рингера, альбумина и др.
Этиотропная терапия кишечных инфекций у детей проводится антибиотиками и кишечными антисептиками (канамицин, гентамицин, полимиксин, фуразолидон, налидиксовая кислота), энтеросорбентами. Показан прием специфических бактериофагов и лактоглобулинов (сальмонеллезного, дизентерийного, колипротейного, клебсиеллезного и др.), а также иммуноглобулинов (антиротавирусного и др.). Патогенетическая терапия предполагает назначение ферментов, антигистаминных препаратов; симптоматическое лечение включает прием жаропонижающих, спазмолитиков. В период реконвалесценции необходима коррекция дисбактериоза, прием витаминов и адаптогенов.
Что делать, чтобы не заболеть
Частое и тщательное мытье рук с мылом — профилактика любых вирусных и бактериальных инфекций. Нужно приучить ребенка к этому с раннего возраста: после улицы и посещения туалета, перед едой и просто несколько раз в день.
Родителям необходимо мыть руки самим, прежде чем прикасаться к грудничку или кормить его. Важно мыть овощи и фрукты перед употреблением, соблюдать температурный режим при приготовлении пищи, пить кипяченую или бутилированную воду.
Наибольшее количество вируса выделяется со стулом в первые 5 дней болезни, поэтому в этот период надо чаще мыть руки и проводить дома влажную уборку.
Прогноз и профилактика кишечной инфекции у детей
Раннее выявление и адекватная терапия обеспечивают полное выздоровление детей после кишечной инфекции. Иммунитет после ОКИ нестойкий. При тяжелых формах кишечной инфекции у детей возможно развитие гиповолемического шока, ДВС-синдрома, отека легких, острой почечной недостаточности, острой сердечной недостаточности, инфекционно-токсического шока.
В основе профилактики кишечных инфекций у детей – соблюдение санитарно-гигиенических норм: правильное хранение и термическая обработка продуктов, защита воды от загрязнения, изоляция больных, проведение дезинфекции игрушек и посуды в детских учреждениях, привитие детям навыков личной гигиены. При уходе за грудным ребенком мама не должна пренебрегать обработкой молочных желез перед кормлением, обработкой сосок и бутылочек, мытьем рук после пеленания и подмывания ребенка.
Дети, контактировавшие с больным кишечной инфекцией, подлежат бактериологическому обследованию и наблюдению в течение 7 дней.
Как и когда можно заразиться
Источниками ротавирусной инфекции могут быть больной ребенок или бессимптомный носитель. Вирус выделяется из организма со стулом и с грязными руками попадает на предметы быта, одежду и продукты питания. Врачи часто называют ротавирусную инфекцию болезнью «грязных рук».
Здоровый ребенок может занести вирус в организм сначала прикоснувшись к вещам, а потом к лицу, а также — при употреблении немытых овощей и фруктов.
Вспышки ротавируса обычно бывают зимой, ранней весной или поздней осенью, потому что при низких температурах вирусы дольше сохраняются во внешней среде. Летом чаще случаются пищевые отравления — причина их, как правило, в бактериальном загрязнении пищи, а бактерии лучше размножаются в жаркое время года.
Рекомендуемая диета
Важной частью лечения кишечной инфекции у ребенка станет сбалансированное питание. Педиатр порекомендует диету, включающую постные блюда и продукты
Например:
Рис, сушки, макароны; Каши, сваренные на воде – гречневую, овсяную, рисовую; Овощные супы ( нужно избегать капусты, бобовых); Отварное или на пару мясо (говядина, кролик), птица (курица, индейка); Важно восполнение потерянной жидкости: пить воду следует дробно, небольшими порциями, в объемах, превышающих ежедневное потребление (рекомендуемый объем определит врач). При диете не рекомендуются следующие продукты:
При диете не рекомендуются следующие продукты:
- Сырые овощи, фрукты, в том числе сухофрукты;
- Молоко и молочные продукты; Цельное молоко необходимо исключить не менее, чем на 2 недели (ограничение не распространяется на грудное молоко).
- Хлеб.
Как помочь ребенку
Педиатр и инфекционист клиники GMS Дарья Захарова напоминает, что инфекция у разных детей может протекать по-разному: у кого-то — в виде легкого недомогания, снижения аппетита с незначительным дискомфортом в животе и однократным жидким стулом, у другого — с лихорадкой, многократной рвотой и выраженной диареей.
«От степени тяжести и возраста во многом зависят и действия родителей: куда обращаться за помощью. Если ребенка ежечасно тошнит, и он жалуется на сильные боли в животе, то надо вызвать скорую помощь, которая доставить его в стационар, где определят причину болей. Во всех остальных случаях нужно вызывать врача», — подчеркивает Дарья Захарова.
Диагностика и лечение
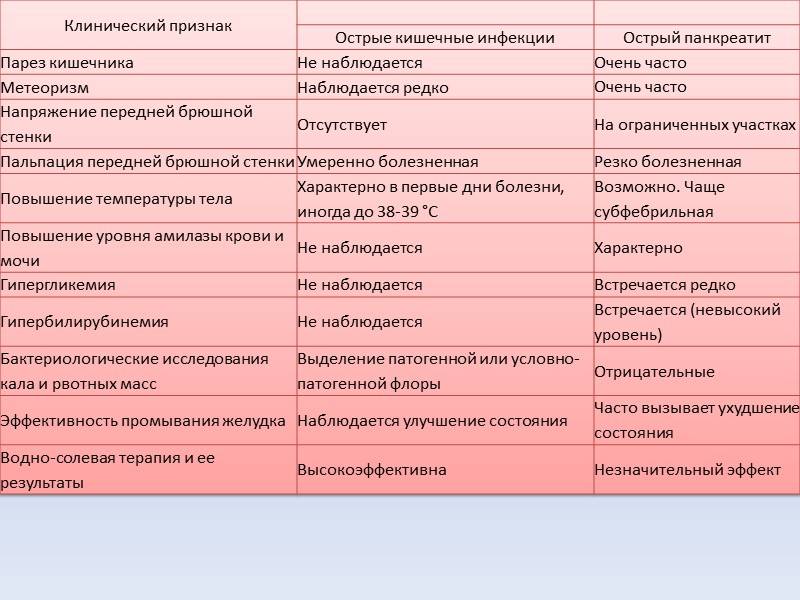
Лечение дискинезии кишечника должно основываться на точной диагностике. У этого недуга неспецифические симптомы, поэтому врач должен исключить другие патологии ЖКТ. Есть несколько методов диагностики, широко применяющихся в гастроэнтерологической практике. К ним относят следующие:
-
лабораторные анализы: биохимический анализ крови, копрограмма, анализ кала на скрытую кровь, дисбактериоз, анализ кала на я/г, простейшие;
-
эндоскопические методы, ирригоскопия, ректороманоскопия, колоноскопия;
-
по показаниям — рентгенографические методы, МРТ, КТ.
Общими для обеих форм дискинезии кишечника рекомендациями выступают коррекция диеты, а также нормализация физической активности. При повышенном тонусе мускулатуры могут быть назначены спазмолитики. При ослабленной моторике, напротив, препараты для улучшения пищеварительной функции, ферменты, желчегонные лекарства. Кроме того, обязательно корректируются непосредственно проявления болезни: избавиться от запоров врач порекомендует с помощью слабительных (системного действия или местных), устранить диарею — путем приема противодиарейных средств. При повышенном газообразовании могут применяться препараты на основе симетикона
Иногда целесообразно использование сорбентов, но важно учесть их возможный крепящий эффект.
Есть также ряд немедикаментозных методов лечения. Они используются в качестве вспомогательных. Специалист может порекомендовать физиотерапию, иглорефлексотерапию, массаж, лечебную физкультуру, парафиновые аппликации и другие способы избавления от мучительных симптомов.
Многие исследователи и практики отмечают взаимосвязь между функциональным состоянием кишечника и психоэмоциональным фоном человека. Дискинезия может впервые возникать или обостряться на фоне стресса, депрессии, невроза, повышенной возбудимости и тревожности. Поэтому схема лечения дискинезии кишечника может включать рекомендации по нормализации душевного равновесия
Иногда важно обратиться к психологу или пройти курс психотерапии. Хорошо себя зарекомендовали арт-терапия, танцевально-двигательная и телесная терапия.
Лечением функциональных расстройств ЖКТ занимаются гастроэнтерологи клиники «Семейный доктор». Накопленный за годы успешной практики опыт позволяет нам предложить квалифицированную помощь и эффективное решение проблем с пищеварением. У нас вы можете пройти полный комплекс диагностических мероприятий и получить ценные рекомендации специалистов.
+7 (495) 775 75 66
Инфузионная терапия инфекционно-токсического шока (ИТШ)
Основными патогенетическими направлениями в лечении ИТШ являются: восстановление ОЦК и улучшение микроциркуляции.
I степень ИТШ.
Осуществляется следующая терапия:
1. Преднизолон — в дозе 15 мг/кг массы тела в сутки в/в струйно.
2. Гепарин — 100-150 ЕД/кг массы тела в сутки (первое введение в/в
струйно).
3. Глюкоза 10% раствор — в/в струйно, затем в виде глюкозо-калиевой
смеси капельно.
4. Реополиглюкин — в/вкапельно.
5. Ингибиторы протеаз — каждые 6-8 часов в/в капельно. Контри-кал — 10-20 тыс. ЕД., гордокс — 20-100 тыс. ЕД. на изотоническом растворе.
6. Пипольфен 2,5% раствор — 1-2 мг/кг массы тела в/в.
7. Антибиотики — в/в.
8. Эуфиллин 2,4% — 2-4 мг/кг массы тела в сутки.
9. Дроперидол 0,25% раствор — 0,3 мл/год жизни в/в.
10. Лазикс 1% раствор — 2 мг/кг массы тела в сутки в/в.
II – III степень ИТШ.
Осуществляется следующая терапия:
1 .Глюкокортикоиды (преднизолон, гидрокортизон, дексазон) в соотношении 3:2:1. Суммарная доза глюкокортикоидов по преднизолону составляет 50-75 мг и вводится в течение 4-6-и часов в/в, первое введение струйно 1/2 – 1/3 расчетной дозы, через 30 мин. — еще 1/3 дозы, затем капелъно под контролем АД. Параллельно вводится ДОКСА — 0,1-0,5 мл 3 раза в/м.
2. Глюкоза 10% раствор — в/в струйно, затем капелъно в виде глюкозополяризующей смеси, реополиглюкин.
3.Гепарин — 100 ЕД/кг массы тела в сутки (при ИТШ II степени) в/в струйно под контролем коагулограммы с последующим снижением дозы или отменой (при ИТШ III степени).
4. Свежезамороженная плазма — в/в медленно струйно для создания концентрации в крови антитромбина III в возрастной дозе.
5. Ингибиторы протеаз — в/в капельно на изотоническом растворе каждые 6-8 часов.
6. Антибиотики — в/в.
7. Допамин 4 % раствор — начиная с 1-2-5 мг/кг массы тела в минуту в/в капельно.
При ИТШ у детей раннего возраста не рекомендуется применять солевые растворы (раствор Рингера, изотонический раствор натрия хлорида, «ацесоль» и др.) из-за опасности гйпернатриемии и развития отека мозга. При угрозе отека мозга применяют маннитол, реоглюман, лазикс, эуфлллин. Для инфузии использую 2-3 вены.
Контроль инфузионной терапии при ОКИ.
Контроль адекватности инфузионной терапии проводится по следующим критериям:
1. Стойкая нормализация центрального венозного давления (ЦВД) в пределах 50-100 мм водяного столба (0,5-1,0 кПа). Увеличение ЦВД сопровождается отеком мозга и легких.
2. Нормализация гематокрита (увеличение его указывает на гемо-концентрацию, уменьшение гематокрита может быть следствием анемии или гемоделюции).
3. Нормализация цвета кожи и слизистых, частоты пульса, что указывает на стабилизацию гемодинамики.
4. Нормализация диуреза (олигурия требует уменьшения объема инфузии).
5.Увеличение массы тела должно быть не более 2-3% дефицита в сутки.