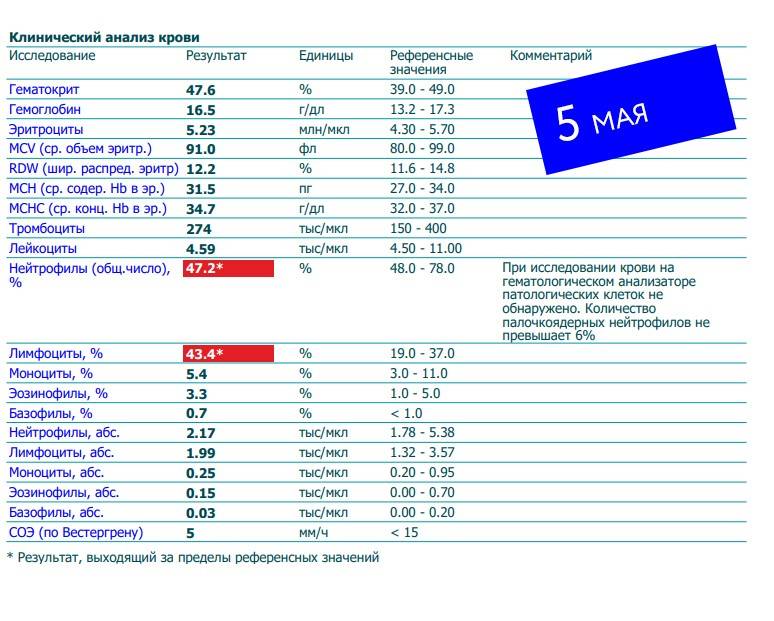
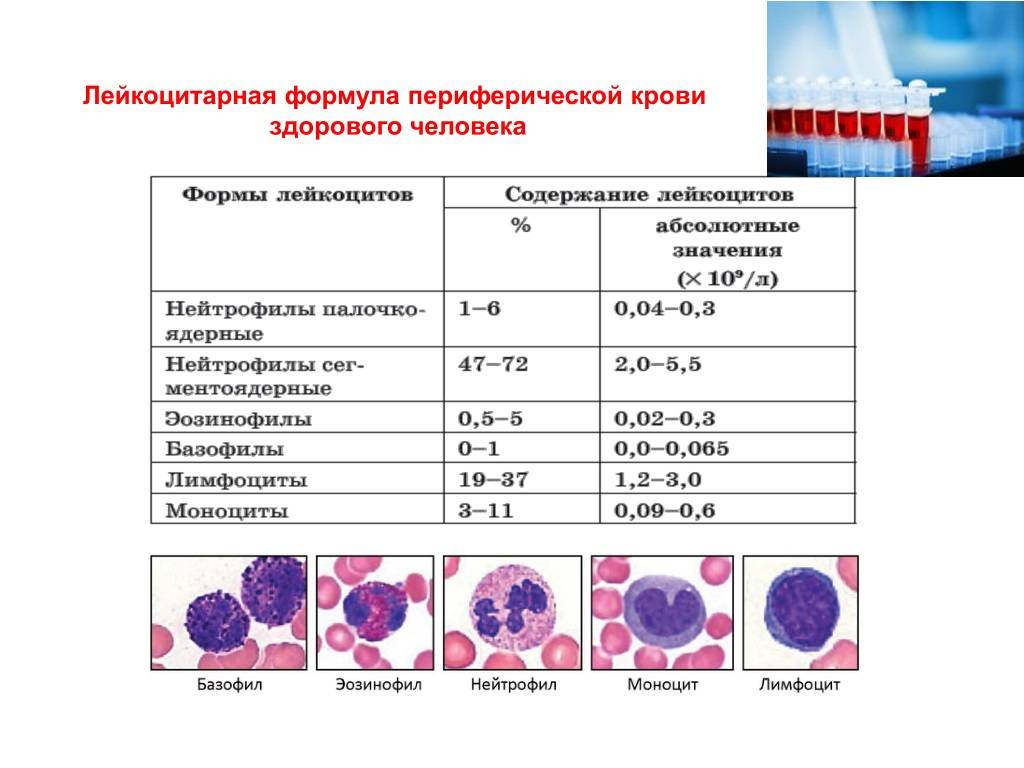
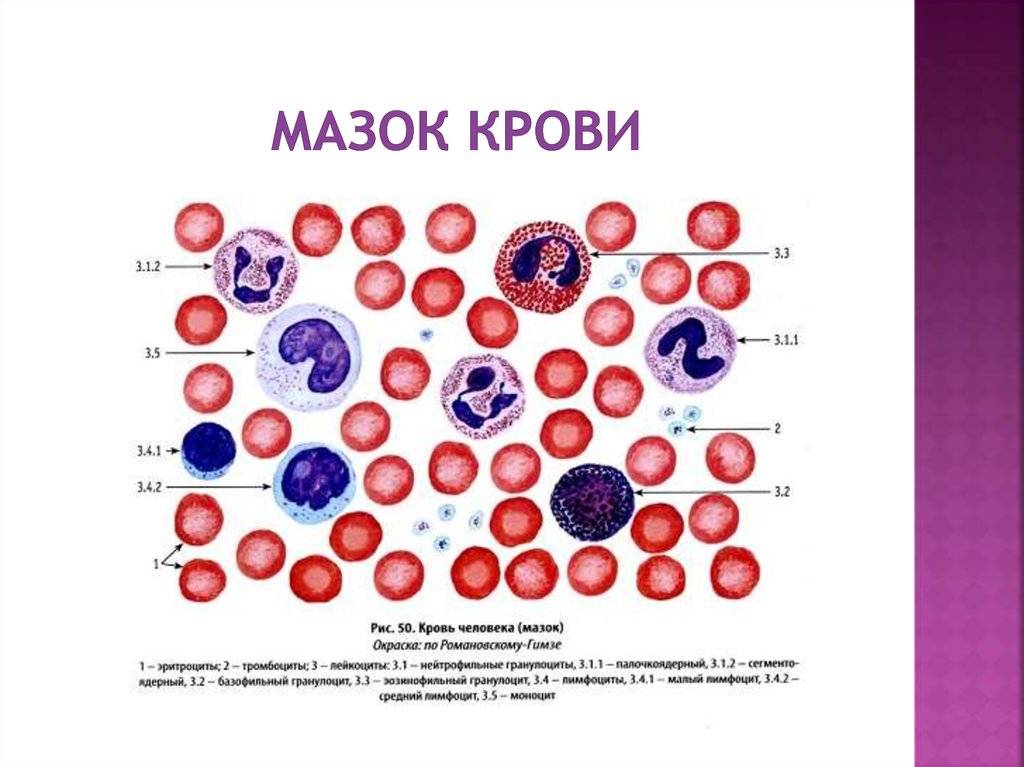
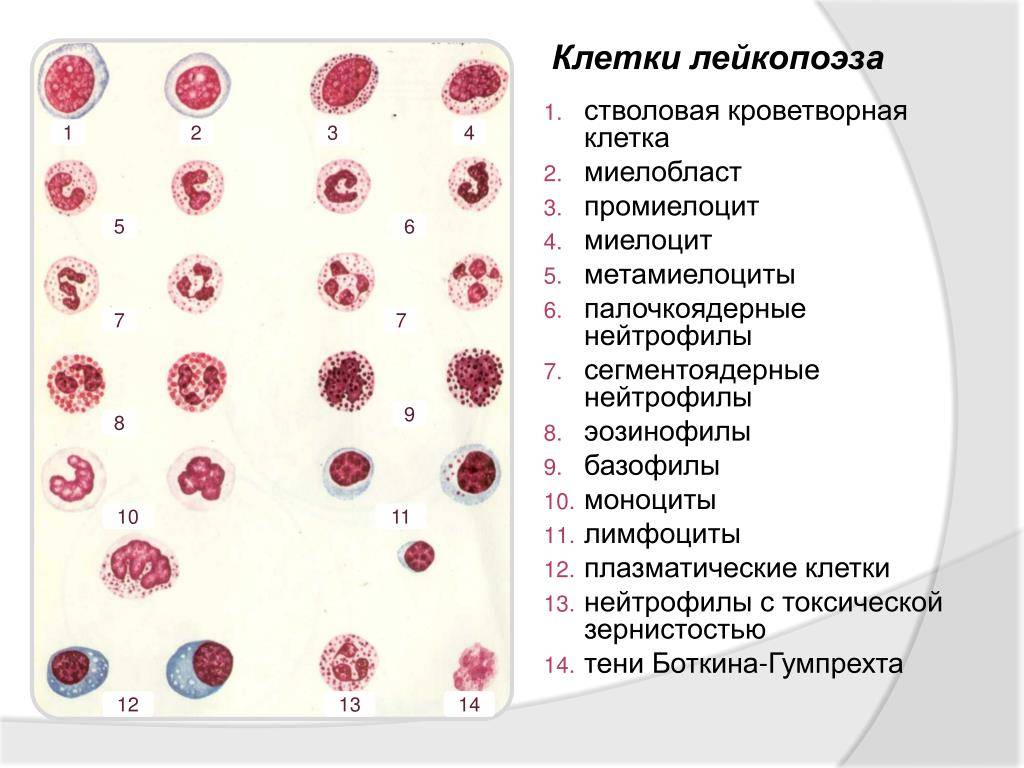
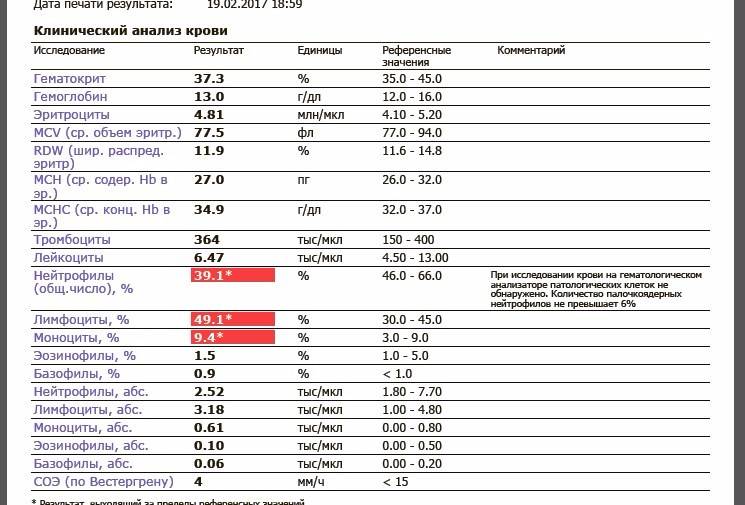
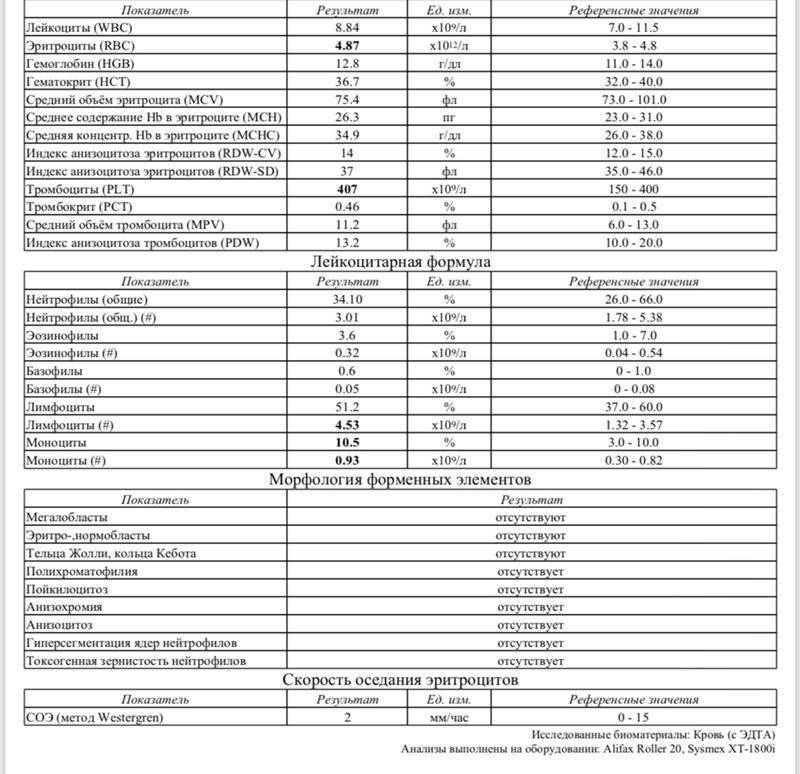
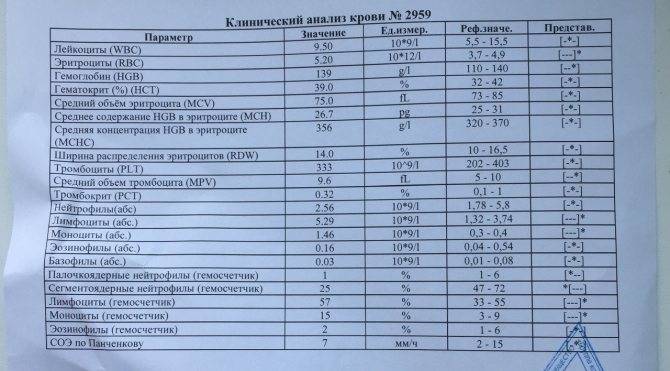
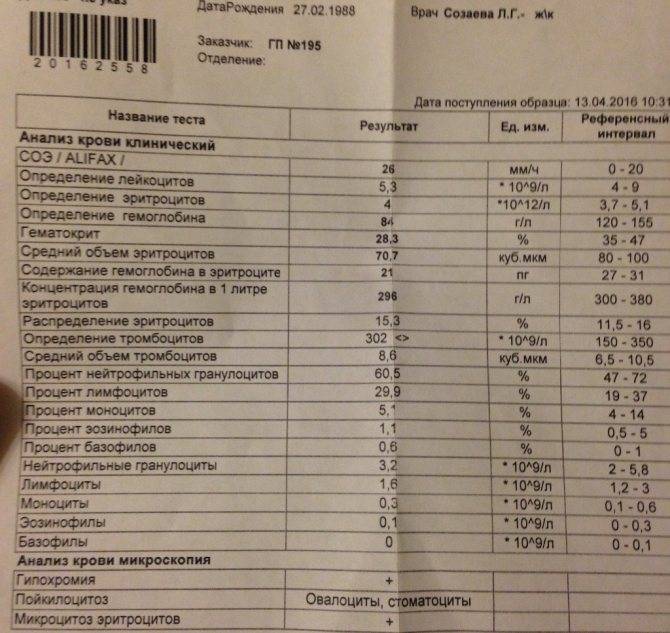
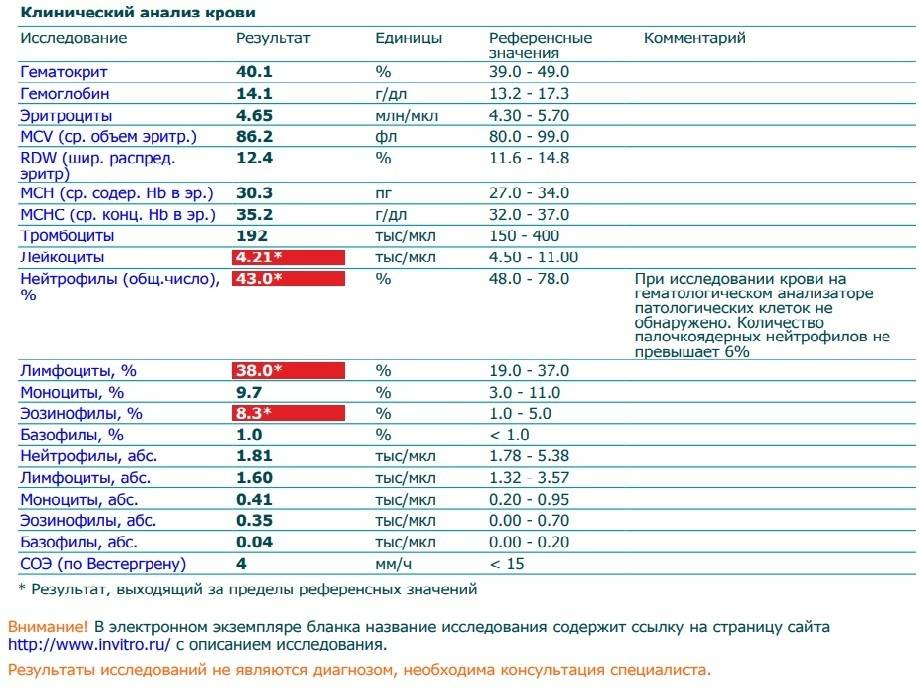
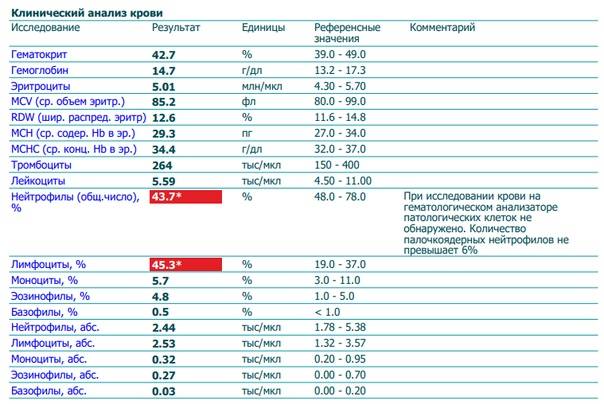
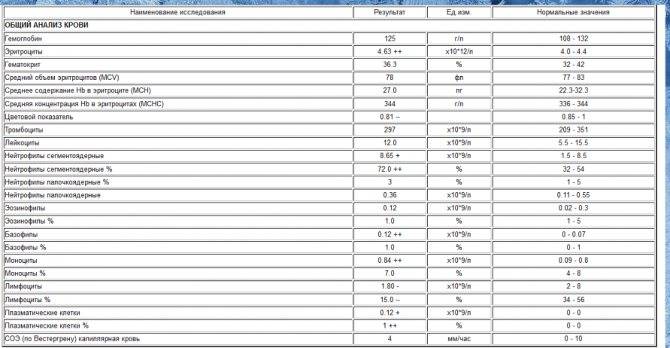
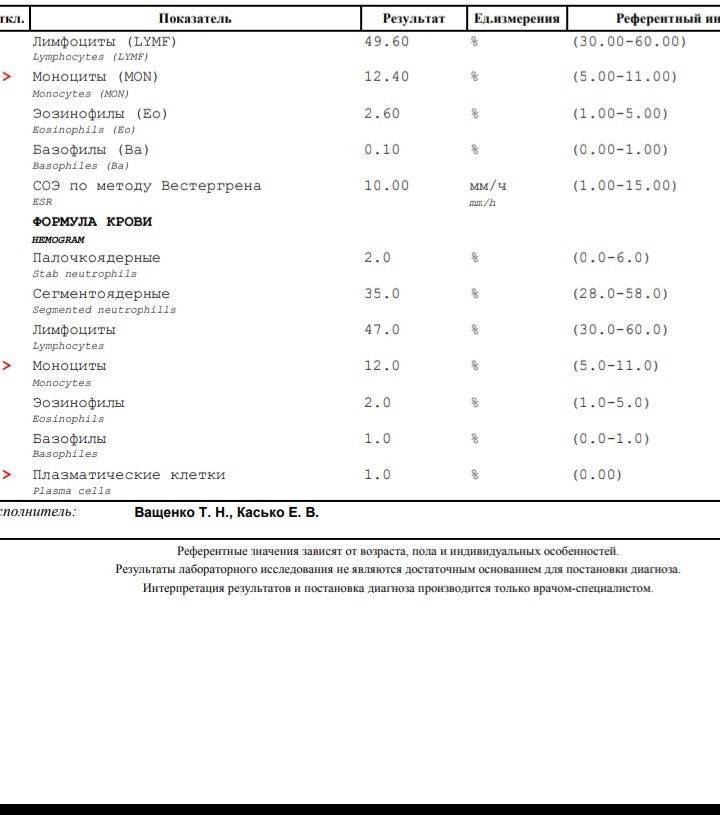
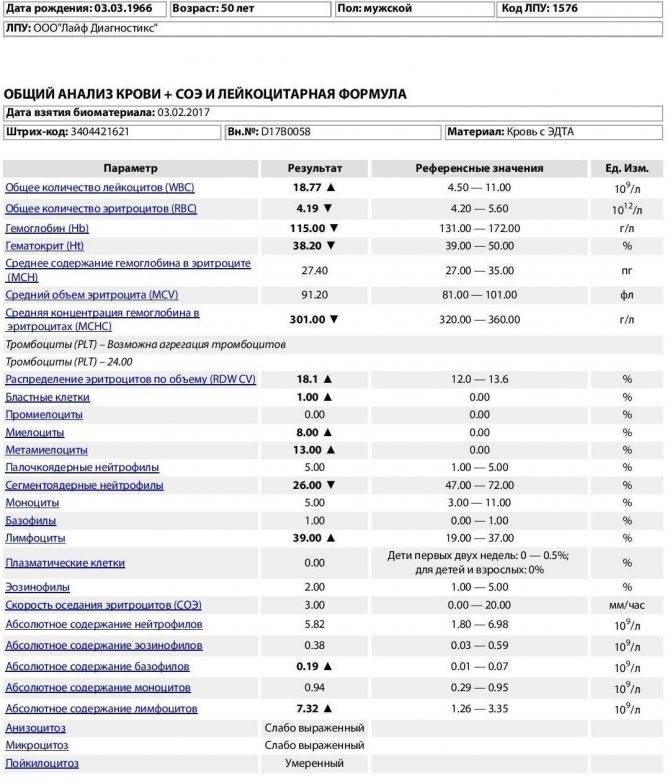
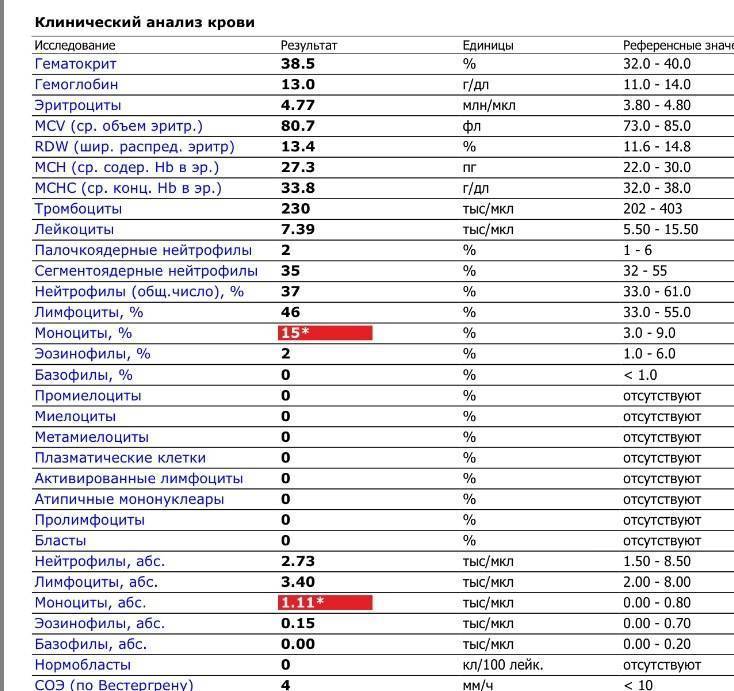
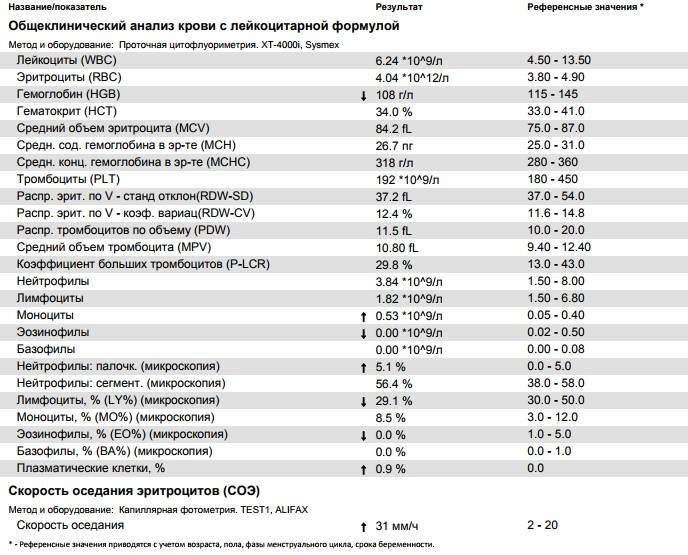
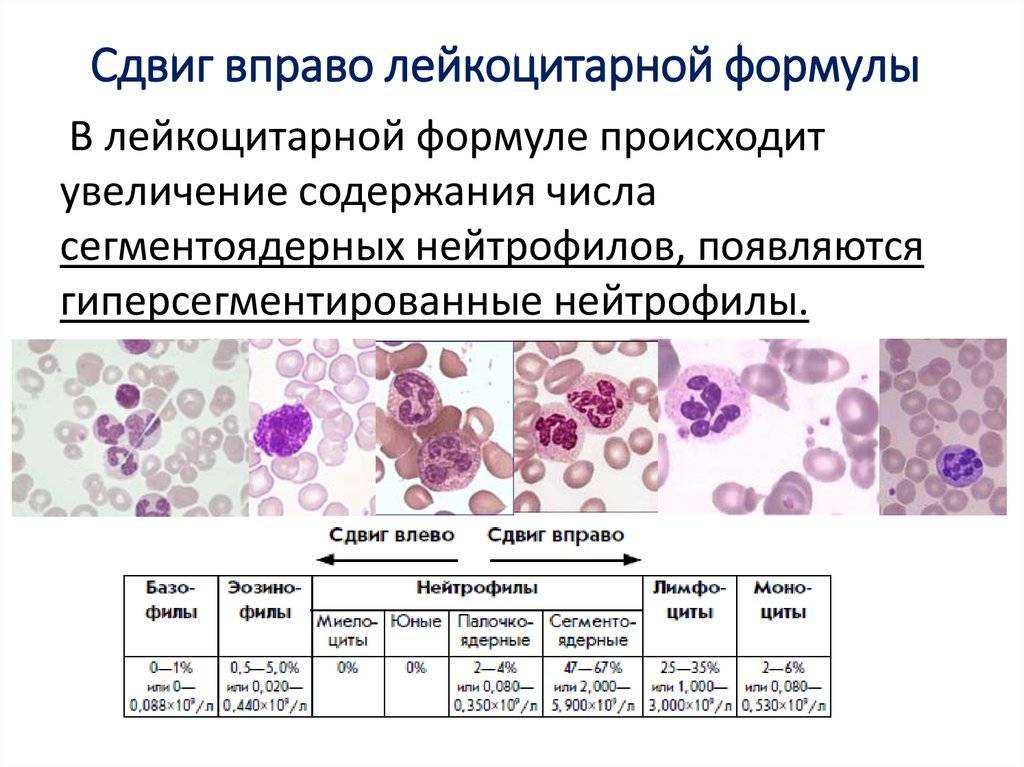
О сепсисе
Инфекционное заражение крови, или, более точно, сепсис – состояние, реально угрожающее жизни человека. В онкологии сепсис – результат проникновения в организм человека патогенных микроорганизмов. Именно они провоцируют началу выработки биологически активных веществ, так называемых медиаторов воспаления.
Наши ткани и органы очень активно реагируют на данный процесс, из-за чего в разных частях тела появляются воспалительные очаги. Они-то и вызывают дисбаланс жизненно важных функций. Как уже отметили, в такой ситуации очень возможен летальный исход.
Врачу-онкологу важно уделять особое внимание диагностическим процедурам и лечению сепсиса, ведь именно он довольно часто возникает у онкобольных. Группу риска составляют прооперированные пациенты, находящиеся в терапевтической палате. Даже теоретически невозможно создать стерильные условия идеальные
И здесь задача врачей – применить новейшую диагностику заболевания и умение принять нужные меры по решению данной проблемы.
Даже теоретически невозможно создать стерильные условия идеальные. И здесь задача врачей – применить новейшую диагностику заболевания и умение принять нужные меры по решению данной проблемы.
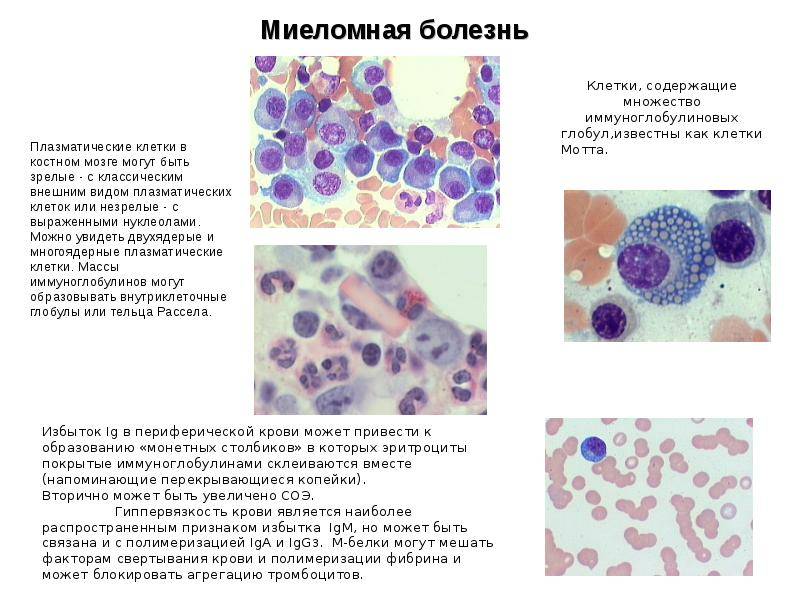
Патологии плазматических клеток
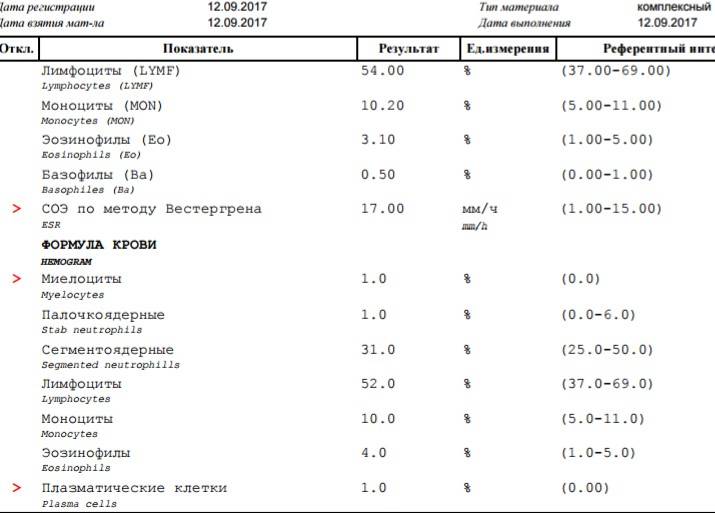
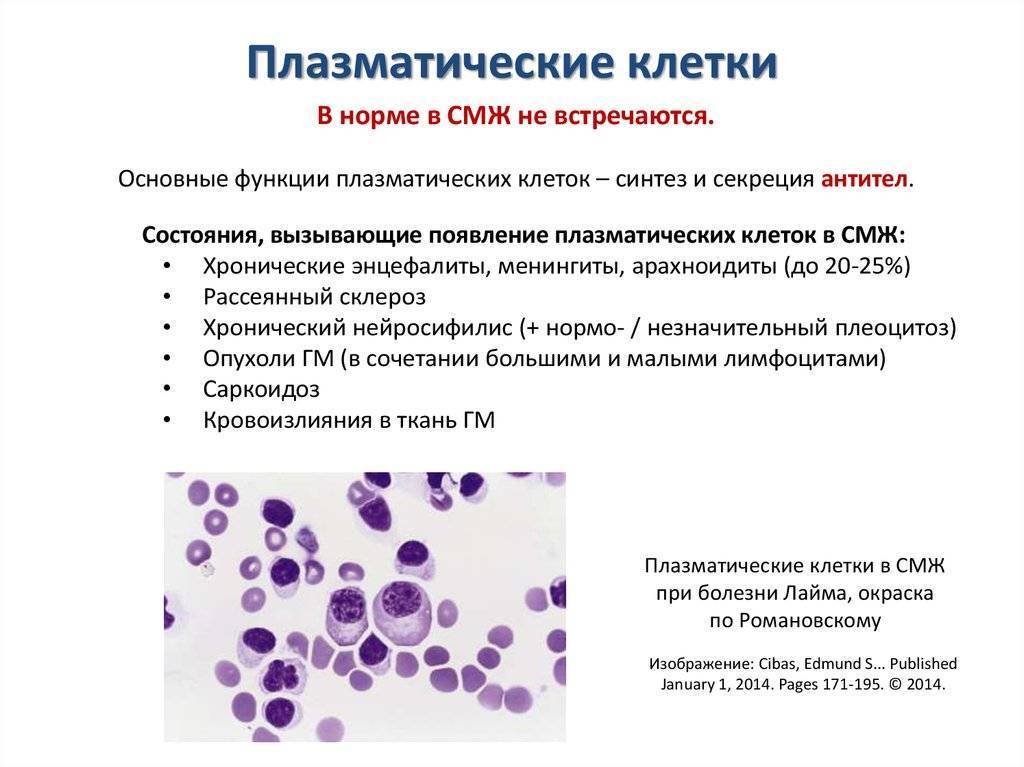
После выявления плазматических клеток в крови врач должен проверить, нет ли у них патологий. Таковыми могут быть злокачественные опухоли, которые нужно незамедлительно лечить.
//tvoianalizy.ru/www.youtube.com/watch?v=1R8qxKZpcBI
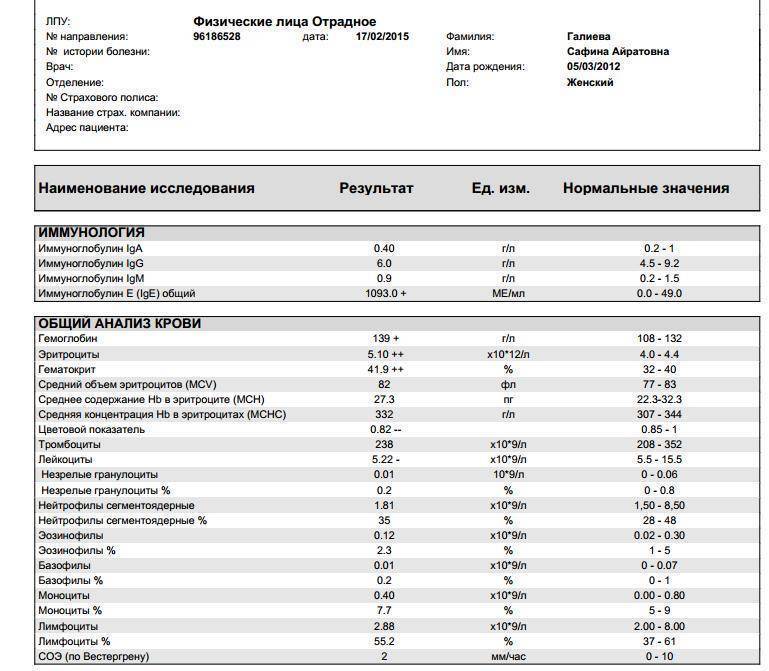
При наличии таких патологий плазматические клетки могут быть обнаружены даже в моче. Причиной этого может стать развитие злокачественных изменений в системе В-лимфоцитов. При проведении анализа из сыворотки крови выделяют моноклинальный протеин, который производится злокачественными клетками. Этот протеин называют «компонентом» и, в зависимости от его содержания в крови, оценивают, насколько велика образовавшаяся опухоль.
Таким образом, анализ крови может показать даже развитие злокачественной опухоли из плазматических клеток и вовремя побороть болезнь.
//tvoianalizy.ru/www.youtube.com/watch?v=j_frN_NwA-Y
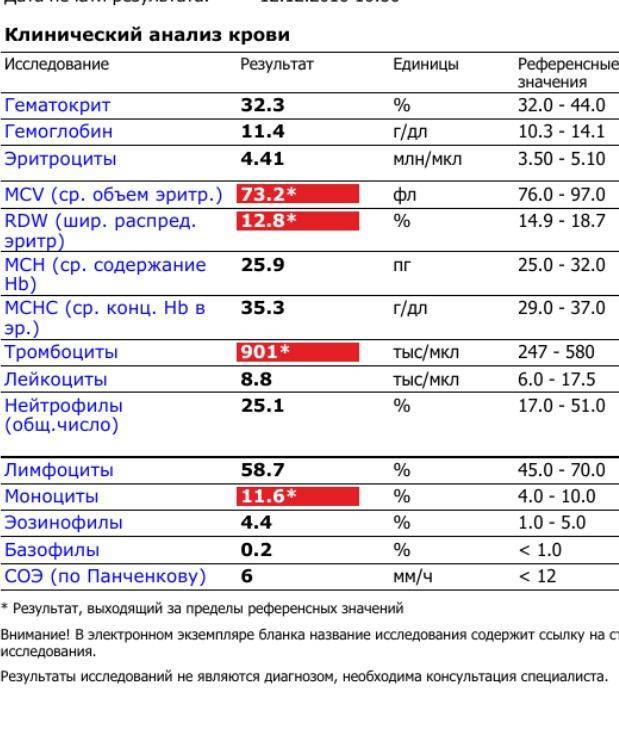
Благодаря общему анализу крови, хороший врач сможет вовремя диагностировать заболевание и назначить эффективное лечение. Общий анализ крови – это один из самых простых и доступных способов обнаружить плазмоциты в крови у пациента.
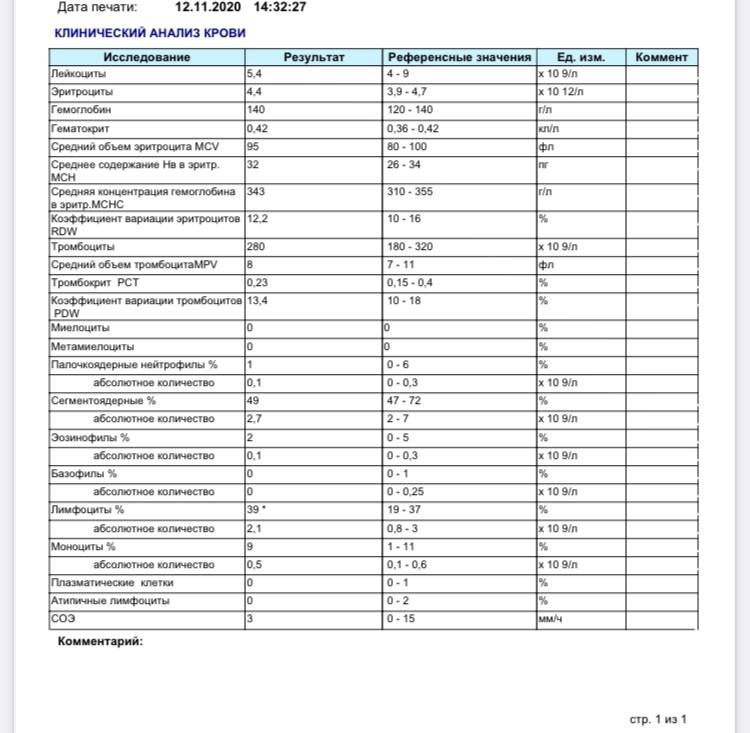
Нормативные показатели крови (таблицы результатов анализов) у собак
Клинические показатели крови
| Наименование показателей
(единицы измерения) |
Норма у щенков
(до 12 месяцев) |
Норма у взрослых собак |
| Гематокрит (%) | 23-52 | 37-55 |
| Hb (г/л) | 70-180 | 115-185 |
| Эритроциты (млн./мкл) | 3,2-7,5 | 5,3-8,6 |
| Цветной показатель | -* | 0,73-1,06 |
| Среднее содержание гемоглобина в эритроците (пг) | – | 21-27 |
| Средняя концентрация гемоглобина в эритроците (%) | – | 33-38 |
| СОЭ (мм/ч) | – | 2-8 |
| Лейкоциты (тыс./мкл) | 7,2-18,6 | 6-17 |
| Нейтрофилы молодые (% или ед./мкл) | – | 0-4 |
| 0-400 | 0-300 | |
| Нейтрофилы зрелые (% или ед./мкл) | 63-73 | 60-78 |
| 1350-11000 | 3100-11600 | |
| Эозинофилы (% или ед./мкл) | 2-12 | 2-11 |
| 0-2000 | 100-1200 | |
| Базофилы (% или ед./мкл) | – | 0-3 |
| 0-100 | 0-55 | |
| Лимфоциты (% или ед./мкл) | – | 12-30 |
| 1650-6450 | 1100-4800 | |
| Моноциты (% или ед./мкл) | 1-10 | 3-12 |
| 0-400 | 160-1400 | |
| Миелоциты | ||
| Ретикулоциты (%) | 0-7,4 | 0,3-1,6 |
| Плазмоциты (%) | ||
| Тромбоциты (тыс./мкл) | – | 250-550 |
* не определяется, так как не имеет диагностического значения.
Биохимические нормопоказатели крови
| Наименование показателя | Единицы измерения | Норма |
| уровень глюкозы | ммоль/л | 4,2-7,3 |
| рН | 7,35-7,45 | |
| белок | г/л | 38-73 |
| альбумины | г/л | 22-40 |
| мочевина | ммоль/л | 3,2-9,3 |
| АЛТ (АЛаТ) | МЕ/л | 9-52 |
| АСТ (АСаТ) | 11-42 | |
| билирубин общий | ммоль/л | 3,1-13,5 |
| билирубин прямой | 0-5,5 | |
| креатинин | ммоль/л | 26-120 |
| липиды общие | г/л | 6-15 |
| холестерин | ммоль/л | 2,4-7,4 |
| триглицериды | ммоль/л | 0,23-0,98 |
| липаза | МЕ/л | 30-250 |
| ɑ-амилаза | МЕ/л | 685-2155 |
| фосфатаза щелочная | МЕ/л | 19-90 |
| фосфатаза кислая | МЕ/л | 1-6 |
| ГГТ | МЕ/л | 0-8,5 |
| креатинфосфокиназа | МЕ/л | 32-157 |
| лактатдегидрогеназа | МЕ/л | 23-164 |
| Электролиты | ||
| фосфор | ммоль/л | 0,8-3 |
| кальций общий | 2,26-3,3 | |
| натрий | 138-164 | |
| магний | 0,8-1,5 | |
| калий | 4,2-6,3 | |
| хлориды | 103-122 |
Чем обусловлены отклонения от нормы?
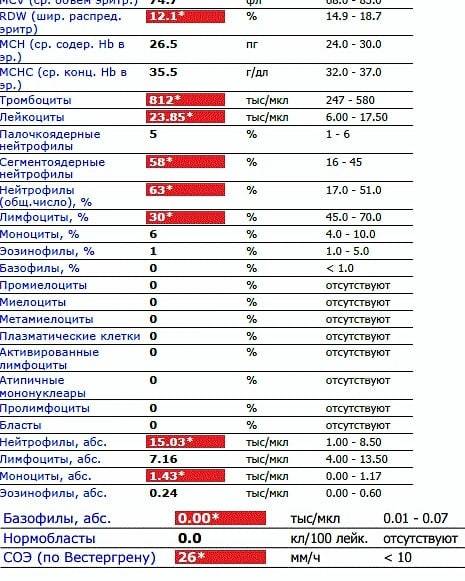
Количество и уровень содержания базофильных гранулоцитов может изменяться не только на протяжении жизни при воздействии физиологических факторов. Также могут происходить заметные перемены, вызванные патологическими причинами. Чаще всего это состояние, при котором показатели данных клеток увеличены (до и выше 0,2*109 г/л), что называется базофилоцитоз или базофилия.
Пониженные базофилы в крови имеют название базофилопения и считаются редким явлением. Кроме того, в отдельных случаях может обнаружиться, что данный вид клеток вообще в образце крови отсутствуют, но даже такое состояние не всегда следствие патологического процесса и не нуждается в терапии.
Что приводит к базофилии
Причины повышенного содержания базофильных гранулоцитов довольно широки. Но почти каждая из них сопровождается внедрением аллергена либо инфекции, с последующим развитием воспалительного процесса. Выделяется следующий перечень патологий. Аллергические реакции. При встрече с аллергеном базофильные клетки высвобождают в кровь гистамин, который вызывает появление типичных признаков аллергии: выделение слизи из носа, покраснение глаз, жжение, зуд.
Самое первое действие – это поиск аллергена и ограждение ребенка от контакта с ним. Самая высокая и опасная степень аллергической реакции – анафилактический шок. Он развивается на фоне чрезмерного одномоментного выброса гистамина и купируется только лишь при применении медикаментозных препаратов.
Покраснение кожных покровов лица – один из частых признаков пищевой аллергии у детей
Инфекции
Попадание любой инфекции, неважно бактериальной ли она природы, вирусной или грибковой, приводит к росту показателей базофилов. Кроме этого, может отмечаться и увеличение содержания эозинофильных гранулоцитов, СОЭ (скорость оседания эритроцитов) и другие показатели крови, вызванные иммунным ответом
Отравления ядовитыми веществами, укусы животных и насекомых. Механизм развития иммунных реакций идентичен аллергическому процессу.
Глистные инвазии. В данной ситуации также наблюдается повышение уровня эозинофилов, что потребует проведения дополнительных анализов. Дефицит В12. Завышенные значения базофильных гранулоцитов могут указывать на несбалансированное питание. При нехватке В12 происходит незначительное увеличение содержания всех подвидов лейкоцитов, но это может быть свидетельством развития железодефицитной анемии.
Заболевания органов пищеварительной и дыхательной системы. Показатели способны повышаться в различной степени и полностью зависимы от характера патогена. При этом базофилоцитоз у детей может быть и косвенным проявлением других, более серьезных заболеваний. Тогда все составляющие формулы крови будут претерпевать изменения в той или иной степени.
Подобные сдвиги наблюдаются при таких патологиях, как:
- лейкоз и другие болезни системы кроветворения;
- полицитемия, сахарный диабет, лимфома;
- дисфункция щитовидной железы;
- гепатит различного генеза;
- собственный гормональный фон;
- заболевания почек (нефроз);
- ожирение 2–3 степени.
Рост базофильных клеток может отмечаться при лучевой терапии и приеме гормональных препаратов, а также после спленэктомии (удалении селезенки). Базофилоцитоз сам по себе не считается заболеванием – это всего лишь состояние, указывающее на вероятность развития патологического процесса. К примеру, у детей грудного возраста высокое содержание базофилов (0,07–0,75*109) может сохраняться даже до 2 лет.
Насколько опасна базофилопения
Само по себе состояние, когда базофильные гранулоциты понижены, не относят к опасным. Так как оно может быть следствием перенесенного стресса или воздействия ионизирующей радиации. Кроме этого, базофилопения характерна для реконвалесцентного периода после инфекционных болезней или при развитии эндокринных патологий. Но в таких случаях общий анализ крови выдаст результат с отклонениями по нескольким показателям.
В остальных ситуациях снижение уровня базофилов или даже их отсутствие диагностического значения не несет, и единственное, что следует сделать, это повторить анализы через определенный отрезок времени. Это делается для исключения дисфункции кроветворной системы.
Обследование в Медарт
На базе медицинского центра Медарт выполняется полный комплекс серологических анализов для выявления токсоплазмы в организме пациента. Иммунологическое исследование с целью выявления специфических иммуноглобулинов входит в состав комплексных тестов ЗППП, предназначенных для пар, планирующих рождение ребенка. Возможно выполнения забора крови и других биологических жидкостей для установления наличия токсоплазмы и уточнения клинической картины протекания заболевания.
Высокоточное современное оборудование позволяет в кратчайшие сроки получить точные результаты исследований.
Преимущества медицинского центра Медарт:
- Квалифицированные специалисты.
- Возможность быстро получить точный результат исследования.
- Доступная стоимость.
На базе медцентра предоставляется полный комплекс услуг, от предварительного приема и консультаций до постановки и уточнения диагноза и назначения эффективных схем лечения и профилактики токсоплазмоза и других заболеваний.
Обследование новорожденных детей и детей раннего возраста
Направлено на раннее обнаружение возбудителя, до начала острой фазы врожденного токсоплазмоза и развития тяжелых осложнений. Назначается, когда есть подозрение на инфицирование токсоплазмой, включает в себя следующие тесты:
- Выделение паразита путем внесения материала из плаценты и пупочного канатика в живых мышей.
- Проведение ПЦР-анализа амниотической и люмбальной жидкостей.
- Компьютерная томография либо МРТ головы. Позволяет выявить на ранних стадиях специфические изменения в головном мозге, например, гидроцефалию.
Серологические методики также применяются, но они дают только дополнительную информацию. Иммунная система новорожденного недостаточно активна, часто неспособна выработать достаточно высокий титр специфических антител.
Врожденный токсоплазмоз, возникающий при беременности
Возникает при проникновении паразита через плацентарный барьер и заражении плода. В большинстве случаев происходит при первичном заражении во время беременности, реже – при рецидиве токсоплазмоза связанном со снижением иммунитета. Основная группа риска – женщины, которые не были заражены токсоплазмой до наступления беременности. Если в результате контакта с возбудителем произойдет манифестация заболевания в процессе вынашивания плода – достаточно высока вероятность развития врожденного токсоплазмоза.
Процент выживаемости детей при внутриутробном инфицировании зависит от срока, на котором оно произошло:
- При инфицировании на первом триместре шанс на выживание плода – 15%
- На втором – 30%.
- На третьем – 60%
Даже если беременность успешно завершается, сохраняется крайне высокая степень развития врожденных патологий и врожденного токсоплазмоза. Болезнь протекает тяжело, особенно если инфицирование произошло на ранних сроках. Развивается характерная тетрада патологигй:
- Гидроцефалия.
- Двусторонний ретинохороидит.
- Задержка психофизического развития.
- Церебральные кальцификаты.
Прогноз в случае врожденного токсоплазмоза неблагоприятный, в большинстве случаев болезнь завершается смертью новорожденного либо тяжелой инвалидизацией. Даже если после внутриутробного заражения острая клиническая картина не возникла такие дети находятся в группе риска развития:
- Умственной недостаточности.
- Эпилепсии.
Возможно развития многих других патологий, которые проявляются спустя месяцы и годы после рождения. По этой причине острая форма токсоплазмоза, возникшая во время беременности – показание к проведению аборта даже на поздних сроках. При беременности необходимо сдавать массу анализов, которые помогают выявить наличие не только токсоплазмоза, но и ЦМВ-инфекции.
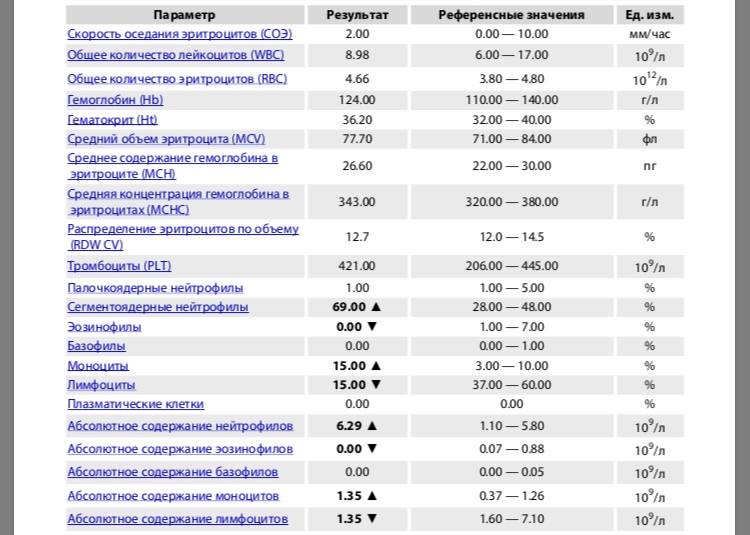
Обозначения в анализах
| Обозначение | Расшифровка | Норма |
| WBC | Число лейкоцитов (white blood cells — белые кровяные тельца) | 4,0 – 9,0 x 109/л |
| GLU | Глюкоза, ммоль/л | 3,89 – 6,38 |
| BIL-T | Общий билирубин, мкмоль/л | 8,5 – 20,5 |
| D-BIL | Прямой билирубин, мкмоль/л | 0,86 – 5,1 |
| ID-BIL | Непрямой билирубин, мкмоль/л | 4,5 – 17,1 (75% от общего билирубина) |
| UREA | Мочевина, ммоль/л | 1,7 – 8,3 (старше 65 лет – до 11,9) |
| CREA | Креатинин, мкмоль/л | мужчины – 62 – 106 женщины – 44 – 88 |
| CHOL | Холестерин (холестерол), ммоль/л |
3,1 – 5,2 |
| AMYL | Альфа-амилаза, Ед/л | 28 – 100 |
| KFK | Креатинфосфокиназа (КФК), ЕД/л |
мужчины – 24 – 190 женщины – 24– 170 |
| KFK-MB | Креатинфосфокиназа-МВ (КФК-МВ), ЕД/л |
до 25 |
| ALP | Щелочная фосфатаза, ЕД/л | мужчины – до 270, женщины – до 240 |
| LIPASE | Липаза, ЕД /л | 13 – 60 |
| LDH | Лактатдегидрогеназа (ЛДГ), ЕД/л |
225 – 450 |
| HDL | ЛПВП, ммоль/л | 0,9 – 2,1 |
| LDL | ЛПНП, ммоль/л | до 4 |
| VLDL | ЛПОНП, ммоль/л | 0,26 – 1 |
| TRIG | Триглицериды, ммоль/л | 0,55 – 2,25 |
| CATR | Коэффициент атерогенности | 2 – 3 |
| ASLO | Антистрептолизин-О (АСЛ-О), ЕД/мл |
до 200 |
| CRP (CERUL) | Церулоплазмин, мг/дл | 22 – 61 |
| Hp | Гаптоглобин, г/л | 0,3 – 2 |
| а2М | Альфа 2-макроглобулин (а2МГ), г/л |
1,3 – 3 |
| BELOK | Общий белок, г/л | 66 – 87 |
| RBC | Число эритроцитов (red blood cells — красные кровяные тельца) | 4.3-6.2 х 1012/л для мужчин 3.8-5.5 х 1012 /л для женщин 3.8-5.5 х 1012 /л для детей |
| HGB (Hb) | hemoglobin — гемоглобин | 120 – 140 г/л |
| HCT (Ht) | hematocrit —гематокрит | 39 – 49% для мужчин35 – 45% для женщин |
| MCV | средний объём эритроцитасмотрите больше | 78–98 фемтолитров (fl) |
| MCHC | средняя концентрация гемоглобина в эритроците смотрите больше | 30 – 37 г/л (g/l) |
| MCH | среднее содержание гемоглобина в отдельном эритроцитесмотрите больше | 28 – 32 пг (pg) |
| MPV | средний объем тромбоцитов | 7—10 фл |
| RDW | относительная ширина распределения тромбоцитов по объёму, показатель гетерогенности тромбоцитов. смотрите больше | 11,5–14,5 % |
| PCT | тромбокрит | 0,108—0,282) доля (%) объёма цельной крови, занимаемую тромбоцитами. |
| PLT | Число тромбоцитов (platelets) | 180 – 320 x 109/л |
| LYM% (LY%) | lymphocyte — относительное (%) содержание лимфоцитов | 25—40 % |
| LYM# (LY#) | (lymphocyte) — абсолютное содержание лимфоцитов | 1,2 – 3,0х109/л (или 1,2-63,0 х 103/мкл) |
| GRA% | Гранулоциты, относительное (%) содержание | 47 – 72% |
| GRA#) | Гранулоциты, абсолютное содержание | 1,2-6,8 х 109/л (или 1,2-6,8 х 103/мкл) |
| MXD% | относительное (%) содержание смеси моноцитов, базофилов и эозинофилов | 5—10 % |
| MXD# | абсолютное содержание смеси | 0,2—0,8 x 109/л |
| NEUT% (NE%) | (neutrophils) — относительное (%) содержание нейтрофилов | |
| NEUT# (NE#) | (neutrophils) — абсолютное содержание нейтрофилов | |
| MON% (MO%) | (monocyte) — относительное содержание моноцитов | 4 – 10% |
| MON# (MO#) | (monocyte) — абсолютное содержание моноцитов | 0.1-0.7 х 109/л (или 0,1-0,7 х 103/мкл) |
| EOS, % | Эозинофилы | Показатели |
| EO% | относительное (%) содержание эозинофилов | |
| EO# | абсолютное содержание эозинофилов | |
| BAS, % | Базофилы | |
| BA# | абсолютное содержание базофилов | |
| IMM% |
относительное (%) содержание незрелых гранулоцитов |
|
| IMM# | абсолютное содержание незрелых гранулоцитов | |
| ATL% | относительное (%) содержание атипичных лимфоцитов | |
| ATL# | абсолютное содержание атипичных лимфоцитов | |
| GR% | относительное (%) содержание гранулоцитов | |
| GR# | абсолютное содержание гранулоцитов | |
| RBC/HCT | средний объем эритроцитов | |
| HGB/RBC | среднее содержание гемоглобина в эритроците | |
| HGB/HCT | средняя концентрация гемоглобина в эритроците | |
| RDW | Red cell Distribution Width – ширина распределения эритроцитов | |
| RDW-SD | относительная ширина распределения эритроцитов по объёму, стандартное отклонение | |
| RDW-CV | относительная ширина распределения эритроцитов по объёму, коэффициент вариации | |
| P-LCR | Large Platelet Ratio – коэффициент больших тромбоцитов | |
| СОЭ | СОЭ, ESR – cкорость оседания эритроцитов | До 10 мм/ч для мужчин До 15 мм/ч для женщин |
| RTC | Ретикулоциты | |
| TIBC | Общая железосвязывающая способность сыворотки, мкмоль/л | 50-72 |
| a2M | Альфа 2-макроглобулин (а2МГ), г/л | 1,3-3 |
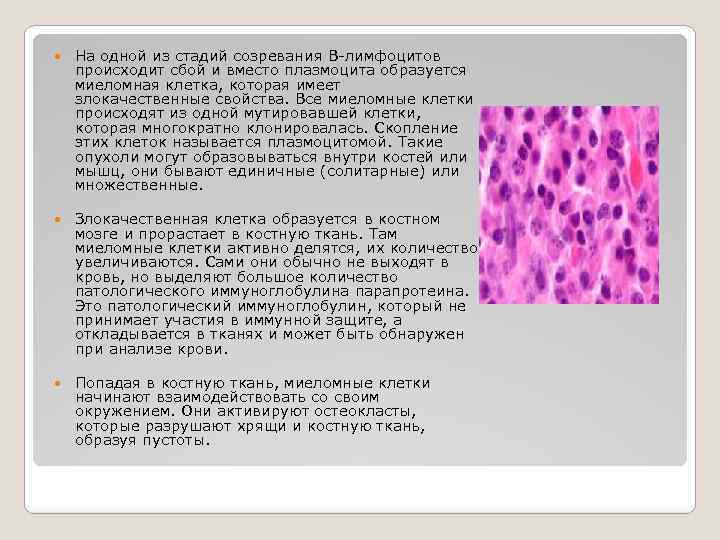
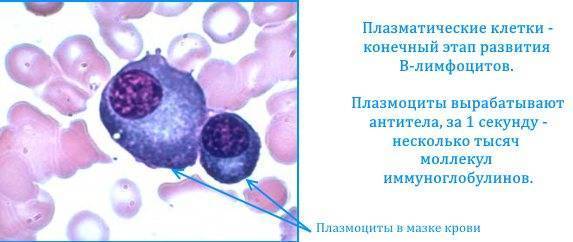
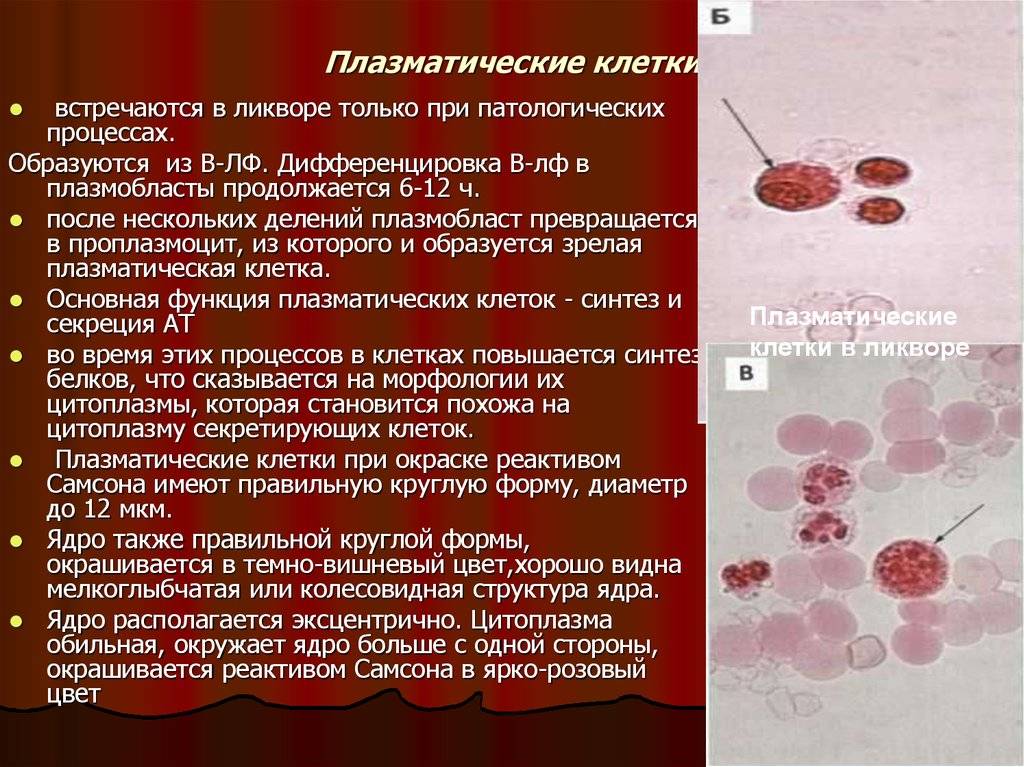
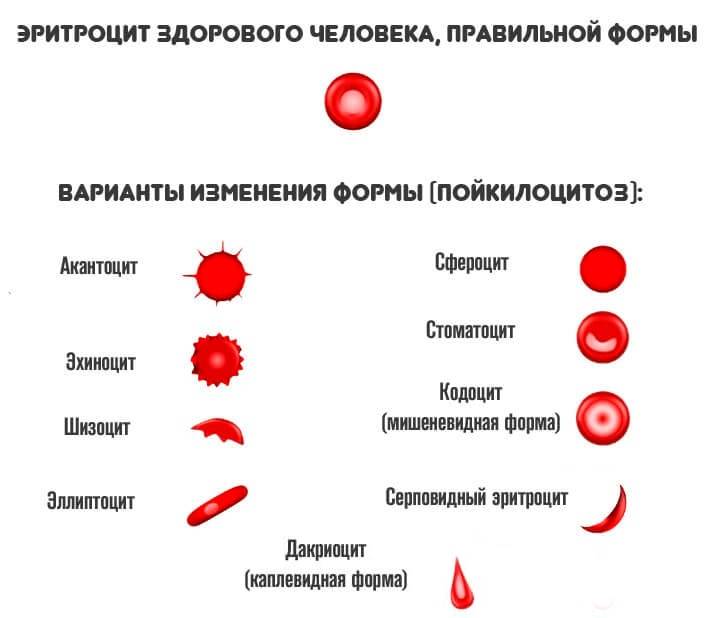
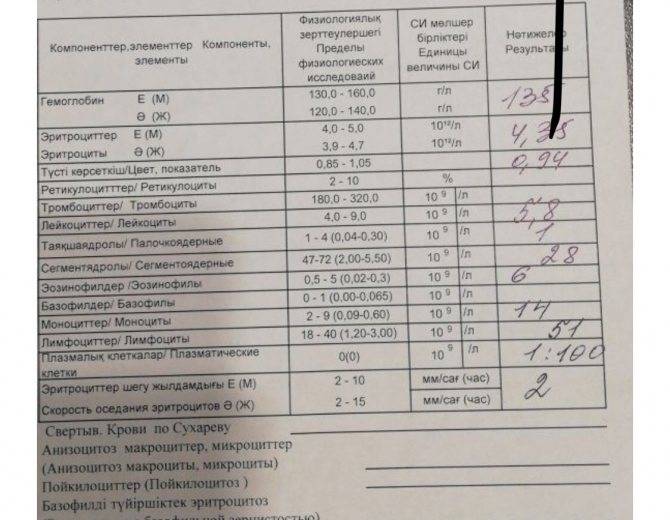
Причины и процесс появления плазматических клеток
Существует ошибочное мнение, что плазматические клетки – это чуждые организму образования, обязательно указывающие на существующую патологию. На самом деле они не попадают в организм извне, а вырабатываются из лимфоцитов класса В. Они являются реакцией организма на внешние факторы и находятся в организме постоянно – в селезенке, красном костном мозге и лимфоузлах.
Выработка таких клеток – это основная функция вышеперечисленных органов. Процесс выработки антител происходит обычно следующим образом:
- Когда в организме больного возникает то или иное воспаление, мозг подает месту выработки B-лимфоцитов сигналы, чтобы побороть инфекцию.
- После того, как мозг получил сигнал с указанием того, какой антиген появился в организме, В-лимфоцит попадает в лимфатические узлы, трансформируясь в плазмоцит, необходимый для того, чтобы убрать эту проблему.
- После этого он начинает вырабатывать антигены, чтобы побороть инфекцию.
Время жизни плазмоцитов в среднем от четырех до пяти дней, но существуют такие виды, которые способны жить дольше, оставаясь в фазе ожидания. Такие клетки находятся в костном мозге до появления другого воспаления. В фазе ожидания плазмоциты могут жить достаточно долго, в некоторых случаях пребывая в костном мозге до пятидесяти лет. Именно таким образом и обеспечивается иммунитет к некоторым инфекциям.
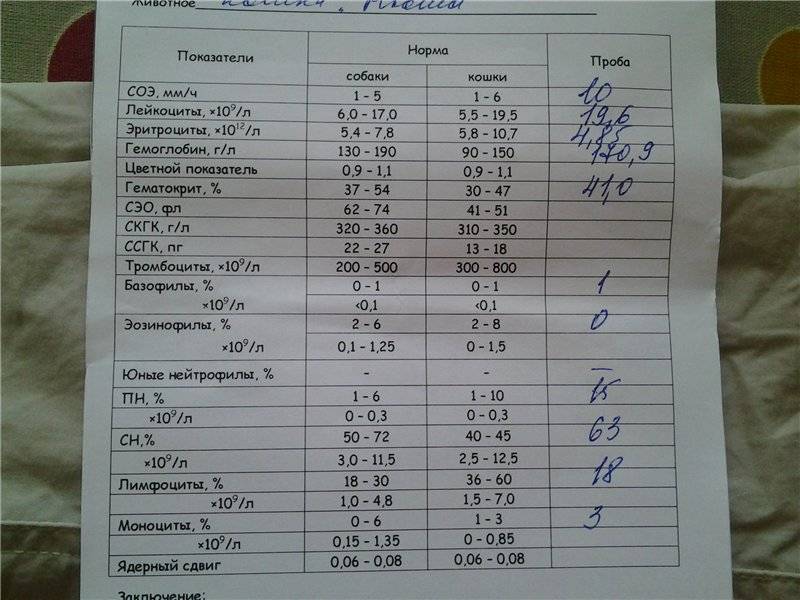
Какие анализы крови делают у собак
У собак проводят основных два анализа крови:
- биохимический,
- клинический (или общий).
Клинический анализ крови (или общая гемограмма)
Показывает состояние здоровья организма в целом по клеточному составу крови. По данному анализу также определяют наличие кровепаразитов (дирофилярии, бабезии).
Важнейшие показатели:
- гематокрит,
- уровни гемоглобина,
- эритроциты,
- цветной показатель,
- СОЭ,
- тромбоциты,
- лейкоциты и лейкоцитарная формула (развернутая).
Материал для исследования
Кровь для исследований берется венозная объемом до 2 мл. Обязательно помещается в стерильную пробирку, обработанную антикоагулянтами (цитрат натрия или гепарин), которые не дают крови свернуться (фактически склеиться форменным элементам).
Биохимический анализ крови
Помогает выявить в организме собаки скрытые патологические процессы. При комплексном анализе и, сопоставляя с полученными клиническими признаками на осмотре, можно точно определить место поражения – систему или конкретный орган. Смысл анализа биохимии крови заключается в отражении работы ферментативной системы организма на состоянии крови.
Основные показатели:
- рН,
- уровень глюкозы,
- общий белок и альбумины,
- азот мочевины,
- АЛТ и АСТ (АЛат и АСат),
- билирубин (общий и прямой),
- креатинин,
- липиды с отдельно холестерином,
- свободные жирные кислоты,
- триглицериды,
- уровень липазы,
- альфа-амилаза,
- креатинкиназа,
- щелочная и кислая фосфотазы,
- ГГТ (гамма-глутамилтрансфераза),
- лактатдегидрогеназа,
- электролиты (калий, кальций общий, фосфор, натрий, магний, хлор).
Материал для анализа
Для осуществления анализа берется венозная кровь, натощак и до начала проведения любых лечебных или физиотерапевтических процедур. Необходимый объем – до 2 мл. Для определения рН идет цельная кровь, для определения липидов – плазма крови, для всех остальных показателей – сыворотка крови. Места забора: мочка уха, вены или подушечки лап. Отбор проб ведется в стерильные пробирки.
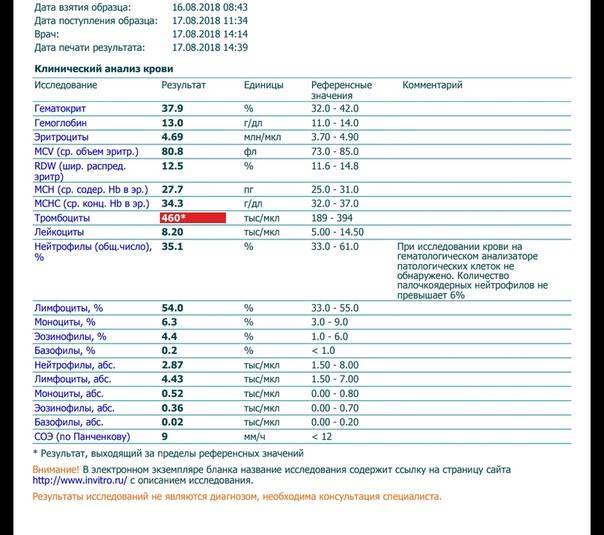
Общий — не значит бесполезный
Общий или клинический анализ крови — самый старый и дешевый из имеющихся видов диагностики по крови. Вместе с тем, он дает наибольшее количество информации при наименьших затратах. От вас требуется несколько капель крови из пальца, а от лаборанта — минимум времени и реактивов. Частные лаборатории нередко отказываются от забора крови из пальца и предлагают колоть вену. Однако для клинического анализа вполне достаточно периферической капиллярной крови, и лезть в вену без необходимости не нужно.
Раньше кровь распределяли в несколько пробирок. В одной определяли уровень гемоглобина, в другой — скорость оседания эритроцитов (СОЭ), третья порция шла на подсчет эритроцитов, четвертая служила для определение числа лейкоцитов. Чтобы оценить соотношение различных клеток «белой» крови готовили мазок: каплю крови размазывали по предметному стеклу и окрашивали. Теперь всю эту работу выполняет автоматический анализатор, а старый порядок ручной диагностики требуется только для проверки сомнительных и сложных результатов.
Как определить сепсис?
При сепсисе смертность может достигать от 10 до 40%. Зависит это от нескольких важных факторов:
- Вид возбудителя;
- Общее состояние здоровья пациента;
- Время установления диагноза и начала лечения.
Случается, что воспалительный процесс протекает в виде септического шока, при котором наблюдают нарушение кровообращения, обменных процессов в клетках, значительное падение артериального давления. При таком состоянии смертность достигает своего максимального порога.
В клинике интегративной онкологии Onco.Rehab практикуют все виды лечения сепсиса:
- Антибиотики;
- Медикаменты, способные поддержать жизненно важные функции;
- Терапия инфузионная;
- Новейшие аппараты для плазмафереза и т.д.
Клиника интегративной онкологии Onco.Rehab: наши партнеры делают все необходимое для ранней диагностики сепсиса, мы оказываем немедленную помощь, проводим мероприятия реанимационного характера.
Приобретенный токсоплазмоз, симптомы
Явные клинические симптомы у большей части заразившихся отсутствуют, болезнь сразу переходит в латентную фазу носительства. Инкубационный период составляет от 1 до 3 недель.
При проявлении выраженной клинической картины симптоматика нарастает медленно. Обычно болезнь начинается бессимптомно с увеличения региональных лимфатических узлов (паховых, подмышечных, шейных). Лимфоузлы эластичны, безболезненны, больные в этот период не предъявляют никаких жалоб.
Затем температура тела поднимается до 38-39 градусов, появляется головные боли, развиваются симптомы острого гастроэнтерита. В особо тяжелых случаях токсоплазмоза лихорадка начинается внезапно, температура тела может повышаться до 40 и более градусов. Наблюдается интенсивное потоотделение, выраженная интоксикация, боли в животе и макулезная сыпь.
После первой недели развития инфекционного процесса происходит увеличение селезенки и печени. Могут возникать ноющие боли в крупных мышечных группах нижних и верхних конечностей. У каждого пятого в этот период развивается хориоретинит проявляющийся в выпадении участков поля зрения.
Начиная со второй недели симптоматика поражения ЖКТ начинает затухать. Уменьшаются и быстро исчезают симптомы энтерита, снижается общая интоксикация организма. Одновременно развивается поражение:
- Опорно-двигательной системы. Усиливается болевой синдром в конечностях, суставах, возможно нарушение подвижности и мелкой моторики.
- Ретикулоэндотелиальной. Проявляется гепатолиенальным синдромом, мезаденитом.
- Сердечно-сосудистой. Нередко развиваются нарушения ритма сердечных сокращений, симптомы миокардита либо перикардита.
На 3-4 неделе заболевание завершается затуханием всех проявлений и переходом токсоплазмоза в бессимптомное носительство. При воздействии негативных факторов, ослабляющих иммунитет возможна манифестация заболевания с развитием вышеописанной клинической картины, которая снова переходит в латентную фазу.
Частые рецидивы острой формы токсоплазмоза, особенно на фоне иммуноподавляющих факторов, могут приводить к серьезным осложнениям. Чаще встречаются:
- Миокардиодистрофия.
- Психоневрологические патологии.
- Снижение интеллекта.
- Атрофия зрительного нерва вплоть до полной слепоты.
- Синдром хронической усталости.
Острый токсоплазмоз у женщин может приводит к нарушению менструального цикла, выкидышам и другим патологиям со стороны половой системы.
Хронический приобретенный токсоплазмоз – достаточно редкое явление, считается СПИД-ассоциированной формой заболевания. Протекает с периодическими обострениями, часто развиваются осложнения со стороны ЦНС в виде энцефалитов и поражения органов зрения.
Наиболее тяжелое следствие хронического токсоплазмоза – генерализованная инфекция в ходе которой быстро развивается полиорганная недостаточность, иногда данное осложнение завершается смертью больного.
Обследование на токсоплазмоз при беременности
Если в процессе беременности у беременной выявлены симптомы которые могут свидетельствовать о развитии острого токсоплазмоза необходимо при помощи серологических методов установить уровень специфических иммуноглобулинов.
Для выявления острой стадии заболевания лучше всего подходит иммуноферментный метод (ИФА). Он наиболее точно показывает концентрацию IgM, повышение уровня которого свидетельствует о протекающем, либо недавно присутствовавшем остром токсоплазмозе.
Определение уровней IgG менее информативно так как эти антитела сохраняются долгое время после перенесенной инфекции и свидетельствуют скорее о носительстве, чем о недавнем заражении либо обострении. Женщины, перенесшие инфицирование токсоплазмой до беременности застрахованы от заражения плода и не входят в группу риска.
Также важно получение иммунологической картины в динамике, для чего специфические тесты проводятся не реже 1 раза в 2 недели. Изучение динамики изменений титров антител позволяют с большей точностью установить диагноз
Нужно учитывать, что серологическая картина, свидетельствующая об инфицировании токсоплазмой не является 100% показанием для прерывания беременности. В этом случае потребуется проведение дополнительных анализов путем взятия крови плода из пупочного канатика и образцов амниотической жидкости пункционным методом.
Генетический анализ: верю не верю
Один из самых новых анализов крови — генетический. Диапазон диагностических возможностей такого анализа сильно зависит от той суммы, которую вы готовы потратить.
Пока этот анализ больше похож на экстравагантный способ развлечься, нежели на серьезный вид диагностики, а его стоимость и техническая сложность никак не коррелируют с практической ценностью для здоровья.
Например, генетический тест под названием «Я здоров» позволяет определить риск артериальной гипертензии, тромбоза, атеросклероза, онкологии, бесплодия, нарушения обмена билирубина за 40 000 рублей. Тоже самое можно диагностировать простыми рутинными методами бесплатно, по ОМС или в частном порядке за гораздо более скромную сумму.
За 10 000 рублей можно оценить вредность жареных и копченых продуктов и лично ваш генетический риск рака от их употребления. Столько же стоит диагностика генетического риска от курения или солнечного загара.
Около 8 000 рублей стоит программа диагностики, когда по капле крови определяют риск развития тромбоза после операции. Хотя вероятность смерти от кровяного сгустка больше зависит от масштабов хирургического вмешательства, длительности постельного режима, хронических заболеваний и возраста.
Все генетические анализы обладают высочайшей точностью. Например, если у вас обнаружен ген, отвечающий за медленное ацетилирование бензопирена (CYP1A1), значит вы действительно больше других подвержены вредному воздействию канцерогенов табачного дыма и выхлопных газов. Однако думать о раке легких даже при положительном анализе — преждевременно. Генетический тест определяет только риск, заложенный в наследственном материале клеток. А на реальную вероятность болезни влияет и образ жизни, и питание, и наличие хронических болезней, и даже перенесенные когда-то травмы. Причем еще не накоплено достаточно статистических данных относительного того, который из факторов риска является определяющим, какой процент людей с генетическими предрасположенностями реально болеют, и почему другая часть из них полностью здоровы, несмотря на наследственность.
Действительно важным в практическом смысле генетическим анализом является диагностика врожденных заболеваний у 9-10 недельного плода по крови будущей мамы. А также анализ на наследственные болезни после рождения, который входит в стандарты ОМС и позволяет исключить адреногенитальный синдром, галактоземию, врожденный гипотиреоз, муковисцидоз, фенилкетонурию у малыша по капле крови из пяточки. У людей с тяжелыми хроническими заболеваниями генетический анализ иногда помогает подобрать более эффективное лечение. Но во всех этих случаях речь идет о диагностике болезни, а не гипотетического риска её развития.