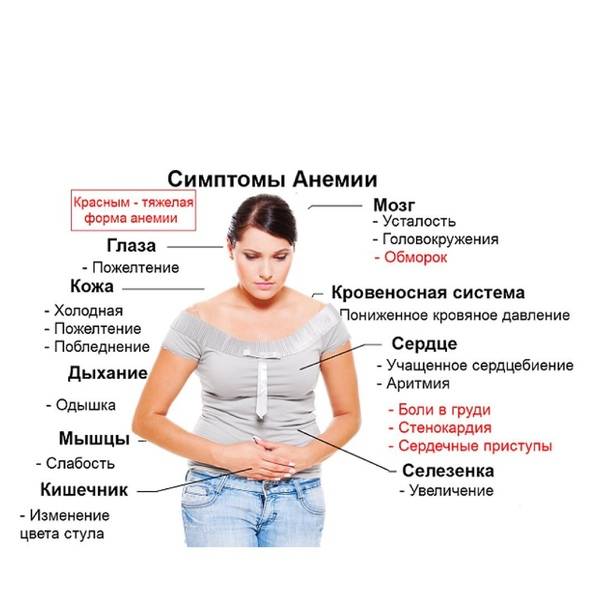
Почему при беременности хочется мела?
Одна из причин явных перемен в самочувствии – усиленная выработка прогестерона, гормона, который подготавливает организм к вынашиванию ребенка. Повышение его уровня ощущается практически сразу. Меняется восприятие многих привычных явлений, к примеру, запахи и вкусы, которые раньше казались нейтральными, внезапно начинают вызывать резкое отторжение или наоборот, притягивают. Чаще всего эти необычные симптомы появляются еще до того, как женщина узнает о своей беременности.
Внезапное изменение вкусовых пристрастий наблюдается нередко и является первым «сигналом» о наступившем зачатии. Стоит отметить, что это явление может выражаться по-разному: одни испытывают тягу к необычным сочетаниям продуктов, другие – только к какой-то конкретной пище. Большинство из новых желаний совершенно нормальны и не влекут никаких последствий. Однако потребность есть мел во время беременности – отдельный случай.
Пристрастие к различным несъедобным веществам в медицине получило название «пика хлоротика». Этот симптом выражается в желании употреблять в пищу мел, землю, песок, глину, известку, мыло, лед и т.п. Это явление известно людям достаточно давно, и упоминания о нем можно встретить даже в древних медицинских трактатах.
Пика хлоротика чаще всего наблюдается у беременных, иногда – у детей, а также при некоторых заболеваниях крови. Появление этого симптома является сигналом о том, что организм испытывает острую нехватку определенного микроэлемента. Желание есть мел при беременности может быть вызвано следующими причинами:
- токсикоз;
- дефицит кальция;
- железодефицитная анемия.
Почему появляется кожный зуд при беременности: причины возникновения
Во время вынашивания малыша организм женщины подвергается серьезным изменениям: перестраивается принцип работы его органов и систем, меняется гормональный фон и т. д. Кроме того, на ранних сроках происходит снижение защитных сил организма: оно необходимо для того, чтобы иммунная система не отвергла плод как чужеродный объект.
Снижение иммунитета приводит к обострению хронических заболеваний и уязвимости организма будущей матери перед патогенными агентами.
Среди наиболее распространенных причин развития кожного зуда при беременности называют следующее:
- Полиморфный дерматоз и пемфигоид (Pemphigoidum) беременных. Полиморфный дерматоз является относительно распространенным осложнением беременности: по статистике, на 160 беременностей приходится 1 случай данной патологии. Это доброкачественное воспалительное заболевание, которое чаще всего проявляется при вынашивании двойни, тройни или крупного плода. Полиморфный дерматоз проявляется в виде возникновения на животе (за исключение пупочной области) папул, сопровождающихся сильным зудом во время беременности. Пемфигоид беременных представляет собой редко встречающуюся (в 0,002% случаев) аутоиммунную патологию, представленную образованием на кожных покровах зудящих пузырьков, булл и эритематозных бляшек, которые сильно зудят.
- Атопические поражения кожи. Обострение атопического дерматита на фоне беременности – весьма распространенное явление, наблюдающееся в 50% случаев. Активация симптомов АД обычно объясняется угнетением клеточного иммунитета и усилением гуморального. Патологический процесс представлен образованием на коже красных пятен, узелковой сыпи, шелушением и зудом кожи во время беременности.
- Кожные растяжки. Зуд на груди, животе и ногах может объясняться появлением растяжек. Они возникают, когда тело набирает объем вместе с растущим внутри ребенком. Растяжки на животе при беременностиПомимо увеличения объема тела, во время беременности наблюдается размягчение и растяжение волокон кожи, обусловленное изменением гормонального фона. Увлажняйте и питайте кожу специальными кремами и маслами, чтобы смягчить неприятные ощущения.
Мнение эксперта
По статистике, стрии являются самой распространенной кожной проблемой, с которой сталкиваются беременные: их появление отмечает до 90% женщин в период гестации. Причем было отмечено, что на вероятность их образования во многом влияет генетическая предрасположенность.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
-
Системные нарушения. Во время гестации возможно изменение работы отдельных внутренних органов и целых систем организма. Например, актуальной проблемой современного акушерства является внутрипеченочной холестаз (Cholestasis) беременных. Его развитие происходит во II/III триместрах под воздействием повышения содержания желчных кислот в сыворотке крови. ВХБ характеризуется развитием выраженного зуд тела при беременности, к которому может присоединиться желтуха (Icterus). Точных данных относительно причин возникновения ВХБ у современной медицины нет, однако считается, что предпосылками к его развитию могут быть генетические и гормональные факторы.
-
Стресс. Во время беременности зачастую растет нервное напряжение, вызванное переживаниями о будущих родах и здоровье малыша, огорчением по поводу изменений внешнего вида и пр. Все это приводит к изменениям в периферической нервной системе и вызывает кожный зуд у беременных.
- Недостаток витаминов и необходимых микроэлементов. Во время гестации потребность организма в полезных веществах увеличивается примерно в 1,5-2 раза, за счет чего у женщины может развиться их недостаток. Например, при беременности может начаться гиповитаминоз витамина D, нарушение всасывания витамина К и нехватка железа, которые чреваты возникновением зуда. Чтобы помочь организму восполнить недостаток полезных веществ, необходимо сбалансированно питаться и принимать витаминно-минеральные комплексы (после согласования с акушером-гинекологом).
Анемия. Лаборатрная диагностика анемий у детей и взрослых . Диагностика железодефицитной анемии.
Анемия, диагностика различных типов которой проводится в нашей лаборатории, представляет собой патологию, при которой в единице объема крови одновременно происходит содержание гемоглобина и числа эритроцитов. В медицине существует классификация анемий исходя из причин их возникновения (кровопотеря, нарушение продукции эритроцитов, разрушение эритроцитов) и исходя из степени тяжести (легкая, средняя, тяжелая).
Как правило, анемия развивается на фоне ряда серьезных заболеваний, имеющих различную симптоматику, поэтому диагностика анемии (тем более, ее конкретного варианта) достаточно сложна и может быть осуществлена только на основании лабораторных исследований крови.
Лабораторная диагностика анемий
Дифференциальная диагностика анемий включает в себя врачебный осмотр, оценивание анемнеза болезни и жалоб больного, а также оценку данных лабораторного анализа крови. Главной целью дифференциальной диагностики является определение патогенетического варианта анемии, в дальнейшем дающее врачу возможность выявить по результатам анализов конкретную причину анемии у больного.
По результатам общего клинического анализа крови производится оценка следующих параметров:
- Количества ретикулоцитов;
- Количества эритроцитов;
- Гематокрита;
- Гемоглобина;
- Среднего объема эритроцитов (MCV);
- Средней концентрации в эритроците гемоглобина (MCHC);
- Среднего содержания в эритроците гемоглобина (MCH);
- Ширины распределения эритроцитов по объему (RDW);
- Количества тромбоцитов;
- Количества лейкоцитов.
Далее требуются дополнительные исследования, позволяющие диагностировать тот или иной патогенетический варианта анемии.
Диагностика железодефицитной анемии
Лабораторная диагностика железодефицитной анемии требует проведения следующих дополнительных анализов:
- Определение в сыворотке крови уровней железа, ферритина, насыщенных и ненасыщенных трансферринов с общей железосвязывающей способностью последних;
- В особых случаях требуется биопсия костного мозга.
В12-дефицитная анемия
Лабораторная диагностика В12-дефицитной анемии требует проведения следующих дополнительных анализов:
- Определение в крови уровня витамина В12;
- Биопсия костного мозга.
Фолиеводефицитная анемия
Лабораторная диагностика фолиеводефицитной анемии требует проведения следующих дополнительных анализов:
- Определение уровня фолиевой кислоты в эритроцитах и сыворотке крови;
- Биопсия костного мозга.
Гемолитическая анемия
Гемолитическая анемия, диагностика которой также проводится в нашей лаборатории, требует для своего определения уже большего числа исследований. В частности, необходимы следующие дополнительные анализы:
- Определение содержания в моче и сыворотке крови уровня содержания связанного и свободного билирубина;
- Определение осмотической стойкости эритроцитов;
- Прямая проба Кумбса.
Анемия при хронических заболеваниях
Лабораторная диагностика анемии, вызванной хроническими заболеваниями, требует проведения дополнительных исследований следующего характера:
- Определение в сыворотки крови уровня железа и уровня ферритина, общей железосвязывающей способности и степени насыщения трансферрина, уровня эритропоэтина в крови;
- Биопсия костного мозга (при необходимости);
- Исследования, позволяющие диагностировать основного вызвавшее анемию заболевание.
Диагностика анемии у детей
Диагностика анемии у детей связана с необходимостью забора крови, на что малыши реагируют весьма негативно. Длительные детские истерики, ввергающие в стресс не только ребенка, но и родителей, связаны прежде всего с незнакомой обстановкой и болезненностью процедуры получения биоматериала для анализа. Поэтому если ребенку не было назначено проведение пункции и биопсия костного мозга, наша лаборатория предлагает Вам услугу по забору крови у ребенка для диагностики анемии на дому.
Диагностика анемии, анализы которой были взяты на дому, обойдется Вам не намного дороже традиционной процедуры при посещении лаборатории, при этом комфортность ее для ребенка существенно выше.
Как снизить уровень щелочной фосфатазы?
Выясните, вызывают ли ваши лекарства повышение щелочной фосфатазы
Некоторые лекарства имеют побочный эффект в виде повышения уровня фосфатазы. Ваш врач при подобном побочном эффекте, скорее всего, попросит вас прекратить прием одного или нескольких из этих препаратов на определенное время (например, неделю), а затем попросит сдать новый анализ крови. Если ваш уровень щелочной фосфатазы не снизится, вам, возможно, потребуется отменить на неделю другое лекарство, чтобы выявить лекарственную причину роста фермента.
Лекарственные препараты, приводящие к высоким уровням щелочной фосфатазы ():
- Противозачаточные таблетки и гормональные препараты
- Антидепрессанты и противовоспалительные препараты (НПВП)
- Различные стероиды и наркотики
Помогите работе своей печени
Если ваши уровни щелочной фосфатазы высоки потому, что у вас диагностировано повреждение печени из-за болезни, то обратите внимание на дополнительные возможности для поддержания здоровья этого органа. Ваша печень обладает способностью к регенерации, поэтому для этого будет полезен прием различных защитных растительных и питательных веществ, адаптация типа питания и уменьшение потребления алкоголя
Дополнительные вещества для защиты печени:
- Расторопша
- Ацетилцистеин (NAC, примерно 300 мг в сутки согласно исследованиям)
- Таурин (500 мг)
- Витамин С (500 мг)
- Витамины группы В (низкие дозы)
- Липоевая кислота
Овощи, такие как брокколи (), лук (), зелень одуванчика, капуста, цветная капуста и брюссельская капуста () также оказывают очищающее и регенерирующее воздействие на печень.
ЧТО УХУДШАЕТ РАБОТУ И ЗДОРОВЬЕ ВАШЕЙ ПЕЧЕНИ
Исключите продукты с высоким содержанием цинка из вашего питания
Цинк является структурным элементом фермента – щелочной фосфатазы. Значит, исключение из вашего рациона продуктов с высоким содержанием цинка автоматически уменьшит количество в вашем организме. () Изучайте этикетки на продуктах питания, если вы не уверены, сколько цинка они содержат.
Продукты, которые содержат большое количество цинка:
- Баранина
- Говядина
- Тыквенные семечки
- Устрицы
- Шпинат
Ешьте продукты с высоким содержанием меди
Медь важна в регулировать уровней различных ферментов нашего организма, и было показано, что она помогает уменьшить высокие уровни щелочной фосфатазы. ()
Продукты, богатые медью:
- Семена подсолнечника
- Миндаль
- Чечевица
- Спаржа
- Курага
- Темный шоколад
Стоит учесть, что взрослым людям старше 19 лет следует избегать употребления меди более 10 мг (0,010 г) в сутки. ()
Практикуйте периодическое голодание
Голодание и периодическое голодание снижают уровень щелочной фосфатазы в кишечнике. Прерывистое голодание – это отличный способ получить пользу от поста, не совершая многих жертв длительного отказа от пищи. ()
Увеличьте в питании Омега-3 жирные кислоты
Омега-3 жирные кислоты снижают уровень кишечной щелочной фосфатазы, тогда как омега-6 жирная кислота – повышает уровень этого фермента в кишечнике. ()
Цинакалцет (Cinacalcet)
Цинакалцент (Cinacalcet) – лекарство для лечения хронической болезни почек, может уменьшить уровни щелочной фосфатазы в крови больше чем на 20% у пациентов после 26 недель его приема. Однако, этот препарат должен быть назначен врачом. ()
Практикуйте силовые физические упражнения
У нетренированных мужчин выработка резистентности к физической нагрузке (приспособление к этой нагрузке, нормальное существование в новых условиях) может привести к значительному снижению активности костной щелочной фосфатазы через 2-3 дня после выполнения силовых физический упражнений. () И, наоборот, очень интенсивные физические нагрузки увеличивают уровень щелочной фосфатазы. (, )
Получайте солнечные лучи и поддерживайте здоровый уровень витамина D
Поскольку дефицит витамина D связан с высоким уровнем щелочной фосфатазы, обязательно проверьте содержание этого витамина в своей крови. Статические данные показывают, что более 80% населения России имеет недостаток витамина D. Если вы страдаете дефицитом, принимайте больше солнечных ванн или получайте витамин в виде добавок. Однако, воздействие солнечных лучей – это лучший способ увеличить уровень витамина D, чем добавки.
ТРЕБУЕМЫЙ УРОВЕНЬ ВИТАМИНА D ДЛЯ СНИЖЕНИЯ РИСКОВ РАЗЛИЧНЫХ ЗАБОЛЕВАНИЙ
Попробуйте ежедневно проводить по крайней мере 20 минут под солнечными лучами, чтобы помочь снизить ваш уровень щелочной фосфатазы. В случае проживания в северных регионах, или в зимнее время, ваш лучший выбор – дополнительный прием витамина D.
Анемия — что это и насколько опасна
Это заболевание также носит название малокровия. Это клинико-гематологический синдром, который может возникать как следствие той или иной патологии. Белок гемоглобин синтезируется в костном мозге с участием железа и является составляющей частью эритроцитов – красных кровяных телец. Он доставляет кислород к тканям, а также помогает утилизировать углекислый газ, доставляя его к легким.
Такая важная функция легко объясняет опасные последствия анемии. Во-первых, даже в условиях нехватки железа в рационе организм будет всеми силами бороться с анемией: сначала железа не будет хватать в тканях и органах, и лишь в последнюю очередь в крови. А это значит, что анемия нередко сопровождает серьезные заболевания костного мозга, опухоли, тяжелые гематологические недуги
Обратить внимание на анемию важно как можно раньше именно по этой причине
Во-вторых, снижение уровня гемоглобина может повлечь за собой следующие последствия:
-
ослабление защитных сил и повышение восприимчивости к агрессивным факторам среды;
-
снижение физической выносливости и переносимости интеллектуальных нагрузок;
-
высокие риски развития заболеваний сердца;
-
высокие риски развития гнойно-септических процессов.
Особого внимания заслуживают беременные женщины. Анемия в период вынашивания ребенка может повлечь высокую вероятность самопроизвольного прерывания беременности, гипотрофию плода и задержку внутриутробного развития, появление гипоксии, дискоординацию родовой деятельности. Физиологическая кровопотеря в родах или при выполнении кесарева сечения не вызовет осложнений у здоровой женщины, но у будущей мамы с анемией может также стать причиной тяжелых последствий.
Зуд после курса антибиотиков, видео
- Современные представления и микробиоценозе вагинального биотопа и его нарушениях у женщин репродуктивного возраста. Рахматулина М.Р., Шаталова А.Ю. // Вестник дерматологии и венерологии. – 2009. – №3. – С. 38-42.
- СОВРЕМЕННЫЕ ПРЕДСТАВЛЕНИЯ О ЛАКТОБАЦИЛЛАХ ВЛАГАЛИЩА ЖЕНЩИН РЕПРОДУКТИВНОГО ВОЗРАСТА. Будиловская О.В. // Журнал акушерства и женских болезней. – 2016. – №4. – С. 34-43.
- Микроэкология влагалища и профилактика акушерской патологии. Анкирская А.С. // Инфекции и антимикробная терапия. — 1999. — № 3. — С. 80–82.
- Бактериальный вагиноз. Кира Е.Ф. // М.: Медицинское информационное агентство. – 2012. — 472 с.
- Видовая идентификация влагалищных лактобацилл, выделенных у женщин репродуктивного возраста. Исаева А.С., Летаров А.В., Ильина Е.Н., и др. // Акушерство и гинекология. // 2012. — № 3. — С. 60–64.
Популярные вопросы
Беспокоит уже более 2х недель зуд и жжение в области клитора. При пальпации есть уплотнения у самого основания, так же есть выделения обильные прозрачно желтые больше как водянистые,беременность на данный момент 37 недель, гинеколог назначала клотримазол, тержинан, потом назначила свечку залаин и мазь залаин однако зуд и жжение не уменьшается, что можно сделать?!
Проведите обследование- мазок на флору и посев на неспецифическую микрофлору, это поможет скорректировать терапию. До получения результатов исследований порекомендую воспользоваться гелем Гинокомфорт с экстрактом мальвы. Это окажет противовоспалительное, противоотечное действие, уменьшит количество выделений из половых путей. Гель вводится во влагалище и на область слизистых 1 раз в день.
Добрый день, меня третий день беспокоит зуд в области влагалища, половых губ. До появления зуда была овуляция. Данная картина проявляется с частотой через 1-2 цикла. Чем можно приглушить зуд. В период появления зуда также присутствуют малые выделения светло-желтого цвета
Порекомендую в этот период воспользоваться гелем Гинокомфорт с маслом чайного дерева. Это позволит сохранить рН среду в половых путях, не допустит развития воспалительного процесса. Гель применяется 1 раз в день по 1 дозе 5- 7 дней.
После приема антибиотиков появилась молочница, белые выделения в промежностях, можно ли использовать клотримазол крем или раствор, что лучше? Свечи использовать нельзя в моем случае. Спасибо
Здравствуйте! Порекомендую обратиться на приём к акушеру-гинекологу и провести обследование – мазок на флору данных выделений. Это поможет точно выяснить причину. На данном этапе можно воспользоваться гелем Гинокомфорт с маслом чайного дерева. Это средство окажет противовоспалительное действие, снимет зуд и раздражение. Гель применяется 1 раз в день на протяжении недели.
Здравствуйте! После принятия курса антибиотиков начался зуд, сухость и отек внутренних половых губ. Как снять отеки?
Здравствуйте! В данном случае порекомендую воспользоваться гелем Гинокомфорт с маслом чайного дерева. Это поможет восстановить среду и лактофлору в половых путях, окажет противовоспалительное действие. Гель применяется по 1 дозе 1 раз в день на протяжении 7-10 дней.
Почему возникает анемия
Анемия может быть спровоцирована множеством факторов. Часто наблюдается сочетание причин, которые быстро приводят к нарушениям крови. Самыми распространенные факторы развития анемии:
-
особенности диеты. Это наиболее коварная причина. Нехватка продуктов питания, богатых железом, витаминами группы В, может не восприниматься человеком всерьез. Это наблюдается при скудном рационе у женщин, стремящихся сбросить лишние килограммы, необходимости соблюдать определенный стол при заболеваниях ЖКТ и пр.;
-
нарушения функции пищеварительной системы. Даже полноценный рацион не гарантирует отсутствие анемии, если железо не может усваиваться в полном объеме в связи с заболеваниями ЖКТ. Усвоение железа происходит в желудке и верхнем отделе тонкой кишки. Болезни этих органов могут привести к нарушению процесса и развитию ЖДА;
-
заболевания, приводящие к нарушению продукции эритроцитов в костном мозге. К таким болезням относят патологии почек и эндокринной системы, белковое истощение, хронические инфекции, раковые опухоли;
-
гемолиз. Это состояние, при котором эритроциты разрушаются раньше положенного срока. В норме физиологический гемолиз наступает не ранее, чем через 120 суток – столько «живет» эритроцит. При патологических состояниях срок жизни эритроцитов уменьшается, на фоне чего появляется анемия. Это может быть обусловлено длительной лекарственной терапией, инфекционными заболеваниями, ревматизмом, системными недугами (склеродермия и пр.), болезнями почек и др.;
-
хронические кровопотери. Потери крови являются частой причиной анемии. К ним относят обильные менструации у женщин или короткий (21 день и менее) менструальный цикл, частые носовые кровотечения или кровоточивость десен, желудочно-кишечные кровотечения, незаживающие раны у лиц, больных сахарным диабетом, перенесенные операции, роды и пр.
Анемия — это всегда результат развития основного нарушения, поэтому важно получить точную информацию о причинах. Не рекомендуется заниматься самодиагностикой и самолечением
Прием препаратов железа может скорректировать состояние, но не избавит от основного недуга, поэтому будет неэффективным в полной мере и высока вероятность рецидива.
Подход к лечению анемии зависит от того, чем вызвано заболевание. Так, к вторичным причинам развития синдрома относят:
отказ от белковой пищи, голодание в связи с жизненными обстоятельствами или убеждениями. Если человек вынужден или предпочитает отказаться от пищи животного происхождения и не находит им замены по содержанию железа, развивается дефицит и связанная с этим анемия;
беременность. Гормональные изменения, повышенная потребность в витаминах и микроэлементах могут стать причиной дефицита в том числе железа, анемия у беременных женщин развивается достаточно часто
Важно регулярно посещать акушера-гинеколога и вовремя сдавать анализы, чтобы не пропустить возможные нарушения;
донорство крови. Несмотря на то что сдача крови осуществляется с учетом безопасной кровопотери, риски развития анемии возрастают
Необходимо проконсультироваться с врачом, если вы выступаете в качестве донора;
профессиональный спорт или повышенные физические нагрузки. Это связано с тем, что мышцы требуют повышенного количества железа. Особенностью этой причины является то, что анемия протекает в стертой форме, ведь обычно спортсмен ведет активный и здоровый образ жизни
Важно обращать внимание на утомляемость, непереносимость привычных ранее нагрузок, одышку.
Геофагия
Фанаты поедания мела на сегодняшний день могут весело проводить время, просматривая видеоролики с теми, кто грызет на камеру мел, издавая при этом приятный хруст. Такие ролики с каждым днем завоевывают все больше и больше зрителей, а также тех, кто хочет попробовать мел на вкус.
Часто общественность со скептицизмом относится к подобному увлечению. А те, кто в детстве любил украсть мел из класса, получали поток недовольства от учителей. Но у всего есть объяснение, и даже у того, зачем есть мел.
Доктора придерживаются мнения, что подобное желание может свидетельствовать о нехватке каких-либо витаминов в организме. В данном случае лучше обратиться в больницу и сдать необходимые анализы.
Поедание мела приобрело также свое название — геофагия. Ранее подобные предпочтения не относили к каким-то отклонениям, а некоторые народы и по сей день употребляют в пищу блюдо из почвы.
Что такое анемия?
Анемия — это уменьшение в крови количества эритроцитов и гемоглобина. В крови появляются патологические формы эритроцитов, а также изменяется баланс витаминов, снижается количество микроэлементов и ферментов в организме.
В период беременности в организме женщины объем крови увеличивается на 50%, которые требуют большего количества гемоглобина и запаса железа. Это имеет большое значение в развитие плаценты и малыша. Анемия – наиболее часто встречающееся заболевание при беременности.
Встречаются различные виды анемий:
- мегалобластная – заболевание, развивающееся из-за недостатка в организме витамина B12 (или фолиеводефицитная);
- гипо- и апластическая – при анемиях этой группы в основе лежит функциональная недостаточность костного мозга;
- гемолитическая – редко встречающееся заболевание, сопровождающееся усиленным разрушением эритроцитов (красных клеток крови);
- железодефицитная.
Чаще всего у беременных встречается железодефицитная анемия. Именно о ней мы с вами поговорим.
Железодефицитная анемия проявляется снижением уровня гемоглобина. Анемией у беременной следует считать снижение уровня гемоглобина ниже 110 г/л (в общем анализе крови).
Отличия анемии у взрослых и детей
Согласно данным ВОЗ анемией больны около 2 млрд человек в мире. Большую часть составляют дети разного возраста. Едва ли не половина из них дошкольники, чуть больше четверти — маленькие пациенты школьного возраста. И у взрослых заболевание встречается достаточно часто. Этот синдром опасен и для детей, и для взрослых, причем у взрослых период лечения несколько дольше.
Анемия у детей может быть связана со специфической причиной: периодами быстрого роста. Механизмы кроветворения еще несовершенны, а скачок роста требует повышенного количества питательных веществ. С этим может быть связано временное снижение уровня гемоглобина в крови. Однако все же это не вариант нормы, а синдром, заслуживающий пристального внимания врача. Анемия может привести к снижению защитных сил, плохому набору веса, утрате аппетита, слабости, плаксивости. Своевременные методы диагностики и лечения анемии позволят скорректировать состояние и не допустить осложнений.
Самое опасное осложнение железодефицитной анемии (ЖДА) у взрослых — гипоксическая кома. При высоких кровопотерях она может стать причиной летального исхода
Поэтому важно вовремя обратиться к врачу.
Причины железодефицитной анемии (ЖДА)
- недостаточное поступление железа с пищей: голодание, вегетарианство или обедненная железом и белком диета, соблюдаемая длительное время. У детей на грудном вскармливании причиной может быть железодефицитная анемия матери, ранний перевод на искусственное вскармливание, позднее введение прикорма
- нарушение всасывания железа: энтерит (воспаление слизистой тонкой кишки, вызванное инфекцией или глистной инвазией), гастриты и язвенная болезнь желудка и двенадцатиперстной кишки; наследственные заболевания (муковисцидоз и целиакия); аутоиммунное поражение слизистой кишечника и возможно желудка (болезнь Крона); состояние после удаления желудка и/или двенадцатиперстной кишки; рак желудка и кишечника
- хронические кровопотерь. Это самая основная причина. Сюда относятся потери вследствие: язвенной болезни желудка и двенадцатиперстной кишки, неспецифического язвенного колита, болезни Крона, геморроя и анальных трещин, полипоза кишечника, кровотечений из распадающихся опухолей любой локализации и варикознорасширенных вен пищевода; геморрагического васкулита; легочных кровотечений, гемосидероза легких; хронического пиелонефрита, поликистоза и рака почек, мочевого пузыря; потери при гемодиализе; миомs матки, эндометриоза, гиперполименореи, рака шейки матки; носовых кровотечений
- врожденный недостаток железа в организме (недоношенность, рождение от многоплодной беременности, тяжелая железодефицитная анемия у матери, патологические кровотечения во время беременности и родов, фетоплацентарная недостаточность)
- алкоголизм (повреждается слизистая желудка и кишечника, затрудняя всасывание железа)
- применение лекарственных средств: нестероидные противовоспалительные средства (диклофенак, ибупрофен, аспирин) уменьшают вязкость крови и могут способствовать возникновению кровотечений, кроме того эти препараты могут провоцировать возникновение язв желудка и двенадцатиперстной кишки; антациды (альмагель, гастал, ренни) уменьшают продукцию соляной кислоты, которая необходима для эффективного всасывания железа; железосвязывающие препараты (десферал), эти препараты связывают и выводят свободное железо и железо в составе ферритина и трансферрина, и при передозировке могут приводить к железодефицитным состояниям
- донорство (при донациях чаще 4х раз в год развивается железодефицитное состояние)
- нарушение синтеза трансферрина. Трансферрин – это транспортный белок железа, который синтезируется в печени
В норме уровень гемоглобина в крови: у женщин – 120-140 г/л, у мужчин – 130-160 г/л