Лечение поражений кожи при пеленочном дерматите
Несмотря на общедоступность практически любой информации на тему детских болезней, мы хотим предостеречь родителей от попыток самолечения! Здоровье вашего малыша, да еще в таком «нежном» возрасте, – чрезвычайно хрупкая вещь. И доверить его можно только квалифицированному, знающему специалисту. Поэтому, как и любое другое детское заболевание, пеленочный дерматит у детей может диагностировать и лечить только врач! Однако мы охотно поделимся с вами несколькими приемами, которые помогут облегчить состояние малыша до прихода педиатра. Итак, в первую очередь необходимо:
- минимизировать контакт поверхности кожи малыша с мокрой пеленкой или подгузником;
- регулярно мыть ребенка теплой водой с детским мылом;
- организовать воздушные ванны.
Если врач обнаружит еще и вторичную инфекцию, которая усугубляет течение детского дерматита, то необходимо провести комплекс мероприятий по лечению этой инфекции и ее последствий.
Профилактика пеленочного дерматита у детей
Безусловно, профилактика – это идеальный вариант борьбы практически с любой болезнью: лучше не допустить, чем сражаться с последствиями. Итак, что же необходимо делать, чтобы пеленочный дерматит не доставлял беспокойства вашему малышу и не заставлял вас лишний раз волноваться?
Перечислим основные методы профилактики детского дерматита:
- чаще менять пеленки и подгузники у грудничков, особенно при искусственном типе вскармливания;
- каждый раз при смене пеленки или подгузника промывать и протирать насухо кожу ребенка;
- обрабатывать кожу в складках и в местах соприкосновения с пеленкой специальными косметическими средствами, препятствующими появлению раздражения;
- следить за общей гигиеной ребенка и его личных вещей.
Поставить диагноз «детский пеленочный дерматит» и сказать, как его правильно лечить, может только врач-педиатр или детский врач-дерматолог.
Причины возникновения дерматита
ПД возникает под воздействием следующих раздражителей
- повышенная температура
- трение и влажность пеленок и подгузников
- раздражение кожи мочой, потом, пищеварительными ферментами и солями желчных кислот,
- повышение рН кожи при контакте с каловыми массами и т. д.
- патогенная и условно-патогенная микрофлора, грибковая инфекция.
Пеленочный дерматит иногда развивается даже при хорошем уходе за кожей ребенка, например, в случае поноса вследствие антибактериальной терапии.Этому также может способствать переход с жидкой пищи на твердую, прекращение кормления грудью.
Распространенность ПД в грудном возрасте достигает 50%. Есть сведения, что он чаще встречается у девочек и преобладает среди младенцев второго полугодия жизни (6–12 месяцев).
Выраженность ПД варьирует от легкого локального раздражения до обширного и глубокого инфицирования кожных покровов. Хотя ПД не принято относить к числу зудящих дерматозов, зуд при нем может быть достаточно выраженным и приводить к беспокойству, повышенной раздражительности ребенка, а также к негативным эмоциям и нарушениям сна.
Основным осложнением ПД является инфицирование кожных покровов.
Патогенез
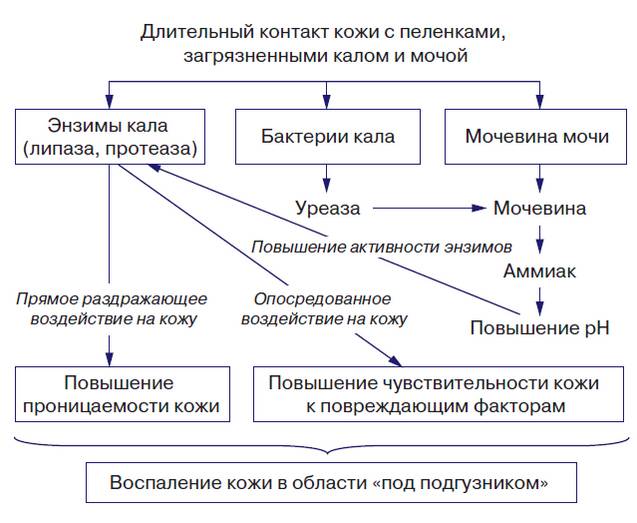
Патогенез заболевания представляет собой циклический процесс, в начале которого лежат факторы, оказывающие повреждающее воздействие на кожный покров физических (трение/повышенная влажность), химических (продукты расщепления мочевины/ферменты кала и бактерий), и биологических (микробных) факторов. Как правило, патологический процесс запускается повышением влажности кожи, что обусловлено длительным/частым контактом кожи с мокрыми подгузниками/пеленками. Это сопровождается повышением коэффициента трения, способствующего ее механическому повреждению.
На этом фоне возрастает проницаемость кожи и резко повышается чувствительность к химическим, микробным повреждающим факторам, среди которых особую роль играют липаза/протеаза (энзимы кала). Их неблагоприятное воздействие на кожные покровы вызвано разрыхлением всех слоев эпидермиса, соединительнотканного матрикса и, как следствие, увеличением проницаемости дермы. Неблагоприятное влияние каловых энзимов значительно возрастает при их сочетанном действии с мочой, из которой под действием уреазы синтезируемой микробами кала из мочевины образуется аммиак. В свою очередь увеличение концентрации аммиака способствует повышению рН кожи и активизации протеазы/липазы и усилению токсического воздействия на кожу, приводящего к ускорению разрушения эпидермального барьера
Недостаточный/дефект ухода за кожей ребенка и отсутствие циркуляции воздуха под подгузником, создающего герметичную среду, способствует мацерации кожи и быстрому проникновению раздражающих веществ и микроорганизмов в эпидермис и через него. Ниже схематически показаны факторы, способствующие развитию пеленочного дерматита.
Предрасположенность
У детей со склонностью к аллергическим реакциям, неустойчивостью водно-солевого равновесия, высоким содержанием аммиака в моче может наблюдаться предрасположенность к пеленочному дерматиту. В таком случае он может возникать повторно после устранения воспаления даже без видимых причин. Фактором риска являются также другие кожные заболевания, например, себорейный дерматит, поражение слизистых оболочек дрожжеподобными грибами рода Candida (молочница). Склонность кожи к воспалению у младенцев и маленьких детей увеличивается при нехватке витамина Д в организме. Авитаминоз вызывает повышенную потливость и облегчает проникновение инфекции в эпидермис. Ребенку с предрасположенностью к пеленочному дерматиту нужна консультация дерматолога.
Симптомы
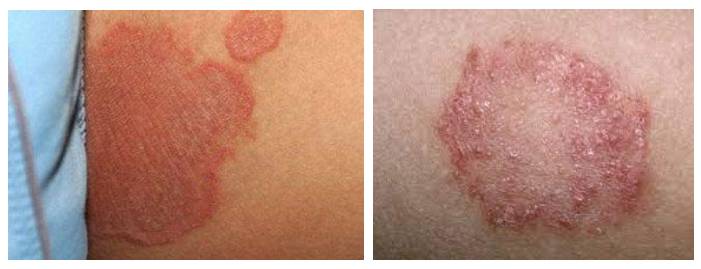
Проявления пеленочного дерматита характеризуется разной степенью выраженности симптоматики. На начальном этапе клинические симптомы представлены преимущественно островоспалительной отечной сливной эритемой, с четко определяемым краем с локализацией в зоне контакта кожи и подгузника — в паховых/межъягодичных складках, нижней части живота, гениталиях, области ягодиц (раздражение от памперсов). Затем воспалительный процесс распространяется на кожу бедер и вышележащих отделов живота/спины, принимая более выраженный экссудативный характер. На поражённой коже появляются преимущественно везикулезные элементы сыпи, реже — пустулезная сыпь. При хронизации процесса появляются легкая инфильтрация кожи, шелушение различной выраженности и эритема с цианотичным оттенком.
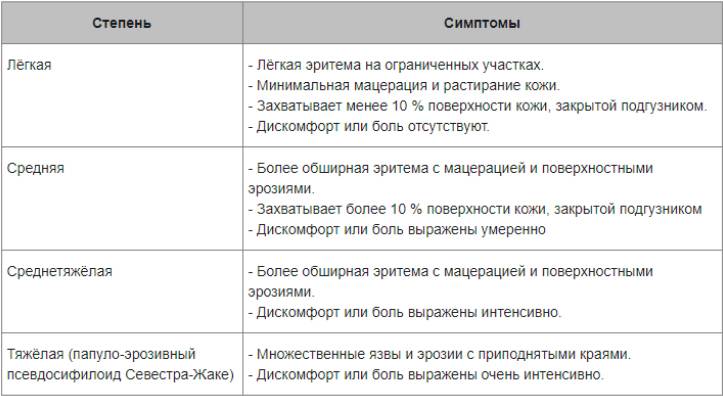
В зависимости от выраженности проявлений заболевания выделяют легкую, среднетяжелую и тяжелую степень течения. При легкой степени легкой степени воспалительный процесс с преимущественной локализацией вокруг естественных отверстий в области промежности, области верхней трети бедер и ягодиц. Характерны легкая гиперемия в зоне контакта кожи с памперсом и наличие единичных мелких элементов макуло-папулезной сыпи.
Для средней степени ПД характерна выраженная инфильтрация в местах максимального повреждения кожного покрова, гиперемия, распространенная папулезная сыпь.
Переход в тяжелую форму с распространением воспаления на более обширную площадь кожи и развитием деструктивных изменений в выраженной мацерации кожи виде и эрозий характерен для детей, имеющих неблагоприятный преморбидный фон. Характеризуется присоединением бактериальной и грибковой инфекции. Ниже приведено фото пеленочного дерматита, осложненного грибковой инфекцией.
Сыпь локализуется в паховых/ягодичных кожных складках и проявляется хорошо разграниченными ярко-красными, пятнами, шелушащихся по краям. При хроническом течении может манифестировать гранулематозными папулами/узелками. Ниже в таблице приведена сгруппированная симптоматика пеленочного дерматита в зависимости от степени поражения кожного покрова.
При тяжелом течении пеленочного дерматита часто страдает общее состояние ребенка из-за зуда/жжения в пораженной области (плохо спит, часто плачет, беспокоен, возможно снижение аппетита).
Лечение пеленочного дерматита
Лучшее лечение опрелостей – это максимальная чистота кожи младенца, отсутствие влаги и раздражающих веществ. Однако, если опрелости у Вашего ребенка не поддаются этому простому лечению, Ваш врач может назначить:
- Легкий стероидный крем
- Противогрибковый крем, если есть подозрение на вторичную грибковую инфекцию
- Местные или пероральные антибиотики, если у Вашего ребенка имеется вторичная бактериальная инфекция
Фото 4: опрелости с вторичной БГСА-инфекцией
Фото 5: эррозивный пеленочный дерматит вызванный диареей
Фото 6: эррозивный пеленочный дерматит
Не следует использовать стероидные, противогрибковые и антибактериальные кремы, не посоветовавшись с врачом, даже если ранее врач уже назначал их ребенку. Частое и безосновательное применение этих препаратов способно вызывать осложнения и ухудшать состояние ребенка.
Выздоровление от пеленочного дерматита обычно занимает несколько дней. Если сыпь сохраняется, не смотря на назначенное врачом лечение, Вам следует вернуться к врачу, и/или попросить консультацию дерматолога.
Домашние средства для лечения опрелостей
Повторимся, что самый эффективный способ вылечить пеленочный дерматит – это держать опревшую промежность в максимальной чистоте и на открытом воздухе. Для этого следует или держать малыша голеньким, или очень часто менять пеленки
Помимо этого, вы можете применять некоторые местные кремы еще до визита к своему врачу: например, цинковый крем (Деситин или др)
Оксид цинка является активным ингредиентом многих кремов от опрелостей. Крем с оксидом цинка наносится толстым слоем на раздраженную кожу, что приводит к успокоению, заживлению и защите кожи малыша. Оксид цинка также может быть использован для предотвращения опрелостей, на здоровую кожу (как обычный крем под подгузник).
Пока опрелости у ребенка не пройдут, избегайте: подмываний с мылом, использования одноразовых салфеток и любых раздражающих местных средств. Содержащиеся в этих средствах спирт и парфюмерия могут вызывать раздражение кожи Вашего ребенка, ухудшать и затягивать течение пеленочного дерматита.
В недавнем прошлом для профилактики и лечения опрелостей нередко использовались присыпки на основе талька. Считалось, что поглощение избыточной влаги оказывает благоприятный эффект на кожу промежности. Тем не менее, в настоящее время эти рекомендации признаны нецелесообразными: тальк действует как абразив, приводя к травматичному трению при движениях ребенка, а вдыхание талька может раздражать легкие ребенка.
Профилактика
Для профилактики пеленочного дерматита, дерматологи советуют чаще менять подгузники, так как температура тела, слишком долгий контакт попы с мочей и нахождение во влажной среде, создают благоприятную почву для размножения бактерий. Оптимальное время смены подгузника каждые 3-4 часа. Лучше не экономить на памперсах и выбирать более качественные и мягкие модели.
Для снижения риска развития пеленочного дерматита у ребенка, необходимо с самого начала правильно организовать гигиену новорожденного.
После купания (подмывания) вытирайте кожу насухо. Берегите ребенка от перегрева, для этого его нужно одевать в соответствии с погодой и иногда устраивать воздушные ванны, оставляя ребенка на 10-15 минут без одежды. Ответственно подходите к выбору средств для ухода за кожей (кремы, присыпки, влажные салфетки), так как они могут спровоцировать дерматит.
Последствия и осложнения
После появления первых признаков пленочного дерматита при отсутствии своевременного лечения, адекватного ухода за кожей ребенка и не устранения провоцирующих факторов отмечается быстрое прогрессирование заболевания и ухудшение состояния кожи. Почти у 15% детей тяжелая форма развивается в течение 1–2 дней, при этом у них имеется склонность к рецидивам в случаях развития диареи/при наличии малейших погрешностях в уходе. Тяжелые и осложненные его формы чаще встречаются у детей с признаками лимфатизма и транзиторной недостаточностью клеточного иммунитета.
К достаточно серьезным осложнениям пеленочного дерматита можно отнести развитие гнойно–воспалительного процесса в виде импетиго, абсцессов, инфильтратов, зачастую сопровождающихся симптомами интоксикации, повышением температуры, нарушением аппетита, характера стула, сна, гипотрофией. При этом, наиболее частым возбудителем является грибковая флора и золотистый стафилококк. При доминирующем кандидозном воспалении отмечается выраженная быстро прогрессирующая клиника, образуя обширные зоны поражения в форме папул и везикул в области гениталий, паховых складок, бедер, ягодиц, живота.
Причины
Пеленочный дерматит относится к полиэтиологическим заболеваниям. В развитии заболевания существенную роль играют комплекс непосредственно раздражающих, провоцирующих факторов, действующих на специфических фоновых состояниях организма. Среди основных этиологических факторов принято выделять:
- механические факторы (повышенная влажность/трение);
- химические факторы (ферменты бактерий/кала, продукты расщепления мочевины);
- инфекционные факторы бактериальной (стрептококковой, стафилококковой), грибковой и вирусной природы.
К факторам, провоцирующим заболевание относятся:
- Дефекты гигиенического ухода за кожей ребенка (неправильная обработка, отказ от купания, редкая смена подгузников и др.).
- Сопутствующие заболевания (повышенная чувствительностью к аллергенам, атопический/себорейный дерматит; иммунодефициты, диарейный синдром и др.).
К предрасполагающим (фоновым) факторам относят характерные для детей раннего возраста конституциональные/анатомо-физиологические особенности органов и систем, в том числе и кожи (тонкий слой эпидермиса, недостаточная связь эпидермиса и дермы, повышенная влажность и высокая васкуляризация кожи, недоразвитость потовых желез), что и определяет легкую ранимость кожных покровов и способствуют развитию в ней воспалительного процесса.
Причинами осложненного течения пеленочного дерматита (кандидоза) является создание «парникового эффекта», поскольку подгузники слабо пропускают воздух, что способствует повышению уровня CO2 (углекислого газа) и созданию благоприятных условий для размножения грибков (кандида/ дерматофиты). При появлении неблагоприятных факторов (иммунодефицитные состояния, приём антибиотиков) грибки начинают активно размножаться и синтезировать протеазы и гемолизины, вызывая проявления кандидоза. В большинстве случаев грибки являются эндогенной инфекцией и реже — заражение происходит контактно-бытовым путем от больного/здорового носителя.
К группе риска относятся дети:
- Со склонностью к пищевой аллергии и другим и аллергическими заболеваниями.
- С эндокринной патологией.
- Мамы, которых предрасположены к аллергическим реакциям.
- С превышением масса тела нормы.
- С нарушением метаболизма.
Последствия пеленочного дерматита
Пеленочный дерматит причиняет ребенку неудобства, негативно влияет на его психическое состояние. Зуд, чувство жжения вызывают функциональные расстройства и нарушение нервно-сосудистой регуляции.
| Детские болезни и методы их лечения | |
|---|---|
| Аллергология | Аллергический ринит • Крапивница • Непереносимость молочного белка • Отек Квинке • Поллиноз • Экссудативный диатез |
| Гастроэнтерология | Болезнь Крона • Диарея • Запор • Копрограмма • Римские Критерии III • Энкопрез • Язвенный колит |
| Дерматология | Атопический дерматит • Витилиго • Дерматит • Дисгидроз • Крапивница • Нейродермит • Пеленочный дерматит • Псориаз • Розовый лишай • Себорейный детский дерматит • Экзема • Эритема |
| Детские инфекции | Аутогенные инфекции • Ветряная оспа • Дифтерия • Иммунизация • Коклюш • Контагиозный моллюск • Корь • Краснуха • Паротит • Полиомиелит • Скарлатина |
| Детская хирургия | Вывих бедра • Грыжа • Столбняк |
| Неврология | Аутизм • Внутричерепная гипертензия • ДЦП • Энурез • ЭЭГ |
| Ортопедия | Косолапость • Кривошея |
| Оториноларингология | Аденоидит • Болезнь Меньера • Вазомоторный ринит • Гайморит • Лабиринтит • Ларингит • Ларингоскопия • Отит • Отоскопия • Мастоидит • Ринит • Риносинусит • Риноскопия • Снижение слуха у детей • Тонзиллит • Тонзиллор • Фарингит • Фарингоскопия |
| Офтальмология | Амблиопия • Конъюнктивит • Кератит • Косоглазие • Склерит • Увеит • Эписклерит |
| Педиатрия | Бактериологическое исследование кала • Бронхиальная астма • Глистная инвазия • Лактозная недостаточность • Недостаток витамина Д • Потница • Рахит • Синдром двигательных нарушений |
| Физиотерапия | Биоптрон • Дарсонвализация • Детский массаж • Камертон • Лазер Милта • Магнитная терапия • Парафинотерапия • УФО • Электрофорез |
Причины и симптомы заболевания
Пик заболеваемости пеленочным дерматитом приходится на детей в таком возрасте, когда они еще не могут контролировать мочеотделение. При этом влажная среда в подгузнике или мокрая пеленка являются основными причинами поражения верхних слоев нежной детской кожи.
Дополнительным фактором возникновения детского пеленочного дерматита врачи называют длительное воздействие агрессивной среды (к которой относятся моча и каловые массы) на поверхностный слой эпидермиса.
Эти симптомы помогут Вам опознать пеленочный дерматит у малыша:
- стойкое покраснение, сыпь и раздражение кожи паховой и анальной областей, внутренней поверхности бедра, ягодиц и межягодичной складки у новорожденных;
- болезненность пораженных дерматитом участков кожи;
- беспокойство ребенка (если малыш тянет ручки к определенным частям своего тела и плачет без видимых причин, это должно насторожить родителей);
- в случаях присоединения вторичной инфекции добавляются специфические симптомы поражения, характерные для конкретной инфекции.
По статистике, дети, находившиеся на грудном вскармливании, реже болеют пеленочным дерматитом, чем дети, получавшие искусственное вскармливание.
Незначительное покраснение участков кожи может встречаться у новорожденных также в тех местах, которые испытывают трение о пеленки.
Анализы и диагностика
Диагноз ставится на основании сбора анамнеза/жалоб и данных физикального обследования ребенка
Чрезвычайно важно выяснить, с чем связано появление сыпи, есть ли боль, беспокойство/зуд кожи, особенно во время мочеиспускания/дефекации, наличие диареи, как часто меняются подгузники, как осуществляется уход за кожей ребенка (используются ли и какие моющие средства, кремы, присыпки), на каком питании находится ребенок (грудное или искусственное вскармливание, принимал ли ребёнок антибиотики, нет ли сопутствующих заболеваний (гастроэнтерит, атопический дерматит, синдром). Затем ребенок осматривается на наличие раздражений/повреждений кожных покровов в области подгузника, определяется характер сыпи, область поражения
При подозрении на кандидозный пеленочный дерматит производится соскоб с кожи аногенитальной зоны с лабораторными исследованием на грибок. Дифференциальный диагноз проводят с кандидозом, контагиозным импетиго, псориазом, себорейным дерматитом.
Профилактика пеленочного дерматита
Пеленочный дерматит бывает почти у всех детей, и не во всех случаях он вызван плохой гигиеной промежности. Однако некоторые простые советы помогут вам снизить риск развития ПД и его тяжесть у вашего ребенка:
- Часто меняйте подгузники. В кратчайшие сроки снимайте испачканные фекалиями подгузник, пеленку или трусики. Инструктируйте няню или воспитателя делать то же самое.
- Подмывайте промежность Вашего ребенка прохладной проточной водой каждый раз при смене подгузника. Для этого можно использовать ванну, раковину или просто бутылку с водой. Влажная тряпочка или ватные шарики также подходят для этих целей. Не используйте влажные салфетки, которые содержат спирт или ароматизаторы.
- После подмывания промокните промежность ребенка полотенцем, чтобы осушить его. Промокните, но не трите – трение может быть дополнительным раздражающим фактором.
- Не используйте подгузники, которые малы ребенку или туго на нем сидят. Это увеличивает влажность среды под подгузником, а также приводит к непосредственному трению в местах резинок подгузника (на поясе или бедрах).
- Когда это возможно, держите ребенка без подгузника. Чтобы при этом ребенок не испачкал поверхности, которые трудно очистить (например, диван) – используйте одноразовые пеленки, или клеенку и многоразовые пеленки.
- Тщательно стирайте тканевые подгузники. Предварительно замачивайте сильно загрязненные тканевые подгузники и используйте горячую воду для их стирки. Используйте смягчающие моющие средства и не подвергайте ткани автоматической сушке, которая придает особую грубость ткани.
- Рассмотрите необходимость регулярного использования защитной мази. Если пеленочный дерматит возникает у Вашего ребенка часто, используйте в перианальной области барьерные мази или кремы на основе вазелина и оксида цинка. Эти препараты защищают кожу от раздражения и снижают частоту опрелостей.
- После смены подгузников тщательно мойте свои руки. Мытье рук предотвращает распространение бактерий или грибков на другие части тела Вашего ребенка, на вас или других членов семьи.
Какие подгузники выбрать?
Многие родители считают, что одноразовые подгузники чаще вызывают опрелости, чем тканевые подгузники. Однако по данным исследований нет никаких доказательств подобному мнению. Вы можете использовать оба вида или отдавать предпочтение одному из них. Но какие бы подгузники Вы не использовали, старайтесь менять их как можно раньше после каждой дефекации Вашего ребенка.
Профилактика
Профилактика заболевания сводится к ряду правил по уходу за новорожденным, которые родителям необходимо соблюдать:
- Адекватный тепловой режим, не допуская пересыхания/увлажнения кожи ребенка от перегрева.
- Тщательный подбор подгузников (дышащие одноразовые, соответствие размерам и полу ребенка).
- Не носить подгузники постоянно (малыш в подгузниках не должен находиться больше 3 часов).
- Принимать воздушные ванны между сменой подгузников (от 5-10 минут и до 30 минут в возрасте около года).
- Регулярное купание/подмывание ребенка, проглаживание пеленок/одежды.
- При выборе влажных салфеток избегать изделий, содержащих ароматизаторы, способных вызвать контактный аллергический дерматит.
- Подмывание/протирание кожи специальными при каждой смене памперсов влажными салфетками с тщательным ее высушиванием.
- Нанесение на кожу е защитных кремов при каждой смене подгузников.
- Стирать детские пеленки только специальными средствами, адаптированными для детей.
- Тщательное мытье рук/обработка антисептиком перед любым контактом с кожей новорожденного.
- При склонности детей к пищевой аллергии ребенок должен находиться на диете. При кормлении грудью исключение из рациона питания матери продуктов- аллергенов.
В настоящее время для профилактики ПД разработан так называемый «А-Е стандарт», в котором указаны основные принципы ухода за кожными покровами ребенка (табл. ниже).

Подгузники: одноразовые и традиционные.
Для ухода за детьми первых лет жизни пригодны любые подгузники, но современные трехслойные одноразовые подгузники имеют ряд преимуществ (растягивающиеся боковинки и т. д.). Если ранее при использовании одноразовых подгузников нередко рекомендовалось обеспечивать несколько отверстий в наружном пластиковом слое изделий (для дополнительного поступления воздуха), то в настоящее время такой необходимости нет («дышащие» подгузники).
Различия в строении половых органов девочек и мальчиков обусловливают ряд особенностей применения подгузников в уходе за детьми первых лет жизни. В частности, при мочеиспускании у девочек основная часть этой физиологической жидкости попадает в центральную часть (а в положении лежа — также в заднюю), а у мальчиков — в переднюю часть изделия. Поэтому при использовании традиционных матерчатых подгузников для младенцев мужского пола принято формировать дополнительную складку в передней части подгузника, что требует определенного навыка со стороны лиц, обеспечивающих уход.
Использование одноразовых подгузников позволяет осуществлять дифференцированный подход по признаку пола (создание более толстого впитывающего слоя в различных местах для девочек и мальчиков). В России представлены одноразовые трусы-подгузники, разработанные с учетом анатомо-физиологических особенностей мочеполовых органов и возраста детей (> 8 мес) различного пола; в них предусмотрен дополнительный впитывающий слой, расположенный спереди (для мальчиков) или в середине изделия (для девочек). Подчеркнем, что во втором случае риск ПД у детей особенно возрастает.
Новейшей разработкой для защиты кожи детей являются самые сухие и мягкие одноразовые подгузники Pampers Premium Care, при создании которых применена усовершенствованная технология удаления влаги и каловых масс. Верхний уникальный гидрофобный слой изделия снабжен крупными порами, располагающимися по принципу пчелиных сот; второй слой (волокна специально обработанной целлюлозы и супервпитывающий слой) эффективно удаляет и связывает физиологические жидкости; подгузники содержат слой лосьона на основе Aloe barbadensis и обладают уникальной скоростью абсорбции влаги.
Преимущества одноразовых подгузников перед традиционными очевидны, что неоднократно было доказано результатами соответствующих исследований, проведенных за рубежом и в России.
Как не спровоцировать атопический дерматит у грудничка
Чтобы не спровоцировать появление атопического дерматита у малыша, важно создать ему максимально безопасные условия развития. Для начала, задайте себе несколько важных вопросов:
- Не было ли атопического дерматита у вас или у ваших родственников?
- Насколько малыш может быть предрасположен к аллергии в связи с его наследственностью?
- Насколько высокая чувствительность кожных покровов у малыша — нет ли у него реакции на подгузники?
- Много ли ваш малыш «беспричинно» плачет — не возникает ли подозрений, что его что-то беспокоит?
- Насколько хороша экология там, где вы живете — не могут ли влиять внешние негативные факторы на его кожу?
- Насколько строго кормящая мама соблюдаете диету? Употребляет ли в пищу продукты, содержащие красители, усилители вкуса, ГМО и т.п.
!
Для того, чтобы не спровоцировать обострений, обязательно нужно строго следить за кожей ребенка и соблюдать общие рекомендации по уходу.
Диагностика
При помощи аллергопроб выявить, на что у грудничка аллергия, невозможно. Такой тест показывает аллерген только у детей с 3 лет.
Диагностика грудничков заключается в осмотре ребенка и составлении анамнеза. Для полной картины необходимо сдать кровь и кал на выявление дисбактериоза кишечника.
Трудности в диагностике
Аллергический дерматит без лечения постепенно развивается и набирает силу. В раннем возрасте он может проявлять себе слабо. Симптомы могут исчезать, после кратковременной терапии и появляться снова, но болезнь в таком случае медленно прогрессирует.
Если новорожденный страдал кожными высыпаниями, то к двум годам уже появляется аллергический насморк. Поставить точный диагноз и назначить адекватное лечение затруднительно, поскольку болезнь по симптоматике схожа с простудой.
К 6-7 годам у такого ребенка уже не аллергический ринит, а бронхиальная астма. Все проявления болезни могут стихнуть лишь к 30 годам.
У 34% грудничков с аллергическим дерматитом развивается бронхиальная астма.