Разновидности обезболивающих средств
Средства от болей делятся на несколько видов:
Наркотические средства. Они угнетают нервные центры, реагирующие на боль. Как правило, такие лекарства вызывают расслабление, эйфорию, сонливость. Такие средства выдаются только по врачебному рецепту .
Ненаркотические средства. Они не оказывают влияния на нервную систему, не вызывают сонливости, эйфории. Поэтому такие лекарства продаются без рецепта. Они обычно имеют также противовоспалительное и жаропонижающее свойства.
Ненаркотические обезболивающие средства делят на группы:
НПВС (нестероидные средства) имеют противовоспалительное действие, понижают температуру, снимают боль;
Спазмолитики от спазмов;
смешанные препараты устраняют спазмы и боли.
Наркотические препараты не имеются в свободной продаже, поэтому не применяются для самолечения. Самые распространенные препараты – НПВС. Они быстро снимают боль и воспаление, однако имеют множество противопоказаний и побочных действий. Особенно они опасны при язвенных поражениях желудочно-кишечного тракта или при подозрениях на них. Потому что могут вызвать желудочное кровотечение и обострить язвы слизистой желудка и кишечника. Это иногда может привести к летальному исходу.
Какие противоаллергенные препараты для детей до года самые лучшие, безопасные и эффективные?
Выбор противоаллергических препаратов для детей до года, к сожалению или к счастью, небольшой. После первого месяца жизни можно давать диметинден в каплях. Если антигистаминное используется в лечении дерматоза, то это свойство лишнее, если бронхита — то вредное, а если, например, ринита, то в ряде случаев может быть полезным, но это решать врачу. Препарат относится к I поколению и может оказывать седативное действие. Кроме того, при длительности приема более 1–2 недель может наблюдаться снижение эффекта.
С шести месяцев можно начинать использовать препарат II поколения — цетиризин в каплях. У него меньше вероятность развития побочных эффектов, в частности, влияния на ЦНС, поэтому в целом для детей он предпочтительнее.
Кроме того, со второго месяца возможно парентеральное — внутримышечное или внутривенное — введение хлоропирамина — строго по назначению врача и в условиях стационара.
Группа средств для обработки пупка
Гигиенические средства для новорожденного, которые необходимо приобрести:
- гипоаллергенное универсальное средство, желательно с дозатором, подходящее с рождения (жидкое мыло, гель или пенка);
- крем под подгузник с цинком, препятствующий возникновению опрелостей;
- присыпку под подгузник (некоторым малышам крем может не подойти и тогда понадобится присыпка);
- детское масло для массажа, а также удаления себорейного дерматита (шелушащиеся корки на волосистой части головы);
- специальные ватные палочки для очищения ушек и обработки пупка;
- вату из которой формируются турундочки, чтобы очищать носик от скопившихся выделений;
- ватные диски, чтобы проводить ежедневный утренний туалет;
- гипоаллергенные влажные салфетки для новорожденного (к примеру, WaterWipes);
- вазелиновое масло (понадобится для смазки ватных турундочек и кончика газоотводной трубки);
- лекарственные травы (череда, ромашка, валериана) для приготовления отваров, добавляющихся в ванночку при купании ребенка (использовать отвары можно после полного заживления пупочной ранки).
При правильном уходе за пупочной ранкой, она заживает обычно на протяжении 10-14 дней. Главная задача родителей – правильно ее обрабатывать, дабы избежать инфекционного заражения. От качества проводимой процедуры зависит не только здоровье ребенка, но также и спокойствие его родителей. В обработке пупочной ранки нет абсолютно ничего сложного.
Детская аптечка для новорожденного состав должен содержать следующие средства для обработки пупка:
- 1% спиртовый раствор зеленки. С ее помощью обрабатывают только сухую пупочную ранку, ссадины ил царапинки
- Марганцовокислый калий отлично подсушивает и обеззараживает выделенную область. Некоторые педиатры советуют добавлять слабый раствор в ванночку для купания с целью обеззаразить водопроводную воду
- Антибактериальный порошок «Банеоцин» также применяется для обработки пупочной ранки и при лечении опрелостей
- 0,2% водный раствор фурацилина
а) перекись водорода 3%; б) 1% раствор зеленки Какой антисептик выбрать – решать только родителям. Обычно пупочная ранка обрабатывается зеленкой, это очень удобно и эффективно, поскольку она подсушивает и обеззараживает. Но существуют также отрицательный момент ее применения – под насыщенным окрасом есть вероятность не заметить воспаления пупочной ранки.
Для гигиенического ухода за ребенком, проведения лечебных манипуляций или для оказания неотложной первой помощи, крайне важно, чтобы под рукой были не только лекарственные препараты, но также специальные аксессуары и медицинские инструменты. Такие как:
Такие как:
- Два термометра — один для измерения температуры тела малыша, второй предназначен для воды при купании
- Несколько стерильных бинтов (широкий и узкий)
- Бактерицидный пластырь
- Для обрезания ноготков следует приобрести специальные ножницы с безопасными закругленными кончиками
- Ватные палочки для чистки ушек и носа
а) термометр для измерения температуры тела; б) аспиратор
- Шприц-дозатор или мерная ложка, с помощью которых можно определять правильную дозировку лекарств
- Несколько пипеток
- Газоотводная трубка
- Спринцовка силиконовая
- Детская грелка
- Аспиратор назальный совершенно необходим при насморке и помогает отсасывать слизь
- Мягкая губка для ванночки
- Детское простерилизованное вазелиновое или растительное масло для массажа
- Также предусмотрите наличие эластичного жгута
Что входит в аптечку для новорожденного из аксессуаров и инструментов мы выяснили, переходим к следующему немаловажному пункту статьи. В первые дни после выписки из роддома необходимо ухаживать за пупочной ранкой грудничка
Для этой цели следует запастись следующими средствами:
В первые дни после выписки из роддома необходимо ухаживать за пупочной ранкой грудничка. Для этой цели следует запастись следующими средствами:
- Перекись водорода (3%). Рекомендуется выбирать бутылочки со встроенным дозатором, им удобнее пользоваться.
- Ватные диски и палочки.
- Раствор зелени бриллиантовый (зелёнка). Это средство заменяют настойкой календулы или эвкалипта, которые не окрашивают кожу.
Пипетка с круглым кончиком тоже входит в аптечку. Этот инструмент нужен, если вы приобрели перекись без дозатора. Пупочная ранка заживает от 10 до 15 дней при условии правильного и регулярного ухода. Если через 2 недели из раны выделяется жидкость, то необходимо обратиться к педиатру.
Симптомы кишечных колик у ребенка
Родители часто задают вопрос: «Как понять, что у новорожденного колики?». Согласно разработанным Римским критериям диагностики функциональных заболеваний у детей раннего возраста, кишечные колики начинаются и прекращаются у детей в возрасте до пяти месяцев. К основным симптомам и признакам колик у новорожденного относятся:
- Регулярные и продолжительные приступы плача, беспокойства и раздражительности малыша, которые появляются без видимой причины. Как правило, длительность таких эпизодов составляет три и более часа в день и они появляются не менее трех дней в неделю в течение хотя бы одной недели. Для удобства это можно назвать «правилом трех».
- Отсутствие признаков, свидетельствующих о нарушении развития малыша. Также у таких детей не должно быть повышения температуры и признаков других болезней.
Родителям нужно внимательно следить за поведением малыша и не пропустить тревожные знаки.
Стоит подчеркнуть, что существуют так называемые « симптомы тревоги », которые позволяют подтвердить или исключить органическую патологию у малыша.
К «симптомам тревоги» относятся:
- Рвота с кровью.
- Аспирация. Аспирацией называют попадание в дыхательные пути жидкости, пищи. Чаще всего отмечается при органической патологии.
- Апноэ или, иными словами, остановка дыхания.
- Трудности при проглатывании пищи и вскармливании.
- Необычные позы во время кормления.
Указанные симптомы исключают наличие функциональной патологии. В таких случаях рекомендуется углубленное обследование для правильной постановки диагноза.
Локализация боли в животе: при каком заболевании где болит
Подложечная (эпигастральная) область
Эпигастрий (подложечная область) располагается по центру корпуса между реберными дугами, ниже грудины. Боли в этой области связаны, в основном, с заболеваниями желудка (гастрит, дуоденит, язва желудка). Подобные боли возникают после приема кислой или острой пищи. При язве желудка возможны болезненные ощущения при длительных перерывах в еде (например, в ночное время). Боль, как правило, тупая, ноющая, реже острая. Болезненные ощущения в подложечной области могут быть вызваны и случайными проблемами с пищеварением (несварение желудка, изжога). В этой же области возможны иррадиирующие боли при заболеваниях сердца.
Правое подреберье (болит живот со стороны правого бока выше пупка)
Локализация боли в правом подреберье типичны для заболеваний печени и желчного пузыря (холецистит, желчнокаменная болезнь).
Левое подреберье (болит живот со стороны левого бока выше пупка)
Желудок находится не прямо по центру корпуса, а сдвинут влево, поэтому боли в левом подреберье также могут иметь желудочное происхождение (гастрит, язва желудка). С левой стороны находится также поджелудочная железа, поэтому боль в этой области может возникать при панкреатите. Причиной боли также могут быть заболевания селезенки. Сердечная боль также может иррадиировать в эту область.
Околопупочная область
В этой области дает о себе знать кишечник (тонкая кишка). Болевые ощущения могут быть вызваны такими причинами, как недостаток ферментов (проблемы с перевариванием пищи), кишечная инфекция, серьезные воспалительные заболевания (болезнь Крона, язвенный колит). Также здесь может болеть и при панкреатите.
Левая и правая боковые области живота
Боль, смещенная в какую-либо сторону средней части живота, может быть вызвана проблемами мочевой системы. Причиной могут быть мочекаменная болезнь или воспаление мочевыводящих путей. Однако при заболевании почек боль все же чаще локализуется в области поясницы. Боль сбоку живота может быть вызвана запорами и газами в толстой кишке (метеоризмом). Левый бок более часто становится областью, где сказываются заболевания кишечника. Боль здесь может быть также проявлением колита или дивертикулеза.
Правая подвздошная область (болит живот ниже пупка и справа)
В этой области у большинства людей располагается аппендикс – червеобразный отросток слепой кишки. Воспаление аппендикса – аппендицит – опасное заболевание. Развитие аппендицита, как правило, характеризуется внезапной и острой болью, однако в некоторых случаях боль может нарастать постепенно. Иногда вначале боль ощущается в околопупочной области и только потом смещается в правую подвздошную область. Есть люди, у которых аппендикс располагается выше, соответственно, и боль при аппендиците у них будет иметь иную локализацию.
Болит внизу живота
Боль внизу живота типична при болезнях мочевой системы, у женщин – при гинекологических заболеваниях. Её могут вызывать камни в почках, воспаление почек (пиелонефрит), опущение мочеточника, гинекологические проблемы: острые и хронические воспаления придатков матки, образовавшиеся после них спайки, возникшие опухоли и кисты, эндометриоз, внематочная беременность. В зависимости от локализации проблемы боль может концентрироваться в левой или правой подвздошной области или по центру (надлобковая область). Еще одна возможная причина – варикозное расширение вен малого таза (более типично для женщин). В этом случае неприятные ощущения внизу живота возникают время от времени, усиливаясь после физических нагрузок, незадолго до менструации или после полового акта.
Также причиной боли внизу живота, особенно в левой подвздошной области могут стать заболевания кишечника: воспаление сигмовидной кишки (сигмоидит), синдром раздраженного кишечника, запоры, глисты, колиты, дисбактериоз кишечника и некоторые другие заболевания.
Какие есть препараты от коликов?
Прежде чем начать лечение коликов, нужно знать причину их возникновения. Известно, что ребенок рождается с незрелой системой пищеварения и физиологическими особенностями процессов переваривания пищи. Кишечник новорожденного ребенка имеет более компактную структуру и достаточно большую длину. Поэтому он имеет значительное количество изгибов, что позволяет еде дольше задерживаться в кишечнике и является одним из факторов повышенного образования газов. Слизистый слой тонкой кишки у младенцев имеет значительное количество желез, но вот мышечный развит недостаточно. В мышечной оболочке есть два слоя продольных мышц, и практически не развит поперечный слой. Поэтому при перистальтике кишечника образовывается много газов, которые трудно вывести. Из-за слабости мышечного слоя повышенное количество газов приводит к вздутию всего животика малыша и это вызывает неприятные ощущения. Такое повышенное газообразование и является коликами. Также усиливает газообразование и вздутие животика неправильное питание мамы во время кормления грудью. Это один из важнейших принципов нормального самочувствия ребенка. Ведь продукты, которые ест мама, ребенок, спустя четыре часа получает с молоком. Из-за неподготовленности желудочно-кишечного тракта ребенка он не может воспринимать все продукты, поэтому хоть что-то лишнее уже вызывает у ребенка дискомфорт. Вот почему лучшее средство от коликов у новорожденных – это правильное питание кормящей мамы. Есть общие правила такого питания:
- мама обязательно должна исключить все специи из рациона с ограничением соли, а также жареные продукты;
- нельзя пить цельное молоко, по крайней мере в первый месяц жизни ребенка;
- потребности в кальции и фосфоре можно обеспечить за счет творога и кефира, что должно составлять не более 250 граммов на сутки;
- кофе также нужно исключить, чай можно только зеленый без всяких добавок;
- шоколад и сладкие хлебобулочные изделия также нужно исключить;
- в рационе должно быть достаточное количество овощей, фруктов.
Колики начинают беспокоить малыша уже на третьей неделе жизни и сопровождаются спазматической болью в животе. Поэтому проявляются они криком ребенка по несколько часов в день, беспокойным сном, и отличным самочувствием между приступами колик. Успокоить ребенка очень сложно, поэтому появляется необходимость в использовании специальных медицинских средств.
Из механизма образования коликов и выплывает механизм действия большинства препаратов для лечения.
Эффективное средство от коликов у новорожденных найти очень сложно, поскольку есть индивидуальные особенности детского организма, и разные препараты по-своему действуют на разных деток. Рейтинг средств от коликов у новорожденных возглавляет препараты на основе симетикона. Это является действующим веществом многих средств для лечения коликов и представляет собой полимерное содержимое, которое стабилизировано диоксидом кремния. Механизм действия такого лекарства заключается в уменьшении поверхностного натяжения пузырьков газов, которые образовываются в кишечнике ребенка. Благодаря этому они лопаются и снижают болезненные ощущения в животе.
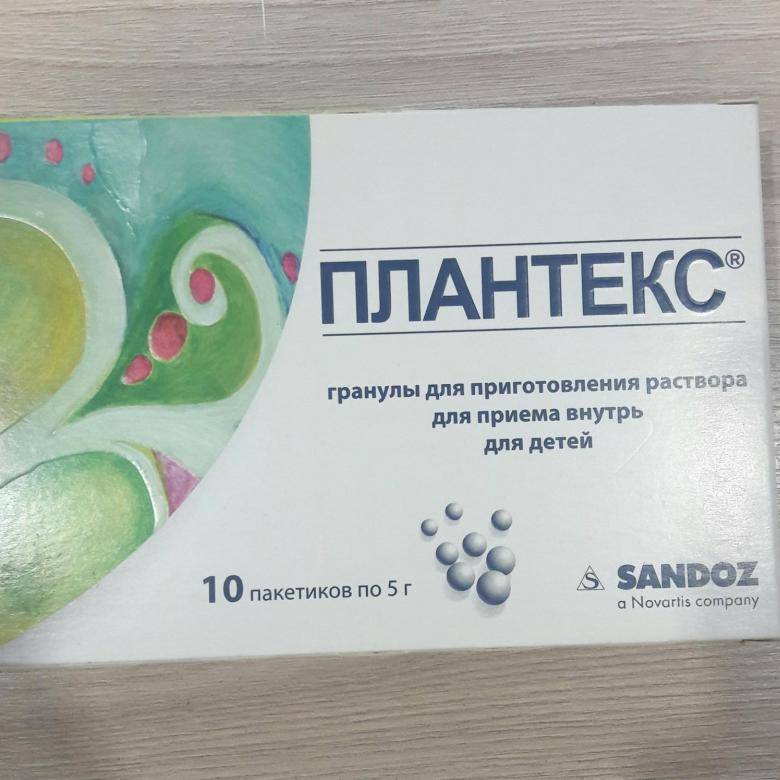
Названия препаратов на основе симетикона отличаются только фирмами-производителями, а действующее вещество у них одинаковое. К ним относится: Боботик, Эспумизан L, Коликид, Инфакол.
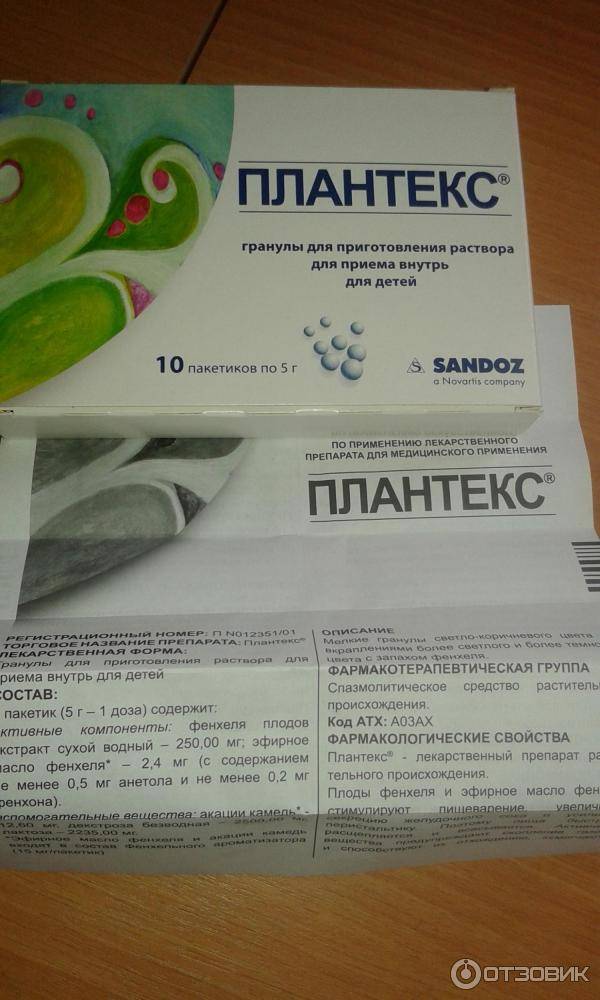
Среди других препаратов, которые используют для лечения колик, известны лекарства на основе травяных вытяжек с содержанием фенхеля, укропа, ромашки. Эти травы имеют свойство уменьшать выраженность газообразования за счет действия на моторику и перистальтику кишечника. К таким лекарствам относится: Бебинос, Беби Калм, Плантекс. Недорогие средства от коликов у новорожденных готовят из трав в домашних условиях. Для этого лучше купить в аптеке траву фенхеля и ромашки и приготовить слабый водный раствор. Давать ребенку можно по пять капель. Но нужно учитывать, что использование такого средства сильно повышает риск аллергических реакций у ребенка, поскольку препарат не четко дозирован. Поэтому использовать такие недорогие средства родители могут на свой страх и риск.
Источник
Причины фурункула
Причиной фурункула выступает бактериальная инфекция. Чаще всего – золотой стафилококк. Бактерии попадают в волосяной фолликул, вызывая воспаление. Проникновение инфекции облегчается при наличии повреждений кожи, в том числе:
- потертости, царапины, ссадины. У мужчин образованию фурункулов на лице могут предшествовать порезы при бритье;
- расчесы при дерматологических заболеваниях;
- нарушения защитных свойств кожи при длительном контакте с жидкостью. Поэтому повышенная потливость является фактором, повышающим риск возникновения фурункула. Также фурункулы могут возникать внутри слухового прохода или в носу, при этом провоцирующим фактором является длительное воздействие на кожу слизистых или гнойных выделений при заболеваниях, – соответственно, отите (воспалении уха) или рините (воспаления слизистой носа);
- постоянное загрязнение кожи, в том числе связанное с профессиональной деятельностью (при контакте кожи со смазочными маслами, цементной, угольной или известковой пылью и т.п.).
В обычных условиях защитная система организма препятствует развитию воспаления. Однако если иммунитет ослаблен, риск образования фурункулов возрастает. В случае множественных фурункулов (фурункулёза) фактор снижения иммунитета присутствует практически всегда. Образованию фурункулов способствуют:
- хронические инфекционные заболевания (туберкулёз, гепатит, синусит, тонзиллит, бронхит, пиелонефрит);
- ВИЧ;
- переохлаждение или, наоборот, перегревание. Переохлаждение часто становится фактором, провоцирующим образование фурункулов у подростков;
- неправильное питание (истощение организма, гиповитаминоз);
- заболевания, проявляющиеся в виде метаболических патологий (сахарный диабет, эндокринные нарушения);
- лечение препаратами, подавляющими иммунную систему (используются при лечении онкологических заболеваний и в некоторых других случаях);
- хроническое переутомление;
- стресс.
Что такое кишечные колики
Кишечные колики – это резкое, внезапное (без видимых причин) беспокойство, длительный плач или крик у малыша обычно первых четырех месяцев жизни. Младенческие колики начинаются приблизительно через две-три недели после рождения, достигают своего пика к шестой неделе. После восьмой недели их интенсивность и частота постепенно уменьшается. Чаще всего они наблюдаются с рождения и до трех-четырех месяцев. Иногда до пяти-шести месяцев. Стоит отметить, что 60-70 % детей имеют тяжелое течение колик , что негативно сказывается на психологическом состоянии родителей.
Родителям нужно быть готовыми к непростому периоду, ведь 60-70 % детей имеют тяжелое течение колик.
Бебинос
Травяной препарат, избавляющий малыша от газов. В составе «Бебиноса» – экстракты цветков ромашки, фенхеля и семян кориандра. Главное отличие этого травяного препарата в том, что его назначают не только для профилактики, но и для эффективного лечения спазмов кишечника.
Боботик
Medana Pharma SA (Медана Фарма), Польша
— усиленное газообразование и накопление газов в ЖКТ (колики, ощущение наполнения в брюшной полости, метеоризм (в т.ч. в послеоперационном периоде), синдром Ремгельда, аэрофагия); — подготовка к диагностическим исследованиям органов брюшной полости и малого таза (рентгенография, сонография, гастроскопия и дуоденоскопия – для профилактики образования пены).
от 164