Физиологическая заложенность носа
В первый месяц жизни у грудничка может наблюдаться так называемая физиологическая заложенность носа. Это – показатель адаптации организма к новому миру. Слизь, которая выделяется у малютки, защищает нос от пересыхания и пыли в окружающей среде. Отличительные особенности физиологической заложенности носа – ранний возраст ребенка и наличие прозрачных выделений. Общее состояние у ребенка при этом не нарушено, аппетит и сон сохраняются. На темпы набора веса физиологическая заложенность носа также не влияет.
Чтобы обеспечить малышу комфортную адаптацию к жизни во внешнем мире, необходимо поддерживать влажность в детской комнате – пользоваться увлажнителями воздуха, проветривать помещение, делать влажную уборку.
Причины желтых зубов
Специалисты отмечают, что детский организм, который только начинает нормально функционировать, переживает влияние множества негативных внешних факторов. В комплексе они могут привести к разным нарушениям. Стоматологи выделяют ряд причин, по которым у ребенка на зубах может образовываться желтый налет, а именно:
- неправильный рацион питания;
- медикаментозное лечение;
- недостаточная гигиена;
- внутренние заболевания;
- врожденные проблемы;
- наследственность.
Если говорить о еде, то питание, как взрослого человека, так и ребенка, должно быть сбалансировано. Нельзя, конечно, лишать чадо вкусных, но не слишком полезных продуктов, например, сладостей. Но, всё же, в детском рационе должны преобладать фрукты и овощи, в том числе и сырые. Помимо того, что они богаты витаминами и минералами, жизненно необходимыми для здорового и полноценного развития организма, они также механически очищают зубки от различного налета.
Чем меньше в пище красителей, химикатов и сахара, тем она полезнее и безопаснее для ребенка. Чем более пища обработана и далека от первоначального своего состояния (полуфабрикаты, колбасы, сладости, мучные изделия), тем хуже она влияет на зубы и десна.
Некоторые антибиотики и другие лекарственные препараты могут способствовать окрашиванию зубов. Длительный прием лекарств – это риск того, что эмаль может пожелтеть. Как правило, после завершения курса лечения организм самостоятельно очищает зубы. И через какое-то время улыбка малыша снова белоснежная.
Следующая причина, по которой могут появляться желтые пятна на зубах у годовалого ребенка и старше, – это неправильная гигиена рта. Если ею пренебрегать, то на зубах у малыша может образовываться мягкий налет. Именно он дает желтоватый оттенок. Кроме того, он является благотворной средой для размножения различных бактерий, которые могут привести к появлению кариеса и других крайне неприятных проблем в ротовой полости.
Если ребенок не приучен чистить зубы тщательно и регулярно, это будет причиной множества проблем в последующем. Одной из важнейших задач родителей является привитие ребенку привычки постоянного ухода за собственной ротовой полостью. Малыш должен уметь чистить зубки, знать, когда это надо делать, и быть ознакомленным с основными правилами гигиены полости рта с самого раннего детства! А родителям следует контролировать ненавязчиво процесс чистки зубов – совершать эту гигиеническую процедуру вместе; завести привычку улыбаться после того, как почистили зубы, чтобы посмотреть, справился ли малыш с поставленной перед ним задачей и т.д.
Часто пожелтение зубов сигнализирует о внутренних проблемах в организме. Например, о проблемах с обменом веществ, нарушениях в работе желудочно-кишечного тракта или щитовидной железы. Если зубки пожелтели резко, и это не связано с приемом медикаментов или ухудшением питания, – обратитесь к врачу. Он выявит причину пожелтения эмали.
Часто причины, из-за которых у ребенка жевательные зубы или резцы желтые, носят врожденный характер. Если у вас или ваших родственников желтая эмаль зубов, и это не связано с заболеваниями или недостаточной гигиеной, возможно, такой цвет является наследственным.
Пожелтеть зубки у малыша могут, если во время беременности у матери:
- развивались патологии;
- были инфекционные заболевания;
- наблюдались сильные проявления токсикоза;
- был несбалансированный рацион питания.
Кроме того, повышают вероятность пожелтения зубов у маленького ребенка такие факторы, как:
- недоношенность младенца;
- конфликт резус-факторов матери и ребенка во время беременности;
- родовые травмы;
- гемолитические патологии.
Если в организме нарушается по каким-либо причинам формирование эмали или дентина (слоя зубов, который находится под эмалью и имеет желтоватый оттенок), то это, вероятно, приведет к окрашиванию молочных и даже постоянных зубов. Это может произойти, если по каким-либо причинам слой эмали на зубках будет слишком тонким, «просвечивающим».
Методы профилактики
Полностью избежать появления соплей у ребенка вряд ли получится, но каждой маме под силу свести риск появления подобной неприятности к минимуму.
9 способ предотвратить появление желтых соплей
- Постоянно укреплять иммунитет малыша – длительные прогулки на свежем воздухе, закаливание или обтирание, утренняя гимнастика.
- Составить правильный рацион – в меню у ребенка должны присутствовать в большом количестве свежие сезонные овощи и фрукты, нежирное мясо и рыбы, кисломолочные продукты.
- Если ребенок часто простужается, попросите педиатра подобрать иммуномодуляторы – необходимо проводить два двухнедельных курса в год.
- Приучать ребенка к режиму дня, у детей должен быть полноценный отдых.
- Избегать переохлаждения и перегрева.
- Своевременно делать прививки.
- Постоянно проветривать помещение, увлажнять воздух.
- Свести контакты с больными людьми к минимуму.
- Хорошее профилактическое средство – оксолиновая мазь, стоит недорого, но надежно защищает слизистую носа от проникновения вредоносных бактерий, практически не имеет противопоказаний и побочных явлений. Смазывайте ею внутреннюю часть носа за 10 минут до выхода из дома во время сезона простуд и эпидемий гриппа.
Почему появляются желтые сопли у ребенка
Окраска слизи во время насморка имеет большое значение для установки правильного диагноза, именно цвет солей помогает врачу установить причину развития патологии, срок давности заболевания.
Чаще всего желтые сопли у маленького ребенка свидетельствуют о начале процесса выздоровления после бактериальной или вирусной инфекции, в слизи содержатся вещества, которые борются с патогенными микроорганизмами.
Причины появления желтых соплей у детей:
- В небольшом количестве слизь из носа выделяется у абсолютно здоровых малышей – это помогает защитить верхние дыхательные пути от агрессивного воздействия внешних факторов, сопли выступают своеобразным фильтром, очищают воздух от всего лишнего и вредного.
- Вместе со слизью из носа выходят отмершие частички эпителия, патогенные микроорганизмы.
- В норме у ребенка должно выделяться небольшое количество слизи, сопли не должны причинять ребенку дискомфорт. Но если их количество и консистенция резко увеличивается, то это может быть признаком аллергии, или наличия воспалительного процесса в организме.
- Желтые густые сопли у ребенка – симптом инфекции бактериального характера.
- При аллергии выделения чаще всего белые или прозрачные, но могут быть и желтого цвета. Но в любом случае при аллергическом рините слизь не будет густой.
- Аденоиды – наиболее распространенная причина насморка у детей, болезнь развивается из-за несовершенной иммунной системы. Из-за воспаленных, распухших миндалин ребенок постоянно дышит ртом, храпит во сне, бактерии из носоглотки проникают в бронхи, среднее ухо.
При большом количестве слизи она начинает стекать в трахеи, бронхи, легкие, особенно это актуально для совсем маленьких детей, которые еще не умеют самостоятельно сморкаться. К насморку присоединяется кашель, самочувствие малыша ухудшается, необходимо срочно начинать лечение.
Чем помочь грудничку?
Интенсивность и продолжительность физиологического насморка зависит от условий, в которых живет ребенок, а также от качественной гигиены носовой полости.
Нормализация микроклимата помещения
Научно установлено, что состояние слизистых респираторного тракта во многом определяется тем, каким воздухом дышит ребенок. Сухой, чересчур теплый, насыщенный пылевыми частицами воздух провоцирует гиперсекрецию. В связи с этим необходимо:
- Обеспечить влажность воздуха в помещении на уровне 60-70 %. С этой целью можно приобрести увлажнитель с устройством, позволяющим задавать необходимые параметры. Если нет такой возможности, то вблизи рефлектора и детской кроватки развешивают мокрые полотенца.
- Регулярно проветривать помещение. Желательно, чтобы температура в детской была не выше 22 &grad;С. Слишком теплый воздух сушит слизистые и способствует размножению бактерий.
- Регулярно проводить влажную уборку комнаты, удалить «пылесборники» (шерстяные пледы, мягкие игрушки, книги и пр.), не допускать к грудничку домашних животных. Однако ежедневно протирать поверхности дезраствором не стоит: чрезмерная стерильность негативно сказывается на формировании иммунной системы малыша.
Кроме того, необходимо 1-2 раза в день гулять с ребенком в парке; помнить о том, что грудничок должен получать необходимое количество жидкости — молока и воды; по возможности не отказываться от грудного вскармливания: содержащиеся в молоке матери иммуноглобулины повышают устойчивость детского организма к инфекциям. Полезно проводить закаливающие процедуры, например, воздушные ванны, протирание ручек водой.
Стрептодермия у взрослых
У взрослых людей стрептодермия выражается чаще в виде таких заболеваниях кожи:
- рожистое воспаление;
- поверхностная панариция;
- целлюлит;
- заед;
- эктима.
Рожистое воспаление может располагаться на ноге или на лице, реже на туловище. Чаще всего провоцируют болезнь сахарный диабет, тромбофлебит, грибковые заболевания.
Целлюлитная стрептодермия – это вовсе не косметологическая проблема, которую называют тем же словом «целлюлит». Это тяжелое поражение в глубоком кожном покрове и подкожно-жировой клетчатке. Чаще бывает на лице или на ногах.
Подвержены люди с иммунодефицитом, циррозом печени, онкологией, сахарных диабетом и почечной недостаточностью. Целлюлит может осложниться общим заражением крови, абсцессом, тромбофлебитом, лимфангиитом, остеомиелитом и т.д.
При панариции сначала идет покраснение ногтевого валика. Далее, когда болезнь прогрессирует, то появляется нагноение с серозным содержимым. Ноготь окружен болезненным воспалением по типу подковы.
Эктима или язвенная стрептодермия чаще поражает людей с ослабленным иммунитетом – хронически больных людей, страдающих иммунодефицитом, алкоголизмом и т.д. Как правило очаги поражения возникают на ногах. Появляются гнойные язвы, которые через несколько дней покрываются коркой. Если задеть язву, то она может кровоточить. Язва долго не проходит. Лечить приходится примерно месяц. После исчезновения язвы на ее месте образуется грубый рубец.
Сопли бывают разные
Чтобы понять, что за неприятность случилась с ребенком, необходимо обратит внимание на густоту и интенсивность выделений из носа

О каких заболеваниях могут сигнализировать желтые сопли:
Слизь светло-желтого цвета появляется на пятые сутки после появления первых признаков заболевания, свидетельствует о том, организм ребенка активно борется с инфекцией, иммунная система работает хорошо. По мере выздоровления выделения светлеют, становятся прозрачными, вскоре исчезают совсем.
Желто-зеленые выделения – признак активного роста бактерий, организм малыша не справляется с патогенными микроорганизмами, необходимо медикаментозное лечение. Часто слизь приобретают специфический запах, что свидетельствует о наличии гнойного процесса в носоглотке, или наличии инородного тела в носу. Примеси крови возникают при запущенном синусите.
Слизь насыщенного желтого, даже оранжевого цвета – один из основных признаков гайморита, образуются на фоне сильного воспалительного процесса. Необходимо начинать антибактериальную терапию, чтобы избежать асфиксии, сепсиса, кислородного голодания мозга, других опасных и тяжелых осложнений.
Коричнево-желтые сопли появляются у детей, которые часто страдают от носовых кровотечений, подобная патология часто встречается у малышей до 5 лет из-за того, что сосуды находятся близко к слизистой.
У грудных детей очень узкие носовые проходы, поэтому сразу обнаружить у них сопли нельзя, что приводит к активному росту бактерий. Если вы заметили, что малышу стало тяжело дышать носом, незамедлительно обратитесь к врачу. Он определит, кроме всего прочего, нет ли у малыша аденоидита.
При наличии соплей у ребенка, помимо терапевтических мероприятий, необходимо постоянно поддерживать в помещении оптимальную влажность и температуру – если слизистая будет пересыхать, слизь станет густой, ребенку будет тяжело дышать, а организм не сможет очищаться от болезнетворных бактерий.
https://youtube.com/watch?v=3YPKTtsMoro
https://youtube.com/watch?v=IugHqGUruRw
Симптомы жёлтых соплей
Родители должны обратить внимание на такие симптомы:
- При бактериальном инфицировании один из первых признаков заболевания — появление жёлтых соплей.
- Температура тела никак не может нормализоваться (выше 37 0 С).
- Слизистые выделения жёлтого цвета (часто по утрам желтизна более яркая).
- Заложенность носа.
- Ринит продолжается две недели.
- На лице наблюдается отёчность.
- В слизи появились примеси крови.
- Неприятный запах исходит от отделяемого.
- Слизистые выделения из носа изменили цвет, стали зелёными.
- Болезненные ощущения в области носа и щёк.
- Присоединяется бронхит, отит, фарингит.
- Беспокойный сон.
- Потеря аппетита.
- Повышенная капризность.
Диагностика и лечение
Синдром двигательных нарушений – один из самых распространенных диагнозов у детей первого года жизни. Иногда он может быть связан с функциональной легковозбудимостью ребенка и являться особенностью темперамента и характера. Однако во многих случаях повышенная бдительность спасает от серьезных проблем.
Синдром двигательных нарушений – это сложная патология развития ребенка. Она, как правило, возникает во внутриутробном периоде или во время родов.
Симптомы
Важно наблюдать за младенцем и честно сообщать врачу обо всех замеченных отклонениях. Синдром двигательных нарушений может выражать по-разному
Специалисты выделяют три вида СДН: – парезы (ослабление двигательных функций конечностей); – мышечная гипертония и гипотония (увеличение или ослабление мышечного тонуса); – нарушение рефлекторной деятельности.
Симптомы двигательных нарушений у ребенка: – нарушение артикуляции; – вялая или отсутствующая мимика; – задержка зрительно-слуховых реакций; – слабый и монотонный крик малыша, без изменения интонаций.
В целом дети, которые страдают СДН, являются физически более слабыми, флегматичными и вялыми, чем их здоровые сверстники. Однако, синдром может проявляться не только с физической стороны, но и с психологической. Например, малыш может самостоятельно взять в руки игрушку, но при этом он не будет понимать, что нужно с ней делать.
Причины
Негативное влияние на плод во время беременности – это одна из основных причин возникновения синдрома двигательных нарушений. Также при данном заболевании имеют место быть травмы, полученные в процессе родов.
Лечение
Если не начать своевременное лечение, то это может стать впоследствии причиной более серьезных заболеваний, вплоть до детского церебрального паралича
Родителям стоит обратить внимание на то, соответствует ли развитие ребенка возрастным нормам. Сложность лечения зависит от того, насколько рано или поздно родители/врач заметили симптомы недуга
На сегодняшний день существует ряд методик, которые способствуют эффективному и достаточно быстрому лечению. Как правило, после квалифицированного комплексного лечения симптомы заболевания устраняются. Зачастую при СДН используют комплекс мер: – массаж; – физиотерапия; – лечебная физкультура; – лекарственны препараты; – витаминотерапия.
Заметим, что именно лечебный массаж способствует устранению симптомов заболевания и стимулирует физическое развитие ребенка. Не стоит забывать о том, что запущенная стадия синдрома двигательных нарушений является причиной ДЦП, умственной отсталости, эпилепсии, метеозависимости.
Синдром двигательных нарушений у грудничка – это болезнь, при которой у малыша наблюдается нарушения двигательной активности (снижение или повышение), ослабление силы мышц и мышечная дистония.
Чаще всего этому заболеванию подвержены грудные дети в возрасте от двух – четырех месяцев. Риск получить данное заболевание возрастает, если ребенок перенес гипоксию (кислородное голодание) или травму головного мозга. Как и многие другие заболевания, синдром двигательных нарушений (СДН) делится на несколько видов.
Какие инородные тела могут быть в носу у детей?
Все, что попадает в поле зрения малыша, и тем более в его руки, может в последствии стать тем самым инородным телом носа. Это могут быть мелкие предметы, части игрушек, камешки, палочки, травинки, косточки, семена, кусочки фруктов, таблетки и т.д. Список настолько широк, насколько хватает детской фантазии.
Меры профилактики:
- Старайтесь не оставлять детей без присмотра
- Покупайте игрушки только рекомендованные для детей каждой возрастной группы
- Убирайте и закрывайте на ключ все мелкие бытовые предметы, пищевые продукты, канцелярские принадлежности, кухонные принадлежности и т.д.
- Не отвлекайтесь от общения с ребенком во время прогулки.
Но, даже если Вы принимаете все возможные меры, никогда не исключайте возможности, что это может произойти и если у Вас появится хоть малейшие подозрения на инородное тело носа у ребенка, сразу же обратитесь к специалисту врачу оториноларингологу.
Признаки наличия инородного тела носа:
- Возможно неоднократное чихание (как попытка организма освободиться от инородного тела самостоятельно)
- Отек и заложенность одной половины носа (возможно полное отсутствие дыхания через одну половину носа)
- Отделяемое слизистое, а в последующем гнойное из одной половины носа.
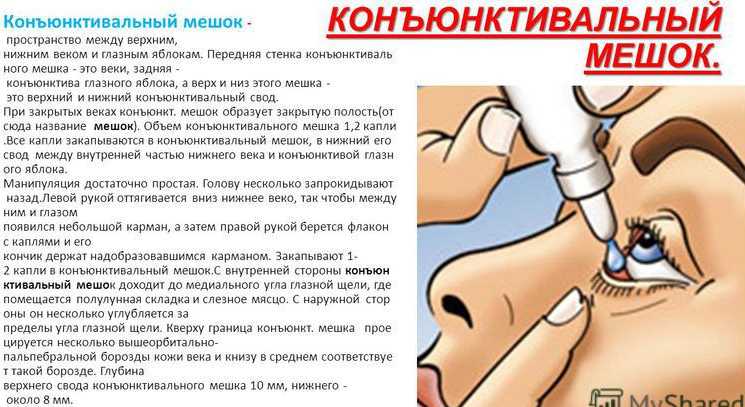
- Возможно слезотечение или формирование конъюктивита с одной стороны.
- В части случаев появление неприятного гнилостного запаха с одной половины носа.
Стрептодермия у детей
Дети чаще взрослых болеют стрептодермией. По статистике каждый десятый ребенок страдает хотя бы раз в жизни этим видом кожного заболевания. Их кожа нежная и плохо защищена, так как иммунитет еще не окреп.
Особенности протекания болезни у детей:
- обычно бывает по типу папуло-эрозивных стрептодермий (чаще у грудничков), не редко в виде стрептококковых импетиго;
- часто болезнь протекает с повышенной температурой тела до 38-39 градусов;
- происходит общая интоксикация организма;
- увеличиваются лимфатические узлы;
- высыпания локализуются на ягодицах, бедрах, промежности, мошонке.
Папуло-эрозивная стрептодермия выглядит в виде синюшно-красноватых пузырьков. Вокруг папул кожа воспаленная и красная. Затем образуются сухие и мокнущие корочки.
Стрептококковое импетиго очень заразное заболевание. Если заболел один ребенок в группе детского сада, обычно потом болеют дети, бывшие в контакте. Гнойнички высыпают на крыльях носа, вокруг рта и на коже лица. Они могут осложняться воспалением лимфатических узлов. Глубоких рубцов после гнойных высыпаний и язвочек не образуется.
Выявляют болезнь у детей путем микроскопии мазков с пораженных участков кожи, а также с помощью бактериологического анализа. Только после получения результатов анализов назначают лечение. Препараты детям выбирают более щадящие и в допустимых дозах. Врач учитывает общее состояние ребенка, индивидуальные особенности организма, так что схема лечения может отличаться от той, что содержится в инструкции к препарату.
Общие пожелания таковы:
- При стрептодермии купать детей запрещается, так как вода способствует распространению инфекции.
- Требуется объяснять ребенку, что расчесывать ранки нельзя. Надо следить за тем, чтобы ногти всегда были подстрижены, а ручки чистые.
- Нательное белье необходимо только из натуральных тканей, менять каждый день.
- Во время лечения исключается сладкое и мучное.
Не стоит допускать ребенка к другим детям, пока он не выздоровеет. И выполнять все предписания, назначенные доктором.
Что делать при подозрении на средний отит?
См. такжеЛечение ЛОР-заболеванийЛечение отитаЛечение среднего отитаОтит
Воспаление в среднем ухе – отнюдь не безобидное состояние. Такой отит не только причиняет сильную боль и приводит к снижению слуха, но и способен вызвать грозные осложнения. К ним относят менингит, менингоэнцефалит, абсцесс головного мозга, сепсис (называемый заражением крови). Нередко возникает асимметрия лица из-за периферического пареза (паралича) лицевого нерва, который проходит в канале височной кости около барабанной полости.
Тяжелые осложнения отита, стойкая тугоухость и переход воспалительного процесса в хроническую стадию чаще всего связаны с неадекватным самолечением и поздним обращением к врачу. Правильная тактика при появлении симптомов поражения среднего уха включает:
- использование сосудосуживающих назальных капель для восстановления носового дыхания и уменьшения отека носоглотки и устья слуховой трубы;
- отказ от любых промываний носа;
- применение любых нестероидных противовоспалительных средств для уменьшения боли, отека и воспаления, устранения плохо переносимой гипертермии;
- при отсутствии выделений из уха – закапывание в наружный слуховой проход капель с противовоспалительным и обезболивающим эффектом;
- отказ от самостоятельного применения антибактериальных препаратов (в том числе в виде ушных капель);
- скорейшее обращение к ЛОР-врачу или педиатру (при подозрении на отит у ребенка).
Очень важен выбор клиники. Возможность быстрого получения необходимой консультации, комплексное обследование с использованием современного высокоинформативного диагностического оборудования, высокая квалификация врача – все это существенно увеличивает шансы на благоприятный исход среднего отита.
Клиника доктора Коренченко – современное медицинское медучреждение, специализирующееся на диагностике и лечении ЛОР-заболеваний. Каждый прием врача включает проведение видеоэндоскопии, что позволяет с высокой точностью оценить имеющееся у пациента патологическое состояние. Все специалисты Клиники доктора Коренченко имеют высокую квалификацию и придерживаются современных взглядов на лечение среднего отита у взрослых и детей.
Как происходит заражение стрептодермией
Любая форма стрептодермии имеет инфекционную природу, поэтому легко передается от больного к здоровому человеку. Заражение происходит разными путями:
- при рукопожатиях, поцелуях и объятиях – то есть при очень близком контакте с больным;
- при соприкосновении с любыми поверхностями, на которых остался след от больного человека – дверные ручки, поручни в общественном транспорте, тележки для продуктов в магазинах, общие полотенца, столовые приборы и так далее;
- при травмировании кожи – ссадины, царапины, укусы насекомых, порезы, ожоги и обморожения;
- при кашле и чихании – воздушно-капельным путем.
Если заболевший человек находится в большом коллективе – в детском саду, в школе, в спортивной секции и так далее, то эпидемическая вспышка заболеваемости может привести к карантинному режиму. Поэтому при выявлении больного, его сразу изолируют от других. И весь инкубационный период – 7-12 дней ведется наблюдение за контактировавшими с больным людьми.