Диагностика поллиноза
Если у вас возникают подозрения на развитие поллиноза необходимо, прежде всего, обратиться за квалифицированной помощью к терапевту или аллергологу
Очень важно исключить наличие заболеваний, имеющие сходное течение. Прежде всего, это ОРЗ (ОРВИ), острый трахеит или бронхит
Важно помнить, что только опытный аллерголог-иммунолог с помощью современного диагностического оборудования, может с точностью поставить правильный диагноз и назначить адекватное лечение.
Лечение и диагностику поллиноза в Национальном медицинском исследовательском центре оториноларингологии ФМБА России успешно проводят специалисты отделения аллергологии и иммунологии. Прежде всего, для выставления диагноза «поллиноз» аллерголог-иммунолог проводит тщательный сбор и анализ анамнеза пациента, тщательный осмотр. При необходимости врач-оториноларинголог проводит риноскопию для определения состояния носовой полости, ее отечности и сужения носовых ходов.
В нашем Центре специалист-аллерголог проводит комплексную аллергодиагностику пациенту для уточнения причинно-значимого аллергена. Аллергообследование проводится с использованием самых современных методов диагностики. Кожные тесты позволяют выявить аллерген уже через 20 минут после начала проведения теста.
Кожное аллерготестирование хорошо себя зарекомендовало и для диагностики бытовой аллергии (аллергии на домашнюю пыль, микроскопического клеща, библиотечную или книжную пыль), аллергии на домашних животных (эпидермальной аллергии), пищевой аллергии.
Кожные тесты – это безопасный и высокоинформативный метод обследования. Такие тесты целесообразно проводить вне обострения аллергического заболевания. В НМИЦО проводится так называемое «прик-тестирование» – это наиболее современный метод кожных тестов. Преимущество «прик-тестирования» по сравнению с классическими скарификационными тестами заключается в меньшей травматизации кожи при более высокой специфичности реакции (т.е. исключается неспецифическая реакция кожи на скарификационное воздействие, уменьшается вероятность «ложноположительного» результата).
Техника проведения пробы заключается в нанесении на кожу предплечья маленьких капель, содержащих различные аллергены. Затем проводится минимальный поверхностный прокол кожи («прик» означает укол), а затем, через 20 минут после нанесения, производится визуальный анализ произошедшей реакции. При наличии аллергии в месте нанесения виновного аллергена возникает волдырная реакция. По размеру волдыря определяется степень реакции.
Кожное тестирование больным поллинозом желательно проводить в осеннее-зимний период. Рекомендуется проведение тестов после прекращения приема противоаллергических средств, так как на фоне приема антигистаминных препаратов происходит «блокировка» кожи и тесты могут показать ложноотрицательный результат. При необходимости пациенту проводится анализ крови на наличие аллергических антител (иммуноглобулинов Е, IgE) к самым разнообразным аллергенам. Этот анализ можно делать пациентам любого возраста вне зависимости от проводимого лечения и фазы заболевания.
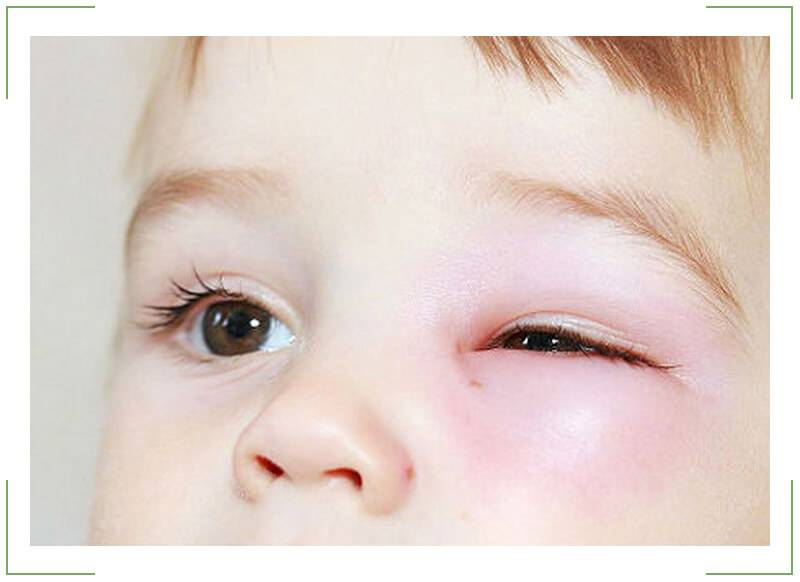
Причины отека век по утрам
При аллергической реакции симптомы могут появиться уже через 1-2 часа. Так, при аллергическом конъюнктивите сезонного типа зуд, жжение, слезотечение и отек века наблюдаются практически сразу после воздействия аллергена на конъюнктиву. Также быстро развивается симптоматика ушиба, проникающего ранения, ожога век.

При офтальмологических заболеваниях и патологиях внутренних органов обычно происходит отек век по утрам. На протяжении дня они могут частично, но не полностью спадать. Также утренние отеки век характерны для состояний, которые не являются патологическими. Рассмотрим подробнее основные причины отека век, который возникает после сна.
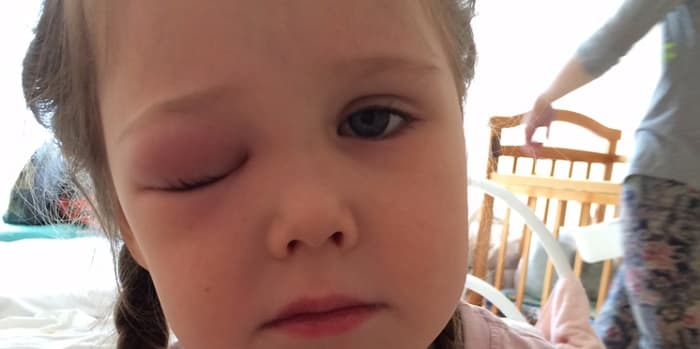
Опухло веко у ребенка. Ключевые причины
Окулисты говорят, что причины отека века могут быть различные по своей природе. И отеку подвержено как нижнее веко, так и верхнее. Расскажем об общих причинах отека глаз у ребенка. Во-первых, следует отметить наличие аллергической реакции. Помимо того глаз может покраснеть и начать чесаться. Из-за этого ребенок активнее начинает тереть глаза, тем самым увеличивая отек. Аллергия может быть вызвана пищевым компонентом, цветением, контактом с синтетическими предметами и так далее. Инфекционные заболевания также относятся к числу раздражающих веко глаза у ребенка факторов. При данном типе патологии могут быть поражены сразу оба глаза. Почему происходит воспалительный процесс? Из-за скопившейся слизи в носослезных каналах, которая может перейти на глаза, вызывая отек век. Также среди симптомов выделяют: покраснение и активное слезоотделение. Внутренние болезни, по мнению специалистов, являются не менее распространенными причинами появления отека века. Например, неполадки в работе сердечно-сосудистой системы или почек.
Стоит отметить, что при болезни последних верхняя часть века отекает, а веко нижнее приобретает коричневатый оттенок. Также ребенок может жаловаться на боль в пояснице, иметь проблемы с мочеиспусканием. К сожалению, на ранних стадиях выявить проблему достаточно сложно, но если вы заметили темные круги под глазами и припухлость век у своего ребенка, — следует незамедлительно обращаться к специалисту. Среди офтальмологических проблем, которые могут спровоцировать отек века у ребенка, следует выделить: ячмень, конъюнктивит, халязион и блефарит. Ячмень и конъюнктивит относятся, пожалуй, к самым часто встречающимся и считаются инфекционными заболеваниями. Основной симптом, помимо уже перечисленных, — это сужение глаз. Нередко ячмень сопровождается повышением температуры у ребенка.
Чаще из-за несоблюдений правил гигиены или ввиду неаккуратности, ребенку в глаза может попасть инородное тело, которое и станет причиной отека век. В таком случае дети обычно начинают чесать глаза, которые, ко всему прочему, начинают болеть. Родителю необходимо осмотреть веко и удалить инородное тело. Отек, зуд и краснота тут же сойдут на нет. К этому же разряду провоцирующих отек века у ребенка факторов относятся и укусы насекомых. Несмотря на то, что укус может быть с одной стороны, отеку подвергается все веко. Понять, с чем Вы имеете дело, в таком случае просто: достаточно осмотреть глаз и найти красную точку (место укуса).
Отдельное внимание стоит уделить детям до года. У них отек века может быть причиной прорезывания зубов
Дело все в том, что именно в этот период, иммунитет ослабевает, появляются недосыпы, которые и провоцируют отек нижнего века у ребенка. Также нельзя не сказать о ряде причин, которые не являются заболеваниями и не требуют врачебного вмешательства, а возникают из-за неправильного распорядка дня. Речь идёт о переутомлениях, чрезмерном питье на ночь, недосыпах, авитаминозе и даже ношении синтетических вещей.
Как восстановить носовое дыхание у младенца?
Если у новорожденного заложен нос, необходимо обратиться к педиатру, который проведет осмотр и объяснит, что делать для устранения непроходимости носовых ходов.
Очищение полости носа
В случае физиологического ринита лекарственные препараты не применяют. Необходимо обеспечить эвакуацию экссудата с помощью аспиратора. Перед использованием прибора следует внимательно изучить инструкцию, чтобы не повредить нежную слизистую малыша. За несколько минут до процедуры рекомендуется закапать 2-3 капли изотонического раствора типа Аквалор Беби. Препарат обеспечит разжижение слизи и размягчение корочек, что повысит эффект аспирации.
Другой способ облегчить носовое дыхание — промывание с помощью ватных турунд. Из ваты скатываются жгутики, которые пропитываются чистой водой или 0,9 % раствором NaCl и помещаются в носовые проходы, после чего их извлекают вращательными движениями вместе со сгустками слизи.
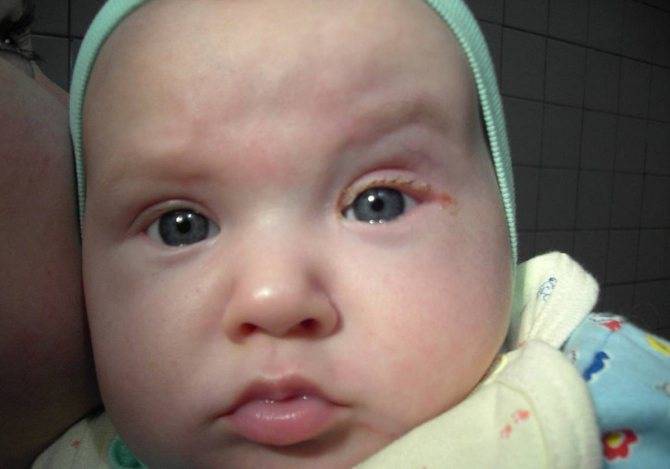
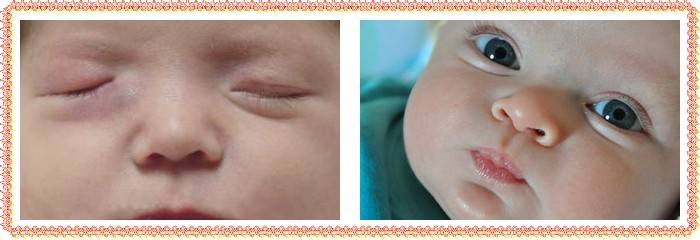
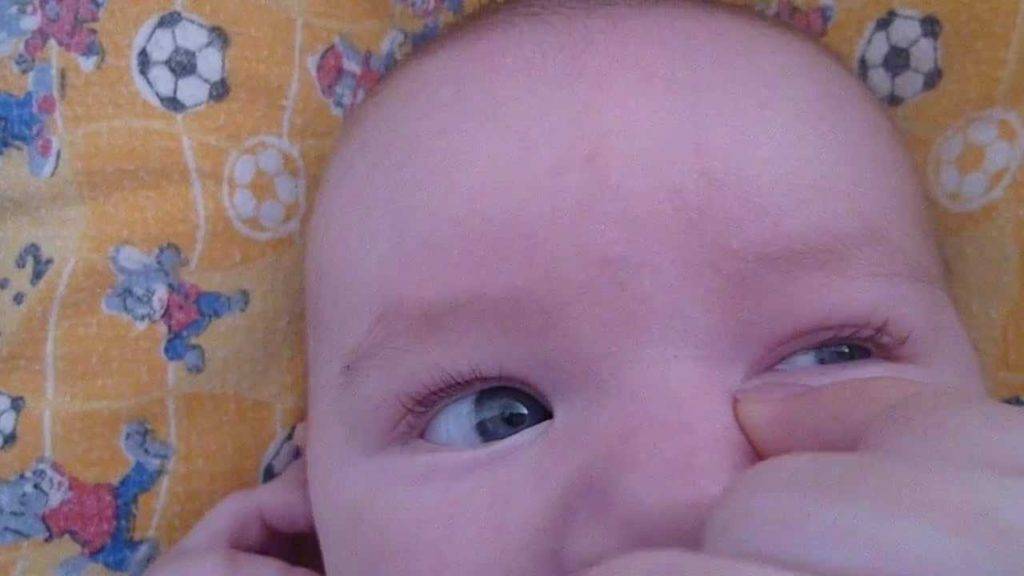
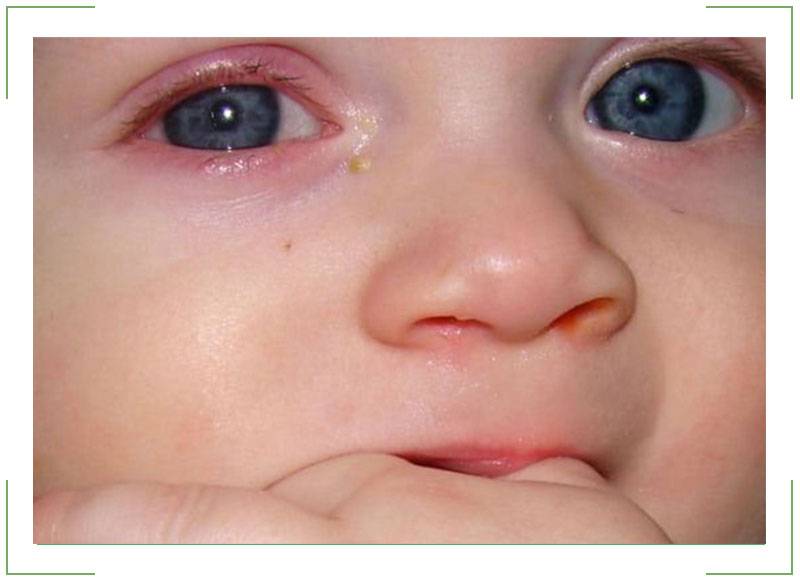
Отекают веки у грудничка: симптомы
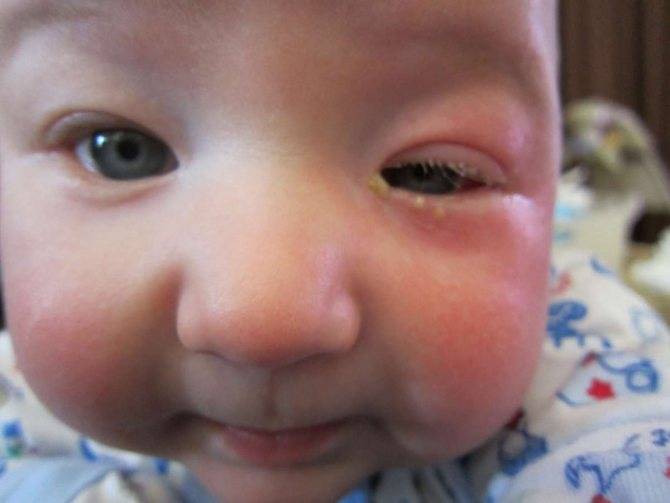
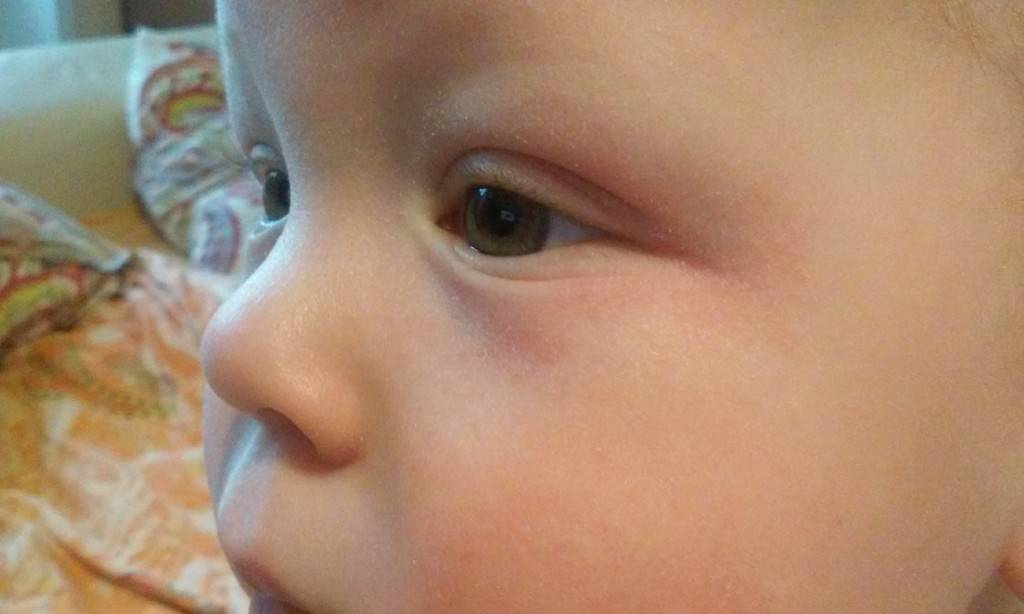
Заметили, что у ребенка опух глаз и покраснело верхнее веко, а сам малыш проявляет беспокойство: много плачет и не спит? В такой ситуации необходима консультация специалиста. Не стоит пытаться своими силами снять отек и ждать улучшения в течение нескольких дней. Ведь такой симптом, как отек век, является явным сигналом организма о наличии аллергии, развитии инфекции или серьезных системных патологий, проблем с почками. Опытный диагност, после визуального осмотра ребенка, у которого опухло веко, назначит дополнительную консультацию офтальмолога, аллерголога и т.д. Только в случае правильной постановки диагноза с болезнью можно будет справиться быстро и предупредить ее повторение.
Отекают веки у грудничка — симптомы:
- отекли веки у грудничка — если у малыша отекло сразу два века, а глаза покраснели и чешутся, возможно, что у малыша развивается аллергия;
- опухли нижние веки — нижние веки у детей зачастую отекают из-за долгого плача, плохого сна, такой отек бывает физиологическим и присутствует у многих грудничков, но также он наблюдается и при аллергической реакции, болезнях почек и т.д.;
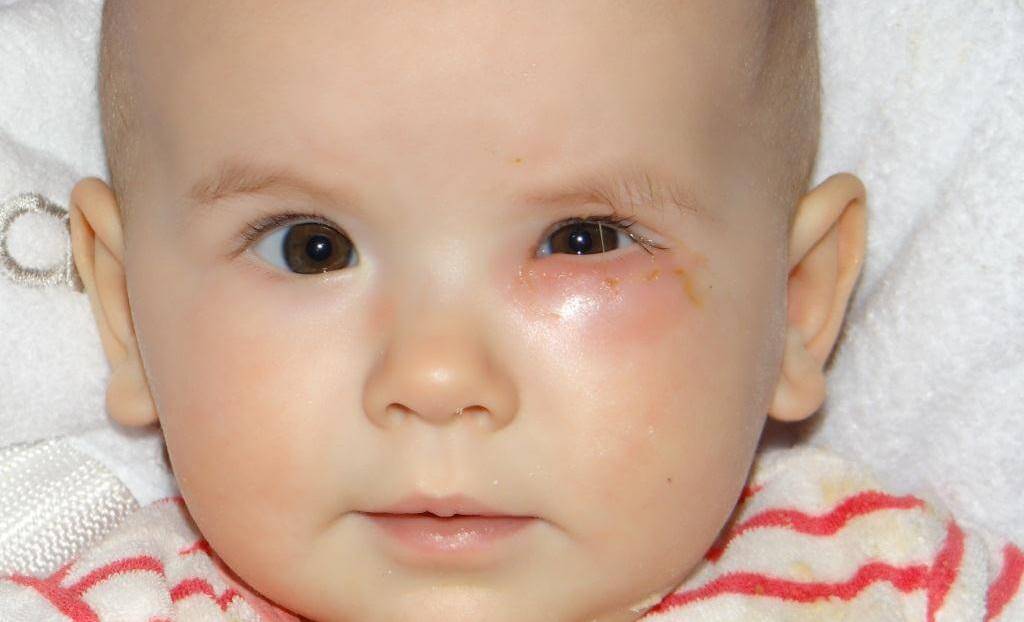
- глаза у новорожденного покраснели, опухли и слезятся — если припухлость век двухстороння и сопровождается слезотечением, покраснением, это говорит о развитии вирусного или бактериального конъюнктивита;
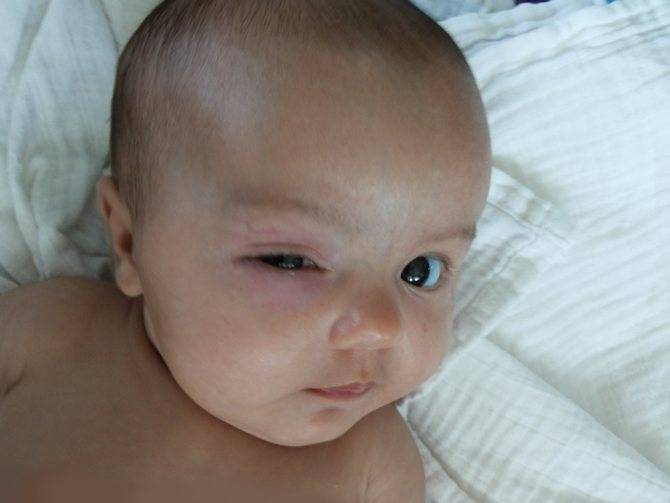
- отекает только одно веко, нижнее — сильный отек под одним глазом может свидетельствовать о такой проблеме, как дакриоцистит, непроходимость слезного канала;
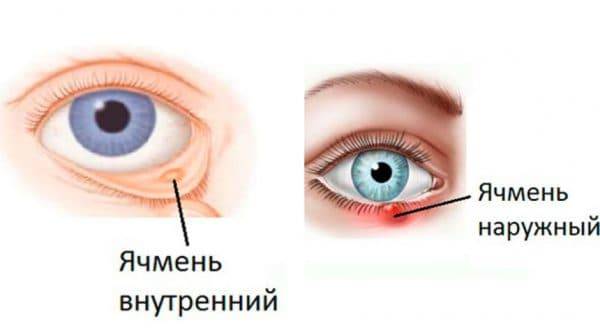
- у ребенка опухло и болит веко — так может проявляться ячмень, который в период созревания вызывает зуд и болезненные ощущения.
Во многих случаях опухшие верхние и нижние веки у грудничков являются следствием длительного плача, неудобного положения во время сна. Такие состояния не опасны и быстро проходят. Если же Вы наблюдаете у ребенка отеки не первый день, обязательно посетите врача, так как частые отечности не являются нормой.
Диагностика заболевания
Диагностика начинается с посещения педиатра. Если на протяжении недели ребенок не чувствует улучшения, врач назначает консультацию отоларинголога. Первичный осмотр предполагает:
- сбор анамнеза и мануальное исследование, в ходе которого устанавливается пораженная область носовых пазух;
- анализ исследований мочи и крови, который позволяет определить степень выраженности отечных изменений;
- лабораторная диагностика, которая предусматривает применение различных цитологических методов.
Если потребуется, специалист применит следующие способы исследования:
- Риноскопия.
Метод осмотра полости, при котором врач вводит в носовое отверстие закрытые зеркала, после чего открывает их внутри.
- Микрориноскопия.
При этом методе используется самоудерживающееся зеркало, позволяющее врачу проводить манипуляции обеими руками и делать фотографии полости носа.
- Диафаноскопия.
Просвечивание придаточных пазух пучком света с целью выявления кожных образований.
- Фиброэндоскопия.
Исследование носоглотки посредством эндоскопа диаметром до 3 мм. При подозрении на аллергию проводятся аллергологическое и иммунологическое исследования.
Симптомы и диагностика
Отеки, которые очевидны, — это припухлости, которые могут иметь самую разную локализацию и площадь. Как правило, при обнаружении таких симптомов врачи назначают комплекс анализов, среди которых не только общие исследования, но и рентген, посевы, УЗИ. По завершению обследования определяется направление лечения, но в первую очередь, крохе назначают диуретические медикаменты, которые помогают вывести лишнюю жидкость.
Но есть и скрытые отеки – головного мозга, кишечника, легких. Такие состояния являются патологическими и достаточно опасными, поэтому требует незамедлительного вмешательства докторов.
Следует отметить, что новорожденный рождается с определенной отечностью из-за соответствующего предлежания в утробе матери. Если же вполне обычные отеки не проходят, значит, пора искать более серьезную причину. Например, отеки, которые проявляются в области суставов, могут свидетельствовать об остеомиелите, а в области брюшной стенки – о перитоните. Припухлости около стоп могут говорить о нарушении оттока лимфы или о синдроме Тернера. Поэтому наличие отеков – причина для внимательного наблюдения.
Скрытые отеки чаще всего проявляются вместе с множеством других симптомов, которые говорят о серьезных проблемах, поэтому требуют неотложной помощи.
Диагностика и лечение
Специфического лечения отека нет. Лечение ориентировано на устранение причины или первичного заболевания.
Для выяснения причин отека глаз необходимо посетить офтальмолога и, возможно, терапевта. Врач-терапевт назначит обследование на выявление возможных системных заболеваний, провоцирующих отечные веки. Если таковые обнаружатся, будет проводиться лечение основного заболевания. После выздоровления симптомы, в том числе и отечность глаз, исчезнут.
Если выяснится, что причины отечности носят офтальмологический характер, специалист назначит лечение заболевания органа зрения.
Если причины отека аллергические – может потребоваться консультация врача-аллерголога.
При отеках воспалительного происхождения назначается комплексное лечение. Оно включает в себя прием антибиотиков или противовирусных препаратов, применение противовоспалительных капель (Диклофенак, Офтальмоферон, Комбинил, Макситрол и т.д.) и мазей (Зирган, Солкосерил, Бонафтон и др.), обезболивающих средств, физиопроцедуры, промывание антисептиком, курс витаминов.
Аллергические реакции устраняют с помощью антигистаминных препаратов (Супрастин, Цетиризин и т.п.), противоаллергических капель (Лекролин, Опатанол, Аллергодил), гормонального лечения, исключения контакта с аллергеном.
При лечении отеков невоспалительного характера применяют мочегонные препараты, компрессы, диеты.
В качестве симптоматического лечения могут быть назначены средства, снимающие отеки. Универсальными считаются капли Визин и Окуметил.
Если офтальмолог обнаружит у пациента признаки синдрома «сухого глаза», он может назначить капли «искусственные слезы». В этих целях применяются Офтагель, линейка препаратов Систейн, Оксиал, Видисик, Офтолик, Лакрисин, Стиллавит, Визин Чистая слеза, Хило-Комод, Хилозар-Комод и др.
Инновационное решение проблемы сухого глаза – средство Дельфанто, превосходно зарекомендовавшее себя в Японии и Германии и стремительно завоевывающее популярность в России у врачей и пациентов. В отличие от слезозаменителей, оно не просто увлажняет поверхность глаза, а способствует восстановлению естественной продукции собственной слезы.
Выводы
Таким образом, моментально определить, почему у человека отекают глаза, непросто. Но можно исключить из своей жизни факторы, которые могут спровоцировать физиологические отеки, то есть нормализовать рацион, режим дня, избавиться от вредных привычек, больше бывать на свежем воздухе и т.д. При постоянной и ярко выраженной отечности следует обращаться к врачу, который выявит причины дискомфорта и назначит индивидуальную схему лечения. Здоровый образ жизни, диспансеризация и регулярные профилактические осмотры у офтальмолога позволят избежать многих проблем, в том числе отеков глаз.
Демодекозный блефарит
Распространенная офтальмологическая патология, возбудителем которой является клещ рода Demodex. Он имеет размер 0,2-0,5 мм и распространяется в протоках мейбомиевых и сальных желез, у основания волосяных фолликулов ресниц. В одном фолликуле могут жить до 25 особей, питающиеся отмершими эпителиальными клетками и секретом желез. Этот патогенный микроорганизм обнаруживается у 90% взрослых — они являются просто его бессимптомными носителями. Однако при возникновении определенных внешних факторов клещ проявляет активность, тогда начинает развиваться демодекоз.
При появлении демодекоза ребенок начинает жаловаться на жжение и зуд в области глаз, причем эти ощущения усиливаются при действии тепла (на солнце, в бане), сухость и раздражение. Края век утолщены, гиперемированы. Характерный начальный признак демодекозного блефарита — склеенные, усыпанные у основания белыми частичками ресницы, словно заиндевевшие. В дальнейшем происходит выраженный отек век и ресничных краев. При длительном течении заболевания может развиться конъюнктивит, кератоконъюнктивит, трихиаз, и, как следствие — дисфункция мейбомиевых желез. Заниматься устранением демодекозного блефарита следует своевременно, чтобы он не принял острую форму.
Для лечения назначают антибиотики в виде капель, например, «Карбахол», «Акулар», «Окуметил», антибактериальные мази — «Метронидазол», мази — ихтиоловая и цинковая, «Тобрекс», «Ципромед», антисептики «Витабакт», «Окомистин» в качестве профилактики вторичной инфекции.
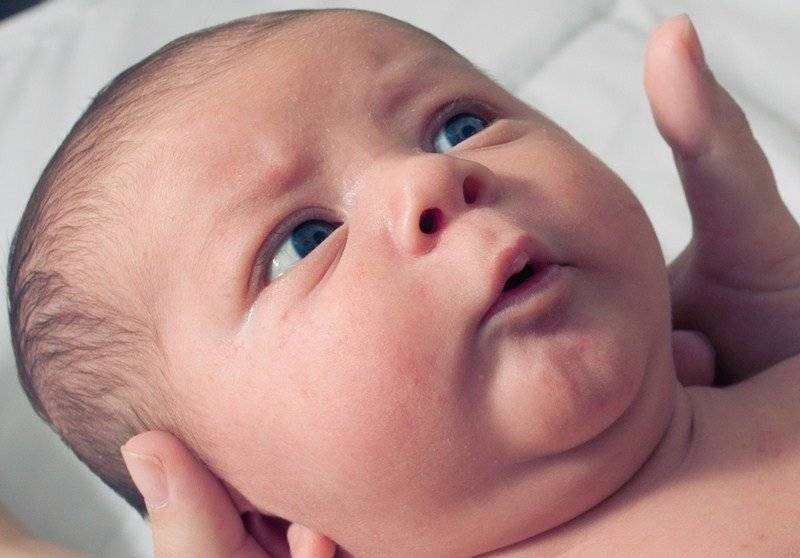
Почему опухают веки у грудничка и что с этим делать?
Отёки век у детей в возрасте до одного года происходят по тем же причинам, что и у более старших. Вместе с тем причиной отёков в этом возрасте гораздо реже выступают патологии. У грудных детей отёк век реже сопровождается другими симптомами и чаще связан с менее серьёзными причинами. Некоторые родители принимают за отёк густую сетку капилляров, просвечивающую через тонкую кожу век.
Причинами отёков век в грудном возрасте могут быть:
Если одновременно с опуханием век заметно набухание родничков, плаксивость и обеспокоенность ребёнка, это может указывать на повышенное давление внутри черепа.
Если вы сомневаетесь, что со здоровьем ребёнка всё в порядке, желательно не заниматься самолечением и обратиться к врачу.
Профилактические меры, которые позволят избежать отечности верхних век у детей
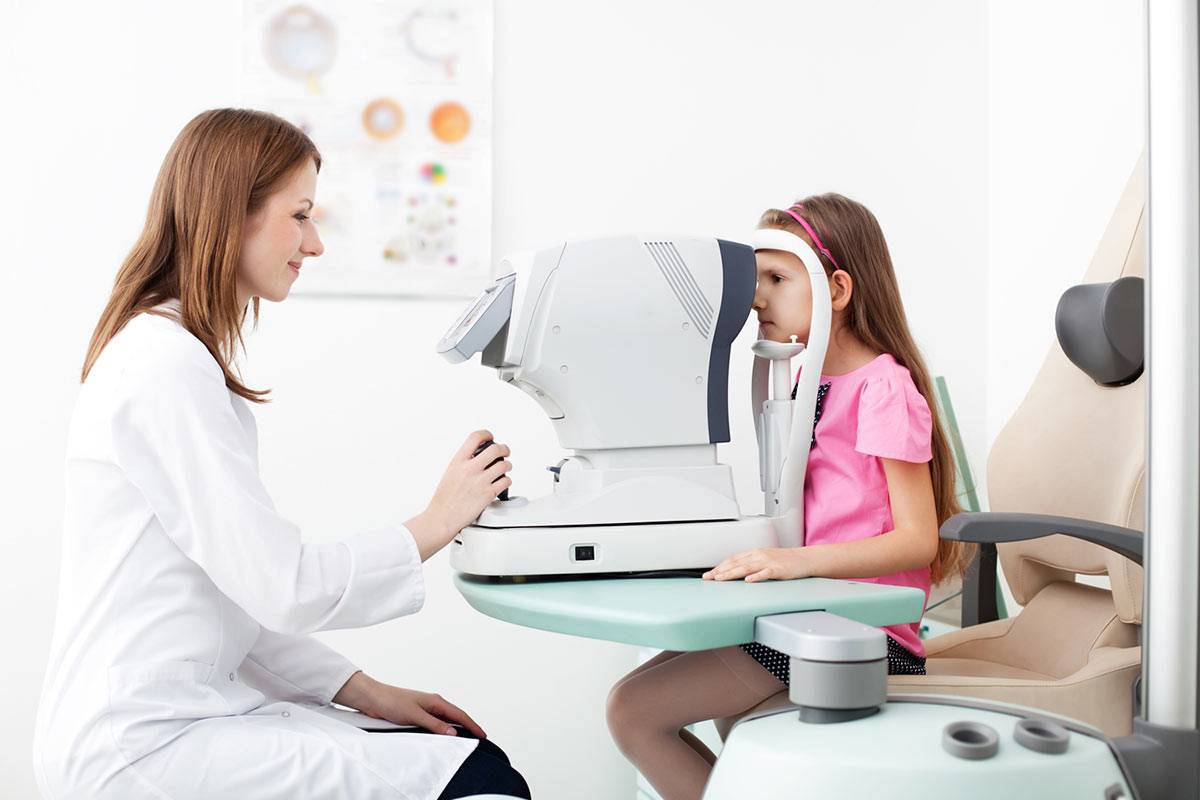
В детском возрасте в первую очередь главной профилактической мерой будет полное обследование и регулярное посещения офтальмолога. В процессе исследования врачи выясняют предрасположенность к аллергии или некоторым заболеваниям, которые могут спровоцировать развитие отека верхнего века у ребенка. Также, чтобы избежать появления отечности, следует соблюдать элементарные правила гигиены зрения. К ним относятся: режим дня и полноценный сон, использование плоской подушки (в случае, если отечность появляется из-за дискомфортного сна). Следует также исключить питье большого количество воды перед сном, проводить как можно больше времени на свежем воздухе.
Симптомы: когда обращаться к врачу?
Порой молодые родители, заметив слизистые выделения у грудничка, паникуют и пытаются подобрать фармакологические препараты. Этого делать категорически нельзя. Если есть сомнения в происхождении насморка, следует проконсультироваться с педиатром.
На что следует обратить внимание, чтобы отличить естественную гиперсекрецию от заболевания?
- Цвет и консистенция слизи. При нейровегетативном насморке она прозрачная и жидкая, заполняет носовые ходы в небольших количествах. Насторожить должны обильная ринорея с желто-зеленоватыми либо кровяными включениями.
- Состояние носоглотки и глаз. Отсутствие гиперемии зева и отека в носовых ходах говорит об отсутствии патологического состояния. Покраснение конъюнктивы, характерное для аллергии или некоторых бактериальных инфекций, также не отмечается.
- Температура тела и общее состояние малыша. Гипертермия и признаки интоксикации при естественном насморке отсутствуют, ребенок может капризничать, но не проявляет явного беспокойства или вялости.
- Наличие хрипов. Для физиологического ринита характерно так называемое «хрюкающее» носовое дыхание, которое проявляется эпизодически. Таким образом младенец пытается прочистить носовые ходы. Во время сна хрипов не наблюдается, хотя ротик может быть приоткрыт.
- Утренняя и ночная заложенность носа. Проблемы с дыханием по утрам часто сигнализируют о чрезмерно сухом воздухе в помещении. Если увлажняющие мероприятия нормализуют проходимость носовых каналов у грудничка, то причина заключалась именно в недостаточной влажности воздуха. Ночная заложенность носа, как правило, свидетельствует о гиперсекреции слизистых оболочек.
Повышение температуры тела, обильные непрозрачные выделения из носа, конъюнктивит, отек и гиперемия носоглотки — признаки, требующие немедленной медицинской помощи.
Несмотря на то, что физиологический насморк не является патологией, периодически он ухудшает самочувствие малыша: могут наблюдаться плаксивость, затруднение грудного вскармливания, диспепсические явления, нарушение сна. Если проблемы с носовым дыханием продолжаются ежедневно на протяжении недели, необходимо вызывать врача.
Обычно физиологический ринит у новорожденного длится 10-12 недель. Продолжительность адаптации более 3 месяцев должна насторожить родителей. В этом случае также необходимо пройти обследование у педиатра.
Причины возникновения
Как правило, причинами возникновения деформаций век служат врожденные наследственные патологии, заболевания органов зрения, травмы, общее ухудшение состояния здоровья всего организма, нездоровый образ жизни. При этом жидкость сдавливает отекшие участки и вызывает дисфункцию организма.
Если отеки появляются при проблемах с ведением образа жизни, то они, как правило, исчезают в течение дня. Но заболевания и нарушения в работе организма требуют комплексного лечения.
Возможные заболевания
Появление отечности и покраснения может произойти по разным причинам. Некоторые из них требуют серьезного вмешательства и лечения.
Утренняя отечность век
Самый безобидный отек век по утрам. Он может появиться на фоне:
- Недосыпания;
- Позднего приема пищи;
- Употребления большого количества соли;
- Потребление изрядного количества жидкости (в том числе перед сном);
- Переутомление;
- Курение;
- Применение косметических средств перед сном.
Чтобы вернуть коже здоровый вид и избавиться от дискомфорта, достаточно нормализовать образ жизни и наладить правильное питание и сон.
Заболевания органов зрения
Как правило, отеки верхних век появляются чаще всего у людей старше сорока лет. Но иногда причина кроется в непосредственных проблемах с органами зрения:
- Воспаления век;
- Абсцессы;
- Дакриоцистит;
- Мейбовит;
- Флегмона;
- Инфекционный конъюнктивит;
- Мейбомит;
- Наследственные заболевания зрения (истощенная мембрана).
Некоторые заболевания глаз сопровождаются не только отеками, но и болевыми ощущениями, слезоточением, выделениями и нагноением.
Для лечения данных заболеваний обычно применяются антибиотики (внутрь и в форме глазной мази), глазные капли, растворы для промываний, противовоспалительные средства, обезболивающие.
Заболевания других органов
Отеки верхних век могут появляться на фоне протекания и развития патологий организма. При этом некоторые могут диагностироваться еще в детстве. Среди них:
- Заболевания почек;
- Болезни печени;
- Патологии сердечно-сосудистой системы;
- Проблемы, связанные с артериальным и внутричерепным давлением;
- Заболевания кожи;
- Инфекции;
- Бактериальные заражения.
Лечение отека верхнего века в этом случае должно проводиться одновременно с устранением основной причины.
Другие возможные причины
Даже небольшие царапины или прикосновения руками может вызывает деформацию и покраснение. Среди других причин:
Аллергические реакции;
- Длительная простуда;
- Травмы органов зрения и лица;
- Вредные привычки;
- Стресс;
- Неправильное питание;
- Проведение косметологических процедур (татуаж);
- Аномалия строения органов зрения;
- Укус насекомого.
Для лечения отеков данного типа необходима нормализация режима дня, прием антигистаминных, противовирусных и мочегонных средств. Также с успехом применяется лимфодренажный массаж. Редко возможно использование оперативных методов.
Симптомы
Отёки у маленьких детей легко бросаются в глаза, поэтому внимательный и заботливый родитель вряд ли может оставить их незамеченными.
Симптомы, при появлении которых необходимо обратиться к врачу:
Сопутствующие признаки заболеваний
Отёку век нередко сопутствует повышение температуры тела, которое может быть как и малозаметным, так и значительным. Длительная высокая температура тела при отёках чревата повышением внутричерепного давления. Сочетание высокой температуры со слезливостью, болью в голове и проблемами с мочеиспусканием может сигнализировать о:
Если отёк появился без всяких заметных причин, сопровождается слезотечением, покраснением глаз, выделением слизи из носа и беспокойством, это указывает на наличие аллергической реакции.
Если отёку сопутствуют частые позывы к мочеиспусканию, примеси крови в моче (определяется по замутнённости и тёмному оттенку), болью в голове и спине, высокой температурой — подозрения падают на болезни почек и мочевыводящих протоков.
Если у ребёнка наблюдается задержка жидкости (объём выпитой влаги не соответствует объёму выделяемой), могут присутствовать болезни почек, гормональные нарушения, сердечная декомпенсация.
При нефротическом синдроме, тяжёлой форме анемии и сердечной недостаточности местный отёк век может переходить в общий отёк всех частей тела (особенно нижних конечностей), который сопровождается медленным набором веса.
Врач офтальмолог высшей категории. Кандидат медицинских наук.