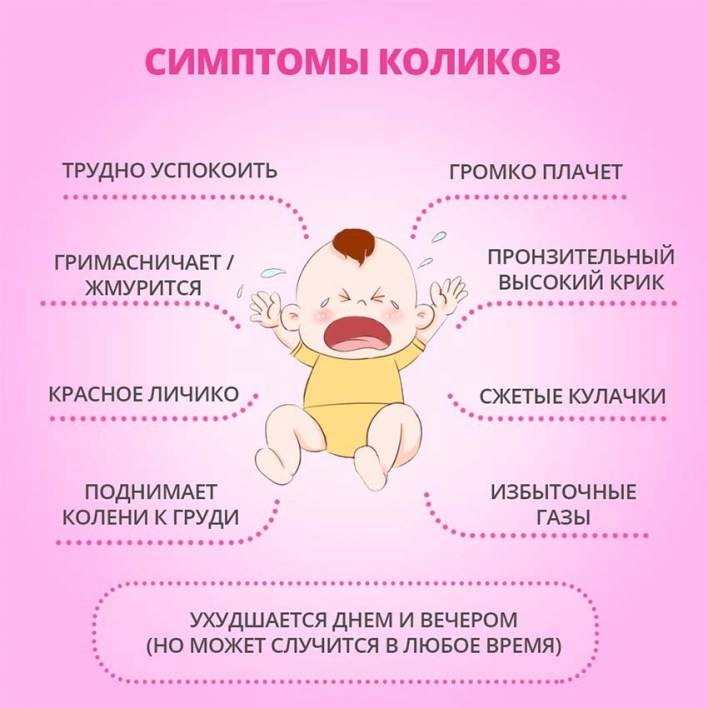
Как определить наличие диастаза мышц живота самостоятельно
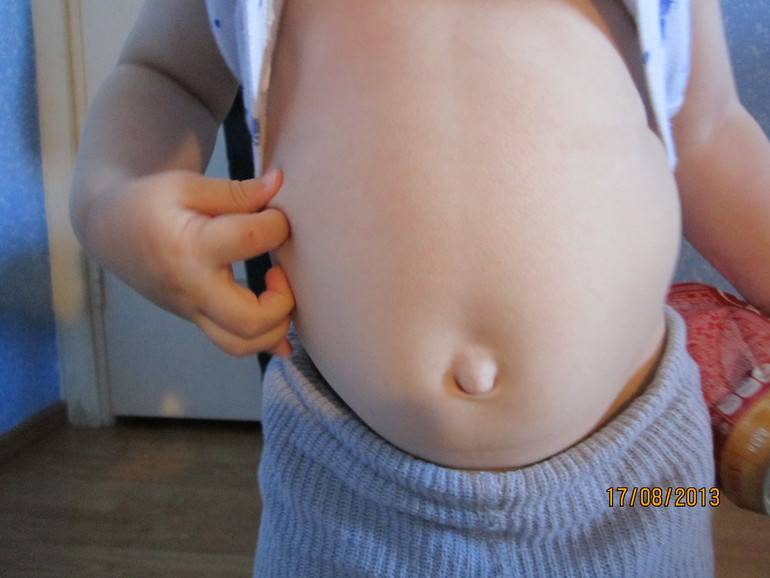
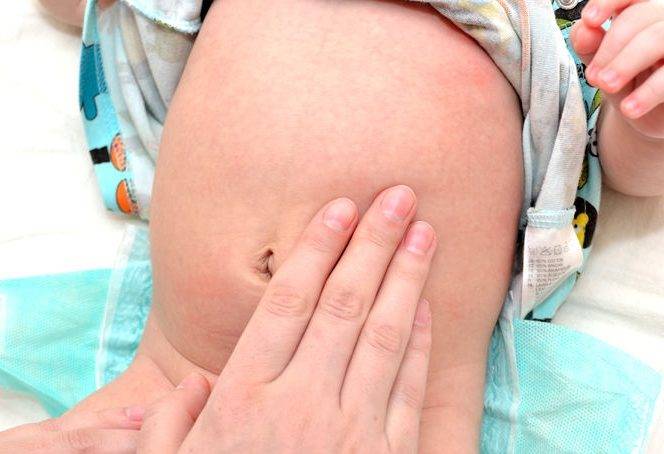
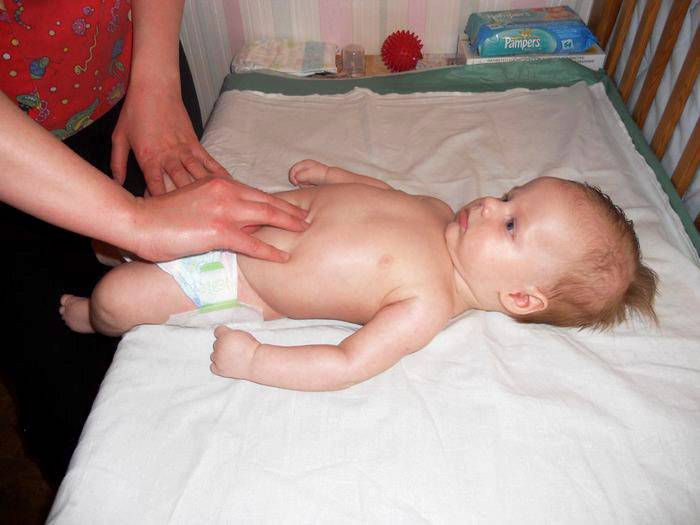
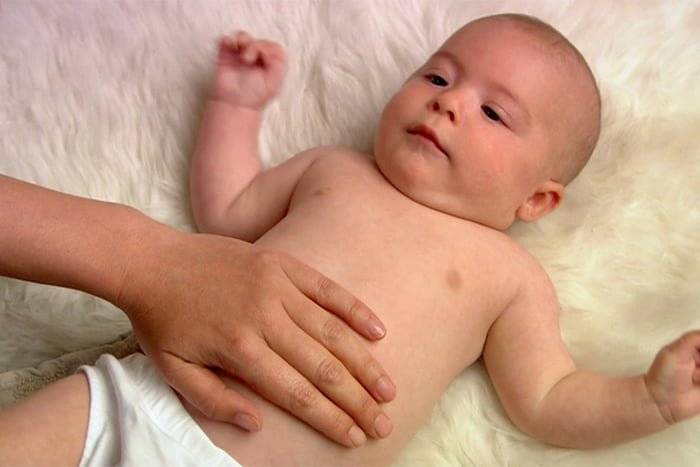
Определение диастаза можно провести и в домашних условиях. Сделать это поможет простой тест, в ходе которого нужно измерить расстояние между краями прямой мышцы.
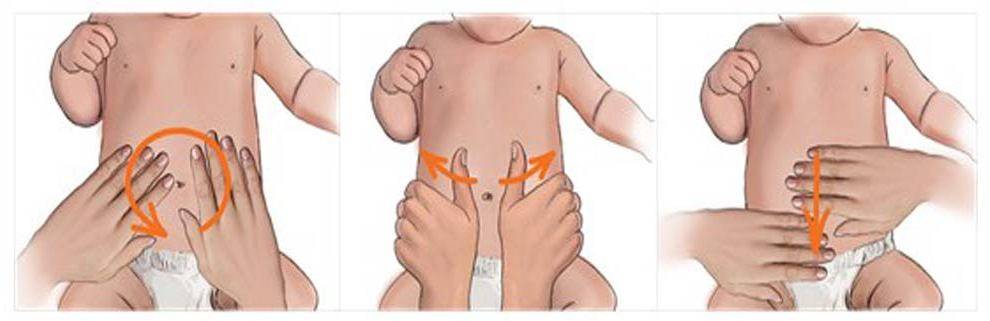
Для этого нужно лечь на спину на твердую поверхность, согнуть ноги в коленях. Одну руку положить под голову, а вторую разместить на белой линии, чуть выше пупка. После следует расслабиться и поднять грудную клетку. При этом кончиками пальцев нужно нащупать расхождение между мышцами. Провал максимально выражен между пупком и мечевидным отростком. Если расхождение больше, чем ширина двух пальцев, это должно насторожить и стать поводом обращения к специалисту.
Такая методика максимально схожа с тем подходом, который использует для диагностики хирург. Это самый простой способ определения диастаза дома без помощи врача и инструментальных обследований.
Виды метеоризма
Метеоризм кишечника может быть нескольких видов в зависимости от причин:
- алиментарный — связан с нарушениями рациона;
- дигестивный — появляется при нарушении полостного пищеварения (при желчнокаменной болезни, гастрите, воспалении поджелудочной железы и др.);
- дисбиотический — формируется в результате избыточного бактериального роста тонкого кишечника и/или нарушения баланса микрофлоры толстой кишки;
- механический — возникает в связи с механическим препятствием эвакуации каловых масс и газов (при сужении просвета кишки, опухоли, спаечной болезни);
- динамический — является результатом нарушений двигательной активности кишечника (при дискинезии, острой инфекции, отравлении);
- циркуляторный — развивается при нарушении кровоснабжения тканей (например, при ишемическом колите);
- психогенный — появляется в связи с психоэмоциональным состоянием, нервно-психическим расстройством;
- высотный — возникает при подъеме на высоту, газы расширяются, а давление в кишечнике возрастает.
Таким образом, причинами расстройства могут быть как незначительные нарушения диеты или перелет, так и серьезные заболевания кишечника. Разобраться в этом поможет врач.
Причины
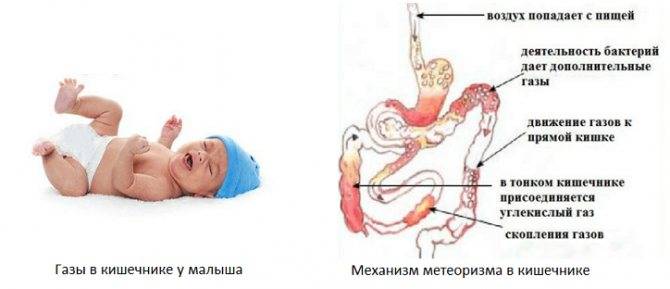
Кишечник – часть ЖКТ, в которой переваривается 80-85% пищи с последующим всасыванием питательных веществ в кровь. Процессы расщепления продуктов до молекул и атомов требуют использования большого количества энергии. В норме побочными продуктами такой работы являются вода, немного воздуха и второсортные вещества (непереваренные волокна, консерванты и другие), которые выводятся с каловыми массами. При нарушении процессов пищеварения происходит сбой в работе ЖКТ с увеличением количества «отходов», одним из которых является газ (водород, метан).
Причины метеоризма у взрослых и детей могут быть обусловлены 5 основными патологическими механизмами в ЖКТ:
- Нарушение моторной функции (перистальтики). Когда кишка медленнее продвигает пищу к анальному отверстию, она просто начинает гнить и бродить в ее просвете. В результате высвобождаются газы, которые и провоцируют появление типичной клинической картины.
- Патология эпителия кишечника и/или нарушение всасывания питательных веществ внутри ЖКТ.
- Употребление продуктов, повышающих газообразование. Бобовые культуры, квашеная капуста, виноград, молочные продукты способствуют увеличению количества газов внутри кишечника;
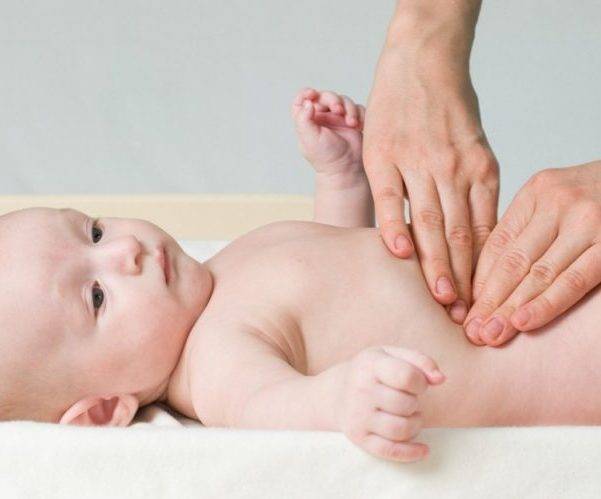
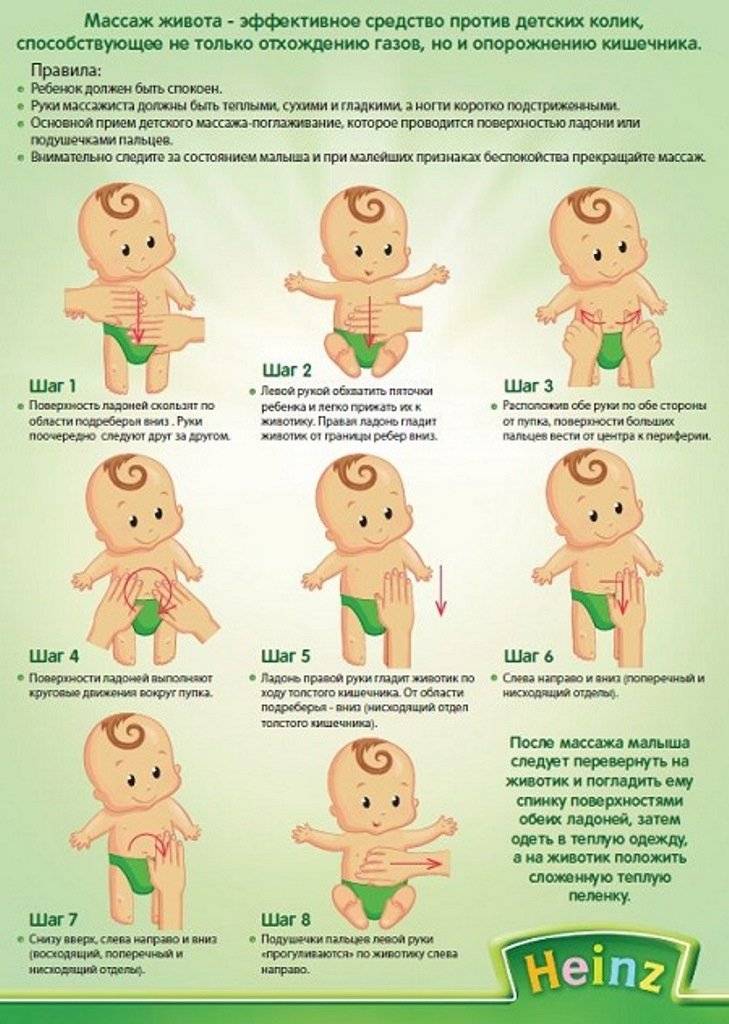
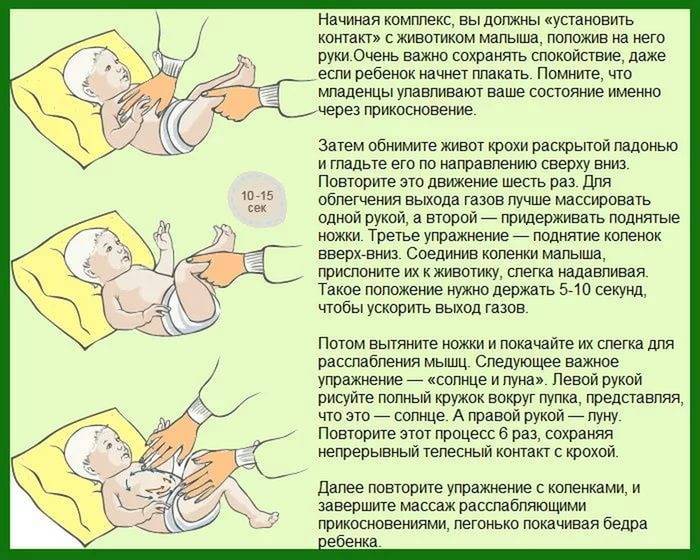
- Попадание воздуха в ЖКТ (аэрофагия). Вздутие живота после употребления еды характерно для грудничков, которые во время кормления заглатывают воздух, и для людей, постоянно разговаривающих в процессе приема пищи.
- Побочные эффекты от приема медикаментов. Ряд препаратов (спазмолитики, миорелаксанты, сахаропонижающие средства) снижают активность перистальтики или влияют на усвоение питательных веществ в ЖКТ. Это вызывает повышенное газообразование в кишечнике.
Гастроэнтерологи клиники «МедПросвет» подчеркивают, что метеоризм является признаком первичной патологии. Установление причин возросшего газообразования в кишечнике – первая задача врача для устранения симптомов. Проблема часто сопровождает заболевания ЖКТ – энтериты, болезнь Крона, неспецифический язвенный колит (НЯК), инфекции кишечника и тому подобное. Причины метеоризма могут быть связаны с глистной инвазией, онкологическим процессом или даже заболеваниями сердца или легких.
Дополнительные факторы риска развития метеоризма:
- нерегулярное питание и употребление пищи «всухомятку»;
- сидячий образ жизни и недостаточная физическая активность;
- запор, кишечная непроходимость.
Стоит отметить, что причины вздутия живота и газообразования не всегда связаны только с патологией. Беременность – физиологическое состояние для женщины, которое также является провоцирующим метеоризм фактором. Поэтому врачи клиники «МедПросвет» при работе с пациентами, страдающими от вздутия живота, всегда рассматривают все возможные причины такого состояния.
Медикаментозное лечение
Лечение метеоризма у взрослых может включать в себя ряд лекарственных средств:
- ферментные препараты;
- желчегонные лекарства;
- пробиотики и пребиотики;
- спазмолитики и прокинетики и пр.
Заместительная терапия ферментными препаратами может помочь уменьшить проявление симптома в том случае, если его причиной выступает ферментная недостаточность или заболевания поджелудочной железы. Желчегонные средства увеличивают объем желчи в кишечнике, что способствует нормальной моторике при заболеваниях гепатобилиарной системы.
Восстановление нормального баланса микрофлоры является важным фактором в лечении и профилактике метеоризма. Врач может назначить пребиотики, пробиотики или синбиотики с лактобактериями в составе. Доказано, что они способны подавлять избыточное газообразование.
Устранить моторные нарушения кишечника можно с помощью прокинетиков или спазмолитиков. Такие назначения требуют тщательного обследования, препараты имеют определенные ограничения и назначаются по показаниям.
Лечение метеоризма, развившегося в результате нерационального питания, может предусматривать только симптоматическую терапию. Адсорбенты способны связывать газы в кишечнике и уменьшать их объем, купируя неприятные симптомы
Важно понимать, что некоторые сорбенты способны вызывать задержку стула, поэтому следует внимательно подходить к выбору препарата.
«Фитомуцил Сорбент Форте» — препарат, который может быть рекомендован при метеоризме. Это натуральный сорбент, действие которого дополняет комплекс пробиотиков в составе. Средство действует за счет пищевых волокон — оболочки семян подорожника: она впитывает токсины, лишнюю жидкость и газы, способствует уменьшению газообразования в кишечнике. Инулин в составе «Фитомуцила Сорбента» обладает пробиотическим действием и стимулирует рост полезной микрофлоры. А комплекс живых пробиотических бактерий оказывает благоприятное действие на пищеварение. Одним из показаний к применению препарата являются постинфекционные нарушения пищеварения в виде диареи, метеоризма, неустойчивого стула.
Профилактика отека век у детей
Гигиена рук матери, которая постоянно взаимодействует с грудничком, значительно снижает вероятность развития бактериальной инфекции, из-за нее и отекают глаза ребенка. Чем лучше организован уход за малышом, постоянно поддерживается оптимальный микроклимат в доме, тем меньше риск того, что глаза отекут из-за конъюнктивита.
Как избежать рецидива отека век у грудничков:
- аккуратное умывание ребенка теплой кипяченой водой, уход за поверхностью век новорожденного;
- плановая сухая и влажная уборка в помещении, где находится ребенок;
- регулярные проветривания комнаты, своевременные гигиенические процедуры;
- сбалансированное питание, здоровый сон, массажи;
- увлажнение воздуха в период работы центрального отопления — из-за сухого воздуха раздражается слизистая глаз, они становятся уязвимыми перед разными инфекциями, могут отекать;
- прогулки на свежем воздухе укрепляют иммунитет ребенка, что является профилактикой аллергии.
Отекать и болеть веки у грудничка могут из-за неправильного режима, несбалансированного питания матери и т.д. Помните, что отеки верхнего или нижнего века — это не норма, зачастую они являются симптомом опасных патологий: анемии, заболеваний щитовидной железы, проблем с внутренними органами. Поэтому старайтесь как можно быстрее получить консультацию квалифицированного специалиста.
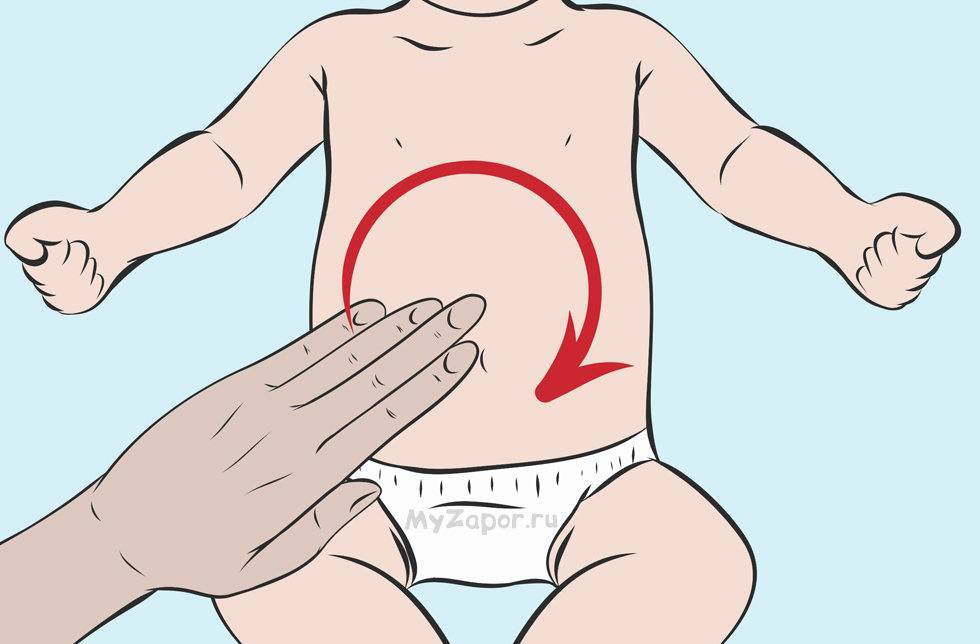
Причины повышенного газообразования
Избыточное образование газов может быть связано с самыми разнообразными причинами. Одной из них является несовершенство ферментной системы или нарушение ее функции, что больше характерно для детей первых дней жизни. Исследователи Язенок и Желнова отмечают, что «недостаток ферментов приводит к попаданию большого количества непереваренных остатков пищи в нижние отделы пищеварительного тракта и активизации процессов гниения и брожения с выделением газов» (Язенок Н. С., Желнова Т. И., Бондаренко Н. В., Новокшенова Т. П., Кирсанова А. И., 2003, с. 16). В этом случае выделяют следующие причины метеоризма:
- несбалансированное питание;
- заболевания верхних отделов желудочно-кишечного тракта: дуоденит, гастрит;
- заболевания печени и желчного пузыря: гепатит любого происхождения, холецистит и др.
К другим механизмам развития недуга относят нарушения баланса микрофлоры толстой кишки. При них углеводы и белки, которые поступают с пищей, не всасываются полностью слизистой оболочкой. В норме пищевые волокна фруктов и овощей, особенно бобовых и грубоволокнистых плодов, расщепляются кишечными бактериями. Результатом их жизнедеятельности является образование большого объема газов. Значительная часть газов поглощается аэробными бактериями кишечника. А при дисбактериозе нарушается баланс между бактериями, производящими и потребляющими газы
Однако важно помнить, что даже при отсутствии дисбаланса микрофлоры особый режим питания может стать причиной образования и выделения большого количества газов. Диета на основе продуктов, богатых целлюлозой и бобов, может стать причиной метеоризма
К другим продуктам, усиливающим газообразование, относят газировку, баранье мясо, а также продукты, в которых уже протекают процессы ферментации и брожения, например, квас.
Еще одним механизмом развития метеоризма является растяжение кишечника из-за пареза. Это связано с проведенными операциями на брюшной полости. Причиной метеоризма у взрослых в этом случае выступает сам факт вмешательства. После него замедляется моторика кишечника, а это приводит к бродильным и гнилостным процессам. Состояние сопровождается спазмообразными болями, потому что газы скапливаются в просвете кишки.
Распространенной причиной повышенного газообразования являются эмоциональные нагрузки, нервные расстройства и потрясения. Механизм развития этого синдрома объясняется спазмом гладкой мускулатуры, в том числе кишечника и замедлением его перистальтики.
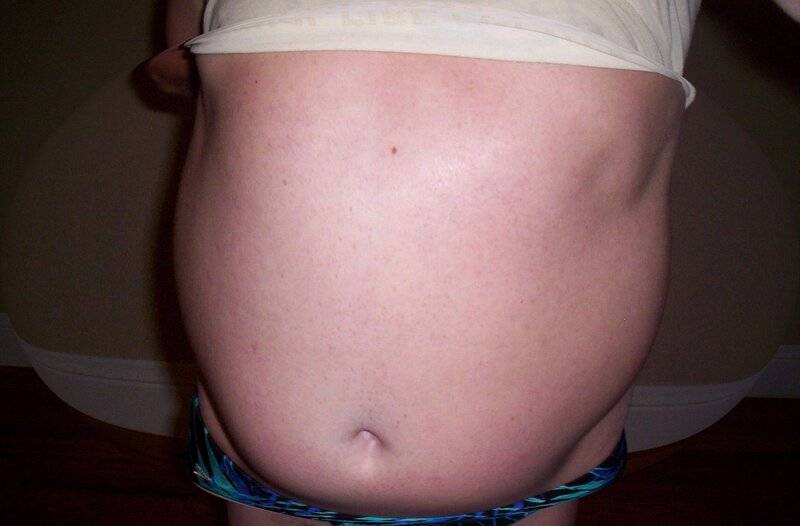
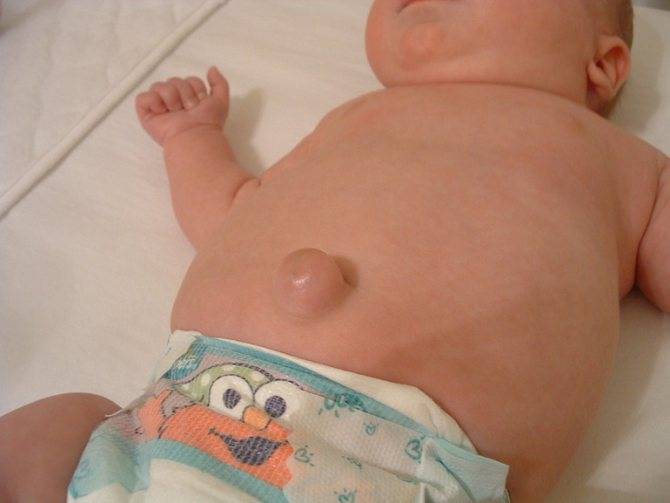
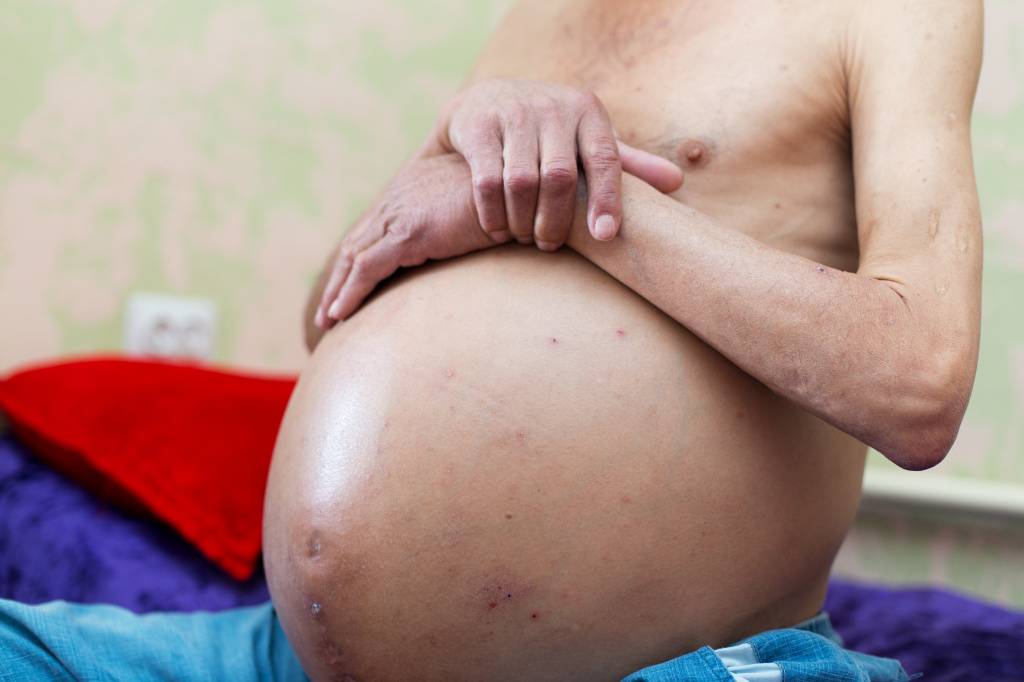
Признаки диастаза мышц живота
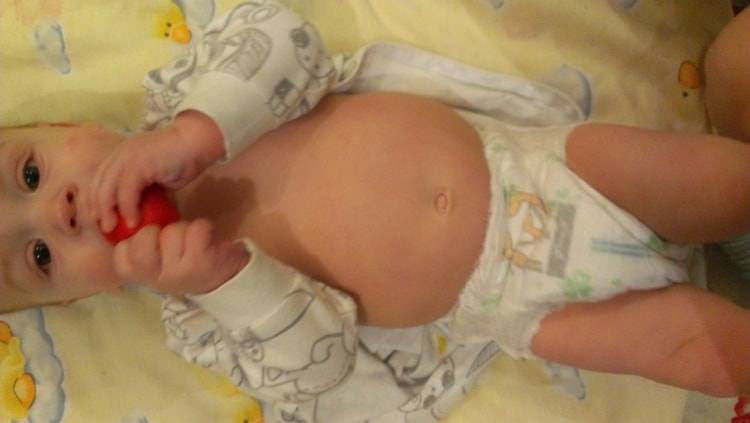
Длительное время патология имеет бессимптомное течение. Проявления нарастают по мере развития расхождения и появления осложнений. И если у женщин признаки диастаза прямых мышц живота максимально проявляются после беременности и родов, то у мужчин — только тогда, когда патология уже находится в запущенном состоянии.
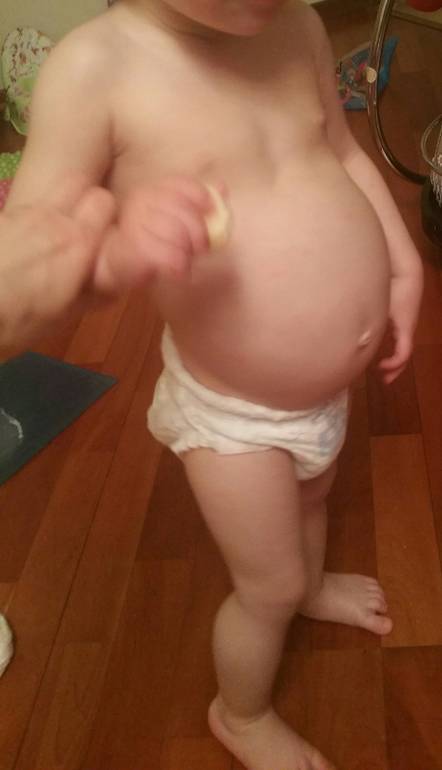
Главным и самым заметным проявлением патологии является округлое выпячивание по вертикали живота. Если намеренно напрячь мышцы пресса, становится виден желобок между правой и левой половинами корпуса. При этом у мужчин даже при интенсивных силовых тренировках пресс не прорабатывается в достаточной мере и не приобретает желаемый рельеф.
Если болезнь прогрессирует, патологическое строение мышечной ткани и нарушения в работе мышц становятся причиной и других, более опасных характерных проявлений. Возникают:
- болевые ощущения в позвоночнике, пояснице;
- нарушения осанки;
- повышенная утомляемость;
- дисфункция желудочно-кишечного тракта, которая сопровождается изжогой, отрыжкой, болями, запорами, метеоризмом.
На третьей стадии патологии возможны опасные осложнения, которые проявляются в виде:
- птоза, опущения внутренних органов;
- кишечной непроходимости;
- недержания мочи;
- почечных колик;
- чувства тяжести в ногах во время ходьбы;
- атрофии мускулатуры в области живота.
Особенности питания при метеоризме
Первым этапом лечения метеоризма кишечника при любых причинах его возникновения является коррекция диеты
Важно полностью отказаться от продуктов, которые стимулируют повышенное газообразование:
- бобовые: фасоль и горох, чечевица;
- продукты, богатые целлюлозой, грубой клетчаткой, эфирными маслами: щавель, чеснок, лук, редис, крыжовник, финики и пр.;
- продукты, которые вызывают процессы брожения: квас, черный хлеб, виноград (в том числе изюм);
- алкоголь и газировка;
- цельное молоко.
Также стоит отказаться от жевания жевательной резинки и курения или ограничить количество выкуриваемых сигарет.
Есть блюда, которые можно употреблять, но в меньших количествах. Так, Гуреев отмечает, что «в рационе ограничивают прием трудно перевариваемой белковой пищи (свинина, баранина, гусятина, грибы) и легкоусвояемых углеводов (сахар, выпечка, печение, торты и пирожные)» (Гуреев А. Н., 2010, с. 306).
Рацион должен выстраиваться на основе кисломолочных продуктов, гречневой и пшенной каш, нежирных сортов рыбы, мяса и птицы. Лучше готовить пищу на пару или отваривать
Важно выбирать хлеб из пшеничной муки грубого помола. Овощи и фрукты следует употреблять в запеченном или вареном виде.
Давайте познакомимся поближе со смородиной, узнаем о ее полезных свойствах для детей и взрослых, а также, рассмотрим способы сохранения ягоды на зиму.
Красная смородина
Богата витаминами С, группы В, Р, содержит каротин, аскорбиновую кислоту, ретинол и токоферол, которые вместе являются мощными антиоксидантами, и освобождают организм от токсинов и радионуклидов. Содержит селен, который играет большую роль в формировании костей и зубов у детей. Способствует улучшению аппетита, утоляет жажду, активизирует работу кишечника, эффективна ягода и при запорах.
Детям смородину можно предлагать с 7-месячного возраста в виде морса. Начинать нужно с нескольких капель, чтобы убедиться в отсутствии аллергических реакций. Целые ягоды можно кушать не раньше 12 месяцев.
Черная смородина
Содержит очень большое количество витамина С, больше чем привычные цитрусовые. Обладает мощным антиоксидантным эффектом, выводит токсины, защищает от атеросклероза и анемии, повышает иммунитет, помогает в лечении дыхательных путей и болезней почек; смородина эффективна в борьбе с возбудителями дизентерии и дифтерии, стафилококка.
В детский рацион ее нужно вводить в виде разведенного с водой морса, не раньше 6 месяцев. Ягода может вызывать аллергию, необходимо следить за реакциями. Не стоит давать целые ягоды ребенку до тех пор, пока малыш не научится хорошо жевать.
Мы изучили много информации о рецептах и заготовках: в основном это привычные джемы, варенья и компоты, которые содержат большое количество сахара, и не совсем подходят для введения в детский рацион. Поэтому, мы предложим вам несколько других вариантов, без содержания сахара, или с его минимальным присутствием.
Сок из смородины
Этот рецепт отличается от многих тем, что соотношение сахара к ягоде не привычные 1:1, а гораздо меньше. На 3 кг ягоды понадобится всего 0.5 кг сахара, и 1.5 л воды. Чистые ягоды залить водой и варить 10 минут. Процедить через сито или марлю. В получившийся сок вводим сахар и кипятим около 2 минут. Горячим сок разливаем в банки, закатываем и на хранение. В таком виде сок может храниться очень долго. Его можно пить, разбавляя водой, добавлять в компоты, десерты, варить кисель, готовить мармелад.
Заморозка
Обе ягоды замечательно подходят для заморозки. Можно хранить ягоду целиком, или предварительно пюрировать и морозить в таком виде
Важно, хорошо промыть, перебрать от веточек и листьев, высушить и приморозить в режиме быстрой заморозки, а затем разложить порционно по контейнерам или мешочкам. Лучше сохранять ягоду небольшими порциями, чтобы за одну разморозку использовать всю ягоду, и не замораживать повторно
Такие ягоды можно использовать как угодно: варить компот и кисель, делать морс, печь пироги и добавлять в различные фруктовые кремы, готовить пастилу и мармелад, делать фруктовое пюре и смузи. Из замороженной смородины получается невероятно вкусный домашний зефир. Это отличный способ сохранить максимальное количество витаминов и наполняться ими в холодный период.
Сушка
Не менее полезной будет ягода, если ее высушить. Во время сушки при низких температурах в ягоде сохраняются практически все витамины, и, если вдруг в морозилке уже не осталось места, высушить ягоды может оказаться отличным способом сохранить запасы на зиму. Ягоды можно сушить как в духовке, на свежем воздухе, так и в сушилке. Высушенные ягоды можно хранить в стеклянных банках, в жестяных или керамических емкостях. Такие ягоды можно использовать в выпечке, добавлять в чаи и компоты, особенно в период простуды или болезни, есть с кашей и йогуртом, делать полезные смеси из сушеных ягод и орехов для перекуса детям в школу, или в дорогу, например.
Протертая смородина с сахаром
Ягоду необходимо измельчить с помощью толкушки для пюре, блендера или мясорубки. Затем ввести сахар, его понадобится примерно 1,5-2 кг на каждый килограмм ягоды. Тщательно перемешать деревянной ложкой, металлической не стоит: происходит реакция окисления и витамины разрушаются. Затем готовое варенье-пюре нужно разложить по банкам и накрыть полиэтиленовыми или закручивающимися крышками. Такая заготовка может храниться как в холодильнике, так и кладовке. Ее можно использовать как начинку в выпечке, добавлять в чай, кашу и т.д.
Смородина очень хорошо сохраняется, и подходит для длительного хранения. Выбирайте самый удобный способ для себя, возможно количество ягод позволит вам испробовать все способы, и вы убедитесь в пользе и удобстве каждого из них.
Смородина – универсальная ягода, из которой можно готовить любые блюда: от десертов и напитков до соусов к мясу и сыру. Достаточно присмотреться к ней повнимательней, и хорошенько распробовать в разных вариациях. Приятного аппетита!
Что позволяет обнаружить исследование?
Наличие свободного газа при прободении полого органа и свободной жидкости
Нарушение целостности полого органа и является причиной наличия свободного газа. У здорового человека такое явление не встречается. Причиной часто становится язвенное поражение.
Прободение, или перфорация, – это возникновение дефекта в органе, в результате чего образуется прямое сообщение между его содержимым и окружающей орган средой.
Прободение может появиться в любом полом органе, но наиболее часто оно встречается в желудке, 12-перстной кишке и кишечнике.
Основные причины прободения:
- разрушение стенок воспалительным процессом, некрозом или новообразованием (чаще всего – перфоративные язвы желудка и 12-перстной кишки);
- механическое нарушение стенок из-за огнестрельной или ножевой раны;
- нарушение целостности во время лечебной манипуляции (выскабливание матки, биопсия во время гастроскопии);
- разрыв стенки из-за нарастающего натяжения (когда скапливаются каловые массы, например).
Самый яркий симптом при прободении – боль. Кроме этого:
- рвота при развитии функциональной кишечной непроходимости;
- вздутие живота;
- сильная болезненность в момент перфорации язвы 12-перстной кишки или желудка, возникающая в эпигастральной области и правом подреберье и др.
К скоплению жидкости могут привести злокачественные опухоли: рак желудка, кишечника, поджелудочной железы. Иногда причиной становятся такие патологии, как панкреатит (воспаление в поджелудочной железе), перитонит (воспаление брюшины)
Именно поэтому важно вовремя обратить внимание на тревожные симптомы и пройти обследование
Перитонит может быть проявлением острого живота, явления, которое характеризуется сильными болями и патологическим напряжением брюшной стенки. Острый живот наблюдается при таких патологиях ЖКТ, как прободная язва желудка, аппендицит и другие. При таком состоянии требуются госпитализация и хирургическое вмешательство!
Кишечная непроходимость
При кишечной непроходимости пища не может пройти через кишечный тракт из-за механических преград или нарушений в работе кишечника.
Основные симптомы:
- вздутие живота;
- запор;
- распирающие боли в животе;
- тошнота.
Исследование на кишечную непроходимость проводится, если вас беспокоят вздутие живота, запоры и другие симптомы. Благодаря исследованию подтверждается или опровергается диагноз.
Непроходимость может быть следствием появления полипов, опухолей, нарушения моторики кишечника.
Раннее выявление признаков кишечной непроходимости позволяет вовремя начать лечение!
С помощью исследования кишечника специалист может обнаружить жидкости и газы, которые образуют «чаши» и «арки». На рентгенологическом снимке так называемые «чаши Клойбера» выглядят как газовые пузыри полукруглой формы. Картина чаши формируется, когда петля кишки содержит больше жидкости и небольшое количество газа, арки – наоборот. Чаша может трансформироваться в арку, а арка в чашу.
При кишечной непроходимости появляется сразу несколько чаш Клойбера, которые располагаются в центре брюшной полости, в районе петель тонкой кишки. На рентгенограмме это выглядит как вздутые участки кишки, заполненные жидкостью и газом.
Исследование пациента в вертикальном положении дает более четкую картинку, чем при боковом.
Также врач-рентгенолог может обнаружить инвагинацию кишечника – вид кишечной непроходимости, когда один участок кишки внедряется в просвет другой. Но такая патология характерна для маленьких детей.
Историческая справка
Немецкий рентгенолог Клойбер в 1919 году впервые опубликовал систематические рентгенологические наблюдения при острой кишечной непроходимости. В отличие от других, он не использовал контрастные вещества.
Современная рентгенодиагностика острой кишечной непроходимости основана, главным образом, на изучении скопления газов и жидкости в кишечнике. Они выглядят как светлые пятна на пленке. При такой ясной картине использование контраста излишне.
Забрюшинный абсцесс
Абсцесс обычно возникает после оперативного вмешательства или после травм. Заболевание чаще возникает у людей 20-40 лет.
Сначала симптоматика может отсутствовать. А затем возникает интоксикация, характеризующаяся тошнотой, ознобом. Неприятные ощущения возникают сначала при ходьбе, а потом и в состоянии покоя.
Причины появления диастаза мышц живота
Главная причина расхождения — это чрезмерно высокое давление, которое возникает в брюшной полости. При этом предпосылки повышенного внутрибрюшного имеют разную природу. К ним относят:
- Потерю эластичности мышц в результате быстрого похудения.
- Чрезмерные физические нагрузки.
- Дисплазию — неправильное развитие тканей и органов. Помимо диастаза сопровождается многими дополнительными проявлениями: грыжей, варикозом, геморроем и др.
- Беременность. В результате смены гормонального фона сокращается выработка коллагена, ткани теряют упругость, становятся рыхлыми. Одновременно с этим увеличенная в размерах матка существенно повышает давление на ослабленные мышечные структуры и белую линию.
В 60 % случаев диастаз у женщин связан с беременностью. Патология начинает развиваться в середине второго триместра. Именно в этом время мышцы растягиваются под действием нарастающего брюшного давления. В норме после родов матка восстанавливает прежний размер, а ширина белой линии возвращается в нормальное значение до 2 см.
Однако во многих случаях процесс восстановления осложняется сопутствующими факторами, которые мешают тканям вернуться в прежнее положение. К таким факторам относят:
- зрелый возраст роженицы;
- лишний вес до и во время беременности;
- слишком крупный плод;
- количество предыдущих беременностей и родов;
- тип беременности (один плод или несколько);
- осложнения во время вынашивания плода;
- слишком быстрый возврат к активным физическим нагрузкам после родов.
Диастаз может возникать и у детей, особенно у недоношенных. Ключевая предпосылка к развитию патологии — несостоятельность мускулатуры, сухожилий ребенка. При этом чаще всего дефект устраняется самостоятельно в течение первого года жизни малыша. В этот период времени мышцы обретают тонус, связки становятся крепкими. Риск сохранения расхождения есть только у детей с синдромом Дауна.
Всего лишь в 1,5 % случаев диастаз диагностируют у мужчин. Основные предпосылки такие же, как у женщин: ожирение, дисплазия, резкая потеря веса. Также мужчины чаще чрезмерно увлекаются силовыми нагрузками, которые вызывают не только грыжи и варикоз, но и провоцируют формирование диастаза.
Разновидности фронтита
Типы фронтита различаются в зависимости от путей проникновения инфекции, типа и время развития патологии.
Специалисты различают:
- Острый фронтит. Характеризуется внезапным возникновением воспалительного процесса, развитие – стремительное, окончание заболевания – полное.
- Хронический фронтит. Возникает как следствие плохо вылеченной острой формы заболевания; при нем длительные периоды обострения сменяются короткими паузами ослабления симптомов.
- Аллергический фронтит. Немедленная реакция на аллергены: частое чихание, зуд носа и глаз, повышения температуры может не быть или она невысокая;
- Вирусный фронтит. При воздействии вируса начинается быстрый подъем температуры, жалобы на боль в горле, чихание, появляется жидкая полупрозрачная слизь.
- Бактериальный фронтит. При бактериальной атаке температура поднимается, но медленно; больной не чихает, а слизь формируется густая, с характерным оттенком.
- Катаральный фронтит. Заявляет о себе тяжестью в лобной области, заложенностью носа; может не давать осложнений, а может перейти в более острую стадию.
- Гнойный фронтит. Образование и скопление гнойного содержимого в лобных пазухах пагубно влияет на состояние больного; возможна даже потеря сознания.
- Пневмосинус. Особая форма фронтита, которая характеризуется растяжением лобной пазухи; при этом воздух в пазуху поступает, но выхода для него нет. В этом случае воспаления может не быть, а боль в лобной части будет ощущаться.
Независимо от типа фронтита, он может затрагивать или одну пазуху (правую или левую) или быть двусторонним, когда в воспалительный процесс вовлечены обе пазухи.