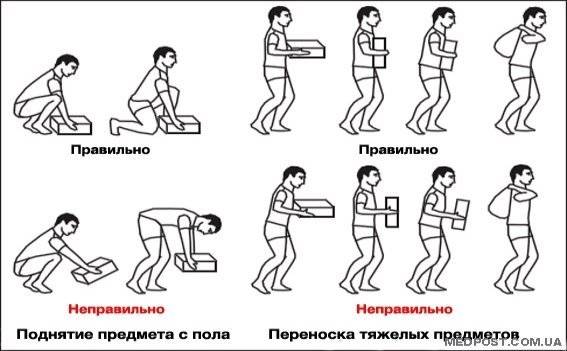
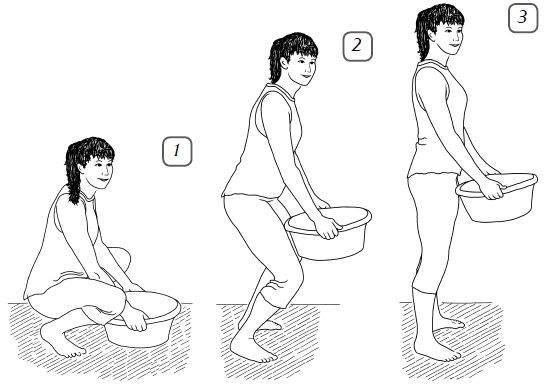
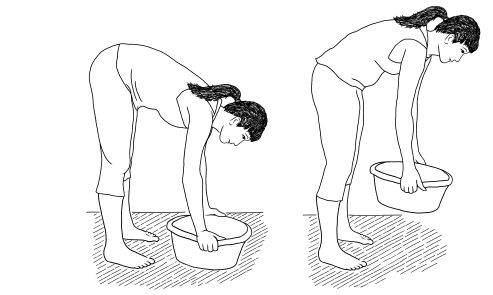
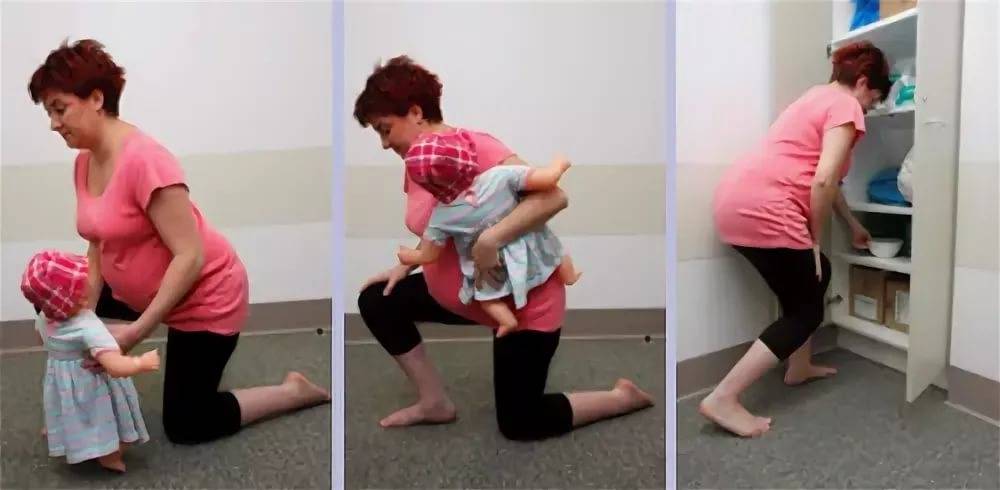
Боли в пояснице при беременности: причины и лечение
Если женщина сомневается, что изменение самочувствия имеет физиологический характер или поясничные болевые ощущения становятся резкими и интенсивными, то она обязательно должна показаться акушеру-гинекологу, который наблюдает ее беременность.
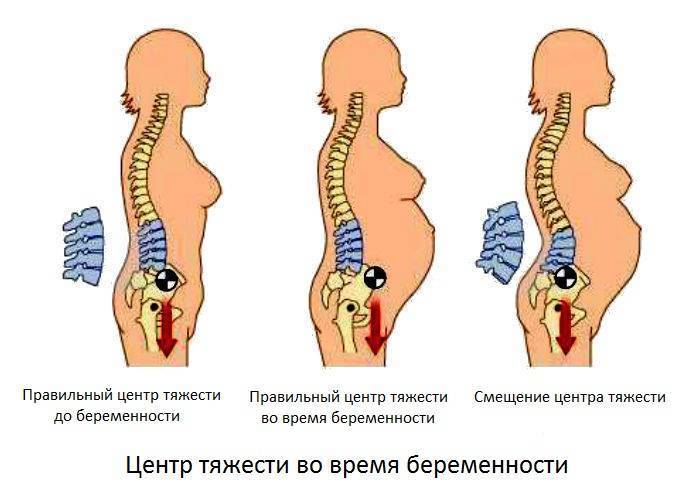
Боль в спине во время беременности наблюдается у половины женщин. Обычно дискомфортные ощущения связаны с повышением нагрузки на позвоночный столб и растяжением абдоминальных мышц. Чаще всего такая боль появляется ближе к концу II триместра и уменьшить ее до родов никак не удается. Боль в пояснице на ранних сроках беременности также может возникать. В каждом триместре будущие мамы сталкиваются с этим симптомом по разным причинам.
На ранних сроках
Болит поясница при беременности на ранних сроках чаще всего по физиологическим причинам:
- Уже во время первых недель вынашивания ребенка тело женщины постепенно готовится к тому, что плод будет постоянно увеличиваться. Поясничный отдел позвоночника претерпевает изменения, поскольку совсем скоро вся нагрузка будет идти именно на него.
- Спустя 1,5 месяца с момента оплодотворения изменения затрагивают крестцовый отдел. Со временем он становится более эластичным, чтобы женщина не испытывала сильного дискомфорта от давления массы ребенка на позвоночник. На этом этапе боли обычно появляются периодически и не сильно сказываются на общем самочувствии беременной.
- Поясница особенно напряжена, поскольку матка растет и изменяет свое расположение.
- Ближе к концу первого триместра поясничные боли связываются с динамичным ростом плода. На этом этапе женщина еще не успевает привыкнуть к тяжести живота, поэтому при ходьбе для удобства сильно прогибает позвоночник.
- На 12 неделе связки начинают интенсивно растягиваться под давлением ребенка. Женщина может испытывать сильный дискомфорт, но чаще повода для беспокойства нет, поскольку все происходит в физиологических рамках.
У некоторых женщин тянет поясницу на раннем сроке беременности вскоре после оплодотворения. После зачатия эмбрион преодолевает путь из маточных труб в матку за 4-5 дней. Затем он имплантируется в эндометрий (слизистую оболочку). Во время внедрения эмбриона в слизистую матки ее покров частично разрушается, что вызывает тянущую боль. После успешной имплантации яйцеклетки неприятное ощущение проходит само по себе. Наряду с тошнотой и небольшими кровянистыми выделениями, можно рассматривать боль в пояснице как признак беременности.
На поздних сроках
Болит спина при беременности во втором триместре по таким причинам:
- смещение центра тяжести;
- увеличение массы тела;
- действие гормона релаксина на связки и ткани;
- гормональные изменения;
- возрастающая нагрузка на определенные группы мышц;
- обострение хронических заболеваний (опорно-двигательного аппарата, мочеполовой системы);
- патологии, которые имели место еще до начала вынашивания ребенка (дегенеративные заболевания хребта).
В третьем триместре болит спина при беременности чаще всего из-за того, что женщина динамично набирает вес. Вместе с этим повышается нагрузка на позвоночник, усиливаются деформации поясничного отдела. Гормоны, со своей стороны, подготавливают таз к родам, размягчая соединительные связки. Место соединения костей таза с позвоночником становится подвижным, а от этого еще сильнее болит поясница при беременности в третьем триместре.
Если у женщины тянет поясницу в период 37-40 недель, то еще это может быть связано с такими причинами:
- Перед родами головка ребенка опускается и давит на область крестца, вызывая поясничные боли.
- Отслойка плаценты. Если наряду с поясничными болями у беременной появляются кровавые выделения, а также имеется маточный тонус, то откладывать визит к врачу нельзя. Лучше сразу же поехать в отделение патологии беременности. Слишком раннее отделение плаценты от стенки матки чревато тяжелыми последствиями и для мамы, и для малыша.
- Схватки Брэкстона-Хикса. Перед предстоящими родами организм тренируется с помощью ложных схваток. У них нет четкого ритма, они могут отдавать в поясничный отдел.
- Начало родового процесса. Если наряду с поясничными спазмами отходит слизистая пробка, подтекают околоплодные воды, а также болит нижняя часть живота через равные промежутки времени, то, скорее всего, близок процесс родоразрешения. Его следует ожидать уже с 38 недели.
Перед родами ноющие боли в пояснице – не редкость, они имеют чаще всего физиологическое объяснение, но также могут указывать на серьезные хронические заболевания, обострившиеся с наступлением беременности.
Что делать, когда во время беременности расходятся кости в тазу?
Проявление несильных болезненных ощущений или дискомфорта в области лонного сочленения является нормой и не рассматривается профессиональными врачами как ситуация, требующая неотложного медицинского вмешательства. Однако, при аномальной симфизиопатии показано применение следующих мер, направленных на уменьшение болевых ощущений и сохранение целостности лонного сочленения:
- Ношение поддерживающего бандажа, частично снимающего нагрузку с костей таза;
- Ограничение физических нагрузок, назначающееся при проявлении болезненных ощущений любой природы;
- Ограничение подвижности, в том числе долгой ходьбы, женщинам также рекомендуется принимать лежачее и полулежачее положение;
- В тяжелых случаях, сопровождающихся сильной болью и угрозой разрыва симфиза, может назначаться строгий постельный режим;
- Прием витаминных комплексов, содержащих кальций, магний, цинк, марганец, витамин D и другие компоненты, необходимые для формирования прочной и эластичной соединительной ткани;
- Физиотерапевтические процедуры, направленные на уменьшение болезненных ощущений (массаж, иглоукалывание и т. д.);
- Коррекция режима питания, направленная на улучшение всасываемости кальция, употребление в пищу продуктов, содержащих этот элемент;
- Прием противовоспалительных препаратов, препятствующих развитию воспаления и сопутствующей ему склеротизации хрящевой ткани.
В том случае, когда тяжесть заболевания серьезно повышает риск полного разрыва симфиза, женщине может быть назначено кесарево сечение. Такая мера оправдана тем, что при нарушении целостности этой связки пациентка может потерять возможность ходить. Даже с учетом того, что симфиз можно восстановить естественным или хирургическим путем, реабилитационный период займет длительное время.
Эти меры применяются в том случае, если тазовые кости беременной разошлись до аномального состояния. Но можно ли вообще предотвратить такую патологию? Для этого предусмотрены следующие профилактические меры:
- Употребление поливитаминных комплексов для беременности и пищевых продуктов, содержащих указанные выше элементы и соединения, необходимые для поддержания нормального состояния костей и связок;
- Применение дородового бондажа может как помочь с уже имеющейся проблемой, так и предотвратить ее появление;
- Также высокую эффективность демонстрируют занятия йогой и пилатесом, положительно влияющие на прочность и эластичность связок.
Важное значение для предупреждения симфизиопатии и полного разрыва лонного сочленения является своевременная диагностика этого состояния. При выраженных болевых ощущениях в лонном сочленении женщине назначается осмотр для выявления сопутствующих признаков:
- Нарушения подвижности и чувствительности ног;
- Общего или локального повышения температуры;
- Отека и покраснения в лобковой области.
Для уточнения диагноза и определения степени тяжести заболевания проводятся ультразвуковое обследование или рентгенография. Беременная женщина с подозрением на аномальное растяжение лобковой связки должна регулярно наблюдаться у лечащего врача для своевременного купирования болевых ощущений и предотвращения дальнейшего развития патологии.
В любом случае, перед каким-либо вмешательством или при наличии проблем, описанных выше, проконсультируйтесь с нашими специалистами, оставив заявку на звонок через форму ниже
Виды брадикардии у плода
По характеру и интенсивности снижения частоты сердечных сокращений у плода различаются следующие разновидности патологии:
- Базальная – диагностируется при снижении ЧСС эмбриона до менее 120 раз в минуту, при своевременной помощи вреда для ребенка и самой матери можно избежать;
- Децелерантная – такая брадикардия ставится, если частота эмбрионального сердцебиения не более 72 ударов в минуту, при этом женщине назначается лечение в стационаре с постельным режимом;
- Синусовая – при ней пульс плода снижается до 70-90 ударов в минуту, такое состояние является наиболее опасным, поэтому женщине требуется срочная госпитализация и интенсивное лечение вплоть до самых родов.
Определение точного вида и причины брадикардии имеет большое значение, так как от этого зависит, насколько велика опасность для ребенка и матери, какую стратегии терапии следует выбрать для лечения заболевания или хотя бы снижения рисков.
Почему расходятся кости таза при беременности?
Чтобы ответить на этот вопрос, необходимо понимать строение женского скелета и сам механизм деторождения. Лобковая кость, в которой и возникают дискомфортные ощущения, состоит из верхних ветвей двух лонных костей, подвижно соединенных между собой хрящевой связкой (симфизом). Образуемое лонными костями кольцо “обхватывает” родовые пути, поддерживая органы малого таза в нормальном положении и предотвращая их опускание (пролапс) под собственным весом. Именно через это отверстие проходит плод во время рождения.
Если у Вас есть вопросы к нашим специалистам, оставьте заявку на бесплатную консультацию через форму:
Из-за эволюционных особенностей человеческого организма (а именно прямохождения) свободное прохождение ребенка естественным путем у женщин затруднено по сравнению с родами у животных. Мудрая природа нашла компромисс – при беременности кости таза расходятся, увеличивая размер родового канала на 5-6 мм. Одновременно и у ребенка во время родов подвижно соединенные кости черепа сдвигаются, делая его головку более узкой и способствуя его прохождению через родовые пути.
Расхождению тазовых костей способствует размягчение связки-симфиза под воздействием вещества релаксина и женских половых гормонов. При этом хрящевая ткань становится более рыхлой и эластичной (при сохранении прежней прочности), в ней появляются полости, заполненные жидкостью, увеличивается местная капиллярная сеть.
Ввиду того, что этот процесс предназначен для облегчения родов, в норме он наблюдается после 20 недели или ближе к концу беременности. Точное время может разниться в зависимости от индивидуальных характеристик женщины.
Таким образом, расхождение тазовых костей при беременности является естественным процессом, облегчающим роды. Оно избавляет женщину от еще большей боли, а малыша защищает от застревания в родовых путях и черепно-мозговых травм.
Роды
Даже если будущая мать готовилась к наступлению родовых схваток и с нетерпением ждала этого момента, неожиданные признаки надвигающихся родов могут застать врасплох и вызвать панику.
Обращаться в скорую помощь нужно, когда возникнет регулярная родовая деятельность или после отхождения околоплодных вод.
Регулярные родовые схватки повторяются каждые 10-15 минут, длятся не менее 10-15 секунд и их интенсивность и частота все время нарастают. Если появились регулярные схватки не реже чем 1 раз в 15-10 минут, с частотой 20-10 секунд или отошли воды, нужно вызвать скорую помощь, а до их приезда постараться успокоиться и собрать необходимые вещи.
Проверьте наличие всех документов – обменной карты, паспорта, родового сертификата, страхового полиса или контракта на роды.
Что нельзя есть при геморрое?
Изменение диеты при геморрое прежде всего направлено на коррекцию работы кишечника, в частности на устранение запоров и диареи. При запорах каловые массы и натуживание приводят к смещению геморроидальных узлов и их выпадению. А при диарее происходит дополнительное раздражение и без того воспаленной слизистой оболочки, что приводит к усилению боли, воспаления. Питание при геморрое у людей, склонных к запорам и диареям, будет различаться.Например, при запорах упор делается на обогащение рациона грубыми пищевыми волокнами, витаминами и жидкостью. В то же время не рекомендуется употреблять продукты, способствующие газообразованию – сырые овощи и фрукты, сладости, бобовые, газированные напитки и др. При диарее делается упор на продукты, “успокаивающие кишечник”:
- жидкие каши на воде, в частности, рисовая;
- бананы;
- молочные продукты;
- слизистые супы на нежирном отваре;
- отварные овощи и фрукты, печеные яблоки, богатые пектином;
- кисели;
- диетические сорта мяса.
Важно, что и при запорах, и при диарее категорически не рекомендуется есть острые, соленые и жирные блюда. Подробнее о диете при геморрое читайте здесь
Почему применение гипсовых повязок ошибочно?
Рис. 1. Перелом эпифиза лучевой и Рис. 2. Вторичное смещение костных отломков локтевой кости.
- низкая устойчивость соединения отломков (после наложения гипсовой повязки сохраняется подвижность фрагментов до 2 град. при допустимых 0,5);
- невозможно создать компрессию (рис. 1);
- повреждение мягких тканей (пролежни, нарушение трофики);
- нарушение кровообращения в результате резкого ограничения функции поврежденной конечности;
- контрактура суставов;
- ограничение функции поврежденной конечности;
- вторичное смещение костных отломков (Рис. 2);
- отсутствие точной полной репозиции;
- несоответствие принципам функционального лечения переломов;
- атрофия мягких тканей;
- является фактором дополнительного беспокойства для животного;
- несращения, псевдоартроз.
Применение гипсовых повязок при лечении переломов противоречит принципам стабильно-функционального остеосинтеза, т.к. не обеспечивает комплекса оптимальных условий заживления перелома: нет сопоставления отломков, отсутствует высокая жесткость фиксации отломков, нарушено кровоснабжение и не сохранены функции поврежденной конечности.
Основные осложнения, с которыми приходится сталкиваться ветеринарному врачу при лечении переломов, это:
- замедленное (неполное) сращение и несрастание (Рис.3,4);
- остеомиелит;
- порочное срастание костной ткани;
- патологические процессы при переломе;
- саркома в месте перелома;
- жировая эмболия.
Рис. 3. Рис. 4.
При замедленном (неполном) сращении и несрастании необходимо понимать факторы, оказывающие влияние на время, отведенное для заживления перелома. К таким факторам относят:
- возраст (плохая минерализация, чрезмерная ломкость, плохая способность к регенерации у старых животных, «мягкие» кости у молодых);
- метод лечения (неадекватная стабилизация перелома, нарушение принципа стабильного и функционального остеосинтеза);
- тип перелома (чрезмерный дефект участка перелома: нежизнеспособный фрагмент кости, потерянный имплантат);
- поражение кости (когда имеет место инфекционный процесс); сопутствующие патологии (системные или местные болезни, идиопатические факторы).
Заключение о том, что перелом срастается медленно или не срастается вовсе, может быть сделано на основании рентгенологического исследования. Здесь можно выделить следующие особенности:
- при замедленном срастании: сохраняющаяся линия перелома при наличии признаков протекания процессов заживления; открытая мозговая полость; неровные поверхности линии перелома; отсутствие склероза.
- при несрастании: промежуток между концами сломанной кости; закрытая мозговая полость; склероз; гипертрофия или атрофия концов кости.
Несрастание перелома классифицируется по системе Вебера-Сича, описанной в 1976 г. Согласно этой классификации несрастание переломов делят на две группы: биологически активные (жизнеспособные) и биологически неактивные (нежизнеспособные). Эти две группы подразделяют на более специализированные по причине их возникновения и рентгенологическому проявлению:
Как все-таки вылечить пародонтоз
Информация с интернет-форумов показывает, что очень многие люди все еще путают пародонтоз с пародонтитом – воспалительным заболеванием десен. По этой причине многие описанные в интернете методики лечения пародонтоза не работают, так как на самом деле лечат пародонтит.
О пародонтозе же пользователи форумов в основном отзываются очень плохо – практически ни у кого он полностью не прошел. Многие пишут, что пародонтозом страдали их отцы или матери, и в итоге тем пришлось полностью удалять зубы и ставить протезы – только тогда заболевание, наконец, остановилось. Неплохо люди на сайтах отзываются об укрепляющих уколах, хотя есть целые группы людей, которым уколы совсем не помогают.
Многим врачи прописывают лекарства для облегчения симптомов – в виде мазей, компрессов и т.п. Курсы лечения нужно повторять регулярно, и в целом пародонтоз перестает беспокоить. Также в качестве поддержки помогают различные зубные пасты – пользователи упоминают «Лакалют», «Пародонтоцит» и «Weleda». Также хорошим дополнением будет использование ирригатора.
Пародонтоз до и после лечения