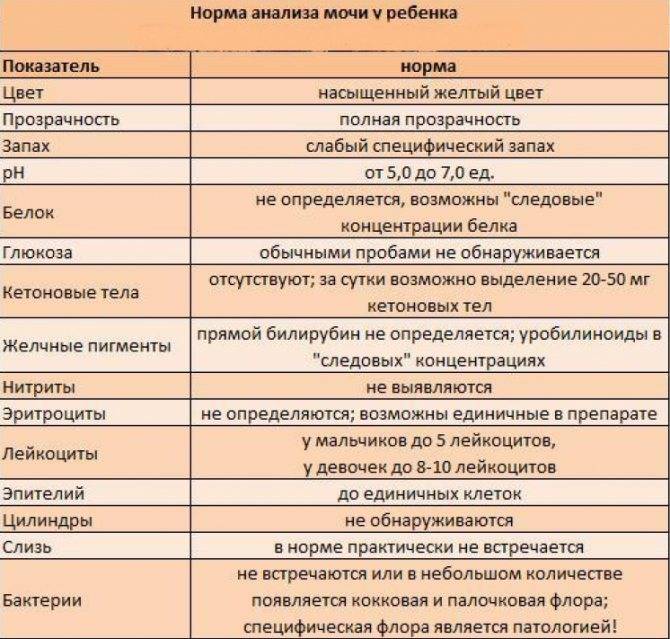
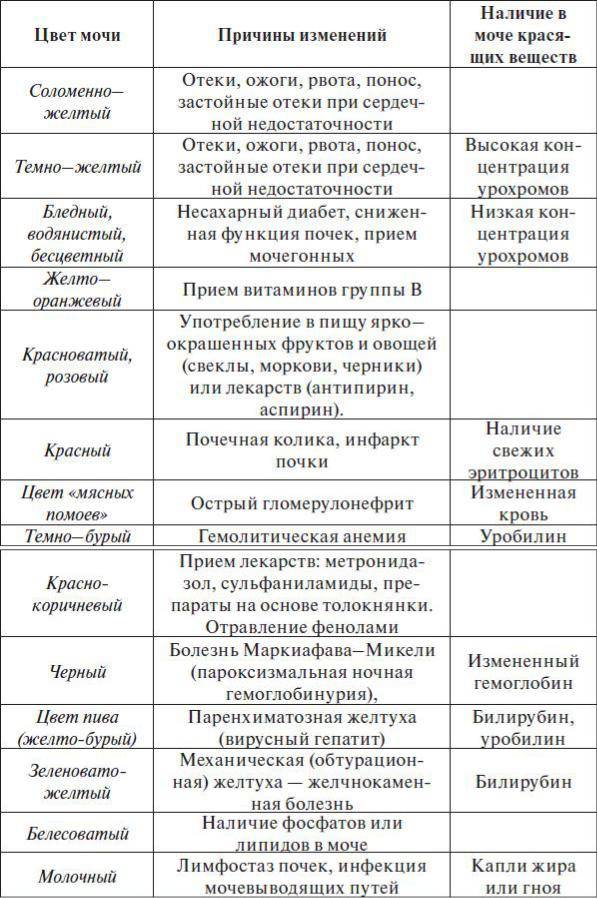
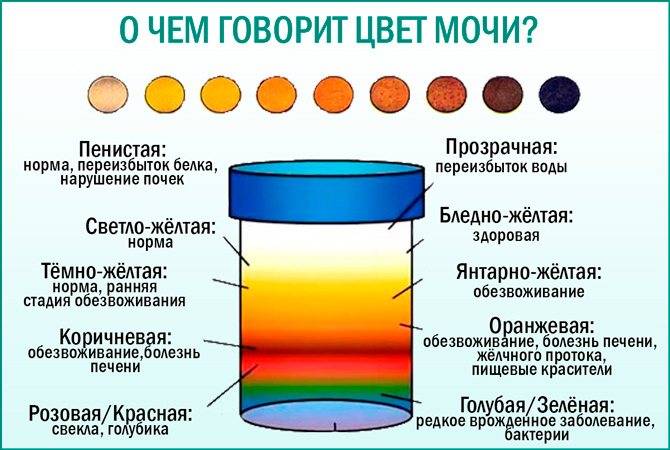
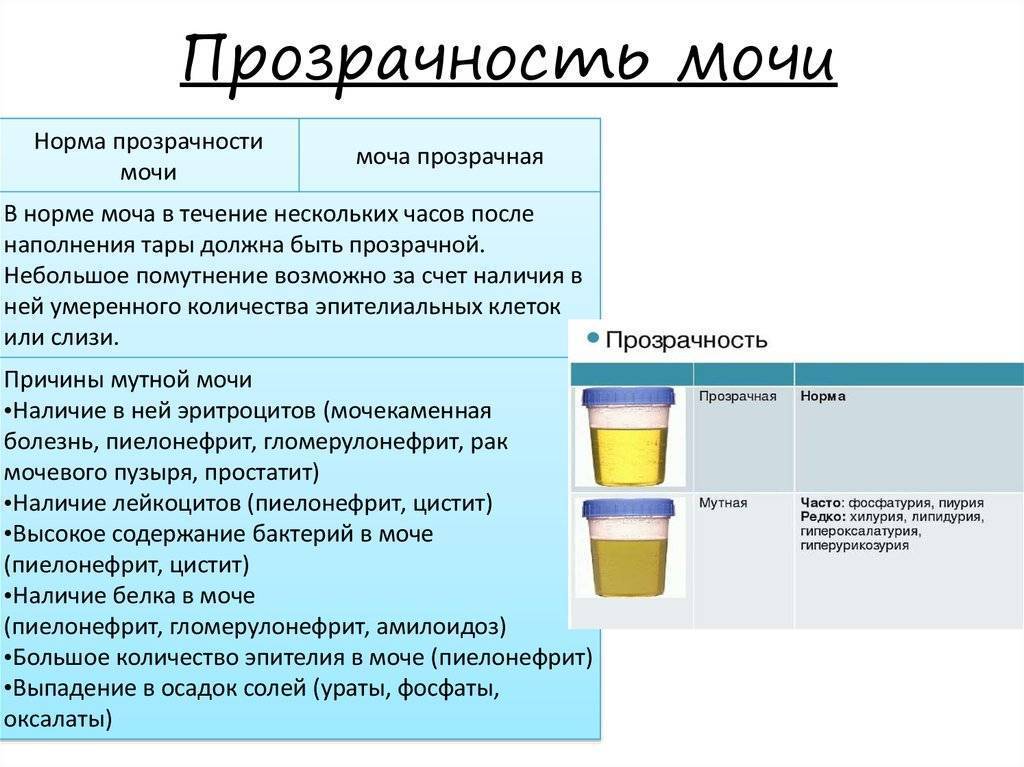
Причины возникновения
Причины помутнения мочи делятся на два вида:
Естественные. Мутная моча у ребенка в этом случае не является причиной для переживаний. Сюда можно отнести помутнение урины из-за съеденного ребенком накануне. Например, от моркови или свеклы моча поменяет цвет и прозрачность. А если кроха пьет много жидкости – произойдет ее обесцвечивание.
У грудного ребенка может быть мутная моча в первые дни его жизни. Кроме того, в самом начале прикорма у ребенка может появиться осадок в моче.
При отклонениях от нормы у новорожденного могут изменяться все физиологические показатели урины.
Патология. Мутная моча с осадком может встречаться при следующих отклонениях:
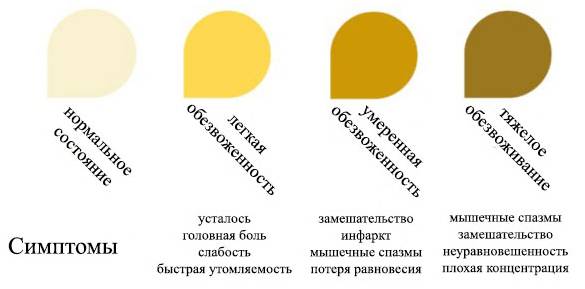
- Если у ребенка присутствует обезвоживание организма.Это может быть при длительном пребывании детей на солнце в жаркий день.
- При ротавирусной инфекции. В этом случае урина будет иметь мутный цвет. Это связано с потерей большого количества жидкости. Моча становится более концентрированной, может иметь мутный осадок, неприятный запах.
- В результате повышенной температуры тела. Такая патология характерна после ОРВИ, в период повышенного потоотделения.
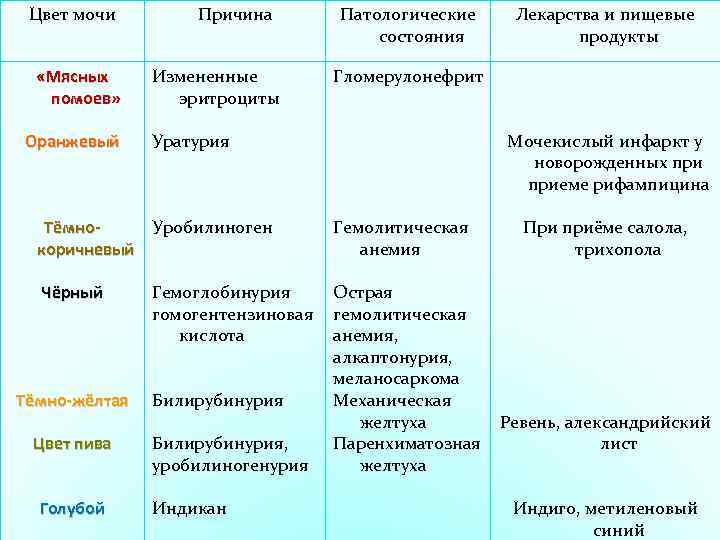
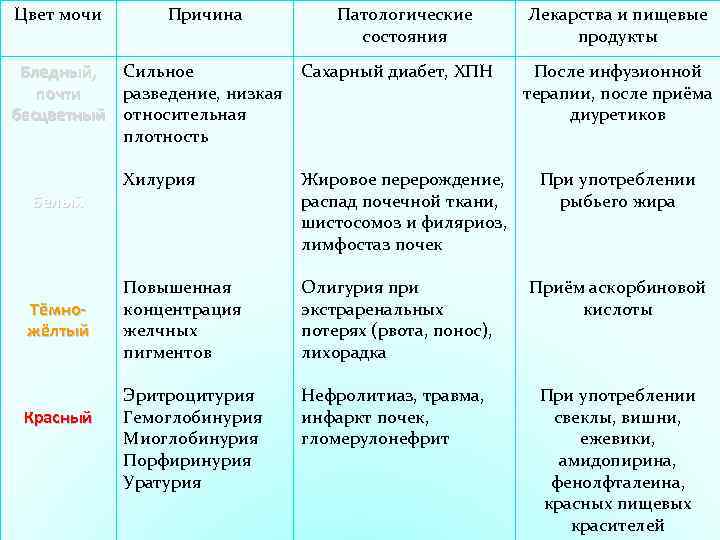
- Желтуха. Мутная моча у детей наблюдается при паренхиматозной желтухе. Это связано с тем, что данное заболевание возникает на фоне гепатита. При этом выделяется большое количество билирубина. Поэтому урина становится непрозрачной и имеет более темный окрас.
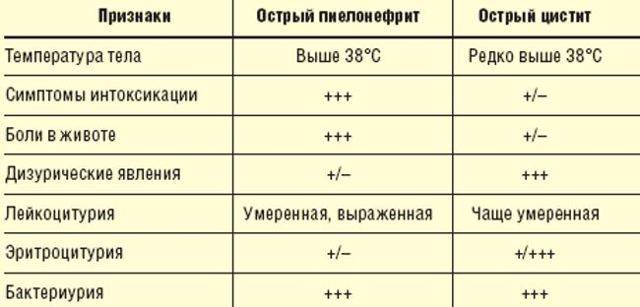
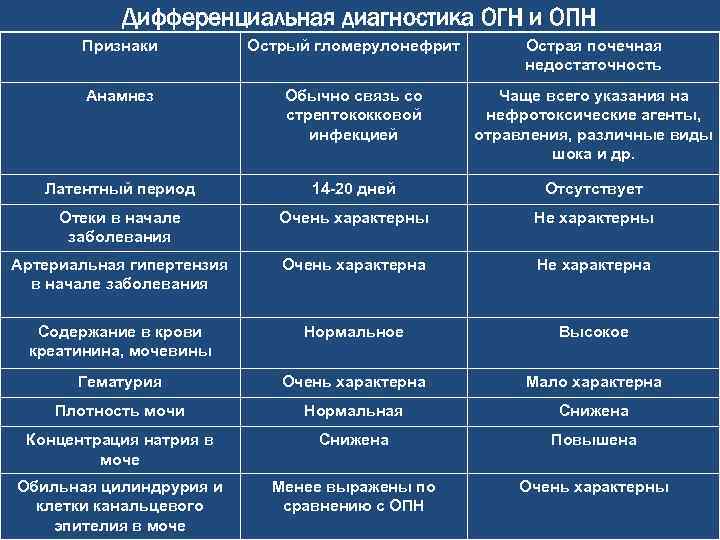
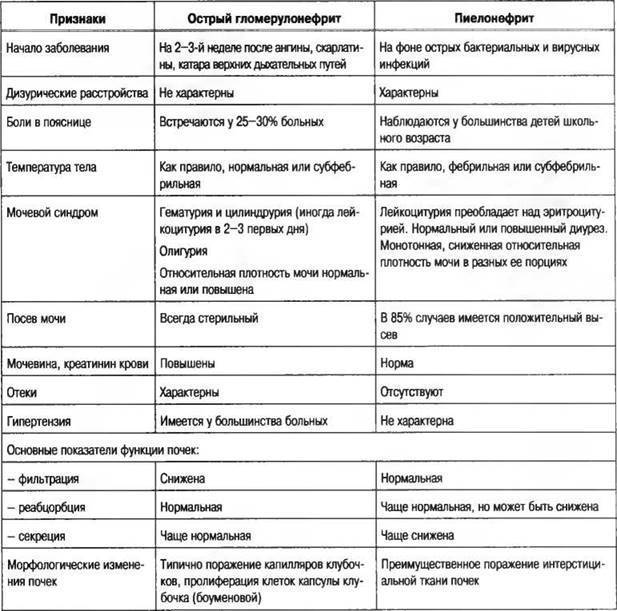
- Пиелонефрит. При остром течении заболевания отмечается увеличение количества мочи у ребенка. В этом случае моча у грудного ребенка будет иметь бледный цвет. Плотность низкая. Возможно появление большого количества гноя. В этом случае в моче у ребенка появится белый осадок. Если происходит одностороннее поражение, то при наличии высокой температуры гной в моче может отсутствовать. При снижении температурных показателей до нормы повышается риск появления гноя. Возникает пиурия – выделение мочи с гноем. Если произошло двустороннее поражение, то чаще всего оно будет сопровождаться отсутствием мочеиспускания. Моча будет помутневшая, с осадком и примесью эритроцитов. При хроническом течении заболевания отмечается увеличение количества урины у грудничка. Увеличивается и ее плотность. Цвет мочи становится бледным.
- Мутность и количество белка напрямую зависят от наличия лейкоцитов и их количества. В случаях рецедивирующего пиелонефрита у ребенка, моча может помутнеть. При скрытом течении болезни моча чаще всего бывает желтая, со скудным осадком.
- Цистит. При данном заболевании в урине у ребенка могут присутствовать лейкоциты, белок, эритроциты. Это повлияет на цвет, плотность и прозрачность урины. Она становится мутной, появляется осадок в виде белых хлопьев.
- Отравления. При отравлении количество эритроцитов в урине повышается. За счет этого моча от светло желтого цвета становится темной, мутной.
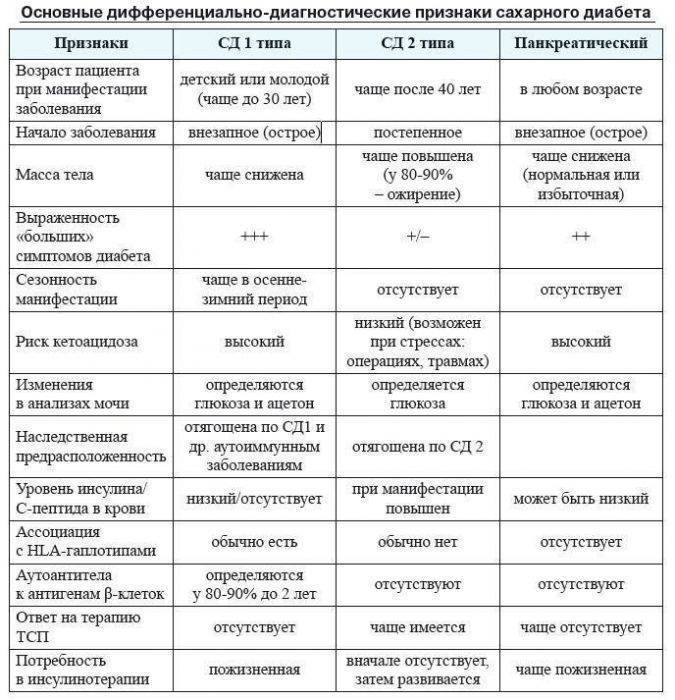
- Сахарный диабет. В этом случае наблюдается ацетонемия. Она является следствием недостатка глюкозы в клетках. Как результат – появление кетоновых тел в крови ребятенка. К тому же меняется цвет мочи, появляется специфический запах. Именно по нему родители определяют, что что-то не так с их малюткой.
![]()
Первые признаки пневмонии у новорожденного ребенка
Первые признаки пневмонии у малыша определяются по поведению: ребенок слишком вялый, сильно капризничает, отказывается есть, поднимается температура. Эти признаки пневмонии у грудничка являются первым сигналом: нужно срочно обращаться к педиатру.
Пульмонологи выделяют следующие признаки пневмонии у новорожденного:
- У больного малыша первого года жизни температура зачастую невысокая: от 37,1 до 37,5º.
- Неспокойный, непродолжительный сон грудничка.
- Приступы кашля.
- Насморк.
- Болезненное дыхание.
- Яркие признаки пневмонии у грудничка: кивание головой при дыхании, одышка.
- Учащенное дыхание: норма до 2-х месяцев до 50 вдохов/мин., до 1 года 25-40 вдохов/мин., 2 года-4 года до 40 вдохов/мин.
- Втягивание кожи со стороны очага поражения легкого.
- Гиперемия или синюшность в области носика и губ.
- Еще одни из первых признаков пневмонии у ребенка: отсутствие аппетита, рвота, срыгивание.
Отметив у новорожденного первые признаки пневмонии, немедленно обращайтесь к доктору.
Методы лечения болезней, сопровождающихся помутнением мочи
Лечением заболеваний мочевыводящих путей занимается детский врач-нефролог. На болезнь оказывается воздействие с нескольких сторон — с помощью лекарств, методов физиотерапии, при необходимости применяются оперативные вмешательства.
Фармакологические средства
Лекарства — верный помощник врача в борьбе с болезнями мочевыводящей системы. Они эффективно влияют на микробы, воспаление, скорость кровотока в сосудах, обмен веществ в клетках почек, нормализуют артериальное давление. Комбинации препаратов подбирает специалист в зависимости от причины, вызвавшей заболевание.
Препараты, использующиеся при болезнях мочевыводящих путей — таблица
| Фармакологическая группа | При каких болезнях применяется | Примеры препаратов |
| Антибиотики |
|
|
| Противовирусные препараты |
|
|
| Жаропонижающие (нестероидные противовоспалительные, обезболивающие)препараты |
|
|
| Мочегонные препараты | Гломерулонефрит |
|
| Гормональные противовоспалительные препараты,в том числе угнетающие иммунитет | Гломерулонефрит |
|
| Уроантисептики |
|
|
| Растительные уроантисептики |
|
|
| Кроворазжижающие препараты | Гломерулонефрит |
|
| Антигипертензивные препараты |
|
|
| Сосудистые и метаболические препараты |
|
|
| Противоопухолевые препараты, в том числе угнетающие иммунитет |
|
|
Препараты для лечения болезней мочевыводящих путей — фотогалерея
Физиолечение
Физиолечение поможет справиться с воспалением самым маленьким пациентам. Кроме того, эти методы разрешены с первых дней жизни и фактически не оказывают побочных эффектов:
- электрофорез при помощи тока доставит лекарства в воспалительный очаг;
- лезеротерапия поможет восстановиться воспалённому органу;
- магнитотерапия ликвидирует воспаление;
- ультразвуковая терапия поможет зажить воспалительному очагу без рубцов.
Операции
Операции применяются в особых случаях, когда почка значительно изменена болезнью и не способна выполнять свою работу. Кроме того, высокий риск блокады оттока мочи и инфицирования мочевыводящих путей также являются поводом для хирургического вмешательства.
Методы операций на мочевыводящих путях — таблица
| Вид заболевания | Название операции | Методика операции |
| Опухоль почки |
|
|
| Гидронефроз |
|
|
| Мочекаменная болезнь |
|
|
Причины осадка в моче
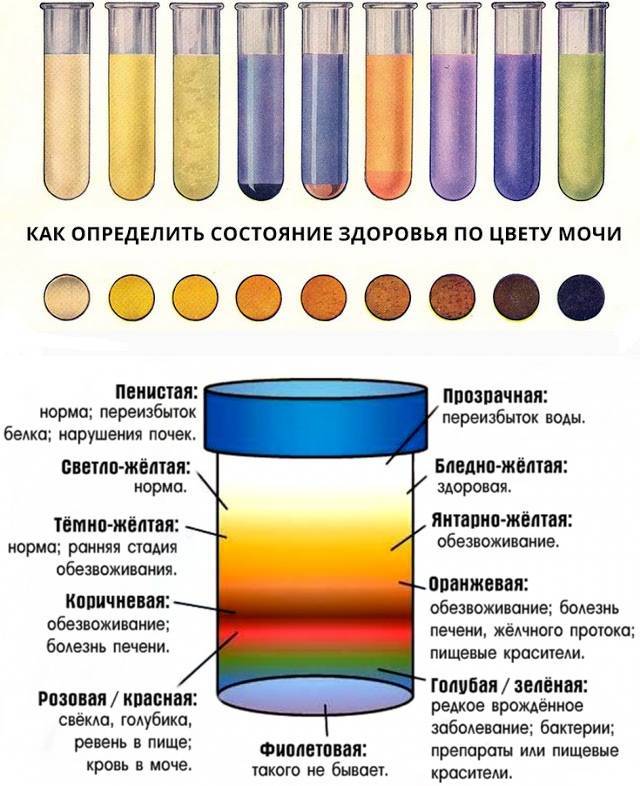
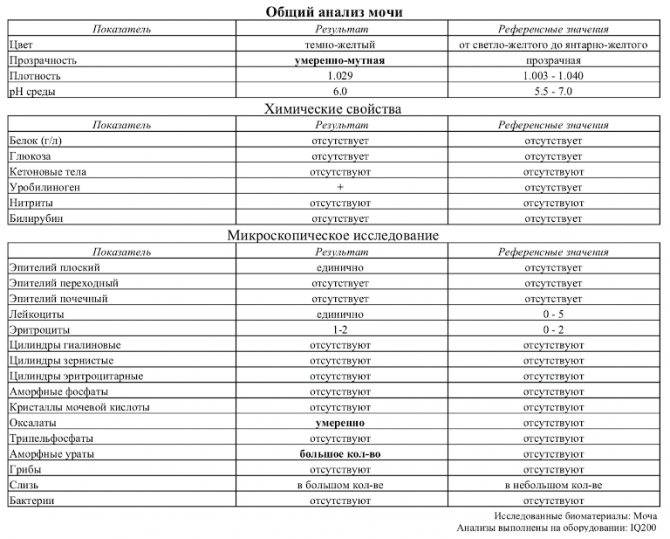
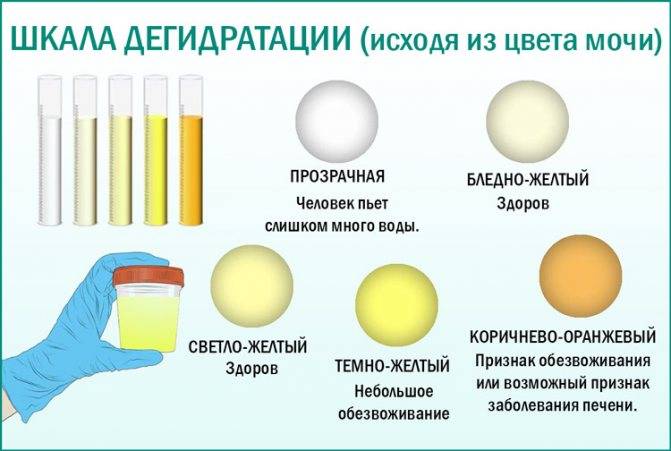
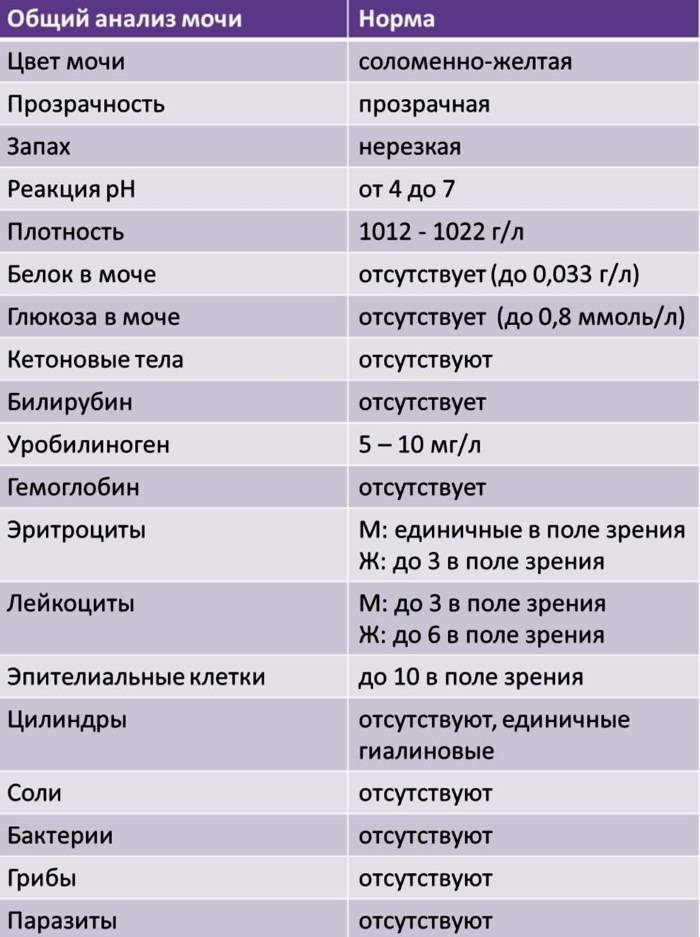
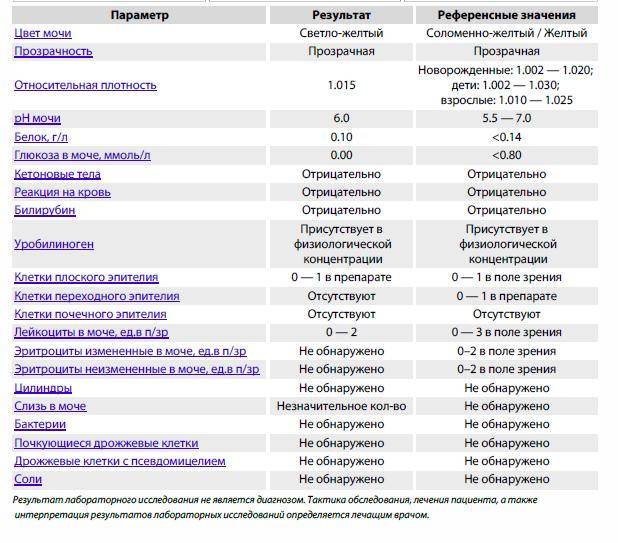
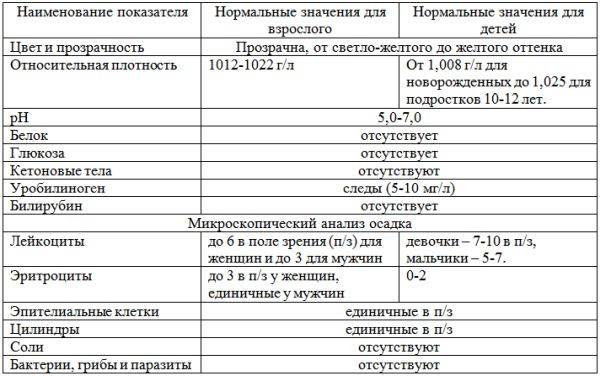
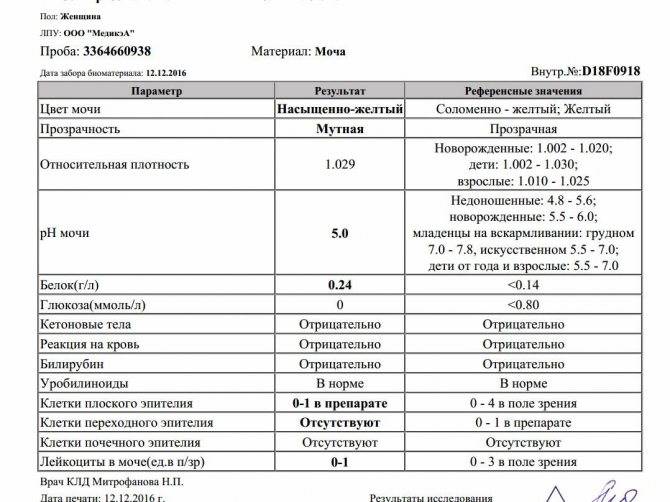
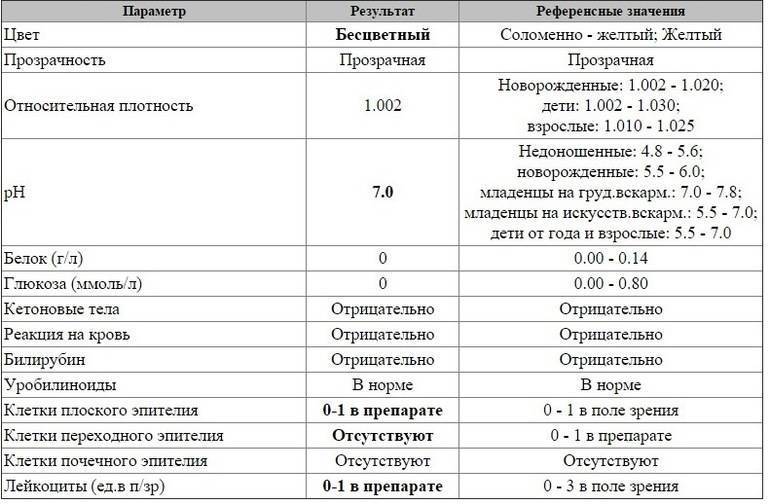
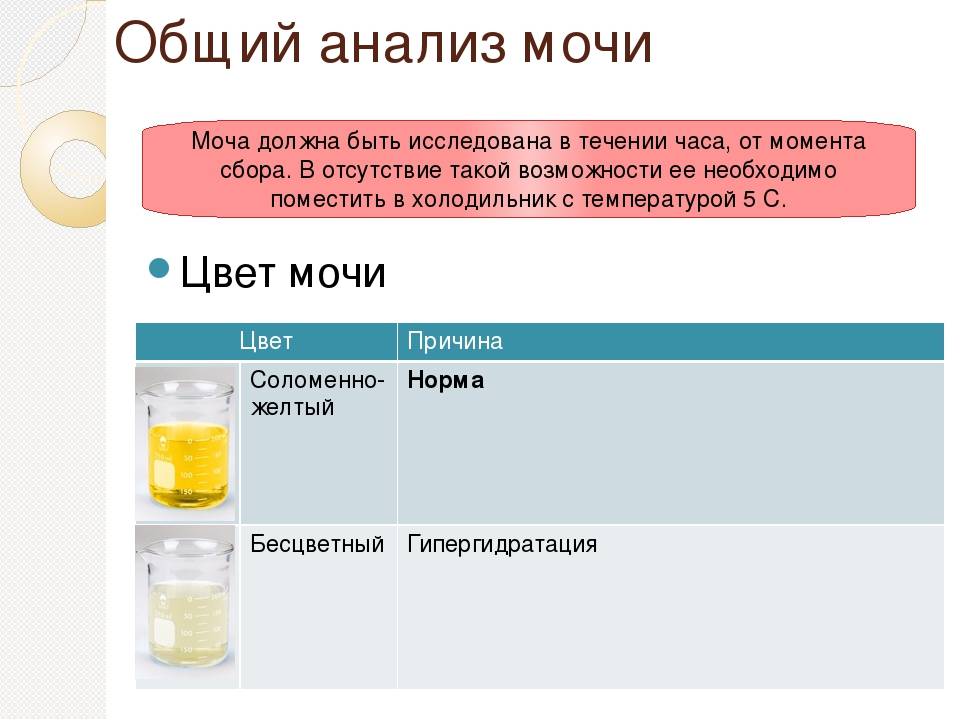
В норме урина здорового человека имеет желтый цвет, оттенок которого варьируется от бледно-соломенного до интенсивного желтого. Она прозрачная, без осадка, примесей, гноя, крови, слизи, ничем резким и неприятным не пахнет. Если же в ней выпадает осадок, то это свидетельствует о наличии различных патологий. Однако при определенных условиях моча мутнеет, в ней появляется осадок и у здорового человека.
Этому способствуют следующие причины:
Прозрачность урины обусловлена полной растворенностью всех ее компонентов. Незначительное помутнение обусловлено длительным хранением мочи, а со временем в ней выпадет осадок солей. Если собрать мочу в тару и оставить ее на некоторое время, то она мутнеет из-за выпавших в осадок солей. В свежей моче соли полностью растворены, и их невозможно увидеть. При контакте урины с кислородом или при пониженной температуре они выпадают в осадок. Поэтому мочу на анализ собирают с утра, непосредственно перед сдачей.
У новорожденных детей в урине постоянно присутствует осадок в первые дни жизни, но со временем она быстро станет прозрачной. Если такое происходит иногда, а затем моча снова становится прозрачной, то волноваться не о чем. Моча с осадком появляется в первой утренней порции, так как за ночь баланс жидкости у малыша нарушается, что естественно отражается на урине.
У детишек до годика осадок в моче может появляться при смене рациона, например при введении прикорма. Главной задачей для родителей является наблюдение за мочой малыша и его общим состоянием. Если осадок продолжает выпадать на протяжении нескольких дней, малыш теряет аппетит, капризничает, то следует обязательно обратиться к педиатру за консультацией.
Осадок в моче у ребенка может появиться по ряду других причин и может не свидетельствовать о наличии патологий. На состав урины, ее цвет и прозрачность, удельную плотность оказывает влияние множество факторов: употребленная пища, количество выпитой жидкости, физические нагрузки, прием определенных лекарств, повышенная температура.
Лечение бактериурии
При диагностировании гнойно-воспалительных болезней почек, мочеточников, уретры или мочевого пузыря необходимо назначение своевременного и правильного лечения, которые должен подбирасть специалист: нефролог или уролог, с коррекцией терапии, с комплексным обследованием и консультациями узких специалистов (при наличии сопутствующих заболеваний).
Терапия этого симптома зависит от его причины, клинических проявлений основного заболевания, тяжести течения и возбудителя инфекции.
При легком течении заболевания со скрытой бактериурии лечение назначается в виде курсового приема антибиотиков, противовоспалительных препаратов, мягких диуретиков (чаще используются фитопрепараты – Канефрон, Цистон, Уролесан), антигистаминных лекарственных средств, растительных адаптогенов.
При среднетяжелом и тяжелом течении болезней лечение проводится в специализированном стационаре и под динамическим наблюдением лечащего врача с контролем лабораторных показателей крови и мочи.
Что нужно делать родителям и чего делать нельзя
При обнаружении бактерий в моче у ребенка, прежде всего, необходимо определить причину бактериурии, которая в большинстве случаев является только симптомом инфекционно-воспалительного заболевания почек, уретры, мочевого пузыря.
Важно помнить, что для определения микроорганизма нужно правильно собрать мочу в стерильный контейнер и провести анализ в течение получаса после мочеиспускания (свежая моча). Нельзя заниматься самолечением – прием любых лекарственных препаратов, особенно антибиотиков и гормональных средств, может вызвать изменение показателей мочи. Нельзя заниматься самолечением – прием любых лекарственных препаратов, особенно антибиотиков и гормональных средств, может вызвать изменение показателей мочи
Нельзя заниматься самолечением – прием любых лекарственных препаратов, особенно антибиотиков и гормональных средств, может вызвать изменение показателей мочи.
Родителям необходимо помнить, что наличие патогенной микрофлоры в моче ребенка считается показателем развития гнойно-воспалительных заболеваний, поэтому нельзя применять любые тепловые процедуры (ванны, компрессы) – они вызывают прогрессирование гнойных заболеваний и их осложненное течение (пиелит, бактериальный сепсис).
В 25–30% случаев бактериурия развивается при длительной задержке мочи в результате различных причин, поэтому родители должны следить за регулярностью мочеиспусканий у малыша, устранить все предрасполагающие факторы, способствующие развитию дизурических расстройств (стресс, нормализация питьевого режима и диеты, чтобы исключить развитие дисметаболических нарушений и отложения солей).
Также важным фактором в развитии бактериурии у девочек — считается восходящее заражение при несоблюдении личной гигиены, что связано с анатомо-физиологическими особенностями мочеиспускательного канала и его взаиморасположения с половыми органами и прямой кишкой.
Устранение этих факторов – приводит к полному излечению и устранению бактериурии без медикаментозного лечения (при отсутствии диагностических признаков инфекционно-воспалительных процессов в органах мочевыделительной системы после полного и комплексного обследования ребенка).
Появление бактерий в моче у ребенка считается важным диагностическим признаком серьезных заболеваний, поэтому при обнаружении любых возбудителей инфекционного процесса необходимо провести дополнительные инструментальные обследования и полностью соблюдать все назначения специалиста, а также устранить факторы, предрасполагающие попаданию патогенной микрофлоры и прогрессирование гнойно-воспалительного процесса у малыша.
Как собрать мочу у малышей с помощью мочеприемника
Советуем почитать: Действительно ли подгузники вредны для репродуктивной системы мальчиков?
Автор
Ольга Сазонова
Педиатр
Закончила Луганский государственный медицинский университет по специальности педиатрия. Стаж работы по специальности – 20 лет. Сейчас работает детским эндокринологом. Разбирается в вопросах гинекологии и беременности, психологии. Все статьи автора
Мне нравится!
Цены на услуги
Вид исследований
Цена (руб.)
Биохимический скрининг при беременности – комплекс исследований для диагностики болезни Дауна у плода (определение уровня РАРР-А – плацентарного белка беременности, БЕТА-ХГ – хорионического гонадотропина)
3 500
Забор крови
200
Лабораторное исследование по определению резус-фактора плода по крови матери. Срок выполнения – до 10 дней.
11 300
Неинвазивный пренатальный тест “LifeСodexx” (Германия) на определение наличия у плода Трисомии по 21 хромосоме (синдром Дауна) + определение пола плода. Срок выполнения – до 14 дней.
24 900
Неинвазивный пренатальный тест “VERACITY” (Кипр) на определение наличия у плода Трисомии по 21, 13, 18 хромосоме (синдромы Дауна, Патау, Эдварса). Срок выполнения – до 14 дней.
32 900
Неинвазивный пренатальный тест “VERACITY” (Кипр) на определение наличия у плода Трисомии по 21, 13, 18 хромосоме (синдромы Дауна, Патау, Эдварса) + определение пола. Срок выполнения – до 14 дней.
32 900
Неинвазивный пренатальный тест “VERACITY” (Кипр) на определение наличия у плода Трисомии по 21, 13, 18 хромосоме (синдромы Дауна, Патау, Эдварса) + анеуплоидии половых хромосом X,Y + определение пола плода. Срок выполнения – до 14 дней.
34 900
Неинвазивный пренатальный тест “VERACITY” (Кипр) на определение наличия у плода Трисомии по 21, 13, 18 хромосоме (синдромы Дауна, Патау, Эдварса) + микроделеции (потери участков хромосом) + анеуплоидии половых хромосом X,Y + определение пола плода. Срок выполнения – до 14 дней.
40 000
Неинвазивный пренатальный тест “VERAgene” (Кипр) на определение наличия у плода Трисомии по 21, 13, 18 хромосоме (синдромы Дауна, Патау, Эдварса) + моногенные заболевания + микроделеции (потери участков хромосом) + анеуплоидии половых хромосом X,Y + определение пола плода
Внимание! Для проведения теста требуется присутствие обоих родителей: у матери производят забор венозной крови, у отца буккальный эпителий). Срок выполнения – до 14 дней.
50 000
Лечение ИМВП
Основа лечения ИМВП – это антибиотики. Выбор антибиотика зависит от возраста ребенка, вида возбудителя, выявленного при посеве мочи и анализа на чувствительность этого возбудителя к антибиотикам. Большинству детей, в возрасте старше 2 месяцев, не требуется никаких уколов – антибиотики прекрасно работают в суспензиях и таблетках.
Если ребенку меньше двух месяцев, или если у ребенка неукротимая рвота, не дающая возможности принимать лекарство через рот – ребенок должен быть госпитализирован в стационар, где желательно установить внутривенный катетер и вводить антибиотик в вену (внутримышечные инъекции – это неоправданная и бесполезная боль, но, к сожалению, именно они – являются самым частым методом введения антибиотика в организм ребенка с ИМВП в нашей стране).
Антибиотики обычно назначают курсом от 5 до 14 дней.
Ответ на лечение. Вашему ребенку должно стать хоть немного легче спустя от 24 до 48 часов, с момента начала приема антибиотиков. Если ребенку не становится лучше или его состояние ухудшается – он должен быть повторно осмотрен врачом. Большинство детей, которые переносят ИМВП, не имеют никаких последствий в будущем. Нет никакой необходимости в повторных анализах мочи в будущем, если у ребенка нет симптомов повторного эпизода ИМВП.
Никакие “почечные чаи” и фитотерапия в целом – неэффективны в лечении ИМВП. Остальная терапия – симптоматическая (жаропонижающие, болеутоляющие и проч).
Описание
Молекулярно-цитогенетическая диагностика распространённых хромосомных нарушений (анеуплоидий) по 13, 16, 18, 21, 22, X, Y-хромосоме — молекулярно‐цитогенетический метод, позволяющий определять изменения хромосом анеуплоидий (число хромосом, не кратное гаплоидному набору).
Половые хромосомы — X и Y, и аутосомы — 13, 16, 18, 21, 22 — наиболее часты и имеют наиболее негативное влияние на пренатальное развитие человека. Молекулярно-цитогенетическая диагностика
Молекулярно-цитогенетическая диагностика позволяет выявить отклонение в количестве хромосом (анеуплоидия). В эмбрионах с анеуплоидией отсутствует одна хромосома (моносомия), или имеется лишняя хромосома (трисомия). Наиболее распространённой хромосомной патологией является трисомия (три хромосомы вместо двух в норме) по 21-й хромосоме, или синдром Дауна. Возможно рождение живых детей с трисомиями по хромосоме 13 (синдром Патау), хромосоме 18 (синдром Эдвардса). Эти хромосомные болезни характеризуются еще более тяжёлыми, чем при синдроме Дауна, пороками умственного и физического развития
Как правило, такие дети не живут более года.Спонтанное прерывание беременности
Нарушения репродуктивной функции женского организма, которая сопровождается неожиданным прерыванием беременности, могут быть обусловлены действием различных факторов, среди которых важное место занимают генетические. Во многих случаях беременность прерывается из-за хромосомных нарушений при образовании эмбриона, несовместимых с его жизнью
Чаще возникают ситуации, когда в результате нарушения овогенеза (созревания яйцеклетки) или сперматогенеза (формирования зрелых сперматозоидов) возникают клетки с утраченной или лишней хромосомой или образуется зигота (зародыш) с набором хромосом, по количеству превышающим норму (в норме зигота содержит 46 хромосом). Причинами этому могут быть хронический стресс, курение, употребление наркотиков, алкоголя, экологически неблагоприятные ситуации, а также внутренние факторы: наличие в организме матери или отца генов — небольших участков хромосом, предрасполагающих к нерасхождению хромосом в процессе формирования половых клеток. А когда формируется генетически неполноценный зародыш, по законам естественного отбора организм матери пытается избавиться от него.
С помощью молекулярно-цитогенетической диагностики распространённых хромосомных нарушений, исследуя хорион, определяют отклонения в хромосомном наборе. Данные исследования могут быть выполнены, в том числе и новорождённым детям, в этом случае исследуется кровь плода.
На более позднем сроке прерывания беременности проводится исследование наиболее часто встречающихся анеуплодий (изменений числа хромосом) при неразвивающейся беременности по 13, 16, 18, 21, 22, X, Y-хромосомам (7 хромосом).Показания:
- На более поздних сроках прерывания беременности.
- Беременные от 35 лет и старше.
- Наличие в семье ребёнка с хромосомными заболеваниями или врождёнными пороками развития.
- Замершая беременность с установленными хромосомными дефектами у плода.
- В семье есть ребёнок с хромосомной патологией; носителем хромосомной патологии является один из членов семьи.
- У ближайших родственников есть моногенные заболевания (например, муковисцидоз).
- Женщины, перед зачатием или на раннем сроке беременности принимали сильнодействующие препараты (например, противоопухолевые) или перенесли такие инфекции, как гепатит, краснуха, токсоплазмоз.
- Членам семей с отягощённым акушерским анамнезом (невынашивание, самопроизвольные аборты, мертворождение, рождение ребёнка с врождёнными пороками).
- Высокий риск рождения ребенка с хромосомной патологией, рассчитанный по результатам комбинированного скрининга (УЗИ+биохимические тесты).
- Пороки или отклонения развития, выявленные при ультразвуковом исследовании (ультразвуковые маркёры хромосомной патологии).
Подготовка
Условия подготовки к анализу определяются лечащим врачом.
Анализ мочи ребенка на нитраты
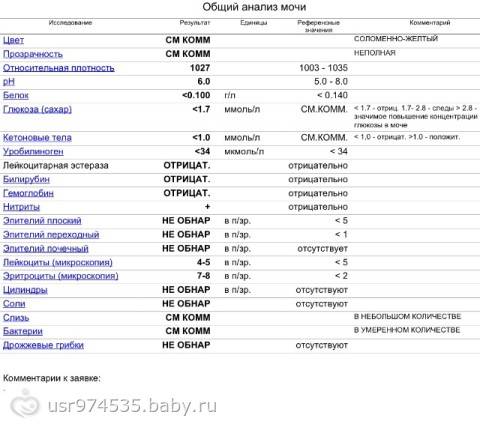
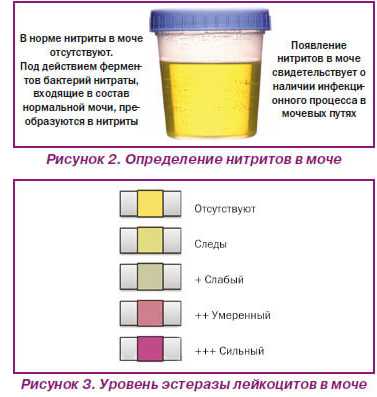
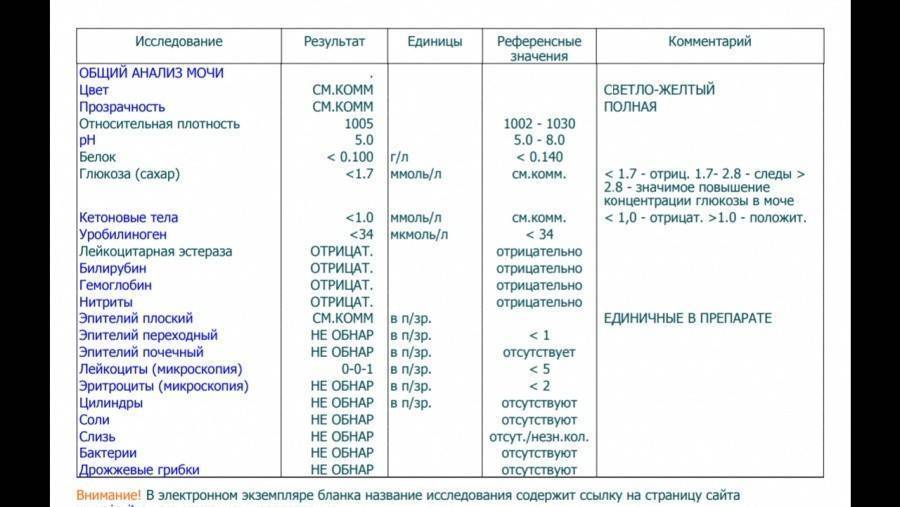
Выявление наличия нитритов и бактериальной инфекции в мочевыводящих путях ребенка основано на лабораторной диагностике – проведении высокоспецифичного скринингового теста, входящего в общий анализ мочи.Биологическую жидкость, которая вырабатывается почками и выделяется из человеческого организма по мочевому тракту, называют мочой (или уриной). Ее количество, состав, свойства непостоянны и находятся в зависимости от многих причин. Существует ряд характерных показателей, которые определяются с помощью лабораторных методик при исследовании мочи, свидетельствующие о различных патологических процессах в организме.Общеклинический анализ мочи является ценнейшим источником информации о состоянии здоровья ребенка. Изменения химических и физических свойств детской урины, наличие в ней бактерий, солей, различных элементов метаболизма свидетельствуют о возможных нарушениях функциональной деятельности мочевыводящей системы.Наиболее распространенное заболевание мочевыделительных путей ребенка – это бактериурия (присутствие в моче патогенных бактерий: энтерококков, Escherihia coli, стафилококков, Prоteus, Klebsiella, Citrobacter, Salmonella, Pseudomonas). Очень часто такое патологическое состояние развивается вследствие употребления овощей и фруктов, выращенных с использованием нитратов (или селитры – солей азотной кислоты, необходимых для роста растений). Эти вредные для детского организма вещества, проходя через пищеварительный тракт, изменяют свой состав и превращаются в нитриты, которые ослабляют иммунитет ребенка и выпадают в осадке урины.
Когда назначают анализ мочи
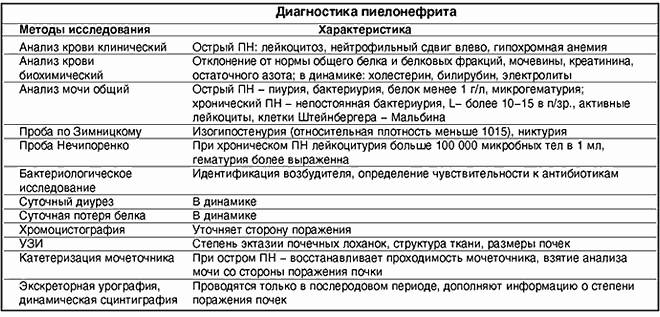
Практикующие специалисты – педиатры, нефрологи, урологи считают необходимым проведение анализа мочи на нитриты при подозрении на инфекционные процессы в почках и мочевых путях (цистита, уретрита, пиелонефрита), характеризующиеся появлением у ребенка:
- повышения температуры;
- слабости;
- отказа от пищи;
- учащенного болезненного мочеиспускания;
- мутной мочи с резким неприятным запахом.
Методика проведения анализа
Накануне сбора мочи не рекомендуется изменять рацион питания ребенка и принимать медикаменты (в том числе и витамины). Для определения нитритов в моче необходимо:
- Приобрести в аптечной сети стерильную посуду.
- Утром произвести тщательный туалет гениталий ребенка.
- Собрать в контейнер среднюю часть утренней порции мочи и как можно скорее доставить образец в лабораторный центр.
Для проведения анализа на нитраты используют метод ионной хроматографии со спектрофотометрической детекцией, суть которого состоит в идентификации нитрит-ионов в исследуемой пробе мочи.
Расшифровка анализа
Отрицательным результатом считается уровень содержания нитритов в моче ребенка менее 1 мг/л. Учитывая то, что нитриты представляют собой продукты жизнедеятельности бактерий, этот показатель соответствует 104 КОЕ/мл бактерий.Превышение концентрации нитритов более 1мг/л означает превышение бактерий титра 105 КОЕ/мл – положительный результат анализа, указывает на бактериурию (инфицирование мочевыделительной системы).Квалифицированные специалисты не рекомендуют родителям самостоятельно интерпретировать результаты детских анализов! Расшифровывать данные исследований должен лечащий врач, оценивая комплекс всех показателей.
Мнение специалиста
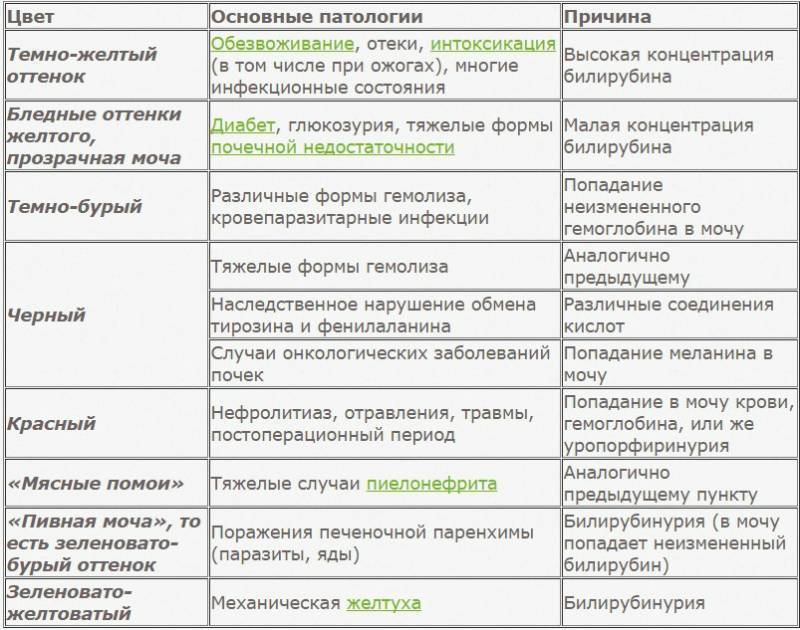
Комаровский по этому поводу говорит, что если моча мутнеет, но при этом малютку ничего не беспокоит, и нет клинических проявлений заболеваний, то не стоит паниковать. Такое изменение урины не всегда является патологией.
Мутнеет любая моча при контакте с воздухом. Чем больше площадь контакта, тем быстрее произойдет помутнение.
Это происходит и в случае, когда ребенок «сходил по маленькому» в свой горшочек. Моча вступает в реакцию с кислородом. При этом обязательным условием должно быть наличие невысокой температуры в помещении. В этом случае соли выпадут в осадок, а моча помутнеет. Именно по этой причине урину лучше всего собирать в утреннее время, и она обязательно должна быть свежей. Нередко, считает врач, причиной мутности урины является нарушение технологии забора материала.
Осадок в моче у ребенка
Вместе с помутнением мочи может проявиться осадок. По форме и происхождению он бывает органическим, кристаллическим и хлопьевидным. Немного мутная моча с осевшими кристаллами показывает увеличение солевой концентрации. Такое состояние может вызвать развитие мочекаменной болезни, камней и песка в почках. Органические клетки оседают при наличии инфекций мочеполовой системы. Часто это отслоившиеся клетки эпителия. Мутный осадок с белыми хлопьями у ребенка требует дополнительного анализа суточных выделений для выявления патологии.
Появление мутности, сопровождаемое осадком может свидетельствовать о сахарном диабете. Признаком этого будет сладковатый запах мочи, который нельзя не заметить. Необходима консультация врача, который назначит медикаментозное лечение с инъекциями инсулина, откорректирует питание.
Что такое инфекция мочевыводящих путей (ИМВП)
Мочевыделительная система человека состоит из двух почек (органов, необходимых для фильтрации мочи), двух мочеточников (трубочек, необходимых для перемещения мочи из почек в мочевой пузырь), одного мочевого пузыря (временный резервуар мочи), и мочеиспускательного канала (трубочки, по которой моча изливается из мочевого пузыря наружу, называемой также уретрой).
Сверху вниз: почки, мочеточники, мочевой пузырь, уретра (мочеиспускательный канал).
В норме во всех этих структурах не размножаются микроорганизмы, то есть имеется стерильная среда. Когда бактерии проникают в мочевой пузырь или почки, может развиться заболевание. Группа таких заболеваний называется инфекциями мочевыводящих путей или ИМВП, в России эти заболевания известны как пиелонефрит, цистит, уретрит и т.д.
Инфекционное поражение почек является самым тяжелым видом ИМВП, поскольку при отсутствии своевременного правильного лечения – способно привести к повреждению почечной ткани, что, в свою очередь, может вызвать повышенное артериальное давление и хроническую почечную недостаточность в более позднем возрасте.
Факторы риска инфекции мочевыводящих путей
Некоторые дети имеют более высокий риск развития ИМВП. Ниже приводятся некоторые факторы риска ИМВП:
- Ранний возраст: мальчики первого года жизни, и девочки первых четырех лет жизни имеют повышенный риск развития ИМВП.
- Обрезанные мальчики (прошедшие операцию циркумцизии) болеют реже необрезанных, по некоторым данным от 4 до 10 раз реже. Однако большинство необрезанных мальчиков все же не страдает от ИМВП.
- Наличие мочевого катетера в мочевом пузыре в течение длительного периода времени
- Врожденные аномалии строения мочевыводящих путей
- Заболевания, приводящие к нарушению правильного функционирования мочевого пузыря
- Наличие одного эпизода ИМВП в анамнезе – значительно увеличивает шансы развития еще одного эпизода в будущем.
- Все причины, приводящие к застою мочи: камни в почках, обструктивная уропатия, пузырно-мочеточниковый рефлюкс, затрудняющие отток мочи синехии у девочек, фимоз у мальчиков
- Семейная история повторных и хронических ИМВП
Профилактика инфекции мочевыводящих путей
В первую очередь, конечно, это гигиена. В подавляющем большинстве случаев инфекция в мочевые пути попадает восходящим путем, то есть вверх по уретре, мочевому пузырю, к почкам. Поэтому тщательная гигиена промежности, ежедневные подмывания (особенно девочек) и ежедневная смена нижнего белья – основа здоровья мочевых путей.
От 8 до 30 процентов детей, имевших один эпизод ИМВП, заболеют ИМВП еще раз. Обычно это происходит в течение первых шести месяцев после первого эпизода, и гораздо чаще – у девочек.
Есть данные о том, что клюквенный сок при регулярном употреблении, может предотвращать ИМВП у взрослых женщин, однако на детях таких исследований не проводилось. Но, по-видимому, вполне разумным будет давать по 150-180 мл 100%-го клюквенного сока в сутки детям от 1 года до 6 лет, а детям старше 6 лет – 2-4 таких порции в день, ежедневно.
Профилактическая антибиотикотерапия. При частых повторных ИМВП – врач порекомендует ежедневный прием низких доз антибиотиков. Это лечение обычно продолжается от 6 до 12 месяцев.