1.Что такое сепсис?
Сепсис – это серьезное заболевание, вызванное подавлением иммунного ответа на инфекцию. Более известное бытовое название сепсиса – заражение крови. Для борьбы с инфекцией организм вырабатывает химические вещества, которые могут вызвать сильное воспаление по всему организму. Это воспаление в свою очередь может привести к повреждению органов.
Свертывание крови при сепсисе уменьшает приток крови к конечностям и внутренним органам, лишая их питательных веществ и кислорода. В особо тяжелых случаях инфекция приводит к угрожающему жизни падению артериального давления. Это состояние называется септический шок, и оно действительно очень серьезно. Септический шок может быстро привести к отказу ряда органов – легких, почек и печени, вызывая смерть.
Причины сепсиса новорожденных
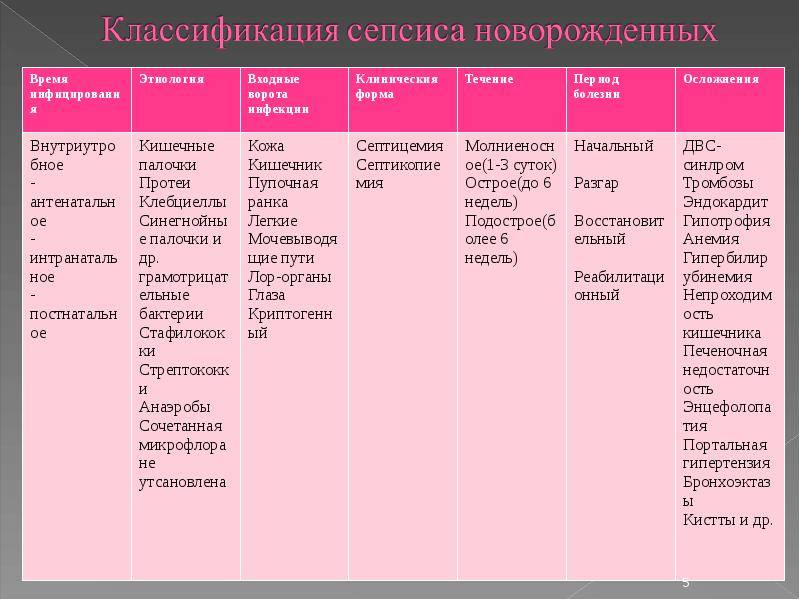
В зависимости от характера и начала течения различают следующие виды сепсиса новорождённых:
- ранний (развивается спустя три дня после рождения);
- поздний (появляется позже трёх дней после рождения ребёнка).
Причиной сепсиса, имеющего раннее начало, являются патогенные микроорганизмы, которые могут попасть в организм ребёнка в родах. У большинства младенцев симптоматика развивается спустя шесть часов после того, как они рождаются, а большинство инфекций вызваны В-стрептококками и кишечной палочкой. Именно их выявляют при проведении культурального исследования мазков, взятых у 35% женщин.
Кроме В-стрептококка и кишечной палочки, сепсис новорождённых также могут вызывать:
- клебсиеллы;
- энтерококки;
- листерии;
- D-стрептококки и т.д.
Если сепсис имеет позднее начало, это означает, что попадание возбудителя в организм ребёнка происходит из внешней среды — в частности, по причине внутрибольничной инфекции. От 30 до 60% клинических случаев сепсиса обусловлены стафилококками, которые проникают через внутрисосудистые устройства. Чаще всего речь идёт о центральном сосудистом катетере. Кишечная палочка также может стать причиной позднего сепсиса, особенно если ребёнок рождается с критически низкими показателями массы тела.
Отдельно следует выделить грибковые инфекции, которые являются одной из возможных причин развития позднего сепсиса. Сепсис новорождённых грибковой этиологии возникает у 12-18% детей, имеющих низкую массу тела.
Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!
Лечение сепсиса у детей
ВАЖНО! Лечение проводится только в условиях стационара!
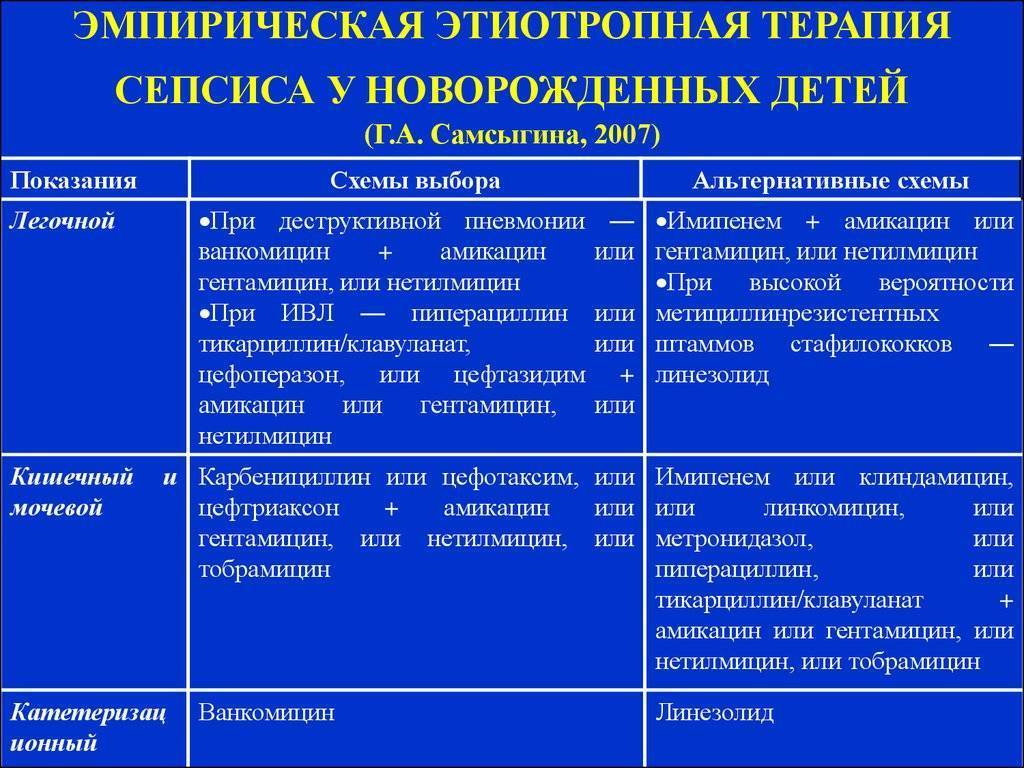
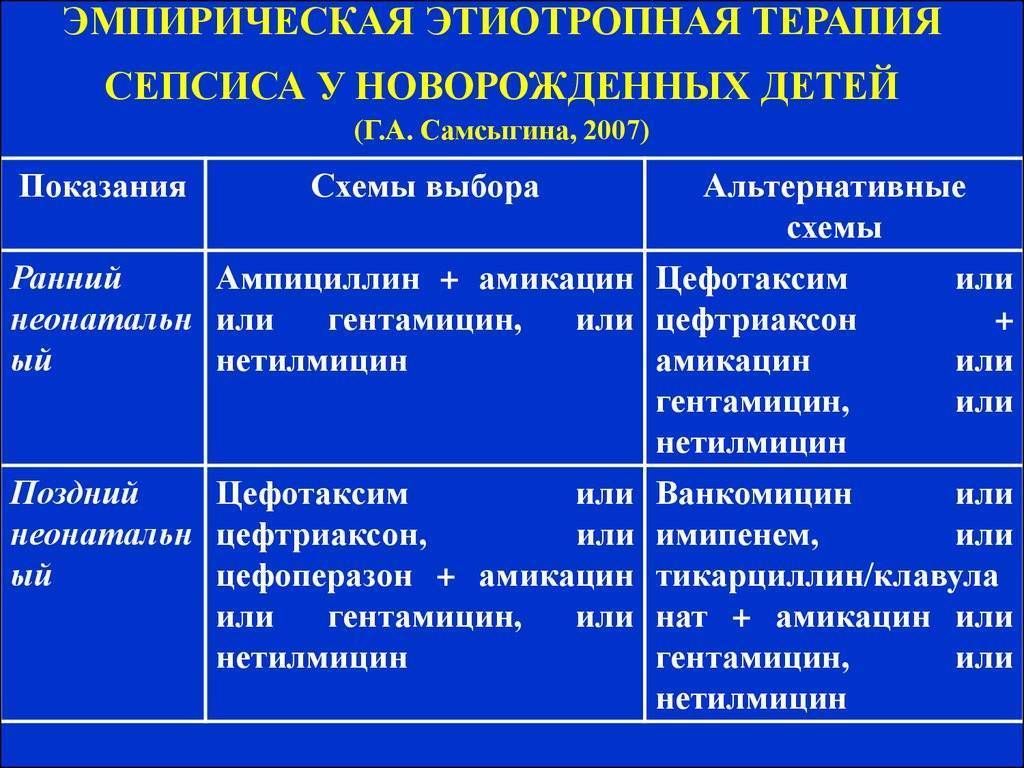
Лечение сепсиса комплексное, включает массивную антибактериальную или противогрибковую терапию, дезинтоксикационную терапию. Должно проводиться в условиях отделения интенсивной терапии. В некоторых случаях может потребоваться переливание компонентов крови.
Прогноз при любой форме данного заболевания всегда серьезен. Чем раньше начато лечение, тем выше вероятность полного выздоровления. Сложность диагностики и лечения инфекции заключается в наличии большого количества стертых форм, когда клиническая картина не столь яркая.
Поэтому при лечении применяются антибактериальные препараты широкого спектра действия. Кроме того, в состав комплексной терапии могут быть включены и противовирусные и иммуномодулирующие препараты. Препарат ВИФЕРОН Свечи разрешен для применения у детей с первых дней жизни, в том числе недоношенным малышам. При комплексной терапии сепсиса рекомендуемая доза для новорожденных детей, в том числе недоношенных с гестационным возрастом более 34 недель ВИФЕРОН 150000 МЕ ежедневно по 1 суппозиторию 2 раза в сутки через 12 ч. Курс лечения – 5 суток.
Недоношенным новорожденным детям с гестационным возрастом менее 34 недель рекомендовано применение препарата ВИФЕРОН 150000 МЕ ежедневно по 1 суппозиторию 3 раза в сутки через 8 ч. Курс лечения – 5 суток.
Рекомендуемое количество курсов при сепсисе – 2-3 курса.
Благодаря своему уникальному составу, препарат Виферон помогает не только поддержать иммунную систему пациента и блокировать размножение вирусов, но и снизить дозу антибактериальных препаратов и уменьшить интоксикацию организма.
Причины
Попадание бактерий и болезнетворных микроорганизмов в кровь наблюдается при большинстве инфекционных процессов, однако в норме хорошая реактивность и полноценная работа иммунитета препятствуют развитию тяжелой клинической картины. В противном случае агрессивность инфекции преобладает над защитными силами и развивается сепсис.
Таким образом, ключевым моментом в возникновении отогенного сепсиса является ослабление или угнетение общей сопротивляемости организма или его иммунитета на фоне массивного проникновения бактерий из очага отита в кровеносное русло.
Наиболее частый путь распространения инфекции – внутричерепные венозные синусы (сигмовидный и каменистый). Эти крупные вены имеют непосредственный контакт с костными границами среднего и внутреннего уха, поэтому при наличии выраженного отита воспалительный процесс затрагивает и вены – так развивается флебит.
В результате флебита в просвете вен образуются тромбы, замедляется кровоток, повышается проницаемость сосудистой стенки, что и способствует генерализации инфекции из среднего или внутреннего уха.
4.Лечение болезни
Самое важное в лечении сепсиса – это быстрая диагностика. Если есть основания подозревать заражение крови, врач может провести исследования и тесты, чтобы обнаружить:
- Бактерии при анализе крови или других жидкостей организма;
- Источник инфекции с помощью рентгена, компьютерной томографии или УЗИ;
- Высокое или низкое количество лейкоцитов;
- Низкое содержание тромбоцитов;
- Низкое артериальное давление;
- Слишком большое количество кислоты в крови (ацидоз);
- Изменения в почках или работе печени.
В случаях с тяжелым сепсисом, как правило, требуется помещение пациента в реанимацию, где врачи пытаются остановиться инфекцию, поддержать работу жизненно- важных органов и регулировать артериальное давление.
Для лечения сепсиса обычно применяются:
- Антибиотики широкого спектра действия, которые способны убить многие виды бактерий;
- Терапия для поддержания артериального давления, в том числе – введение жидкости в организм;
- Кислородная терапия для поддержания нормального уровня кислорода в крови.
После того, как при заражении крови удается определить инфекционный агент, врачи могут начать лечение сепсиса с помощью специальных препаратов направленного действия. В зависимости от тяжести состояния пациента и последствий сепсиса может понадобиться искусственная вентиляция легких или почечный диализ. Иногда для лечения сепсиса и обработки зоны инфицирования необходима операция.
Виды
Исходя из причины развития, механизмов формирования и симптомов, гайморит бывает нескольких типов
Выделение каждого из них важно для определения тактики лечения, прогноза и разработки мер профилактики
Острый – развивается быстро, как осложнение ОРВИ, насморков, простудных заболеваний, воспаления в области корней зубов на верхней челюсти. Возбудители проникают через каналы, соединяющие пазухи с полостью носа с гайморовыми пазухами, размножаются в полости. Тело начинает активно вырабатывать иммунные клетки и слизь, чтобы обезвредить патогенные организмы. Если слизь закупорит проток пазухи, возникает давление на стенки, усиление воспалительного процесса. По мере очищения пазухи от содержимого воспалительный процесс постепенно затухает.
Хронический – воспалительный процесс, который длится более 4 недель, имеет вялое или волнообразное течение, с периодами обострений. Обычно возникает из-за не долеченной острой формы, наличия аденоидов, тонзиллитов, отитов.
Гнойный – обычно становится осложнением острой формы либо обострения хронического процесса, если процесс не лечится, предпринимаются попытки самолечения или пациент переносит инфекцию на ногах. Патогенные бактерии накапливаются в пазухах, в смеси с лейкоцитами образуют гнойное содержимое. Самое опасное осложнение при этой форме – прорыв гноя в полость черепа, поражение костных тканей, мозга.
Двусторонний – одна из тяжелых форм, поражение локализовано сразу в обеих пазухах – левой и правой. Нередко возникает как осложнение инфекций в полости рта и носоглотки, обычно грибковой или бактериальной. Обычно имеет острое течение, редко переходит в хроническую форму.
Аллергическое поражение возникает у пациентов, страдающих от чрезмерно активной реакции иммунной системы на различные вещества. Особенно часто эта форма синусита бывает при поллинозе, круглогодичном рините, реакции на плесень, пылевых клещей.
Катаральный – преимущественно бывает у детей. Он развивается при проникновении в полость пазух патогенных организмов, что формирует отек и раздражение слизистых. Считается самой легкой формой болезни, проходящей при активном лечении без осложнений и последствий.
Полипозная форма формируется при образовании полипозных разрастаний слизистых из-за чрезмерно быстрого деления клеток. Рост полипов могут провоцировать инфекции, травмы, велика роль наследственности.
Одонтогенный – формируется как результат серьезных проблем зубов, особенно 4-6 зуба на верхней челюсти, корни которых расположены в непосредственной близости от пазухи. Если возникают проблемы в области корней этих зубов, воспаление и нагноение может переходить на пазуху, она заполняется секретом и воспаляется.
Как лечить у взрослого
Терапия болезни должна быть комплексной. Она направлена на борьбу с инфекцией, устранение воспаления, налаживание оттока слизи из пазух и улучшение носового дыхания. В неосложненных случаях возможно лечение гайморита дома под постоянным контролем оториноларинголога. В тяжелых случаях и при необходимости хирургического лечения пациент госпитализируется в стационар.
Возможно консервативное лечение с назначением антибактериальных препаратов, противовоспалительных средств, антигистаминных препаратов и различных капель, спреев для носа. Также применяют пункционное лечение или хирургические вмешательства. Выбор зависит от возраста пациента, вида патологии, тяжести состояния и возможных осложнений.
Многим пациентам назначают пункции (с местным обезболиванием) – они помогают удалить гнойное содержимое, помочь в оценке характера воспаления, плюс приносят существенное облегчение. После удаления содержимого пазухи промывают физраствором или фурациллином, вводят растворы антибиотиков и противовоспалительные препараты. Минус подобной тактики – не всегда достаточно одного прокола, поэтому требуется курс процедур в течение нескольких недель. Метод достаточно неприятный, имеет ряд противопоказаний и осложнений, процедура болезненна как во время прокола, так и после него.
Беспункционное лечение – это промывание носа при гайморите по Проэтцу или более знакомое название метода – «кукушка». При процедуре происходит перемещение жидкости, процедура не требует обезболивания, она почти безболезненная. Нередко «кукушку» сочетают с лазерной терапией, чтобы одновременно удалить гной из полости и подавлять воспаление. Используется при легкой тяжести состояния, если нет нарушений в области соустий. В ходе процедуры пациент лежит на спине, в носовых ходах располагаются катетеры: в один заливают раствор, второй откачивает содержимое носоглотки. Для лечения необходимо провести серию процедур – до 5-7 сеансов.
Другой вариант терапии – использование синус-катетера ЯМИК для устранения скоплений гноя за счет изменения давления с отрицательного на положительное. Процедуру проводят под местным обезболиванием, она длится до 20 минут. Курс лечения включает 8-10 процедур, на фоне терапии усиливается отток гноя, зачастую его сочетают с приемом антибиотиков – местно или системно.
Дополнительно применяют физиотерапию (УВЧ, лазер, УФО), лекарственные препараты (капли, таблетки или спреи), фитотерапию. Все они имеют свои противопоказания, которые нужно исключить перед началом терапии.
Подготовка к операции:
Стерилизация наборов хирургического инструмента. Допускается стерилизация в сухожаровом шкафу; в автоклаве; кипячением; холодная стерилизация в спец. растворах (подходит не для всех видов операций) с обязательным соблюдением инструкции. Не допускается стерилизация в 70 град. спирту, особенно для полостных операций и при операциях на костях и суставах. В начале операционного дня, простерилизованный инструмент выкладывают на специальный стол, накрытый стерильной простыней. Инструменты накрывают стерильным бельем (рис.4). Как правило, готовится два общехирургических набора. Если планируются операции на костях, суставах или другие узкоспециализированные операции, то обязательна стерилизация дополнительных наборов специализированного хирургического инструмента. Нарушать герметичность хранения инструмента до операции нельзя.
Подготовка хирурга, операционных ассистентов. Руки моются и дезинфицируются до локтя по общепринятым в хирургии, методикам Волосы на голове закрываются специальной хирургической шапочкой, рот и нос закрываются хирургической маской. Далее стерильными руками берется стерильный хирургический халат, хирург его одевает, часто при помощи ассистента. Затем одеваются стерильные хирургические перчатки, при этом руки заранее также должны быть обработаны антисептическими растворами. Манжеты перчатки одеваются поверх манжеты хирургического халата. Некоторые врачи думают, что можно просто одеть стерильные перчатки на необработанные руки и приступать к операции, не понимая, что в таком случае стерильность перчаток нарушается, как внутри так и снаружи (рис. 5).
Подготовка пациента и операционного поля. Область операции должна быть полностью очищена от волос подчистую, с большим запасом, чтобы можно было по необходимости увеличить разрез. Удаление волос, мытье, просушивание лучше делать за пределами операционной. Поле операции обрабатывают антисептическими растворами по общепринятым в оперативной хирургии, методикам. Все это делается ассистентами. Операционное белье, стерильные тампоны, стерильный шовный материал, хирургические инструменты и т. д. выкладываются на подготовленный инструментальный стол или столы (рис. 6) ассистентом или хирургом, полностью подготовленным к операции, как было описано выше.
Вскрытие упаковок с тампонами, шовным материалом и т.д. проводит ассистент, а подготовленный хирург или операционный ассистент берет стерильными руками или стерильным инструментом, то, что находится внутри упаковки. Инструментальный стол обязательно должен быть накрыт стерильным бельем или простыней. Не допускается подготавливать инструментальный стол путем «пшыканья» на него спиртовыми антисептическими растворами. Далее, подготовленное операционное поле обкладывают стерильным бельем, таким образом, чтобы все животное было накрыто, кроме места операции (рис. 7).
В идеале, операционное поле лучше накрывать специальным бельем с операционными «окнами», из пленки. При этом, разрез делается прямо по пленке. Операционное белье, которым накрыто животное, нельзя трогать ассистентам с неподготовленными, нестерильными руками.
Теперь можно приступать к операции. Но, если во время операции хирург или ассистенты хирурга стерильными руками стали регулировать, например, инфузомат, а потом этими же руками опять полезли в операционную рану, то все усилия по асептике при подготовке к операции, сводятся к нулю. Нередко можно услышать от врачей: «ничего страшного – назначим убойные антибиотики». Но если операционная рана, особенно, при ортопедических операциях, инфицируется, то и антибиотики могут не помочь и какие – либо осложнения все равно будут. В травматологии и ортопедии пластины, винты, штифты и другие металлические импланты при инфицировании операционной раны, в дальнейшем могут служить источником инфекции и поддерживать воспалительную реакцию (рис. 8).
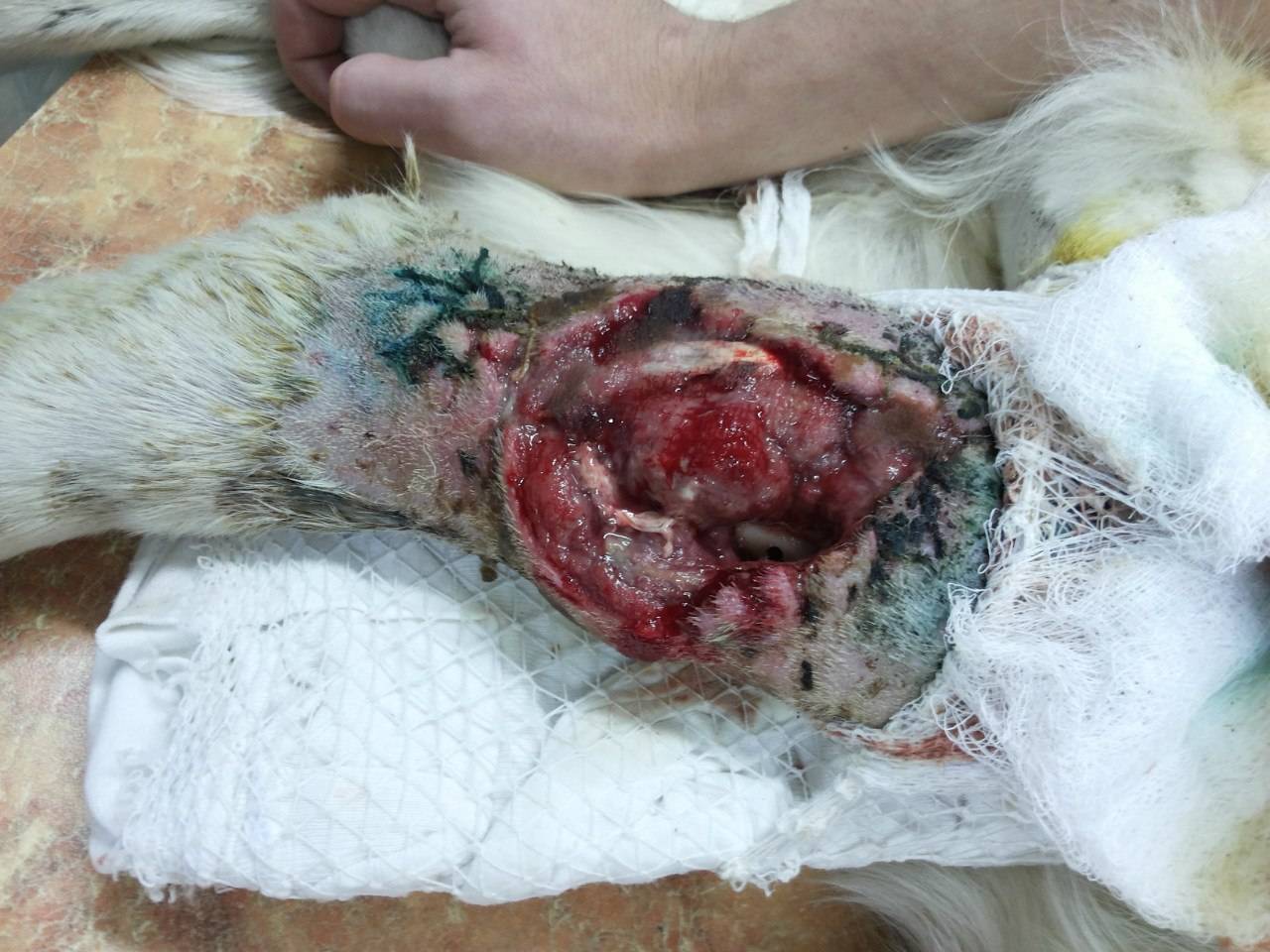
При операциях, где требуется вскрытие полого органа, например ЖКТ, то последний обязательно должен быть изолирован от окружающей брюшной полости стерильными тампонами или бельем (рис. 9).
Теперь можно сделать вывод: если одно из вышеперечисленных условий нарушено, то хирургу не надо удивляться, если возникают инфекционные осложнения!Иногда, можно услышать от врачей: «да я всегда так делаю и у меня никаких осложнений не возникает». Согласен – бывает, но «до поры, до времени».
Сепсис у детей: рекомендации по профилактике
Какие меры профилактики этого заболевания можно принять?
- Прежде всего, соблюдения личной гигиены мамы и малыша. Простые правила мытья рук и смены одежды, прежде чем прикасаться к новорожденному могут сберечь ему здоровье и жизнь.
- Кроме того, нужно каждой маме ответственно подходить к рождению ребенка и перед зачатием проверить собственное здоровье и вылечить, по возможности, хронические заболевания половых органов.
- Рождение ребенка должно проходить в нормальных санитарных условиях в стенах медицинского учреждения.
Перед выпиской ребенка домой из роддома хорошо бы провести ремонтные работы в помещении, особенно, если нет уверенности, что на стенах и старых обоях нет патогенных организмов и плесени. Ну, и, конечно же, при первых подозрениях на сепсис следует тут же обратиться за квалифицированной медицинской помощью.
Справочно-информационный материал
Автор статьи
Врач общей практики
- https://www.who.int/ru/news-room/fact-sheets/detail/sepsis
- https://cyberleninka.ru/article/n/klinicheskie-rekomendatsii-po-diagnostike-sepsisa-u-detey
- https://ru.wikipedia.org/wiki/Сепсис
- https://cyberleninka.ru/article/n/sovremennye-podhody-k-lecheniyu-sepsisa-novorozhdennyh
- https://www.rmj.ru/articles/infektsiya/SEPSIS__SOVREMENNAYa_PROBLEMA_KLINIChESKOY_MEDICINY/
- Марченко Г.Д. Диссертация на соискание ученой степени кандидата медицинских наук “Диагностика хирургического сепсиса новорожденных”, на правах рукописи, 1986
Осложнения
Не все люди знают, как начинается гайморит, поэтому многие принимают симптомы за тяжелую простуду и лечатся самостоятельно. Это может привести к определенным осложнениям, отдаленным последствиям. Среди ключевых осложнений можно выделить поражения бронхов и распространение инфекции на легкие, развитие отитов (поражение среднего уха), переход болезни в хроническую форму.
Тяжелый и запущенный, своевременно не вылеченный гайморит может привести к воспалению внутренних органов – сердца, глаз, почек, поражению суставов и мозга, его оболочек. Если образуются гнойные полости в гайморовых пазухах, возможен прорыв гноя в кровь (возникает сепсис), проникновение его в соседние пазухи с развитием пансинусита, воспаление мозговых оболочек с явлениями менингита. Всех этих осложнений можно избежать при полноценном лечении гайморита под руководством лор-врача.
Диагностика: признаки сепсиса у детей
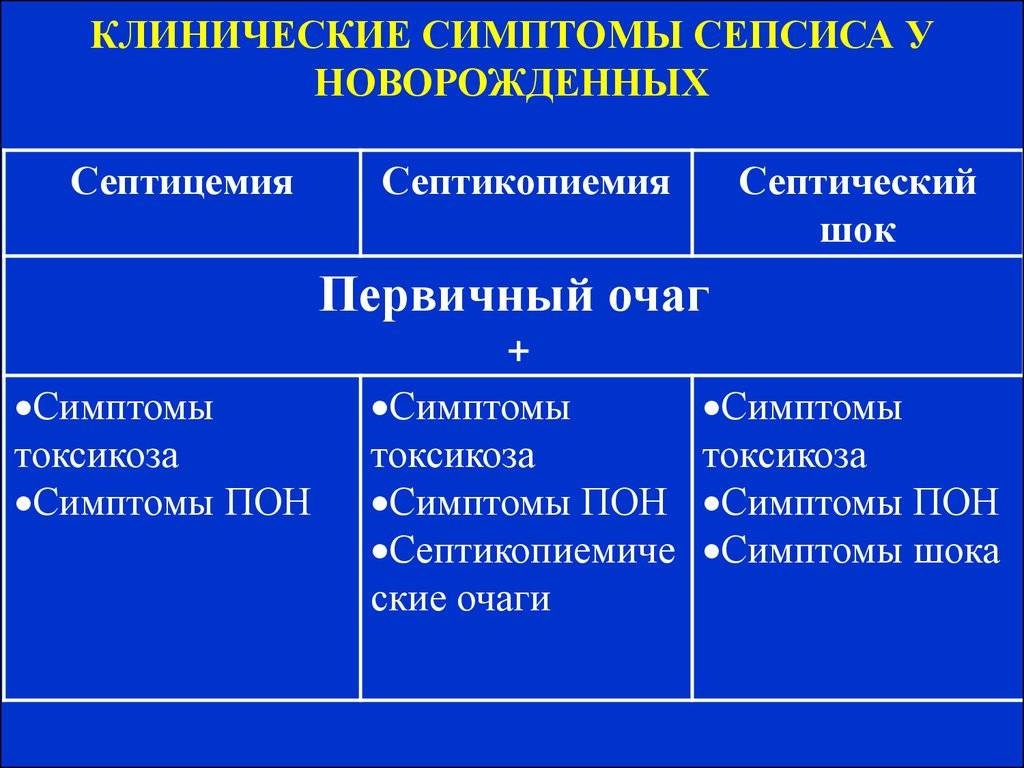
Этим заболеванием, по данным ВОЗ, каждый год болеет не менее трех миллионов детей и 1.2 млн новорожденных. Недуг почти всегда сопровождается жаром, дыхательной недостаточностью, дисфункцией сердечно-сосудистой системы и других органов.
У детей все процессы скоротечны, поэтому есть ряд признаков, на которые надо обратить внимание родителям. Итак, каковы симптомы сепсиса у детей?
- слабость;
- увеличение частоты дыхания;
- кашель при воспалении легких;
- боли в спине при пиелонефрите;
- лихорадка с температурой выше 38,3°С;
- учащение пульса до 160 ударов в минуту;
- нарушения моторики ЖКТ с тошнотой и рвотой;
- снижение температуры тела ниже 36°С
Если вовремя не диагностировать сепсис крови у ребенка, то может наступить и летальный исход от септического шока.
ПАТОГЕНЕЗ
Первым звеном патогенеза инфекционного процесса является проникновение возбудителя в ткани. Это явление носит название инфицирование. Оно может быть экзогенным и эндогенным. В первом случае возбудитель проникает из окружающей среды, во втором микроорганизм уже находился в организме, например, в просвете полого органа. Место внедрения микроорганизмов называется входными воротами инфекции, а развивающийся воспалительный процесс — местной хирургической инфекцией. Проникновение возбудителей в ткани не всегда вызывает инфекционный процесс, так как они в большинстве случаев погибают в результате воздействия защитных сил макроорганизма. Вероятность развития патологического процесса повышается при создании в месте внедрения благоприятных условий и питательной среды (омертвевших тканей, излившейся крови, инородных тел, ран, карманов). При местной хирургической инфекции патологический процесс ограничен местным локальным воспалением (например, в виде абсцесса или флегмоны). В норме генерализации возбудителей из местного очага по организму не происходит. Одним из видов защитной реакции организма на длительно протекающую местную хирургическую инфекцию являются свищи.
Свищ – это узкий патологический канал, который в данном случае, соединяет местный гнойно-воспалительный или гнойно-некротический процесс в тканях или в анатомических полостях организма с внешней средой. А вот при снижении защитных сил организма возникает распространение возбудителей из местного очага по всему организму, что приводит к развитию общей хирургической инфекции, которая проявляется в виде сепсиса.
Сепсис — трудно обратимый инфекционно-токсический процесс, сопровождающийся глубокими нервнодистрофическими изменениями в органах, тканях и резким ухудшением всех функций организма, возникших вследствие интоксикации и генерализации возбудителя из первичного инфекционного очага.Возникновение сепсиса обусловлено как свойствами самого возбудителя (количество возбудителя превышает возможности организма к его локализации), так и состоянием макроорганизма (недостаточностью различных факторов иммунитета).В том случае, когда защитные силы организма снижены изначально, то клинические признаки местной хирургической инфекции могут быть не выражены или выражены слабо, что приводит к быстрому развитию сепсиса, минуя период местной локальной инфекции (например, у человека при СПИДе)
Профилактика у взрослых
Для предотвращения острого гайморита или развития хронического есть простые меры профилактики. Прежде всего, нужно полностью долечивать любые простуды, сопровождающиеся насморком и заложенностью носа. При затяжном насморке обязательно нужно обращаться к врачу. Также полезны следующие рекомендации:
- Регулярное посещение стоматолога, своевременное лечение кариозных поражений, болезни десен.
- Отказ от пребывания в пыльных, загазованных помещениях с сухим воздухом, наличием дыма.
- При наличии аллергии – обязательное посещение аллерголога и лора для подбора адекватных препаратов для профилактики гайморита у взрослых на фоне поллиноза или круглогодичного ринита.
- Употребление большого количества свежих плодов (сезонные овощи, различные фрукты, ягоды) для стимуляции, поддержки иммунитета.
- Разобщение с людьми, имеющими признаки различных инфекций, использование в общественных местах одноразовой защитной маски с ее регулярной сменой.
- Использование капель от насморка строго по инструкции, без злоупотреблений. Хотя капли в нос применяются для профилактики гайморита, чтобы не создавать застоя слизи, их длительный прием только ухудшает отечность.
- Употребление как можно большего количества обычной питьевой воды для увлажнения слизистых.
- Промывание полости носа растворами с содержанием морской или обычной соли или использование специальных солевых спреев.
Людям, имеющим склонность к гаймориту или риск перехода в хроническое течение, могут быть рекомендованы таблетки или капли для профилактики гайморита (на растительной основе или с синтетическими компонентами). Им нужно избегать бассейнов с хлором, увлажнять воздух в помещениях, реже бывать на холодном воздухе.
После перенесенного гайморита профилактика строится на тех же принципах. Но при развитии насморка нужно сразу активно его лечить. Промывание носа солевыми спреями, отварами лекарственных трав, прием витаминов и минеральных добавок не позволит инфекции распространяться.
Кроме того, важно немедленное обращение к врачу при наличии первых же признаков обострения воспаления или острого гайморита. Профилактика болезни всегда гораздо лучше, чем ее длительное лечение
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
- травматические воздействия, при которых повреждается слизистая пазух;
- неполноценное лечение насморка, простуды;
- заражение различными патогенными бактериями, вирусными, грибковыми инфекциями;
- ожоги слизистой носоглотки и пазух химическими соединениями, горячим воздухом;
- чрезмерная сухость воздуха при нахождении в помещениях;
- последствия тяжелых ОРВИ или гриппа;
- аномалии строения пазух и носоглотки;
- травмы в области носовой перегородки, ее искривление;
- полипозные или аденоидные вегетации;
- наличие аллергии на внешние раздражители, ряд лекарств;
- патологии, снижающие иммунную защиту;
- опухолевые процессы;
- лучевое воздействие;
- нерациональное использование капель и спреев для лечения насморка, что ведет к скоплению слизи и закупорке каналов.
Дополнительные методы лечения: за и против
Очищение пазух носа помогает уменьшить скопление слизи и гноя, улучшает их отток. Применяют различные виды препаратов – разжижающих слизь, увлажняющих, противовоспалительных и рефлекторных. Они помогают сделать слизь более жидкой, уменьшить отек слизистой и расширить устье гайморовой пазухи, чтобы секрет быстрее выводился.
Прогревания в острой стадии болезни не применяют потому, что они могут усилить отек, образование гноя и воспаление. Физиотерапевтические и тепловые методики допустимы в стадии выздоровления или при лечении хронического процесса вне обострения. В домашних условиях, без согласования с врачом их лучше не использовать.
Функции глоточной миндалины
Носоглоточная миндалина, как и остальные миндалины, – это часть иммунной системы человека. Их основная функция — защитная. Именно миндалины первыми встают на пути бактерий и вирусов, проникающих в организм, и уничтожают их. Аденоиды располагаются непосредственно у дыхательных путей, чтобы быстро реагировать на присутствие патогенных микроорганизмов. Во время проникновения инфекции глоточная миндалина начинает усиленно вырабатывать иммунные клетки для борьбы с внешним врагом, увеличиваясь в размерах. Для детского возраста это норма. Когда воспалительный процесс «сходит на нет», носоглоточная миндалина возвращается к исходному размеру.
Запишитесь на приём прямо сейчас!
Позвоните нам по телефону +7 (495) 642-45-25 или воспользуйтесь формой обратной связи
Записаться
Если ребенок часто болеет, аденоиды постоянно находятся в воспаленном состоянии. Миндалина не успевает уменьшаться, что приводит к еще большему разрастанию аденоидных вегетаций. Ситуация доходит до того, что они полностью перекрывают носоглотку, полноценное дыхание носом становится невозможным.
2.Причины
Как правило, среди основных причин панкреонекроза называют злоупотребление алкоголем и желчнокаменную болезнь, причем в анамнезе пациентов с установленным панкреонекрозом эти факторы встречаются в пропорции примерно 60% к 40%, соответственно. Однако было бы неверным считать эти две причины исключительными: в ряде случаев не актуальна ни первая из них, ни вторая. К прочим факторам риска относятся:
- травмы брюшной полости (в том числе вследствие хирургического вмешательства);
- бактериальные, вирусные, грибковые инфекции с тяжелым течением, паразитоз;
- язвенная болезнь желудка и двенадцатиперстной кишки;
- специфические заболевания желчевыводящей системы (напр., дисфункция сфинктера Одди);
- существенные погрешности и перекосы в рационе питания (злоупотребление жареным, острым, жирным);
- интоксикация (в частности, соединениями бора, фосфора и пр.);
- длительный прием некоторых групп медикаментов и наркотиков опиатного ряда;
- наследственная предрасположенность, аутоиммунные расстройства (гипотетически).
Некоторые авторы считают необходимым подчеркнуть, что на сегодняшний день могут быть известны не все причины и факторы риска развития панкреонекроза.