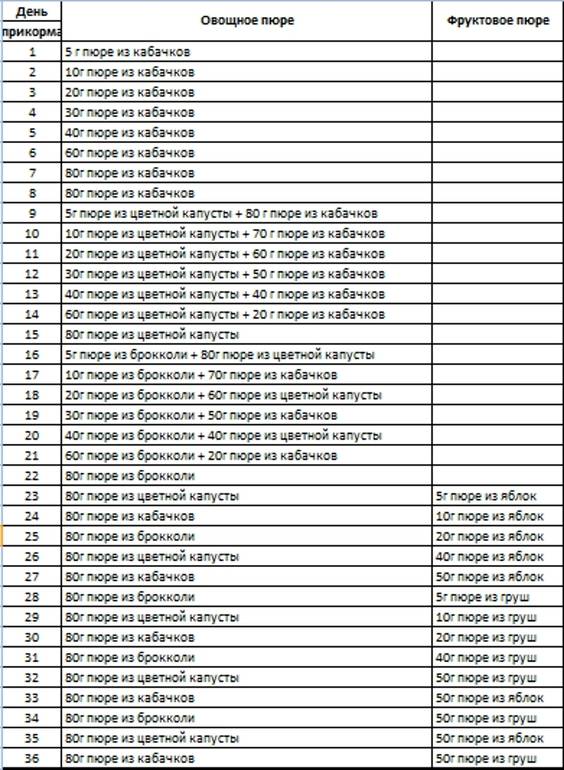
Факторы риска синдрома детской внезапной смерти
До сих пор они пока точно не установлены, однако многочисленные исследования свидетельствуют о том, что наиболее часто СВДС может развиться в следующих ситуациях:
* Сон ребенка на животе. Теория, которая объясняет, почему это происходит, такая: у малыша в положении лежа на животе, сужаются дыхательные пути и присутствует риск того, что он вновь вдохнет уже использованный воздух. Всё это ведет к тому, что ухудшается кровоснабжение головного мозга, а дыхательный центр перестает реагировать на увеличение углекислого газа в крови, приводя к временной остановке дыхания.
* Вероятность «смерти в колыбели» повышается если:
- у братьев, сестер, а также родителей крохи в младенчестве отмечалась беспричинная остановка дыхания или сердца
- в семье ранее кто-то уже погиб от СВДС
По всей видимости, имеется наследственная предрасположенность к синдрому.
* Совместный сон с мамой. Однозначного мнения на это счет нет. Одни считают, что он может привести к СВДС в случае, если нарушается комфортный сон крохи. Однако большинство медиков склоняются к мнению о том, что сон с мамой, наоборот, является профилактикой СВДС. Поскольку организм малютки очень чувствителен, благодаря чему он синхронизирует свое дыхание с материнским, а сердцебиение — с работой маминого сердца. Кроме того, близость матери позволяет ей быстро отреагировать на остановку дыхания и принять соответствующие меры.
* Лимфатико-гипопластический диатез. При этой аномалии конституции увеличиваются миндалины (носоглоточная и небная), нарушая дыхание через нос, что повышает риск наступления апноэ. Кроме того, уменьшается выработка надпочечниками глюкокортикоидов, что ведет к снижению резервных возможностей организма малютки.
* Отягощенное течение беременности (токсикоз, перенесенные инфекции), масса тела при рождении менее 2,5 кг и более 4 кг, недоношенность, многоплодная беременность приводят к тому, что нарушаются адаптационные механизмы организма ребенка.
* Прием алкоголя и употребление наркотиков (даже легких) матерью во время беременности или кормлении грудью нарушает закладку органов и систем, а также их созревание.
* Курение матери во время беременности или кормлении грудью, а также курение отца или близких родственников, проживающих вместе с малышом. Поскольку дымящаяся сигарета содержит окись углерода, которая повышает риск развития апноэ у крохи в пять раз.
* Искусственное вскармливание понижает иммунитет, повышает склонность к аллергическим реакциям, плохо влияет на работу желудочно-кишечного тракта. В результате нарушаются адаптационные механизмы организма крохи.
* Возраст матери менее 20 лет.
* Интервал между двумя беременностями менее одного года. В этом случае организм матери не успевает восстановиться. Поэтому присутствует вероятность того, что внутриутробно плод не получит всё необходимое для нормального развития.
* Наличие в кроватке спящего малыша мягких игрушек, пуховых одеял и подушек может привести к механическому закрытию его дыхательных путей.
* Темнокожие дети более с клоны к СВДС, нежели их белокожие сверстники.
* Холодное время года. Вероятно, это связанно с тем, что увеличивается риск заражения вирусными инфекциями, которые могут привести к развитию СВДС. Однако в этом случае очень трудно разграничить сам синдром и осложнения течения основного заболевания.
Как видите, список получится довольно обширным. Однако, к сожалению, в некоторых случаях фактор, который привел к развитию синдрома, так и остается невыясненным.
Профилактика СВДС
СВДС не является распространенным явлением и встречается довольно редко. Родители должны быть осведомлены о возможных рисках, но в то же время не следует слишком беспокоиться по этому поводу. Что необходимо делать, чтобы снизить риск:
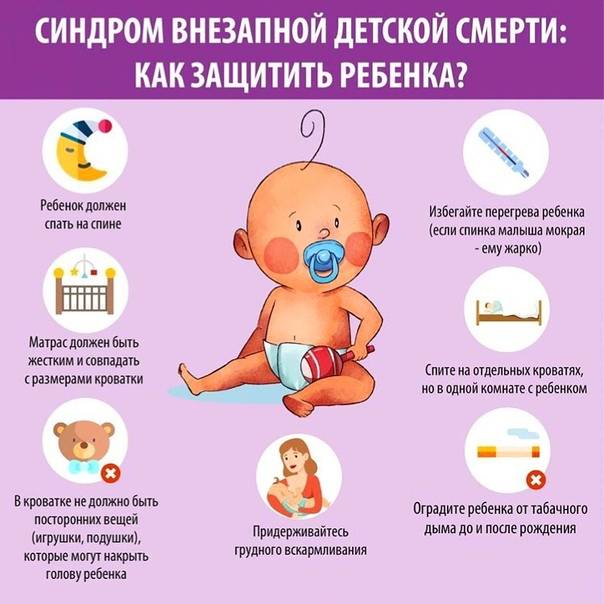
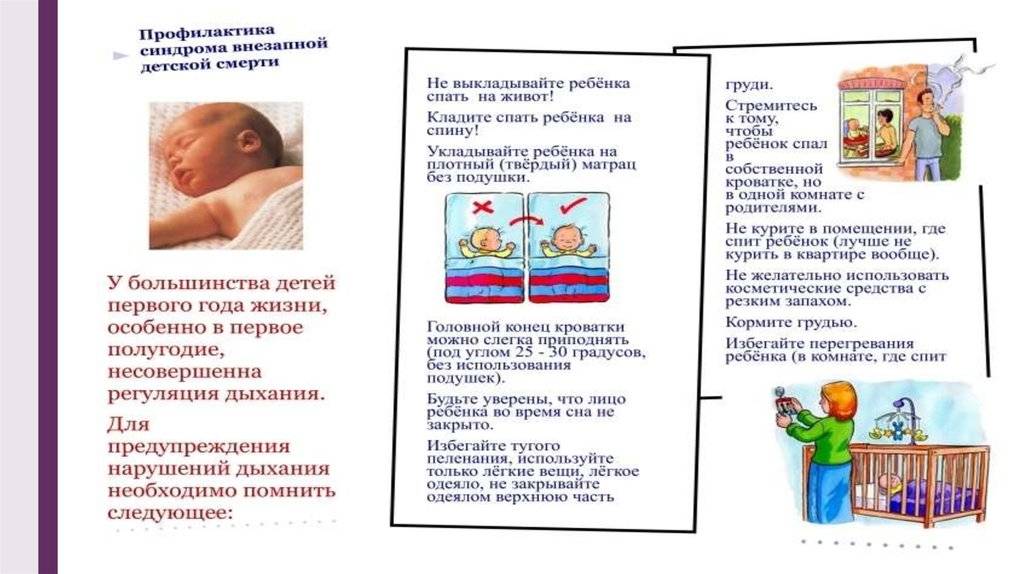
Во время сна ребенок должен лежать на спине. Постельное белье, простыни должны быть заправлены, а одеяло и не должно быть выше плеч ребенка.
Когда ребенок бодрствует, пусть он лежит на животе и играет, но убедитесь, что он не засыпает в этом положении.
Родители, которым трудно отказаться от курения, должны курить на улице.
Идеально ребенок должен спать в своей собственной кроватке в течение первых шести месяцев жизни — желательно в комнате вместе с родителями.
Температура в комнате должна быть комфортной. Высокая температура воздуха может увеличить риск СВДС. Ребенок может перегреться, если в комнате жарко или на нем слишком много одежды. Врачи говорят, что идеальная температура в помещении должна быть в пределах 16 — 20 С. Не используйте бутылки с горячей водой или электрические одеяла. Не ставьте кроватку рядом с источником тепла.
Используйте твердый матрас. Избегайте пушистых постельных принадлежностей, пока ребенок спит, не оставляйте мягкие игрушки поблизости.
Почему смерть чаще наступает утром?
Недаром СВДС называют еще «смертью в колыбели», ведь в большинстве случаев малыши уходят из жизни в ночные часы, а точнее, ближе к утру.
Объясняется это очень просто: у любого здорового взрослого или ребенка ночью активизируется отдел нервной системы (парасимпатический), который понижает частоту дыхания и сердечных сокращений. Кроме того, в утренние часы уровень глюкортикоидов в крови уменьшается, что приводит к снижению резервных возможностей организма.
Для здорового ребенка это не представляет никакой опасности. Тогда как для малыша, который имеет склонность к СВДС, — это угроза для жизни. Поскольку при воздействии неблагоприятных факторов у него может наступить апноэ.
Определение
СВДС является диагнозом исключения и должен применяться только в тех случаях, когда смерть младенца является внезапной и неожиданной и остается необъясненной после проведения адекватного патологоанатомического исследования, включая:
- аутопсии (опытный педиатрической патологоанатомом , если это возможно);
- расследование места гибели и обстоятельств смерти; а также
- изучение истории болезни младенца и семьи.
После расследования выясняется, что некоторые из этих младенческих смертей вызваны удушьем, гипертермией или переохлаждением , пренебрежением или какой-либо другой определенной причиной.
Австралия и Новая Зеландия переходят на термин «внезапная неожиданная смерть в младенчестве» (SUDI) для профессиональной, научной и корональной ясности.
Кроме того, Центры США по контролю и профилактике заболеваний (CDC) недавно предложили называть такие смерти «внезапной неожиданной детской смертью» (SUID) и что СВДС является подмножеством SUID.
Возраст
СВДС имеет 4-параметрическое логнормальное возрастное распределение, которое позволяет щадить младенцев вскоре после рождения – время максимального риска для почти всех других причин смерти младенцев, не связанных с травмами.
По определению, смерть от СВДС происходит в возрасте до одного года, причем пик заболеваемости приходится на возраст ребенка от 2 до 4 месяцев. Это считается критическим периодом, потому что способность младенца просыпаться ото сна еще не созрела.
Симптомы синдрома вегетативной дистонии
Симптомы СВД напрямую зависят от того, какая система или какой орган были поражены. Заболевание приводит к дисфункции систем организма. По характеру течения у детей выделяют следующие отклонения:
Ваготония – нарушение нервной системы, которое проявляется акроцианозом стоп и кистей. Данная патология проявляется посинением конечностей. Причиной тому является чрезвычайно медленное поступление крови к конечностям через маленькие сосуды. Также симптомами СВД являются угревая сыпь, гипергидроз, а также аллергии и отеки под глазами. В случае депрессивного нарушения нервной системы кожа становится холодной, сухой и достаточно бледной, сосудистая сетка становится невыраженной. В некоторых случаях могут быть замечены экзематозное высыпание, зуд.
Характерным нарушением является отчетливое нарушение терморегуляции: плохая переносимость морозов, сырой погоды, сквозняков, а также постоянный озноб и зябкость.
Дети с синдромом вегетативной дистонии часто жалуются на плохую работу желудочно-кишечного тракта. Тошнота, боль в животе, рвота, изжога, понос или, наоборот, длительные запоры, боль за грудиной, ком в горле – привычное дело при СВД. Причиной этих нарушений является сокращение мышц пищевода и глотки. В зависимости от возраста ребенка самыми популярными симптомами синдрома вегетативной дистонии являются: боль в области живота – 6-12 лет; периодическая рвота – 3-8 лет; поносы и запоры – 1-3 года; колики и срыгивания – до 1 года.
Наиболее отчетливо СВД представлен нарушениями функции сердечно-сосудистой системы. Это состояние называется нейроциркуляторная дистония. При данном заболевании может быть огромное количество нарушений работы сердца, самые популярные из которых связаны с нарушением проводимости и сердечного ритма. Традиционно к дисфункции сердца относят:
Экстрасистолия – сокращение сердца раньше установленного времени. Среди всех аритмий детская экстрасистолия заметно лидирует: порядка 75% случаев приходятся именно на это нарушение. При экстрасистолии пациенты жалуются на головную боль, раздражительность, головокружение, чрезмерную утомляемость и так далее. Параллельно с этим возникают и другие заболевания и отклонения: высокая метеотропность, метеозависимость, а также вестибулопатия. Пациенты быстро утомляются при нагрузках, их работоспособность находится на очень низком уровне.
Пароксизмальная тахикардия – крайне внезапный симптом. Без адекватных на то причин сердце ребенка начинает стучать намного быстрее. Это может длиться как несколько часов, так и пару секунд. Чаще всего жертвами пароксизмальной тахикардии как следствия синдрома вегетативной дистонии становятся дети с высоким исходным тонусом и легкой либо острой недостаточностью симпатического отдела.
Пролапс митрального клапана часто сочетается со стигмами дизэмбриогенеза (незначительные аномалии развития). Чаще всего это указывает на некую неполноценность вегетативной дистонии, а также соединительной ткани.
Вегетативная дистония в сочетании с артериальной гипертензией характеризуется увеличением артериального давления. Это достаточно популярное отклонение, которое нередко перерастает в гипертонию различных степеней. Симптоматика данного отклонения следующая: ухудшение памяти, кардиалгия, раздражительность, чрезмерная утомляемость, головокружения и частые головные боли. Что касается головной боли, она одолевает затылочно-теменную или затылочную зону и имеет монотонный давящий характер. Она появляется после пробуждения или днем и способна усиливаться после определенных нагрузок. Зачастую к головным болям добавляется еще один симптом – тошнота, но до рвоты дело не доходит.
Вегетативная дистония, сочетающаяся с артериальной гипертензией проявляется уже в 7-9 лет. Как правило, она влияет на пульсовое давление, которое опускается до отметки в 30-35 мм ртутного столба. Головные боли при данном заболевании можно легко притупить при помощи перерыва в учебе или отдыхе от физических нагрузок, полноценного здорового сна, пеших прогулок на свежем воздухе.
При данном заболевании отмечается ухудшенное физическое развитие детей. Степень этого отставания зависит исключительно от степени самого заболевания. Чаще всего дети, страдающие вегетативной дистонией с артериальной гипертензией, имеют бледную кожу, красный дермографизм и ярко выраженную сосудистую сетку.
Причины (факторы риска) синдрома внезапной детской смерти
Сочетание некоторых факторов окружающей среды может сделать ребенка более уязвимым перед синдромом внезапной детской смерти.
Физические причины
К физическим причинам, увеличивающим риск СВДС, относятся:
- Аномалии строения мозга. Некоторые младенцы рождаются с заболеваниями, которые повышают риск смерти от СВДС. В большинстве случаев эти аномалии касаются частей мозга, контролирующих функцию дыхания и пробуждения ото сна.
- Низкий вес при рождении. Преждевременные роды и многоплодные роды увеличивают вероятность того, что мозг ребенка еще не созрел до нужной степени, и имеет низкую степень контроля над автоматическими процессами, такими как дыхание и сердечные сокращения.
- Дыхательная инфекция. Многие младенцы, умершие от СВДС, накануне перенесли инфекционное респираторное заболевание, что могло внести свой вклад в проблемы с дыханием.
Факторы риска синдрома внезапной детской смерти, связанные со сном
Положение ребенка в кроватке и некоторые атрибуты сна – могут увеличивать риск СВДС. Примерами этого являются:
- Сон младенца на животе или на боку. Дети, которые спят на животе или на боку – чаще имеют трудности с дыханием, нежели дети, спящие на спине.
- Сон на мягкой поверхности. Сон лицом вниз на мягком матрасе, укрывшись мягким одеялом – может привести к удушению тканью. Укрывание головки ребенка одеялом – также является рискованной практикой.
- Сон с родителями. Сон в одной комнате с родителями – снижает риск СВДС, однако сон в одной постели – значительно увеличивает этот риск. Хотя бы потому, что взрослые привыкли использовать более мягкие поверхности для сна, нежели требуются младенцу.
Хотя синдром внезапной детской смерти может случиться с любым ребенком, ученые выявили несколько факторов, которые способны увеличить риск этого синдрома. Они включают в себя:
- Пол. Мальчики чаще умирают от СВДС.
- Возраст. Младенцы наиболее уязвимы во время второго и третьего месяцев жизни.
- Национальность. По неизвестным причинам, чернокожие дети и дети американских индейцев погибают от СВДС несколько чаще, чем дети остальных рас и национальностей.
- Семейный анамнез СВДС. Дети, у которых родные или двоюродные братья/сестры умерли от СВДС, имеют особенно высокий риск развития СВДС.
- Пассивное курение. Дети, которые проживают в одном доме с курящими людьми, имеют более высокий риск СВДС.
- Преждевременные роды. Недоношенность и низкий вес при рождении способны увеличить риск смерти от СВДС.
Материнские факторы риска СВДС
Во время беременности можно прогнозировать повышенный риск смерти младенца от синдрома внезапной детской смерти, если будущая мать:
- Возраст менее 20 лет.
- Курит сигареты.
- Употребляет наркотики или алкоголь.
- Не имеет доступа к адекватной дородовой медицинской помощи.
Поддержка родителей
Наличие эмоциональной и психологической поддержки родителей, потерявших младенца от синдрома внезапной детской смерти – имеет чрезвычайно важное значение. Родители обычно чувствуют острую личную вину за случившееся; кроме того, немало беспокойства доставляет обязательное полицейское расследование смерти младенца, непременно проводящееся в каждом таком случае.
Если вы столкнулись с этой бедой – постарайтесь не замыкаться в себе, обсуждать эту беду и свои чувства с другими родителями, пережившими подобное.
Ваш врач может порекомендовать группу психологической поддержки, доступную в вашем городе, или интернет-форум, объединяющий таких людей, как вы
Беседы с близким другом или духовным наставником – также могут принести пользу.
Проговаривайте свои чувства
Старайтесь делиться с друзьями и членами семьи своими чувствами и переживаниями. Поверьте, многие люди искренне хотят помочь, но просто не знают, как подойти к вам, чтобы не причинить еще больше боли.
Старайтесь быть максимально ближе к супругу/супруге. Потеря ребенка является страшным ударом, способным разрушить ваш брак. Не пренебрегайте возможностью получения консультации семейного психолога, если это возможно. Делитесь своими чувствами и мыслями о произошедшем друг с другом.
Дайте себе время для исцеления душевной раны
Наконец, не запрещайте себе горевать. Не смущайтесь, если слезы волной начинают душить вас в «неподходящих» местах или ситуациях. Это не симптом психической болезни, это просто тяжелая душевная рана. Исцеление от нее требует времени.
Врожденная блокада сердца
Врожденная блокада сердца без ассоциированного ВПС встречается не часто – у 1 из 20000 детей. Она может ассоциировать с коллагенозами у матери. Дети, рождённые от матерей с СКВ, имеют риск развития AV-блокады более 16%.
В 25-33% случаев врождённая полная атривентрикулярная блокада сочетается с каким-либо органическим заболеванием сердца (часто при L-транспозиции сосудов).
Симптомы заболевания – бардикардия и, как следствие, может быть развитие синкопе. Если сердце структурно не изменено, то брадикардия переносится относительно хорошо; тем не менее при длительном последующем наблюдении у значительного процента этих пациентов отмечаются приступы Морганьи-Адамс-Стокса и даже вне-запная смерть, вероятно, из-за обусловленного брадикардией удлинения QT и tor-sades de pointes. Этот риск полностью устраняется при pacemaker-терапии.
Болезнь Kawasaki
Болезнь Kawasaki – наиболее частая причина приобретенных поражений коронарных артерий у детей младшего и старшего возраста. Болезнь Кавасаки встречается во всем мире, но наиболее распространена у жителей Азии. Аневризмы коронарных артерий – обычно проксимальные и видимы при УЗИ. Аневризмы часто бывают множественными и обычно поражают левую коронарную артерию.
Коронарная дилатация возникает остро почти у половины пациентов, и в большинстве случаев смерть наступает во время третьей или четвертой недели острого заболевания. Однако, коронарные нарушения сохраняются у 23% пациентов спустя 3 месяца и у 8% – спустя 2 года. ВСС наступает у 1-2% пациентов с нелеченным синдромом Kawasaki. Если пациенты, имеющие риск внезапной смерти, могут быть идентифицированы рано, то поражения коронарных артерий могут быть сведены к минимуму при раннем назначении гамма-глобулина и проведении терапии аспирином. Существуют разные мнения в отношении ведения пациентов, перенесших болезнь Kawasaki и у которых имеются хронические поражения коронарных артерий. Рекомендуется пристальное наблюдение и проведение антикоагулянтной терапии. Оправданы ограничения активности и интермиттирующая оценка перфузии миокарда различными методами, добутамин-стрессэхокардиографию или коронарную ангиографию. Вмешательства показаны пациентам с выраженными симптомами или ишемией миокарда.
Транспозиция крупных артерий
Транспозиция крупных артерий после atrial-switch операции (Mustard или Senning) связана с показателем поздней внезапной смерти 2-8% , которая обычно вызвана дисфункцией синусового узла, но в некоторых случаях обусловлена вентрикулярной тахиаритмией. Из-за необходимости экстенсивной резекции в области предсердной проводящей ткани и в результате развивающегося фиброза пациенты подвержены риску развития атриальных тахикардий. Предполагается, что механизм ВСС состоит в предсердной тахикардии с быстрой проводимостью к желудочкам. Риск ВСС при этом увеличивается с возрастом. Водитель ритма может оказаться необходимым, так как у этих пациентов может оказаться определенной степени дисфункция синусового узла, а принимаемые антиаритмики могут подавлять функцию синусового узла. Некоторые центры рекомендовали антитахикардные pacemakers для пациентов с тяжелыми атриальными тахиаритмиями.
ФАКТОРЫ РИСКА
Если асфиксия у младенцев, как правило, случается по неосторожности родителей, то вот синдром внезапной смерти звучит очень загадочно. Как отмечают специалисты, это даже не заболевание
Однако ему подвержены дети, у которых есть ряд факторов уязвимости.
– Например, среди факторов, которые повышают риск синдрома внезапной младенческой смертности, – преждевременные роды или очень низкая масса тела при рождении, возраст матери менее 20 лет. Многодетность, особенно если дети близки по возрасту, – говорит Одинаева. – Кроме того, риск синдрома повышается во время реанимационных мероприятий.
Точные причины СВСМ до сих пор не доказаны. Согласно исследованиям, например, Оксфордского университета, известно лишь, что 90% случаев СВСМ приходится на возраст между 1–6 мес., а приблизительно 60% погибших – мальчики. В брошюру специалисты как раз поместили ряд рекомендаций, которые помогут существенно снизить риск СВСМ.
– Например, к остановке дыхания может привести сон на животе или на мягкой кровати во время критического периода развития малыша, – поясняет Одинаева. – Соблюдение простых правил безопасного сна младенца позволит в значительной степени снизить риск СВСМ и смерть от внешних причин.
Какие основные рекомендации вошли в брошюру:
1. Кладите ребенка спать на спину! Убедитесь, что в его кроватке нет никаких мягких предметов, в которые ребенок может уткнуться лицом.
2. Матрас в кроватке должен быть жестким.
3. Спите в одной комнате, но не в одной кровати!
4. Не используйте устройства, которые, по заявлениям производителей, направлены на предотвращение риска СВСМ, их эффективность и безопасность не доказаны.
5. Не оставляйте ребенка спящим в не предназначенных для этого местах: на машинном сиденье, в коляске, детских качелях, надувных сиденьях, переносках.
6. Вакцинируйте ребенка. Иммунопрофилактика инфекционных болезней путем вакцинации в соответствии с рекомендованным графиком может снизить риск СВСМ до 50%.
7. Кормите малыша грудью. Исключительно грудное вскармливание в течение 4–6 месяцев снижает риск СВСМ примерно на 70%.
8. Если ребенок уснул во время кормления, укладывайте его в кроватку на бок с целью предупреждения срыгивания и вдыхания пищи.
– Младенческая смертность в Московской области за последние шесть лет снизилась на 44,3%. Только в этом году врачи спасли на 21,6% новорожденных больше, чем за аналогичный период прошлого года, – рассказала заместитель министра здравоохранения Московской области Светлана Лазарева. – На данный момент показатель младенческой смертности в Подмосковье составляет 3,9 на тысячу родившихся живыми. В 2013 году он был равен 7. При необходимости мы можем развернуть реанимацию для новорожденных с тяжелыми патологиями в любой медорганизации Московской области.
Идентификация пациентов, имеющих повышенный риск наступления внезапной сердечной смерти
Ребёнок с действительно здоровым сердцем не имеет риска наступления внезапной сердечной смерти, важной задачей является идентификация детей, которые внешне здоровы и асимптоматичны, но аномалии сердца которых требуют отнесения их к группе риска по ВСС. Из пациентов с врожденными пороками сердца наибольшему риску подвержены те, у которых структурные аномалии сердца не могут быть полностью исправлены хирургическим путем
Резидуальные дефекты проявляются перегрузкой давлением и объемом правого и левого желудочков. Пораженные камеры становятся дисфункциональными и склонны к жизнеугрожаемым аритмиям. Пациенты, у которых имеется высокая легочная гипертензия (первичная легочная гипертен-зия или синдром Eisenmenger), подвержены наибольшему риску.
Среди детей первого года жизни внезапная смерть обычно вызвана ductus-зависимыми сложными цианотическим врожденными сердечными пороками. В одном из обзоров 126 случаев внезапной смерти детей в возрасте до 2 лет 10% случа-ев были связаны с ВПС и 6% – с миокардитом.
Предполагается, что 10% из 7000 ежегодных «смертей в колыбели» являются результатом неразпознанных сердечных причин, особенно скрытых сердечных аритмий, в т.ч. аритмий, связанных с удлиненным интервалом QT.
После первого года к наиболее распространенным причинам внезапной смерти со стороны сердца относятся миокардит, гипертрофическая кардиомиопатия, аномалии коронарных артерий, аномалии системы проводимости, пролапс митрального клапана и расслоение аорты. Случаи внезапной смерти также имеют место среди лиц с ВПС, включая тех, у кого ранее проводилось хирургическое вмешательство на сердце. Среди пациентов, не подвергавшихся хирургическому вмешательству, были больные с распространенным стенозом аорты и обструкцией легочных сосудов, среди тех, кто подвергался операции – тетрада Фалло и транспозиция крупных артерий. 3/4 умерших пациентов, относились к III или IV функциональному классу NYHA, 87% имели рентгенологические признаки кардиомегалии, 46% – плохие гемодинамические показатели во время послеоперационной катетеризации, 43% – легочную ги-пертензию и 57% – аритмию (желудочковую экстрасистолию, блокаду сердца или трепетание предсердий) в течение года перед смертью. Таким образом, пациенты с данными симптомами требуют дальнейшего хирургического, консервативного или электрофизиологического вмешательства. В последние десятилетия наблюдалось снижение распротраненности внезапной смерти среди пациентов с ВПС, что соот-ветствует совершенствованию методов терапии.
Распространенность продромальных симптомов среди лиц, умирающих скоропостижно, различна в зависимости от метода исследования, но в целом составляет около 50%. Наиболее распространенные признаки – боль в груди и синкопе (или состояние близкое к синкопальному): оба симптома распространены среди молодых людей и могут быть вызваны многими кардиологическим и некардиологическими на-рушениями.
Немедленное кардиологическое обследование показано детям или молодым взрослым
- с болью в груди при физическом напряжении, на которую не влияют движение, вдох или пальпация, при отсутствии явных некардиологических причин, особенно, если у пациента имеется нарушение со стороны сердца с высоким риском смертельного исхода,
- внезапная смерть в семейном анамнезе,
- связанное с физическим напряжением неясное синкопе без продромы или с пред-шествующим учащением сердечного ритма.
Сбор анамнеза должен включать детальный опрос о семейных случаях внезапной или неожиданной смерти. Внезапная смерть брата или сестры первой степени родства определяет особенно высокий риск у данного пробанда. У 16% молодых людей, умерших скоропостижно, в семейном анамнезе имелась внезапная смерть.
Поскольку рутиная ЭКГ и эхокардиографический скрининг популяции не являются эффективным по вложенным затратам (приблизительно $250 000 на один выявленный случай), то наиболее практичным методом является тщательный и полный сбор анамнеза для идентификации кардиоваскулярных отклонений.
Диагностика
Вегетативная дистония – функциональное заболевание. Имеется нарушений функций, но нет никаких видимых изменений со стороны внутренних органов, нервной системы. Врач назначает обследование, цель которого – исключить другие заболевания, доказать, что все симптомы вызваны исключительно ВСД.
Наши врачи
Панков Александр Ростиславович
Врач-невролог
Стаж 40 лет
Записаться на прием
Новикова Лариса Вагановна
Врач-невропатолог, кандидат медицинских наук, врач высшей категории
Стаж 39 лет
Записаться на прием
Засов Евгений Юрьевич
Специалист по лечению боли, невролог
Стаж 6 лет
Записаться на прием
Моисеева Ирина Владимировна
Специалист по лечению боли, невролог
Стаж 16 лет
Записаться на прием
Полонская Наталия Михайловна
Врач – невролог
Стаж 18 лет
Записаться на прием
Смирнова Наталья Валерьевна
Специалист по лечению боли, невролог
Стаж 8 лет
Записаться на прием
Примерная программа обследования:
МРТ головного мозга
Стоимость: 14 000 руб.
Подробнее
- осмотр, во время которого врач может поставить предварительный диагноз.
- Электроэнцефалография (ЭЭГ) – исследование, во время которого изучают электрическую активность головного мозга.
- (, или ультразвуковое дуплексное сканирование) – исследование кровотока в сосудах головного мозга при помощи ультразвука.
- При необходимости назначается () и () головного мозга.
- Электрокардиография () и сердца (ЭХО-КГ) позволяют выявить изменения в функции и структуре сердца.
- Всем пациентам назначают и лабораторное обследование — анализы крови и мочи.
В многопрофильной клинике ЦЭЛТ имеется всё необходимое современное оборудование для проведения полноценного обследования.
Лечение ВСД
Лечение вегето-сосудистой дистонии осуществляется медикаментозными препаратами и другими консервативными средствами:
- Медикаментозные методы: витамины (B1, B6 – улучшают функционирование нервной ткани), адаптогены (препараты растительного происхождения, улучшающие восстановительные процессы в организме), ноотропы (улучшают работу головного мозга), сосудистые средства, успокоительные (при необходимости назначают антидепрессанты и транквилизаторы).
- Физиотерапия. Проводят электрофорез с лекарственными препаратами, лечение токами Дарсонваля.
- Массаж спины, шеи, головы.
- Лечебная физкультура.
- Иглорефлексотерапия
Иглорефлексотерапия
- Стоимость: 3 000 руб.
- Продолжительность: до 20 минут
Подробнее
Так как заболевание имеет много причин и затрагивает различные функции организма, лечение вегето-сосудистой дистонии всегда должно подбираться индивидуально, врачом-неврологом. В ЦЭЛТ работают специалисты, имеющие богатый опыт работы с пациентами, страдающими ВСД.
Нередко пациенты проходят курсы лечения 1 – 2 раза в год в дневном или круглосуточном стационаре. Большое значение имеют реабилитационные мероприятия, санаторно-курортное лечение (минеральные ванны, грязи, плавание в бассейне и пр.). В промежутках между курсами пациенты должны вести здоровый образ жизни, чаще бывать на свежем воздухе, больше двигаться, закаляться, отказаться от вредных привычек.
При отсутствии лечения вегетативная дистония способна со временем приводить к хроническим заболеваниям: гипертонической болезни, , ишемии сосудов головного мозга и пр. Пациент должен внимательно относиться к своему здоровью и регулярно посещать врача, проходить назначенные курсы лечения.
- ХВДП
- Мигрень
Пролапс митрального клапана
Пролапс митрального клапана встречается часто, но редко приводит к внезапной смерти. Она может произойти при физическом напряжении и быть вызвана вентрикулярной тахиаритмией. В одном из обзоров называется цифра всего 60 зарегистрированных внезапных смертей среди пациентов с пролапсом митрального клапана, и только 4 из них были моложе 20 лет. Тем не менее от 5 до 24% случаев скоропостижной смерти от сердечных заболеваний относят на счет пролапса митрального клапана. Максимальный риск имеют пациенты с внезапной смертью в семейном анамнезе, предшествующим синкопе, отклонениями на ЭКГ в состоянии покоя, удлиненным интервалом QT и комплексной вентрикулярной тахиаритмией. Хотя часто используются бета-блокаторы, неясно, может ли антиаритмическая терапия предотвратить внезапную смерть, электрофизиологические исследования помогают редко. Большинство клиницистов терпимо относятся к участию в спортивных занятиях. Для пациентов с максимальным риском и тех, у кого stress testing или амбулаторный мониторинг выявляют усугубление аритмии или симптомов при физической нагрузке, рекомендуется более осторожный подход.
Факторы риска для детского синдрома внезапной смерти
Исследователи выделяют следующие факторы риска, которые могут повысить риск СВДС:
- Дети мужского пола более восприимчивы к СВДС;
- У младенцев в возрасте от 1 до 6 месяцев чаще случается СВДС, особенно во время второго и третьего месяцев жизни;
- Низкая масса тела при рождении;
- Преждевременные роды;
- Дети африканского происхождения, индейцы и коренные жители Аляски имеют более высокий риск СВДС;
- Если ребенок спит на животе, то риск СВДС выше;
- Курение матерей — процент детей с СВДС, чьи матери курят во время или после беременности, высокий;
- Употребление наркотиков матерью — если мать использует кокаин, героин или метадон во время беременности, то ребенок имеет высокий риск СВДС;
- Пассивное курение — дети, подвергающиеся воздействию табачного дыма, более склонны к развитию СВДС;
- Дети, рожденные осенью или зимой;
- Если ребенок тепло одет во время сна;
- Респираторные инфекции — в течение четырех недель после респираторной инфекции у ребенка высокий риск СВДС;
- Семейный анамнез — если уже в семье умер ребенок от СВДС;
- Плацентарные аномалии — дети, чьи матери имели плацентарное предлежание;
- Дети, чьи матери имели медленное увеличение веса во время беременности;
- Если у матери была анемия во время беременности, то ребенок имеет высокий риск СВДС;
- Венерические заболевания матери.