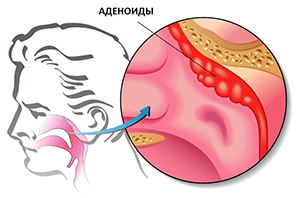
Каковы показания к удалению аденоидов (аденотомия)?

Аденотомия
Стоимость: 50 000 – 80 000 руб.
Подробнее
- Плохое носовое дыхания в период, когда ребёнок здоров. Это опасно тем, что организм ребёнка испытывает гипоксию (кислородное голодание). Недостаточность поступления кислорода в организм может приводить к задержке психомоторного развития ребёнка, ребёнок может быть адинамичен, или наоборот – гиперактивен. За счет того, что ребенок постоянно дышит ртом, происходит неправильное формирование лицевого скелета (аденоидное лицо). Качество жизни таких детей безусловно страдает.
- Снижение слуха или частые воспалительные явления в ушах также являются прямыми показаниям к аденотомии. Механизм возникновения данной патологии происходит следующим образом. Там, где располагаются аденоиды, находиться устье слуховой трубы (евстахиевой трубы) – орган, который соединяет среднее ухо (то, что находится за перепонкой), и собственно носоглотку. Если при закрытом рте, зажать кончик носа и выдыхать в нос, то воздух попадет в уши за счёт этого самого органа. Ввиду близкого анатомического расположения аденоидов и слуховых труб воспалительный процесс с аденоидов может перейти на устье слуховых труб, вызвав в свою очередь воспаления и, как следствие, нарушение функции слуховой трубы. Помимо хронического воспалительного процесса в слуховых трубах, аденоиды при разрастании могут прикрывать устья слуховых труб, приводя к развитию адгезивного отита или к образованию экссудативного отита (жидкость в среднем ухе). Частые гнойно-воспалительные явления в полости среднего уха (звукопередающего аппарата) приводят к образованию спаек и рубцов между слуховыми косточками, что в дальнейшем приводит к снижению слуха в более зрелом возрасте. В этих случаях между органом слуха и естественным фильтром в виде аденоидов мы выбираем орган слуха.
- Расстаться с аденоидами следует и в том случае, если ребенок часто болеет аденоидитами, которые на фоне местного лечения не дают выраженную положительную динамику, а лишь на короткий срок приводят к выздоровлению. Это является следствием того, что аденоиды своей иммунной функции не несут, себя как естественный фильтр они износили, являются очагом хронической инфекции и нуждаются в санации (удалении). Так же часты аденоидиты могут быть связаны с герпес-вирусной инфекцией (вирус Эпштейн-Барра, цитомегаловирус, вирус 6 типа), которые живут в лимфоидной ткани, приводя к снижению иммунитета и местного в том числе. Если ваш ребенок болеет ОРВИ более 6 раз в год, имеется шейный лимфаденит (увеличение лимфоузлов) консервативное лечение аденоидитов помогает на короткое время, в таком случае необходимо обратиться к педиатру с целью дообследования на герпес-вирусную инфекцию. При выявлянии данной группы вирусов назначают адекватное лечение, и если на фоне проводимой терапии со стороны аденоидов наблюдается положительная динамика, ребёнка следует понаблюдать и торопиться с операцией не стоит.
Но если совместно с лечением у педиатра эффекта не наблюдается, то по закону хирургии ткань, которая мешает человеку жить, удаляется.
Как проводится диагностика?
Увеличенные аденоиды.Эндоскопическая картина
Для установления диагноза иногда бывает достаточно простого осмотра, но зачастую требуется “увидеть” аденоиды. Лучше всего непосредственно заглянуть в носоглотку с помощью . Однако, эта процедура возможна у детей лишь начиная с 5-7-летнего возраста, когда ребёнок понимает, как нужно себя вести, когда глубоко в полости носа находится инструмент. В более раннем возрасте эндоскопия тоже возможна при помощи 2-3-х минутного поверхностного ингаляционного наркоза.
Более доступным методом является рентгенологическое исследование. Преимущество этого метода заключается в том, что снимок могут посмотреть все желающие, в том числе и родители, а не только один доктор. Поэтому этот метод считается наиболее объективным. Одним из методов рентгенодиагностики является . Но использовать её только для осмотра носоглотки абсолютно нерационально, дорого. Хочется предупредить родителей об очень древнем способе обследования носоглотки, так называемом, “пальцевом”, который применялся в “дорентгенологическую” эпоху и которым иногда пользуются доктора сейчас. Он заключается в ощупывании аденоидов с помощью пальца, согнутого и заведенного за мягкое нёбо через рот. Посмотрите на расположение носоглотки на схеме, и вы сможете понять, что испытывает при этом несчастный ребенок. Считаем это негуманным, травмирующим психику, весьма субъективным, архаичным и недопустимым методом. Не позволяйте делать так больно своим детям.
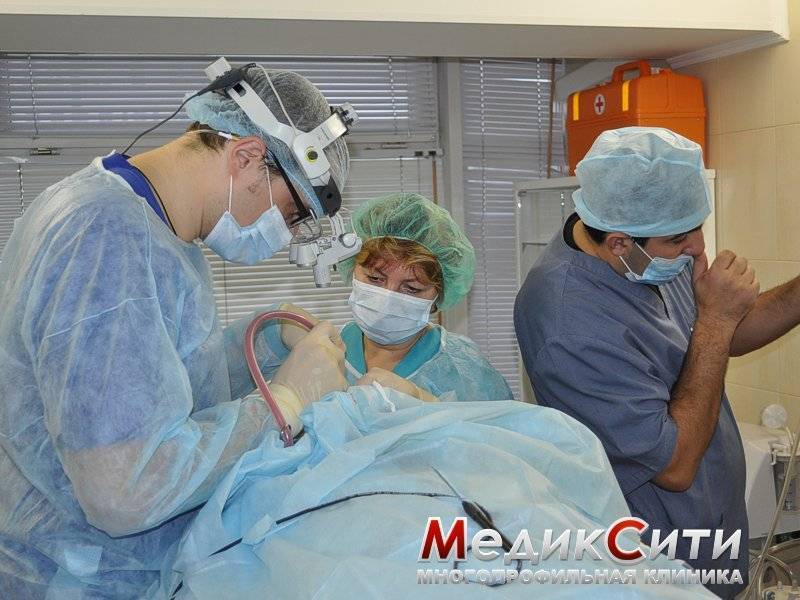
Как оперируют гланды
Удаление миндалин – давно практикуемая ЛОР-операция, ее относят к классическим хирургическим пособиям. Она не требует применения общей анестезии (наркоза) и в большинстве случаев проводится в условиях стационара.
Существует несколько видов операций на гландах:
- Традиционная полная тонзиллэктомия, когда всю гланду с помощью инструментов вылущивают из псевдокапсулы и удаляют. Такая радикальная операция достаточно болезненна, сопровождается кровопотерей, требует восстановительного периода для заживления зоны вмешательства, нарушает работу лимфоаденоидного кольца и всей иммунной системы. В настоящее время проводится редко, лишь по строгим жизненным показаниям.
- Частичная тонзиллэктомия, с хирургическим удалением части пораженной миндалины. Требует дополнительных мер для остановки кровотечения. Хирург может использовать традиционный скальпель, приспособления для лакунотомии, лазер, электрокоагулятор, криодеструкцию (метод разрушающей глубокой заморозки), гальваноакустический прибор.
- Интратонзиллярная частичная лазерная деструкция.
Долгое время применялись различные варианты неполной тонзилэктомии, с использованием различных методик. Они позволяют сохранить функциональную активность лимфоаденоидного кольца, а удаление миндалин лазером к тому же оказывает обеззараживающее действие. Но все эти методики сопровождаются образованием рубцовых деформаций и значительным уменьшением объема иммуноактивной лимфоэпителиальной ткани.
В 1994 году доктором Коренченко был запатентован более прогрессивный, щадящий и высокорезультативный метод лечения – интратонзиллярная лазерная деструкция.
Интратонзиллярная лазерная деструкция
Лазерная хирургия под контролем эндоскопа
Местная анестезия
Время вмешательства 10-20 минут
Время пребывания в клинике – 1 час
Бесплатное наблюдение – 1 год (тариф годовой)
Стоимость 27 900 руб
Медикаментозное лечение хронического тонзиллита
Уважаемые пациенты! В этой статье я опишу только общие принципы и подходы.
Более точное лечение Вам будет предложено на первичной лор консультации, где будет поставлен точный диагноз, форма и степень заболевания, а так же предложена оптимальная схема выздоровления и дан прогноз на длительность ремиссии.
Итак:
Антибактериальный подход. Антибиотикотерапия важна и необходима. Но решение о назначении антибактериальных лекарственных препаратов решается индивидуально и только после визуального осмотра.
Антибиотики могут быть как лёгкими, назначаемые коротким курсом, никак не влияющие на слизистую оболочку желудочно-кишечного тракта, так и тяжёлыми, которые необходимо назначать под прикрытием пробиотических лекарственных препаратов. Выбор антибиотика зависит от степени выраженности хронического тонзиллита и микрофлоры, поддерживающей данное состояние.
Пробиотическое лечение назначается в случае приёма агрессивных антибиотиков, а так же при наличии сопутствующего гастрита, дуоденита, рефлюкс-эзофагита.
Антисептический подход. Антисептические спреи, аэрозоли, а также растворы для полоскания также дают очень хороший эффект и поэтому обязательны в борьбе с хроническим тонзиллитом. Я отдаю предпочтение 0,01% раствору Мирамистина, 1% раствору Диоксидина (в разведении 1 ампула – 10 мл. + 100 мл. кипячёной тёплой воды) и Октенисепту, который должен быть обязательно разведён кипячёной тёплой водой или физиологическим раствором в разведении 1:5, либо 1:6.
Противоотёчная (десенсебилизирующая) терапия назначается обязательно. Она нужна для того что бы снять отёк нёбных миндалин и окружающей миндалину клетчатку, а так же слизистую оболочку задней стенки глотки. Так же это нужно для лучшего всасывания всех применяемых лекарственных препаратов. С этими задачами справятся такие современные лекарственные препараты как: Цетрин, Кларитин, Телфаст. Но если Вам в течение длительного времени помогает определённый десенсебилизрующий лекарственный препарат, менять его на другой не стоит.
Иммуностимулирующая терапия
Здесь я хочу обратить внимание на то, что врач назначает препараты именно стимулирующие иммунитет. Не стоит эти препараты путать с иммуномодуляторами, которые назначает строго врач иммунолог, основываясь на результатах анализа крови
Препаратов стимулирующих местный иммунитет на уровне нёбных миндалин и слизистой задней стенки глотки не так уж много. Из известных препаратов на первом месте стоит Имудон. Курс должен составлять не менее 10 дней. Принимать (рассасывать) Имудон необходимо по 1 таблетке 4 раза в день.
Гомеопатическое лечение. Помимо общепринятой лекарственной терапии химической природы необходимо принимать гомеопатические препараты, которые улучшаю трофику и как следствие питательную функцию нёбных миндалин. Препаратами выбора может быть тонзиллотрен и тонзилгон, а так же полоскания, паровые и ультразвуковые ингаляции с настоями и травами: прополиса, череды, шалфея, ромашки и некоторых других трав.
Смягчающая терапия применяется симптоматически, когда на фоне обострения тонзиллита, а так же приёма лекарственных препаратов может быть сухость, саднение и першение в горле.
В таких случаях можно использовать персиковое масло, которое необходимо закапывать по нескольку капель в нос, запрокидывая голову
Можно полоскать рот 3% перекисью водорода (ОЧЕНЬ ВАЖНО! 6% и 9% перекись водорода использовать НЕЛЬЗЯ!!!). Для этого необходимо перелить половину флакона перекиси (10 мл.) в чашку, набрать в рот и полоскать весь раствор однократно, достаточно долго, на сколько это возможно
Затем раствор выплёвывается и отполаскивается от пены и горечи тёплой кипячёной водой. После полоскания перекисью водорода Вы почувствуете в горле значительное смягчение и комфорт. Вы можете полоскать горло два раза вдень, но не больше.
Обезболивающая терапия применяется при необходимости, как симптоматическая терапия, по мере выраженности болевого синдрома. Из таблетированных форм предпочтение лучше отдать Нурофену или Кетаналу и его производным: Кетарол, Кеталар, Кетаноф, Кетанал.
Диетотерапия. Питание также играет значительную роль в выздоровлении. Необходимо ограничить приём острой, жаренной, кислой, солёной и перчёной пищи. На время лечения стоит исключить из рациона питания жёсткую пищу. Так же рекомендуется оградить себя от сильно горячей и сильно холодной пищи. Приём алкоголя, особенно крепкого так же противопоказан.
Причины возникновения аденоидов у взрослых
В группе риска по развитию аденоидов среди взрослых людей находятся те, кто переболел гайморитом, синуситом или аллергическим ринитом (при этих заболеваниях иммунная система часто «отвечает» разрастанием аденоидной ткани), другими инфекционными и вирусными заболеваниями верхних дыхательных путей.
В числе других симптомы гипертрофии аденоидов медики называют наследственную предрасположенность к разрастанию носоглоточной миндалины, гормональные изменения (в частности, в период полового созревания), снижение функции щитовидной железы, ожирение, а также другие патологии эндокринной системы.
Лечение аденоидов
Лечение аденоидов может проводиться разнообразными способами:
- безоперационное лечение (консервативное);
- операционное лечение.
Безоперационное лечение аденоидов
Безоперационное лечение аденоидов применяется при небольшом увеличении миндалин или имеющихся противопоказаниях к удалению аденоидов.
Консервативное лечение может быть местного и общего направления.
Местное лечение подразумевает использование противовоспалительных и антимикробных препаратов. Ребенку закапывают в нос сосудосуживающие капли (нафтизин, галазолин, эфедрин, санорин), промывают нос лекарственными средствами (риносепт, альбуцид, раствор фурацилина). Хорошо помогают промывания носа отварами ромашки, коры дуба, эвкалипта, настоем полевого хвоща.
Общее лечение включает использование витаминов, препаратов, поддерживающих иммунную систему (эхинацея), лекарств от аллергии.
Для улучшения самочувствия ребенка можно использовать физиотерапевтические методы.
Операция по удалению аденоидов
1
Удаление аденоидов
2
Удаление аденоидов
3
Удаление аденоидов
Хирургическое удаление аденоидов (аденотомия) проводится как под местной анестезией, так и под общим обезболиванием (наркозом). В нашей клинике применяется высокоточное видеоэндоскопическое оборудование. После удаления аденоидов носовое дыхание ребенка быстро восстанавливается.
Почему аденоиды растут?
- частые эпизоды ОРИ; сохранение увеличенного размера после перенесённых вирусных (грипп, парагрипп, аденовирусы) и бактериальных заболеваний, в том числе детских инфекций (скарлатины, дифтерии, кори, ангины и др.);
- персистенция в носоглотке высоко патогенной бактериальной, грибковой микрофлоры;
- аллергия: у 73% детей с хроническим аденоидитом выявлена пищевая аллергия, у 90% детей с аллергическим ринитом увеличенные аденоиды.
- плохая аэрация носоглотки;
- иммунодефицитные состояния и врождённые заболевания, сопровождающиеся снижением неспецифического иммунитета
- действие внутриклеточных инфекций (герпетическая, хламидийная, микоплазменная и др.);
Предрасполагающие факторы: заболевания желудка (гастроэзофагеальная рефлюксная болезнь), плохая экологическая обстановка; пассивное курение, пренебрежительное отношение к закаливанию, занятиям физической культурой.
Все видео
-
02:07
Абляция небных миндалин
-
01:56
Аденотомия
-
03:13
Аденотомия – как проходит хирургическое лечение. Один день из операционной – хирург Камран Гаджиев!
-
02:09
Бесплатная лор-операция от ведущего врача Галкина А.В.
-
14:05
Бьюти-блогер Галина Исаева о работе врача Гаджиева Камрана
-
01:54
Видеоэндоскопия носа
-
23:00
Встреча с аудиологом компании по производству слуховых аппаратов WIDEX
-
04:25
Детский ЛОР – Камран Гаджиев рассказывает, что такое быть детским врачем!
-
02:05
Диагностика искривления носовой перегородки
-
04:47
Известный блогер здорового образа жизни – Анесто – проводит септопластику у Гаджиева Камрана
-
03:04
Ингалятор PARI SINUS
-
08:43
Искривление перегородки носа: комплексная диагностика и лечение
-
02:33
Компьютерная томография околоносовых пазух
-
04:15
Консервативное лечение среднего отита
-
03:05
Мифы про гайморит
-
04:40
Мифы про отиты
-
03:25
Мифы про тонзиллэктомию. Развеивает мифы доктор Гаджиев Камран Рафикович
-
10:28
О лечении отита с доктором Садыховым
-
02:02
Промывание миндалин
-
01:55
Промывание носа
-
01:53
Радиочастотная вазотомия нижних носовых раковин
-
01:48
Рецидивирующие носовые кровотечения
-
03:57
Риносептопластика
-
01:32
Ринофима
-
26:05
Роман Сергеевич Чуприков в программе “Таблетка”
-
02:48
Седловидная деформация спинки носа
-
03:44
Септопластика
-
05:45
Септопластика и вазотомия
-
04:58
Стапедопластика
-
02:31
Тимпанометрия
-
03:39
Тимпанопластика в Клинике уха, гора и носа
-
01:33
Тонзиллотомия
-
01:55
Увулопалатопластика
-
03:01
Удаление аденоидов
-
05:50
Шунтирование барабанной перепонки и аденотомия
-
01:50
Электроредукция корня языка
Гипертрофия небных миндалин
К сожалению, у детей аденоиды часто сопровождаются еще одним заболеванием — гипертрофией небных миндалин (по-народному, гланд). В таком случае затрудняется дыхание не только через нос, но уже и через рот. Небные миндалины, как и носоглоточная, защищают малыша от патогенных микроорганизмов, но делают это гораздо активнее. Поэтому их удаление — более ощутимая потеря для организма. Без них ребенок в большей степени подвержен риску бронхолегочных заболеваний.
Воспаленные небные миндалины представляют собой гораздо большую опасность, чем возможные простуды. Они — источник хронической стрептококковой инфекции, которая, периодически обостряясь, провоцирует развитие лихорадки и ангины. Последняя в свою очередь может дать осложнения на почки и сердце. Так что в случае «двойного комплекта» болезни бывает разумнее пойти на хирургическую операцию, нежели подвергать здоровье ребенка серьезному риску.
На стороне врача — доскональное знание проблемы и опыт. Поверьте, он до последнего будет сражаться за то, чтобы привести миндалины «в чувство» без скальпеля. Но если лечение не помогает, а аденоиды продолжают подрывать здоровье ребенка, то откладывать хирургическое вмешательство в долгий ящик не стоит.
Что такое аденоидные вегетации у детей?
Что такое «аденоиды»? Глоточная миндалина— периферический орган иммунной системы, скопления лимфоидной ткани, ассоциированные со слизистыми оболочкам. Вместе с другими защитными факторами осуществляет барьерную функцию слизистых оболочек верхних дыхательных путей. Она располагается в области заднего отдела свода носоглотки (полость позади носа, переходящая в глотку). В этой ткани вырабатываются специальные иммунные клетки – лимфоциты, которые борются с микробами и вирусами, предотвращая таким образом их проникновение в организм.
Во время заболевания глоточная миндалина увеличивается для борьбы с инфекцией, после выздоровления приобретает обычный размер. При частых и продолжительных заболеваниях возникает стойкое увеличение этой ткани, что и называют «аденоиды» или «гипертрофия аденоидных вегетаций».
Таким образом, гипертрофия аденоидных вегетаций или аденоиды – это патологическое увеличение глоточной миндалины, приводящее к выраженным клиническим проявлениям. Она наблюдаются одинаково часто у девочек и мальчиков обычно в дошкольном и школьном возрасте. Различают три степени аденоидов в зависимости от уровня перекрытия просвета дыхательного пути:
- 1 степень —закрывает на 1/3
- 2 степень —до 2/3
- 3 степень —более 2/3.
Увеличенная глоточная миндалина
Воспаление этой миндалины называется аденоидит. Может быть острым или хроническим. В большинстве случаев, острый аденоидит является физиологической реакцией глоточной миндалины на острый инфекционный процесс. Хронический аденоидит – это полиэтиологичное заболевание, в основе его лежит нарушение физиологических иммунных процессов глоточной миндалины.
Когда нужна операция?
Хирургическое удаление нужно проводить только при наличии четких показаний, которые зависят, прежде всего, от степени увеличения аденоидов. Это главное условие, но не единственное. В определенных условиях и при второй степени гипертрофии могут возникнуть такие показания. Решение об операции должен принимать опытный врач-хирург, а родители должны дать своё согласие, если они не сомневаются в правоте врача. Всегда есть возможность узнать мнение нескольких специалистов, которые могут советовать или не советовать хирургическое лечение. Так что если сомневаетесь, не теряйте время. И помните, если в течение 3-х месяцев консервативного лечения нет положительной динамики, нужно менять либо методы лечения, либо врача.
Ход и виды септопластики
Ход септопластики не одинаковый — он зависит от того, каким методом проводится операция. Мы рассмотрим пять основных методик.
Классическая септопластика
Это старый, проверенный и надежный метод, самый простой, но при этом недорогой. Хирург при классической септопластике работает обычным скальпелем, операция занимает около часа. Чаще всего она проводится под местной анестезией, но если у пациента аллергия на анестетики или операция на лице вызывает у него страх и стресс, можно осуществить все манипуляции под общим наркозом.
Первым делом разрезается слизистая оболочка носа изнутри, что позволяет добраться до хрящевой ткани. После этого тем же скальпелем хирург обрабатывает перегородку и выравнивает ее. В редких случаях перегородку приходится полностью вырезать, извлекать, выравнивать и помещать обратно в нос.
Чтобы хрящ после извлечения не сдвинулся, на него накладывается специальная сетка. Она создает прочный каркас, а примерно через год рассасывается сама.
Септопластика
Сегодня этот метод септопластики применяют редко, в основном в муниципальных клиниках. Он требует достаточно долгого восстановления и чаще вызывает осложнения, поэтому считается несколько устаревшим.
Эндоскопическая септопластика
При классической септопластике хирург работает полностью вслепую — если перегородка не извлечена, ему приходится выравнивать ее «на ощупь», что иногда приводит к недостаточно удовлетворительным результатам.
В случае с эндоскопической септопластикой в нос вводится специальный зонд. Он подсвечивает область операции и снимает все происходящее на микроскопическую камеру, выводя изображение на монитор.
В остальном операция проводится также, с помощью скальпеля, с возможным извлечением носовой перегородки. Из-за более тщательного контроля она может длится и два часа, но в итоге травматичность процедуры получается меньше, что облегчает восстановление и уменьшает вероятность осложнений. По этой причине эндоскопический метод считается предпочтительнее классического, если говорить об операциях, проводимых с помощью скальпеля.
Лазерная септопластика
В лазерной септопластике вместо скальпеля для разреза слизистой используется лазерный луч. Это обеспечивает сразу несколько преимуществ:
- Лазер всегда стерилен, инструмент напрямую не контактирует с тканями, так что риск воспаления и осложнений после процедуры сводится практически к нулю.
- Лазерный луч оказывает дополнительный дезинфицирующий эффект.
- Лазер запаивает, прижигает кровеносные сосуды в разрезаемых тканях, что предотвращает кровотечение. Благодаря этому операцию можно проводить даже при некоторых противопоказаниях.
- Лазер рассекает ткани гораздо быстрее скальпеля, что позволяет закончить операцию примерно за полчаса.
- Благодаря отсутствию кровотечений и воспаления реабилитация после операции проходит легче и быстрее.
Но есть у лазера и недостаток — его мощности недостаточно, чтобы исправлять искривленные кости. Поэтому он применяется только при незначительных искривлениях, когда изменен только хрящ.
Радиоволновая септопластика
Этот метод сочетает в себе достоинства лазерной и классической септопластики — он достаточно эффективен для работы с костью, но при этом гораздо менее травматичен, запаивает костные сосуды и не предусматривает соприкосновение инструмента с раной. Единственный его минус — отсутствие обеззараживающего эффекта, но при правильном проведении операции этого и не требуется.
Правда, совсем сильное искривление кости радионожу исправить все же не под силу. Кроме того, он достаточно дорог и сложен в использовании, поэтому доступен далеко не во всех клиниках и популярен даже чуть меньше, чем лазер.
Ультразвуковая септопластика
Ультразвуковой нож — еще более совершенная и современная технология. Он рассекает слизистую максимально быстро, запаивает сосуды, не перегревает ткани, а мощности его хватает на то, чтобы исправить серьезное искривление и даже удалить костяные наросты и шипы. Но такая технология еще дороже и непопулярнее, и сейчас встречается в основном только в элитных клиниках Москвы или Санкт-Петербурга.
В каких случаях гланды желательно удалять
Процедура удаления миндалин рекомендуется не всем пациентам с хроническим тонзиллитом, необходимо показание для операции.
Основания для хирургического вмешательства на гландах:
- Частые обострения заболевания (более 3 раз за год).
- Недостаточная эффективность используемой комплексной консервативной терапии, не позволяющей перевести процесс в клиническую ремиссию.
- Выявление вторичных тонзилогенных заболеваний сердечно-сосудистой системы (при наличии признаков текущей клинической декомпенсации тонзиллита, активного ревматического процесса).
Тонзиллэктомия в любом возрасте проводится строго по показаниям. Профилактическое удаление миндалин в настоящее время признано нецелесообразным.
Причины хронического тонзиллита и постоянно увеличенных миндалин
Здоровые гланды гладкие, небольшого размера, сравнимы по цвету с окружающей слизистой оболочкой. В просвете их лакун нет гнойных пробок, а возникающая при респираторных инфекциях воспалительная реакция быстро проходит. Здоровые миндалины не доставляют дискомфорта и служат хорошо функционирующим барьером на пути инфекций.
При длительно существующем или часто рецидивирующем воспалении гланд, при их постоянном увеличении и болезненности диагностируют хронический тонзиллит. К этому предрасполагают различные факторы:
- Неадекватное лечение острых тонзиллитов (ангин), что способствует сохранению инфекционных агентов в лакунах гланд.
- Хронические воспалительные заболевания соседних ЛОР-органов.
- Общее снижение иммунитета, иммунодефицитные состояния различного происхождения. А этому могут способствовать гиповитаминозы, хронические истощающие инфекции любой локализации (в т.ч. кариозные зубы), прием некоторых препаратов (цитостатиков и пр.).
- Частый, необоснованный прием антибактериальных средств.
- Анатомические особенности строения органов носоглотки, способствующие застойным явлениям и хронизации инфекций.
Хронический тонзиллит диагностируется почти у 10% взрослых. На самом деле этим заболеванием страдает до 35% населения, но многие придают особого значения состоянию своих гланд или предпочитают самолечение.

Почему появляется киста в носу
К основным причинам появления верхнечелюстных кист относят:
- Повторяющийся или хронический верхнечелюстной синусит (гайморит). Воспалительные изменения слизистой оболочки приводят к закупорке или рубцеванию выводных железистых протоков. Вырабатывающийся секрет не имеет оттока, скапливается и растягивает железу. Так образуются истинные слизистые и серозные кисты.
- Хроническое неинфекционное воспаление (чаще аллергической природы), сопровождающееся гиперплазией слизистой оболочки носа и придаточных пазух.
- Стоматологическая патология, формирующиеся при этом кисты называют одонтогенными. Самая частая причина их появления – воспаление вокруг корня кариозного зуба или около зубного зачатка верхней челюсти. Гнойный процесс приводит к атрофии и разрушению костной ткани, распространяясь на стенки гайморовой пазухи. К более редким причинам относят аномально глубокое расположение корней зубов и чрезмерно травматичное удаление зубов.
- Предрасполагающими факторами выступают травмы лицевого отдела черепа, врожденные аномалии с асимметрией твердого неба и костей носа, иммунодефицитные состояния. Изредка киста в пазухе образуется на фоне врожденного дефекта продукции слизи, когда секрет желез имеет чрезмерно вязкую консистенцию.
Лечение заболевания
При начальной степени заболевания и незначительных нарушениях дыхания, при отсутствии других патологических симптомов может применяться консервативная терапия. Она включает противовоспалительное лечение, местное использование капель и мазей, физиопроцедуры, дыхательную гимнастику, промывания носа, прием антигистаминных, иммуномодулирующих препаратов и т.д.
Аденоиды 2-3 степени, которые привели к значительным нарушениям дыхания, а также при прогрессировании патологии и неэффективности консервативной терапии проводится удаление аденоидов — аденотомия. Она выполняется под общим обезболиванием у маленьких детей и под местной анестезией у детей старшего возраста. Операция может выполняться классическим или эндоскопическим способом, а также с помощью лазера или радиочастотного метода.
Более 5% детей до 10 лет имеют аденоиды и страдают от осложнений болезни. При наличии симптомов заболевания обращайтесь в многопрофильные центры «Гайде», которые предоставляют широкий спектр лечебных и диагностических услуг в области оториноларингологии. Если у ребенка постоянно открыт рот, либо он дышит преимущественно ртом, у него хронический насморк, то обязательно обратитесь за консультацией к оториноларингологу.
При своевременно начатом лечении можно избежать осложнений болезни и будет достаточно провести консервативное лечение. В медицинских центрах «Гайде» диагностику и лечение проводят только высококвалифицированные специалисты, с огромным опытом работы, которые смогут поставить правильный диагноз и назначить эффективное лечение аденоидов для каждого случая индивидуально. Записаться на консультацию можно по телефонам центра или оставив заявку на сайте.
Преимущества интратонзиллярной лазерной деструкции
См. такжеЛечение ЛОР-заболеванийЛечение вирусной ангины у детейЛечение ангины у взрослыхКашель у ребенка
Интратонзиллярная деструкция имеет существенные отличия от частичной тонзиллэктомии:
- При лазерной деструкции прицельно разрушаются лишь очаги воспаления, а функционально активная ткань миндалин остается нетронутой. Удаление миндалин лазером – это неизбежная потеря части гланды со снижением ее иммунной активности.
- Интратонзиллярная деструкция не приводит к повреждению поверхностного эпителия, который выполняет важную роль в процессе распознавания антигенов. Лазерный метод удаления сопровождается образованием рубца.
- Интратонзиллярное воздействие активирует собственные процессы регенерации и противовоспалительные механизмы в соседних зонах миндалины.
- При интратонзиллярной лазерной деструкции происходит глубокая санация (очищение) всей миндалины, а при лазерной тонзилэктомии обеззараживается лишь зона операции.
Лечение аденоидов без удаления
Как лечить аденоиды подсказывают данные исследований. В каждом случае есть свои нюансы. Чаще всего мы рекомендуем такие исследования:
- Исследование слюны методом ПЦР на вирусы группы герпеса (герпес 1, 2, 6 типов, Цитомегаловирус, вирус Эпштейн-Барр), кандиду, гемолитический стрептококк. Такое исследование не связано с забором крови (нужно только немного слюны) и дети хорошо его переносят.
- Бактериологический посев из носа и глотки на микробную флору с определением чувствительности к противомикробным препаратам.
- Анализ крови общий, антистрептолизин «О» (АСЛО), иммунограмма (определение иммунного статуса), IgA хламидии пневмонии и микоплазме пневмонии.
- Если требуются уточнения – эндоскопия аденоидов для определения их размеров, наличия воспаления и отёка.
Типичные результаты анализов при увеличении аденоидов
После оценки результатов исследований формируем схему лечения аденоидов для каждого ребенка: в каждом случае результаты анализов имеют свои нюансы. Хорошо показало себя местное лечение, прежде всего введение лекарств (иммунорегуляторов, противомикробных и противоотёчных препаратов) с помощью ингалятора-небулайзера. Ингаляции можно проводить самостоятельно дома. Так мы практически не вмешиваемся во внутренние среды организма и в то же время доставляем лекарства прямо к аденоидам, в очаг воспаления. Отсюда безопасность лечения и хороший эффект, уменьшение размеров аденоидов.
Что чаще всего мы включаем в схему лечения:
- Противомикробные, противовирусные или противогрибковые лекарства, в зависимости от того, какая инфекция была выделена из носоглотки;
- Иммунорегуляторы местного действия, подбираются по данным анализов и вводятся через ингалятор-небулайзер;
- Противоотёчные, противоаллергические или противовоспалительные средства для восстановления носового дыхания.
Такая схема начинает работать обычно с 10-15 дня от начала курса лечения. В первые дни лечения мы проводим промывание полости носа и носоглотки, процедуру проводит врач в клинике. Промывание помогает очистить слизистую оболочку от микробов и слизи, улучшает ее восприимчивость к лечению. Постепенно размеры аденоидов уменьшаются, иммунитет лучше «запоминает» инфекции, ребенок становится менее восприимчивым к простудным заболеваниям.