Осложнения
Осложнения развиваются, если не обратиться к специалисту во время и не начать лечение, а также, когда ребёнок ослаблен.
| Тип осложнения | Описание | Лечение |
| Флегмона | Не имеющее чёткой границы гнойно-воспалительное поражение жировой клетчатки. Процесс имеет тенденции распространяться на окружающие ткани. Возможно возникновение необратимых последствий | Лечение осуществляет хирург. Расстройство тяжело поддаётся терапии. Она заключается в применении антибиотиками и вскрытии гнойных скоплений |
| Абсцесс | Гной скапливается в различных тканях, имеет чёткие границы | Лечится антибиотиками |
| Псевдофурункулёз | Сильный воспалительный процесс в потовых железах | Антибиотики и качественный уход за кожей |
| Сепсис | Инфицирование крови из-за проникновения в неё токсинов и бактерий, в результате заражается весь организм | Лечение осуществляется в отделении реанимации с применением сильнодействующих антибиотиков |
| Остиомиелит | Инфекция костной ткани гнойного характера | Хирургическое вмешательство, противовоспалительная терапия |
| Пневмония | Воспаление лёгких | Антибактериальная терапия в сочетании с использованием противокашлевых средств |
| Омфалит | Воспалительные процессы в области пупка | Ежедневное промывание растворами на основе спирта и повышение качества санитарно-гигиенических условий |
Лечение
При лёгком течении болезни можно проводить лечение в домашних условиях. Когда обнаруживаются признаки осложнений (например, лихорадка), рекомендуется осуществлять лечения в стационарных условиях.
В любом случае необходимо исключить контакт ребёнка с окружающими людьми.
Рекомендации по лечению следующие:
- ванны с отварами трав, к примеру, ромашки, череды, чистотела, дают положительный эффект. Указанные травы отличаются противовоспалительными свойствами. Однако ребёнка рекомендуется купать реже, чтобы болезнь не распространилась на здоровые участки кожи. После купания мазать её детским гипоаллергенным кремом для детей;
- два раза в сутки обрабатывать повреждённые области зелёнкой или слабым раствором перманганата калия. Это не допустит распространение инфекции;
- крупные волдыри прокалывают иглой, предварительно обработанной спиртом, выдавливается гной, ранка прижигается спиртовым раствором, затем наносится антибактериальная мазь;
- рекомендуемые антисептические мази для обработкаи повреждённых кожных покровов: Линкомициновая и Гелиомициновая;
- по рекомендации и под наблюдением специалиста можно выполнить ультрафиолетовое облучение. Ультрафиолетовые лучи обладают обеззараживающим действием;
- одежда и пелёнка младенца должны содержаться в чистоте, их необходимо стирать мягкими гипоаллергенными моющими средствами. Бельё проглаживают с двух сторон, чтобы не присоединились другие инфекции.
В случае тяжёлого протекания болезни, младенца госпитализируют, назначается особая терапия с использованием антибиотиков. Выполняются анализы с целью выявления возбудителя болезни.
Обычно назначаются антибиотики цефалоспоринового ряда. Если появляется необходимость, применяются иммуномодуляторы. Доза подбирается индивидуально в соответствии с возрастом младенца.
Если болезнь запущена, и развиваются осложнения, то подбирается иное лечение, которое направлено на борьбу с ними.
Лечебный процесс
У детей устранением недуга занимается квалифицированный педиатр. Если наблюдается риск развития осложнений, происходит госпитализация малыша в бокс отделения инфекционного плана, где ответственность в свои руки принимает инфекционист. Если осложнений в заболевании не имеется, лечебный комплекс проводится в амбулаторных условиях. Чтобы инфекционный процесс не распространялся на здоровые части тела, нельзя купать малыша, достаточно обработки антисептическими составами. Проводится также прижигание язв посредством анилиновых красителей и смазка мазями.
Недуг распространившегося типа предполагает использование антибиотиков-пенициллинов в определенных дозировках. Весь период лечебного процесса растягивания на 1-2 недели. Если везикулопустулёз, фото которого представлены в статье, не поддается приведенным методикам лечения, предполагается применение специфических групп средств – анатоксина, глобулина, плазмы. Неоспоримый эффект имеет физиотерапия – УФ облучение и УВЧ.
Источники
- https://kozhniebolezni.com/vezikulez-u-novorozhdennyih-detey.html
- https://medist.info/vezikulopustulez-novorozhdennyh-simptomy-lechenie-i-vozmozhnye-oslozhneniya/
- https://mykpoxa.ru/novorozhdennyj/vezikulez-u-novorozhdennyh.html
- https://www.diagnos.ru/diseases/cutis/vezikulopustulez
- https://SkinCover.ru/zabolevaniya/chto-takoe-vezikulopustulez-i-chem-on-opasen-dlya-novorozhdennyh.html
- https://www.krasotaimedicina.ru/diseases/children/vesicopustulosis
- https://syp-foto.ru/vezikulopustulez/
Используемые источники
- Guidelines for the diagnosis of heart failure. The Task Force on Heart Failure of the European Society of Cardiology. Eur Heart J 1995;16(6):741-51.
- Nieminen MS, Böhm M, Cowie MR, et al; ESC Committee for Practice Guideline (CPG). Executive summary of the guidelines on the diagnosis and treatment of acute heart failure: the Task Force on Acute Heart Failure of the European Society of Cardiology. Eur Heart J 2005;26(4):384-416.
- ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure 2012: The Task Force for the Diagnosis and Treatment of Acute and Chronic Heart Failure 2012 of the European Society of Cardiology. Developed in collaboration with the Heart Failure Association (HFA) of the ESC. Eur Heart J2012;33(14):1787-847.
- Ponikowski P, Voors AA, Anker SD, et al. 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure: The Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC)Developed with the special contribution of the Heart Failure Association (HFA) of the ESC. Eur Heart J 2016;37(27):2129–200.
- Butler J, Braunwald E, Gheorghiade M. Recognizing worsening chronic heart failure as an entity and an end point in clinical trials. JAMA 2014;312(8):789–90.
- Dickstein K, Cohen-Solal A, Filippatos G, et al; ESC Committee for Practice Guidelines (CPG). ESC guidelines for the diagnosis and treatment of acute and chronic heart failure 2008: the Task Force for the diagnosis and treatment of acute and chronic heart failure 2008 of the European Society of Cardiology. Developed in collaboration with the Heart Failure Association of the ESC (HFA) and endorsed by the European Society of Intensive Care Medicine (ESICM). Eur J Heart Fail 2008;10(10):933-89.
- Nieminen MS, Brutsaert D, Dickstein K, et al. EuroHeart Failure Survey II (EHFS II): a survey on hospitalized acute heart failure patients: description of population. Eur Heart J 2006;27(22):2725–36.
- Killip T 3rd, Kimball JT. Treatment of myocardial infarction in a coronary care unit. A two year experience with 250 patients. Am J Cardiol 1967;20(4):457–64.
- Khot UN, Jia G, Moliterno DJ, et al. Prognostic importance of physical examination for heart failure in non-ST-elevation acute coronary syndromes: the enduring value of Killip classification. JAMA 2003;290(16):2174–81.
- Mello BH, Oliveira GB, Ramos RF, et al. Validation of the Killip-Kimball classification and late mortality after acute myocardial infarction. Arq Bras Cardiol 2014;103(2):107–17.
- Forrester JS, Diamond GA, Swan HJ. Correlative classification of clinical and hemodynamic function after acute myocardial infarction. Am J Cardiol 1977; 39(2):137–45.
- Nicolau JC, Serrano CV Jr, Garzon SA, Ramires JA. Prognosis of acute myocardial infarction in the thrombolytic era: medical evaluation is still valuable. Eur J Heart Fail 2001;3(5):569–76.
- Siniorakis E, Arvanitakis S, Voyatzopoulos G, et al. Hemodynamic classification in acute myocardial infarction. Chest 2000;117(5):1286–90.
- Nohria A, Tsang SW, Fang JC, et al. Clinical assessment identifies hemodynamic profiles that predict outcomes in patients admitted with heart failure. J Am Coll Cardiol 2003;41(10):1797–804.
- Collins SP, Pang PS, Fonarow GC, et al. Is hospital admission for heart failure really necessary?: the role of the emergency department and observation unit in preventing hospitalization and rehospitalization. J Am Coll Cardiol 2013;61(2): 121–6.
- Heart Failure Executive Committee, Peacock WF, Fonarow GC, et al. Society of Chest Pain Centers Recommendations for the evaluation and management of the observation stay acute heart failure patient: a report from the Society of Chest Pain Centers Acute Heart Failure Committee. Crit Pathw Cardiol 2008;7(2): 83–6.
- Lee DS, Ezekowitz JA. Risk stratification in acute heart failure. Can J Cardiol 2014;30(3):312–9.
- Braunstein JB, Anderson GF, Gerstenblith G, et al. Noncardiac comorbidity increases preventable hospitalizations and mortality among Medicare beneficiaries with chronic heart failure. J Am Coll Cardiol 2003;42(7):1226–33.
- van Deursen VM, Damman K, van der Meer P, et al. Co-morbidities in heart failure. Heart Fail Rev 2014;19(2):163–72.
- Setoguchi S, Stevenson LW, Schneeweiss S. Repeated hospitalizations predict mortality in the community population with heart failure. Am Heart J 2007; 154(2):260–6.
Дифференциальная диагностика при везикулопустулезе
Везикулопустулез часто можно перепутать с другими заболеваниями кожи. Это связано с тем, что многие дерматологические патологии начинаются с подобных симптомов, переходя со временем в более тяжелые формы. К этим заболеваниям относятся инфекционный и аллергический дерматит, пузырчатка новорожденных. Везикулопустулез отличается слабо выраженным интоксикационным синдромом (иногда он полностью отсутствует), размером и характером высыпаний. Следует отметить, что он практически всегда возникает на фоне потницы и распространяется после купания малыша. При проведении ОАК и ОАМ изменений не наблюдается, в отличие от других патологий. Если заболевание не поддается терапии, то выполняется анализ содержимого высыпаний для подбора антибактериальных препаратов.
Конкретные особенности кожи новорождённых
Кожа ребёнка имеет ту же структуру, что и у взрослых, но у неё ещё нет всех своих функций. Хрупкая и ещё не полностью развитая, ей требуется три года для укрепления, чтобы она смогла должным образом выполнять свою роль защитного барьера. Эти особенности объясняются несколькими факторами:
При рождении рН кожи близок к нейтральному. Постепенно рН уменьшается, становясь более кислотным. Это различие означает, что кожа ребёнка более чувствительна к инфекциям и раздражениям.
Гидролипидная плёнка у младенцев тоньше, чем у взрослых. Поэтому она менее эффективна для защиты эпидермиса от высыхания и обезвоживания. Вследствие этого кожа ребёнка гораздо более уязвима.
Роговой слой также более хрупкий. Корнеоциты не соединяются так хорошо, это означает, что слой более проницаем для внешних факторов и инфекций. Дерма в три раза тоньше.
По отношению к массе тела площадь поверхности кожи ребёнка в 3 и 5 раз больше, чем у взрослого. Это означает, что вещество, которому удаётся проникнуть через кожу, становится значительно более концентрированным в организме, что увеличивает риск токсичности.
Новое исследование привело к ещё одному серьёзному открытию в отношении кожи детей. Богатый фонд клеток также отличает её от кожи взрослого человека: кожный покров содержит множество особенных клеток, в которых находится их максимальная сила при рождении, но чрезвычайно уязвимая в первые несколько лет жизни — период, в течение которого формируется кожный барьер. Это богатство хрупких клеток, являются ценным ресурсом для кожи ребёнка.
Незащищённый организм младенца после появления на свет сильно подвержен воздействию патогенов, провоцирующих возникновение гнойно-воспалительных кожных болезней. Везикулопустлёз у новорождённых – одно из таких расстройств.
Везикулопустулёз (везикулёз) – инфекционное расстройство кожи у новорождённых. Оно характеризуется появлением на теле пустулёзного высыпания и слабо выраженного синдрома интоксикации.
Если лечение начато во время, болезнь быстро проходит без каких-либо осложнений.
Диагностика
Диагностирует везикулопустулёз педиатр. При этом нет необходимости выполнять лабораторные анализы и аппаратное обследование.
- Специалист осуществляет физиакальный осмотр.
- Опрашивает родителей с целью выяснения времени появления патологии и симптоматики.
Если заболевание протекает тяжело, будут назначены:
- общий анализ крови (при везикулёзе обнаруживается большое количество лейкоцитов);
- бакпосев образовавшейся в пузырьках жидкости (анализ позволит идентифицировать возбудителя болезни и подобрать верное лечение).
Возникновение разного рода осложнений, требует консультации других специалистов узкой направленности:
- хирурга;
- инфекциониста;
- аллерголога;
- отоларинголога.
В целом диагностирование заболевания не вызывает трудностей. Определяющим моментом является своевременная идентификация расстройства, чтобы инфекция не привела к развитию опасных осложнений.
Симптомы везикулопустулеза
Везикулопустулез у новорожденных проявляется общими и специфическими симптомами. Неспецифические проявления, которые возникают при интоксикации, характерны для недоношенных детей. В большинстве случаев такие явления отсутствуют или выражены слабо. Общая симптоматика включает в себя повышение температуры тела до 39ОС, чрезмерную беспокойность, нарушение сна, интенсивный плач, снижение аппетита, сухость губ и слизистых оболочек.
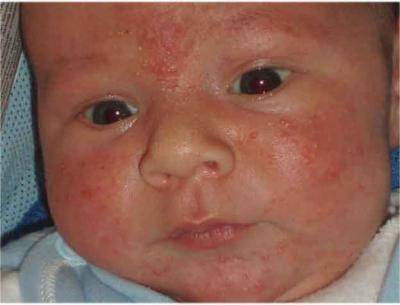
Эпидермальные симптомы, специфические для везикулопустулеза новорожденных, зачастую являются единственным проявлением заболевания. Первый признак – возникновение кожных высыпаний розового цвета. Почти сразу эта сыпь превращается в небольшие (до 5 мм) пузырьки – везикулы. Они окружены ярко-розовым или красным венчиком и заполнены серозной жидкостью. Везикулы могут быть как одиночными, так и множественными. Они склонны сливаться друг с другом и быстро распространятся. Первые кожные проявления возникают в участках с наибольшим количеством потовых желез и затрудненной вентиляцией: на волосистой части головы, верхней трети спины, в кожных складках, на ягодицы. Далее они распространяются на прилегающие области.
Спустя 1-3 дня присутствующие везикулы трансформируются в пустулы: серозная жидкость внутри замещается гнойным экссудатом. При этом беспокойства у ребенка не возникает. Такие гнойнички имеют склонность к самостоятельному вскрытию с формированием эрозий. Если этого не происходит, пустулы покрываются сухой корочкой, которая отпадает спустя 1-2 дня. После заживления рубцы, как правило, не остаются.
Без своевременного лечения везикулопустулез у новорожденных распространяется в базальные слои эпидермиса и подкожную жировую клетчатку. На месте пустул возникают гнойные осложнения в виде псевдофурункулов, абсцессов кожи или флегмон. После лечения таких патологий всегда остаются келоидные рубцы. В результате диссеминации инфекции и развития сепсиса могут поражаться внутренние органы. Запущенный везикулопустулез у новорожденных может приводить к пиелонефриту, пневмонии, отиту. Часто происходит нагноение пупочной ранки (омфалит).
2.Причины
Везикулопустулез – достаточно типичное и банальное инфекционное заболевание кожи, вызываемое болезнетворными бактериями. Зачастую инфекция является комбинированной, полимикробной: в лабораторном исследовании выявляются стрепто- и пневмококки, синегнойная и кишечная палочки, протей и т.п. Однако в случае классического везикулопустулеза новорожденных главным патогеном выступает стафилококк, поэтому в качестве синонимического диагноза часто используют термин «стафилодермия».
Из трех десятков известных разновидностей стафилококка для человека опасны четыре; у новорожденных почти всегда высевается Staphylococcus aureus, или золотистый стафилококк.
Инфицирование может произойти внутриутробно или в родовых путях; контактным способом непосредственно при рождении, теоретически – воздушно-капельным путем при несоблюдении асептического режима в роддоме.
Факторами риска являются инфантильность иммунной системы, недоношенность, гиперфункция потовых желез, дефицит массы тела, искусственное вскармливание, чрезмерное пеленание и перегревание.
Рецепты народной медицины
Поскольку предвестницей болезни является потница, для предотвращения осложнений и образования пустул, везикул, можно использовать снадобья, изготовленные по рецептам народной медицины. Для этого могут браться различные ингредиенты, преимущественно травы.
- По 1 чайной ложке берутся следующие виды сырья – цветки арники и тысячелистника. Вся эти смесь заливается одним стаканом кипятка и оставляется на 2 часа для настаивания. С помощью полученного настоя необходимо обмывать ребенка дважды или трижды в сутки.
- Эффектом обладает еще один состав на растительной основе. Необходимо взять ингредиенты: ½ чайной ложки травы боярышника, хвоща и мяты и 1 чайной ложки чистотела. Эта смесь заливается 1 стаканом кипятка и используется для обмывания тельца младенца дважды или трижды в день.
- Используется для обмывания крохи и отвар на основе ромашки, который просто добавляется в ванночку для купания.
Профилактика
Принимая в расчёт то, что у новорождённых везикулопустулёз появляется из-за передачи патогена от матери, нарушения гигиены при уходе, разных манипуляций, подразумевающих контакт с младенческой кожей, профилактические мероприятия необходимо направить не предупреждение заражения детской кожи болезнетворными микроорганизмами.
Основные меры профилактики:
- у женщины детородного возраста выявляются очаги хронических инфекций (зубной кариес, тонзиллит, отит, гайморит, пиелонефрит, цистит и т.д.), до наступления беременности проводится их санация;
- при беременности очаги инфекции также должны быть выявлены и пролечены, проводится профилактика рецидивов;
- ребёнку после рождения обеспечить надлежащий уход с качественным соблюдением гигиены;
- регулярное посещение педиатра;
- исключение любого контакта с инфицированными людьми.
Как лечить малыша
Подбор лечения заболевание основывается на степени распространения инфекции. Любая форма болезни требует соблюдения общих рекомендаций в уходе за малышом и применения медикаментозных средств.
Общие рекомендации лечения заболевания заключаются:
- В обогащении рациона витаминами в достаточном количестве.
- В регулярном нахождении на открытом воздухе.
- В исключении перегревания.
- В регулярных гигиенических ваннах на основе кипяченой воды, в которую добавляется марганцовка.
- В частой смене белья, пеленок, постельных комплектов и нижнего белья.
Что касается медикаментозного лечения, то оно должно обеспечиваться:
- Антибиотикотерапией: если болезнь протекает и легко, то используют мази с содержанием антибиотиков, среди них можно выделить Линкомициновую и Эритромициновую; если болезнь протекает тяжело, то доктор производит назначение антибиотиков перорально или инъекционно, для этого назначают Цефикс или Цефтриаксон.
- Дезинтоксикационной терапией, чтобы уменьшить признаки интоксикации. Если болезнь протекает тяжело, лечение сопровождается назначением внутривенных инъекций в виде раствора глюкозы и хлорида натрия.
- Антистафилококковым иммуноглобулином, если болезнь приобретает тяжелую форму.
- Витаминотерапией.
- Обработкой сыпи в виде прокола пузырей с очищением наполнения, использованием зеленки, синьки, спирта, фукорцина для прижигания воспаленных участков.
Определение понятия “острая сердечная недостаточность”
В последние 2 десятилетия понятие ОСН претерпевало значительные изменения. В уточнении этого аспекта, как и в
изучении проблемы СН в целом, важную роль играет деятельность экспертов Европейского общества кардиологов
(European Society of Cardiology, ESC) и смежных научных обществ. Она выражается, в частности, в создании и
апробации согласованных официальных экспертных заключений – руководств для врачей. Всего четверть века назад в
первом из серии этих документов – в “Руководстве по диагностике сердечной недостаточности” экспертам
понадобилось уточнить, что “…термин ОСН часто используется исключительно для
обозначения острого кардиогенного отека легких, однако он может быть применен и к кардиогенному
шоку…”, а далее рекомендовалось не использовать термин ОСН, а конкретизировать: либо отек легких,
либо кардиогенный шок.
Однако спустя всего одно десятилетие именно этот “нерекомендованный” термин и стал заглавным для нового издания
документа. “Руководство по диаг но стике и лечению ОСН” было подготовлено экспертами Европейского общества
кардиологов и Европейского общества интенсивной медицины . В нем и было сформулировано новое развернутое
определение ОСН:
ОСН – это быстрое возникновение жалоб и объективных расстройств, связанных с
нарушением функции сердца как на фоне предшествующего заболевания сердца, так и при его отсутствии.
Нарушения могут затрагивать систолическую и/или диастолическую функции миокарда, ритм сердца, пред- или
посленагрузку на него. Они часто означают угрозу для жизни, необходимость срочного лечения. ОСН может быть
самостоятельным, вновь возникшим (de novo) состоянием или острой декомпенсацией ХСН.
Это определение было принято за основу и фактически широко применяется на протяжении уже 15 лет, хотя в
последних двух версиях Руководства ESC по диагностике и лечению острой и хронической сердечной недостаточности
(2012 и 2016 гг.) оно выглядит более лаконичным и полностью клиническим определением (патофизиологические
аспекты оставлены в стороне), но по существу изменилось мало:
ОСН – термин, описывающий быстрое возникновение или нарастание жалоб и
объективных расстройств, свойственных сердечной недостаточности. Это опасное для жизни состояние, требующее
неотложного внимания и обычно приводящее к госпитализации.
Однако и новая версия определения не вполне безупречна. Во-первых, что касается быстрого появляющихся или
нарастающих симптомов, то весьма свойственные ОСН одышка и отеки не являются для нее строго специфичными.
Например, причиной внезапно возникшей одышки может быть не ОСН, а пневмония, пневмоторакс, иная патология
легких, почек, головного мозга. Увеличение отеков на ногах также не всегда вызвано ОСН, причинами могут быть
нефротический синдром, флеботромбоз и т.д. Поэтому определения СН должно основываться не на симптомах, свойственных ей, а на симптомах, вызванных ею. Установление этой взаимосвязи является важнейшей задачей
диагностики и дифференциальной диагностики.
Наряду с выяснением принадлежности симптомов к ОСН имеет значение оценка динамики, субъективной тяжести и
прогностической значимости симптомов. Для больных ХСН характерно волнообразное или неуклонное и довольно быстрое
(за часы или дни, но может быть и недели) нарастание одышки и отеков, которое означает декомпенсацию ХСН,
являющуюся наиболее частой разновидностью ОСН. ОСН соответствует такая выраженность субъективных симптомов,
которую можно охарактеризовать как нестерпимость для больного (например,
субъективное удушье). В остальном симптомы – субъективные (жалобы больного) или объективные (физические,
лабораторные, инструментальные параметры) – для установления их принадлежности к ОСН должны оцениваться с точки
зрения того, какую опасность они представляют, т.е. их прогностической значимости.
Симптомы
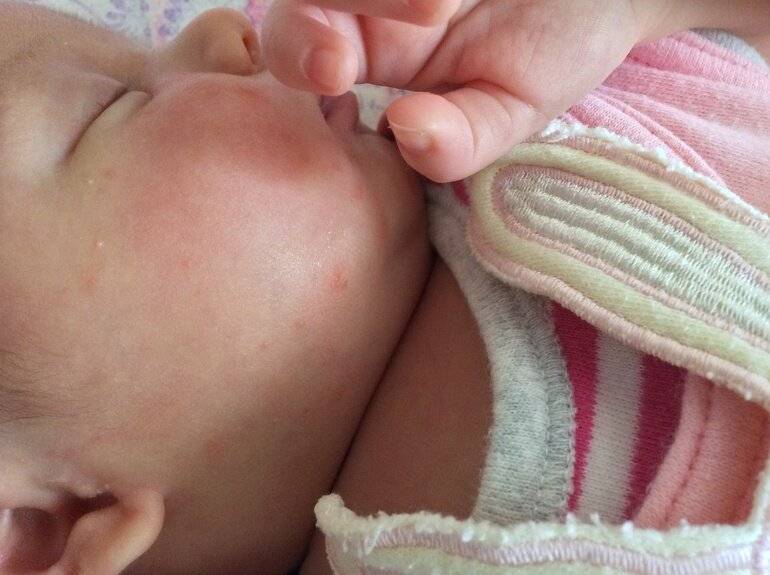
Начальные признаки везикулопустулёза, красно-розовую точечную сыпь, легко принять за потницу.
Если на данной стадии ничего не предпринимать, то возникнут следующие симптомы:
- волдыри величиной не больше горошины с покраснением вокруг них. Пузыри заполнены бесцветной жидкостью, и они расположены в районе устьев потовых желёз;
- несколько дней спустя жидкость в пузырьках мутнеет, формируются гнойнички;
- волдыри разрываются на 2 – 4 сутки, образуются язвы, а потом корочки.
Высыпания чаще локализуются в подмышечных впадинах, на затылке, в волосах, паховых и ягодичных складках. Волдыри имеют склонность сливаться и быстро распространяться.
Самочувствие ребёнка в целом не меняется. Повышение температуры 37 – 37,5 °C случается редко.
У младенцев с ослабленной защитной системой характерна осложнённая форма расстройства.
В этой ситуации проявления следующие:
- лихорадка до 39 °C;
- из-за выраженной интоксикации организма пересыхает область вокруг рта;
- у ребёнка возрастает беспокойство, он трудно поддаётся успокоению;
- аппетит отсутствует.
Количество волдырей определяется степенью запущенности расстройства.
Классификации ОСН при остром коронарном синдроме и инфаркте миокарда
Наиболее известны и изучены с точки зрения обоснованности применения (валидности) две системы оценки тяжести
ОСН, использующиеся в отделениях интенсивной терапии для коронарных больных – классификации Киллипа и
Форрестера.
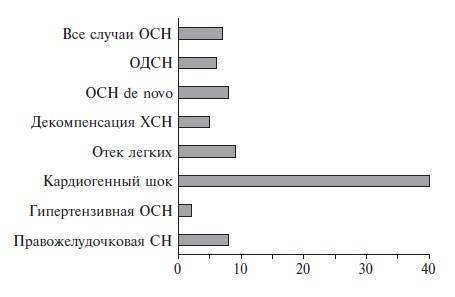
ее клинической формы (по данным регистра Euro Heart Failure Survey II )
Классификация ОСН, известная под именем Killip, была предложена и апробирована Томасом Киллипом и Джоном
Кимбалом для оценки тяжести и динамики поражения миокарда у больных инфарктом в 1967 году , когда еще
отсутствовали возможности эффективного лечения этого заболевания, т.е. восстановления проходимости пораженной
артерии. Основанная на учете клинических (и, возможно, рентгенологических) симптомов, она оказалось простой,
удобной и востребованной в клинической практике и традиционно используется во многих клиниках нашей страны.
Важным достоинством классификации является также доказанная валидность в условиях современного лечения. Наличие
ОСН и ее стадия (по Киллипу) являются сильным независимым предиктором смерти как в ближайшем, так и в отдаленном
периоде после инфаркта миокарда (как с подъемом, так и без подъема сегмента ST, при выполнении тромболизиса и
при катетерных вмешательствах) .
Классификация тяжести ОСН при ОКС (по Кил липу)
- Стадия I – отсутствие СН. Признаков сердечной декомпенсации нет.
-
Стадия II – имеется СН. Диагностические критерии: влажные хрипы над
нижними отделами легких, другие застойные изменения в легких, признаки легочной венозной гипертензии, ритм
галопа (за счет третьего тона). -
Стадия III – тяжелая СН. Явный отек легких с влажными хрипами над всей
поверхностью легких. -
Стадия IV – кардиогенный шок: артериальная гипотензия (систолическое
АД – 90 мм рт. ст. и ниже), периферическая вазоконстрикция (олигурия, цианоз, потливость).
Классификация Форрестера появилась на 10 лет позже и также была предназначена для стратификации ОСН у больных
инфарктом миокарда . Больные подразделяются на 4 группы (рис. 2) на основании, с одной стороны, клинических
признаков (гипоперфузия периферических тканей – нитевидный пульс, холодная липкая кожа, периферический цианоз,
артериальная гипотензия, тахикардия, спутанность сознания, олигурия, а также симптомы застоя в легких – хрипы,
изменения на рентгенограмме), а, с другой стороны, гемодинамических данных – снижение сердечного индекса (≤2,2
л/мин/м2) и повышение давления в легочных капиллярах (>18 мм рт. ст.).
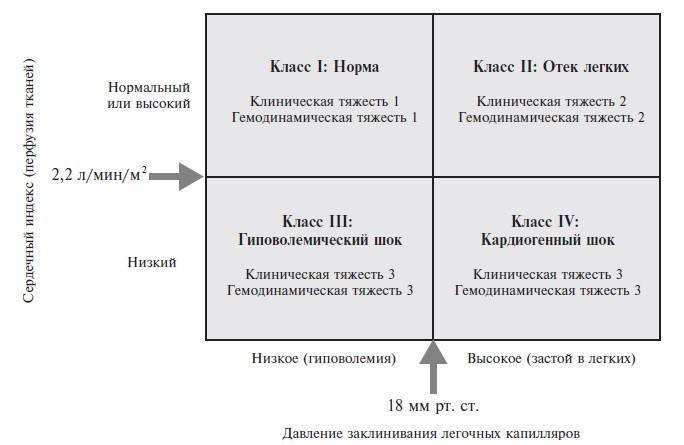
недостаточности при инфаркте миокарда (остром коронарном синдроме) Форрестера
Имеются немногочисленные исследования применимости данной классификации. Некоторые подтверждают ее валидность (а
именно, прогностическую значимость) в условиях современного (тромболитического) лечения инфаркта миокарда ,
а другие это отвергают, в частности, в связи отсутствием связи между показателями катетеризации правых камер
сердца (давление заклинивания) и прогнозом
Обращает на себя внимание усложненность данной классификации,
ее зависимость от инвазивных измерений, малочисленность публикаций об исследованиях, в которых она так или иначе
применялась, в том числе и крупных клинических испытаний. И если в оригинальной публикации предлагалось выбирать
лечение в зависимости от гемодинамического статуса, то сейчас, спустя почти 4 десятилетия, невозможно судить о
том, насколько эффективна такая стратегия
Наконец, следует отметить, что градации ОСН, установленные на
основании рассмотренных альтернативных классификаций, вполне совпадают лишь в 42% случаев, т.е. они скорее не
совпадают
Существует также классификация клинической тяжести сердечной недостаточности, основанная на оценке состояния
периферического кровообращения (перфузии периферических тканей) и данных аускультации легких (застойные явления)
– она относится скорее к ОДСН (рис. 3). Эта классификация предполагает выделение класса I (“теплые и сухие”),
класса II (“теплые и влажные”), класса III (“холодные и сухие”) и класса IV (“холодные и влажные”).
Правомерность этой классификации была изначально валидировна (с точки зрения связи с прогнозом) при
кардиомиопатиях, и, хотя сведения о ее научной апробации крайне ограничены, по экспертному заключению может
применяться у больных ХСН (ОДСН) – госпитализированных или амбулаторных и .
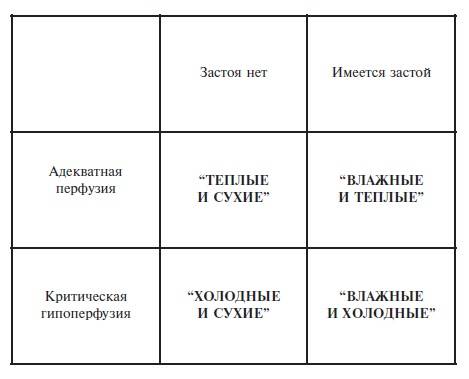
декомпенсации хронической сердечной недостаточности
Строение кожи
Кожа состоит из трёх главных слоёв: эпидермиса, дермы и гиподермы. Она исполняет роль защитной оболочки вокруг тела человека. Самый верхний слой — эпидермис. Он включает в себя несколько прослоек клеток, называемых кератиноцитами. Они начинают жизнь на самом дне эпидермиса, а затем постепенно переходят к самому верхнему слою. Как только они приходят на поверхность, то утрачивают свои ядра, заполняются кератином и образуют так роговой слой. Это полупроницаемый щит, который состоит из корнеоцитов, соединённых липидами и белковыми комплексами. Роговой слой служит барьером, защищая тело от внешних атак.
Поверхность эпидермиса покрыта смесью пота и кожного сала, обозначаемой как «гидролипидная плёнка». Это жирное вещество увлажняет кожу и образует антибактериальный и противогрибковый барьер.
Расположенная под эпидермисом, дерма служит опорной конструкцией, и придаёт коже эластичность и упругость. Среди прочего этот слой содержит эластиновые и коллагеновые волокна.
Гиподерма — самая глубокая прослойка кожи. В основном она состоит из жировых клеток — адипоцитов, которые защищают тело от колебаний температуры и образуют «защитный матрац» против давления, которому подвергается кожа.
1.Общие сведения
Везикулопустулез в той или иной степени встречается если не у каждого новорожденного, то, во всяком случае, очень часто, и многими родителями уже не воспринимается как болезнь. Между тем, это именно патология, у нее есть конкретные причин и есть конкретный патоген, и дальнейшее развитие может варьировать, мягко говоря, в широких пределах – вплоть до очень серьезных осложнений (см. ниже).
Везикулопустулез (в просторечье «пузырчатка») относится к группе пиодермий, т.е. гнойных поражений кожи, хотя в большинстве случаев выглядит не так страшно, как это здесь сформулировано. Речь идет о желтовато-белых множественных точках, которые в первые дни жизни новорожденного могут наблюдаться по всем телу или на каком-то локальном участке. При правильном отношении и подходе через одну-две, максимум три-четыре недели о проблеме можно будет забыть.
Основные методы лечения и противопоказания
К основным методам терапии заболевания относятся:
- назначение антибиотиков широкого спектра действия (цефалоспорины);
- обработка кожи фурацилином несколько раз в течение дня;
- использование препаратов для снижения температуры тела (Ибупрофен, Нурофен, Парацетамол);
- вскрытие пустулы с последующей обработкой спиртовым раствором;
- после образования корочек назначаются ванны на отваре ромашки, череды либо с добавлением перманганата калия;
- УФО-воздействие (предотвращает распространение бактерий и способствует их устранению, уменьшая проявления воспалительного процесса).
- аллергические реакции на препараты;
- серьезные заболевания сердечно-сосудистой системы.
Везикулопустулез у новорожденных: возбудители, симптомы и лечение
Заболевания периода новорожденности всегда требуют особого внимания. Особенно это касается инфекционных поражений. В связи с тем, что организм малыша еще плохо адаптирован к новой среде, и работа иммунной системы еще несовершенна, воспалительные патологии могут привести к опасным осложнениям. Особенно это касается недоношенных новорожденных, а также детей, находящихся на искусственном вскармливании. Эти малыши относятся к группе риска и требуют повышенного внимания медицинского персонала.
Примером инфекционного поражения являются: везикулопустулез у новорожденных, пузырчатка, омфалит и т. д. Эти заболевания требуют госпитализации малыша в детскую больницу, так как без своевременного лечения могут привести к развитию сепсиса.