Часто задаваемые вопросы
Организации в Санкт-Петербурге, в которых можно проверить слух вашего малыша
- Детский городской сурдологический центр. ул. Есенина, дом 26, к.4. Телефон: 338-02-03 dgsc.kzdrav.gov.spb.ru
- Санкт-Петербургский педиатрический медицинский университет, сурдологический кабинет. Литовская ул., 2 Телефон: 8-950-037-51-90 или 331-00-45
- Санкт-Петербургский НИИ уха, горла, носа и речи. Бронницкая ул., 9, Телефон: 316-45-79, 495-36-71, 8-911-245-00-54
- On-line оценка слухового поведения ребенка раннего возраста (возраст от рождения до 2х лет) http://usharik.ru/site/anketa2.php
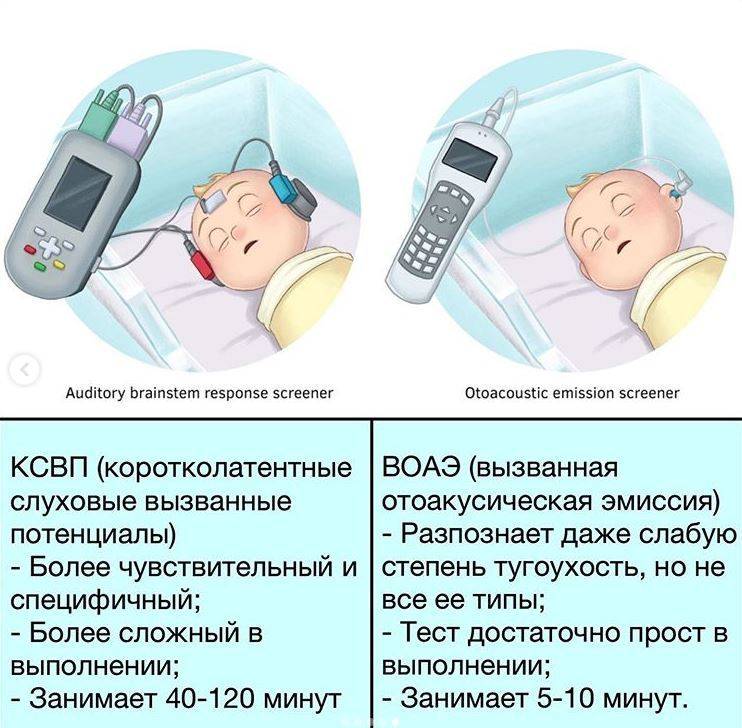
Результат аудиологического скрининга
При отсутствии «эха» ни в коем случае нельзя сразу говорить о тугоухости.
Причинами отсутствия «эха» могут быть:
- наличие послеродовых масс в наружном слуховом проходе;
- заболевания среднего уха;
- наличие истинной патологии слуховой системы.
Если «эхо» не зарегистрировано, то Вашему малышу следует повторить проверку слуха в возрасте 1 мес. в поликлинике или территориальном центре реабилитации слуха.
Этапы нормального развития слуха и речи в первые 2 года жизни
| Возраст | Этапы развития слуха |
|---|---|
| 0-3 мес. | вздрагивает от громких звуков оживляется или успокаивается на голос матери |
| 4-5 мес. | поворачивает голову в сторону звучащей игрушки или голоса, гулит с разной интонацией |
| 6-10 мес. | реагирует на свое имя, произносит отдельные слоги /па/, /ба/, /ма/ |
| 8-10 мес. | начинает произносить разные согласные, последовательности слогов начинает понимать простые слова «нет», «пока» |
| 10-12 мес | понимает простые просьбы (Где мама? Где мячик?) повторяет звуки и простые слова за взрослым по просьбе показывает знакомые предметы |
| 1 год | произносит сам первые слова, реагирует на музыку ритмичными движениями |
| 1.5 года | выполняет простые инструкции (стой, нельзя, дай лялю) регулярно пользуется 10 или более словами |
| 2 года | прибегает, когда вы зовете из соседней комнаты по просьбе показывает различные части тела использует двухсловные фразы типа «мама дай!», «киса пить» |
Слух не всегда остается нормальным и со временем может ухудшаться.
Если у вас есть сомнения, хорошо ли ваш малыш слышит и понимает речь, то незамедлительно обратитесь к врачу и проверьте слух вашего ребенка.
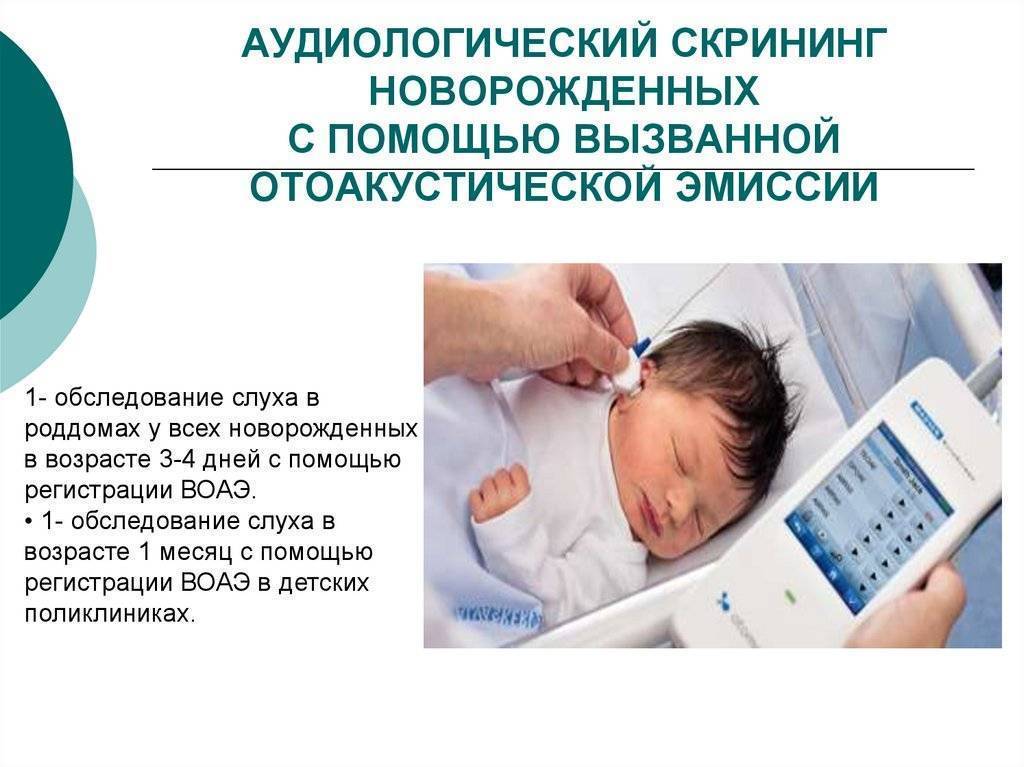
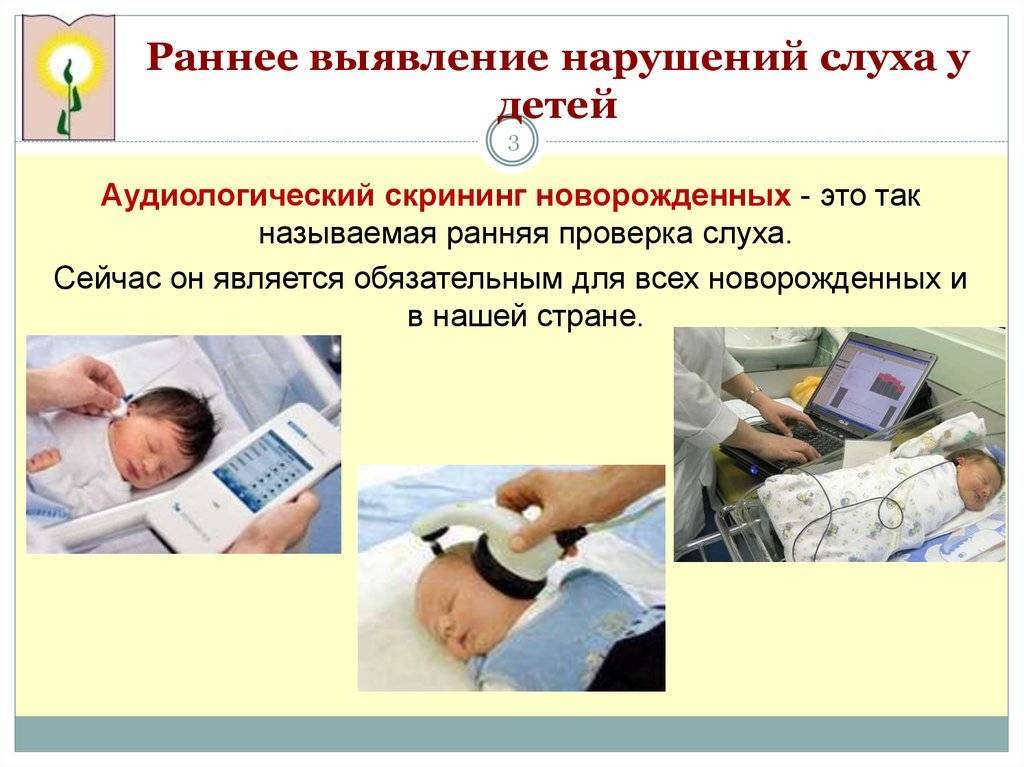
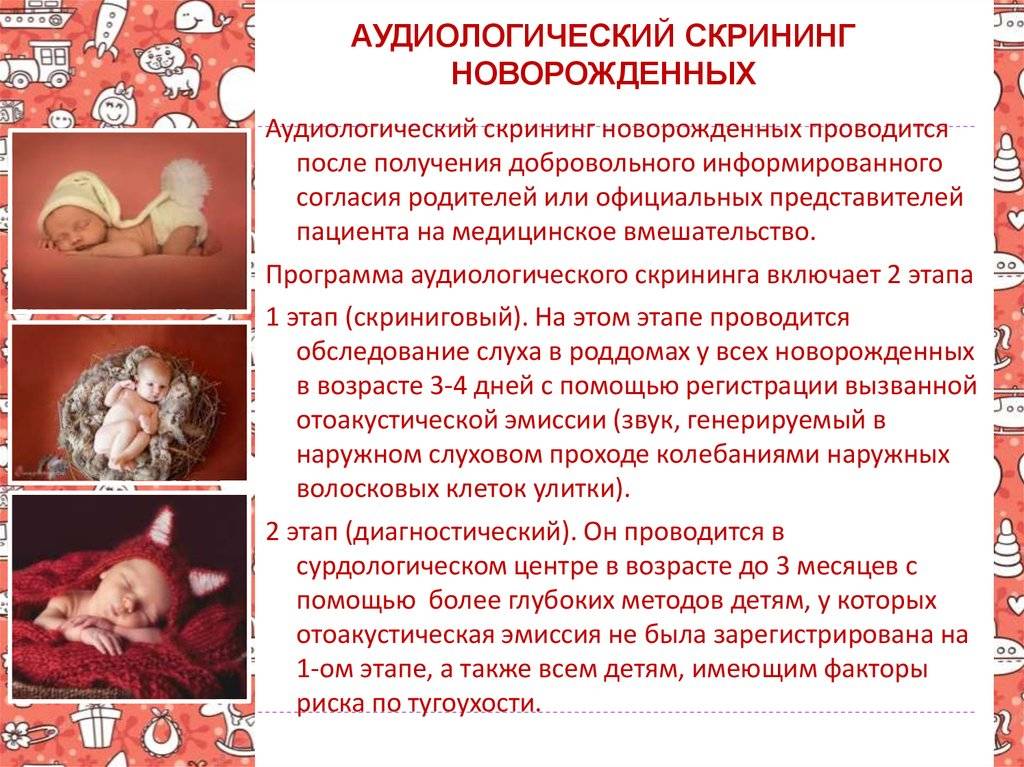
Как проводится аудиологический скрининг
Для проверки слуха используется быстрый, безболезненный и абсолютно безопасный для здоровья малыша способ. Слух проверяется на 3-4 день после рождения ребенка методом вызванной отоакустической эмиссии. Обследование проводится во сне. В ухо ребенка вставляется маленький зонд, через который подается звук. Здоровое, слышащее ушко отвечает «эхом» на этот звук.
Зачем проводится аудиологический скрининг
Первые три года жизни ребенок учится слушать и говорить. Если малыш плохо слышит, то он будет плохо понимать речь или совсем не сможет ее понимать. Из-за этого трудно научиться говорить. С глубокими потерями слуха рождается примерно 1 ребенок из 1000. В прошлые годы для такого ребенка был бы закрыт мир звуков и полноценной жизни, у него бы не было речевого общения, социальной адаптации. Сегодня появились новые возможности ранней диагностики слуха и слухо-речевого развития слабослышащих детей.
При своевременно начатой программе помощи дети со сниженным слухом мало чем отличаются от сверстников. Они ходят в обычные детские сады и школы, учатся играть на музыкальных инструментах, изучают иностранные языки.
Однако, программа помощи наиболее эффективна, если она начата в первые месяцы жизни малыша.
Именно поэтому все новорожденные должны пройти проверку слуха сразу после рождения.
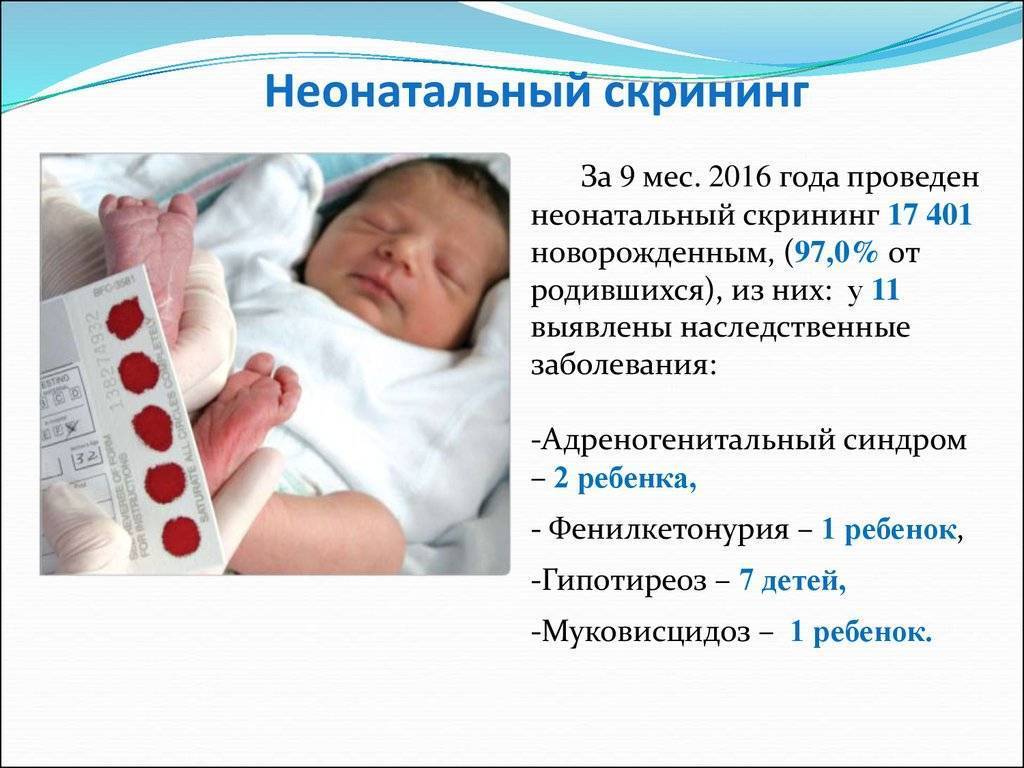
Неонатальный скрининг в Москве
В настоящее время на территории г. Москвы действует Приказ Департамента здравоохранения г. Москвы от 12.03.2015 № 183 «О совершенствовании деятельности медицинских организаций государственной системы здравоохранения города Москвы по проведению массового обследования новорожденных детей на наследственные заболевания (неонатального скрининга)». Не так давно названный приказ был существенно изменен, а именно он был дополнен:
- положением о проведении массового обследования новорожденных детей на наследственные заболевания (далее – Положение);
- инструкцией по забору образцов крови при проведении массового обследования новорожденных детей на наследственные заболевания (далее – Инструкция).
Для справки отметим, что изменения были внесены Приказом Департамента здравоохранения г. Москвы от 26.12.2017 № 935.
Как и когда проводят неонатальный скрининг
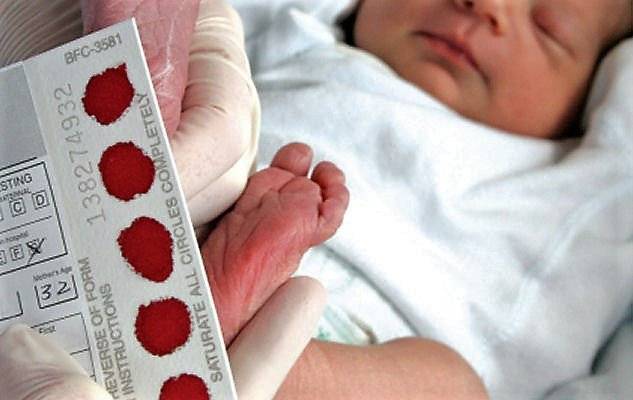
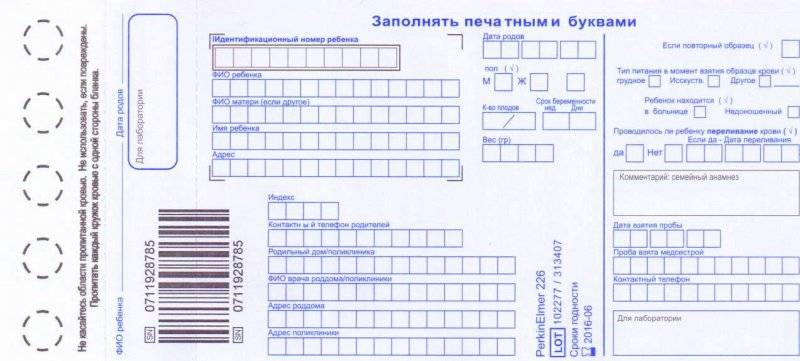
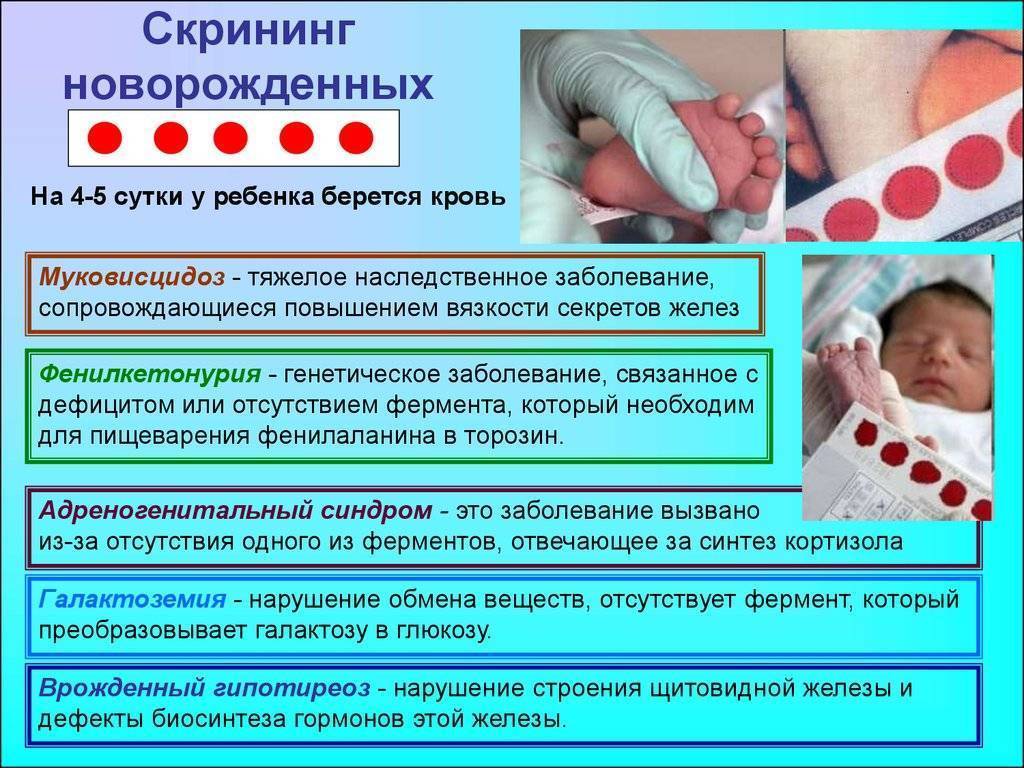
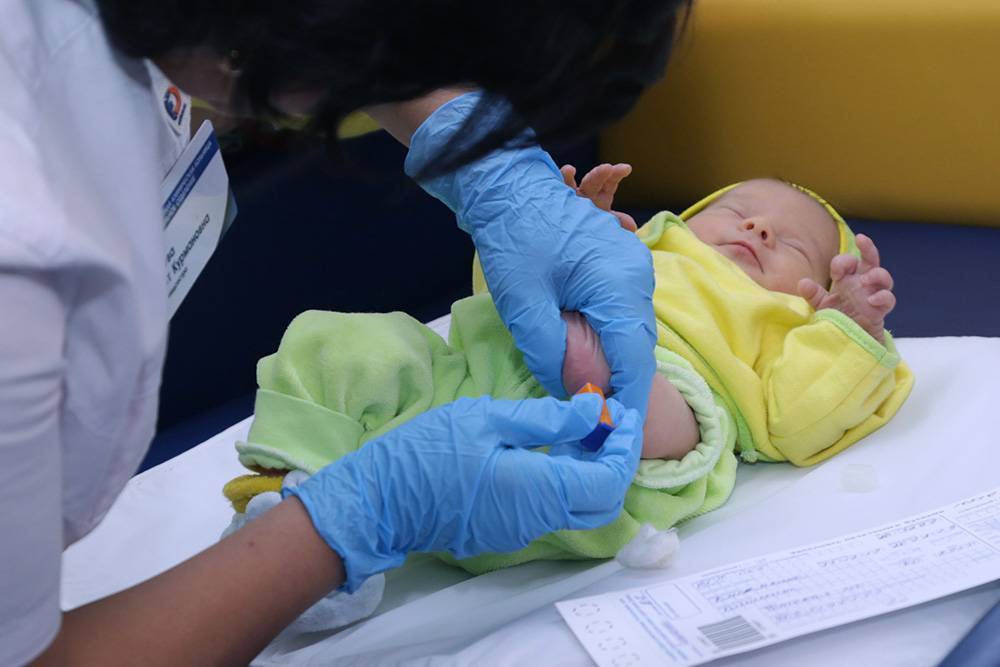
Процедура скрининга в основном проводится в роддоме: после стандартной обработки кожи (спиртом, а потом сухим тампоном) пяточку младенца прокалывают, как и в тех случаях, когда берут «кровь из пальца». Первую капельку крови убирают, а затем аккуратно сдавливают пяточку, чтобы вторая капелька крови впиталась в специальный тест-бланк. Этот бланк с высохшим пятном отправляют в специальную лабораторию.
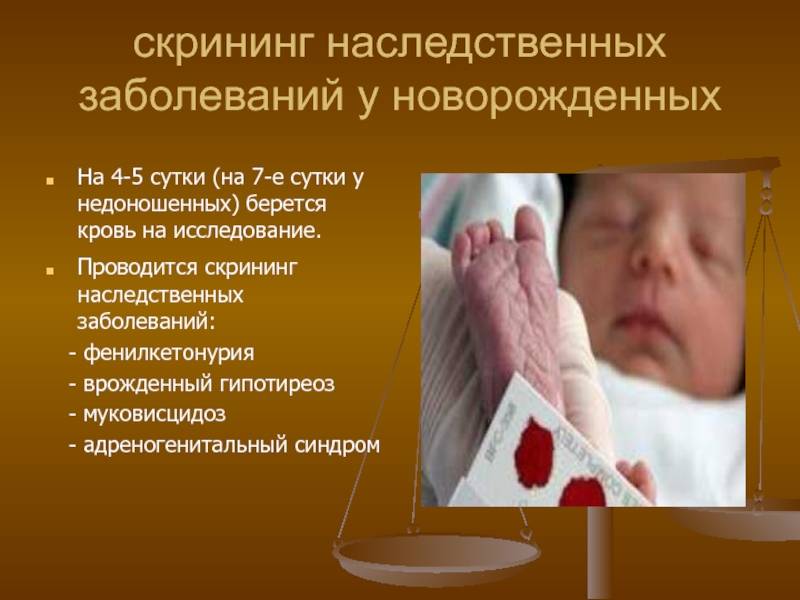
Кровь для скрининга берут на четвертые сутки после рождения (у доношенных детей) и на седьмые или позже у недоношенных. Анализ делают «натощак», то есть через пару часов после кормления ребенка. Сразу после рождения брать кровь у малыша нецелесообразно, поскольку можно не увидеть проблем с обменом веществ.
Положение об отделении новорожденных акушерского физиологического и обсервационного отделений
I. Общие положения1.1 Отделение новорожденных акушерского физиологического и обсервационного отделений организовано в составе Волгоградского областного клинического перинатального центра № 1 им.Л.И.Ушаковой и является его структурным подразделением.1.2 В отделении осуществляется наблюдение и лечение новорожденных в раннем периоде адаптации.
II. Цель и задачи отделения2.1. Осуществление необходимого ухода за здоровыми новорожденными и новорожденными с патологическими состояниями, за исключением случаев, требующих лечения в условиях отделения реанимации и интенсивной терапии.2.2. Оказание лечебно-профилактической помощи новорожденным детям.2.3. Обеспечение совместного пребывания матери и ребенка (при отсутствии медицинских противопоказаний) и всесторонней поддержки грудного вскармливания.2.4. Иметь в отделении утвержденную главным врачом «Политику грудного вскармливания» и руководствоваться в своей работе принципами освещенными в политике.2.5. Обеспечение санитарно-гигиенического и противоэпидемического режима для предупреждения и снижения заболеваемости внутрибольничными инфекциями матерей, новорожденных детей и медицинского персонала.2.6. Проведение вакцинопрофилактики новорожденных детей.2.7 Обследование новорожденных на наличие наследственных заболеваний — проведение неонатального скрининга.2.8. Проведение комплекса мероприятий по профилактике ВИЧ у новорожденных детей.2.9. Проведение вакцинопрофилактики: против вирусного гепатита В, БЦЖ, против столбняка.2.10. Проведение аудиологического скрининга новорожденных.2.11. Поддержка грудного вскармливания и организация лечебного питания больных и ослабленных новорожденных детей в период их пребывания в стационаре.2.12. Организация работы с детьми оставшимися без попечения родителей2.13. Проведение клинико-экспертной оценки качества оказания медицинской помощи новорожденным детям.2.14. Проведение санитарно-просветительской работы с матерями и родственниками новорожденных по особенностям ухода за новорожденными и профилактики развития у них патологических состояний после выписки из стационара.2.15. Проведение мероприятий по охране труда персонала, по соблюдению техники безопасности, производственной санитарии , в отделении.2.16. Повышение профессиональной квалификации врачебного и среднего медицинского персонала.
III. Структура отделения3.1 Руководство отделением новорожденных акушерского физиологического и обсервационного отделений осуществляется заведующим, назначаемым и освобождаемым от занимаемой должности руководителем ГБУЗ «ВОКПЦ № 1», г.Волжский.3.2 Заведующий отделением подчиняется главному врачу и заместителю главного врача по Педиатрической помощи.3.3 Штаты отделения устанавливаются в соответствии с действующими нормативными документами с учетом местных условий и рассчитываются в соответствии с объемом работы.3.4 Оснащение отделения осуществляется в соответствии со стандартами оказания медпомощи новорожденными.3.5 Медицинский персонал в своей работе руководствуется должностными инструкциями, утвержденными главным врачом учреждения.
Минздравовский порядок организации проведения обследования новорожденных детей на наследственные заболевания
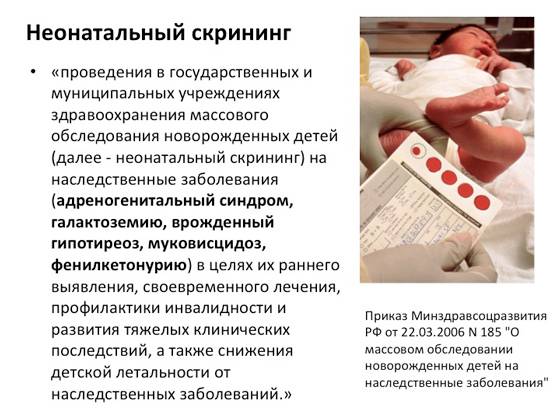
На федеральном уровне Положение об организации проведения массового обследования новорожденных детей на наследственные заболевания установлено Приказом Минздравсоцразвития РФ от 22.03.2006 № 185 (далее – Положение № 185).
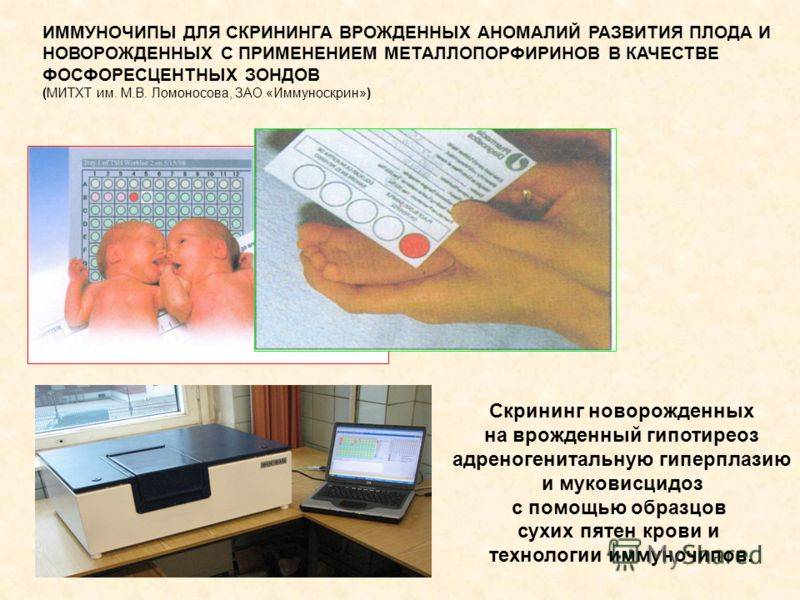
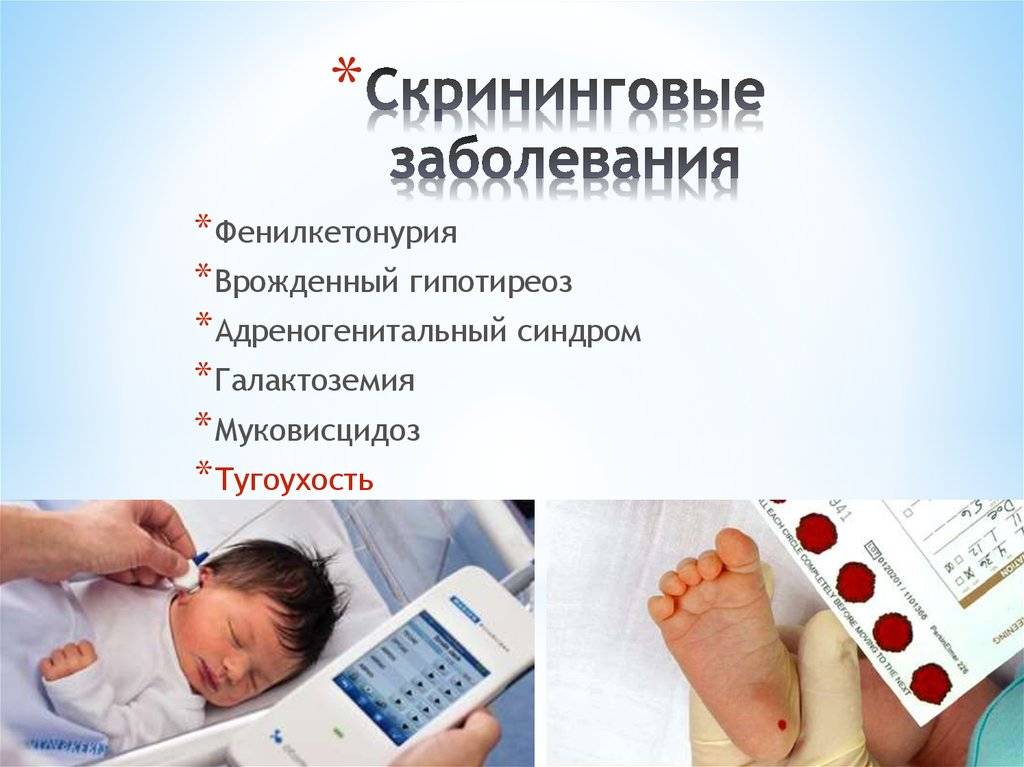
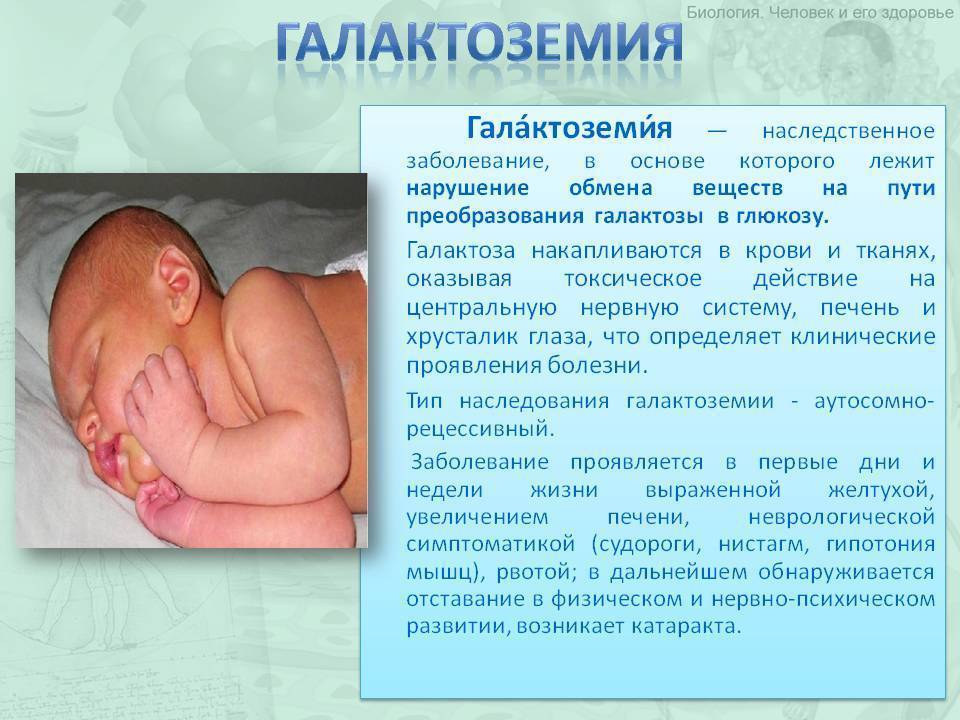
Положение № 185 регулирует вопросы организации проведения в государственных и муниципальных учреждениях здравоохранения массового обследования новорожденных детей (далее – неонатальный скрининг) на наследственные заболевания (адреногенитальный синдром, галактоземию, врожденный гипотиреоз, муковисцидоз, фенилкетонурию).
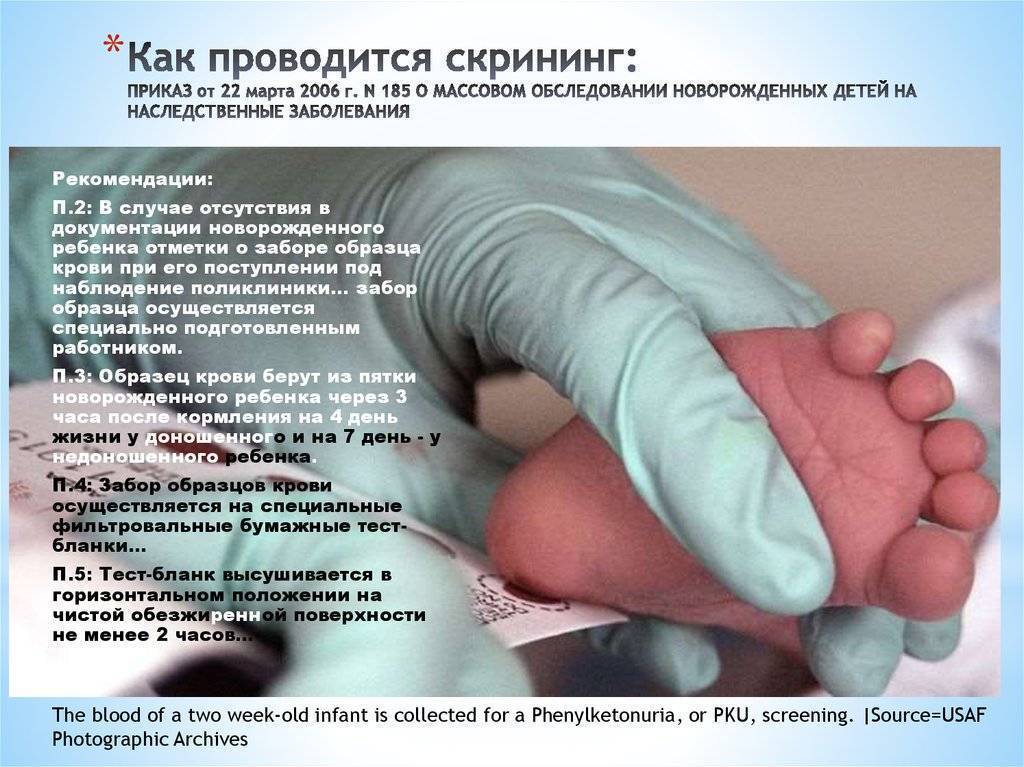
Пунктом 2 Положения № 185 определено, что для проведения неонатального скрининга производится забор образцов крови специально подготовленным работником у новорожденных детей в государственных и муниципальных учреждениях здравоохранения, оказывающих медицинскую помощь женщинам в период родов.
Одновременно с этим, пунктом 15 Порядка оказания медицинской помощи по профилю «неонатология» (Приказ Минздрава России от 15.11.2012 № 921н) установлена норма о внесении данных неонатального скрининга в медицинскую документацию новорожденного.
При этом, Приказом Минздравсоцразвития РФ от 22.03.2006 № 185 установлены также и Рекомендации по забору образцов крови при проведении массового обследования новорожденных детей на наследственные заболевания, пунктом 2 которых определено, что в случае отсутствия в документации новорожденного ребенка отметки о заборе образца крови при его поступлении под наблюдение в детскую поликлинику по месту жительства или переводе по медицинским показаниям в больничное учреждение, забор образца крови для проведения исследования осуществляется специально подготовленным работником.
Пунктом 3 указанных Рекомендаций определено, что образец крови берут из пятки новорожденного ребенка через 3 часа после кормления на 4 день жизни у доношенного и на 7 день – у недоношенного ребенка, а также поэтапно описывается процесс забора крови.
Нормативные акты регулирующие деятельность отделения
1. СанПин 2.1.3.2630-10 «Санитарно-эпидемиологические требования к организациям, осуществляющим медицинскую деятельность».2. Отраслевой стандарт 42-21-2-85 от 01.01.1986г. «Стерилизация и дезинфекция изделий медицинского назначения. Методы, средства и режимы».3. Приказ МЗ СССР №408 от 12.07.1989г. «О мерах по снижению заболеваемости вирусными гепатитами в стране».4. Приказ МЗ ССР №720 от 31.07.1978г. «Об улучшении медицинской помощи больным с гнойно-хирургическими заболеваниями и усилении мероприятий по борьбе с ВБИ».5. СанПин 2.1.7.2790-10 «Санитарно-эпидемиологические требования к обращению с медицинскими отходами».6. Методические указания по дезинфекции, предстерилизационной очистке и стерилизации изделий медицинского назначения от 30.12.1998г. №МУ-287-113, утв. Департаментом Госсанэпиднадзора;7. Приказ Комитета по здравоохранению Администрации Волгоградской области и Волгоградского медицинского университета №1832/1402-КМ от 15.10.2008г. «О совершенствовании сказания доврачебной медицинской помощи при неотложных состояниях»8. Стандарты деятельности акушерки женской консультации, родильного дома, перинатального центра, утв. 2007г. КЗ АВО, Волг.обл.ассоциацией медсестер, ГОУЗ «Волжский медицинский колледж»9. Руководство для слушателей «Консультирование по грудному вскармливанию», ВОЗ/ЮНИСЕФ, 1993г.10. Методическое письмо от 21.04.2010г. № 15-4/10/2-3204 «Первичная и реанимационная помощь новорожденным детям».11. Приказ МЗиСР от 31 января 2011 г. № 51н «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям»;12. Приказ МЗ РФ №109 от 21.03.2003г. «О совершенствовании противотуберкулезных мероприятий в РФ», приложение №5 «Инструкция по вакцинации против туберкулеза вакцинами БЦЖ и БЦЖМ»13. 17 января 1992 года ФЗ – № 2202-1 ст 22 «О прокуратуре РФ»;14. Методическое письмо от 07.12.2004г. № 4400; от 06.12.2004 № 01-7-18-16; от 06.12.2004 № 17 1/71 «О регистрации рождения детей, оставленных родителями в лечебно-профилактическом учреждении»;15. Приказ МЗ РФ от 19.12.2003г № 606 «Об утверждении инструкции по п/ф и передачи ВИЧ-инфекции от матери к ребёнку и образца информированного согласия на проведение химио- профилакгики»16. Приказ МЗ РФ от 24.11.1998г. №338 «О внесении изменений и дополнений в приказ МЗ РФ от 26.11.1997г. №345»17. Приказ МзиСР №185 от 22.03.2006г. «О проведении массового обследования новорожденных детей на наследственные заболевания»18. Приказ МзиСР от 01.04.2008г. №2383-Р-х «О работе системы тестирования скрининговой отоакустической эмиссии»19. Приказ Комитета Здравоохранения АВО и Центра Госсанэпиднадзора в Волгоградской области от 19.01.1999г. №34/1-21 «О мониторинге врожденных пороков развития у плодов и детей на территории Волгоградской области»20. Приказ от 01.06.2010г. № 409н «Об утверждении порядка оказания неонатологической медицинской помощи»
Нормативные акты регулирующие деятельность учреждения
1. Приказ МЗ РФ от 15.11.2012г. №921 н «Об утверждении порядка оказания медицинской помощи по профилю «неонатология»;2. Приказ МЗ РФ от 01.11.2012г. № 572н «Об утверждении Порядка оказания медицинской помощи по профилю «акушерство и гинекология» (за исключением использования вспомогательных репродуктивных технологий)»;3. СанПин 2.1.3.2630-10 «Санитарно-эпидемиологические требования к организациям, осуществляющим медицинскую деятельность»;4. Приказ МЗ РФ от 30.12.2003г. №624 «О мерах по дальнейшему совершенствованию реанимационной помощи детям РФ»;5. СанПин 2.1.7.2790-10 «Санитарно-эпидемиологические требования к обращению смедицинскими отходами»;6. Отраслевой стандарт 42-21-2-85 от 01.01.1986г. «Стерилизация и дезинфекция изделий медицинского назначения. Методы, средства и режимы»;7. ГОСТ 42-21-2-85 «Стерилизация и дезинфекция изделий медицинского назначения»;8. Приказ МЗ СССР №408 от 12.07.1989г. «О мерах по снижению заболеваемости вирусными гепатитами в стране»;9. Приказ МЗ ССР №720 от 31.07.1978г. «Об улучшении медицинской помощи больным с гнойно-хирургическими заболеваниями и усилении мероприятий по борьбе с ВБИ»;10. Приложение 4 к приказу Министерства здравоохранения СССР №720 от 31.07.1978г. «Инструкция по очистке (мойке) и обеззараживанию аппаратов ингаляционного наркоза и искусственной вентиляции легких»;11. Приложение 7 к приказу Министерства здравоохранения СССР №440 от 20.04.1983г. «Методические указания по дезинфекции кувезов для недоношенных детей»;Приказ МзиМП от 28.12.1995г. №372, «Первичная и реанимационная помощь новорожденным в родзале»
Положение об отделении реанимации и интенсивной терапии новорожденных
I. Общее положение.1.1 Отделение реанимации и интенсивной терапии новорожденных (ОРИТН) организовано в составе Областного клинического перинатального центра (ВОКПЦ № 1) и является его структурным подразделением.1.2 В ОРИТН осуществляется оказание экстренной и плановой лечебной помощи новорожденным, рожденным в ВОКПЦ № 1 и переведенным из других лечебных учреждений области.1.3 Деятельность отделения реанимации и интенсивной терапии новорожденных регламентируются соответствующими нормативными документами, локальными нормативными актами, приказами по учреждению.
II. Цель и задачи отделения реанимации и интенсивной терапии новорожденных.2.1 Основной задачей ОРИТН является снижение перинатальной заболеваемости и смертности за счет:- оказания высококвалифицированной помощи новорожденным, требующим поддержания жизненно важных функций и проведения интенсивной терапии, включая пациентов с хирургической патологией в предоперационном периоде;- обеспечения санитарно-противоэпидемических. мероприятий на современном уровне и профилактика госпитальной инфекции;- проведения санитарно-просветительской работы с матерями и родственниками новорождённых и оказание эмоциональной поддержки родителям больных детей.2.2 Оказание практической, учебно-методической помощи врачам неонатологам и анестезиологам-реаниматологам районов области.2.3. Анализ дефектов при оказании помощи новорожденным в ВОКПЦ № 1 и районах Волгоградской области.2.4. Постоянная взаимосвязь с организационно-методическим отделом, дистанционно- консультативным центром с выездной анестезиологореанимационной неонатальной бригадой скорой медицинской помощи и РКЦ Областной детской больницы.
III. Структура отделения реанимаиии и интенсивной терапии новорожденных.3.1. Руководство отделением осуществляет заведующий, назначаемый и освобождаемый от занимаемой должности руководителем учреждения в установленном порядке.3.2. Заведующий отделением непосредственно подчиняется заместителям главного врача по анестезиолого-реанимационной и педиатрической помощи.3.3. Штаты отделения устанавливаются в соответствии с действующими нормативными документами с учетом местных условий или рассчитываются в соответствии с профилем и уровнем учреждения.3.4. Медицинский персонал в своей работе руководствуется должностными инструкциями, утвержденными главным врачом учреждения.
IV. Функции отделения реанимации и интенсивной терапии новорожденных.1. Оказание лечебно-диагностической помощи новорожденным:- мониторинг новорожденного на протяжении критических периодов ранней адаптации;- лабораторное и инструментальное исследование;- лечебно-охранительный режим и не агрессивные методы терапии;- оптимизация функций жизнеобеспечения;- индивидуализация и оптимизация интенсивной терапии;- этапность оказания интенсивной помощи новорожденным на ее различных уровнях;2. Организационно-методическая:- оказание практической, учебно-методической помощи врачам неонатологам и анестезиологам-реаниматологам районов области на рабочем месте, в отделении;- анализ историй болезни новорожденных с экспертной оценкой, родившихся в ОКПЦ и районах области;- анализ основных показателей работы отделения ежемесячно, ежеквартально;- оказание лечебно-консультативной помощи врачам неонатологам ВОКПЦ № 1;- участие в контрольно-экспертных комиссиях по перинатальной заболеваемости и смертности;3. Аналитическая функция:- оперативный и плановый анализ показателей перинатальной заболеваемости и смертности в ВОКПЦ № 1, совместно с информационно-аналитическим центром ОКПЦ и сотрудниками кафедры ФУВ ВолГМУ;- анализ дефектов лечения и обследования новорожденных в ОРИТН;
V. Критерии качества работы ОРИТН.- ранняя неонатальная смертность в ВОКПЦ № 1;- неонатальная смертность в ВОКПЦ № 1;- летальность по отделению, отдельно в группе доношенных и недоношенных;- заболеваемость госпитальной инфекцией в отделений;- летальность среди новорожденных находившихся на ИВЛ;- удельный вес пролеченных на продленной ИВЛ в различных весовых категориях (доношенные, недоношенные);- процент внутрижелудочных кровоизлияний, ретинопатия новорожденных и бронхолегочной дисплазии среди недоношенных детей;- выживаемость детей с очень низкой и экстремально низкой массой тела;- койко-день;- удельный вес расхождений диагнозов по данным патологоанатомических вскрытий.- учет перегоспитализированных новорожденных.