Профилактика физиологических болей
Хотя физиологические боли не представляют опасности, но они вызывают существенный дискомфорт и понижают качество жизни.
Для предотвращения болевого синдрома рекомендуется:
- уменьшить физические нагрузки – не поднимать тяжести;
- исключить резкие движения и наклоны (если нужно что-то поднять с пола, то лучше присесть, садиться в кресло необходимо медленно, а не «падать»);
- не оставаться долго в одном положении;
- в положении сидя ставить ноги на скамеечку;
- носить удобную обувь;
- регулярно делать физические упражнения, чтобы укрепить мышцы спины;
- выполнять массаж, разминая спину, для улучшения кровообращения и устранения застойных явлений;
- посещать бассейн;
- спать на боку, желательно приобрести ортопедический матрас и подушку в форме U;
- контролировать массу тела;
- на поздних сроках беременности носить бандаж, чтобы ослабить нагрузку на спину.
Чтобы избежать риска осложнений и прерывания беременности, при появлении любых болей в области спины следует обратиться к врачу. Специалист выяснит причину проблемы (при обследовании беременных женщин используют безопасные методики, исключающие воздействие ионизирующего излучения) и при необходимости подберет лекарственные препараты, что позволит в кратчайшие сроки устранить патологию, сохранить здоровье будущей мамы и ребенка.
Берегите свое здоровье и при любых симптомах обращайтесь к квалифицированному врачу.
Как избавиться от тянущих ощущений
Физические упражнения
Групповые тренировки для беременных, йога в сочетании с регулярными упражнениями, работа с мячом, гимнастика и аэробика в бассейне помогут справиться с периодом адаптации в начальный период. Подобные упражнения призваны облегчить процесс родов.
Диета
Обогащение рациона молочными продуктами, которые обеспечат необходимое количество кальция. Свежие фрукты и овощи, зелень, обогащенная аминокислотами, витаминами и минералами, одинаково полезны для матери и будущего малыша.
Массаж
Хорошие результаты видны после массажа, который снимает дискомфорт и расслабляет мышцы. Массаж также можно проводить самостоятельно в особо чувствительных областях легкими поглаживающими движениями.
Народные рецепты
После консультации и согласования с врачом используются различные методы: иглоукалывание, рефлексотерапия, гомеопатические средства, настои подорожника и другие. Делайте компрессы с медом, но только при естественной боли и отсутствии воспалительных процессов в пояснице и тазу. На область пояса наносят теплый мед, скрепляют кусочком целлофана и оборачивают шерстяной тканью.
Принцип метода ударно-волновой терапии
Принцип метода основан на воздействии акустических волн. Под воздействием ударных волн происходит разрыхление и последующее рассасывание осцификатов и кальциевых отложения, при этом проходя через здоровые ткани волны их не повреждают. На фоне терапии улучшается кровообращение тканей, стимуляция выработки коллагена, что способствует восстановлению хрящей, костей и связок. В случае воздействия ударными волнами на мышечные триггерные точки и зоны (узелковые утолщения мышц, образованные сокращенными мышечными волокнами) восстанавливается эластичность и упругость мышц, ткани становятся мягче, устраняются мышечные спазмы, блокирующие приток крови к позвоночнику, что позволяет избежать вынужденных поз и таким образом устранить боль в спине.
Ударно-волновая терапия в нашей клинике проводится при помощи аппарата BTL-6000 SWT Topline (Великобритания). Аппарат работает на основе баллистической системы генерации радиальных волн. Кинетическая энергия снаряда передаётся с помощью упругого удара в наконечник аппликатора, а через него в тело пациента. Радиальные волны, в отличие от фокусированных предпочтительнее использовать при воздействии на мышечные триггеры и околопозвоночные зоны, их можно сравнивать с механическим воздействием похожим на точечные поколачивания при массаже, но гораздо большей частоты и интенсивности.
Лечение
Применение, каких либо медикаментов во время беременности представляет большой риск, так как все медикаменты будут поступать и в организм плода. Поэтому, обычное при болях в пояснице назначение обезболивающих, миорелаксантов или стероидов (НПВС) беременным противопоказано. Кроме того, применение физиопроцедур иглотерапии также не рекомендуется. Возможно применение легкого массажа и очень мягких техник мануальной терапии.
На первый план лечения болей в пояснице у беременных выходит ЛФК (гимнастика) и определенные рекомендации по выполнению повседневной деятельности. Гимнастика может быть специализированной, такая как пренатальная йога. Хороший эффект дает плавание и прогулки .
Плавание является отличным выбором физических упражнений для беременных женщин, потому что это укрепляет мышцы брюшной полости и нижние мышцы спины, и нахождение в воде снимает напряжение с суставов и связок.
Необходимо поддержание правильной биомеханики во время беременности:
Необходимо стоять прямо. Это становится все труднее делать, по мере изменения формы тела, но надо стараться держать спину прямо и плечи отводить назад. Беременные женщины, как правило, опускают плечи и выгибают спину по мере роста живота, что увеличивает нагрузку на позвоночник.
Если необходимо сидеть в течение дня, то надо сидеть прямо. Поддержка ног ( тумбочкой) может помочь предотвратить боль в пояснице, также можно подкладывать специальную подушку под поясницу . Необходимо делать частые перерывы от сидения
Надо вставать и ходить несколько минут, не реже, чем хотя бы один раз в час.
Не менее важно не стоять слишком долго. Если нужно стоять весь день, то желательно во время перерыва отдохнуть лежа на боку, поддерживая верхнюю ногу и живот подушками.
Необходимо избегать движений, которые усиливают боль
Если есть задняя тазовая боль, то надо попытаться ограничить виды деятельности, такие как, например, подъем по лестнице. Также желательно избегать любых видов деятельности, которые требуют экстремальных движений бедер или позвоночника.
Важно носить удобную обувь и избегать высоких каблуках. По мере роста живота происходит смещение центра тяжести и при ношении обуви на каблуках увеличивается риск падений.
Всегда надо сгибать колени и поднимать вещи с корточек, чтобы минимизировать нагрузки на спину. Надо избегать скручивания позвоночника и воздержаться от таких видов деятельности, как пользование пылесосом или мытье полов.
Надо делить вес предметов, которые необходимо нести. Для равномерной нагрузки необходимо переносить вес в двух сумках.
При сильных болях и слабом мышечном корсете можно носить пояс.
Особое внимание должно быть уделено беременным с грыжами дисков, так как в определенном проценте случаев возможно развитие во время беременности синдрома «конского хвоста» – очень серьезного неврологического состояния. При появлении следующих симптомов необходимо срочно обратиться к врачу:
При появлении следующих симптомов необходимо срочно обратиться к врачу:
- Боль в спине боль очень сильная, постоянная, или постепенно нарастает, или если боли появились после травмы, или если сопровождаются подъемом температуры.
- Онемение в одной или обеих ногах, или ощущение, что ноги не слушаются
- Потеря чувствительности в ягодицах, пахе, в области промежности, или нарушения функции мочевого пузыря и дефекации.
- Очень подозрительны боли в пояснице в конце второго или третьего триместра. Это может быть признаком преждевременных родов, особенно если у беременной не было болей в спине до этого.
- Если беременная испытываете боль в нижней части спины или в боку только под ребрами, на одной или обеих сторонах. Это может быть признаком инфекции почек, особенно, если есть повышение температуры, тошнота или кровь в моче.
Что делать при острой боли в спине
Болевой синдром в области спины периодически возникают у 60-80% населения. Это вторая по частое причина временной нетрудоспособности после острых респираторных вирусных инфекций. Острая боль в спине может начаться внезапно и так же внезапно закончиться, но может слегка стихать и переходить в хроническую. Это не стоит терпеть, лучше сразу же обращаться за медицинской помощью.
Только без паники
Появление сильных болей в спине не означает, что человеку нельзя помочь, в большинстве случаев все это успешно лечится, а значит, не стоит впадать в панику
Но важно знать, как оказать самому себе помощь и уменьшить болевые ощущения, после чего сразу же обратиться к врачу. Обращение к специалисту необходимо, так как болевые ощущения в спине вызывают многие заболевания и они требуют разного подхода к лечению
Как облегчить свое состояние самостоятельно
Иногда болевой синдром настолько сильный, что человек остается в том положении, в котором его застал приступ. В этом случае нужно:
Лечь на спину на твердой поверхности, можно на полу, подстелив одеяло; если не получается распрямить спину, то нужно принять позу, которая доставляет минимум боли.
Попросить близких дать таблетку любого обезболивающего препарата (Анальгин, Парацетамол, Диклофенак, Ибупрофен, Найз и др.), все их можно купить в аптеке без рецепта:
Диклофенак – самый эффективный препарат из группы нестероидных противовоспалительных средств (НПВС); в экстренных случаях лучше использовать ректальные свечи по 100 мг – препарат мгновенно всасывается в прямой кишке и начинает действовать; противопоказан при заболеваниях желудочно-кишечного тракта (ЖКТ), так как подавляет действие веществ, защищающих слизистую ЖКТ от любых нежелательных воздействий;
Найз (нимесулид) – более современный препарат из группы НПВС, практически не оказывает отрицательного воздействия на ЖКТ, но менее эффективен, чем Диклофенак; при острой боли можно принять таблетку 100 мг;
Анальгин (метамизол) – обезболивающее средство; при сильной боли можно принять таблетку 500 мг; осторожно: принимать это лекарство часто нельзя, оно дает много побочных эффектов.
На кожу над болезненным участком нанести любое обезболивающее лекарственное средство для наружного применения: раствор для растирания Меновазин, мазь Диклофенак, гель Пенталгин, эмульгель Вольтарен и др. препараты безрецептурного отпуска:
Меновазин – раствор для растирания содержит два вещества с местным обезболивающим действием (прокаин, бензокаин) + местное раздражающее и сосудорасширяющее средство ментол; раствор наносят на кожу и втирают 2 – 3 раза в сутки;
мазь Диклофенак и эмульгель Вольтарен – содержат активное вещество диклофенак, оказывающее местное обезболивающее действие; наносят на кожу над болезненным местом 2 – 3 раза в день;
гель Пенталгин с активным действующим веществом кетопрофеном из группы НПВС – вспомогательные вещества оказывают раздражающее и сосудорасширяющее действие; наносится на кожу 2 – 3 раза в день.
Вызвать скорую помощь; врач сделает обезболивающий укол (обычно это инъекционные растворы НПВС) и посоветует, как лучше поступить: вызвать врача на дом или обратиться сразу в специализированную клинику
Когда при болях в спине нужно срочно обращаться к врачу
В клинику следует срочно обращаться, если сильный болевой синдром в области спины:
- появился после травмы;
- сопровождается высокой температурой тела, недомоганием;
- на его фоне появилось нарушение мочеиспускания и дефекации;
- сопровождается нарушением двигательной функции конечностей и их онемением;
- имеет опоясывающий характер, охватывая не только спину, но и живот (подозрение на острый панкреатит);
- отдает в левую руку (подозрение на инфаркт миокарда);
- нарастает, не снимается таблетками и мазями.
Самостоятельно помочь себе в таком состоянии невозможно. Чтобы избежать тяжелых осложнений, нужно обращаться к врачу.
Боли в спине во время беременности
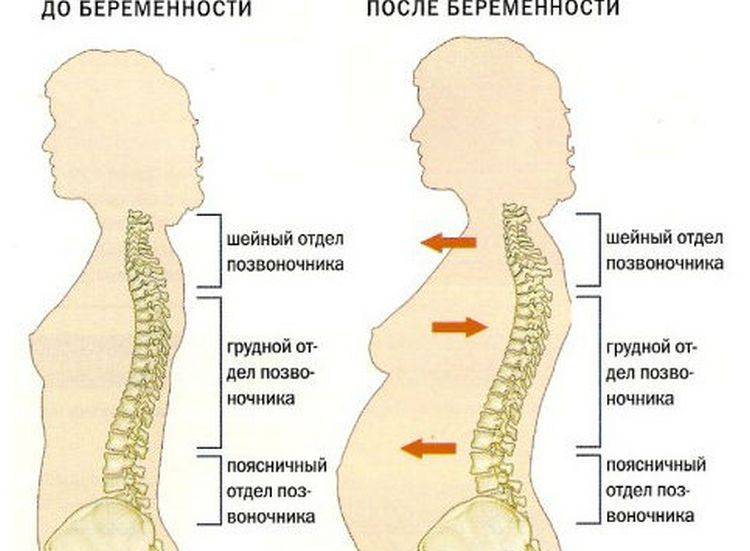
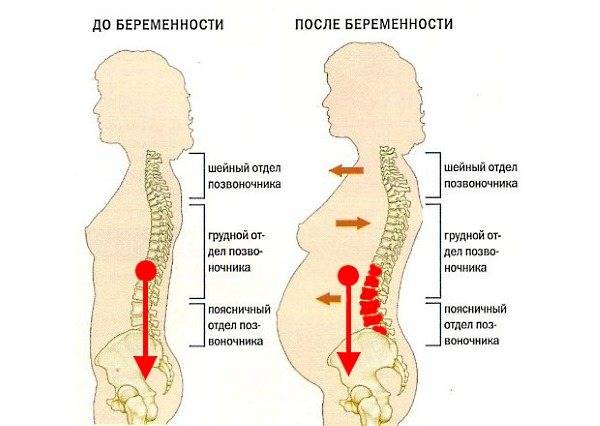
В какой-то момент у женщин во время беременности кроме утреннего недомогания и боли от родовых схваток, у беременных могут возникнуть ещё одно неприятное ощущение боли в спине. От 50% до 70% будущих матерей сталкиваются с чувством боли в спине во время беременности. Часто боли в спине (пояснице) у беременных женщин начинается во второй половине беременности, как результат изменения в общей массы тела и cмещения центра тяжести, что даёт дополнительную нагрузку на позвоночник.
Боли в спине во время беременности — часто воспринимается как хронические постоянные боли в нижней части спины (пояснице). Боли в спине при беременности, как правило, возникают у молодых женщин или тех, кто имеет многоплодную беременность или слабые мышцы спины до беременности. У большинства беременных женщин или сразу после родов боль возникает в крестцово-подвздошном сочленении, там, где кости таза крепится к позвоночнику. Она может ощущаться как скованность в утренние часы и может перерастать в болезненность в течение дня.
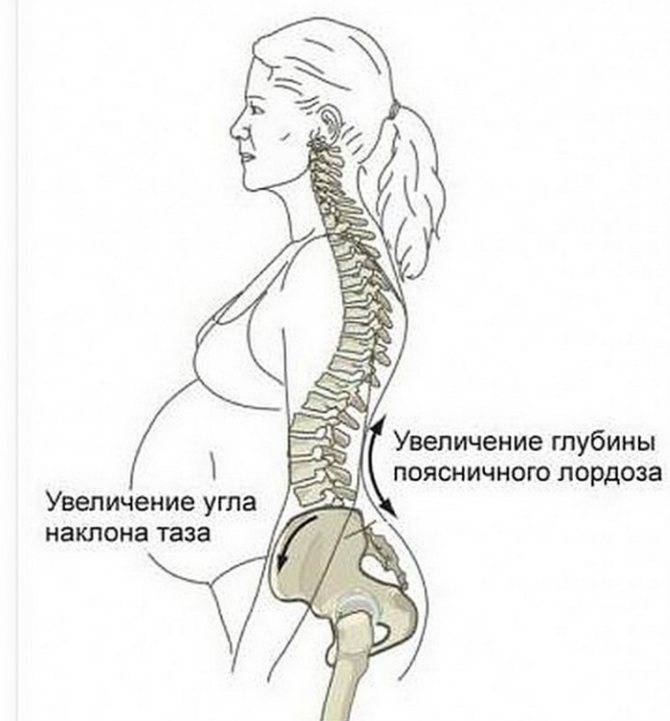
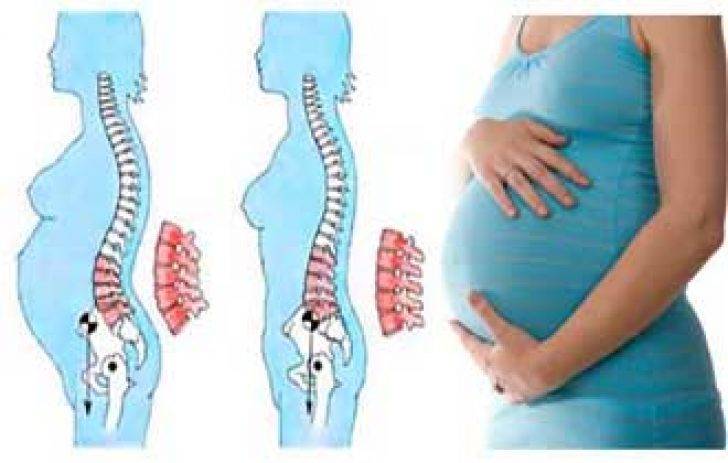
Боли в спине во время беременности могут быть вызваны изменением в осанке беременной женщины.
Профилактика болей в спине при беременности
Причины болей в спине при беременности естественны и связаны с особенностями протекания этого процесса. Но это не значит, что их можно облегчить или даже избежать. Помогут в этом следующие советы:
Если нет острых медицинских показаний к постельному режиму, с ранних сроков беременности и до родов необходима физическая активность. Пешие прогулки помогают сохранить тонус мышц и физическую форму, плаванье снижает нагрузку на позвоночник и помогает расслабить мышцы. Хорошо себя зарекомендовала йога, пилатес и тай чи, но необходимо подбирать упражнения, подходящие для будущих матерей.
Вредно много времени проводить на ногах. Если этого не избежать, необходимо переносить вес с одной стороны на другую
Очень важно следить за осанкой. Когда есть возможность, лучше сидеть.
Для работающих женщин важно подобрать удобное кресло, которое снимает нагрузку с позвоночника.
Облегчить боли поможет массаж
Сделать его может даже муж, но в этом случае достаточно легких поглаживаний и надавливаний, любые активные действия теоретически могут причинить вред. Так есть сведения, что массирование углублений на пояснице слева и справа от позвоночника может вызвать схватки.
На поздних сроках может помочь ношение бандажа, который снимает с позвоночника часть нагрузки.
Нельзя носить тяжести, поднимать более 3 килограмм.
Желательно подобрать удобный ортопедический матрас.
Нельзя резко вставать с кровати или стула, вес нужно переносить постепенно.
Эти простые правила помогут снизить риск развития болей в спине при беременности. Но если они все же появятся, желательно проконсультироваться с врачом.
Причины возникновения боли
Связь между заболеваниями ЖКТ и болью в спине можно объяснить такими причинами:
- Язвенная болезнь желудка и двенадцатиперстной кишки. Чаще всего, боль в желудке отдает в спину при пенетрирующей язве желудка. С этой патологией чаще сталкиваются мужчины среднего и пожилого возраста. К предрасполагающим факторам относится нерациональное питание, частое воздействие стрессового фактора, злоупотребление алкоголем. Важную роль в развитии язвенной болезни желудка играет наследственный фактор. Кроме того, спровоцировать развитие язвы желудка может длительное употребление нестероидных противовоспалительных препаратов, Резерпина, глюкокортикостероидов, ацетилсалициловой кислоты, кофеина. В 80% случаев, язва желудка развивается под влиянием бактерии Хеликобактер Пилори, которая в процессе своей жизнедеятельности нарушает защитные механизмы слизистой оболочки желудка и делает её уязвимой перед кислотной средой. При язвенной болезни желудка болевой синдром в области спины чаще локализуется в поясничном или грудном отделе. В отличие от заболеваний позвоночника, при язвенной болезни желудка боль локализуется не только в области спины, но и непосредственно в области расположения желудка. Болевые ощущения возникают через 30-60 минут после приёма пищи, а также в ночное время суток, в промежутке между 23 и 3 часами ночи. Кроме боли в спине, о нарушении функционального состояния желудка говорят такие симптомы, как изжога, отрыжка с привкусом кислого, тошнота, рвота, хронические запоры. Период обострения язвенной болезни желудка приходится на межсезонье.
- Острый холецистит. Острое воспаление желчного пузыря чаще возникает по причине застоя желчи, с последующим образованием камней в желчном пузыре. К второстепенным причинам возникновения острой формы холецистита относится бактериальная инфекция (кишечная палочка, стафилококки и стрептококки). К главным признакам острого холецистита относится острая боль в правом подреберье, а также боль, которая распространяется на подключичную область с правой стороны, плечо, поясницу, лопатку, живот. К дополнительным симптомам данного состояния относится повышенная температура, тошнота, общая слабость. При запущенном течении болезни наблюдается пожелтение кожных покровов, напряжение мышц брюшного пресса. В лабораторных анализах наблюдается ускорение СОЭ. Лечение острого холецистита в 80% случаев проводится хирургическим способом. Если данное состояние протекает в гангренозной или гнойной форме, то выполняется удаление желчного пузыря.
- Хронический панкреатит. При хроническом воспалительном процессе в поджелудочной железе нарушается процесс выработки ферментов, что отражается на общем состоянии человека. Боли в ЖКТ отдающие в спину опоясывающего характера могут сигнализировать о наличии проблем с поджелудочной железой.
Естественные причины
Изменения в матке
Во время беременности матка увеличивается в размерах, поднимается выше в брюшной полости и растягивает мышцы и связки, вызывая боль. Кроме того, выделяется гормон, который помогает сделать эластичными связки и тазобедренные суставы, которые раньше не двигались. По мере увеличения нагрузки женщина испытывает дискомфорт в пояснице.
Также увеличение веса беременной может вызвать боли в спине. Позвоночник иногда плохо переносит факторы, связанные с беременностью, прибавку в весе на ранних сроках. Центр тяжести смещается, отсюда и боль при натяжении.
Мышечная слабость
Слабо развитая мышечная система спины не всегда справляется с возрастающей нагрузкой. Результат — перетягивание нижней части спины.