Правила подготовки к анализу
Исследованию подлежит любая биологическая жидкость (кровь, моча, слюна) и вагинальный секрет.
Беременная изначально сдает венозную кровь для ПЦР диагностики:
- забор крови проводится натощак;
- за 12 часов до сдачи анализа следует отказаться от продуктов с большим содержанием жира и алкогольных напитков.
Если производится забор эпителия из влагалища, цервикального канала или уретры, перед посещением врача следует провести туалет половых органов, и исключить половые контакты накануне.
В том случае если анализу подвергается урина, ее необходимо собрать следующим образом:
- провести утренний туалет половых органов без применения мыла;
- собрать всю порцию мочи в стерильный пластмассовый контейнер;
- указать инициалы и возраст.
В некоторых бланках обязательно указывается адрес прописки или фактического места жительства.
Удушение происходит тихо
Удушение полностью бесшумно и происходит, когда что-то полностью блокирует дыхательные пути. Если ребенок кашляет, набирает полную грудь воздуха и пытается при помощи откашливания вытолкнуть пищу, то с ним все в порядке. Но если он беззвучно или со свистящим, скрипучим звуком пытается всосать воздух, то ребенок скорее всего подавился. На самом деле, если прикорм вводиться по правилам, не спеша и спокойно, то родители никогда и не узнают, что такое, когда ребенок подавился пищей.
Ребенок обычно может подавиться тогда, когда глотает и делает вздох. При глотании пища проходит мимо трахеи, и если вздохнуть в этот момент, то она может запечатать отверстие и прекратиться доступ воздуха в легкие. Эмоционально возбужденное состояние ребенка во время приема пищи может привести к удушению. Т.е. если малыш смеется во время жевания, то он может глотать и сделать вздох одновременно.
Также важен размер, текстура и форма пищи. Если кусочки пищи большие, то ее сложно жевать, что может привести к глотанию больших кусков, которые легко могут запечатать вход в трахею. Еще слишком твердая пища, которую сложно жевать для ребенка, особенно если у него всего пару зубов, то это тоже может привести к удушению. А также пища, которая клейкая, типа ирисок или жевательной резинки, тоже может привести к удушью.
Если ваш малыш самостоятельно кушает, это не значит, что в случае опасности его спасут рефлексы.
В контексте данной статьи мы поговорим о таких понятиях, как «поперхнулся» или «подавился» и научимся управлять ситуацией.
Как понять, что ребенок подавился:
- Глазки широко раскрыты, в них читается страх.
- Плакать не может, как и вдыхать воздух.
- Активное слюноотделение.
- Обхватывает горлышко ручками.
- Теряет сознание.
Главное, не растеряться, вызвать скорую и оказать первую помощь.
- Подними ручки малыша вверх, чтобы дыхательные пути расширились.
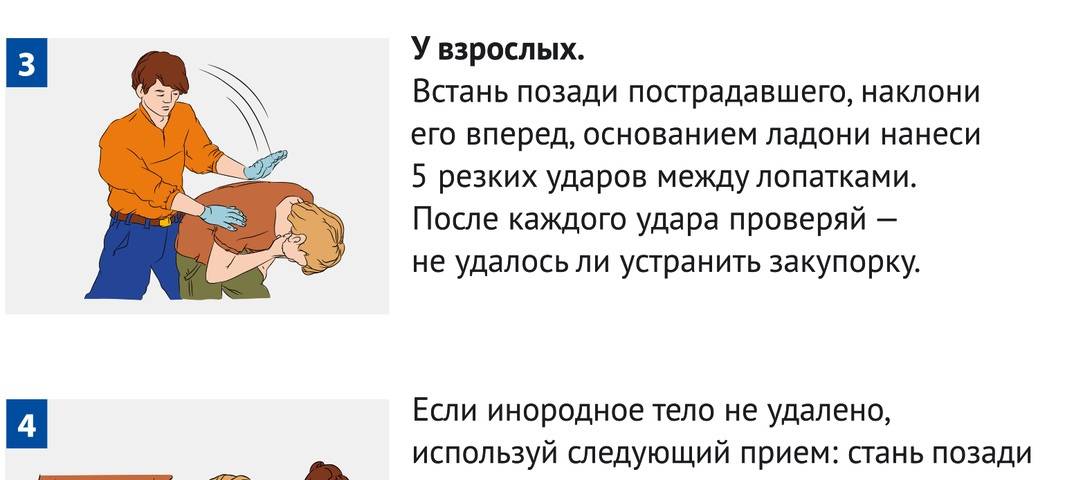
- Положи на животик и похлопай между лопатками.
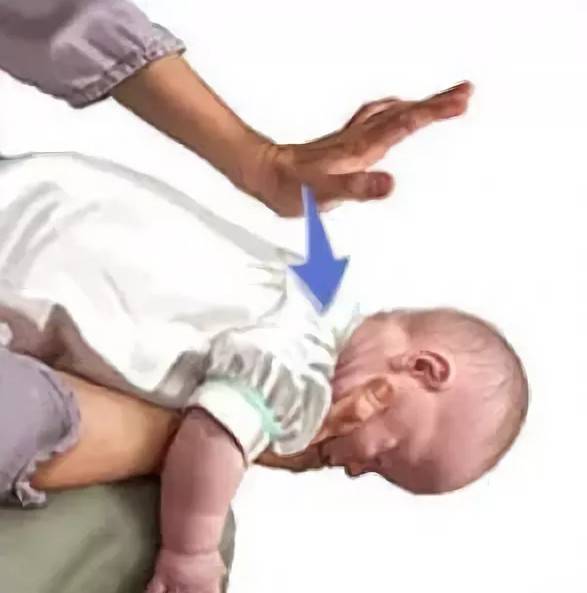
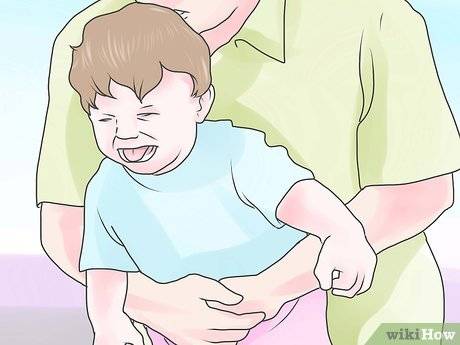
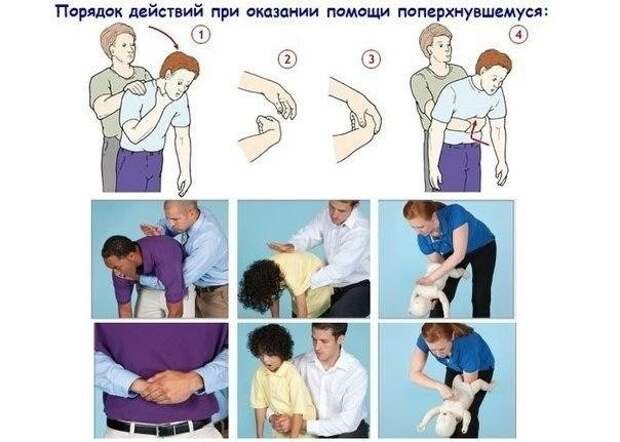
Если вы точно знаете, что ребенок подавился пищей, то просто поднимите его за ножки и удерживайте 5-6 секунд. Простой способ – вызвать рвоту, надавив на корень язычка.
Что делать, если инородный предмет застрял в дыхательных путях
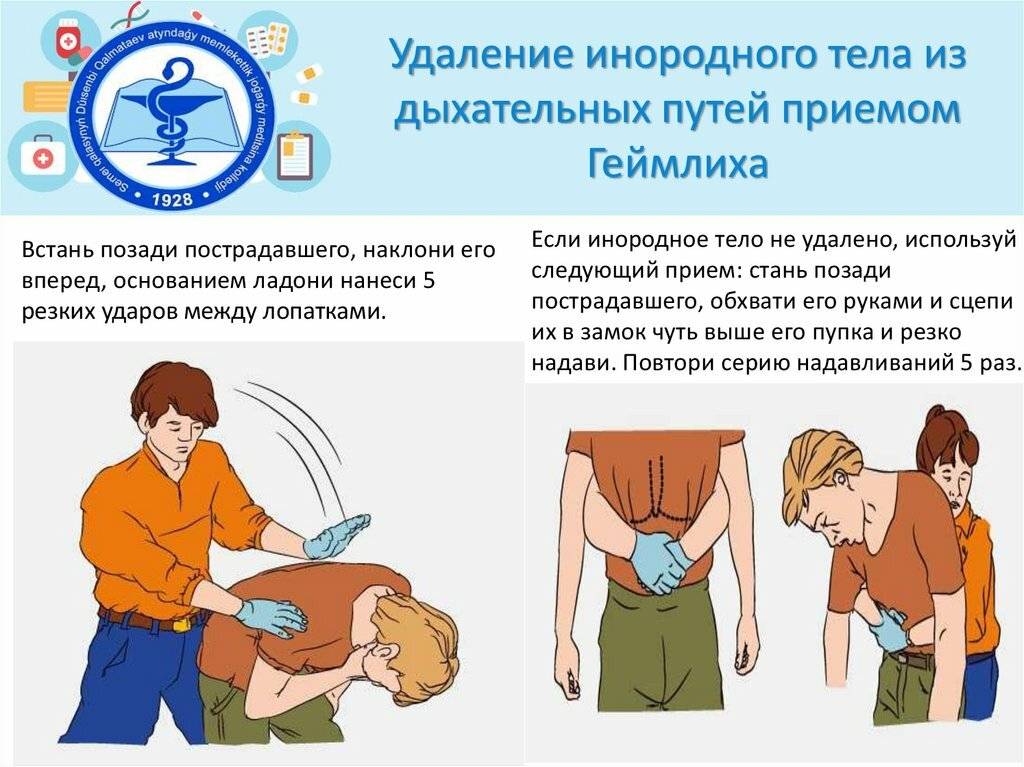
Понять, что предмет застрял в дыхательных путях просто – малыш втягивает в себя животик. Поверни его к себе спиной, надави на желудок, наклони и похлопай по спине.
Если не помогло, положи на спину, проследив, чтобы голова была ниже, чем туловище. Помести средний и указательный палец под грудную кость и нажимай, чередуя с выпрямлением грудины до момента приезда врачей.
То же можно делать и в случае, если ребенок подавился твердым предметом.
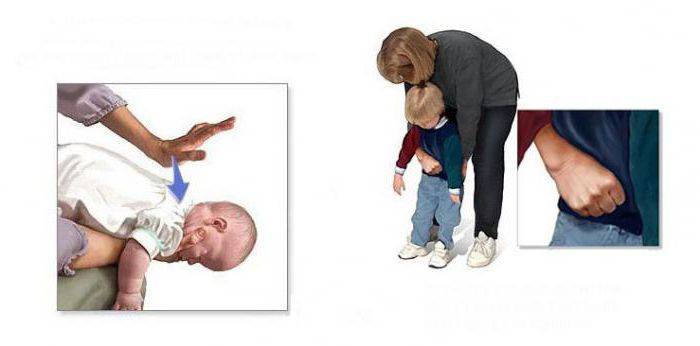
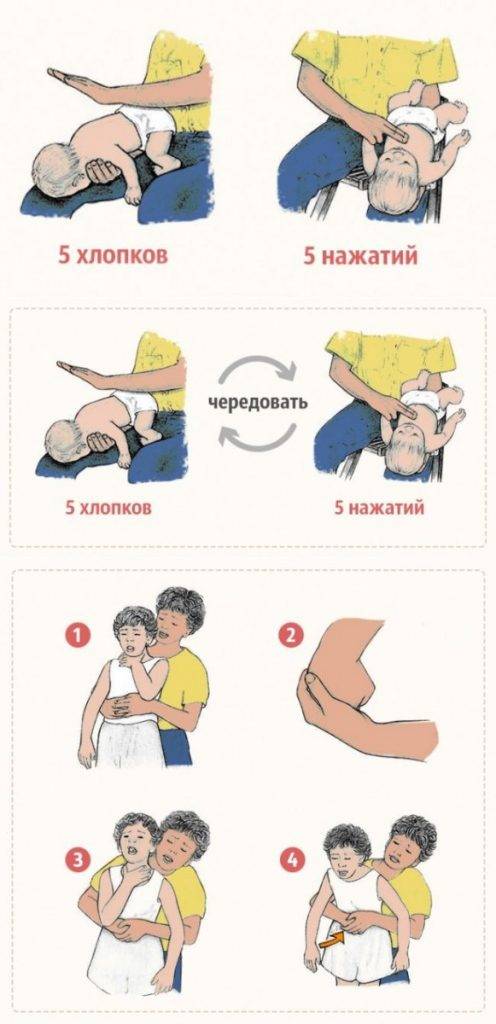
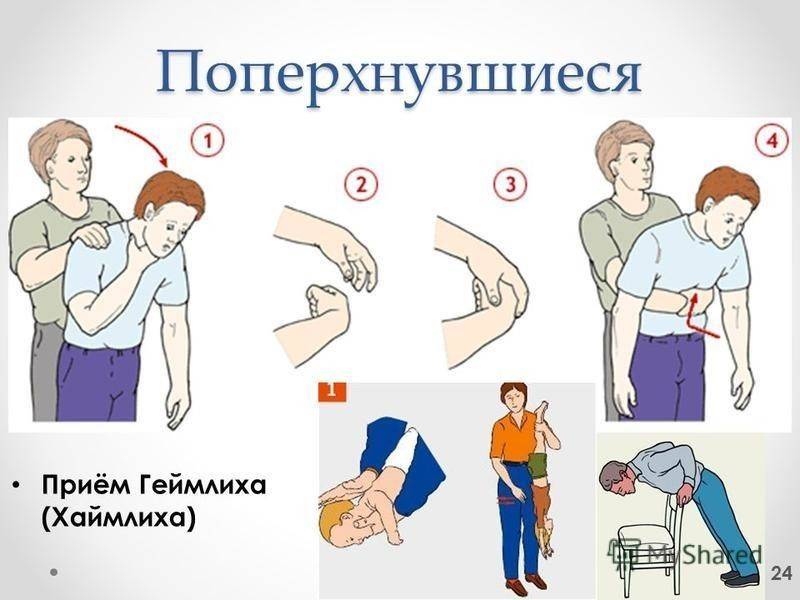
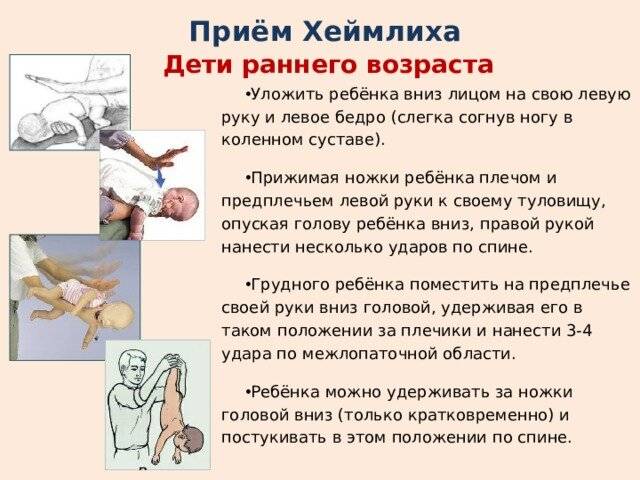
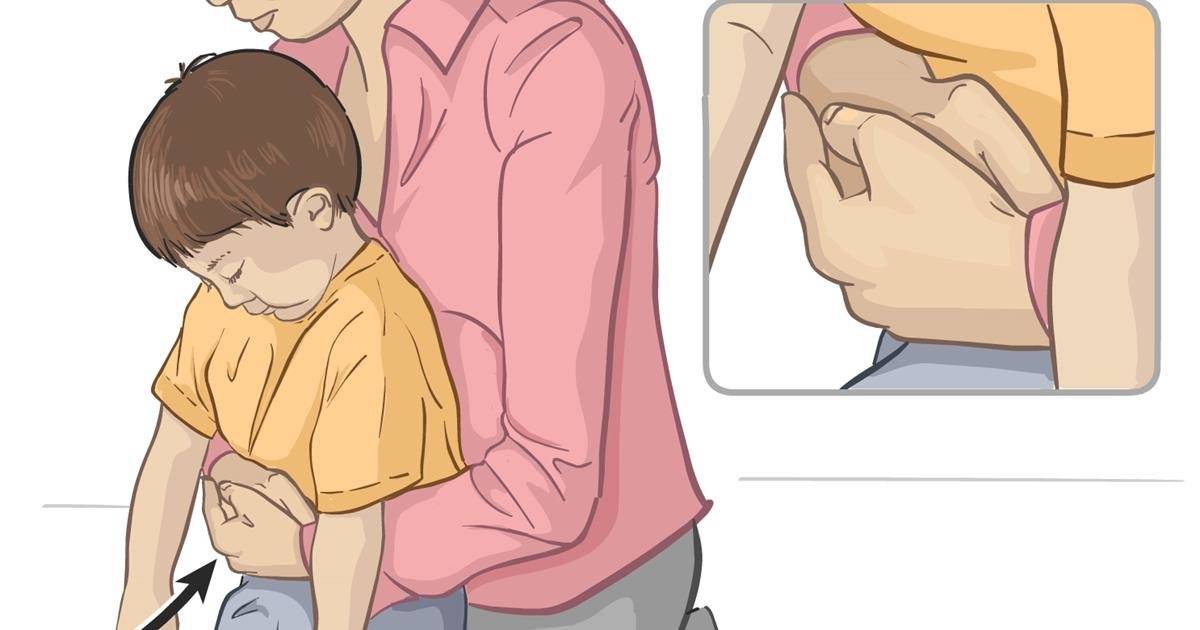
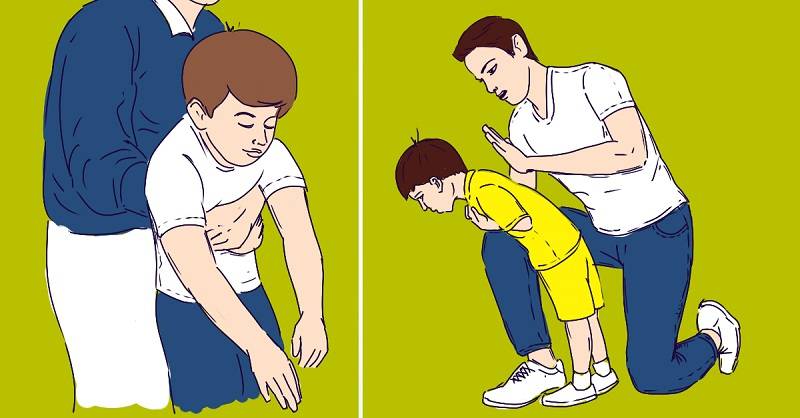
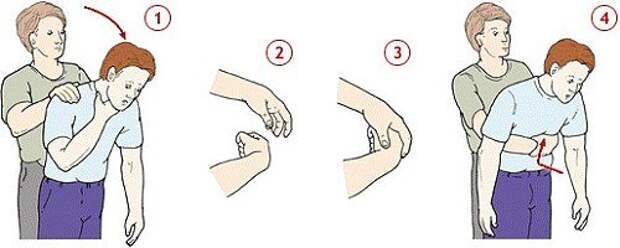
К деткам после года применяют метод Хелмича:
Встаем на колени сзади и обнимаем за талию. Кулак (пальцами внутрь) располагаем между ребрами и пупком, ладонью другой руки обхватываем кулак. Теперь разводим локти в сторону и нажимаем на животик (снизу вверх).
Повторять движения необходимо до приезда неотложной помощи или до тех пор, пока предмет не выйдет наружу.
Что такое скрытые инфекции?
Это заболевания, вызываемые патогенной и условно-патогенной микрофлорой – простейшими, грибами, вирусами и болезнетворными бактериями. В зависимости от типа возбудителя, продолжительность инкубационного периода таких болезней варьируется: она может составлять от одной недели до года. В большинстве случаев заразившийся человек не имеет представления о носительстве и способен заражать окружающих.
Передача большинства патогенных агентов осуществляется во время половых контактов через биологические жидкости организма – слюну, сперму, вагинальный секрет и пр. Также возможна передача инфекции вертикальным путем – от беременной женщины плоду.
Мнение эксперта
Оптимальный вариант защиты от подобных инфекций – применение барьерных методов контрацепции. Однако нужно учитывать, что даже при использовании презерватива риск заражения все же остается. Поэтому рекомендуется вступать в половые контакты только с тем партнером, в здоровье которого вы уверены, а также регулярно сдавать анализы.
Врач акушер-гинеколог высшей категории Оксана Анатольевна Гартлеб
Для женщин, занимающихся сексом с одним мужчиной, в здоровье которого они не сомневаются, частота подобных обследований должна составлять не менее одного раза в год. Помимо этого, проведение обследования необходимо перед беременностью – причем пройти его должны оба партнера
Это особенно важно, если в анамнезе женщины были самопроизвольные выкидыши или замершие беременности (несостоявшиеся аборты)
Тем же, кто часто меняет половых партнеров, рекомендуется проходить обследование чаще – примерно раз в три месяца или после секса с подозрительным партнером.
Что делать, когда малыш захлебнулся
Случиться такое может в различных обстоятельствах: купание в ванной, плескание в летнем надувном бассейне или в пруду, падение в водоем или случайный вдох жидкости при питье. Меры для спасения захлебнувшегося малыша тоже необходимо принимать как можно быстрее:
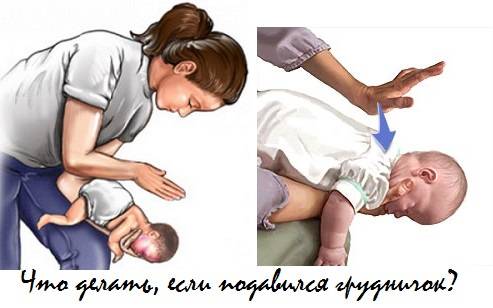
– Поместите на свое бедро малыша ничком, опустив его голову ниже тела, и нажмите на его спинку. Тем самым вы поможете устранить воду из его дыхательных путей.
– Удостоверьтесь, что во рту ребенка отсутствуют инородные предметы или рвотная масса.
– Вслед за этим необходимо принять меры, согласно базовым требованиям:
– Следует добиться проходимости органов дыхания. Малыш лежит ничком, его шея не согнута, нижняя челюсть выдвинута, кончик языка оттянут. Массируем сердце, делаем искусственное дыхание.
Если все делаем, как положено, то наблюдаем ритмичное движение дышащей детской груди. Если эти регулярные движения отсутствуют, но вздувается живот, то дыхания не происходит.
На каждые пару выдохов следует 15 раз нажимать на грудную клетку. Малышам до годовалого возраста эти движения надлежит делать двумя пальцами, и только начиная от года можно использовать ладонь. Прикладывать нажимные усилия следует на грудной кости в зоне между сосками.
Приведя малыша в сознание, ни в коем случае не отказывайтесь от его обследования в медицинском учреждении. Такое происшествие может иметь дальнейшие нежелательные последствия – например, отек легких в течение 3 суток после того, как вода побывала в дыхательных путях.
Когда ваш малыш случайно захлебнется или подавится, возможности изучить в интернете советы профессиональных педиатров по вашей ситуации у вас не будет. Нельзя будет терять ни секунды. Не только здоровье, но зачастую и жизнь ребенка будет зависеть быстроты и эффективности ваших мер. И лучшее, что вы сейчас можете сделать для вашего ребенка – заранее усвоить наиболее важные навыки оказания первой помощи, чтобы при столкновении с неожиданным происшествием не поддаться панике.
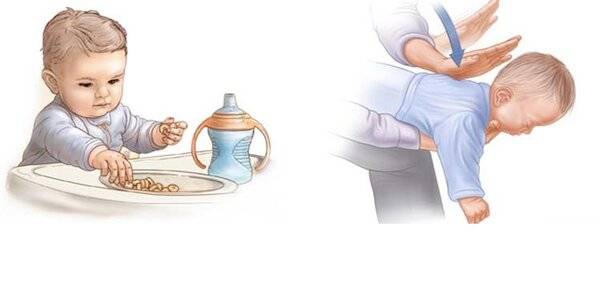
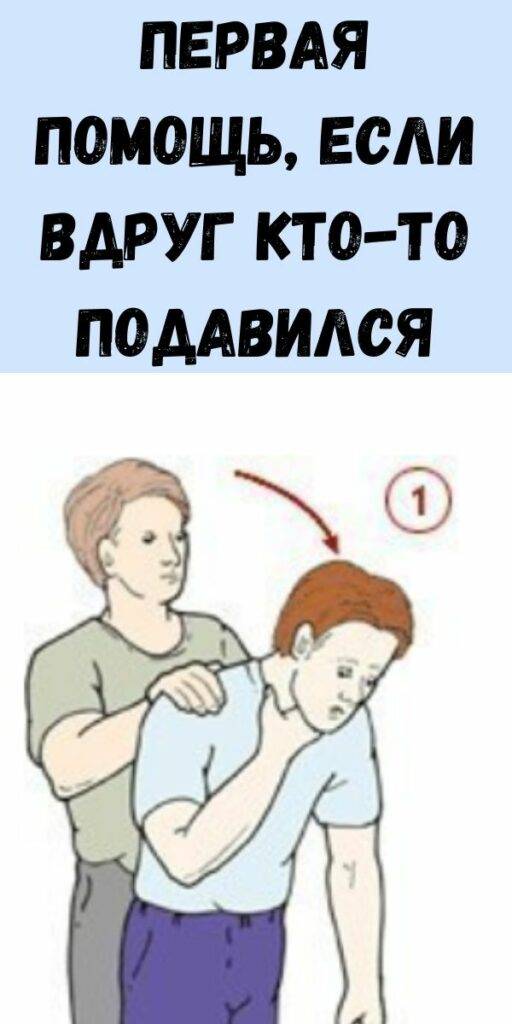
Как понять, что ребенок подавился
Кашель, плач и крики о помощи – это хороший знак. Способность издавать звуки и кашлять означает, что дыхательные пути не перекрыты. Оптимальный вариант – дать ребенку прокашляться и проблема решиться сама собой. Кашель – очень действенный механизм, придуманный природой. Родителям останется только успокоить кроху и проконтролировать ситуацию.
Срочная помощь малышу необходима, если ребенок подавился, и наблюдаются следующие признаки:
- Ребенок не может нормально дышать, говорить, плакать
- У малыша широко раскрыты глаза, он испуган
- Голосок стал хриплым или пропал вовсе
- Слюноотделение повышено, ротик широко открывается
- Ребенок сначала краснеет, потом начинает синеть
- Может неосознанно обхватывать горло ручками
- Теряет сознание
По этим признакам можно понять, что какой-то предмет закрыл дыхательные пути ребенка и мешает нормальному поступлению воздуха. В этом случае необходимо срочно оказать крохе помощь и вызвать медиков.
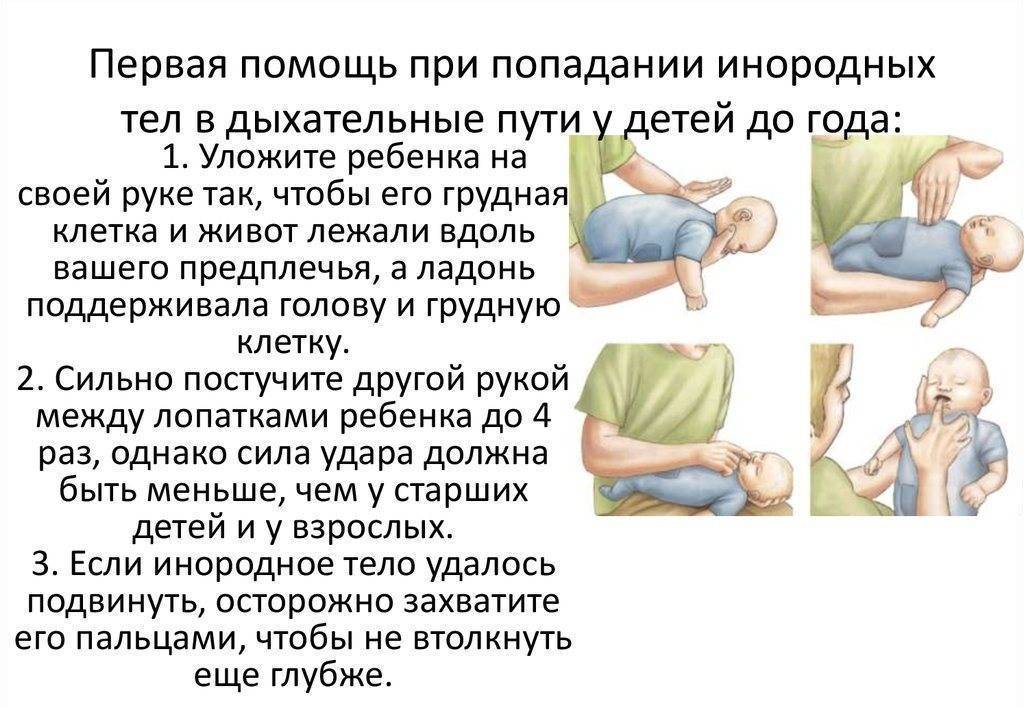
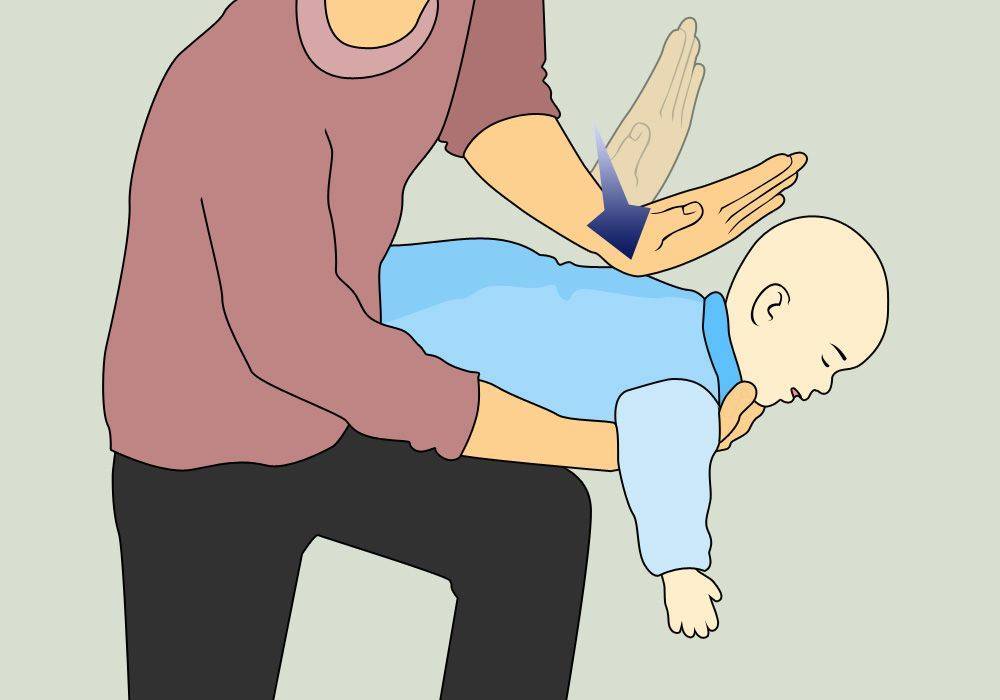
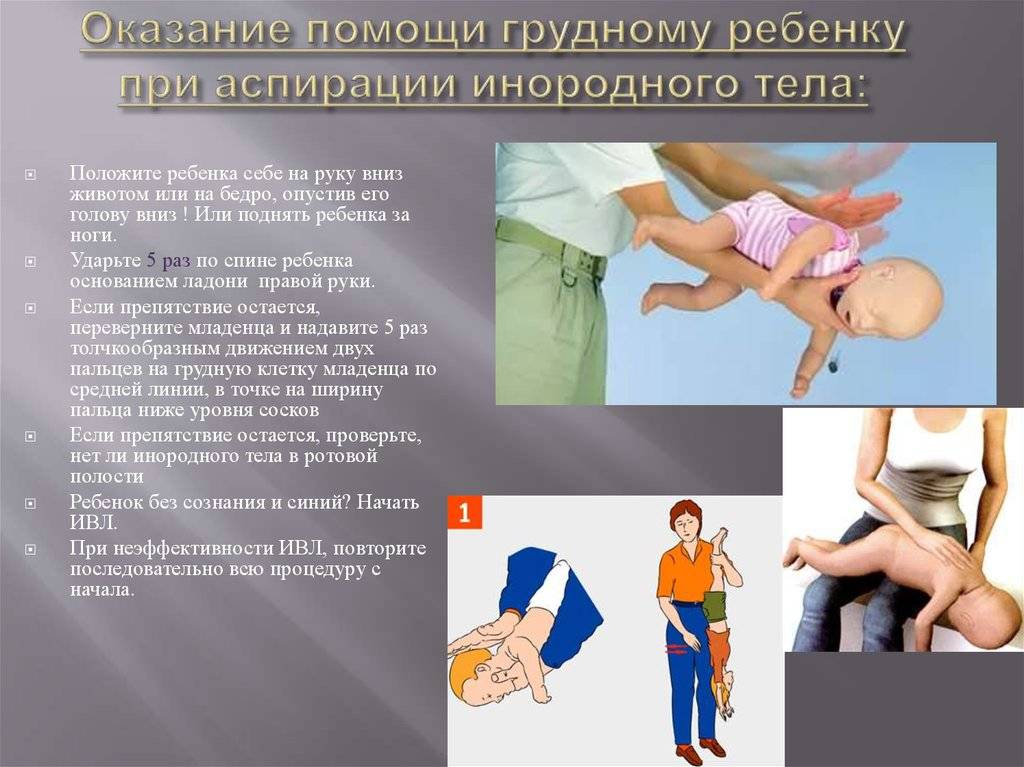
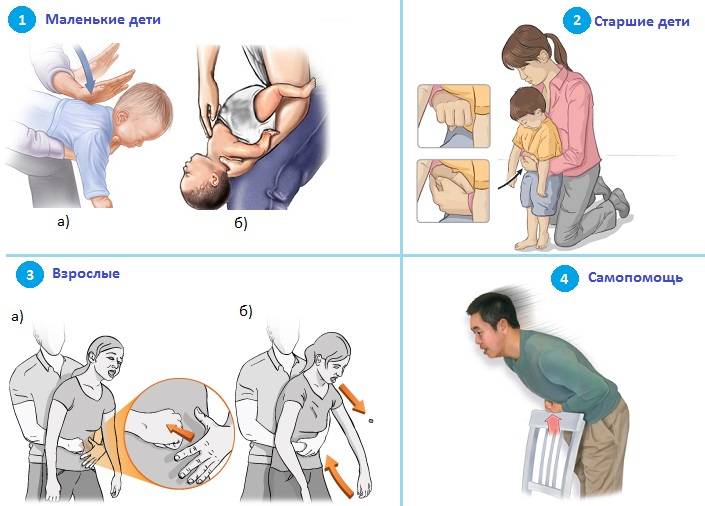
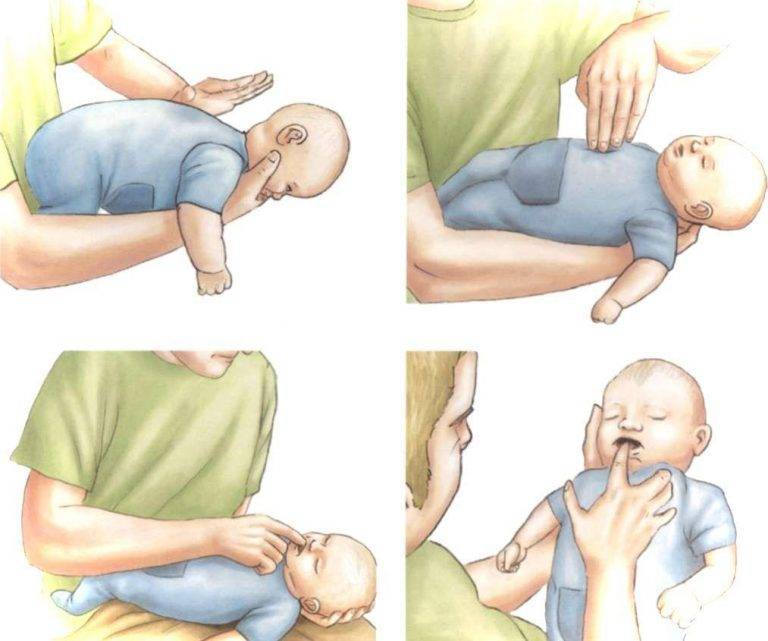
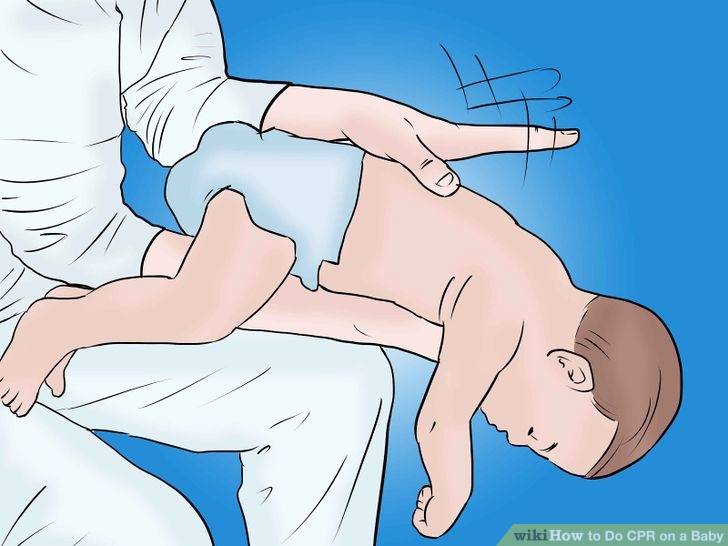
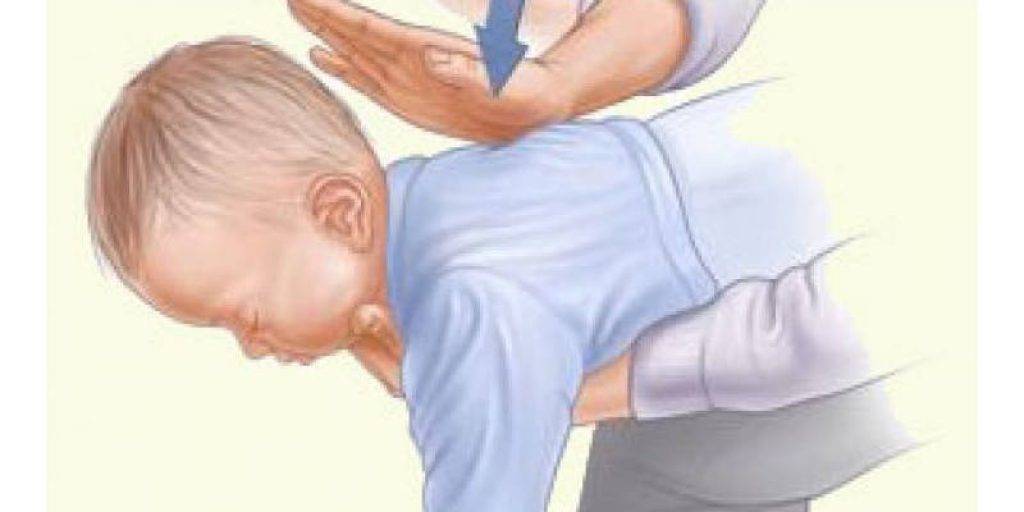
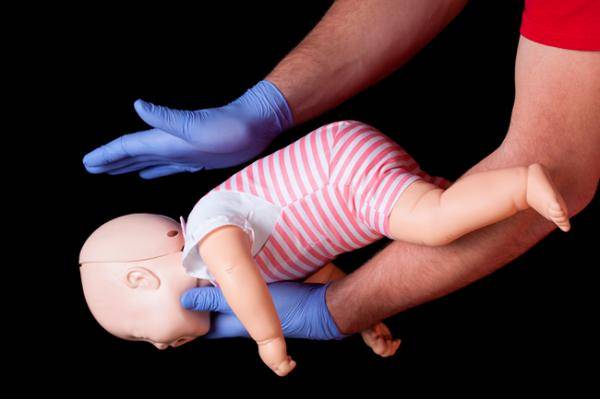
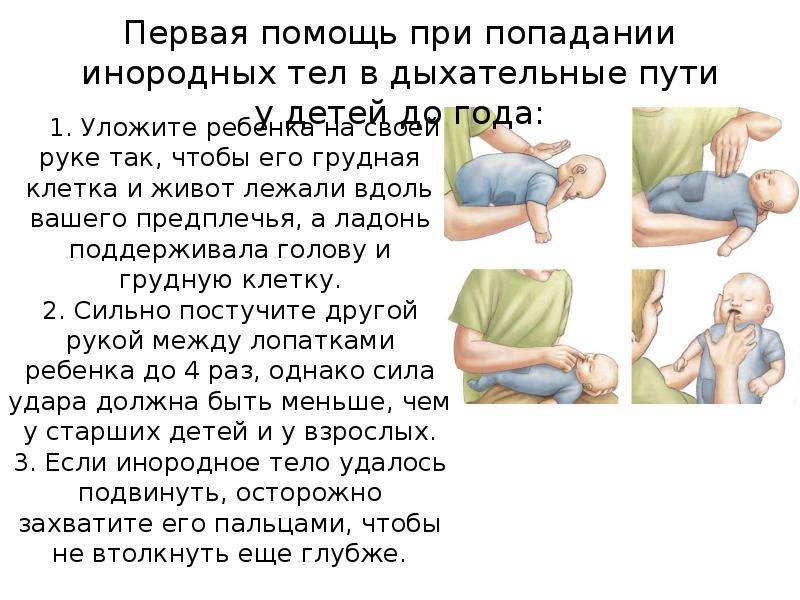
Первая помощь ребёнку до года
- Подавившегося ребёнка положите на своё предплечье, лицом вниз. Голова грудничка должна находиться ниже туловища.
- Между лопатками 5 ударов по спине сделайте основой ладони.
- Переверните ребёнка на спину.
- Сделайте двумя — тремя пальцами 5 толчков в середину грудной клетки. Толчки должны быть на один сантиметр ниже линии сосков.
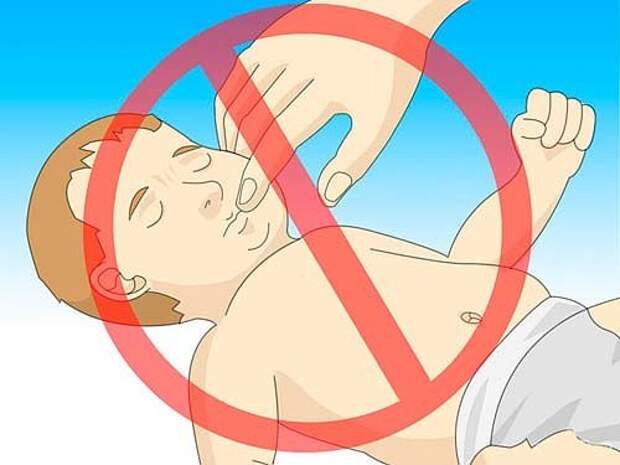
- Затем опускаете ребёнку большим пальцем язык и, держа остальными пальцами нижнюю челюсть, поднимаете верхнюю челюсть, таким образом раскрыв ему рот.
- Если инородное тело оказывается во рту и вы его увидели, удаляйте его, но не пытайтесь вытащить «вслепую», можно только ухудшить ситуацию.
- Если успех не достигнут, повторяем всё сначала.
- Когда предмет удалён, можно приступать к следующему этапу – искусственному дыханию. Новорождённым и малышам до 8 месяцев одновременно вдыхаете в рот и в нос. Голову запрокидывать не надо, достаточно поднять подбородок ребёнка вверх.
- Нет результата – начинаете весь цикл сначала.
Заболевания, которые определяет анализ
Спектр параметров, которые можно выявить при помощи полимеразной цепной реакции, достаточно велик.
Сюда можно отнести:
- генетическое родство;
- хронические заболевания;
- редкие вирусные заболевания;
- грибковые инфекции;
- бактериальные процессы;
- венерические патологии.
У беременных определяются следующие патологические процессы и заболевания.
Инфекции, вызванные вирусным агентом:
- герпес;
- ВПЧ;
- цитомегаловирус;
- вирусные гепатиты В и С;
- парвовирус;
- ВИЧ инфекция;
- мононуклеоз.
Инфекции, вызванные микробами:
- уреаплазмоз;
- микоплазмоз;
- хламидиоз;
- гонорея;
- бактериальный вагиноз;
- туберкулез;
- трихомониаз.
Устанавливается гормональное состояние и оценивается их уровень.
Большинство неспецифических заболеваний можно диагностировать полимеразной цепной реакцией.
Это могут быть возбудители гриппа, пневмококковой инфекции, цервицита или эндометрита, а также грамм позитивные или негативные микроорганизмы, поражающие органы мочеполовой системы.
Полезные и бесполезные меры
Потенциальную опасность для малыша нередко формируют его мама и папа. Режутся зубки, и младенец норовит погрызть все предметы, до которых может дотянуться. Какой смысл давать грызть посторонние предметы – куда логичнее дать малышу нечто съедобное, полезное. Например, кусок банана, яблока или огурчик. Такова точка зрения некоторых родителей. Ребенок под присмотром – что ему может угрожать? Но неприятность может произойти в мгновение ока.
Если у грудничка проклюнулась хотя бы верхушка молочного зуба, он непременно откусит хоть малую крошку от фрукта. Обрадовался, испугался, резко вдохнул – и вот уже несмышленыш поперхнулся пищей.
Младенцам чуть более старшего возраста могут нанести вред небольшие фрагменты игрушек – ведь им нужно все испытать на вкус. Да и во время обычного приема пищи ребенок может образоваться и подать голос, рассмеяться, захныкать – и подавиться. Характерная ситуация, когда причиной такого происшествия становится обычная конфета.
– Иными словами, ни в коем случае не пренебрегайте возрастными ограничениями, указанными на игрушках;
– малыш не должен касаться вещей, от которых может отделить мелкую часть или деталь;
– как можно раньше отучите его подавать голос во время приема пищи;
– не допускайте, чтобы малыш играл или засыпал с конфетой во рту.
Несмотря на любые превентивные меры, никогда не следует расслабляться и нужно постоянно быть бдительным. Если малыш подавился и ему стало трудно дышать, медлить нельзя, начинаем комплекс неотложных мер.
Что я могу сделать, чтобы предотвратить удушение детей?
Чтобы предотвратить удушье детей:
Правильный возраст для прикорма. До определенного возраста ребенок не способен заглатывать твердую пищу, у него отсутствуют необходимые моторные навыки, чтобы проглотить ее. Поэтому стоит подождать пока ребенку не исполнится 4 месяца и более, чтобы вводить прикорм.
Не предлагать продукты с высоким риском удушения. Не стоит давать детям хот-доги, куски мяса или сыра, виноград, сырые овощи или кусочки фруктов, если они не разрезаны на мелкие кусочки. Не стоит давать детям тяжелые продукты, такие как семена, орехи, попкорн и карамель, которым нельзя изменить текстуру, чтобы сделать их безопасными. Другие продукты с высоким риском — это арахисовое масло, зефир и жевательная резинка.
Контроль со стороны родителей во время приема пищи. Во время приема пищи родители должны быть всегда с ребенком, чтобы видеть, что с ним происходит. Стоит отложить все дела и побыть со своим чудесным малышом. По мере того как ребенок становится старше, не стоит позволять ему или ей играть, ходить или бегать во время еды. Необходимо напоминать своему ребенку, чтобы он пережевывал и проглатывал пищу, прежде чем говорить. Не стоит позволять ребенку бросать пищу в воздух и ловить ее в рот, или набивать большим количеством пищи свой рот.
Правильный прием пищи. Во время прикорма ребенок должен сидеть в стульчике для кормления в положение сидя или полусидя. Необходимо помогать ребенку создавать пищевые навыки, для этого он должен питаться в своем темпе. Т.е. не торопить малыша и позволять ему жевать трудную для него пищу любое количество времени. Всегда спокойная обстановка во время прикорма, даже если у него началась рвота.
Предупредить об удушье всех членов семьи. Эту статью и похожие стоит почитать до начала прикорма. Особенно ее стоит почитать старшим детям, которые должны следить за своей едой и не оставлять везде, или в тех местах, где малыш ее может достать. И объяснить старшему ребенку, что младенцу не стоит давать продукты без взрослого разрешения, объяснить, чем это опасно и т.п. И если ребенок подавился, а старший малыш это заметил (для этого стоит ему объяснить признаки удушья (они описаны внизу в картинках), хотя бы пару штук, он может запомнить), то он обязан позвать любого взрослого, который находится поблизости. И если это была ложная тревога со стороны старшего ребенка, его стоит похвалить и поощрить. Конечно, я не советую оставлять младенца с пищей в руках на попечение старшего ребенка – это обязанность взрослых быть с малышом во время прикорма. Но как показывает практика, даже находясь в одном помещении с младенцем можно отвернуться на минутку и не услышать, что малыш подавился, а вот старшие дети очень часто подходят к младшим или смотрят на них, мы иногда сами не замечаем, как часто это происходит, поэтому осведомленность ребенка может помочь родителям в сложной ситуации.
Спокойная обстановка. Питание ребенка должно происходить без резких скачков эмоций. Смех, плач и подобные эмоции во время приема пищи могут привести к удушью.
При прорезывании зубов. Если прикорм вводиться при прорезывании зубов, то необходимо следить, чтобы обезболивающее лекарство для десен было нанесено после приема пищи, так как оно снижает способность глотать пищу.
Пальчиковая еда. При переходе на кусковую пищу, первое время необходимо, чтобы она была небольшого размера, мягкой текстуры, не клейкой и не сильно влажной, чтобы ее было легко прожевать и проглотить. Но при этом кусочки должны быть очень маленькими, чтобы не застряли в трахеи.
Тщательно подбирать игрушки ребенка. Не позволять малышам играть с латексными шарами — которые представляют опасность, — маленькие шарики, мрамор, игрушки, содержащие мелкие детали или игрушки, предназначенные для детей старшего возраста. Игрушки должны покупаться по возрасту ребенка
Также важно регулярно изучать игрушки, чтобы убедиться, что они в хорошем состоянии и нет сломанных мелких деталей.
Хранить опасные объекты вне досягаемости. Обычными предметами домашнего обихода, которые могут представлять угрозу удушья, являются монеты, батарейки кнопки, гвозди, шурупы, гайки, бусы, бисер, колпачки от ручек и т.п.
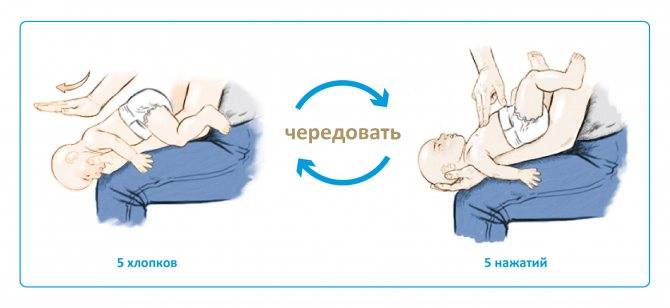
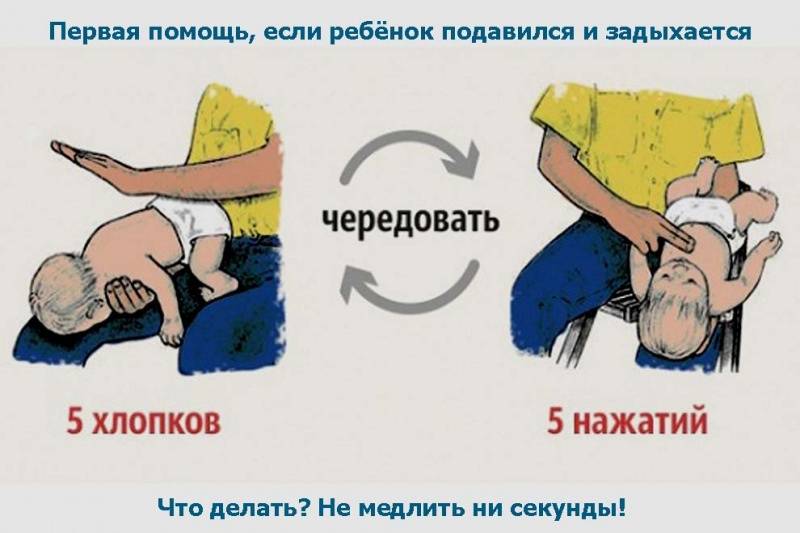
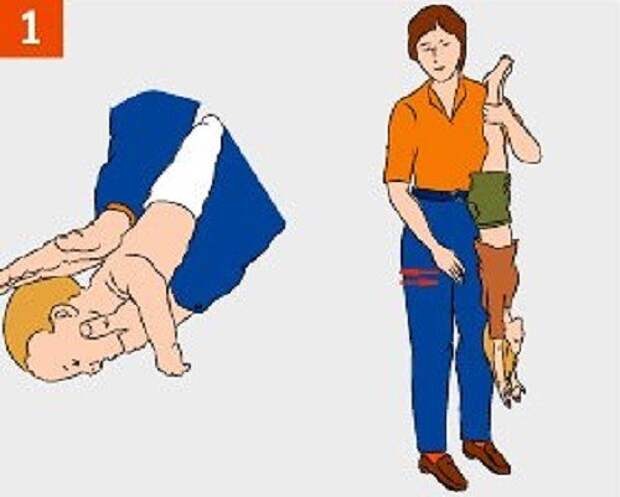
Пошаговая техника помощи грудничку
- Ни в коем случае не поддавайтесь истерике, панике!
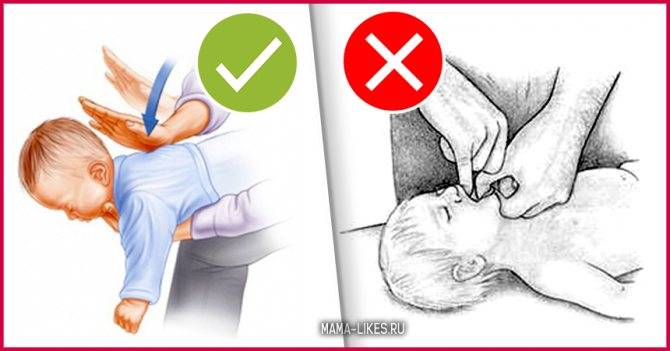
- Немедленно положите грудничка лицом вниз вдоль своей руки.
- Наклоните свою руку таким образом, чтобы голова младенца оказалась немного ниже его попы.
- Ребром ладони второй руки слегка похлопайте кроху по спинке между лопатками. Пяти похлопываний достаточно, чтобы грудничок откашлял молочко или водичку, попавшую в дыхательные пути.
Причины, которые приводят к проблеме грудничков
- Неправильное положение тела младенца во время вскармливания;
- увеличенные перерывы между кормлением;
- обильная лактация;
- слишком большое отверстие у соски.

Цель и принципы назначения обследования
ПЦР-исследование входит в список обязательных анализов во время беременности
Как было отмечено выше, основная задача ПЦР-пробы – выявление в организме матери и плода, соответственно, некоторой инфекции.
У беременных женщин данная диагностика назначается либо в плановом режиме (2-3 раза за весь срок вынашивания плода), либо при подозрении на развитие инфекционных патологий.
К числу последних относят:
- любые вирусные заболевания (от относительно легких герпесов до ВИЧ-инфекции)
- многие бактериальные патологии (хеликобактериоз, сальмонеллез, туберкулез и т.п.)
- практически все грибковые поражения организма (кандидоз, трихомониаз и т.д.)
Грамотно проведя пробу и проанализировав результаты ПЦР, профессиональный доктор может без особых сложностей выявить патологии многих систем организма беременной. Так, нередко анализ подобного рода, проводимый при беременности, позволяет диагностировать у будущей матери зарождение недугов дыхательных путей, мочеполовой системы или пищеварительных органов.
Естественно, такое стечение обстоятельств крайне опасно и недопустимо, поэтому контролировать данный аспект течения беременности очень важно. С учетом этого настоятельно не рекомендуем будущим мамам игнорировать ПЦР
Подготовка и процедура диагностики
Предметом ПЦР-диагностики всегда выступает биоматериал человека
Зачастую в качестве основы анализа берется моча, кровь или мазок из половой системы, реже – спинномозговая жидкость. Подготовку к проведению забора биоматериала должна осуществляться всегда, так как от нее зависит точность проведенного обследования.
Перечень подготовительных мер слегка различается при сдаче разных видов анализов, однако в любом случае включает в себя:
- отказ от алкоголя за 1-2 сутки до проведения анализа
- предупреждение диагноста о принимаемых лекарственных средствах
- ограничение в курении за 3-4 часа до забора биоматериала
- поддержание максимально правильного питания за несколько дней до исследования
- ограничение от психоэмоциональных и стрессовых нагрузок, как минимум, за полдня до диагностики
Отмеченная подготовка слегка расширяется при выборе конкретного вида ПЦР-пробы. Так, при сдаче крови на анализ необходимо проводить забор биоматериала строго натощак в утренний период времени, а при взятии мазка из мочеполовой системы важен отказ от половых актов за сутки до диагностической процедуры. Узнать подробней о подготовке к ПЦР-анализу беременная женщина может непосредственно у наблюдающего ее врача. Вопросы подобного рода бояться задавать не стоит.
Непосредственно проведение пробы осуществляется в три этапа:
- Подготовка, выражаемая в беседе диагноста с обследуемой женщиной.
- Забор биоматериала, проводимый в определенной последовательности и зависящий от выбранной формации ПЦР-анализа.
- Отправка собранного материала на анализ в лабораторию и формирование результатов.
Как правило, на реализацию отмеченных этапов уходит от 2 до 4 дней, после чего готовые результаты обследования отправляются наблюдающему беременную женщину доктору или выдаются ей лично на руки для расшифровки.
О чем может «рассказать» анализ?
При расшифровке анализа результат может быть – обнаружен или не обнаружен
ПЦР-проба, проводимая при беременности, имеет общую направленность. Как правило, она используется для выявления ограниченного количества инфекций, в число которых обязательно входят:
- токсоплазмоз
- трихомониаз
- кандидоз
- хламидиоз
- микоплазмоз
- уреаплазмоз
- гонорея
- герпес
- цитомегаловирусная инфекция
- гепатит
- ВИЧ
Остальные виды инекций также выявляются анализом, однако для их точного определения необходимо проводить расширенную ПЦР.
Вообще, результаты рассматриваемой диагностики несложны к общему рассмотрению. Зачастую они содержать два основных пункта:
- Имеется ли инфекция в организме матери или нет.
- Если имеется – какой она формации, насколько серьезна и тому подобное.
Естественно, рассмотрение второго аспекта результатов – дело профессионалов, а вот с первым вполне может справиться и сама обследуемая беременная. Учитывая это, злоупотреблять полученными результатами ПЦР-пробы с целью самолечения не следует.
Намного грамотней и рациональней проверить таковые, но для окончательного принятия решения относительно необходимости принятия конкретных мер отдать профессионалу. Не забывайте, что на кону стоит не просто здоровье беременной женщины, но и здравое состояние, а то и жизнь вынашиваемого ею плода.