От каких заболеваний нужно отличать атопический дерматит
Pityriasis alba, или белый лишай. Он характеризуется красными чешуйчатыми пятнами, которые в конечном итоге рассасываются, оставляя области гипопигментации — более бледной кожи, чем обычно. Проявления белого лишая чаще всего встречаются на лице, верхних конечностях и туловище и становятся более выраженными на солнце, когда окружающая кожа загорает, а пятна белого лишая — нет.
Keratosis pilaris, или фолликулярный гиперкератоз — это безвредное состояние кожи, которое приводит к появлению крошечных выпуклостей — папул — из-за закупорки волосяных фолликул. Пациенты с фолликулярным гиперкератозом жалуются на грубую и «гусиную кожу» на предплечьях, бедрах, щеках и ягодицах.
Ichthyosis vulgaris, или ихтиоз обыкновенный приводит к появлению на коже чешуек, которые плотно прилегают друг к другу наподобие рыбьей чешуи. Кожа при этом становится на ощупь очень сухой. Чаще всего от этого заболевания страдают голени. Примерно у половины больных вульгарным ихтиозом развивается атопический дерматит.
Методы лечения
Как лечить экзему у ребенка, расскажет детский дерматолог
Важно устранить предрасполагающие факторы: ограничить контакт с аллергенами, химическими веществами, обеспечить сбалансированный рацион. Комплекс мер может включать в себя:
Медикаментозное лечение. Нацелено на устранение инфекционного агента – грибка, бактерий. Другой задачей лекарственной терапии является уменьшение зуда, улучшение состояния кожи. Могут быть использованы, антибактериальные, противогрибковые препараты, антигистаминные, противозудные средства, седативные лекарства, витамины и минералы. Также широко применяются противовоспалительные, иммуномодулирующие, обезболивающие лекарственные препараты как местного, так и системного действия.
Физиотерапевтическое лечение. Физиотерапия доступна практически без ограничений для пациентов разного возраста. Она служит эффективным дополнением к курсу медикаментов и может закрепить полученные результаты, усилить эффективность лекарств, служит способом профилактики рецидивов. Физиотерапевтическое лечение практикуют вне обострений. Криотерапия, лазеротерапия, озонотерапия, электро- и фонофорез, магнитотерапия способствуют усилению регенерации тканей, устранению зуда, успокаивают кожу.
Диетотерапия
Даже при отсутствии пищевых аллергий у ребенка важно придерживаться гипоаллергенной диеты, чтобы снизить нагрузку на иммунную систему. Лучше исключить из рациона мед, шоколад, цитрусовые, орехи, красную рыбу
Также стоит ограничить острые блюда, легкоусвояемые углеводы. Индивидуальные рекомендации обязательно даст лечащий врач.
Экзема — хроническое заболевание с частыми рецидивами
Поэтому важно соблюдать рациональный распорядок дня, поддерживать общее состояние здоровья ребенка, вовремя санировать очаги инфекции. Соблюдение гигиены имеет особое значение при любой форме заболевания, это помогает предупреждать рецидивы и присоединение вторичных инфекций
Посоветуйтесь с врачом, какую косметику можно использовать при сухости кожи ребенка в периоды вне обострений.
Атопический дерматит
Начать стоит с ответов на вопросы, что такое атопический дерматит, почему он развивается и какие факторы этому способствуют, как атопический дерматит проявляется на коже, изменяется ли с возрастом, наконец, каковы основные средства его лечения?
Атопический дерматит (АД) — это многофакторное хроническое рецидивирующее воспалительное заболевание кожи, которое обычно связано с такими проявлениями, как пищевая аллергия, аллергический ринит и астма. Это заболевание развивается у людей с генетической предрасположенностью и экзогенными, то есть внешними провоцирующими факторами. Считается, что причина АД связана с дефектами кожного барьера и иммунными проблемами в организме. Что значит нарушение эпидермального барьера? То, что мы видим глазом при атопическом дерматите, — это сухая кожа с различными воспалительными явлениями.
Механизм возникновения сухой кожи
- Нарушается образование рогового слоя — это самый верхний слой эпидермиса, видимый глазом. Эпидермис состоит из нескольких слоев, которые действуют как барьеры для предотвращения потери воды и защиты организма от посторонних веществ, микробов и аллергенов.
- Развивается дегидратация, или снижение уровня увлажненности кожи. Через сухую кожу вода быстрее испаряется, так как ее ничего не задерживает.
- Нарушается дифференцировка — образование и деление кератиноцитов. Это главные клетки, которые образуют нашу кожу.
Естественный кожный барьер состоит из 15–20 слоев корнеоцитов. Корнеоциты встраиваются в межклеточное вещество, содержащее липиды и натуральный увлажняющий фактор, оно плотно соединяет клетки между собой, не допуская свободных пространств. Вся эта «конструкция» располагается ровными столбиками в роговом слое подобно кирпичикам и цементу. При атопическом дерматите происходит мутация в белке филаггрине, который участвует в синтезе «кирпичиков» — корнеоцитов, составляющих барьер кожи, и косвенно в образовании «цемента». Это приводит к нарушению целостности барьера: аллергенам и микробам легче проникнуть в организм, а воде тяжелее удерживаться внутри. Весь этот сложный процесс мы видим своими глазами: кожа становится сухой, воспаленной, на ней появляются различные элементы, возникает зуд.
Суть иммунной дисрегуляции заключается в том, что, помимо генов, которые отвечают за формирование барьера кожи, есть еще и другие гены, связанные с иммунной системой кожи . Эти гены кодируют цитокины — специальные молекулы, состоящие из аминокислот и несущие информацию из клетки к ее наружной оболочке. Они регулируют образование иммуноглобулина Е (IgE). Это самые важные антитела, которые первыми реагируют на присоединение аллергена.
Для атопического дерматита характерен «атопический марш» (или атопическая триада), когда АД предшествует развитию других заболеваний — пищевой аллергии, астмы и поллиноза (ринит и конъюнктивит).

Дисгидротическая экзема у детей
Экзема на руках у детей в большинстве случаев представлена именно дисгидротическим типом. Место поражения — ладони и стопы. Заболевание наблюдается у предрасположенных лиц (страдающих аллергическими заболеваниями) на фоне эмоционального стресса, ослабления иммунитета, в период выздоровления после тяжёлого инфекционного заболевания.
На боковой поверхности пальцев рук или ног образуются мелкие пузырьки, наполненные прозрачной жидкостью. В дальнейшем количество пузырьков увеличивается с распространением на ладони и подошвы.
Пузырьки вскрываются с образованием мокнущей поверхности, при высыхании которой образуются корки и шелушение, сопровождающееся жжением и зудом. Экзема на ногах у ребёнка, представленная скоплением пузырьков, также относится к дисгидротической форме.
Экзема: что это такое?
Это воспалительное кожное заболевание, которое относится к неинфекционным и встречается достаточно часто у взрослых и детей. Заболевание имеет ряд ярко выраженных признаков. Остро проявляясь в самом начале, без должного лечения переходит в хроническую форму, основной признак которой – частые рецидивы.
Локализация заболевания различна: чаще всего экзема возникает на руках и ногах, поражая область между пальцами или кисти и стопы целиком. Но появление красноты и шелушения возможны и на других участках: на голове (за ушами), на теле (особенно в складках) и т.д.
Один из частых вопросов врачам – заразна ли экзема или нет?
То, что экзема не передается от человека к человеку, факт установленный, так что формально нет причин опасаться заражения. Но стоит иметь в виду, что многие инфекционные кожные заболевания внешне схожи с экземой. Поэтому рекомендуется пройти диагностику у специалистов.
В медицинской клинике “Энерго” врачи-дерматовенерологи оказывают профессиональную медицинскую помощь, избавляя пациентов от неприятного заболевания. Во время лечения пациенту уделяется максимум внимания, чтобы как можно скорее улучшить его качество жизни.
Последствия экземы
Экзема сопровождается сильным зудом, иногда нестерпимым. Расчесывать пораженные места нельзя, иначе это может привести к осложнениям в виде заражения, а также к более длительному лечению самой экземы. Также беспокоящий зуд может привести к нарушению сна (вплоть до бессонницы) и к развитию невротических расстройств.
При себорейной экземе частое осложнение – воспаление век, которое сопровождается краснотой и отечностью глаз в течение длительного времени и образованием трещин во внешних уголках глаз.
Памятка родителям, чьи дети страдают экземой
- Вашему малышу необходимо придерживаться гипоаллергенной диеты.
- Избегайте одевать ребёнка в одежду из синтетических и шерстяных тканей.
- Ежедневно используйте для ухода за кожей гипоаллергенную лечебную косметику: средства Липикар, Толеран лабаротории Ля-Рош-Позе, средства серии Атодерм фирмы Биодерма, линия А-дерма с молочком Реальба (лаборатория Дюкре), средства Урьяж на термальной воде.
- Подушки и одеяла должны быть из гипоаллергенных материалов.
- Для стирки белья используются только гипоаллергенные стиральные порошки.
- Не используйте косметические средства с отдушками и ароматизаторами.
- Не заводите домашних животных.
- После водных процедур обязательно наносите увлажняющие средства на кожу ребёнка.
- При обострении заболевания обязательно проконсультируйтесь с лечащим врачом.
Лечение хронической экземы у детей сопряжено с рядом трудностей, преодолеть которые возможно только при неуклонном выполнении всех предписаний доктора.
https://youtube.com/watch?v=Q52YRuliYPE
Уход за кожей при экземе и атопическом дерматите
Основа долгосрочного лечения всех форм экземы — поддержание кожного барьера с помощью смягчающих и увлажняющих средств для купания как в легких случаях, так и в тяжелых . Регулярное использование смягчающих средств может значительно уменьшить количество местного использования стероидов у более тяжелых пациентов. В идеале смягчающие средства следует наносить три-пять раз в день.
Как правильно принимать ванну при экземе:
ежедневно;
не используя мочалок и скрабов;
не принимать горячие ванны, так как горячая вода дополнительно иссушивает кожу;
добавлять в ванну водорастворимые масла. Можно выбрать готовые продукты для людей с сухой и атопичной кожей. В состав таких средств обязательно должны входить соевое, миндальное масла, жожоба и ростков пшеницы. Сульфатов в составе быть не должно;
после приема ванны обязательно наносить увлажняющее и восстанавливающее средство-эмолент
Это очень важно: если вы не увлажните кожу сразу после душа, влага испарится, а кожа станет еще суше.
Какие виды увлажняющих средств наиболее эффективны при экземе
Есть много обычных увлажняющих средств, которые не очень хорошо помогают контролировать экзему или могут даже сделать хуже
Важно понимать различия между тремя основными типами увлажняющих средств: мазями, кремами и лосьонами, чтобы правильно увлажнять кожу и держать симптомы под контролем
Увлажняющие средства классифицируются в зависимости от количества масла и воды, которые они содержат. Чем больше масла в увлажняющем креме, тем лучше он восстановит и увлажнит кожу при экземе. К таким средствам относятся эмоленты, это нечто среднее между мазью и кремом.
Все увлажняющие средства следует наносить на руки сразу после мытья и аккуратно промокать их насухо. Лучше держать увлажняющий крем рядом с раковиной и носить небольшой тюбик с собой в сумке, чтобы пользоваться им в любое время дня.
Мази — это первый выбор для лечения хронических и застойных явлений экземы для пациентов старше двух лет. В них самое высокое содержание масла, за ними следуют крема и лишь потом лосьоны. Вазелин и глицерин, содержащие масла, создадут защитную пленку на поверхности, но с ними не стоит перебарщивать, чтобы не было обратного парникового эффекта. Если после нанесения мази на коже ощущается дискомфорт, значит, это не ваше средство, лучше попробовать альтернативу — крем.
Кремы очень хорошо запечатывают влагу в коже. Поскольку в них меньше масла, они менее жирные. Обязательно внимательно читайте этикетки: кремы иногда содержат стабилизаторы или консерванты, которые могут раздражать кожу. Крем, необходимый для кожи при экземе и атопическом дерматите, обязательно должен включать в себя керамиды, церамиды, азулен, масло ростков пшеницы, гиалуроновую кислоту, 0,5% мочевины.
Лосьоны содержат меньше всего масел. Поскольку они в основном состоят из воды, то быстро испаряются и наносить их придется часто. Такие средства предпочтительнее использовать в жарком климате.
Выбор формы уходового средства во многом зависит от локализации экземы. При поражении лица, учитывая высокую чувствительность кожи этой области к стероидам, предпочтение отдается эмульсии крело и крему. В случае поражения волосистой части головы или других участков кожи с обильным волосяным покровом рекомендуется применять раствор, лосьон, крело, крем. Если экзема проявилась на туловище или конечностях, выбирайте крело, крем, липокрем, мазь в зависимости не только от характера течения дерматоза, но и от климатических условий.
Еще раз коротко об экземе
- Экзема появляется преимущественно в области лица и конечностей.
- Когда развивается экзема, способность кожи действовать как барьер уменьшается. Кожа легко теряет воду и становится сухой.
- Людей с экземой и атопическим дерматитом можно и нужно вакцинировать.
- Зуд — главный симптом всех типов экземы.
- Необходима комплексная терапия: уход + ежедневное нанесение увлажняющих средств + правильная гигиена.
- Использовать комбинацию топических препаратов на разных стадиях экзематозного процесса и только по назначению врача.
- Психотерапия — важный момент в лечении всех пациентов с атопическим дерматитом и экземой.
- Экзема не заразна.
Зуд — самый частый симптом при экземе
Зуд — одна из форм чувствительности кожи, близкая к прикосновению и боли. Но в отличие от последней, вызывающей реакцию отстранения или избегания, при зуде возникает рефлекс «обработки». Почесывание, трение, разминание, согревание, щипание зудящих участков приводят к моментальному, но быстро проходящему чувству комфорта и успокоению. Это обусловлено тем, что в процессе расчесывания в нервных окончаниях моделируются более сильные импульсы, которые подавляют проведение более слабых зудовых сигналов от пораженных участков.
Сильный зуд облегчается только путем тяжелых самоповреждений, когда желание почесаться замещается чувством боли. Если зуд мучает человека долго, то в коре головного мозга формируется очаг патологического возбуждения, и из защитной реакции зуд превращается в стандартный ответ кожи на внешние и внутренние раздражители.
При экземе зуд варьируется от легкого до тяжелого и в некоторых случаях может стать большой проблемой, затрагивающей всех членов семьи больного, так как он нарушает ежедневный образ жизни и сон .
10 советов для облегчения зуда
- Используйте очищающие средства для кожи без сульфатов (масла, «мыло без мыла»).
- При очень сильном зуде приложите на время холодный компресс.
- Гладьте зудящую кожу, а не царапайте.
- Носите мягкую, дышащую одежду без синтетических волокон и высокого содержания шерсти.
- Ежедневно увлажняйте кожу.
- Антигистаминные препараты не всегда останавливают зуд, но могут помочь людям с экземой заснуть.
- Надевайте на ночь тонкие хлопчатобумажные или вискозные перчатки, чтобы не расцарапать кожу во сне.
- Стригите ногти коротко, чтобы повреждать ими кожу как можно меньше.
- Ежедневно проветривайте комнату, где длительно находитесь, используйте очиститель и увлажнитель воздуха.
- Избегайте стрессовых ситуаций.
Герпетиформная экзема Капоши
Герпетиформная экзема Капоши встречается у детей на фоне распространённой герпесвирусной инфекции в условиях снижения иммунитета. Экзема у грудничков, обусловленная герпетической инфекцией, может появиться после полугода жизни.
Это связано с тем, что иммунитет против вируса герпеса, полученный от матери, к этому периоду жизни ребёнка ослабевает. Герпетиформная экзема у грудничка может появиться после контакта с больным человеком. Вирус герпеса способен размножаться в эпидермисе, что приводит к гибели поражённых клеток. Вирус способен долгое время жить в ганглиях крестцового и тройничного нерва, являясь причиной частых обострений болезни у детей.
Экзема у новорождённых часто бывает обусловлена герпетической инфекцией. Взрослые, имеющие герпетические высыпания в ротовой полости или на лице, могут заразить малыша.
После короткого инкубационного периода у ребёнка повышается температура тела до 39 °С, на теле и на лице возникают множественные высыпания в виде пузырьков с вдавлением в центре.
Пузырьки вскрываются с образованием мокнущей поверхности, в дальнейшем покрывающейся корками. Заболевание тяжело переносится маленькими детьми. Первичное инфицирование длится до 1,5 месяцев. Последующие рецидивы не сопровождаются высокой температурой и нарушениями общего состояния.
Как вылечить монетовидную экзему
Лечение монетовидной экземы имеет комплексный характер. Необходимо принять меры против основного заболевания, которое связано с очагом хронической инфекции, нормализовать работу пищеварительной, эндокринной и нервной систем. Антибиотики при монетовидной экземе помогают, но часто не приводят к ремиссии, которую и нужно достичь при таком заболевании.
К антибактериальным препаратам чаще прибегают, если присоединилась вторичная инфекция. В остальных случаях основу лечения составляют:
- седативные препараты, транквилизаторы, антидепрессанты, нейролептики, фиточаи – для снятия стресса;
- десенсибилизирующие препараты – для устранения аллергии;
- ферменты – для улучшения пищеварения.
Для наружного лечения экземы применяют гормональные мази, дающие быстрый результат. Но перед их назначением прибегают к негормональным средствам, к которым относятся мази и кремы на основе цинка. При зуде хорошие результаты показывают топические стероиды. Благоприятное влияние на кожу оказывают процедуры физиотерапии: ультрафонофорез, иглорефлексотерапия, УВЧ-терапия, озонотерапия, лечебные грязи, аппликации парафина.
Не менее важно соблюдать диету, исключающую потенциальные аллергены: цитрусовые, маринады и соленья, жареные и копченые блюда, красные фрукты, морепродукты, орехи, мед, шоколад. В основу рациона нужно включить крупы, зелень, овощи, молочнокислые напитки.
Стадии развития экземы у детей
- Эритематозная. На коже появляется покраснение, отечность, возникает зуд и вскоре — первые очаги воспаления (узелки).
- Папулезная. Узелковые образования на воспаленных участках уже не единичные, они увеличиваются в количестве и размерах. Возможно слияние нескольких пораженных зон.
- Везикулезная. Образования превращаются в пузырьки с серозной жидкостью. В этот период кожа малыша особенно подвержена травмированию.
- Мокнущая. Все виды заболевания, которые проходят через эту стадию, называют мокнущая экзема (также у детей бывает сухая экзема). Пузырьки лопаются, и жидкость вытекает на поверхность кожи, образуя корку.
- Крустозная. Лопнувшие пузырьки превращаются в язвочки и со временем подсыхают. На этой стадии наибольший риск инфицирования вторичными инфекциями.
- Сквамозная. Корочки начинают активно шелушиться и отходить. Дерма постепенно обновляется и полностью восстанавливается, принимая здоровый вид.
Формы болезни
В зависимости от особенностей течения экземы, выделяют три ее формы:
- Острая. Сопровождается интенсивным зудом и красноватыми высыпаниями. Образовавшиеся пузырьки быстро лопаются, затягиваются, после чего образуются корочки. Затем у маленьких пациентов наблюдается интенсивное шелушение пораженных мест и достаточно быстрое выздоровление.
- Подострая. Симптоматически проявляется почти также, как и при острой форме, но более мягко. Менее выражены зуд и жжение, сыпь имеет не красноватый, а синюшный оттенок. Возможны рецидивы.
- Хроническая. Течение болезни волнообразное, длительные периоды обострений сменяются ремиссиями. Чаще всего рецидивы случаются в межсезонье (весной и осенью). Симптоматика и степень тяжести зависят от разновидности экземы и индивидуальных особенностей организма ребенка.
Основные симптомы экземы у детей
Основные симптомы экземы у детей:
- покраснение и отечность кожных покровов;
- зуд и жжение, которое лишает полноценного сна;
- высыпания на теле в виде папул, пустул, пузырьков с четкими краями;
- образование мокнутия или чрезмерной сухости, трещин на коже;
- образование корочек и шелушения на пораженных участках;
- слабость и апатия;
- раздражительность, плохой аппетит;
- психологический и физический дискомфорт;
- увеличение лимфоузлов и высокая температура (при осложнениях).
- Экзема Капоши. Данное осложнение возникает вследствие повторного инфицирования пораженных участков вирусом герпеса 8 типа. Болезнь протекает крайне тяжело у маленьких детей, поскольку многочисленные кожные высыпания превращаются в эрозии и очень болезненны. При экземе Капоши у ребенка диагностируется увеличение лимфатических узлов и повышение температуры тела. Состояние может привести к летальному исходу.
- Остиофолликулит. Это гнойно-воспалительное поражение кожных покровов, которое возникает вследствие воспаления верхней части волосяного фолликула или сальной железы. Осложнение является чаще всего результатом присоединения вторичной стафилококковой инфекции при микробной экземе. Именно стафилококк запускает патологический процесс, в результате чего на теле ребенка возникают единичные или множественные пустулы с гноем. Без должного лечения воспалительный процесс проникает вглубь фолликула и после выздоровления на коже остаются маленькие рубцы.
- Эритродермия. Один из вариантов ухудшения состояния, если пытаться лечить болезнь самостоятельно, а не обращаться за медицинской помощью. Эритродермия — это тотальное воспаление практически всего кожного покрова, а также волосистой части головы и ногтей. У детей дерма становится покрасневшей и отечной, появляются папулы и пустулы с последующим эрозированием, образованием корок и обильным шелушением. В области естественных складок и изгибов тела появляются трещины, часто присоединяется вторичная инфекция. Состояние оценивается как очень тяжелое и требует комплексного стационарного лечения.
- Абсцесс. Это гнойно-некротическое воспаление волосяного фолликула и прилегающих к нему тканей. Может поражать глубокие слои дермы, в особенности в области затылка, лба, бедер. Гнойники могут достигать больших размеров, а после вскрытия и заживления оставлять на теле рубцы. Состояние значительно усложняет течение экземы, усиливая проявление неприятной симптоматики.
Как ставится диагноз «атопический дерматит»
Для постановки такого диагноза у пациента должно быть не меньше трех пунктов из основных критериев заболевания:
- зуд;
- дерматит, поражающий у младенцев разгибательные поверхности (плечи, предплечья, голени и бедра), у детей еще и лицо, а у подростков и взрослых — только лицо;
- отягощенный семейный анамнез по любым аллергическим проявлениям.
Дополнительные критерии:
- ксероз — сухость кожи;
- ихтиоз обыкновенный;
- ладонная гиперлинейность — усиление кожного рисунка;
- фолликулярный кератоз — гусиная кожа на плечах, щеках и ягодицах;
- повышенный уровень сывороточного IgE;
- ранний возраст начала заболевания;
- хейлит — воспалительное заболевание губ;
- рецидивирующий конъюнктивит;
- глубокая складка на нижнем веке (инфраорбитальная складка Денни-Моргана).
Почему возникает монетовидная экзема
Врачи пока не могут однозначно назвать причину монетовидной экземы. Точно известно только то, что заболевание всегда имеет инфекционную составляющую. В то же время такая экзема считается полиэтиологичной, т. е. ее могут вызывать множество разных причин. Но вне зависимости от этого в развитии дерматита главную роль всегда играет инфекция, которая угнетает иммунную систему.
По мнению современных дерматологов монетовидную экзему вызывает нарушение иммунитета: клеточного (его обеспечивают лейкоциты) и гуморального («защитниками» выступают антитела – специальные белки, вырабатываемые клетками). Это связано с тем, что в организме есть очаг хронической инфекции (отита, тонзиллита, ринита), к которому происходит избыточная сенсибилизация – повышенная чувствительность к влиянию раздражителей, вызывающая аллергию.
Риск столкнуться с монетовидной экземой повышается:
- при сбоях в работе нервной системы;
- изменениях гормонального фона;
- чрезмерном потоотделении;
- сахарном диабете;
- частых стрессовых ситуациях;
- нарушениях метаболизма;
- неправильном питании;
- хронических заболевания ЛОР-органов;
- инфекциях ротовой полости.
В список факторов можно добавить лекарственные препараты, которые на фоне наследственной предрасположенности к дерматитам снижают иммунитет и могут вызвать монетовидную экзему. Не меньшее значение в развитии заболевания имеет наследственность. Если один из родителей имеет такой диагноз, то вероятность его появления у ребенка составляет 40%, если оба – то 60%.
Экзема: симптомы и виды
Основной признак заболевания – это покраснение кожи, которое также сопровождается:
- кожными высыпаниями (сыпью) в виде “пузыриков”, которые достаточно быстро вскрываются, создавая “мокрый” эффект, за что заболевание получило название “мокнущая экзема”;
- зудом и шелушением покрасневших мест заражения (зуд может иметь разную степень интенсивности);
- появлением трещин на местах поражения;
- косметическими дефектами;
- утолщением кожного покрова на месте образования покраснений;
- повышением температуры тела в периоды обострений экземы.
Иногда симптомы экземы схожи с признаками других видов заболеваний (аллергия, грибок, псориаз, чесотка и пр.). Это говорит о том, что заниматься самолечением в данном случае нельзя, потому что, от чего лечить и как, может определить и назначить только врач. В противном случае вы только нанесете своему здоровью вред.
Если экзема кожи протекает в легкой форме, то есть с небольшим количеством высыпаний и несильным зудом, то его можно спутать с аллергией, то есть упустить возможность быстро вылечить заболевание и снизить риски неприятных последствий и осложнений.
Виды экземы и их особенности
Классификация экземы базируется в основном на причинах заражения, а вот признаки и схема развития болезни практически одинаковы.
- Истинная (идиопатическая) экзема: может длиться в течение нескольких лет с разной интенсивностью проявлений основных признаков; чаще всего локализуется на лице и тыльной части рук, а без лечения переходит на другие участки тела.
- Микробная экзема: возникает в результате заражения бактериями, чаще всего на ногах, иногда на лице или на местах ран, ожогов или язв на теле; нередко появляется на месте хронических поражений под влиянием каких-либо инфекций.
- Микотическая экзема: поражает кожу в результате заражения грибковой инфекцией, вследствие чего появляется характерное аллергическое воспаление, возникает на конечностях и теле, реже на лице.
- Себорейная экзема: возникает у больных с диагнозом себорея; характерные места локализации – это места на теле, где много сальных желез, например, на лице (веки, брови, носогубные складки), а также на волосистой части головы, на груди и в области межлопаточного треугольника.
- Варикозная экзема: чаще “располагается” на голенях несимметрично и имеет синий или лиловый цвет, вызывается трофическими нарушениями.
- Сикозиформная экзема: ее вызывает бактерия стафилококк. Самые распространенные очаги возникновения – это места на лице с волосяными фолликулами, такие как борода и верхняя губа.
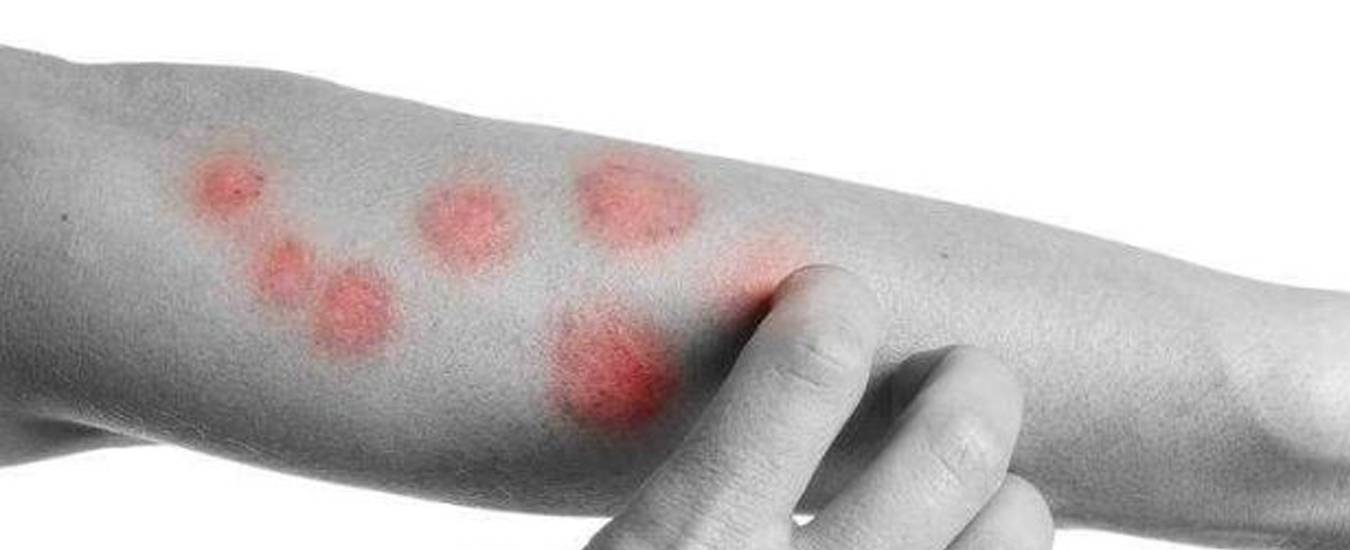
- Монетовидная экзема: имеет сине-розовый цвет, проявляется в виде папул и везикул; высыпания располагаются по кругу, диаметр которого варьируется от 1,5 см до 3 см.
- Дисгидротическая экзема: локализуется на ладонях, стопах, пальцах рук и ног; проявляется пузырчатыми высыпаниями с отеками и узелками.
- Мозолевидная экзема: основные места локализации – это ладони и подошвы стоп с утолщением верхнего слоя кожи на местах поражений и появлением пузырьков, которые потом начинают напоминать мозоли (по своим признакам эта форма экземы схожа с дисгидротической).
В особо тяжелых случаях к экземе “присоединяется” бактериальная инфекция, которая вызывает гнойные воспаления и более сильное распространение заболевания.
Выделяют еще и профессиональную экзему, которая появляется на тыльной части рук и открытых участках тела в условиях труда, “способствующих” развитию инфекции. Также у экземы есть две формы острая и хроническая, отличающиеся степенью и интенсивностью симптоматики. Лечить ту или иную форму необходимо разными путями с применением разных подходов.
Детская экзема возникает довольно часто. Нередко появление экземы у детей связывают с дисбактериозом, реакцией на те или иные продукты питания и с различными отклонениями в работе желудочно-кишечного тракта. Опасность детской экземы заключается в том, что она в наибольшей степени провоцирует развитие осложнений и неприятных последствий.