Диагностика Инвагинации кишечника:
При подозрении на инвагинацию кишечника у детей срочно проводят диагностику для скорейшего назначения лечения. Консервативное лечение будет менее эффективным, если медлить с диагностикой и началом терапии.
Проводят рентгеноконтрастное обследование с барием. Вещество вводится через прямую кишку. Этот метод считается не только диагностическим, то и лечебным. В предыдущие годы давление бария часто расправляло инвагинат. Но барий через перфорацию в некоторых случаях попадает в брюшную полость (о перфорации было неизвестно врачам, поскольку симптомы не проявлялись), что вызывало тяжелый перитонит.
Потому при возможности сегодня отдают предпочтение такому диагностическому методу как УЗИ. Чтобы провести дезинвагинацию (если диагноз подтвердился), в прямую кишку нагнетают воздух, это снижает вероятность и последствия перфорации. За ребенком медики наблюдают 12-24 ч после проведения процедуры.
КЛАССИФИКАЦИЯ
В зависимости от локализации различают:
- илеоцекальную,
- тонкокишечную,
- толстокишечную инвагинации.
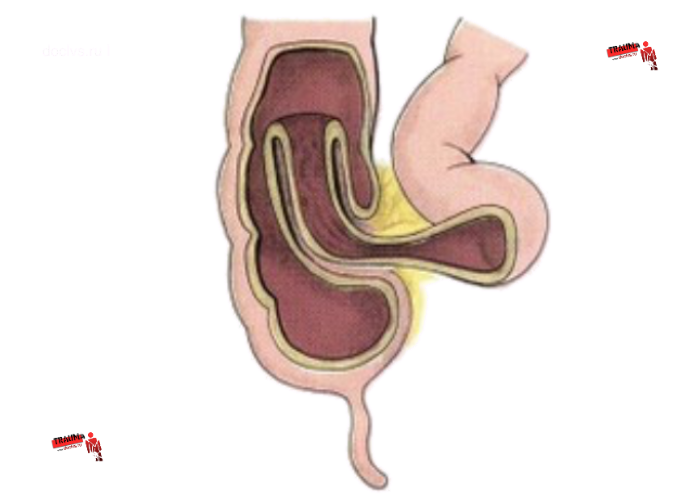
Наиболее часто (95%) у детей развивается илеоцекальная инвагинация, которая может быть подвздошно-ободочной (тонкая кишка через баугиниеву заслонку внедряется в восходящую) и слепоободочной (купол слепой кишки внедряется в слепую и восходящую, иногда тянет за собой подвздошную без внедрения через баугиниеву заслонку). Изолированное внедрение тонкой кишки в тонкую и толстой в толстую возникает у детей сравнительно редко (менее 5%).
К редким формам кишечного внедрения относят изолированную инвагинацию червеобразного отростка, дивертикула Меккеля, многоцилиндровую инвагинацию, а также ретроградную и множественные инвагинации.
Симптомы Инвагинации кишечника:
Среди первых симптомов кишечной инвагинации называют боли в животе, которые наступают как бы схватками. Их повторение совершается каждые 15-20 минут. Часто при болях возникает и рвота у грудничка. Между приступами ребенок выглядит нормально. При развитии ишемии кишечника, которое происходит позже, живот болит постоянно. Ребенок становится вялым, поскольку болезнь изматывает его.
В слизистую происходят кровоизлияния, потому при исследовании в кале обнаруживают кровь (ректальное исследование). Иногда у ребенка случается стул в виде «малинового» желе. Пальпационные методы выявляют такое проявление заболевания как сосискообразный тяж в брюшной полости. Перфорация обнаруживает проявление перитонита. Фиксируют выраженную болезненность и напряжение мышц передней брюшной стенки. Малыш щадит пораженную область. На развитие шока указывают такие проявления как тахикардия и одышка.
Классификация и типы
I степень — прямая кишка выпадает только при дефекации.
II степень — выпадение прямой кишки происходит не только при дефекации, но и при физической нагрузке.
III степень — прямая кишка выпадает уже при ходьбе и даже при принятии вертикального положения.
Кроме того, важным клиническим критерием является возможность самостоятельного вправления выпавшей части кишки, что косвенно свидетельствует о степени компенсации мышц тазового дна. Если мышцы способны не только сокращаться, но и поддерживать тонус, то такое состояние характеризуется как компенсированное и наоборот. Таким образом, если кишка самостоятельно вправляется, то мышцы тазового дна, прежде всего леваторы, находятся в стадии компенсации. Необходимость ручного пособия для вправления прямой кишки свидетельствует о декомпенсации мышц тазового дна, что следует обязательно учитывать при выборе способа лечения. Следует также определять степень недостаточности анального жома, характерную для большинства больных с выпадением прямой кишки.
ЭТИОПАТОГЕНЕЗ
Непосредственной причиной кишечного внедрения у детей грудного возраста считают нарушение перистальтики кишечника с дискоординацией продольной и круговой мускулатуры. Основной провоцирующий фактор — изменение питания (нарушение режима кормлений, введение прикорма, несоблюдение принципа постепенного введения новых продуктов). Кишечные (вирусные и бактериальные) инфекции также могут приводить к развитию инвагинации. Немаловажную роль играет незрелость регуляторных и ферментативных систем ЖКТ. Предрасполагающими условиями для возникновения кишечного внедрения у детей грудного возраста являются анатомические особенности илеоцекального отдела кишечника: подвижная слепая и подвздошная кишка, наличие общей брыжейки, недоразвитие клапанного аппарата баугиниевой заслонки, несоответствие между диаметром подвздошной кишки и ее «ампулой». У детей старше года основная причина ИК — гиперплазия лимфоидной ткани.
Неспецифический мезентериальный лимфаденит вызывает функциональные нарушения ЖКТ, выражающиеся в нарушении координации перистальтики кишечника, что, в свою очередь, приводит к кишечному внедрению. Однако в ряде наших наблюдений увеличенный отечный лимфатический узел в илеоцекальном углу играл роль leader point и являлся причиной рецидива илеоцекальной инвагинации после консервативной дезинвагинации. Накопленный в последние годы в детской хирургии опыт по лечению острой инвагинации кишок у детей старше года показал, что частота истинных анатомических причин (дивертикул Меккеля, опухоли, полипы) в этой возрастной группе не превышает 5%, что сопоставимо с детьми до года. Показатели смертности при ИК в экономически развитых регионах традиционно низкие. Однако летальность напрямую зависит от сроков поступления ребенка в стационар. При поступлении в хирургическое отделение ребенка со сроком заболевания до 24 часов летальность в настоящее время практически сведена к нулю.
Online-консультации врачей
| Консультация дерматолога |
| Консультация онколога |
| Консультация проктолога |
| Консультация эндоскописта |
| Консультация специалиста банка пуповинной крови |
| Консультация неонатолога |
| Консультация инфекциониста |
| Консультация детского невролога |
| Консультация онколога-маммолога |
| Консультация анестезиолога |
| Консультация генетика |
| Консультация нарколога |
| Консультация оториноларинголога |
| Консультация вертебролога |
| Консультация детского психолога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Что провоцирует / Причины Инвагинации кишечника:
Точные причины инвагинации у малышей до 12 месяцев не выяснены. Инвагинация появляется часто после воспаления слизистой желудка и кишечника, а также после простуды у ребенка. Расстройство кишечника может возникнуть после введения прикорма с содержанием фруктовых и/или овощных элементов в составе. Это объясняется тем, что клетчатка усиливает моторику кишечника, что может привести к инвагинации.
У детей более старшего возраста провоцировать болезнь могут некоторые факторы, к примеру, аномалии кишечника, в том числе объемное образование:
- лимфома
- полипы
- болезнь Шенлейн-Геноха
- меккелев дивертикул
Среди факторов риска выделяют такое заболевание как муковисцидоз у детей. У грудничков существуют особенности строения илеоцекального отдела кишечника, что называют предрасполагающими факторами для развития инвагинации кишечника. У них есть общая брыжейка, слепая и подвздошная кишка подвижны, есть несоответствие между диаметром подвздошной кишки и ее «ампулой», недоразвит клапанный аппарат баугиниевой заслонки. Эти данные были описаны Терйовским в 1955 году, Дякиным в 1972 году и Фельдманом в 1977 году.
В. М. Дякин в своих работах, которые базируются на 198 исследованиях, отмечает, что на момент рождения формирование илеоцекального отдела кишечника не завершено, он развивается по мере взросления малыша.
Среди факторов риск называют также алиментарные:
- густая или грубая пища
- введение прикорма
- большое количество пищи, которая даетс ягрудничку
Диагностика
Во время осмотра выпадающей части прямой кишки оцениваются ее форма и размер, состояние слизистой оболочки, наличие зубчатой (аноректальной) линии.
При выпадении только прямой кишки обнаруживается циркулярное пространство между стенкой прямой кишки и анальным каналом, это пространство исчезает, если имеется выпадение не только прямой кишки, но и анального канала. Большая длина выпавшей кишки (более 12—15 см) свидетельствует о вовлечении в патологический процесс сигмовидной кишки.
Шаровидная или яйцевидная форма выпадающей части отмечается при выраженной потере тонуса кишечной стенки, а также при наличии петель тонкой кишки между ее стенками.
Наличие петель тонкой кишки можно определить с помощью пальпации выпавшей части прямой кишки. При ее сжатии петли тонкой кишки с характерным урчанием выталкиваются в брюшную полость, а сама выпавшая часть значительно уменьшается в размере, появляется хорошая складчатость слизистой оболочки.
В случае внутреннего выпадения прямой кишки (инвагинации) большая роль в диагностике принадлежит пальцевому исследованию и ректороманоскопии. При пальцевом исследовании определяется патологическое образование гладкое, эластической консистенции, легко смещаемое по отношению к стенкам прямой кишки, которое может исчезать в коленно-локтевом положении, и наоборот, увеличиваться при натуживании и кашле. Ректороманоскопия в подобных случаях помогает определить характер обнаруженного образования и подтвердить наличие инвагината.
Кроме того, при этих методах определяется наличие так называемой солитарной язвы, располагающейся, как правило, на передней стенке нижнеампулярного отдела прямой кишки.
Дальнейшее обследование больных должно быть направлено на выявление причин и патогенеза выпадения прямой кишки.
Эндоскопическое обследование толстой кишки необходимо для выявления опухолей, дивертикулеза и других патологических образований толстой кишки.
Важным элементом диагностики является рентгенологическое обследование (включая дефекографию), с помощью которого определяются не только анатомические {наличие инвагината, петель тонкой кишки в выпавшем брюшинном кармане), но и функциональные (выраженность и протяженность колостаза, состояние компенсации мышц тазового дна) изменения.
Необходимо также выполнение физиологических исследований, направленных на оценку функционального состояния замыкательного аппарата прямой кишки, моторно-эвакуаторной способности толстой кишки и активности мышц тазового дна.
Дифференциальная диагностика. Выпадение прямой кишки прежде всего следует дифференцировать от выпадения геморроидальных узлов. Отличие состоит в дольчатости строения геморроидальных узлов, при этом складки слизистой оболочки располагаются вдоль, а не в поперечном направлении, как на слизистой оболочке прямой кишки.
За выпадение прямой кишки иногда принимается выпадение крупных полипов или ворсинчатых опухолей. Пальцевое исследование способно быстро опровергнуть ошибочный диагноз.
Большие сложности возникают при наличии внутреннего выпадения и солитарной язвы. В последнем случае необходимо дифференцировать от эндофитных опухолей с помощью морфологических методов (цитология, биопсия).
Иногда возникает необходимость дифференцировать внутреннюю инвагинацию от ректоцеле. Характерным дифференциальным признаком является способ ручного пособия, к которому вынуждены прибегать пациентки. При ректоцеле при ручном пособии они фиксируют промежность спереди или сбоку от заднего прохода и вводят палец во влагалище для фиксации передней стенки прямой кишки. Больные с внутренним выпадением вводят палец в прямую кишку, стараясь сместить инвагинат и освободить выход из прямой кишки.
Все же дифференциальная диагностика в подобных случаях должна основываться на данных рентгенологического обследования. Особенно ценным в таких ситуациях является видеодефекография.
Определение болезни. Причины заболевания
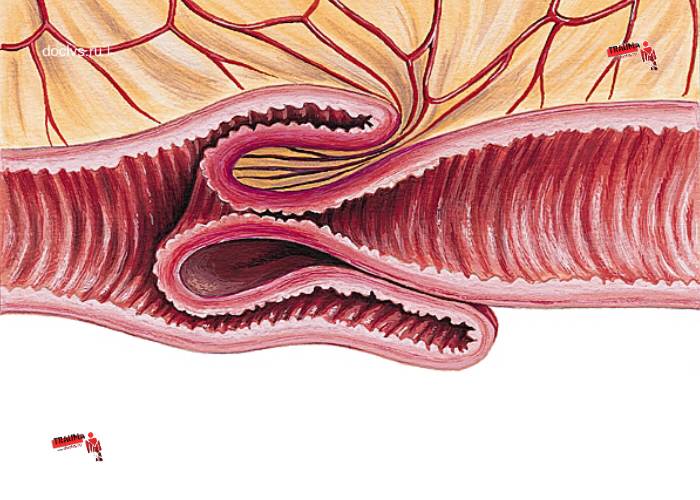
Данное заболевание является комбинированным видом механической непроходимости,так как оно сочетает в себе элементы обтурации (закрытия просвета кишки инвагинатом) и странгуляции (сдавления сосудов, питающих кишку).
- возрастные особенности соединительной ткани у младенцев (крайне подвижный купол слепой кишки и недостаточность илеоцекального клапана, отделяющего тонкую кишку от толстой);
- незрелость нервной системы, которая просто даёт сбой — нарушается баланс между сокращениями продольных и круговых мышц кишки, а также возникает спазм вышележащего и парез (полное расслабление) нижележащего отдела кишки.
Дополнительными факторами риска могут стать:
- вирусные и кишечные инфекции;
- усиленная моторика (например, в ответ на приём слабительных);
- кишечная форма аллергии;
- муковисцидоз;
- туберкулёз брюшины и кишечника.
Также есть предположение, что инвагинацию кишечника может провоцировать именно аденовирусная или ротавирусная инфекция. Они поражают сначала Пейеровы бляшки кишечника, а затем мезентериальные лимфоузлы (лимфоузлы брыжейки тонкой кишки), где происходит размножение вируса. Этот тезис правильнее соотнести с большинством вирусных инфекций, например, с семейством пикорновирусов (вирус Коксаки, энтеровирусы).
У детей старшего возраста эта патология проявляется реже и часто имеет органическое происхождение:
- эмбриональные спайки Лейна (мембрана Джексона);
- энтероптоз — расположение петлей кишечника ниже нормы;
- дивертикул Меккеля — врождённая аномалия подвздошной кишки;
- полипы толстой кишки;
- кишечные удвоения;
- болезнь Геноха (геморрагический васкулит);
- гиперплазия (увеличение) лимфоидной ткани;
- новообразования, в том числе злокачественные.
Мальчики страдают данной патологией чаще девочек почти в два раза.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Как диагностируется инвагинация, что делает врач?
При любых тревожных симптомах нужен вызов скорой помощи и госпитализация ребенка в стационар. Врач будет диагностировать состояние, используя следующие диагностические инструменты и методы:
- Внешний осмотр. Инвагинация образует характерное колбасообразное уплотнение внутри живота, которое врач может прощупать при осмотре живота.
- Рентген брюшной полости. На снимках определяются типичные симптомы непроходимости кишечника.
- УЗИ брюшной полости дает лучшую визуализацию, чем рентген, и позволяет врачу изучить тяжесть кишечного поражения.
В сложных случаях врач дает ребенку взвесь бария для выполнения рентгеновских снимков с контрастом. Попав внутрь желудочно-кишечного тракта, барий создает детальное изображение кишечника на рентгенограмме. Это помогает в точной диагностике проблемы степени ее тяжести.
Тяжелые случаи инвагинации с развитием инфекции и те, которые не реагируют на консервативное лечение, потребуют хирургического вмешательства. Хирурги вручную раскроют перекрывающуюся часть кишечника. Любая отмирающая часть складки удаляется, а остальная часть кишки сшивается назад. Цель состоит в том, чтобы сохранить как можно больше кишечника и лечить воспаленный кишечник пероральными препаратами.
Консервативное лечение в 10% случаев приводит к рецидивам инвагинации. Хирургическое лечение лишено этих недостатков, но включает в себя более высокий риск осложнений после операции и оказывает длительное влияние на функционирование желудочно-кишечного тракта ребенка. Послеоперационный уход зависит от возраста ребенка, но в основном включает в себя внутривенное введение жидкости и соблюдение диеты. Время восстановления зависит от степени тяжести инвагинации и метода лечения.
Что такое инвагинация?
Факты об инвагинации:
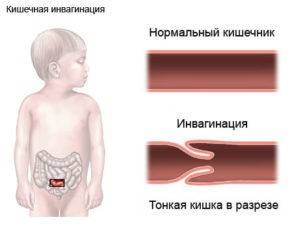
- Инвагинация кишечника — это внедрение (телескопирование) одного сегмента органа в другой.
- Инвагинация обычно приводит к блокировке кишечника.
- Инвагинация происходит главным образом у младенцев, но также может возникать у взрослых и детей старшего возраста.
- Основные симптомы инвагинации — боли в животе и рвота.
- Ранняя диагностика и лечение инвагинации важны для спасения кишечника и пациента.
Инвагинация является наиболее распространённой причиной непроходимости кишечника у детей от полугода до трёх лет. Инвагинация кишечника у детей встречается редко в возрасте до 3 месяцев и после 6 лет.
Врач-педиатр рассказывает подробно о причинах и симптомах такой сложной патологии, как кишечная непроходимость у детей.
Исследования показали, что среднегодовая частота инвагинации кишечника составляет 38, 31 и 26 случаев на 100 000 детей в первый, второй и третий год жизни. Затем она снижается до половины этого показателя у более старших детей. Большинство эпизодов случаются у здоровых и хорошо питающихся детей.
Согласно исследованиям, инвагинация преобладает у мальчиков, при этом соотношение заболевших мальчиков и девочек составляет примерно 3:2.
Инвагинация кишечника (в народе «заворот кишок») является наиболее распространённой из самых опасных болезней живота у детей раннего возраста. Это приводит к сдавливанию вен, которое провоцирует отёк и становится причиной непроходимости. За этим следует уменьшение кровотока к поражённой области кишечника. Большинство случаев затрагивают область кишечника, где тонкая кишка переходит в толстую.
Если инвагинацию не исправлять, состояние может ухудшиться, стать угрозой для жизни. Но если заболевание обнаружить рано, это почти всегда можно исправить.
Симптомы Инвагинации кишечника:
Среди первых симптомов кишечной инвагинации называют боли в животе, которые наступают как бы схватками. Их повторение совершается каждые 15-20 минут. Часто при болях возникает и рвота у грудничка. Между приступами ребенок выглядит нормально. При развитии ишемии кишечника, которое происходит позже, живот болит постоянно. Ребенок становится вялым, поскольку болезнь изматывает его.
В слизистую происходят кровоизлияния, потому при исследовании в кале обнаруживают кровь (ректальное исследование). Иногда у ребенка случается стул в виде «малинового» желе. Пальпационные методы выявляют такое проявление заболевания как сосискообразный тяж в брюшной полости. Перфорация обнаруживает проявление перитонита. Фиксируют выраженную болезненность и напряжение мышц передней брюшной стенки. Малыш щадит пораженную область. На развитие шока указывают такие проявления как тахикардия и одышка.
Инвагинация кишечника у ребенка: симптомы и лечение — Удал да мал
Что такое инвагинация?
Факты об инвагинации:
- Инвагинация кишечника — это внедрение (телескопирование) одного сегмента органа в другой.
- Инвагинация обычно приводит к блокировке кишечника.
- Инвагинация происходит главным образом у младенцев, но также может возникать у взрослых и детей старшего возраста.
- Основные симптомы инвагинации — боли в животе и рвота.
- Ранняя диагностика и лечение инвагинации важны для спасения кишечника и пациента.
с признаками инвагинации желудка:
- у детей инвагинация кишечника, как правило, начинается с внезапных прерывистых сильных спазмов. Прогрессирующая боль в животе сопровождается безутешным криком малыша и подтягиванием ног к животику. Эпизоды обычно происходят с интервалом в 15 — 20 минут. С течением времени они становятся более частыми и серьёзными;
- боль в животе может сопровождаться рвотой. Первоначально рвота не жёлчного характера, то есть не имеет жёлтый или зелёный цвет. Но со временем, если обструкция (непроходимость) прогрессирует, появляются примеси жёлчи;
- между болезненными эпизодами ребёнок может вести себя относительно нормально и не чувствовать боли. В результате первоначальные симптомы могут быть перепутаны с гастроэнтеритом.
включают:
- стул с кровью и слизью. Кал напоминает смородиновое желе из-за своего внешнего вида;
- комок в животе, выявляемый при ощупывании (пальпации);
- вялость;
- диарея;
- лихорадка.
важные причины инвагинации у младенцев следующие:
- наличие гастроэнтерита или желудочного гриппа. Трудно понять, как попадают вирусы. Возможно, это связано с кормлением из бутылочки и неочищенной водой;
- вирусы, которые передаются через верхние дыхательные пути;
- бактериальные желудочно-кишечные инфекции, поражающие лимфатическую ткань.Бактериальные или вирусные желудочно-кишечные инфекции часто вызывают набухание лимфатической ткани, которая выстилает кишечник. Это может привести к тому, что одна часть кишки будет втянута в другую;
- у детей младше 3 месяцев и старше 5 лет инвагинация чаще возникает из-за таких состояний, как увеличение лимфатических узлов, опухоли или нарушение в строении или функции кровеносных сосудов кишечника.
Осложнения, связанные с инвагинацией кишечника:
- перфорация (потеря целостности) кишки при неоперативном лечении;
- внутренние грыжи и спайки, вызывающие непроходимость кишечника;
- сепсис от недиагностированного перитонита;
- кишечное кровотечение;
- некроз кишечника.
Памятка родителям:
- Всегда рекомендуется обращаться за помощью специалистов в кратчайшие сроки после выявления симптомов. Чем скорее, тем лучше.
- При отсутствии лечения инвагинация может привести к серьёзному повреждению тканей, перфорации кишечника, инфекции брюшной полости и даже смерти.
- Не давайте ребёнку никаких лекарств, отпускаемых без рецепта, для лечения симптомов до осмотра доктором и назначения лечения. Не давайте малышу ничего есть, если вы видите какие-либо признаки или симптомы инвагинации. Немедленно обратитесь к врачу.
Памятка родителям:
- Всегда рекомендуется обращаться за помощью специалистов в кратчайшие сроки после выявления симптомов. Чем скорее, тем лучше.
- При отсутствии лечения инвагинация может привести к серьёзному повреждению тканей, перфорации кишечника, инфекции брюшной полости и даже смерти.
- Не давайте ребёнку никаких лекарств, отпускаемых без рецепта, для лечения симптомов до осмотра доктором и назначения лечения. Не давайте малышу ничего есть, если вы видите какие-либо признаки или симптомы инвагинации. Немедленно обратитесь к врачу.
При ранней диагностике, адекватной реанимации и терапии коэффициент смертности от инвагинации у детей составляет менее 1 %. Если не лечить это состояние своевременно, смерть наступает через 2 — 5 дней.
Долгосрочный прогноз зависит от степени повреждения кишечника (если оно имеется). Дети, у которых была удалена повреждённая часть, могут иметь отсроченные последствия. Когда удаляется большая часть кишечника, это может влиять на процесс пищеварения.
ДИАГНОСТИКА
Проблема диагностики ИК сохраняет свою актуальность со времен первого описания недуга. В настоящее время процент диагностических ошибок весьма высок и не имеет тенденции к снижению. Данные литературы показывают, что поздняя обращаемость родителей к врачу составляет только 10–15%, a процент ошибочных диагнозов достигает 88%. Ошибки в диагностике кишечного внедрения часто встречаются у врачей первичного звена, составляя от 34 до 88,8%, что определяет позднее поступление больных в хирургические стационары и, безусловно, ухудшает результаты лечения. Одна из главных причин диагностических трудностей при
ИК — нечеткость и непостоянство ее клинических симптомов в разные периоды заболевания, особенно у детей старше года. Для своевременной постановки диагноза огромное значение имеет правильная оценка анамнестических данных. Г. Мондор (1937) писал, что у ребенка с инвагинацией кишок «диагноз можно поставить по телефону».
Но это относится только к случаям заболевания с типичной клинической картиной. При физикальном обследовании можно выявить патогномоничные симптомы ИК, при пальпации живота — патологическое образование (инвагинат) в правом мезогастрии. Однако нередко беспокойство ребенка, или мышечный дефанс, не позволяет четко пропальпировать инвагинат.
При исследовании через прямую кишку характерно отсутствие каловых масс в ампуле, можно также выявить головку инвагината при низком его расположении либо при бимануальной пальпации определить опухолевидное образование. Наличие на перчатке после ректального исследования «малинового желе» также свидетельствует в пользу ИК. В подавляющем большинстве случаев для уточнения диагноза ИК необходимы дополнительные методы исследования.
Диагностическая ценность обзорной рентгенографии брюшной полости невелика. Выявляемая на рентгенограммах гомогенная тень, обусловленная инвагинатом, непостоянна. Признаки непроходимости кишечника (отсутствие газа в толстой кишке, горизонтальные уровни жидкости в тонкой кишке) зависят от стадии клинических проявлений и не являются специфичными для ИК. Большинство клиник в настоящее время отказались от обзорной рентгенографии брюшной полости как от обязательного метода диагностики при подозрении на ИК, заменив ее УЗИ.
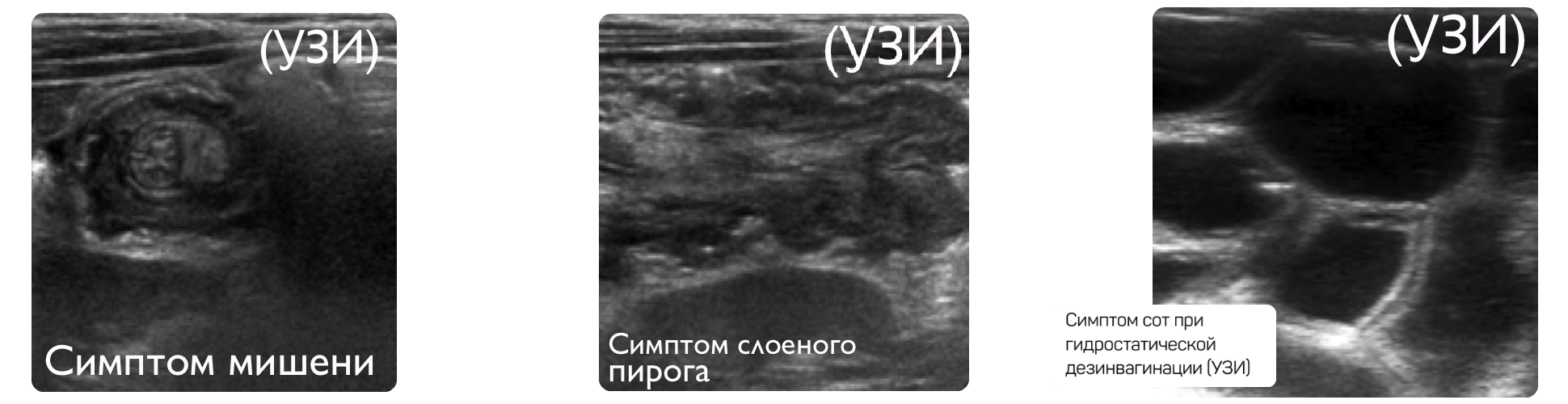
Эхографическая картина кишечной инвагинации была впервые описана D. L. Wcissbcrg в 1977 году. С тех пор появилось множество работ, описывающих такие признаки инвагинации, как «симптом мишени», «симптом псевдопочки», «симптом слоеного пирога» и др. Современные УЗ-аппараты позволяют определять состояние кровотока в инвагинате, то есть жизнеспособность тканей, составляющих инвагинат, неинвазивно. Преимущества данного метода заключаются в возможности оценки любого отдела кишечника, возможности определения жизнеспособности кишечной стенки, а также определения структур стенки кишки и дополнительных включений, которые могут быть непосредственной причиной инвагинации. Кроме того, данный метод безопасен и не несет лучевую нагрузку на организм ребенка, что дает возможность неограниченного использования его в динамике.
Объективным методом диагностики ИК у детей, наиболее часто применяемым в возрасте старше 1 года, с 70–80-х годов прошлого столетия стала лапароскопия. Она позволяет не только диагностировать сам инвагинат, визуально оценить его жизнеспособность, но и под непосредственным визуальным контролем расправить инвагинат и диагностировать патологические изменения в брюшной полости, способствующие его возникновению.
Прогноз
Прогноз для детей с инвагинацией обнадеживающий, если состояние диагностировано и лечится на ранней стадии. В противном случае возможны серьёзные осложнения и даже смерть.
При лечении большинство младенцев полностью восстанавливается в течение суток. Частота рецидивов инвагинации после нехирургического исправления обычно составляет менее 10 %, но может достигать 15 %.
Большинство рецидивов проявляется в течение 72 часов после коррекции. Однако были зарегистрированы случаи повторения через 36 месяцев. Возникновение рецидива обычно сопровождается появлением тех же признаков, что и при первоначальном событии.
Частота рецидивов после клизмы воздухом или барием составляет 4 % и 10 % соответственно. Как правило, 95 % повторных случаев регистрируют после неоперативного исправления.
Диагностика инвагинации кишечника
Золотым стандартом считается проведение ультразвукового исследования (сонографии) органов брюшной полости, так как оно является неинвазивным, быстрым, безопасным, безболезненным и высоко информативным методом. При помощи сонографии можно диагностировать инвагинат не только на типичных, но и на атипичных участках кишечника, что повышает точность установления и верификации диагноза.
В момент УЗ-исследования врач может определить один из симптомов:
- симптом мишени (за счёт внедрения одной кишки в другую инвагинат на срезе выглядит как мишень);
- симптом «почки с завоздушенным центром».
При осмотре хирург прощупывает живот пациента. Таким образом он может обнаружить характерный симптом слепо-ободочной инвагинации (симптом Данса) — «исчезновение» купола слепой кишки и выявление как бы пустой области правой подвздошной ямки. Дополнительным признаком может быть пальпаторное определение инвагината в брюшной полости в качестве дополнительного образования.
Очень важно произвести ректальное пальцевое исследование. Оно может быть очень информативным, так как с его помощью выявляются такие признаки инвагинации, как:
- расслабленные сфинктеры ануса — симптом Гиршпрунга;
- пальпируемая головка инвагината (при его расположении в сигмовидной кишке);
- эвагинация — выпадение головки инварианта через атоничные сфинкстеры ануса (возникает в тяжёлых случаях при толстокишечной инвагинации).
Дополнительными методами могут служить рентгенография органов брюшной полости, компьютерная томография и ирригография.
Диагностика инвагинации
Необходима консультация детского хирурга. При нечеткой клинической картине заболевания и недостаточно убедительных данных, полученных при обследовании живота, целесообразно провести пальцевое ректоабдоминальное исследование. Это помогает иногда бимануально обнаружить инвагинацию. По извлечении пальца из прямой кишки вслед за ним довольно часто выделяется кровь со слизью.
Большое значение для ранней диагностики инвагинации имеет рентгенологическое исследование, которое проводят следующим образом
В прямую кишку под рентгенологическим контролем с помощью баллона Ричардсона осторожно нагнетают воздух и следят за постепенным его распространением по толстой кишке до выявления головки. При этом инвагинация хорошо видна на фоне газа в виде округлой тени с четкими контурами, чаще в области печеночного угла толстой кишки
Классификация и стадии развития инвагинации кишечника
Инвагинация может образоваться на любом отрезке кишечника. По классификации J. Waldschmidt (1990), обычно выделяют три анатомических вида инвагинации кишечника:
- илеоцекальная — внедрение тонкой кишки в ободочную (встречается в 94% случаев);
- тонко-тонкокишечная — внедрение тонкой кишки в тонкую (встречается в 5% случаев);
- толсто-толстокишечная — внедрение толстой кишки в толстую (встречается в 1% случаев).
Илеоцекальная инвагинация, в свою очередь, можно разделить на два подвида:
- слепо-ободочная инвагинация — внедрение слепой кишки в восходящую ободочную («головка» инвагината — слепая кишка);
- подвздошно-ободочная инвагинация — внедрение подвздошной кишки в восходящую ободочную через Баугиневу заслонку («головка» инвагината — подвздошная кишка).
По направлению внедрения инвагината выделяют два типа инвагинации:
- нисходящая инвагинация — вышележащий участок входит в нижележащий (встречается редко);
- восходящая инвагинация — нижележащая часть кишки входит в вышележащую.
Инвагинация может протекать по трём клиническим типам:
- острое течение (в 98,8% случаев) — внедрение кишок, возникающее впервые, с характерным острым началом, сопровождающееся явными проявлениями кишечной непроходимости;
- рецидивирующее течение (в 0,7% случаев) — повторное внедрение кишок с острым началом;
- хроническое течение (в 0,5% случаев) — длительное внедрение кишок, при котором признаки клинической непроходимости выражены слабо.
Причины инвагинации
В большинстве случаев врачи не знают, что вызывает инвагинацию кишечника.
Наиболее важные причины инвагинации у младенцев следующие:
- наличие гастроэнтерита или желудочного гриппа. Трудно понять, как попадают вирусы. Возможно, это связано с кормлением из бутылочки и неочищенной водой;
- вирусы, которые передаются через верхние дыхательные пути;
- бактериальные желудочно-кишечные инфекции, поражающие лимфатическую ткань.
Бактериальные или вирусные желудочно-кишечные инфекции часто вызывают набухание лимфатической ткани, которая выстилает кишечник. Это может привести к тому, что одна часть кишки будет втянута в другую;
- у детей младше 3 месяцев и старше 5 лет инвагинация чаще возникает из-за таких состояний, как увеличение лимфатических узлов, опухоли или нарушение в строении или функции кровеносных сосудов кишечника.
Инвагинация кишечника у детей. Этиопатогенез. Классификация. Клиника, диагностика, лечение
Этиопатогенез. Классификация.
- подвздошно-толстокишечная
- слепо-ободочная
- толсто-толстокишечная
- тонко-тонкокишечная
- атипичная
Клиника.Диагностика. Лечение. Показания к операции
I. Острая бактериальная деструкция
- По этиологии — стафилококковая, грамотрицательная флора, смешанная и пр.
- По генезу — первичная (аэробронхогенная), вторичная (гематогенная).
- По клинико-рентгенологическим формам
- — деструкции без плевральных осложнений:
- а) абсцессы,
- б) буллы;
- в) инфильтрат
- — деструкции с плевральными осложнениями:
- а) эмпиема плевры
- б) пиоторакс (плащевидный экссудативный, плащевидный фибринозный, тотальный, отграниченный);
- в) пневмоторакс (напряженный, без напряжения, отграниченный).
- г) пиопневмоторакс
- — прогрессирующая медиастенальная эмфизема
- По течению — острое, затяжное, септическое.
П. Хронические формы (исходы острой деструкции).Пиопневмоторакс. Клиника. Диагностика.Лечение.Пневмоторакс. ПиотораксПрогрессирующая медиастенальная эмфиземаДренирование плевральной полости.
Каковы симптомы инвагинации: боль в животе, кровь в стуле
У ребенка с инвагинацией симптомы развиваются быстро, состояние ухудшается резко, по нарастающей. Возможен стул с кровью, желеобразный, с большим количеством слизи. Возможно чередование кровавого стула с нормальным стулом, который содержит кровь в виде пятен. Кроме того, возникает сильная боль в животе, вздутие и плач, колики и раздражительность. Из-за боли в животе малыш поджимает ноги, тянет руки к пупку. Типична частая рвота, особенно после еды, обильные срыгивания. Рвота обычно следует за приступом боли в животе. По мере того, как нарастают изменения в пораженной части кишки, возникает вздутие живота, стул исчезает. Возникает сонливость, повышается температура, ребенок становится бледным вялым.
Профилактика Инвагинации кишечника:
Чтобы избежать инвагинации кишечника, нужно своевременно вводить качественные прикормы. Старайтесь давать ребенку адекватное его возрасту и физиологическим потребностям количество пищи, не переусердствуйте. Будьте осторожны с введением прикорма из овощей и фруктов (об этом было детальнее сказано выше).
Если у ребенка возникли проявления острых кишечных инфекций, срочно ведите его к доктору и начинайте лечения
Важно вовремя лечить глисты у детей и взрослых любого возраста, эта не такая уж безобидная проблема. Регулярно обследуйте ребенка на предмет новообразований и спаек кишечника
После операции есть риск пареза кишечника ребенка, потому важно нормализовать функционирование кишечника. После завершения операции проводят инфильтрацию корня брыжейки раствором новокаина, а также декомпрессию кишечника через аппендикостому, примененяют перидуральную анестезию
Чтобы выявить повышение температуры в постоперационном периоде, ребенку измеряют температуру каждые 3 — 4 ч.