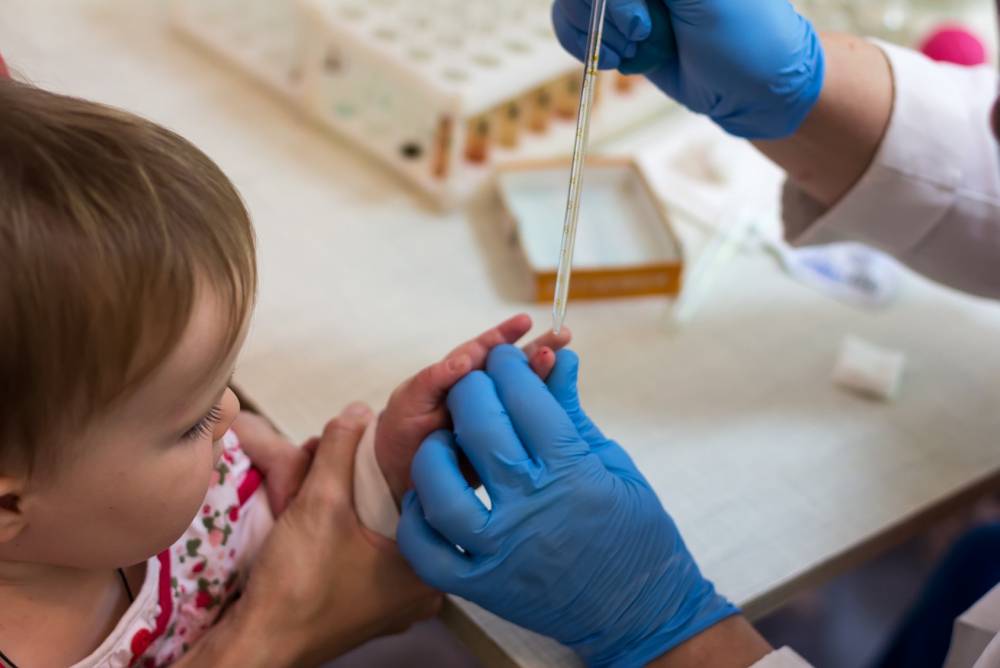
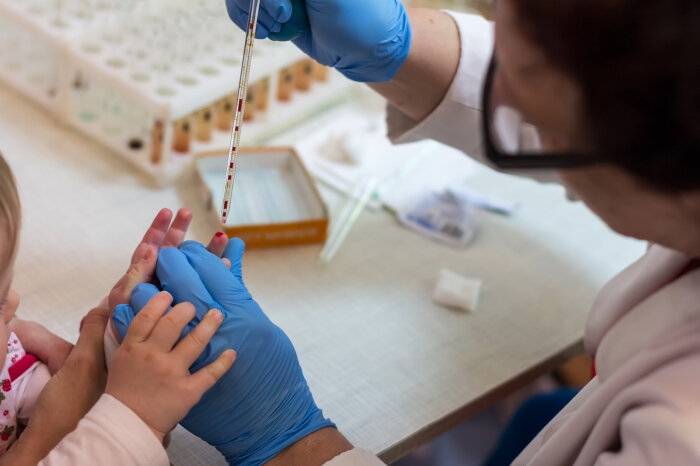
Как делать не надо:
-
Не надо выжимать описанную пеленку в контейнер и сдавать такой анализ в лабораторию: результаты будут недостоверными, ведь с пеленки в содержимое контейнера попадут различные микроорганизмы и волокна ткани.
-
Не надо пользоваться самодельными мочеприемниками. Например, делать их из полиэтиленового пакета — это и неудобно, и негигиенично.
-
Нельзя замораживать контейнер с анализом (любым). Материал, собранный накануне, непригоден для исследования.
-
Нельзя использовать для стимуляции дефекации клизму и слабительные свечи, иначе в лабораторном материале будут посторонние примеси и исследование окажется недостоверным.
Когда малыш подрастет, процедура сбора анализов значительно упростится. И мочу, и кал можно будет собирать из горшка. Главное — перед сбором анализов горшок должен быть чисто вымыт, но без использования чистящих средств. Достаточно промыть его детским мылом или содой и тщательно ополоснуть водой
Анализ крови на уровень мочевой кислоты
Мочевая кислота – это окончательный продукт распада пуринов. Ежедневно человек получает пурины вместе с продуктами питания, преимущественно с мясными продуктами. Затем с помощью определенных ферментов, пурины перерабатываются с образованием мочевой кислоты.
В нормальных физиологических количествах мочевая кислота нужна организму, она связывает свободные радикалы и защищает здоровые клетки от окисления. Кроме того, она так же, как и кофеин, стимулирует клетки головного мозга. Однако повышенное содержание мочевой кислоты имеет вредные последствия, в частности может приводить к подагре и некоторым другим заболеваниям.
Исследование уровня мочевой кислоты дает возможность диагностировать нарушение обмена мочевой кислоты и связанные с этим заболевания.
1
Ревматологическое обследование
2
Ревматологическое обследование
3
Ревматологическое обследование
Когда нужно провести обследование:
- при впервые возникшей атаке острого артрита в суставах нижних конечностей, возникшей без очевидных причин;
- при рецидивирующих атаках острого артрита в суставах нижних конечностей;
- если у вас в роду есть родственники страдающие подагрой;
- при сахарном диабете, метаболическом синдроме;
- при мочекаменной болезни;
- после проведения химиотерапии и/или лучевой терапии злокачественных опухолей (и особенно лейкозов);
- при почечной недостаточности (почки выводят мочевую кислоту);
- в рамках общего ревматологического обследования, необходимого для выяснения причины воспаления сустава;
- при продолжительном голодании, посте;
- при склонности к чрезмерному употреблению спиртных напитков.
Уровень мочевой кислоты
Уровень мочевой кислоты определяют в крови и в моче.
Мочевая кислота в крови называется урекемия, в моче – урикозурия. Повышенное содержание мочевой кислоты – гиперурикемия, пониженный уровень мочевой кислоты – гипоурикемия. Патологическое значение имеет только гиперурикемия и гиперурикозурия.
Концентрация мочевой кислоты в крови зависит от следующих факторов:
- количества пуринов, поступающих в организм с едой;
- синтеза пуринов клетками организма;
- образования пуринов вследствие распада клеток организма из-за болезни;
- функции почек, выводящих мочевую кислоту вместе с мочой.
В обычном состоянии наш организм поддерживает уровень мочевой кислоты в норме. Увеличение ее концентрации так или иначе связано с обменными нарушениями.
Нормы содержания мочевой кислоты в крови
У мужчин и женщин может наблюдаться различная концентрация мочевой кислоты в крови. Норма может зависеть не только от пола, но и возраста человека:
- у новорожденных и детей до 15 лет – 140-340 мкмоль/л;
- у мужчин до 65 лет – 220-420 мкмоль/л;
- у женщин до 65 лет – 40- 340 мкмоль/л;
- у женщин старше 65 лет – до 500 мкмоль/л.
Если превышение нормы происходит в течение длительного времени, то кристаллы соли мочевой кислоты (ураты) откладываются в суставах и тканях, вызывая различные болезни.
Гиперурикемия имеет свои признаки, но может протекать и бессимптомно.
Причины повышения содержания мочевой кислоты:
- прием некоторых лекарственных препаратов, например мочегонных;
- беременность;
- интенсивные нагрузки у спортсменов и людей, занимающихся тяжелым физическим трудом;
- длительное голодание или употребление продуктов, содержащих большое количество пуринов;
- некоторые болезни (например, эндокринные), последствия химиотерапии и облучения;
- нарушенный обмен мочевой кислоты в организме из-за дефицита некоторых ферментов;
- недостаточное выделение мочевой кислоты почками.
Как снизить концентрацию мочевой кислоты
Те, кто болен подагрой, знают, сколько неприятностей может доставить повышенная концентрация мочевой кислоты. Лечение этого недуга должно быть комплексным и обязательно включать прием препаратов, снижающих концентрацию мочевой кислоты в крови (ингибиторы ксантиноксидазы). Рекомендуется употребление большего количества жидкости и снижение потребления продуктов богатых пуринами.
Важно также постепенно избавиться от лишнего веса, поскольку ожирение обычно ассоциируется с повышением мочевой кислоты. Диета должна быть составлена так, чтобы количество продуктов, богатых пуринами было ограничено (красное мясо, печень, морепродукты, бобовые)
Очень важно отказаться от алкоголя. Необходимо ограничить употребление винограда, томатов, репы, редьки, баклажанов, щавеля – они повышают уровень мочевой кислоты в крови. Зато арбуз, наоборот, выводит мочевую кислоту из организма. Полезно употреблять продукты, ощелачивающие мочу (лимон, щелочные минеральные воды).
Правила сдачи крови
Кровь – это зеркальное отражение состояния вашего здоровья Анализ крови –
важный инструмент, характеризующий ваше состояние. По нему оценивается патологическое
состояние, проводится контроль за лечением, а так же при скрининговых и профилактических обследованиях.
Самым простым информативным исследованием крови является клинический анализ.
К таким исследования относится:
- Общий анализ крови (лейкоциты, эритроциты, тромбоциты, лейкоцитарная формула, СОЭ, ретикулоциты) назначается
для скрининговых и диспансерных обследований, при мониторинге проводимой терапии, дифференциальной
диагностике крови, при диагностике гематологических, инфекционных, воспалительных заболеваний. - Биохимический анализ крови – направлен на определение уровня глюкозы, белков, нарушений жирового
(липидного) обмена, ферментов, неорганических веществ, в том числе микроэлементов. Этот анализ дает
возможность выявить нарушения в работе печени, почек, сердечно-сосудистой системы, диагностике анемий, в
дифференциальной диагностике онкологических заболеваний. - Анализ крови на аллергены – входит в группу иммунологических исследований, которые дают преставление о
состоянии иммунной системы в целом (клеточный и гуморальный иммунитет). Основная цель диагностики при
аллергических заболеваниях – определение аллергена или аллергенов, к которым имеется повышенная
чувствительность пациента. - Анализ крови на гормоны – поможет выявить гормональные изменения, которые могут быть следствием
нарушения работы щитовидной, поджелудочной и половых желез, а также позволяет определить дисфункцию жирового
обмена и оценить состояние желудочно-кишечного тракта.
Анализ крови поможет в диагностике инфекционных заболеваний (вирусных, бактериальных, грибковых,
паразитарных). При оказании диагностической помощи лабораторный анализ является самым безопасным,
доступным и приносящим объективную информацию о состоянии пациента. Для большинства исследований
биоматериалом является кровь. Существует ряд правил, которые необходимо соблюдать перед сдачей анализа крови.
Соблюдение рекомендаций позволит получить точную и достоверную информацию о состоянии пациента.
Основные факторы, влияющие на результат анализа крови:
- прием лекарств
- прием пищи
- физические и эмоциональные перегрузки
- прием алкоголя
- курение
- физиопроцедуры
- инструментальные обследования (рентген, КТ, МРТ, и т.д.)
- фаза менструального цикла у женщин
- время суток при взятии крови
Общие правила при сдаче крови на анализ:
- по возможности сдавать кровь на анализ утром, в период с 8 до 11 часов, натощак (не менее 8 часов и не более
14 часов голода, питье – вода, в обычном режиме), накануне избегать пищевых перегрузок; - если вы принимаете лекарственные препараты, следует проконсультироваться с врачом о целесообразности
проведения лабораторного исследования на фоне приема препарата или возможности отмены приема препарата перед
сдачей анализа крови; - алкоголь – исключить прием алкоголя накануне исследования;
- курение – не курить минимально в течение 1 часа до исследования;
- исключить физические и эмоциональные нагрузки накануне исследования;
- перед сдачей анализа отдохнуть 10-20 минут;
- нежелательно сдавать анализ после каких-либо медицинских процедур (физиотерапевтических, ультразвуковых и
т.д.); - при контроле лабораторных исследований в динамике рекомендуется проводить повторные исследования в
одинаковых условиях – в одной лаборатории, сдавать кровь в одинаковое время суток и т.д.
Специальные требования к пищевому режиму:
- строго натощак, после 12-14 часов голода, следует сдавать кровь на анализ для определения липидов
(холестерин, ЛПВП, ЛПНП, триглицириды, апоА1, апоВ, ЛПОНП, липоротеин А) - глюкозотолерантный тест выполняется утром натощак (после не менее 12, но не более 16 часов голодания).
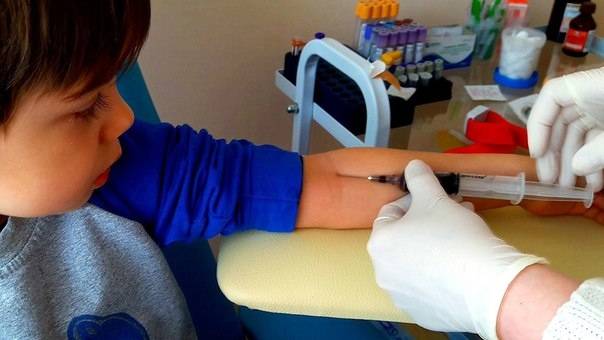
Взятие крови.
Для взятия крови используются только вакуумные системы для исключения возможности ошибок и биологической
безопасности пациента. Взятие крови для анализа осуществляется высококвалифицированными специалистами.
Исследования выполняются на автоматических анализаторах, что позволяет обеспечить высокую воспроизводимость и
качество результатов. Срок выполнения планового анализа в течение дня, срочного – cito! – в течение
2-х часов.
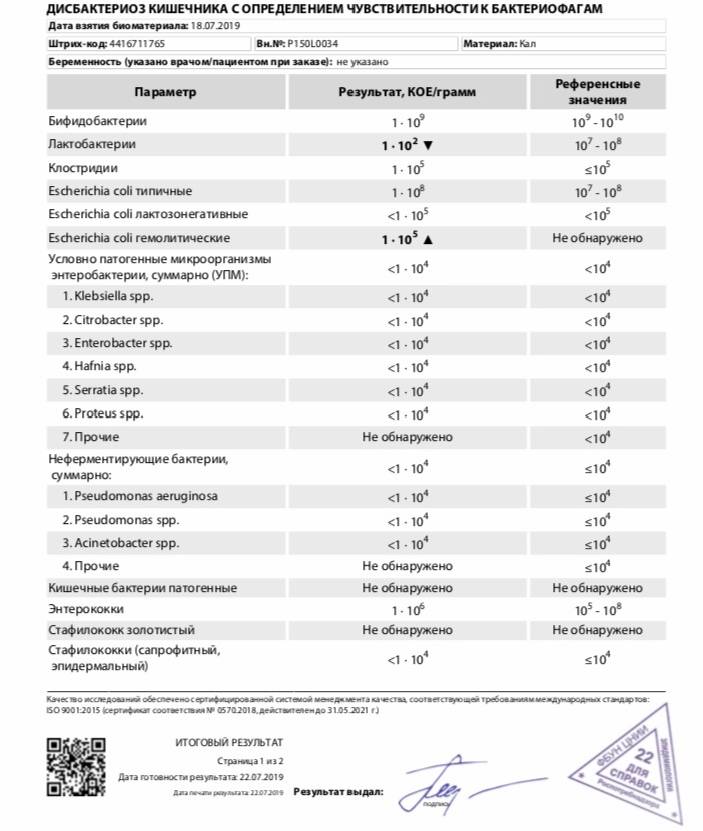
Копрограмма
Для сбора этого анализа понадобится чистый контейнер. Его можно купить в аптеке, он почти не отличается от контейнера для сбора мочи, единственное — к его крышке прикреплена маленькая ложка. Непосредственно перед сбором этого анализа подмывать ребенка необязательно.
Кал проще всего собрать из подгузника — надо брать содержимое с поверхности. Объем собранного материала должен быть примерно 5–10 г (1–2 чайные ложки). Если стул у малыша жидкий, а анализ необходим, придется положить ребенка на медицинскую клеенку и потом аккуратно перелить содержимое в контейнер.
На дисбактериоз кал с подгузника собирать нельзя.
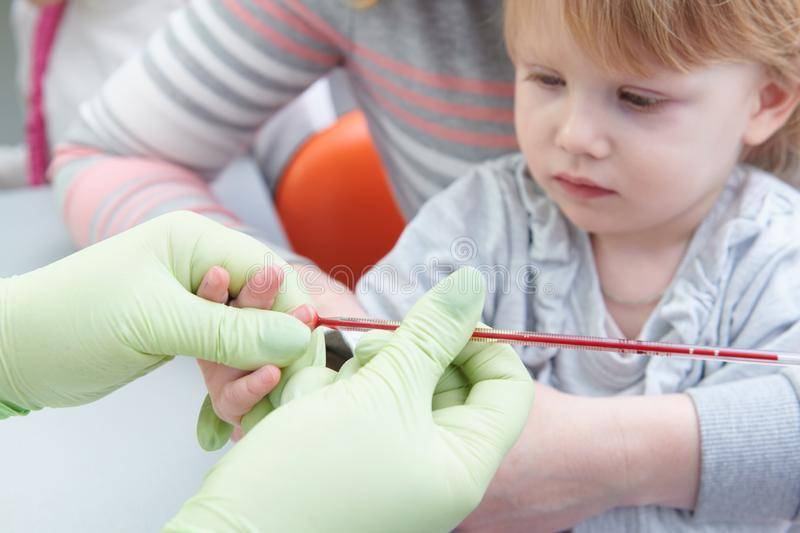
Энтеробиоз: Сбор биоматериала производится только утром, до 10.00 часов. Ребенка не подмывать ни вечером накануне, ни утром.
Приготовить предметное стекло, протерев его насухо. Ребенка положить на бочок, ножки согнуть в коленях и привести к животу, раздвинуть ягодицы и собрать соскоб с перианальных складок вокруг ануса методом «отпечатка» в нескольких местах липкой прозрачной лентой (скотч) длиной 4-5 см. Аккуратно наклеить липкую ленту на предметное стекло клейкой стороной вниз. В таком виде принести в лабораторию. Предметное стекло можно взять в процедурном кабинете.
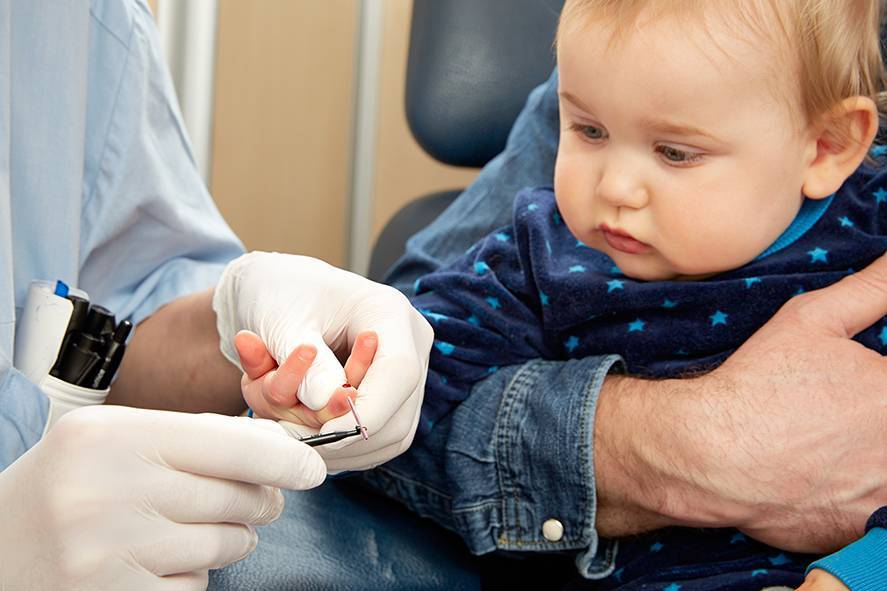
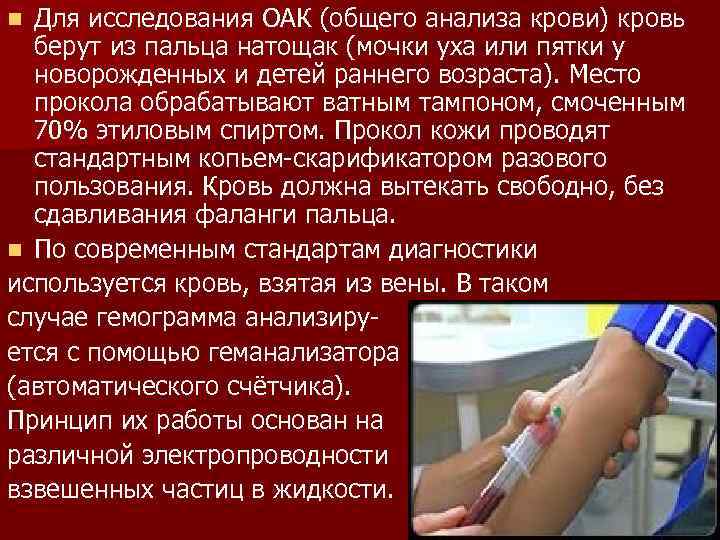
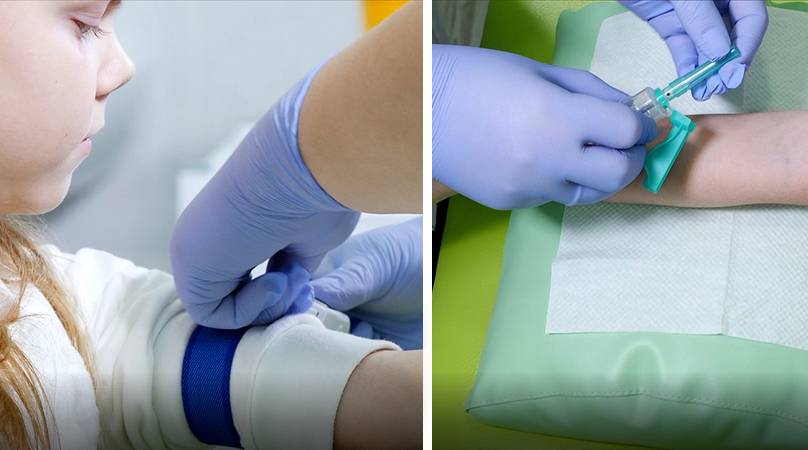
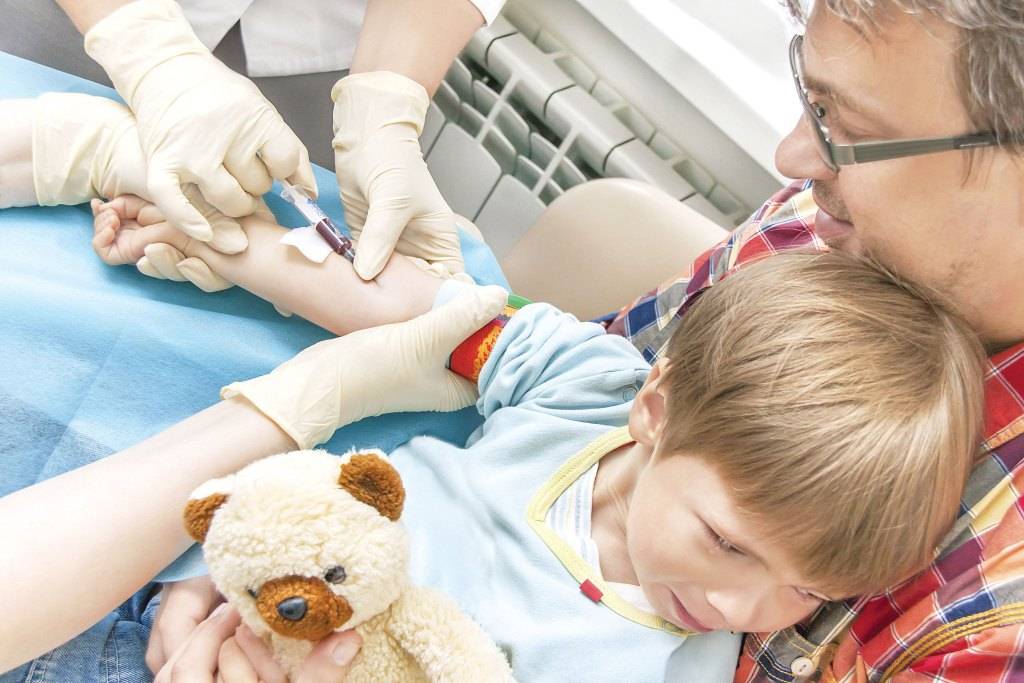
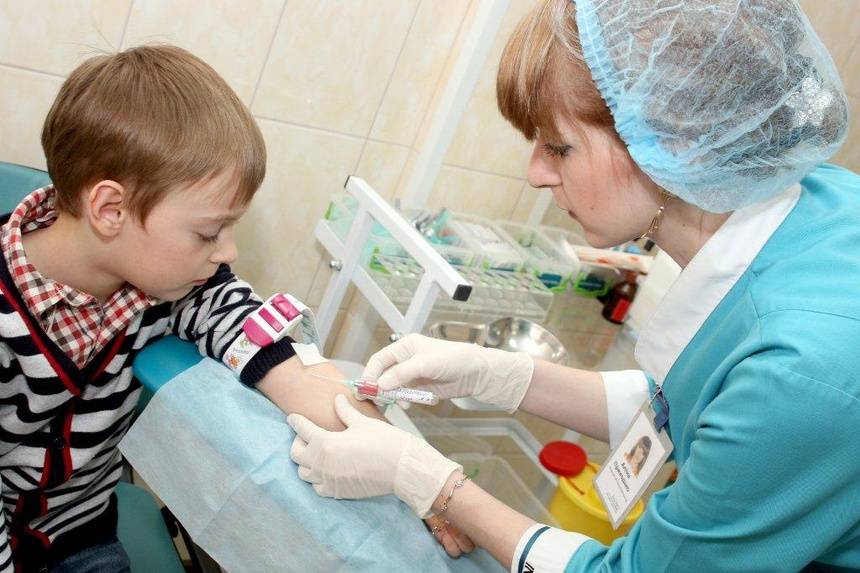
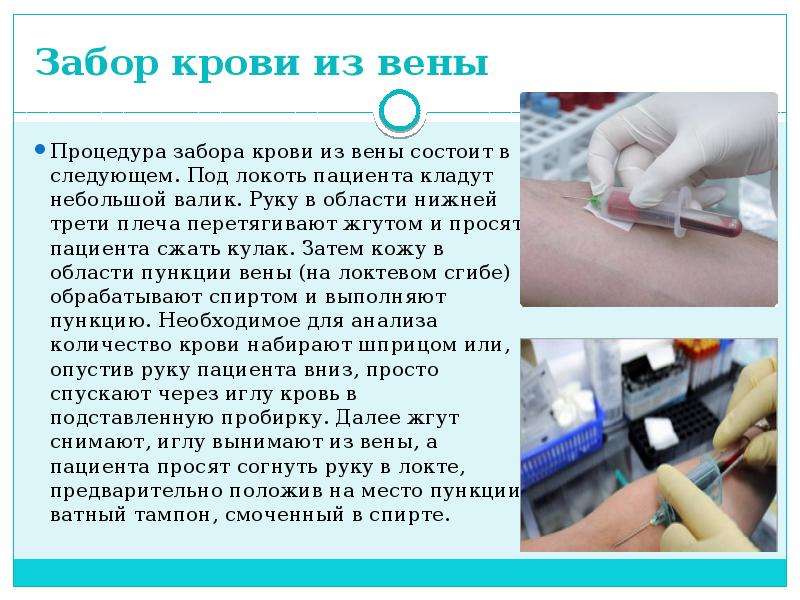
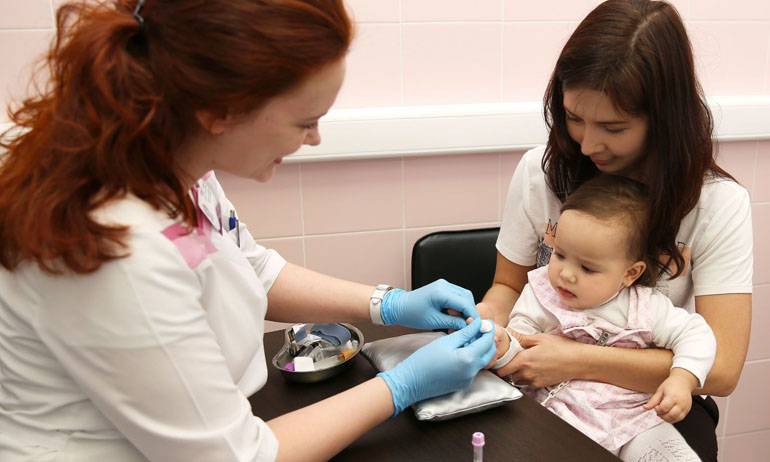
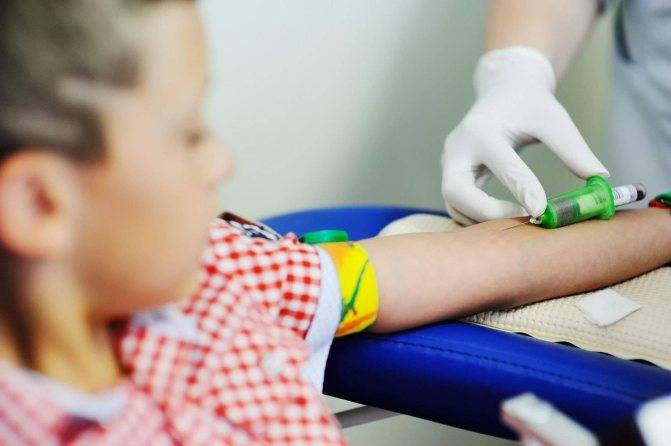
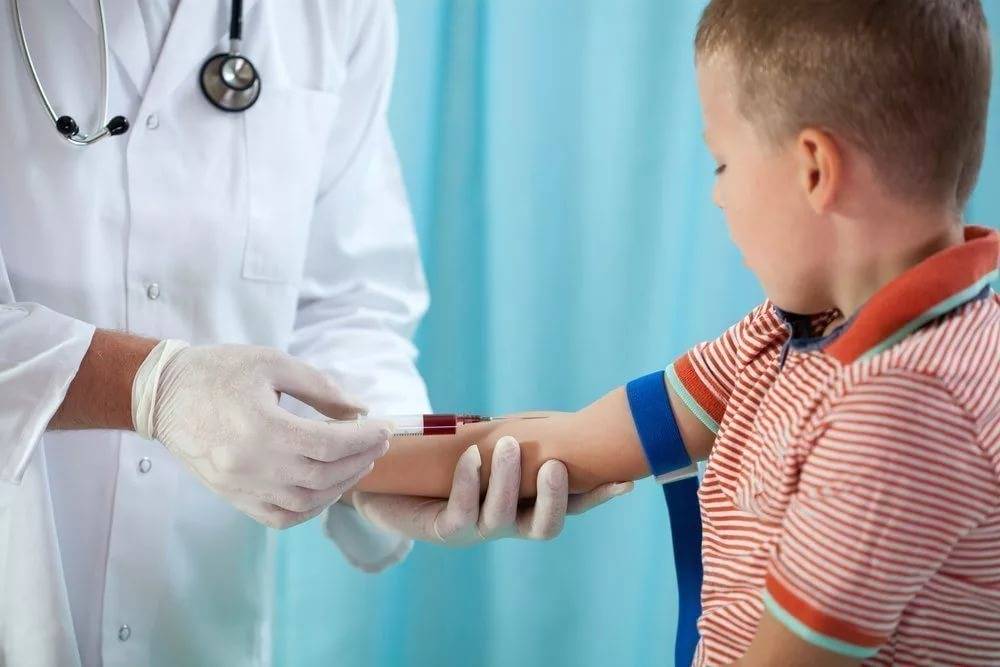
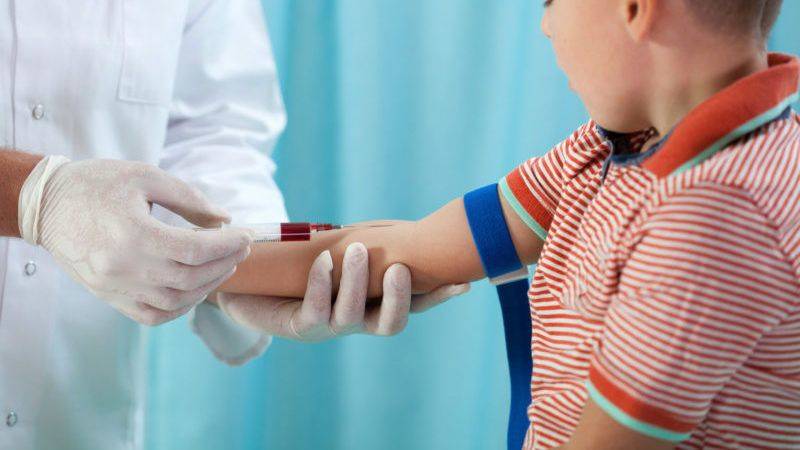
Что такое анализ венозной крови?
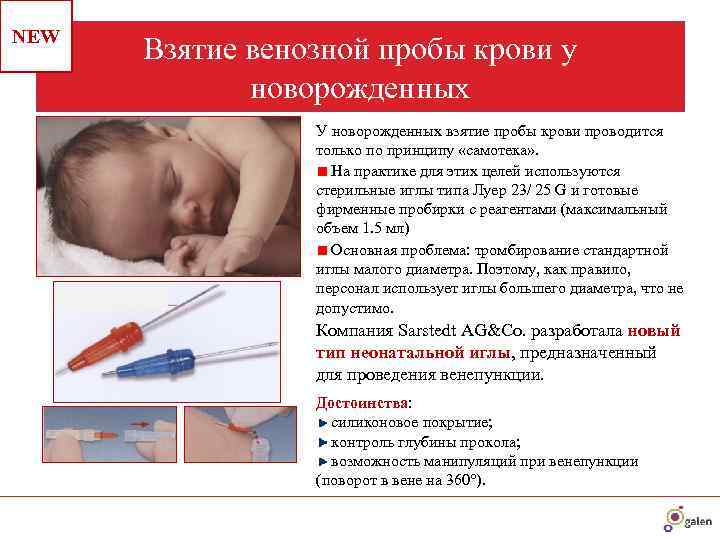
Кровь из вены позволяет получить более объективные данные о состоянии здоровья пациента. Венозную кровь у детей берут из срединной локтевой вены, латеральной подкожной вены руки, вен рук и ног, большой подкожной вены ноги, а также черепных вен (у самых маленьких). Сделать это можно двумя способами: открытым и закрытым.
Сегодня в большинстве случаев медсестры забирают кровь из вены шприцем, полой иглой или самотеком в пробирку. При этом были отмечены многочисленные случаи повторного использования игл и инфицирования пациентов и персонала. Сама технология открытого взятия крови также далека от совершенства – в этом случае происходит повышение риска разрушения клеток крови при ее переносе в пробирку. Кроме того, стеклянные пробирки могут разбиться, а кровь – впитаться в тампон, которым закрыта пробирка. Это небезопасная практика, которая чревата высоким риском инфицирования медицинской сестры и сотрудника лаборатории, а также распространения гемоконтактных инфекций.
Оптимальным вариантом получения крови для исследования сегодня является так называемый закрытый способ с использованием вакуумных систем. Это современное медицинское изделие, позволяющее избегать ошибок, нередко возникающих при использовании систем открытого типа. Закрытая система состоит из вакуумной пробирки, держателя и иглы. Пробирка позволяет набрать необходимый объем крови, а особым образом заточенная игла со специальным силиконовым покрытием легко проникает под кожу, не вызывая болевых ощущений.
После поступления в пробирку кровь будет надежно храниться в такой пробирке, что исключает возможность утраты материала и необходимость отправляться с ребенком на повторный анализ.
Для того, чтобы избежать взятия чрезмерных объемов крови и сделать процедуру взятия крови наиболее безболезненной, специалисты рекомендуют использовать педиатрические вакуумные пробирки, а также иглы-бабочки с катетером небольшой длины и небольшим диаметром иглы и с прозрачной камерой, которая позволяет визуализировать момент попадания иглы в вену.
Сама процедура взятия крови закрытым способом проста и не вызывает болевых ощущений. На анализ такого типа медсестре понадобится примерно 30 секунд – за это время ребенок даже не успеет испугаться, а значит, родителям и медицинскому персоналу в будущем не придется тратить время на разъяснения и уговоры: «Это совсем не больно». Таким образом, диагностика будет проведена быстро и точно, а маленький пациент – избавлен от страха, который порой сопровождает человека на протяжении всей его жизни.
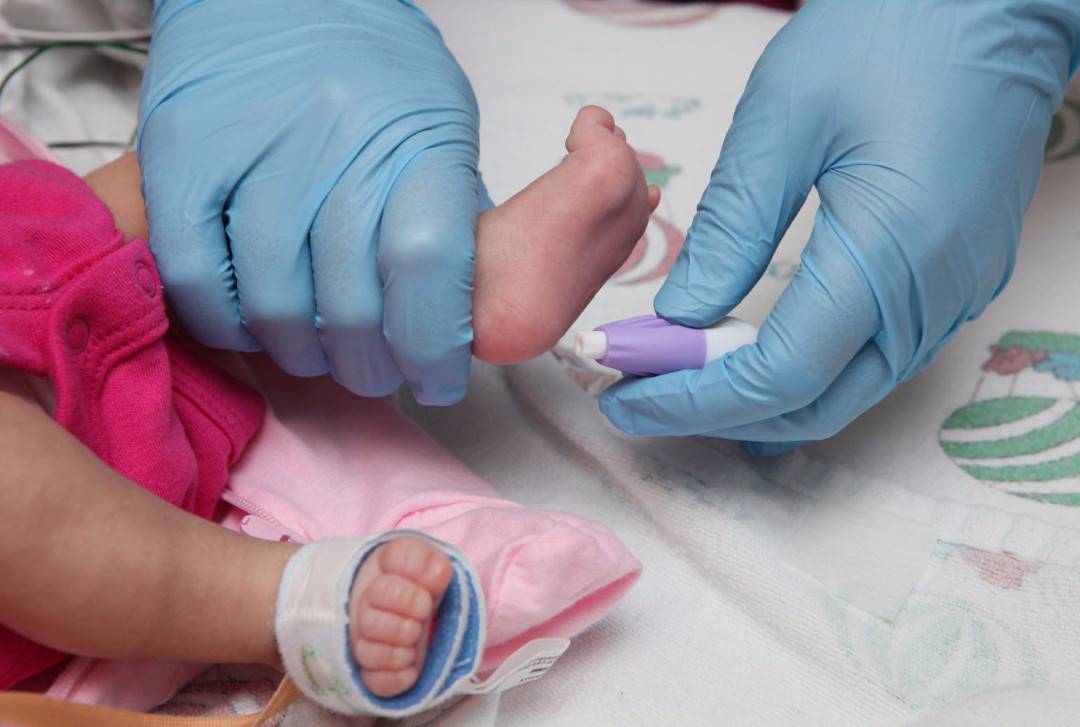
1 Рекомендации по взятию крови венозной и капиллярной крови у детей и новорожденных // Вестник Ассоциации медицинских сестер России. 2014. С. 20-22.
2 Носкина Н.А. Рекомендации по взятию крови у новорожденных // Вестник Ассоциации медицинских сестер России. 2013. С. 36.
3 Сборник материалов для организации работы медицинской сестры отделения новорожденных // Санкт-Петербург: РАМС, 2013. С. 4.
4 Носкина Н.А. Рекомендации по взятию крови у новорожденных // Вестник Ассоциации медицинских сестер России. 2013. С. 36.
5 Скороходова Т. Г., Матушкина С. В., Грищенко Д. А. Современные технологии для качественного анализа капиллярной крови // Клинико-лабораторный консилиум. № 1 (45). февраль 2013. С. 34.
6 Рекомендации по взятию крови венозной и капиллярной крови у детей и новорожденных // Вестник Ассоциации медицинских сестер России. 2014. С. 20-22.
7 Рекомендации по взятию крови венозной и капиллярной крови у детей и новорожденных // Вестник Ассоциации медицинских сестер России. 2014. С. 20-22.
8 Рекомендации по взятию крови венозной и капиллярной крови у детей и новорожденных // Вестник Ассоциации медицинских сестер России. 2014. С. 20-22.
Анализ на С-реактивный белок
С-реактивный белок (СРБ) – очень чувствительный элемент анализа крови, который быстро реагирует даже на мельчайшее повреждение ткани организма. Присутствие С-реактивного белка в крови является предвестником воспаления, травмы, проникновения в организм бактерий, грибков, паразитов.
СРБ точнее показывает воспалительный процесс в организме, чем СОЭ (скорость оседания эритроцитов). В то же время С-реактивный белок быстро появляется и исчезает – быстрее, чем изменяется СОЭ.
За способность С-реактивного белка в крови появляться в самый пик заболевания его еще называют «белком острой фазы».
При переходе болезни в хроническую фазу С-реактивный белок снижается в крови, а при обострении процесса повышается вновь.
С-реактивный белок норма
С-реактивный белок производится клетками печени и в сыворотке крови содержится в минимальном количестве. Содержание СРБ в сыворотке крови не зависит от гормонов, беременности, пола, возраста.
Норма С-реактивного белка у взрослых и детей одинаковая – меньше 5 мг/ л (или 0,5 мг/ дл).
Анализ крови на С-реактивный белок берется из вены утром, натощак.
1
Анализ крови на уровень мочевой кислоты
2
анализ крови на антинуклеарные антитела
3
Исследование крови на ревматоидный фактор
Причины повышения С-реактивного белка
С-реактивный белок может быть повышен при наличии следующих заболеваний:
- ревматизм;
- острые бактериальные, грибковые, паразитарные и вирусные инфекции;
- желудочно-кишечные заболевания;
- очаговые инфекции (например, хронический тонзиллит);
- сепсис;
- ожоги;
- послеоперационные осложнения;
- инфаркт миокарда;
- бронхиальная астма с воспалением органов дыхания;
- осложненный острый панкреатит;
- менингит;
- туберкулез;
- опухоли с метастазами;
- некоторые аутоиммунные заболевания (ревматоидный артрит, системный васкулит и др.).
При малейшем воспалении в первые же 6-8 часов концентрация С-реактивного белка в крови повышается в десятки раз. Имеется прямая зависимость между тяжестью заболевания и изменением уровня СРБ. Т.е. чем выше концентрация С-реактивного белка, тем сильнее развивается воспалительный процесс.
Поэтому изменение концентрации С-реактивного белка используется для мониторинга и контроля эффективности лечения бактериальных и вирусных инфекций.
Разные причины приводят к разному повышению уровня С-реактивного белка:
- Наличие бактериальных инфекций хронического характера и некоторых системных ревматических заболеваний повышает С-реактивный белок до 10-30 мг/л. При вирусной инфекции (если нет травмы) уровень СРБ повышается незначительно. Поэтому высокие его значения указывают на наличие бактериальной инфекции.
- При подозрении на сепсис новорожденных уровень СРБ 12 мг/л и более говорит о необходимости срочной противомикробной терапии.
- При острых бактериальных инфекциях, обострении некоторых хронических заболеваний, остром инфаркте миокарда и после хирургических операциях самый высокий уровень СРБ – от 40 до 100 мг/л. При правильном лечении концентрация С-реактивного белка снижается уже в ближайшие дни, а если этого не произошло, необходимо обсудить другое антибактериальное лечение. Если за 4-6 дней лечения значение СРБ не уменьшилось, а осталось прежним и даже увеличилось, это указывает на появление осложнений (пневмония, тромбофлебит, раневой абсцесс и др.). После операции СРБ будет тем выше, чем тяжелее была операция.
- При инфаркте миокарда белок повышается через 18-36 часов после начала заболевания, через 18-20 дней снижается и к 30-40 дню приходит к норме. При стенокардии он остается в норме.
- При различных опухолях повышение уровня С-реактивного белка может служить тестом для оценки прогрессирования опухолей и рецидива заболевания.
- Тяжелые общие инфекции, ожоги, сепсис повышают С-реактивный белок до огромнейших значений: до 300 мг/л и более.
- При правильном лечении уровень С-реактивного белка снижается уже на 6-10 день.
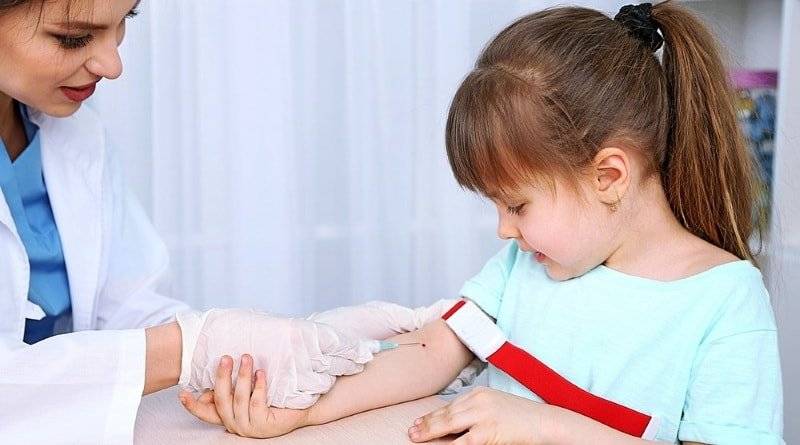
Подготовка к ревматологическим анализам
Чтобы анализы показывали объективную информацию, необходимо придерживаться некоторых правил. Сдавать кровь нужно в утренние часы, натощак. Между взятием анализов и приемом пищи должно пройти приблизительно 12 часов. Если мучает жажда, выпейте немного воды, но не сок, чай или кофе. Необходимо исключить интенсивные физические упражнения, стрессы. Нельзя курить и употреблять спиртное.
Гематокрит повышен
Выявленное в анализе на гематокрит повышение уровня эритроцитов может свидетельствовать о различных патологических состояниях. Чаще всего встречаются:
- Первичный эритроцитоз. Возникает в результате сверхактивной выработки эритроцитов, в том числе – незрелых форм. Может свидетельствовать о развитии опухолей в костном мозге.
- Вторичный эритроцитоз. Развивается как следствие патологий дыхательной и сердечно-сосудистой системы (пороки сердца, дыхательная недостаточность).
- Уменьшение объема плазмы. Может свидетельствовать о развитии перитонита, лейкоза, заболеваний почек. Часто возникает при обширных ожогах, когда плазма крови пропотевает через поврежденную дерму.
- Дегидратация. Наблюдается при некомпенсированном сахарном диабете, может стать результатом диареи, рвоты, повышенной потливости и недостатка жидкости в рационе.
Эритроцитоз может развиваться у злостных курильщиков, особенно если курение привело к вторичным поражениям дыхательной системы и сердца. В этом случае организм включает механизмы компенсации недостаточной оксигенации за счет значительного роста количества красных клеток.
Повышение гематокрита не всегда является следствием заболеваний. Увеличение количества эритроцитов считается нормальным для жителей горных районов, профессиональных альпинистов. При достаточно длительном нахождении в условиях высокогорья организм компенсирует недостаток кислорода и атмосферного давления путем повышения выработки красных клеток крови.
Эритроцитоз часто протекает бессимптомно, обнаруживается случайно, при сдаче анализа крови по другим причинам. Только при значительном увеличении гематокрита наблюдаются:
- Боль в суставах, мышцах.
- Одышка.
- Высокое давление крови.
- Звон в ушах и головокружение.
- Повышенная потливость, нарушения сна.
Эти симптомы не являются специфичными, поэтому при появлении таких недомоганий необходимо обратится к врачу для дальнейшей диагностики.
Для восстановления физиологического уровня гематокрита требуется выяснить причину, приведшую к росту количества форменных элементов крови и устранить ее. Например, если эритроцитоз был вызван дегидратацией (недостатком воды в организме — обезвоживанием) – достаточно восстановить нормальное количество жидкости для нормализации этого показателя.
Не нужно заниматься самолечением, точно установить причину роста гематокрита и назначить правильную диагностику и лечение сможет только специалист. Поэтому при любых изменениях анализа крови нужно проконсультироваться со специалистом и строго следовать полученным рекомендациям.
Расшифровка анализа
Повышение численности базофилов в крови или увеличение процентной доли данной популяции не имеет собственного значения при диагностике. Показатели анализа BASO рассматриваются в связи с изменениями других компонентов лейкоцитарной формулы.
Из-за малочисленности базофильных гранулоцитов доля этих клеток зависит от количества нейтрофилов – основного вида лейкоцитов, которые составляют в норме 50 – 70% от общих лейкоцитов. Если численность нейтрофилов понизится, то доля BA% будет повышена.
Даже если в бланке анализа указано значение BAS 2%, прежде чем начинать волноваться, нужно вычислить абсолютное количество базофилов, исходя из величины общих лейкоцитов в крови.
Рассмотрим примеры, где при повышенных BA, составляющих 2%:
- лейкоциты (LEY) в норме;
- LEY понижены.
Пример 1
Чтобы вычислить количество абсолютных BA абс, в бланке анализа крови:
- находим графу «лейкоциты»;
- найденное значение, например, 5*109/л, умножаем на 2% и делим на 100;
- получаем содержание базофильных гранулоцитов 0,1*109/л.
В рассмотренном примере лейкоциты в норме, а повышены BASO:
- относительные 2% при норме до 1%;
- абсолютные 0,1 *109/л при норме 0,06*109/л.
Пример 2
Если общие лейкоциты понижены и составляют, например, 2*109/л, то при BASO 2% вычисления будут выглядеть так:
- 2*109/л умножить на 2%;
- результат разделить на 100%;
- итог составит 0,04*109/л.
Полученное значение BASO абс 0,04*109/л находится в пределах допустимых значений, в то время как относительный показатель базофилов повышен.
Определить причину повышения или понижения базофилов в крови сможет специалист после осмотра малыша и дополнительного исследования. При необходимости ребенка отправят на консультацию к детскому гематологу. Дальнейшее обследование и лечение зависят от предварительного диагноза и состояния пациента.
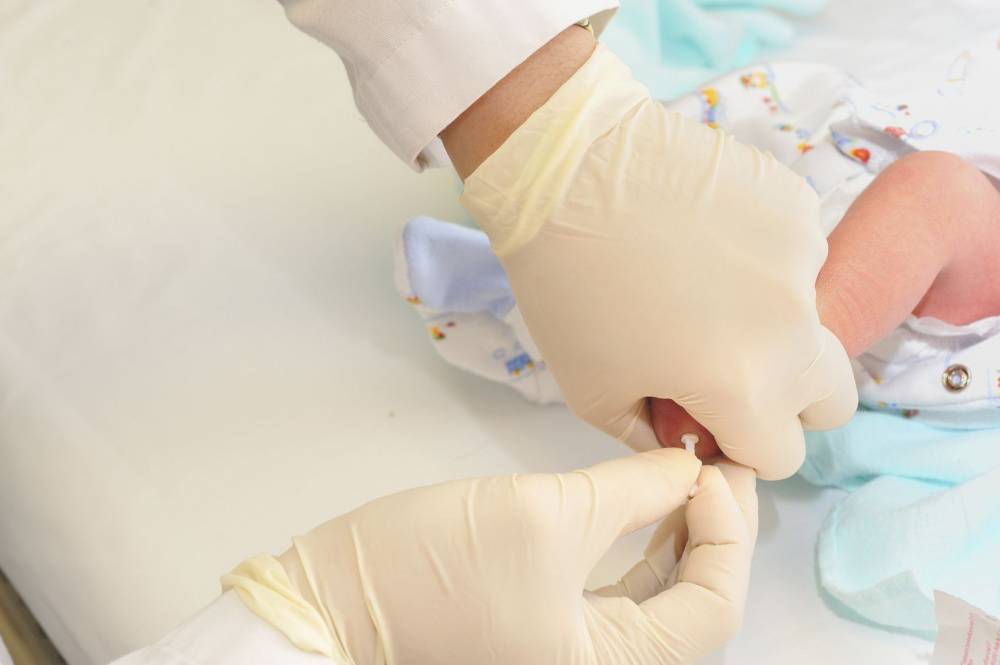
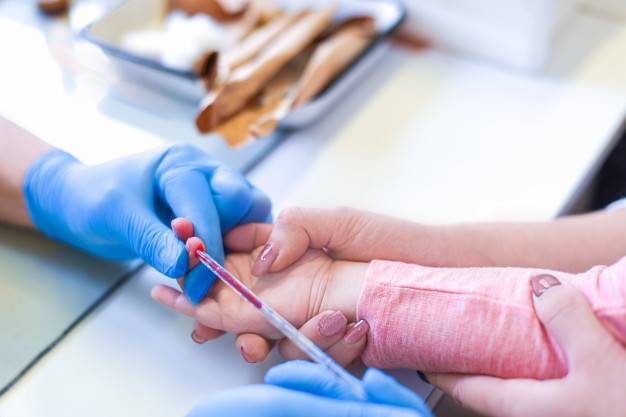
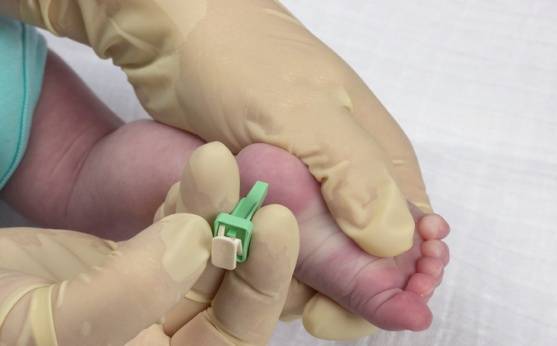
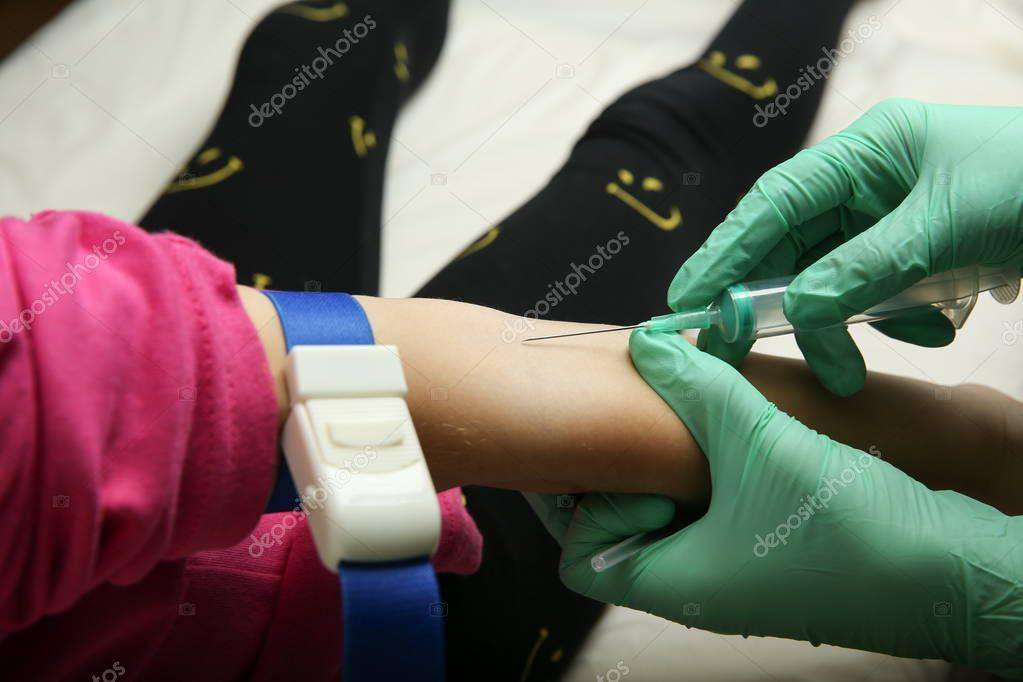
Анализ крови берется из пальца или из вены. Для получения достоверного результата исследования к нему нужно правильно подготовиться:
- сдавать кровь утром натощак (не есть 8 – 10 часов, детям первого года жизни – 2 часа);
- соблюдать диету, вечером накануне анализа исключить тяжелые и жирные продукты из рациона;
- не пить сладкий чай или кофе перед процедурой, можно употреблять простую воду;
- не принимать лекарства, заблаговременно предупредив своего лечащего врача;
- избегать чрезмерной двигательной активности и стрессов перед сдачей крови.
Общий анализ мочи
Для сбора анализа можно использовать любую стеклянную баночку небольшого размера,которую предварительно необходимо прокипятить. Гораздо удобнее — специальный контейнер для сбора мочи: он сделан из пластика, а значит, не разобьется, а главное — контейнер уже заранее простерилизован и запечатан в непроницаемый пакет.
Также сейчас в аптеках продают специальные мочеприемники, они существенно облегчают процесс сбора мочи. Мочеприемник представляет собой стерильный полиэтиленовый мешочек с клейким основанием для фиксации на коже ребенка. После того как малыш пописает, мочу переливают из мочеприемника в контейнер.
Перед сбором анализа мочи ребенка надо подмыть, и здесь от родителей потребуется сноровка. Обычно, как только ребенка раздевают и (или) начинают подмывать, — он стразу же писает. Поэтому заранее приготовьте все необходимое для сбора анализа и держите контейнер рядом.
Доставить контейнер в лабораторию нужно в течение 2–3 часов после забора. До этого времени контейнер необходимо поместить в холодильник подальше от морозильной камеры. В жаркое время года, везя анализы в лабораторию, можно использовать хладопакет.
Возможности KinderKlinik
В каждом отделении KinderKlinik имеется собственная лаборатория со следующим графиком работы:
- Отделение на ул. Демеевская 16 – круглосуточно, вместе с детским стационаром
- Отделение на ул. Кахи Бендукидзе 2 – с 8 до 20.00
- Отделение на ул. Александра Мишуги 2 – с 8 до 20.00
- Отделение на ул. Вышгородская 45/2 – круглосуточно, вместе с детским стационаром
В каждой лаборатории помимо базовых исследований (кровь, моча, биохимия крови и др.), также имеется обширный спектр экспресс-тестов для выявления:
- кишечных инфекций: энтеровирусов, сальмонелл
- глистной инвазии
- респираторных вирусов: антигенов вирусов гриппа А и В, аденовируса
- стрептококков группы А (наиболее частый возбудитель ангины)
- коронавирусной инфекции
Диагностические материалы представлены в каждой из лабораторий KinderKlinik, а в отделения по ул. Демеевская 16 и ул. Вышгородская 45/2 доступны круглосуточно.
Нужно обследование?
Форма обратного вызова
Заявка отправлена, мы свяжемся с вами скоро
Преимущества оказания медицинских услуг на дому
Детские медицинские центры Группы Компаний «ВИРИЛИС» предоставляют возможность получения квалифицированной медицинской помощи на дому, обеспечивая высочайший уровень диагностики, лечения, сопровождения и реабилитации наших маленьких пациентов и поддержку их семей с использованием всех имеющихся ресурсов наших клиник:
- вызов на дом врачей всех специальностей;
- медицинские процедуры и забор анализов на дому;
- выезд в любой район города и области без ограничений;
- для получения медицинской помощи не требуется страховой полис, регистрация или гражданство;
- оказание помощи детям любого возраста: грудничкам до 1 года, младенцам в возрасте 1-3 года, дошкольникам 3-7 лет и детям школьного возраста 7-18 лет;
- опыт ответственного лечения детей в Санкт Петербурге 26 лет;
- 6 собственных детских медицинских центров с 650 специалистами 49 специальностей;
- возможность проведения диагностики и продолжения лечения в наших клиниках;
- координация с другими врачами: быстрое получение консультаций и помощи врачей-специалистов. Мы – команда, а не отдельные врачи из «мобильной» клиники;
- круглосуточный контактный центр;
- выдача официальных медицинских справок и документов;
- возможность покупки пакета комплексной медицинской программы для ребенка, в том числе пакеты «Экстренная помощь» и «Комплексный осмотр на дому»;
- специальные медицинские программы для новорожденных и грудничков.
Узнайте о спецпредложении «Комплексный осмотр на дому»: удобство данной программы заключается в том, что вы можете выбрать из списка детских врачей именно тех специалистов, которые нужны вашему ребенку и индивидуальный набор медицинских услуг со скидкой 20%!
Экспресс анализ на сифилис – доступная стоимость и быстрый результат.

Самый быстрый и достоверный анализ, проводимый методом полимеразной цепной реакции (ПЦР) — имеет вполне приемлемые цены в клинике «На Ленинском». Этот анализ выявляет как острые, так и латентные инфекции. Сроки получения результата анализа ПЦР на все скрытые инфекции – через 24 часа.
Не стоит рисковать здоровьем – запишитесь на прием к врачу венерологу по телефону: 8 (495) 970-30-92, 8 (903) 556-45-03. Клиника «На Ленинском» и платный венеролог в Москве — быстро, доступно, анонимно.
- Сифилис. Описание заболевания
- Симптомы сифилиса
- Анализы и диагностика сифилиса
- Пути заражения сифилисом
- Возможные осложнения
- Лечение сифилиса
- Лабораторная диагностика сифилиса
- Прямые методы диагностики сифилиса
- Серологические методы диагностики сифилиса
- Нетрепонемные тесты на сифилис
- Трепонемные тесты на сифилис
- Ложноположительные и ложноотрицательные результаты анализов на сифилис
- Серологический контроль после лечения сифилиса
- Серорезистентность после лечения сифилиса