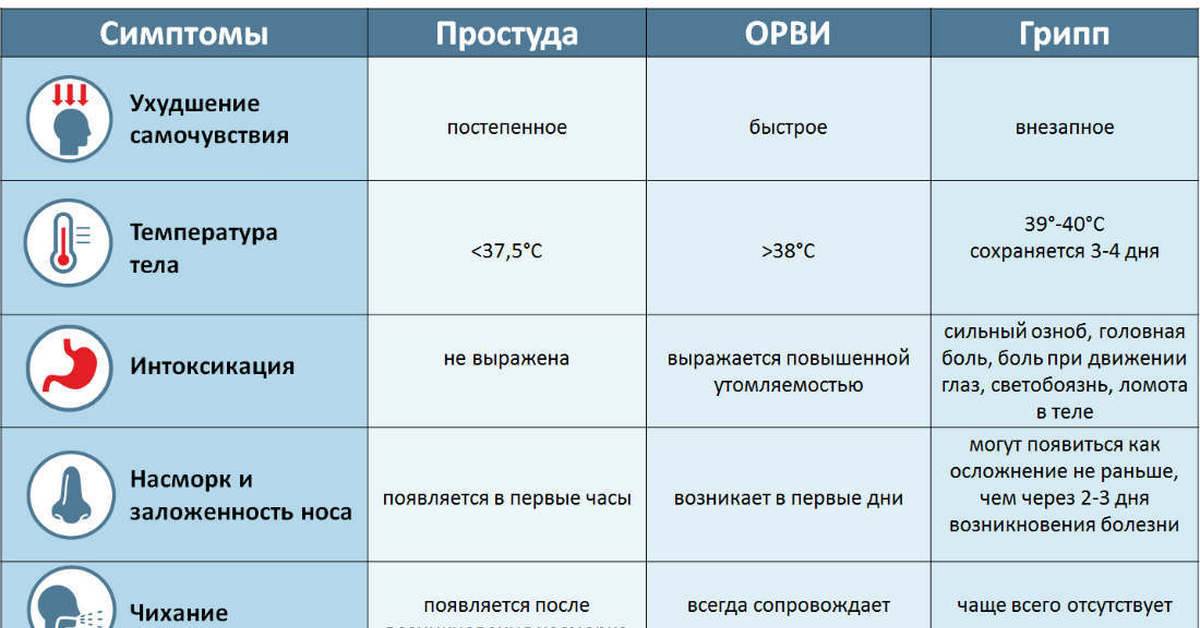
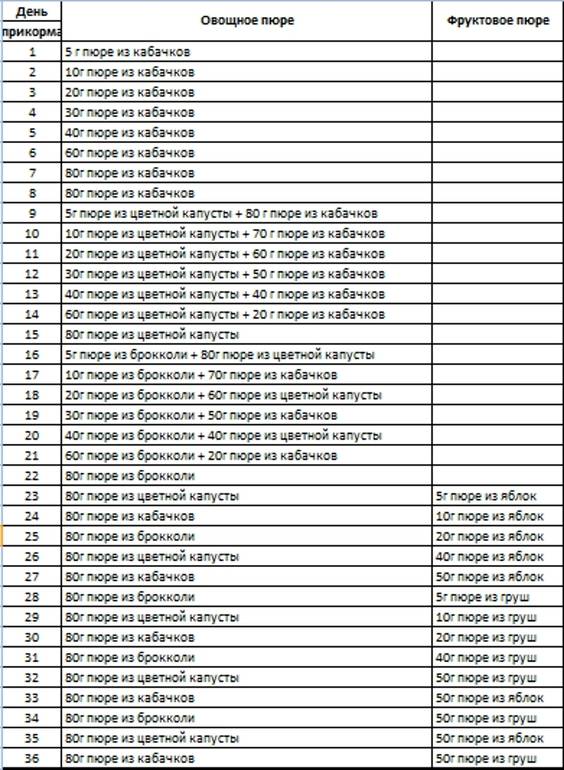
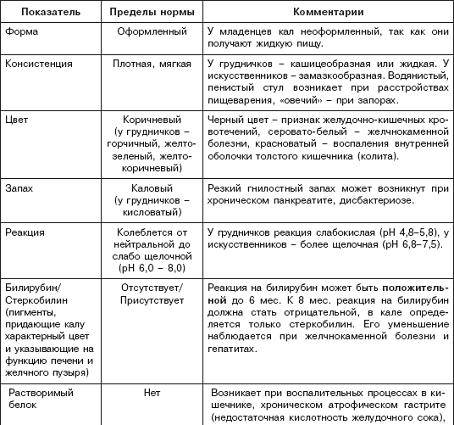
Диагностика
Куда обратиться в первую очередь, если есть подозрения, что у подростка прогрессирует психическое расстройство? Первичный осмотр может провести любой из перечисленных специалистов:
- психолог;
- психиатр;
- невролог;
- нейропсихолог;
- дефектолог.
Изучив симптомы, врач направляет пациента на дальнейшее обследование, выявление сопутствующих соматических нарушений.
К процессу борьбы с заболеванием обязательно должны быть подключены родители. Для эффективного взаимодействия врача и подростка следует помнить о специфичности переходного возраста, а также индивидуальных особенностях больного.
Задача врача:
- показывать толерантное отношение к ребенку, признавать естественность существования у него тревоги, напряжения и подозрительности, выражать понимание по поводу нежелания подростка общаться с психиатром;
- учитывать возможные препятствия для восприятия подростком информации, в частности из-за наличия вербальных галлюцинаций, тяжелых нарушений концентрационной функции внимания;
- всегда внимательно выслушивать больного, воспринимать серьезно любую предоставленную информацию, расспрашивать о деталях, используя употребляемые им термины;
- придерживаться оптимальной дистанции с ребенком, учитывая его потребности в личностном пространстве, например, не возражать, если больному будет легче разговаривать с вами во время игры, ходя по кабинету;
- продемонстрировать стремление помочь;
- подробно объяснить ребенку и родителям, в чем будет заключаться процедура оценки состояния ребенка;
- сбор информации проводить постепенно, по мере формирования доверия со стороны ребенка и его родителей;
- познакомить подростка и его родителей со специалистами, которые будут участвовать в осуществлении психосоциального вмешательства.
Специалист, который предоставляет квалифицированную психиатрическую помощь ребенку с шизофренией, должен учитывать стадию ее развития, тяжесть и механизмы нарушений адаптивного поведения, наличие особых образовательных проблем, ситуацию в контексте семьи.
Диагностика
Многие люди ошибочно полагают, что синдром дефицита внимания является заболеванием мальчиков с избыточной активностью. Но среди больных встречаются те, которым не присуща гиперактивность. В этом случае симптомы расстройства бывают смазанными, и выявить их еще сложнее. Часто на заболевание у таких детей не обращают должного внимания, их постоянно упрекают в лени, своенравности, отсутствии мотивации, а также называют глупыми.
Главным отличием данного синдрома от других видов психических расстройств является полное отсутствие четких лабораторных или инструментальных методов диагностики. Специалисты в диагностическом процессе, в основном, полагаются на рассказы родственников, учителей и других людей из близкого окружения ребенка.
Постановке диагноза СДВГ предшествует кропотливая работа. На протяжении длительного периода времени осуществляется наблюдение за ребенком, поведение которого вызывает опасения. Педиатр или детский психолог проводит сбор информации, опрашивает учителей и других наставников, интересуется мнением родителей, опекунов или других членов семьи. Также на этапе диагностики проводится полный медицинский осмотр ребенка, это позволяет СДВГ симптомы дифференцировать от других психологических расстройств или заболеваний, способных привести к изменению поведения.
Во время проведения бесед с целью сбора информации о пациенте, врач уделяет большое внимание ситуации в его семье. Родители также заполняют анкеты и опросники в отношении себя и близких родственников
Это позволяет определить наличие проблем в семейных отношениях, которые могут привести к тому, что у ребенка будут проявляться симптомы СДВГ. Также оценивается психическое здоровье других членов семьи, ведь, как упоминалось, наличие синдрома обусловлено генетической предрасположенностью.
Завершающим этапом диагностики является анализ полученной информации. Диагноз может быть поставлен в том случае, если будут подтверждены такие утверждения:
- основные симптомы СДВГ (невнимательность, импульсивность и т.д.) интенсивно выражены, степень их проявления не соответствует возрасту пациента. Проявления расстройства наблюдаются длительное время;
- проявления расстройства проникают во все сферы жизни, приводя к значительным осложнениям. Дети могут капризничать могут в разных ситуациях, когда устанут, не выспятся, хотят есть и т.д. Но для постановки диагноза необходимо найти подтверждение того, что поведение ребенка создает проблемы окружающим и ему самому;
- признаки СДВГ появляются в раннем возрасте и проявляются постоянно. Если признаки патологии демонстрируют себя время от времени, то они, скорее всего, обусловлены другими причинами;
- СДВГсимптомы не связаны с наличием у ребенка других соматических, психосоматических или психических расстройств. Для выявления такой взаимосвязи проводится тщательнее медицинское обследование пациента.
Несмотря на то, что специалисты в своей работе используют некоторые диагностические критерии, все же конечный диагноз ставится исключительно из субъективного мнения врача, которое, в свою очередь, также основывается на субъективных мнениях учителей и родственников. Поэтому велик риск ошибки. Чтобы избежать этого, необходимо подходить к проведению диагностики синдрома дефицита внимания с особой тщательностью.
Лечение
Лечение синусита у детей так же, как и гайморита, не назначается без предварительной диагностики. ЛОР определяет стадию, вид воспаления, патогенез возбудителя. Схема лечения зависит от особенностей болезни, наличия сопутствующих заболеваний, возраста малыша, локализации инфекции.
При синусите назначают:
- сосудосуживающие капли;
- антисептики;
- антибиотики;
- противовоспалительные препараты;
- муколитики;
- физиопроцедуры;
- антигистамины.
Сосудосуживающие капли стимулируют вывод слизи. Из-за эффекта привыкания врачи не рекомендуют использовать препарат дольше 5 дней.
Антисептические растворы наиболее эффективны при гайморите из-за простоты доступа к очагу воспаления. Данные ЛС входят в состав жидкости для промывания.
При лёгком протекании заболевания отоларингологи не рекомендуют сразу прибегать к использованию антибиотиков. На начальной стадии достаточно сочетать сосудосуживающие капли и физиопроцедуры.
Муколитики применяются для разжижения слизи. Применяют после снятия воспаления, ликвидации очага инфекции.
При обострениях назначают антибиотики согласно стандартной схеме:
- первый ряд – пенициллины с клавулановой кислотой;
- второй ряд – цефалоспорины – если есть противопоказания к препаратам первого ряда;
- третий ряд – макролиды, тетрациклины.
К антибиотикам данных классов наиболее чувствительны типичные возбудители заболеваний синусов: Haemophilus influenzae, Streptococcus pneumonia, Moraxella catarrhalis. Антибиотики назначают при бурном протекании болезни.
Если есть сильные нагноения – приоритет отдают цефалоспоринам.
При длительном хроническом протекании ЛОР определяет препарат, основываясь на результатах бактериального посева. Если одновременно протекает основное заболевание, вызванное возбудителем бактериальной природы, назначение по рекомендации врача, в сферу компетенции которого входит патология.
Максимальная длительность терапии антибиотиками не превышает 7 дней.
Нестероидные противовоспалительные детям назначают только в форме суспензии, рассчитывая дозировку исходя из массы тела и одновременного приёма других ЛС. Малышам не рекомендуется назначать противовоспалительные, обезболивающие и жаропонижающие медпрепараты по отдельности – высокая нагрузка на печень и почки.
Гормональные медпрепараты включают в схему лечения только при реактивных воспалительных процессах или аллергических реакциях. Противопоказаны до 18 лет, но могут включаться в терапию детям, если невозможно стабилизировать процессы другими классами ЛС.
Перед первым приёмом большинства медпрепаратов проводится аллергопроба инъекция ¼ от разовой дозы ЛС.
Физиопроцедуры вылечивают заболевания синусов лёгкой и хронической форм. Они должны проходить под наблюдением физиотерапевта. Самые эффективные:
- магнитотерапия – восстановление слизистой, снятие отёчности;
- электрофорез – ввод препаратов через ткани посредством электрического тока;
- теплотерапия – прогревание пазух, расширяет соустья.
- УФЧ – снятие болевых ощущений.
Ингаляции вылечивают заболевания лёгкого протекания за 5-7 дней.
Вниманию мамы
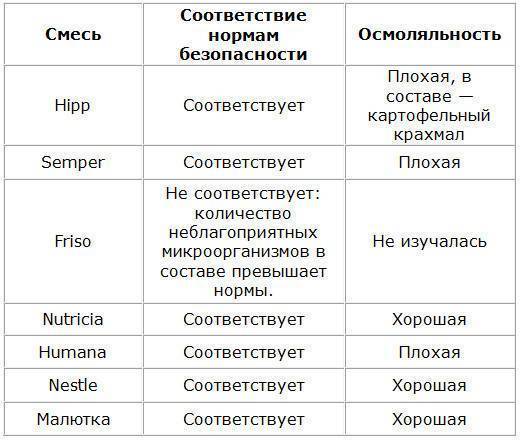
О пользе грудного вскармливания наслышаны практически все молодые мамы. Да, материнское молоко является самым лучшим, самым сбалансированным питанием для малыша, и никакая, даже самая лучшая смесь не сможет заменить находящиеся в нем факторы защиты, роста, стволовые клетки, разнообразные полезные бактерии и т.д. Но существует множество причин, по которым мама не кормит грудью своего ребенка: тяжелые роды и долгое восстановление, мастит, прием лекарственных препаратов, не совместимых с грудным вскармливанием, состояние новорожденного, нехватка или отсутствие молока, в конце концов, необходимость выхода на работу. В этом случае малыш получает искусственное вскармливание, благо, что сейчас есть большой выбор современных адаптированных (т.е. приближенных по составу к грудному молоку) смесей.
Выбор смеси для питания малыша – ответственный шаг. Конечно, отзывы на родительских форумах бывают полезны, но при выборе смеси для грудничка следует прежде всего обратиться к квалифицированному педиатру. Доктор поможет подобрать смесь, подходящую именно вашему ребенку, с учетом особенностей его здоровья – веса, стула и т.д.
Итак, смесь выбрана, есть бутылочки, соски, стерилизатор. Разводим и кормим.
- На грудном вскармливании малыш сам «регулирует» количество высасываемого молока, строгий режим не нужен, может есть и ночью. Допаивание водой, как правило, не нужно.
- При вскармливании смесью следует соблюдать режим, т.е. кормить по часам, новорожденного – через каждые 3-3,5 часа с ночным перерывом. Такой режим нужен, чтобы избежать «перекорма» ребенка. Некоторым деткам требуется допаивание.
Если ваш ребенок хорошо растет, ест, спит, он спокоен, у него хороший стул и чистая кожа – поводов для смены питания, конечно, нет.
К сожалению, «идеальных» детей не так много. Иногда возникают ситуации, в которых мама задается вопросом: может, не подходит смесь?
Выбор питания по возрасту ребенка
Чтобы правильно выбрать детское питание, нужно учитывать возраст новорожденного. На упаковках производители ставят соответствующие обозначения:
цифра «1» на упаковке искусственного питания для детей обозначает, что ее можно давать малышам от рождения до полугода;
цифра «2» — для детей от полугода и старше.
Также можно встретить обозначение «Pre» — это смесь для ребенка, родившегося раньше срока. Иногда производители просто указывают допустимый возраст в месяцах.
Родителям нужно принять во внимание: нельзя покупать смесь новорожденному, не соответствующую его возрасту, поскольку последствия будут в любом случае отрицательными. Неплохо будет перед покупкой изучить состав продукции: в ней могут быть потенциальные для малыша аллергены, и узнать срок годности
Единственный параметр, на который не стоит обращать внимание родителям, чтобы правильно выбрать питание для детей, — это цена. Если питание стоит дорого, это не означает, что оно обязательно подойдет новорожденному
Все параметры выбора исключительно индивидуальны.
Лечение аденоидита
Лечение аденоидита принято разделять на консервативное и оперативное. Консервативное лечение требует от родителей, в первую очередь, большого терпения (надо научить малыша правильно высмаркиваться, проводить с ним туалет полости носа иногда несколько раз в день!), посещения процедур (промывание носа ЛОР врачом, физиолечение и др.), четкого выполнения всех назначений врача. Это далеко не быстрый процесс, но если родители и врач заодно, и действуют сплоченной командой, то результат не заставляет себя ждать! Но бывают случаи, когда консервативное лечение неэффективно, тогда врач принимает решение об оперативном вмешательстве, и не всегда это зависит только от степени аденоидов. Чаще всего показаниями к оперативному лечению являются: полное отсутствие носового дыхания, рецидивирующие отиты (тубоотиты), ночное апное, стойкое снижение слуха.
«Если они участвуют в иммунном ответе, зачем их удалять? Ничего лишнего в организме нет!»
Действительно, аденоидная ткань является частью лимфоидного кольца глотки, как было сказано выше, но только частью! Здесь важно оценивать соотношение вреда и пользы для организма. В случае хронического аденоидита сама миндалина становится местом обитания и размножения патогенных микроорганизмов, что явно не приносит пользы ребёнку, а частые обострения приводят к увеличению аденоидной ткани в размере, вызывая параллельно заболевание ушей, с последующим стойким снижением слуха.. «Если их удалить – они вырастут заново!»
«Если их удалить – они вырастут заново!»
На данном этапе развития медицины это мнение является ошибочным. Операция аденотомия выполняется под общим наркозом, с использованием эндоскопической техники. Современное оснащение позволяет удалять аденоидную ткань полностью под визуальным контролем, тем самым гарантируя отсутствие рецидивов. При аденотомии под местной анестезией, как выполнялось ранее повсеместно, действительно высок риск повторных аденотомий, так как чаще всего часть миндалины не удаляется с первого раза, что и вызывает рецидив.
Лечебная тактика гипоксии
При возникновении гипоксии плода в потужном периоде или во время схваток (урежение сердцебиения) принимают решение о скорейшем завершении родов: проведение кесарева сечения или наложение акушерских щипцов (в случае родостимуляции окситоцином введение препарата прекращают). После рождения ребенка приступают к немедленному оказанию медицинской помощи:
- освобождение дыхательных путей от слизи, мекония и вод (отсасывание специальным аспиратором);
- подача смеси кислорода с воздухом или чистого увлажненного кислорода через маску, носовой катетер или аппарата искусственной вентиляции легких (в случае тяжелой гипоксии новорожденного помещают в кувез, интубируют и начинают ИВЛ);
- обогрев ребенка лучистым теплом (на специальном пеленальном столике), а при тяжелой гипоксии помещение малыша в инкубатор;
- введение препаратов, стимулирующих кровообращение и повышающих кровяное давление (камфара, дофамин) и средств, возбуждающих дыхательный центр (этимизол);
- внутривенные инфузии физ. раствора, гидрокарбоната натрия (нейтрализация углекислоты в крови), глюкозы для восстановления сниженного объема сосудистого русла;
- переливание препаратов крови при необходимости (гемолитическая болезнь новорожденного);
- назначение антибиотиков для профилактики легочных инфекций в случае тяжелой гипоксии или внутриутробном инфицировании плода, а также при респираторном дистресс-синдроме при преждевременных родах;
- назначение противосудорожных препаратов (фенобарбитал, феназепам);
- для снижения внутричерепного давления показано введение диакарба, верошпирона (мочегонные с эффектом понижения продукции ликвора).
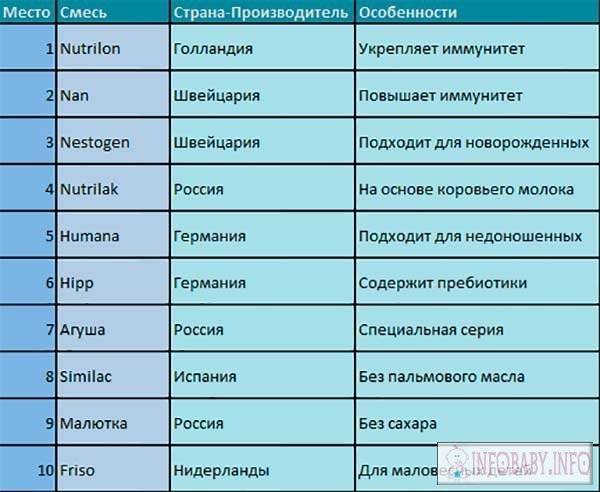
Смеси на любой вкус
Огромный выбор детского питания на прилавках магазинов кого угодно поставит в тупик. Что именно подходит вашему малышу? Для ответа на этот вопрос надо знать, какие вообще смеси бывают:
- адаптированные,
- с лечебным эффектом.
Адаптированные смеси подходят деткам от первых дней жизни до года. Это продукт, наиболее близкий по своему составу к материнскому молоку. Обычно такое питание рекомендуют малышам, у которых нет никаких проблем со здоровьем. Продается оно в двух видах: жидкое (его можно сразу употреблять) и сухое (растворяется в жидкости).
Есть три разновидности адаптированных смесей.
- Высокоадаптированные (в их состав входят биологически активные компоненты, молочная сыворотка, они годны для употребления с самого рождения).
- Менее адаптированные (часто содержат белок казеин, не годятся для раннего возраста).
- Частично адаптированные (в них отсутствуют биологические добавки, сыворотка, подходят для малышей с двухмесячного возраста).
Лечебное питание врач назначит грудничкам, родившимся с различными отклонениями, имеющим те или иные проблемы со здоровьем.
Лечебные смеси бывают следующих видов:
- гипоаллергенные (для малышей, страдающих от пищевой аллергии);
- антирефлюксные (применяются при частых срыгиваниях);
- обогащенные железом (необходимые детям с анемией);
- кисломолочные (для нормализации работы кишечника);
- с пребиотиками (обогащают кишечную микрофлору);
- содержащие крахмал (назначают при поносах);
- для детей с низким весом (с нуклеотидами в составе);
- с низким содержанием жиров (такое питание подходит при проблемах с пищеварительной системой);
- рекомендованные при лактазной недостаточности (без лактозы или с малым ее содержанием);
- для недоношенных детей;
- для детей с диагнозом «фенилкетонурия» или «фениллаланиновая олигофрения».
Стадии расстройства
Какими бы ни были причины шизофрении у подростков, начинается она медленно и незаметно. Одно из первых проявлений – чувство внутреннего дискомфорта. Оно не имеет причины, но держит человека в постоянном стрессе и напряжении.
Следует выделить следующие стадии развития расстройства и принимаемые меры:
- Продромальная. На этом этапе заболевания для подростков характерны проблемы, связанные с концентрацией внимания, нарушениями сна, трудностями в школе. Постановка диагноза шизофрении на данной стадии невозможна, целью диагностического процесса является формирование групп специфического риска и проведения специфической профилактики.
- Острая. Преобладают продуктивные симптомы: галлюцинации, бредовые идеи, расстройства формального мышления, странное психотическое поведение. Наиболее специфические – слуховые галлюцинации. Они встречаются у 80% больных в возрасте от 12 до 18 лет.
- Ответа на лечение и редукции симптомов заболевания. Задача терапии на данном этапе – мониторинг и коррекция побочных эффектов терапии, достижение ремиссии.
- Дозревания ремиссии. Наблюдаются остаточные положительные и отрицательные симптомы шизофрении, связанные с побочными эффектами терапии. На этом этапе достигается стабильная ремиссия, устраняются факторы, которые могут быть причиной рецидива, происходит формирование установки на длительную поддерживающую терапию и восстановление социального функционирования.
- Восстановления. На этом уровне осуществляется контроль над соблюдением режима поддерживающей терапии, социальная поддержка, профилактика рецидивов.
- Хроническая. Прогрессирование данной стадии говорит о резистентности подростка к применяемым методам лечения. Происходит дезактуализация и частичная редукция положительных симптомов, однако сохраняются социальная изоляция, апатия и абулия. Негативные симптомы вызывают низкий уровень социального функционирования ребенка.
Шизофрения затрагивает самые тонкие слои психики подростка и проявляет себя в сфере самосознания и восприятия окружающей действительности.
Хирургическое лечение
В особых ситуациях оториноларинголог может назначить аденотомию — операцию по удалению вегетаций. Существует ряд показаний к аденотомии:
- когда не удается эффективно лечить ребенка консервативными способами;
- невозможность полноценно дышать носом приводит к частым болезням: ангина, фарингит и т.д.
- повторяющиеся воспаления в ушах;
- ребенок храпит, возникают остановки дыхания во сне (апноэ).
Вмешательство противопоказано при болезнях крови, в период обострения инфекционных заболеваний и детям младше двух лет.
Перед аденотомией нужно убрать воспаление, вылечив аденоидные вегетации. Сама операция длится всего 15-20 минут и проходит под местным наркозом. Пациент во время манипуляции располагается в кресле, немного запрокинув голову, а ЛОР-врач с помощью особого инструмента — аденотома — захватывает ткань вегетаций и отрезает ее резким движением руки. После манипуляции возможно небольшое кровотечение. Если операция прошла успешно и осложнений не выявлено, пациента отпускают домой.
Альтернатива стандартной операции, более современное вмешательство, – эндоскопическая аденотомия. Проводится с помощью эндоскопа. Этот способ значительно увеличивает процент проведенных операций без осложнений.
После вмешательства нужно сутки соблюдать постельный режим и пару недель ограничить себя в физических нагрузках и активности. Следует уменьшить время нахождения на солнце, противопоказаны горячие ванны. Оториноларинголог посоветует курс дыхательной гимнастики, который непременно поможет пациенту восстановиться и вернуться к нормальному образу жизни.
Что такое аденоиды и откуда они берутся
Аденоидные вегетации (носоглоточная миндалина) – это лимфоидная ткань в своде носоглотки. Она имеется у всех без исключения детей и является периферическим органом иммунной системы, частью лимфоидного глоточного кольца. Главной функцией данного анатомического образования является борьба с проникающими в организм ребёнка бактериями или вирусами. Главное ее отличие от остальных миндалин – поверхность покрыта особым эпителием, который продуцирует слизь. Увеличение (гипертрофию) аденоидной ткани провоцируют частые аллергические и респираторные заболевания вирусной или бактериальной этиологии. Поэтому пик гипертрофии аденоидной ткани приходится как раз на возраст 3-7 лет. Затем лимфоидная ткань постепенно редуцируется в возрасте 10–12 лет. К 17 годам нередко остаются только фрагменты ткани, у здоровых же взрослых людей аденоидная ткань отсутствует. Гипертрофию аденоидной ткани принято делить на несколько степеней по ее объёму в носоглотке от первой, где аденоиды закрывают носовые ходы (хоаны) на 1/3 , до третьей-четвертой степени, когда происходит полная обтурация носоглотки с невозможностью носового дыхания.
Первые проявления
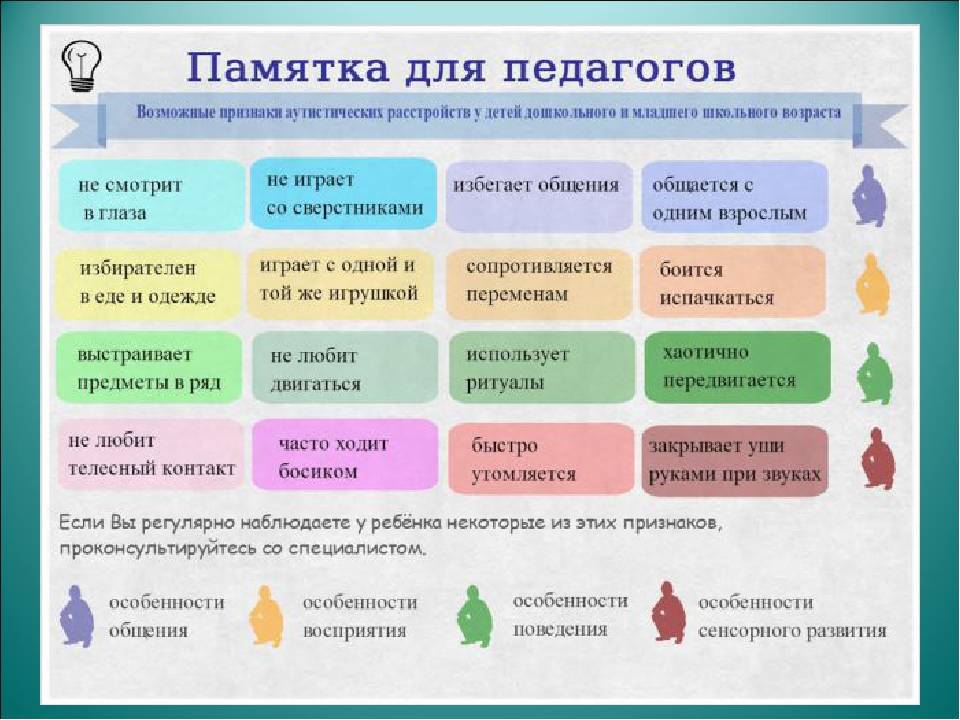
Начальные признаки шизофрении у подростка можно заметить еще в детском возрасте. Но они нерегулярны и выражены эпизодично, поэтому родители списывают их на какие-то индивидуальные особенности характера, усталость или капризность. К тому же подозревать у собственного ребенка психическое расстройство вряд ли кому-то в удовольствие.
Увидеть изменения в поведении ребенка не составит труда, если он вел энергичный образ жизни: хорошо учился, активно общался с друзьями, увлекался спортом или другими занятиями по интересам. Но вдруг происходит какое-то событие, которое кардинально меняет его жизнь. Его перестает интересовать учеба, он не находит общих тем для разговора с друзьями, отказывается заниматься спортом или любимыми прежде делами.
Подросток замыкается в себе, его поведение стает непредсказуемым. Настроение может в секунды поменяться в противоположную сторону.
Причиной для посещения психиатра должны стать следующие, неоднократно проявляющиеся симптомы:
- Прогрессирующие нелепые идеи и странные рассуждения.
- Изменения логики мышления, трансформация речи.
- Тяга к нелепым фантазиям, абсурдному философствованию.
- Эмоциональное отчуждение даже от близких людей, отсутствие или несоответствие реакции на происходящие события.
- Нетипичное и нелепое употребление слов и выражений в разговоре.
- Раздражительность без явного повода, лживость, проявление беспричинной агрессии.
- Бездеятельность, апатия, отсутствие какой-либо инициативы и интереса к жизни.
- Склонность к отчуждению, категорический отказ выходить на улицу, пренебрежение личной гигиеной, неряшливость, небрежность в одежде.
- Необычные фобии и страхи, нарушения пищевого поведения, странные хобби или накопление ненужных вещей.
- Употребление алкоголя, наркотических средств, склонность к бродяжничеству.
- Разговоры о суициде.
Довольно характерным проявлением психического расстройства следует отметить показную неприязнь к родителям или кому-то одному из них, кто был особенно близок.
Причины
Факторы, которые провоцируют развитие гипоксии новорожденного, весьма многочисленны. Условно их можно разделить на 4 большие группы:
Антенатальные причины (действующие во время беременности)
К ним относятся:
- тяжелые соматические болезни матери (сердечно-сосудистая, дыхательная, эндокринная патология),
- хроническая интоксикация беременной (курение, прием алкоголя, употребление наркотиков, профессиональные вредности, нарушенная экология).
Также в этот список входят:
- недоношенная и переношенная беременность,
- гестозы,
- сильные ярко выраженные анемии,
- кровотечения во время беременности (предлежание, отслойка плаценты),
- внутриутробное инфицирование плода хроническими материнскими инфекциями и перенесенная во время беременности острая инфекция,
- многоводие и маловодие,
- многоплодная беременность.
Кроме того, виной гипоксии могут быть:
- резус-конфликтная беременность и антифосфолипидный синдром,
- перманентная угроза прерывания беременности и развитие фетоплацентарной недостаточности,
- постоянные стрессы, неблагоприятные условия проживания, неполноценное питание.
Интранатальные причины (осложненное течение родов)
В данную группу входят:
- затяжные или наоборот, стремительные роды,
- родовая травма плода (повреждение головного или спинного мозга),
- родостимуляция окситоцином,
- оперативное родоразрешение (наложение акушерских щипцов, кесарево сечение).
Также в данную группу входят:
- падение кровяного давления в родах,
- преэклампсия и эклампсия в родах,
- отслойка плаценты в родах,
- гипоксия женщины во время общего наркоза,
- разрывы матки,
- аномалии родовой деятельности (дискоординация родовых сил).
Патология со стороны пуповины
- истинные узлы и их затягивание пуповины,
- разрыв пуповинных сосудов,
- обвитие пуповины,
- сжатие пуповины.
Плодовые причины (со стороны плода).
К данным причинам относятся:
- гемолитическая болезнь плода и новорожденного (анемия вследствие гемолиза эритроцитов),
- пороки развития плода (аномалии сердечно-сосудистой и легочной систем),
- инфекционные внутриутробные заболевания,
- кровоизлияния в головной мозг, надпочечники.
Асфиксия новорожденного
Асфиксия, переходящая впоследствии в гипоксию новорожденного развивается в результате закупорки дыхательных путей (заглатывание ребенком околоплодных вод и мекония, закупорка слизью, тугое обвитие пуповины, длительное и проблематичное рождение головки и другие).
Симптоматика
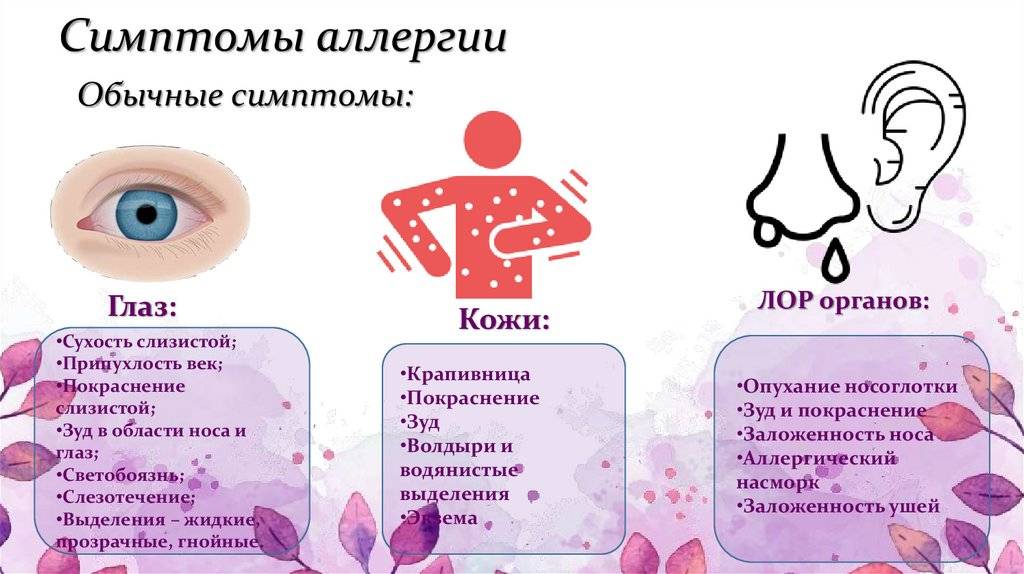
Родители всегда хотят знать, как точно определить непереносимость нового питания. Сделать это не составляет большого труда. При развитии аллергии на смесь, у грудничков быстро проявляются характерные симптомы. Среди них:
- сухость кожных покровов, зуд;
- высыпные элементы (на всех участках тела);
- участки гиперемии на коже;
- рвота;
- срыгивания;
- икота;
- вздутие живота;
- нарушения стула (диарея, запор);
- беспокойное поведение.
Иногда аллергия проявляется першением в горле, одышкой, насморком и кашлем. Подобные признаки легко спутать с простудным заболеванием. Главное отличие─ в первом случае высокая температура отсутствует
Очень важно вовремя провести правильную дифференциальную диагностику. При аллергии есть риск развития бронхиальной астмы и других неприятных осложнений
Аллергия на смесь может появляться не сразу и сроки возникновения негативных реакций после употребления нового продукта могут быть разными. Данный фактор зависит от индивидуальных особенностей организма грудничка. Одни дети выдают симптоматику уже после одного кормления, у других характерные признаки появятся только спустя три месяца.
Как правильно выбрать смесь по возрасту ребенка?
По мере роста новорожденного увеличивается не только его восприимчивость к различного рода белкам, в т.ч. и казеину, но и потребность в разнообразных биоактивных добавках, витаминах, минералах и питательных элементах. Поэтому большинство смесей для искусственного вскармливания классифицируются еще и по возрасту малыша. О чем говорят цифры, указанные на баночке с питанием?
- «0» (или приставка «пре-») — состав, предназначенный для маловесных, недоношенных и ослабленных новорожденных;
- «1» — питание для деток с рождения до полугода;
- «2» — смеси для малышей с 6 месяцев до года;
- «3» — прикорм для ребят старше 1 года.
Не стоит игнорировать возрастную пометку, выбирая детскую смесь — такая градация крайне важна, поскольку позволяет обеспечить растущий организм необходимыми калориями и питательными элементами. Предлагая крохе питание, не подходящее по возрасту, вы рискуете оставить его голодным даже при необходимом объеме порции либо, наоборот, перекормить.