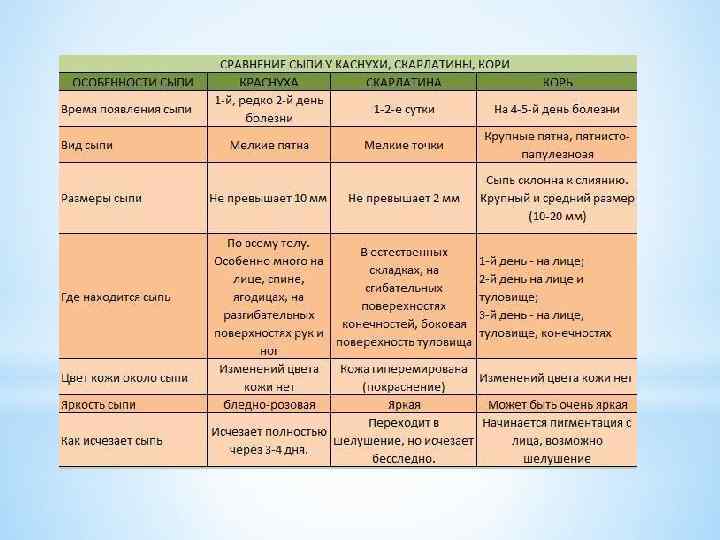
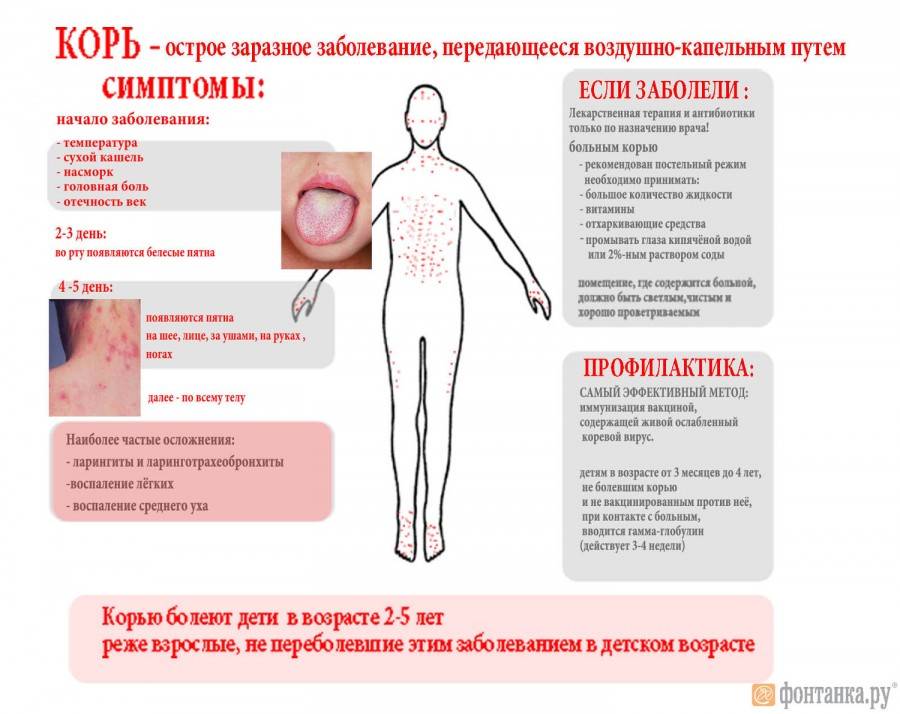
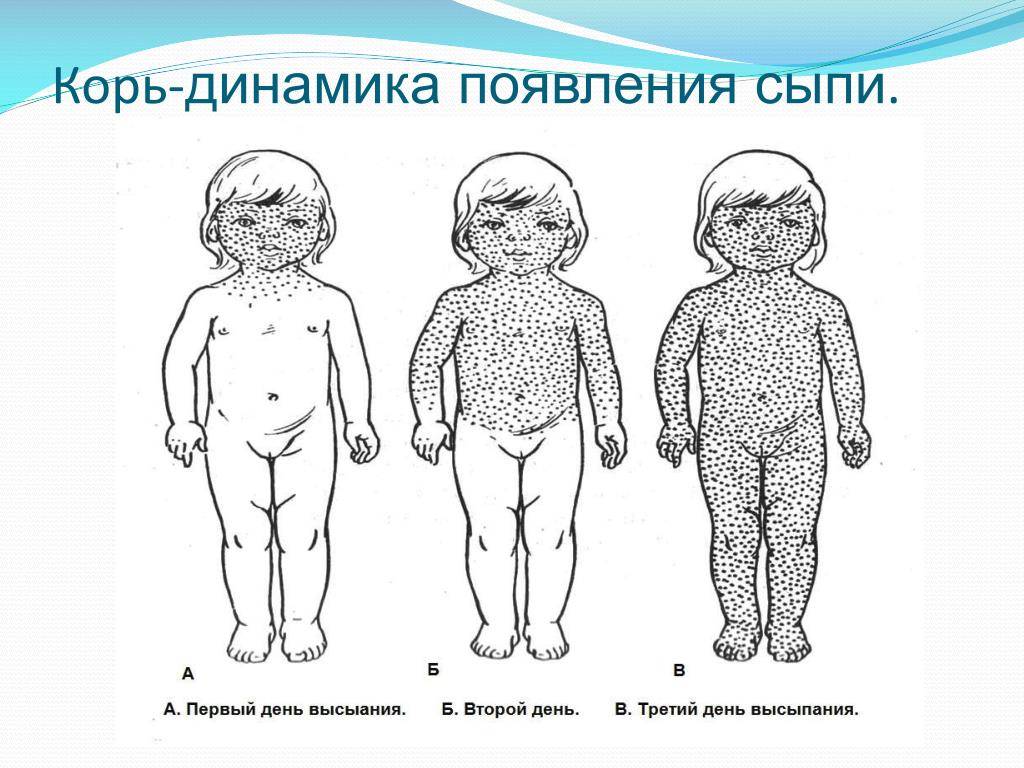
Симптомы и признаки заболевания
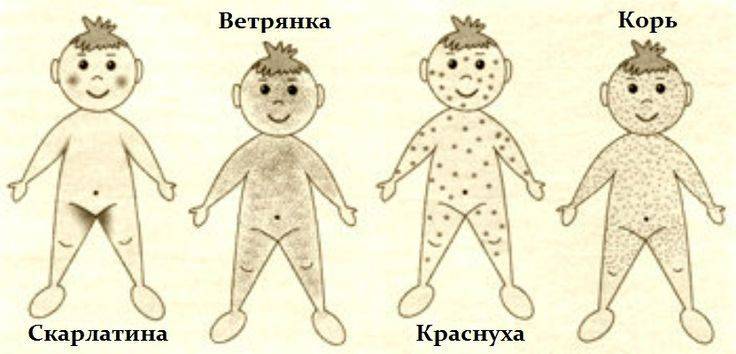
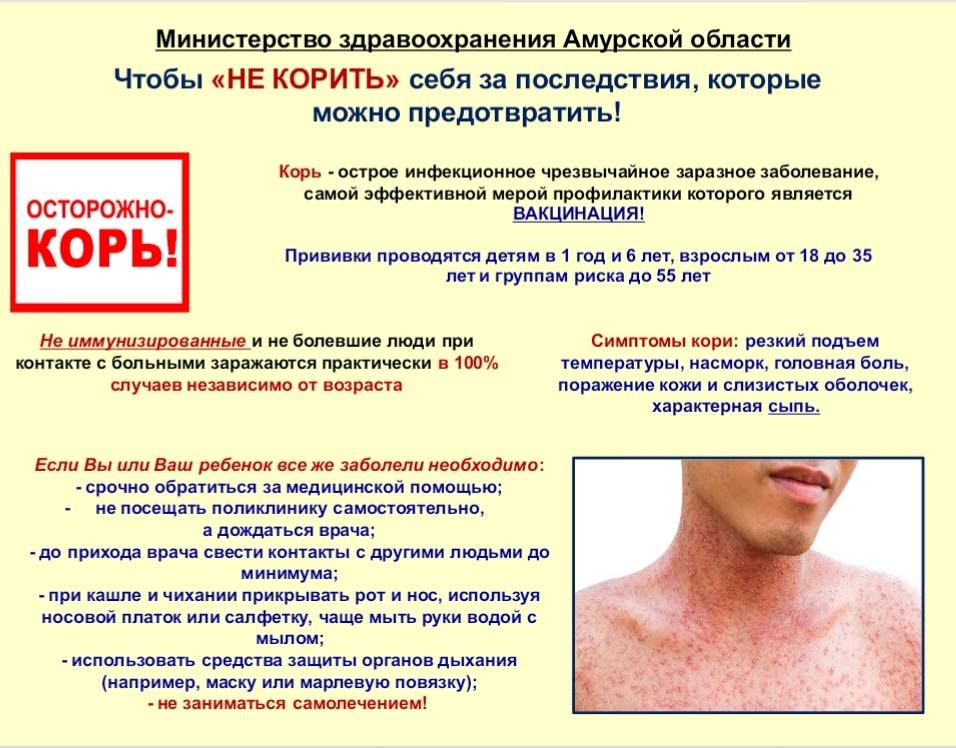
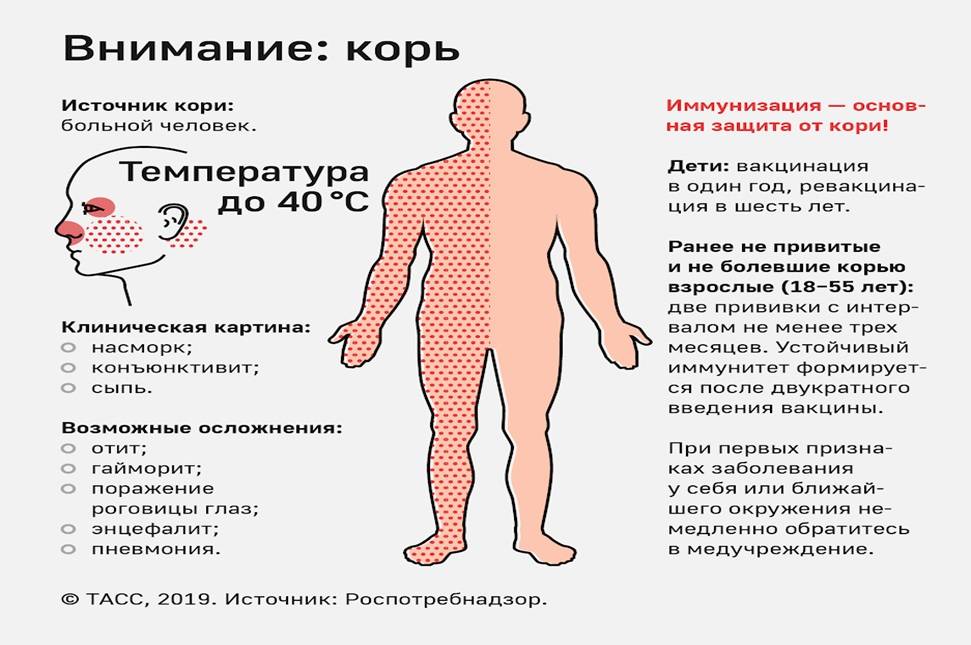
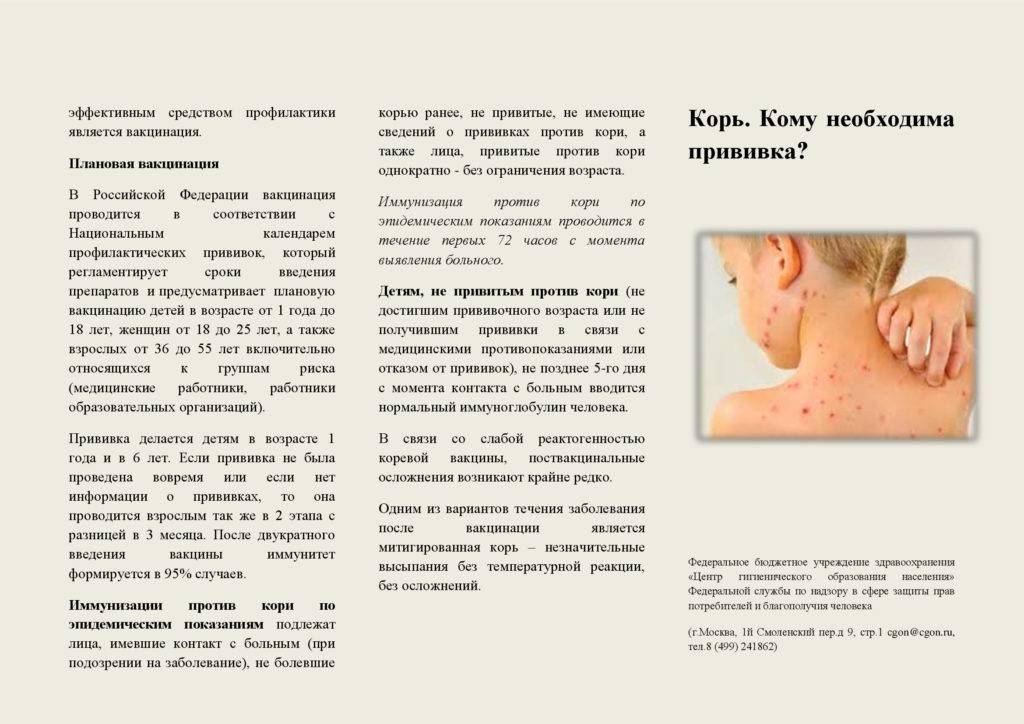
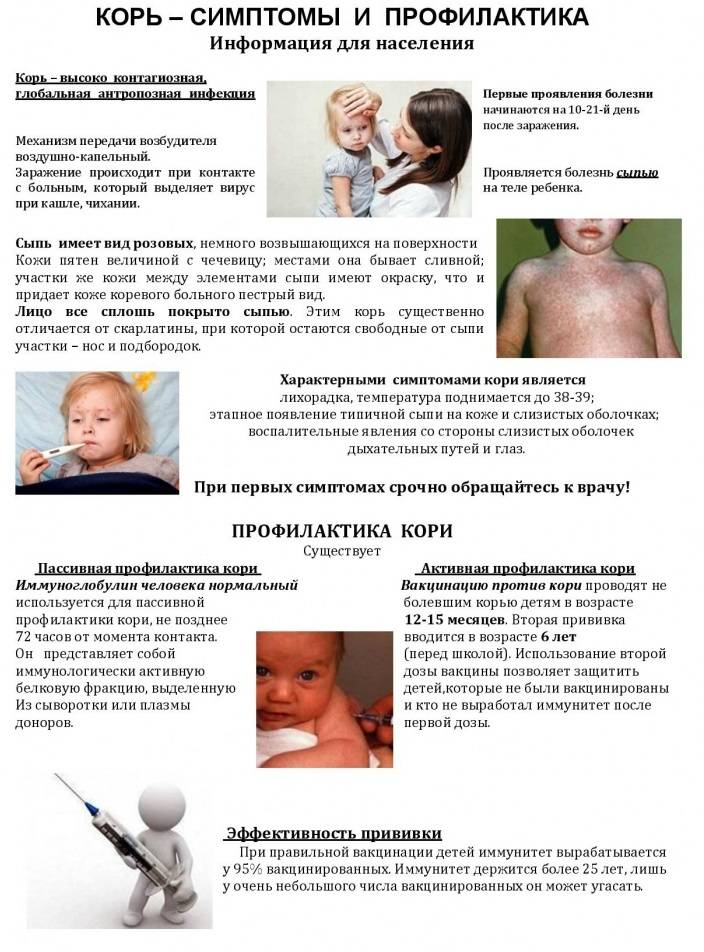
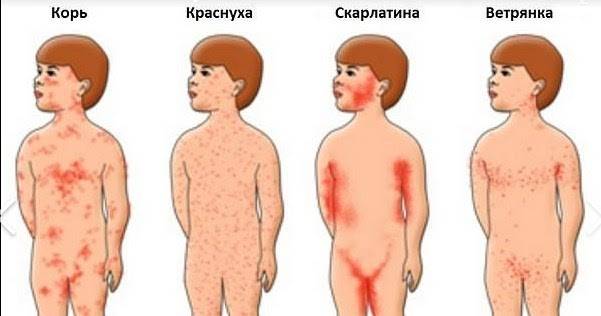
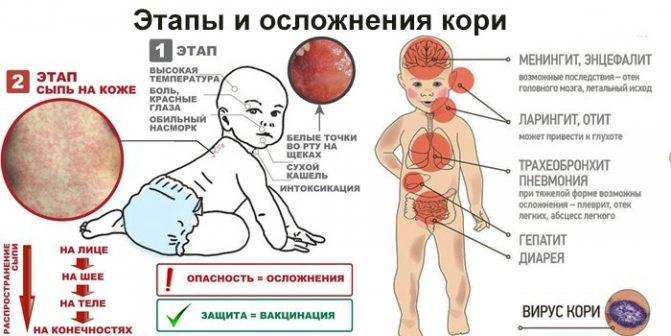
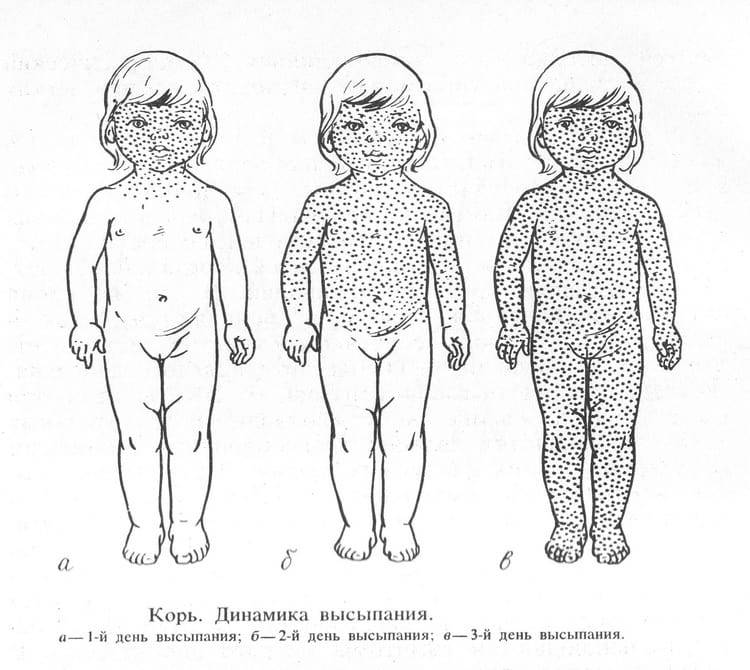
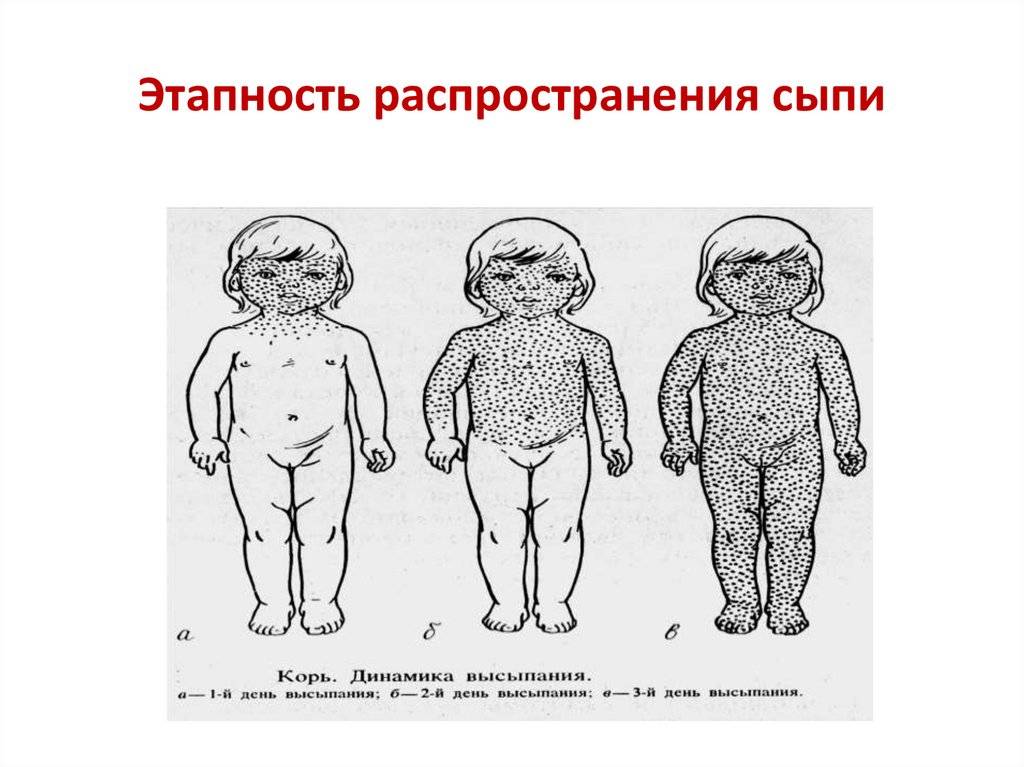
Заболевание проявляется в среднем через 9 до 17 дней, но может длиться до 21 дня. Симптоматика кори постепенная. Первый признак заболевания – лихорадка (температура 38-40 градусов), затем появляются типичные симптомы ОРЗ. Спустя несколько дней больной покрывается сыпью: это главный признак, по которому можно отличить корь от обычной простуды или другой вирусной инфекции. Сначала высыпания появляются на лице и шее, а в течение двух дней покрывается все туловище. В это время симптоматика обостряется.
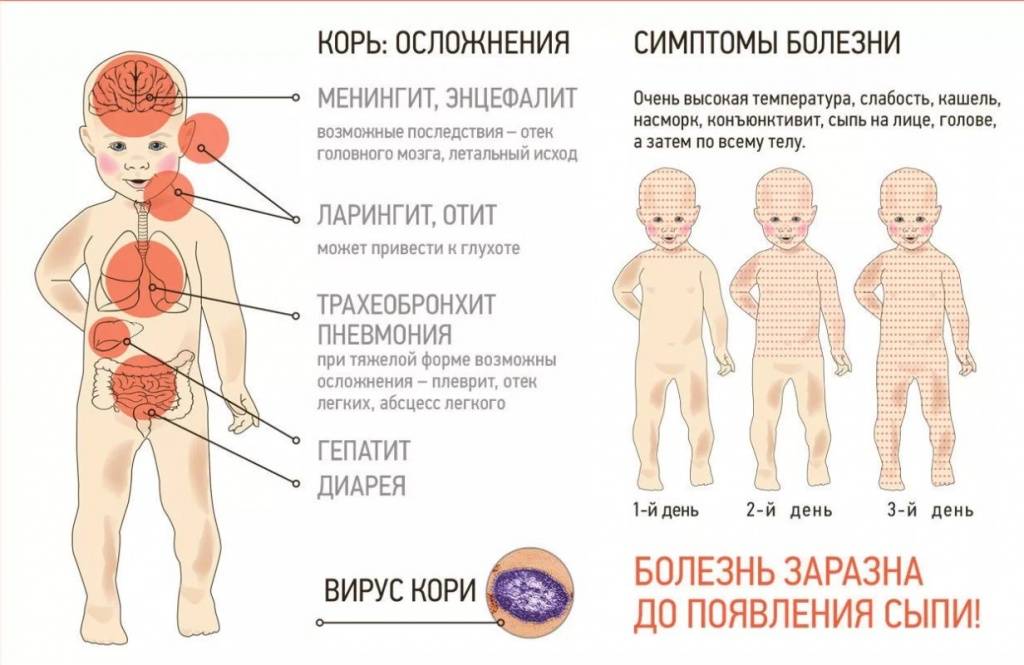
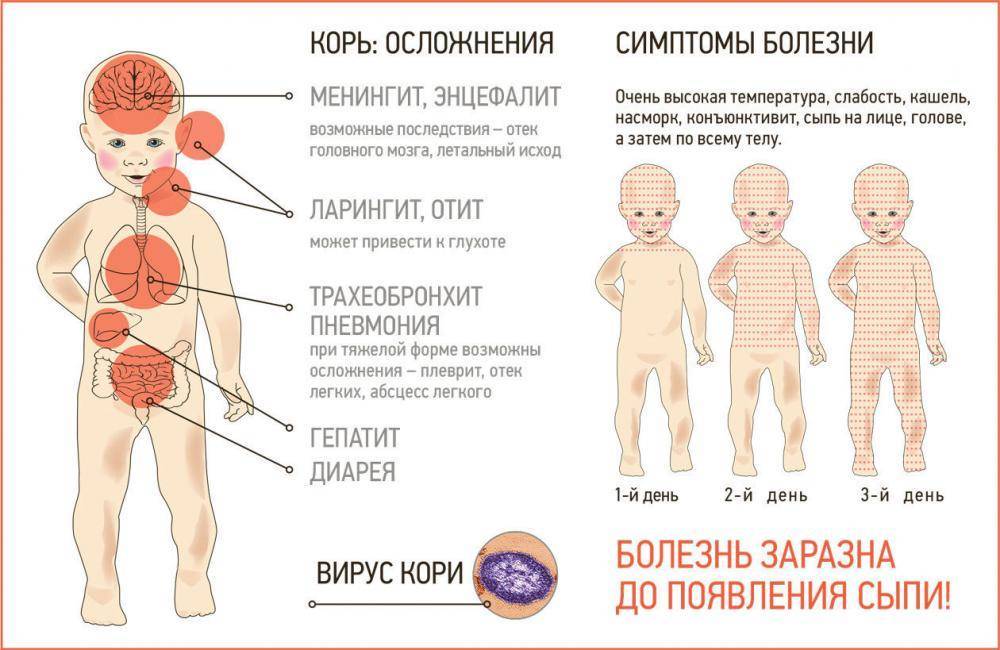
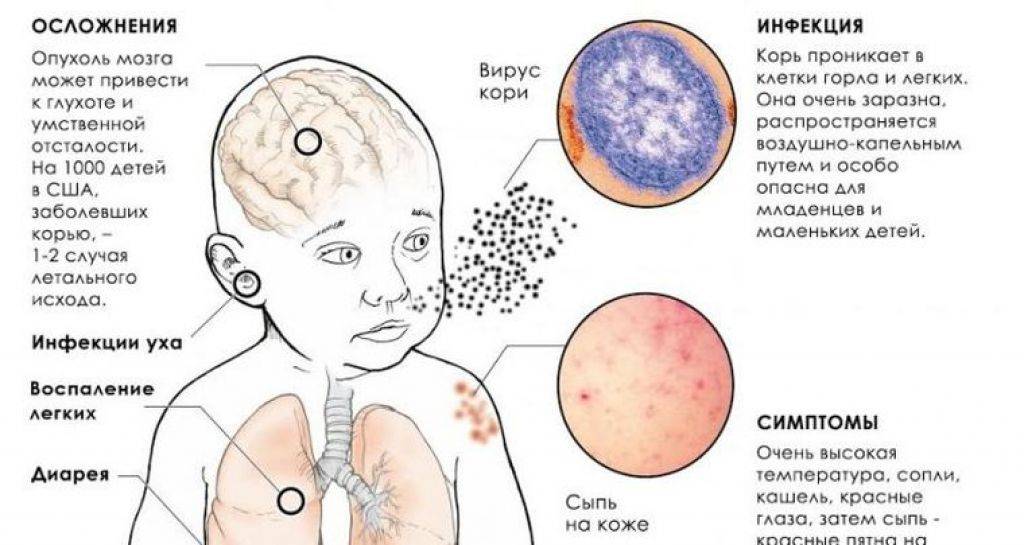
Опасность заболевания кроется в осложнениях, которые дает корь на дыхательную и нервную системы. Есть риск развития пневмонии, менингита, энцефалита. Также наблюдаются нарушения со стороны ЖКТ: колит, стоматит, расстройство желудка.
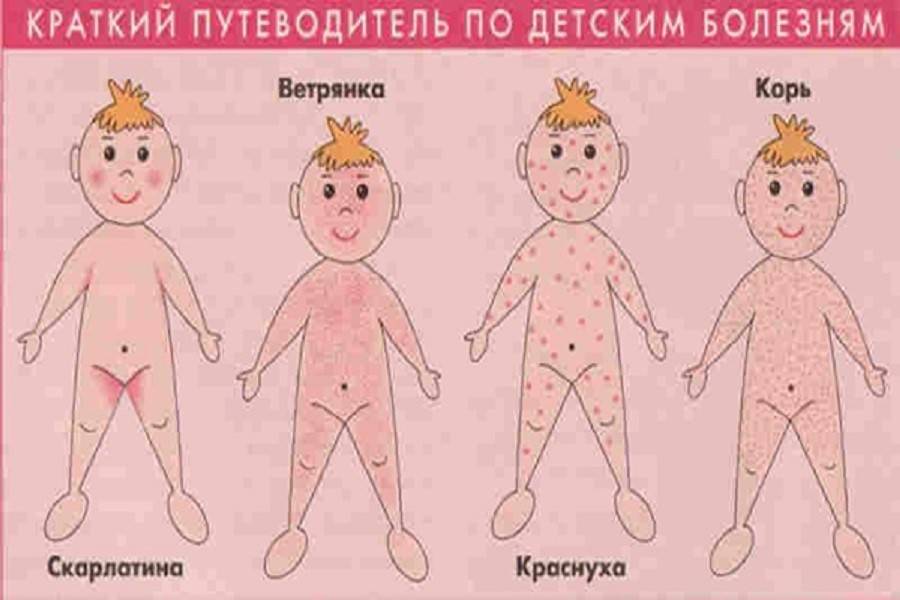
Корь легко спутать с обычной простудой или гриппом, поскольку на начальной стадии оба заболевания имеют схожую симптоматику. У больного становится одутловатое лицо, глаза краснеют и слезятся.
На внутренней поверхности щек больного появляются белесые высыпания. На 4-5 день сыпь распространяется по всему телу поэтапно. В течение 3-5 дней после появления сыпи на всем теле симптомы ослабевают, и человек становится менее заразным.
Правила поведения при подозрении на корь:
- не посещать поликлинику или больницу, вызвать врача, предупредив о симптомах;
- минимизировать контакты;
- при кашле или чихании использовать платок или одноразовую салфетку;
- не трогать руками глаза, рот и нос;
- мыть руки и обрабатывать антисептическими препаратами вещи личного пользования;
- надевать маску при контакте с окружающими (и больному, и окружающим);
- сообщить врачу о последних передвижениях по стране и миру (если они были предположительно инкубационный период);
- не пытаться лечить заболевание самостоятельно.
Типичное и атипичное течение заболевания
При типичном течении заболевания выделяют 3 периода:
- начальный (карательный);
- стадия высыпаний;
- реконвалесценция.
Во время карательного периода, который наступает после истечения инкубационного, появляются признаки простудного заболевания: повышается температура, появляется насморк, кашель.
На стадии высыпаний сначала появляются белесые пятна, затем сыпь становится ярко-красной. Она держится до 1-1,5 недель.
Во время реконвалесценции болезнь отступает, симптомы постепенно ослабевают. Высыпания могут оставаться дольше остальных симптомов.
У взрослых людей к заболеванию могут присоединяться бактериальные и другие осложнения. Вирус кори подавляет иммунную систему, из-за чего наступает обострение хронических заболеваний.
Атипичная корь
Митигированная (стертая) форма характерна легким течением заболевания. Ею могут болеть люди непосредственно после вакцинации или при введении гамма-глобулина.
Для геморрагической формы характерны кровоизлияния. Есть вероятность летального исхода из-за потери крови. При своевременном начале лечения и правильных методах терапии возможен условно-благоприятный исход.
Гипертоксическая форма кори возникает при сильной интоксикации. Больные сталкиваются с высоким стойким жаром, сердечной недостаточностью. Пациенту требуется незамедлительная госпитализация.
Как происходит заражение корью?
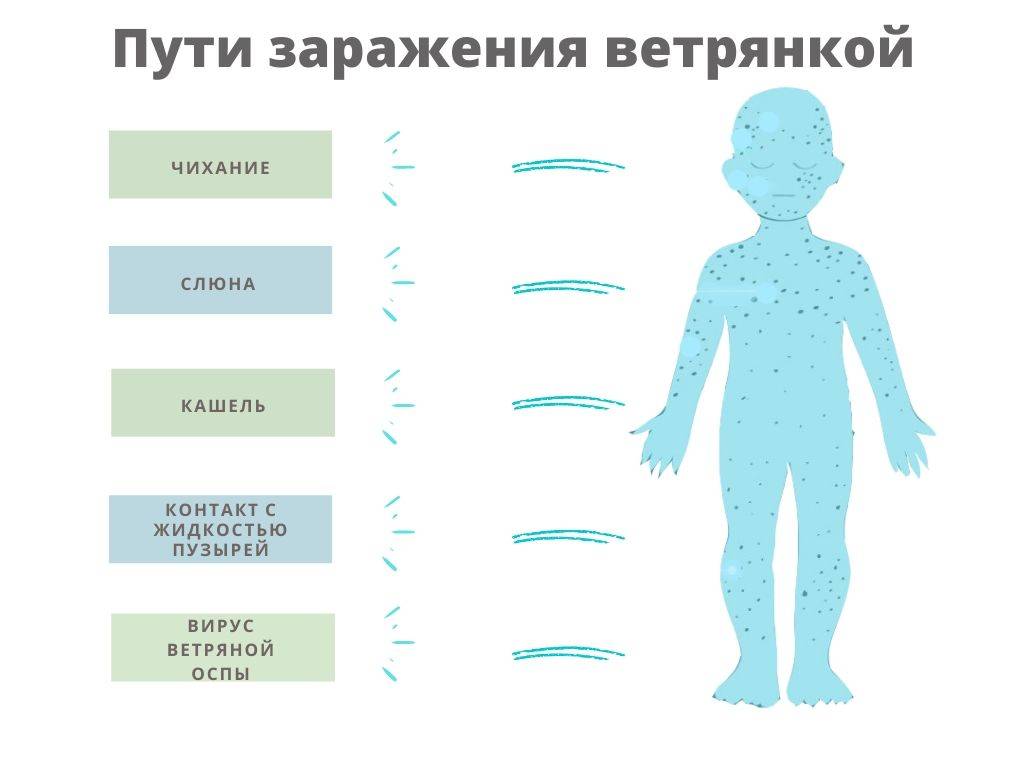
Вирус распространяется по воздуху, с током которого может через вентиляционные трубы попадать даже на другой этаж. В замкнутом тесном помещении он легко поражает дыхательные пути, слизистую горла и глаз. В организм попадает также с капельками слюны больного человека, когда он чихает или кашляет. Солнечный свет быстро убивает вирус кори. Дезинфекция помещения, в котором находились заболевшие дети, не требуется, достаточно хорошего проветривания, так как период жизни вируса составляет всего 2-3 часа при нормальной температуре.
Вирус кори в процессе своей жизнедеятельности вырабатывает токсические вещества, отравляющие организм детей. Симптомом кори является характерная красная сыпь на лице и теле.
Что делать, если ребенок заболел корью
Первые симптомы при кори – повод немедленно обратиться к врачу. Родители должны понимать, что от своевременного лечения зависит не только здоровье, но и жизнь ребенка. Высокий процент детской смертности связан с осложнениями, вызванными этим заболеванием. Корь у грудничков – особенно опасна, ведь их организм еще не способен справляться с тяжелыми проявлениями болезни и не имеет соответствующего иммунитета.
Что делать, если ребенок заболел корью?
Постельный режим. Заболевшему ребенку необходимо побольше спать и пить много жидкости
Также важно правильно питаться во время болезни.
Чтобы сбить температуру, достаточно давать жаропонижающее. Дозировку и продолжительность курса определит врач
Справиться с конъюнктивитом помогут регулярные промывания глаз – не реже 4 раз в сутки. Для этого можно использовать раствор фурацилина.
От кашля педиатры прописывают сиропы-муколитики, которые разжижают мокроту и помогают откашливанию.
Чтобы избавиться от насморка, нужно промывать нос соляным раствором (подойдет любой спрей на основе морской воды).
Сыпь обрабатывать ничем не нужно, спустя 5 дней она пройдет сама по себе.
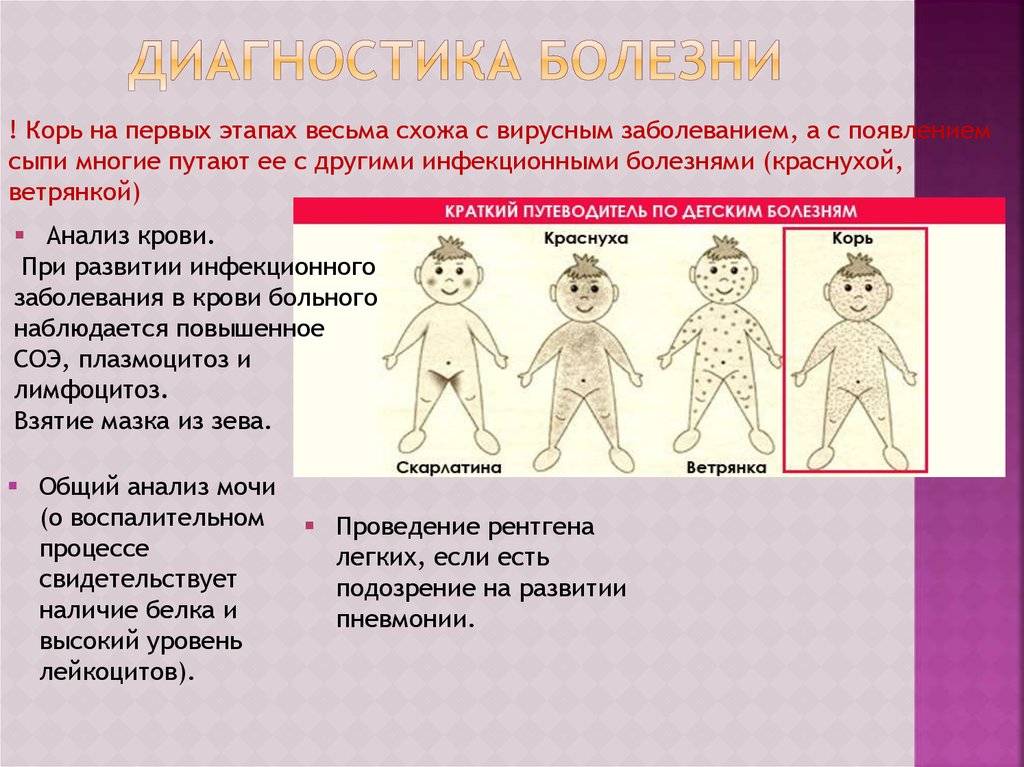
Диагностика
Когда имеет место корь в типичной форме, то диагностировать заболевание труда не составит. Наличие явных признаков кори, описанных выше, исключит иные болезни. Для постановки диагноза при атипичной форме заболевания следует назначить пациенту сдачу ряда дополнительных анализов:
- общие анализы крови и мочи;
- анализ крови на наличие вируса или по мазкам из носоглотки (вирусологический метод);
- анализ крови на антитела и повышение их титра (серологический метод);
- проведение реакции торможения гемаглютинации, способной показать наличие инфекционного поражения.
Когда развиваются осложнения, врач дополнительно назначает проведение других исследований. Самыми распространенными среди них являются электроэнцефалография и рентген грудной клетки.
Осложнения
Одна из отличительных черт вируса кори – его способность подавлять иммунитет, из-за чего может возникнуть множество осложнений со стороны самых разных систем и органов. Чаще всего активируется условно-патогенная микрофлора, которая всегда присутствовала в организме ребенка, но успешно подавлялась его иммунными силами.
Осложнения бывают ранними и поздними, вызываются как самим вирусом (первичные), так и возникают в результате наложения бактериальной инфекции (вторичные).
- пневмонии;
- бронхиты;
- бронхопневмонии;
- ларингиты;
- плевриты.
Первичные осложнения, вызванные вирусом кори:
- ранняя коревая гигантоклеточная пневмония;
- энцефалит;
- менингоэнцефалит;
- подострый склерозирующий панэнцефалит.
- энцефалит;
- менингит;
- полиневриты;
- менингоэнцефалит.
Осложнения со стороны пищеварительного тракта:
- стоматит (воспаление слизистой рта);
- энтерит (воспаление тонкого кишечника);
- колит;
- расстройство стула из-за усиления активности патогенной микрофлоры.
Осложнения со стороны других органов и систем:
- конъюнктивиты;
- отиты;
- слепота;
- миокардит.
- пиелонефриты;
- циститы.
К сожалению, некоторые осложнения, особенно со стороны ЦНС, могут привести к летальному исходу.
Иммунитет с гарантией?
Вакцинация против кори снизила заболеваемость в нашей стране до единичных случаев, но не уничтожила популяцию кори, как, например, однажды произошло с вирусом чёрной оспы. Однако иммунитет, полученный после вакцины и иммунитет после перенесённого заболевания, отличается. Естественный иммунитет после кори исключает повторное заболевание. Вакцинация такой пожизненной гарантии не даёт. Вакцинация проводится в несколько этапов и впоследствии защищает не столько от болезни, сколько от осложнений. Вирулентность, то есть способность у инфекционного агента заражать организм и вызывать классические симптомы заболевания, у кори не такая высокая. То есть, при заражении вакцинированного человека возможна атипичная форма протекания болезни. Иммунитет самостоятельно справляется с инфекционными агентами, у человека может не быть выраженных симптомов, будь то сыпь, температура. Он может и не знать, что заболел (вирус может маскироваться под обычный ОРВИ), однако, может заразить других людей, у которых по определённым причинам нет иммунитета к инфекции. У взрослых корь протекает намного тяжелее и вызывает больше осложнений, чем у детей.
Другая сторона медали вспышек кори по всему миру — отказ многих людей от вакцинации и путешествия в те страны, где периодически возникают очаги инфекции. И человек с атипичной формой кори, сам того не зная, может заразить людей без противокоревого иммунитета
Поэтому так важно знать, прививались ли вы в детстве и какое количество антител есть в вашем организме
Корь у младенцев и детей
Младенцы крайне редко болеют корью. Этому есть простое объяснение: минимальное количество контактов с посторонними людьми. Кроме того, у грудных детей есть природная защита в виде материнских антител. Врожденный иммунитет от кори, полученный от матери, действует первые 3–6 месяцев жизни.
Отказ ребенка от пищи во время болезни или же резкое сокращение порции не являются поводом для беспокойства. Однако жидкости в организм больного должно поступать максимальное количество.
Корь у детей зачастую протекает со слабовыраженной симптоматикой. Но в тот же момент в более тяжелой форме. Из-за этого в раннем возрасте возможно появление осложнений со стороны дыхательной, сердечно-сосудистой и пищеварительной систем. Из-за общего тяжелого состояния организма во время заболевания дети неактивны, вялы и малоподвижны. У них могут появляться синюшность и одышка, а также наблюдаться сбои в работе пищеварительной системы.
Чем лечить корь у взрослых?
Сегодня нет лекарств, которые бы излечивали корь, но есть вакцина для профилактики заболевания. Лечение сопровождается приемом препаратов, которые снижают риск развития негативных последствий заболевания. Осложнения чаще всего затрагивают дыхательную систему, сердечно-сосудистую, нервную. Высокому риску подвержены люди, страдающие сахарным диабетом. Корь может стать причиной пневмонии. В редких случаях – слепота или ухудшение слуха.
Стать жертвой кори может человек с ослабленным иммунитетом. Не зря говорят, что сильный иммунитет – защита от всех недугов. Если вы знаете, что иммунитет – слабое место, занимайтесь его поддержкой и усилением. Можете обратиться за консультацией к врачу, чтобы получить индивидуальное назначение с учетом особенностей организма и результатов биохимического анализа крови. Если одному человеку подошел определенный препарат, то вам он может не подойти и это вполне нормально. Каждый организм индивидуален и это учитывает ваш лечащий врач.
Возвращаясь к медицинским препаратам: здесь комплексный подход. Лечебный курс может назначать только врач после консультации и осмотра. Во время лечения используются такие группы препаратов: жаропонижающие, обезболивающие средства, антигистаминные, сосудосуживающие (если у пациента есть сильный насморк). Период полного выздоровления может занять от недели до месяца. Обычно уже через полторы недели красная сыпь начинает исчезать с тела, а пациент чувствует себя гораздо лучше и бодрее.
Если кто-то в семье заболел корью, важно соблюдать профилактические методы, чтобы избежать заражения другими членами семьи. Нужно обзавестись антибактериальными средствами, которыми будут обрабатываться предметы гигиены, а также все места, которые чаще всего попадают в контакт с кожей рук
Регулярное проветривание помещения, где находится больной – еще одно правило, чтобы предотвратить заражение домочадцев.
Как только симптомы кори проявили себя, немедленно обращайтесь к врачу. Своевременное лечение позволит избежать осложнений и будет легче перенести инфекцию взрослому
Самое важное средство – вакцинация, сделанная вовремя. Берегите себя и будьте здоровы!
Профилактические меры
Профилактика кори у детей включает несколько важных моментов.
- Вакцинация. Самая эффективная защита — вакцина. Она может быть однокомпонентной и многокомпонентной (КПК, или корь, паротит, краснуха). Прививка проводится в 1 год, затем повторно в 6 лет. У 10% привитых детей может проявиться легкая форма инфекции с незначительной сыпью и повышением температуры. В этот момент дети считаются незаразными. В связи с массовым отказом от прививок в России участились случаи заболевания корью. По статистике 80% малышей, перенесших это заболевание, не были привиты.
- Прием иммуноглобулина, или пассивная иммунизация. Если известно, что ребенок контактировал с носителем кори или находился в очаге заболевания, можно применить иммуноглобулин, который дает иммунитет от инфекции в течение одного месяца.
- Карантин. В детском коллективе, где зафиксирован случай заболевания корью, проводятся противоэпидемические меры и ежедневный профилактический осмотр детей. Ребенок считается заразным за несколько дней до возникновения первых симптомов, а также в течение 5 суток после появления первой сыпи на коже. Пребывание в детском коллективе запрещено. Карантин проводится только для непривитых детей младше 17 лет.
Повторное заболевание корью встречается в крайне редких случаях. После перенесенного заболевания иммунитет пожизненный. После прививки сохраняется стойкий иммунитет на протяжении 15 лет.
Профилактика
Основной способ уберечь ребенка от кори – привить его. Вакцинация проводится планово во всех поликлиниках. Если ребенок здоров, прививку ему ставят в 12 мес. Обычно используется тройная вакцина, которая также защищает от краснухи и паротита.
Пик заболеваемости корью обычно приходится на период с октября по апрель. В это время стоит ограничить посещение общественных мест.
Молодые мамы, опасаясь за здоровье младенца, интересуются, может ли ребенок до года заболеть корью. В педиатрии принято считать, что дети на грудном вскармливании невосприимчивы к инфекции, остальные – попадают в зону риска. Вакцинация – самый верный путь, позволяющий не допустить заражения.
Общие рекомендации
Детские инфекции протекают у малышей по-разному, каждый организм по-своему реагирует на распространение вируса. Любое заболевание проще предотвратить, но, если избежать кори не удалось, родители должны знать, что делать, чтобы малыш быстрее поправился.
Как избежать заражения
Может ли грудной ребенок заболеть, в частности, корью, зависит от его иммунитета. Считается, что малыши на гв болеют реже крох, питающихся смесями. Молоко мамы защищает, снабжая организм антителами, повышающими сопротивляемость инфекциям.
У годовалого ребенка корь исключается, если малыш вакцинирован. Прививка проводится в возрасте 12 месяцев, если у крохи нет противопоказаний. Перед процедурой ребенка осматривает врач, рекомендует сдать анализы мочи и крови, чтобы исключить заболевание и воспаление.
Обратите внимание! Прививать разрешено только здорового малыша, иначе реакция организма может быть непредсказуемой
Вакцинация
Комаровский призывает не отказываться от вакцины, думая о здоровье ребенка. Он напоминает, что корь – опасное заболевание, осложнения после которого способны привести к летальному исходу.
Соблюдение режима
Если корь, диагностированная у новорожденных, требует наблюдения в стационаре, то подросших малышей можно лечить дома. Главное – обеспечить постельный режим, давать крохе больше жидкости и следить за питанием. Если у ребенка воспалилась слизистая глаз, то в его комнате нужно приглушить свет.
Экстренная профилактика
После контакта здорового ребенка с больным корью проводится экстренная профилактика. Она заключается в ведении вакцины на протяжении нескольких дней от момента встречи с зараженным.
Питание
Поможет быстрее вылечить корь у ребенка правильное питание. Нельзя заставлять малыша есть в период высокой температуры, когда ему плохо. Пить ему нужно обязательно. Во время болезни необходимо обеспечивать кроху продуктами, содержащими витамин А. Его дефицит губителен для ослабленного организма. Надо давать ребенку нежирные кисломолочные продукты, как только аппетит восстановится, готовить жидкие супы и каши.
Совет
Важно, чтобы пища была перетертой, лучше отказаться от горячих и холодных напитков, помня, что у ребенка во рту сыпь, которую лишний раз лучше не травмировать

Малыш ест
Лечение кори
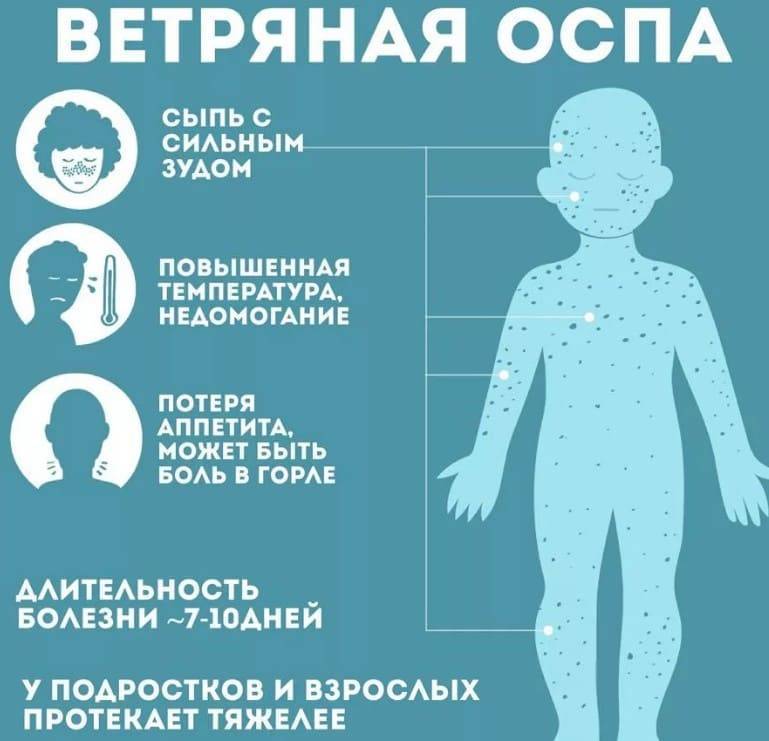
Особого лекарства от кори нет, но болезнь обычно проходит без лечения в течение 7-10 дней. Если симптомы кори вызывают дискомфорт у вас или вашего ребенка, вы можете облегчить их, пока ваша иммунная система борется с болезнью.
При необходимости можно принимать парацетамол или ибупрофен, чтобы снизить температуру и снять боль. Маленьким детям можно давать детский парацетамол в жидкой форме. Не следует давать аспирин детям младше 16 лет. Если вы не уверены, какое лекарство подходит вашему ребенку, обратитесь к за советом к врачу.
Если у вашего ребенка высокая температура, давайте ему обильное питье, чтобы избежать обезвоживания. Это также поможет облегчить дискомфорт, причиняемый кашлем.
Можете осторожно удалять корочки с век и ресниц, протирая глаза смоченным в кипячёной воде кусочком стерильной ваты. При повышенной чувствительности к свету можно задернуть шторы или приглушить освещение
Если у вас появились симптомы как при простуде – насморк или кашель, можно облегчить их с помощью ингаляции пара. Для этого нужно держать голову над емкостью с горячей водой. Накиньте на голову полотенце, закройте глаза и глубоко вдыхайте, стараясь избегать попадания горячего пара в глаза.
Ингаляции пара не следует делать детям, так как они могут обжечься. Вместо этого отведите ребенка в ванную комнату, предварительно наполнив ванну горячей водой. Или положите влажное полотенце на батарею, чтобы увлажнить воздух. Давайте ребенку теплое питье, особенно с лимоном или медом, это поможет расслабить дыхательные пути, а также облегчит кашель. Детям до одного года мед давать нельзя.
Если вы заболели корью, необходимо снизить риск заражения других людей. Если у вас или у вашего ребенка корь, необходимо оставаться дома и не ходить в школу или на работу в течение четырех дней после появления сыпи. Постарайтесь избегать контакта с людьми, которые более подвержены заболеванию, например, с маленькими детьми и беременными женщинами.
Если у вас или вашего ребенка нашли корь, необходимо следить за появлением симптомов тяжелых осложнений, которые могут возникнуть, пока ваш организм будет бороться с болезнью. Признаки осложнений:
- одышка;
- острая боль в груди, которая усиливается при дыхании;
- кашель с кровью (кровохарканье);
- сомнолентность (степень оглушения сознания, когда человек засыпает при любых обстоятельствах, но просыпается при попытке его растормошить, а затем – снова засыпает);
- дезориентация в пространстве и времени;
- конвульсии (судороги).
Профилактика краснухи
Лучший способ профилактики краснухи – вакцинация согласно Национальному календарю профилактических прививок. Вакцинация проводится в два этапа: первый раз в возрасте 12-15 месяцев, вторично – в 6-7 лет. Также прививку от краснухи делают девочкам, достигшим 13 лет и не привитым ранее (а также не болевшим краснухой). Обратитесь к врачу, если вы не уверены, делалась ли вам или вашему ребенку эта прививка.
Прививку от краснухи можно также сделать в любом возрасте. Детей чаще прививают комплексной вакциной, которая защищает сразу от трёх инфекций: краснухи, кори и паротита. Иногда потребность в вакцинации возникает во время вспышки заболеваемости этими инфекциями, а также если планируете беременность (см. ниже). Если вам уже делали прививку ранее, повторная вакцинация не причинит вам вреда.
-
Прививка перед путешествием
Краснуха распространена в некоторых регионах, например, в некоторых частях Африки, Азии и Южной Америки. Проконсультируйтесь со своим врачом перед поездкой в регионы, где распространена краснуха, если вы не уверены, что обладаете иммунитетом к этому заболеванию. В некоторых случаях перед поездкой рекомендуется сделать прививку от краснухи.
Если вы планируете завести ребенка
Если вы планируете завести ребенка, попросите вашего терапевта проверить, есть ли у вас иммунитет к краснухе, перед тем, как пробовать забеременеть. Иногда иммунитет к краснухе со временем ослабевает (даже если вам делали прививку), поэтому необходимо, чтобы врач проверял ваш уровень иммунитета перед каждой беременностью.
Если по результатам анализа у вас нет иммунитета к инфекции, рекомендуется сделать прививку от краснухи. После вакцинации необходимо предохраняться от беременности в течение 3 месяцев. Во время беременности вакцинация противопоказана.
Если вы беременны, в рамках дородового наблюдения вам положено сделать анализ крови на краснуху. В большинстве случаев, анализ подтверждает наличие иммунитета к инфекции и никаких дополнительных действий не требуется. Если у вас нет иммунитета к краснухе, постарайтесь избегать контакта с больными. Сообщите вашему врачу, если вы контактировали с больным краснухой.
Обзор
Корь – это крайне заразное вирусное заболевание, которое сопровождается повышением температуры тела, сыпью на коже и слизистых оболочках, воспалением дыхательных путей и слизистой глаз.
Заразиться корью может любой человек, если ему не делалась прививка или он раньше не болел корью, но чаще всего ей болеют дети в возрасте от одного до четырех лет. Если вы переболели корью, крайне маловероятно, что вы заболеете ей повторно, потому что ваш организм выработает иммунитет (сопротивляемость) к вирусу.
Первые симптомы появляются обычно через 10 дней после заражения. Корь начинается с симптомов простуды, повышения температуры тела, покраснения глаз. Через несколько дней появляется характерная сыпь.
По данным Роспотребнадзора, в нашей стране сохраняется неблагополучная ситуация по кори. Это связано с частым посещением нашими туристами регионов, где заболеваемость корью достаточно высока: Турция, Индонезия, Таиланд, Китай и др.
В 2013 году случаи кори зарегистрированы в 58 субъектах Российской Федерации, около 45% заболевших – дети, преимущественно, не вакцинированные. Групповые очаги кори зарегистрированы в Астраханоской области, Республике Дагестан. Вспышки кори у непривитых зафиксированы в Рязанской, Ярославской, Тульской, Калужской, Оренбургской, Саратовской, Нижегородской областях, республиках Башкортостан и Адыгея, Ставропольском крае. Крупная вспышка кори с числом пострадавших свыше 90 человек, зарегистрирована в Курской области среди членов религиозной общины, которые отказываются от вакцинации.
Люди, не переболевшие корью и не получившие прививку остаются восприимчивыми к болезни на протяжении всей жизни. Роспотребнадзор рекомендует плановую вакцинацию от кори в сроки, предусмотренные Национальным календарем профилактических прививок. Особенно это актуально для лиц, регулярно выезжающих в неблагополучные по кори страны.
Вирусы кори содержатся в слюне, которая при чиханье и кашле выделяется из дыхательных путей в виде миллионов микроскопических капель. Заразиться корью можно, вдохнув эти капельки, то есть воздушно-капельным путем. Кроме того, вирусы кори могут оседать на поверхности предметов. С грязными руками инфекцию можно легко занести в организм, дотронувшись до носа или рта. Находясь на поверхностях предметов, вирус кори может сохранять жизнеспособность в течение несколько часов.
Попав в организм, вирус размножается на горле и легких, после чего распространяется по всему телу. Больные корью становятся заразными за 1-2 дня до первых симптомов и до конца 4-го дня после появления сыпи. Поэтому нужно оставаться дома как минимум четыре дня с момента появления сыпи, чтобы ограничить распространение болезни.
Если вы думаете, что у вас или вашего ребенка корь, вызовите врача на дом. Не стоит самостоятельно идти на прием в поликлинику, чтобы не подвергать риску заражения других людей. Для диагностики кори врачу обычно достаточно простого осмотра. Однако в некоторых случаях может потребоваться дополнительные анализы.
Специального лечения кори нет, но ваш иммунитет должен самостоятельно побороть болезнь за 7-10 дней. Если болезнь протекает тяжело, особенно если появились осложнения, вам может потребоваться госпитализация в больницу.
Корь у взрослого человека
У взрослых корь обычно протекает более тяжело, чем у детей. Высыпания появляются позже, но более густые. Катаральные симптомы (кашель, насморк, конъюнктивит) выражены меньше, чаще возникают боли в животе, диарейный синдром, а также развиваются микробные суперинфекции и пневмония.
Таким образом, заподозрить о заболевании корью можно, если вы зафиксировали следующее:
- острое внезапное начало,
- пятнистая энантема и пятна Бельского-Филатова-Коплика на слизистой рта с начала заболевания,
- блефарит, конъюнктивит,
- катаральный синдром с первых дней (ринит, трахеит, возможно ларингит),
- типичная лихорадка: подъем температуры, снижение перед появлением сыпи, резкое снижение по окончанию периода высыпаний,
- этапность высыпаний,
- после высыпаний мелкопластинчатое шелушение и пигментация,
- в общем анализе крови – выраженное снижение лейкоцитов.
Существует понятие о митигированной (ослабленной) форме кори. Она развивается после введения иммуноглобулина или после введения из-за других причин препаратов крови, а также очень редко после введения вакцины. Этот вариант отличается от классического легким течением, более длительым инкубационным периодом, слабо выраженным или отсутствующим интоксикационным синдромом и коротким катаральным периодом. Может отсутствовать этапность высыпаний.
Также существуют субклинические варианты кори, когда диагноз можно поставить только на основании результатов лабораторных обследований.
Первые симптомы кори у взрослых
Первая стадия болезни очень похожа на самую обычную простуду. Очень часто пациент начинает лечить простуду, пока не появятся красные пятна и не станет ясно, что это были первые симптомы кори. Подвох болезни в том, что есть большие шансы перепутать корь с простудой или самым обычным вирусом. Особенно, если это приключилось в зимний период, первым делом – заподозрить себя в том, что «подцепил» вирус, отправиться в аптеку за противовирусным, а в магазин – за лимоном и имбирем. На начальной стадии может появится температура, сухой кашель и даже насморк. Разве не похоже на простуду? Совпадение на все 99,9%.
Потом за 1-2 дня до высыпаний появляются папулы на слизистой щеки – пятна Бельского-Филатова-Коплика.
Следующая стадия – образование мелких красных высыпаний. Сыпь на теле у взрослых появляется по принципу «сверху-вниз». Сразу поражается лицо, зона за ушами. И только после – все это распространяется густо по телу. Конечно, это никак не украшает. Красные мелкие пятна могут оставаться на теле от недели до двух.
Третья стадия – отшелушивание пятен, нормализация температуры, улучшение общего состояния
Важно понимать, что в этот период человек уже не является заразным для других.
Мини-пиг: описание
Расцветка шерстяного покрова этих уникальных животных может быть весьма разнообразным, поэтому встречаются особи, как черного, рыжего, песочного, мраморного, так и тигрового, а также смешанного оттенков. Животное активно растет первые, максимум 2 года жизни, после чего оно способно просто набирать лишний вес, если его не ограничивать в пропитании.
Взрослые особи карликовых свиней могут набирать вес от 30 до 80 кг, в то время, как микро-пиги весят от 10 до 30 килограммов. В основном, вес и рост свиньи зависит от режима питания и качества еды, а также применения диеты. Другими словами, хозяину самому придется контролировать рост и вес домашнего любимца.
Продолжительность жизни
Карликовые свиньи живут не дольше 15 лет, но при условии, что соблюдаются все правила содержания, осуществляются профилактические ветеринарные осмотры, проводятся своевременные вакцинации, а также кормление осуществляется только качественными кормами. Несмотря на это, существуют мини-пиги и долгожители, которым удалось прожить больше 20 лет.
10 ПРИЧИН КУПИТЬ МИНИ-ПИГА
Watch this video on YouTube
Породы мини-пигов
На первый взгляд, этот домашний питомец не требует особых условий содержания, но это совсем не так, и в первую очередь следует обращать внимание на породу мини-свиньи. На сегодняшний день существует несколько основных пород подобных животных, которых можно содержать в домашних условиях
Например:
- Порода Бергштрессер книрт была выведена на основе некоторых китайских пород. Взрослые особи имеют вес от 10 до 15 кг, при этом самцы крупнее от самок. Порода пользуется огромной популярностью среди европейцев, благодаря веселому и доброму нраву животного. Мини-свинья становится преданной по отношению к своему хозяину.
- Порода Мини-майялино выведена совсем недавно и считается самой миниатюрной разновидностью. Вес взрослых особей не больше 10 кг независимо от половой принадлежности. Основной окрас домашнего питомца является черным или черно-белым. Порода этих свинок отличается наличием интеллекта, поэтому обучается быстро и легко. При этом у них весьма дружелюбный характер, а вот при недостатке воспитания они могут показать, насколько они своенравные и мстительные.
- Мини-пиги Визенау характеризуется, как среднерослая разновидность, при этом отличается практически квадратной формой тела, а также отсутствием на морде складок кожи. Естественно, что эта порода требует сравнительно большого жизненного пространства, поэтому не рекомендована для содержания в условиях квартиры. Взрослые особи набирают вес до 30 килограммов. Достоинство породы в том, что она привыкает все время ходить в туалет в одно и то же место.
- Геттингенские мини-пиги являются ближайшими родственниками вьетнамских свинок, но при этом отличаются оригинальностью. Хотя свинка и считается карликовой, ее вес может доходить до 100 кг, при этом у породы явно выражен округлый животик. Особенность такой породы заключается в том, что они неимоверно прожорливые, поскольку они не могут контролировать количество съеденной пищи.
- Сибирская миниатюрная или карликовая так же относится к средней разновидности. Вес взрослых свинок может достигать порядка 50 килограммов. У этой породы округлого животика нет, зато у нее достаточно стройные и длинные ноги. К тому же, наличие подкожного жира, наряду с особенностями строения кожи, помогает этому животному переносить низкотемпературные условия.
Еще не так давно, наши сограждане отдавали предпочтение вьетнамским вислобрюхим свиньям, хотя значительный вес (до 100 кг) делал этих свиней неудобными для содержания в условиях квартиры.
Осложнения при краснухе
Тяжелые осложнения при краснухе встречаются очень редко, особенно у вакцинированных людей.
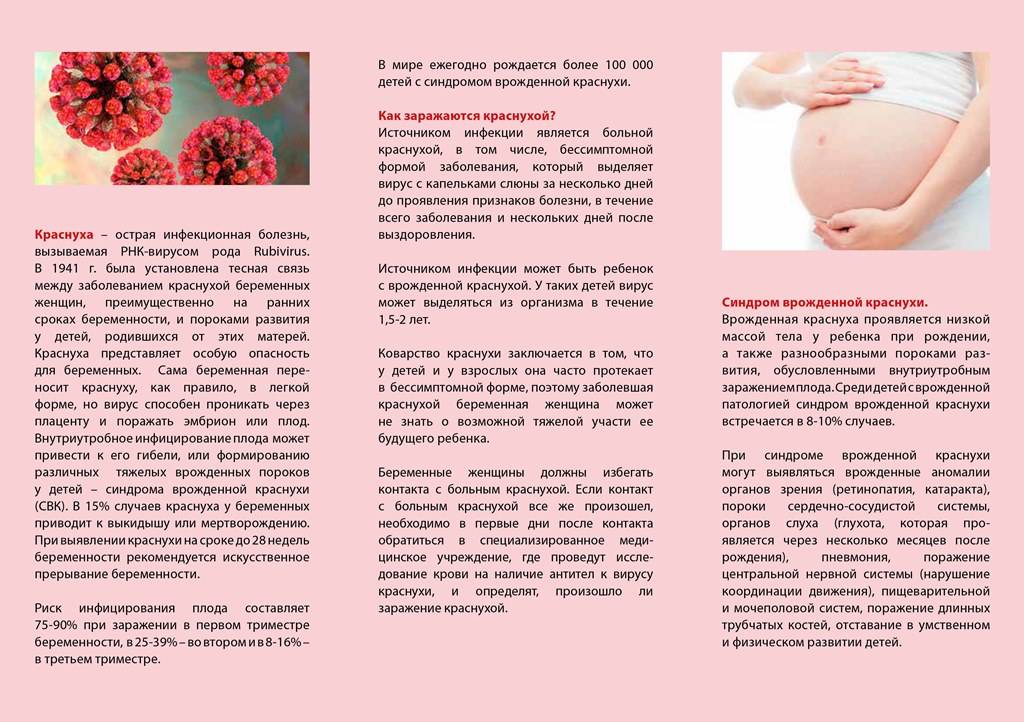
Однако в редких случаях, когда заболевание происходит во время беременности, возникает серьезный риск для будущего ребенка. Если беременная женщина заболеет краснухой, вирус проникает к плоду. Это может привести к выкидышу (прекращению беременности в первые 23 недели) и ряду врожденных пороков, которые называются синдромом врожденной краснухи (СВК).
Синдром врожденной краснухи (СВК)
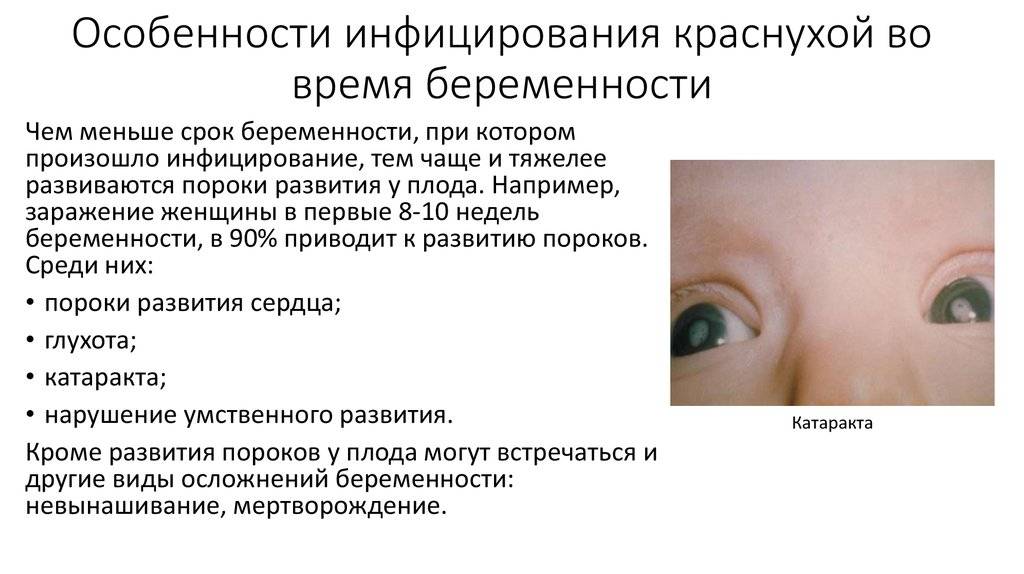
Синдром врожденной краснухи — это результат влияния вируса краснухи на плод во время внутриутробного развития. Риск того, что тяжесть синдрома врожденной краснухи зависит от срока беременности, на котором мать заболела инфекцией. Чем раньше срок, тем больше риск.
Риски для ребенка:
- заболевание в первые 10 недель – риск СВК до 90%, у ребенка скорее всего будут многочисленные врожденные дефекты;
- заболевание на 11-16 неделях – риск СВК сокращается примерно до 10-20%, у ребенка скорее всего будет меньше врожденных дефектов;
- заболевание на 16-20 неделях – риск СВК очень низок, единственный известный дефект – глухота.
Считается, что при заболевании краснухой после 20 недели беременности риска СВК нет. Если беременная женщина все же заболевает краснухой в первые 20 недель беременности, эффективного лекарства от СВК нет.
СВК может вызывать у детей следующие осложнения:
- катаракта (помутнение хрусталика глаза) и прочие нарушения зрения;
- глухота;
- врожденный порок сердца (когда сердце развивается неправильно);
- маленькая голова по сравнению с телом из-за того, что головной мозг развивается не полностью;
- замедленный рост плода;
- повреждения мозга, печени, легких или костного мозга.
У детей, рожденных с СВК, осложнения могут появляться и на более позднем этапе. К ним относятся:
- диабет 1 типа – хроническое заболевание, вызываемое повышенным уровнем глюкозы в крови;
- гиперфункция щитовидной железы или гипофункция щитовидной железы – эта железа производит гормоны, контролирующие рост и обмен веществ;
- опухоль мозга – приводит к потере умственных и двигательных функций.
Осложнения после кори
Поражение вирусом кори слизистой оболочки респираторного тракта может приводить к развитию бронхита, ложного крупа, бронхиолита, а также обусловить наиболее частое осложнение кори – пневмонию. По генезу она вирусно-бактериальная. Большую роль играет наслоившаяся вторичная бактериальная микрофлора. Но при некоторых формах пневмонии основную роль играет вирус. К таким осложнениям можно отнести интерстициальную гигантоклеточную пневмонию, которая чаще всего развивается у лиц с иммунодефицитами (у больных она выявляется у 50-60%, у ВИЧ-инфицированных – у 60-82%), протекает тяжело, одышкой, в легких выявляются инфильтративные изменения, в мокроте можно обнаружить гигантские клетки.
Конъюнктивит является обязательным проявлением кори, но у некоторых больных помимо конъюнктивы может поражаться и роговица. Кератоконъюнктивит является осложнением, которое иногда может привести к слепоте. К редким осложнениям относятся миокардит, гепатит, гломерулонефрит. При вторичной бактериальной пневмонии может развиться абсцесс легкого.Коревой энцефалит. патологоанатомическое исследование.
Тяжелым осложнением является поражение центральной нервной системы (энцефалит, менингоэнцефалит), который наблюдается у 1 на 1000 больных корью (у лиц с ослабленной иммунной системой энцефалит наблюдался в 20% случаев). Признаки энцефалита чаще появляются через неделю после появления экзантемы, хотя могут развиться и позднее (через 2-3 нед). Вновь повышается температура тела, появляются признаки общей интоксикации, сонливость, заторможенность, иногда потеря сознания, амимия, отсутствие брюшных рефлексов, нистагм, поражение лицевого нерва, параличи конечностей. Тяжелыми последствиями может закончиться коревое поражение зрительного и слухового нерва. При вовлечении в процесс спинного мозга могут быть тазовые расстройства.
Корь у детей: причины и симптомы
Любой врач подтвердит, подхватить корь очень просто. Ее не зря называют самой опасной детской инфекцией. Инфицированный человек очень заразен. Ведь возбудитель заболевания – вирус кори – передается при прямом контакте, а также по воздуху. Более того, он способен преодолевать большие расстояния и проникать в помещения через вентиляционные шахты.
Попадая в организм, корь может не выдавать свое присутствие в течение 1-2 недель. Затем инкубационный период заканчивается и вирус начинает быстро распространяться по организму, поражая все органы и ткани.
Коварность болезни в том, что первые ее проявления легко спутать с обычной ОРВИ. То, что мы принимаем за простуду, на самом деле может быть симптомами кори у детей. К тому же, пик активности кори попадает на период с октября по апрель – сезон обострения простудных заболеваний.