Какие симптомы?
Определяющую роль в клинике заболевания играет локализация патологического очага. Чем он больше и глубже расположен, тем ярче выраженность болезни. На начальных этапах развивается инфильтративная или серозная форма мастита, симптомы патологии характеризуются следующими проявлениями:
- первым признаком является чувство тяжести в груди, оно постепенно переходит в боль распирающего характера;
- затем болезненность не уходит после кормления и может усиливаться, доставляя ощутимый дискомфорт женщине;
- постепенно грудь увеличивается в размерах, отмечается покраснение кожи;
- по мере роста прогрессирования заболевания наблюдается ухудшение отхождения молока;
- при выраженном воспалении отмечается повышение температуры до 37-38º.
Обычно мастит возникает у первородящих женщин и характеризуется бурным развитием, при котором наблюдаются все перечисленные симптомы. Если отмечается хроническая инфильтративная форма, клиника выражена слабо, присутствуют местные признаки.
Симптомы флегмонозной формы:
- резкое увеличение грудных желез;
- отмечается острая боль, усиливающаяся при прикосновении;
- температура повышается до 40-41º;
- женщину беспокоят сильные ознобы, отмечается слабость.
Эти симптомы развиваются редко, в основном в запущенных случаях патологии. Перечисленные признаки являются «тревожным звоночком» начинающейся гангрены, если не начать срочное лечение, может потребоваться ампутация.
Что провоцирует / Причины Лактационного мастита в послеродовый период:
К факторам риска лактационного мастита относят:
- недостаточное соблюдение личной гигиены;
- низкий социально-экономический уровень пациентки;
- наличие сопутствующей экстрагенитальной патологии (пиодермия кожных покровов, нарушение жирового обмена, сахарный диабет);
- сниженная иммунореактивность организма;
- осложненные роды;
- осложненное течение послеродового периода (раневая инфекция, замедленная инволюция матки, тромбофлебиты);
- недостаточность млечных протоков в молочной железе;
- аномалии развития сосков;
- трещины сосков;
- неправильное сцеживание молока.
Возбудителем мастита чаще всего является S. aureus в монокультуре, который характеризуется высокой вирулентностью и устойчивостью ко многим антибактериальным препаратам. Значительно реже возбудителями заболевания могут быть также S. pyogenes, S. agalaciae, Haemophilus influenzae, Haemophilus parainfluenzae, E. coli, протей, грибы в виде смешанной инфекции.
Источником инфекции являются носители возбудителей инфекционных заболеваний и больные со стертыми формами патологии гнойно-воспалительного характера из числа окружающих, так как возбудители заболевания распространяются через предметы ухода, белье и т. д. Важная роль в возникновении мастита принадлежит госпитальной инфекции.
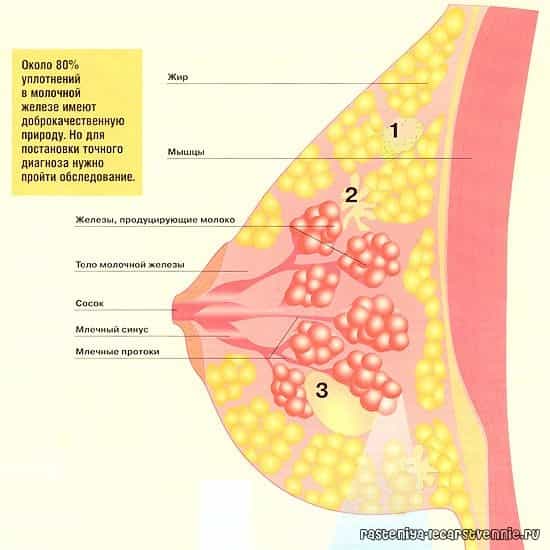
Особенности строения молочной железы (дольчатость, обилие жировой клетчатки, большое количество альвеол, синусов и цистерн, широкая сеть млечных протоков и лимфатических сосудов) обусловливают слабое отграничение воспалительного процесса с тенденцией к распространению на соседние участки.
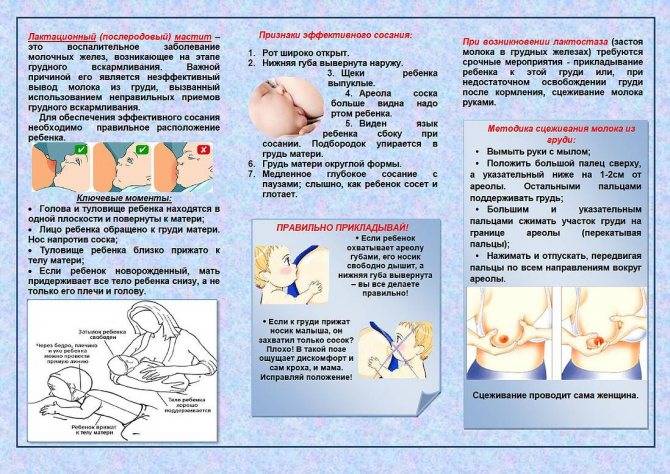
Входными воротами для инфекции чаще всего служат трещины сосков. Распространение возбудителей инфекции происходит интраканаликулярно при кормлении грудью и сцеживании молока, а также гематогенным и лимфогенным путями из эндогенных очагов воспаления.
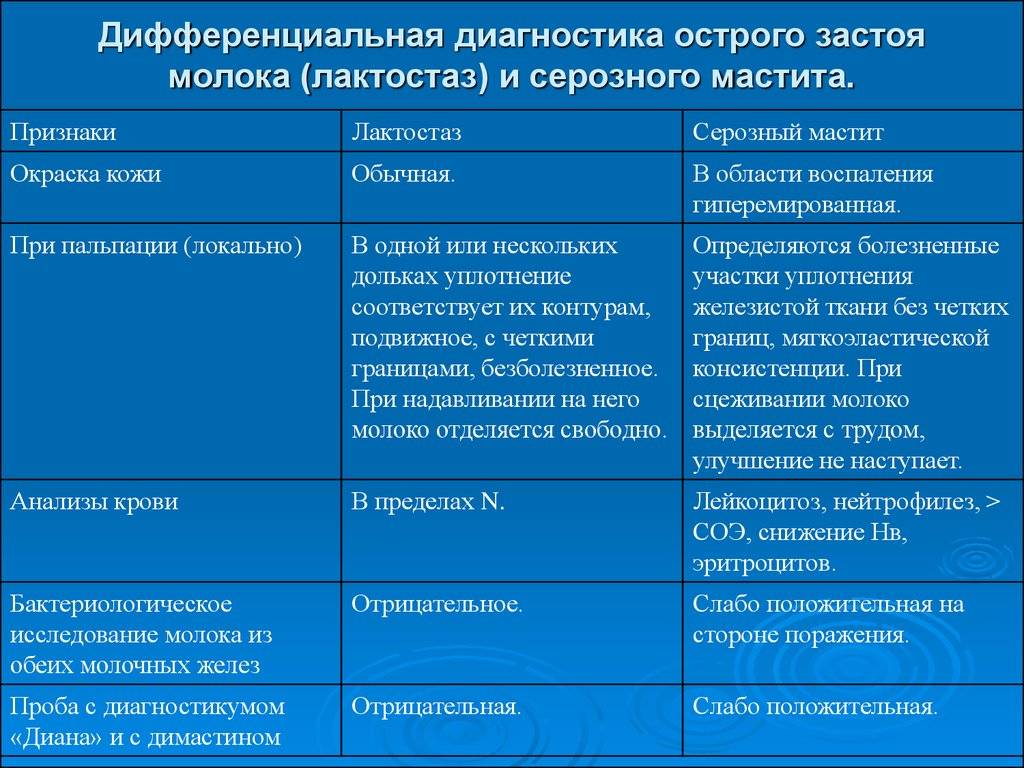
В подавляющем большинстве случаев маститу предшествует лактостаз, который является основным триггерным механизмом в развитии воспалительного процесса в молочной железе.
При наличии инфекционных агентов молоко в расширенных млечных протоках сворачивается, наблюдается отек стенок протоков, что еще больше способствует застою молока. При этом микроорганизмы, попадая в ткань молочной железы, и обусловливают развитие мастита.
В фазе серозного воспаления ткань железы пропитана серозной жидкостью, отмечается скопление лейкоцитов вокруг сосудов. При прогрессировании воспалительного процесса серозное пропитывание сменяется диффузной гнойной инфильтрацией паренхимы молочной железы с мелкими очагами гнойного расплавления, которые сливаются, образуя абсцессы. Наиболее частая локализация абсцессов – интрамаммарная и субареолярная.
При гнойном мастите возможно вовлечение в процесс сосудов, образование в них тромбов, в результате чего наблюдается некроз отдельных участков железы, развивается гангренозная форма мастита.
После опорожнения гнойника начинается процесс пролиферации, образуется грануляционная ткань, затем рубец.
Особенностями гнойных процессов железистых органов является плохая способность к отграничению воспалительного процесса, его стремительное распространение с вовлечением в патологический очаг большого количества железистой ткани.
По характеру течения различают острый и хронический лактационный мастит.
В зависимости от особенностей воспалительного процесса мастит может быть серозным (начинающийся), инфильтративным и гнойным. Последний в свою очередь может быть в виде:
- инфильтративно-гнойной, диффузной или узловой формы;
- абсцедирующей формы – фурункулез ареолы;
- абсцесс ареолы;
- абсцесс в толще молочной железы;
- ретромаммарный абсцесс;
- флегмонозной формы (гнойно-некротический);
- гангренозной формы.
В зависимости от локализации очага воспаления мастит может быть подкожным, субареолярным, интрамаммарным, ретромаммарным и тотальным, когда поражаются все отделы молочной железы.
Советы
При появлении первых симптомов, многие женщины начинают совершать ошибки, способные значительно усугубить ситуацию. Чтобы этого не произошло, необходимо соблюдать следующие рекомендации:
- При обнаружении первых симптомов мастита у кормящей матери, нельзя оказывать воздействие на грудь. Сильное сжатие или массаж, может способствовать увеличению отека.
- Необходимо исключить любые тепловые процедуры. Горячая ванна, долгое нахождение на солнце или компрессы, могут оказать пагубное влияние.
- Обнаружив мастит, необходимо прекратить кормление ребенка больной грудью и регулярно сцеживать молоко. При симптомах гнойного мастита, нужно прекратить кормление даже здоровой грудью, так как в ее молочной железе тоже могут находиться патогенные микроорганизмы. Продолжить вскармливание можно после курса лечения и сдачи соответствующих анализов.
- Категорически противопоказано заниматься самостоятельным лечением и применением народных средств. Такая тактика в подавляющем большинстве случаев приводит к осложнениям и запущенным формам заболевания.
- Нельзя откладывать посещение врача. Данная болезнь быстро прогрессирует, поэтому требуется быстрая диагностика и назначение адекватного лечения.
Руководствуясь этими советами, можно избежать тяжелых последствий и добиться скорейшего выздоровления.
Причины воспаления молочной железы
Выделяют наиболее частые причины мастита:
- Появление лактостаза как результат застоя молока из-за его большого количества в первые дни после рождения ребенка. В этот период малышу еще не нужно большое количество молока, потому оно остается (застаивается) в материнской груди.
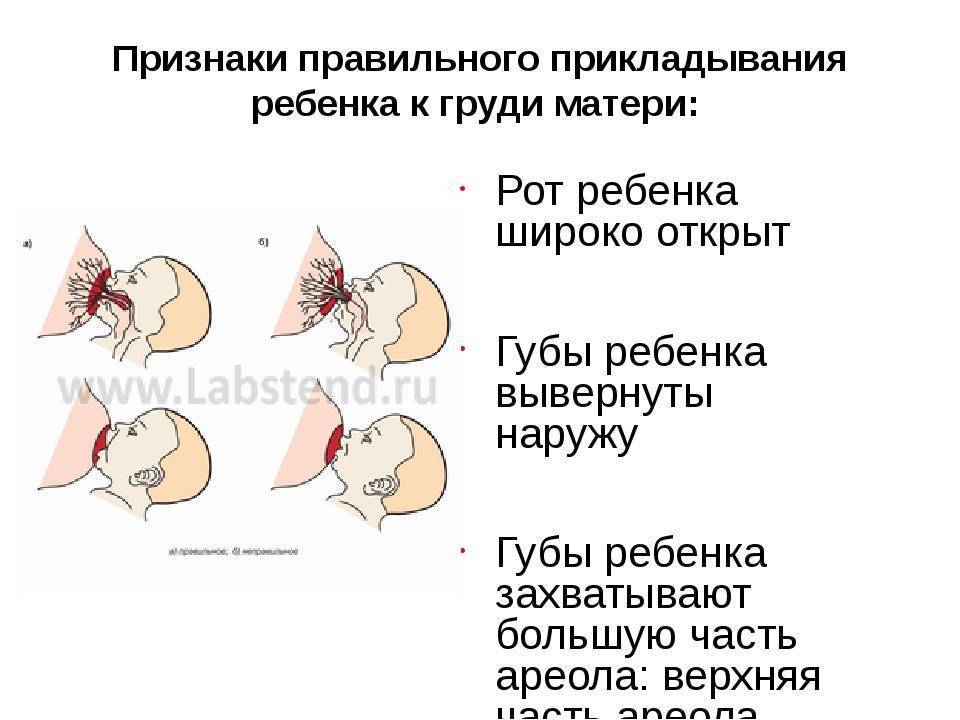
- Неправильное прикладывание младенца к груди во время кормления. Как результат – малыш не может полностью высосать молоко из молочных синусов. Остатки молока находятся в одной или нескольких рядом находящихся железах. При этом остальные синусы остаются в порядке, процессы воспаления и уплотнения наблюдаются только в части груди, где ткани мягкие и не поражённые.
- Анатомическое несовершенство структуры соска.
- Травмирование протоков молочной железы.
- Царапины кожи груди, через которые проникает какая-либо инфекция.
- Повреждения соска в результате начала грудного вскармливания, через которые проникают различные патологические микроорганизмы. Это становится причиной развития инфекционной болезни. Всё ухудшается, когда скапливается молоко – в этой среде размножается патогенная флора.
- Большой размер молочной железы. Как следствие — отделы груди спадают вниз, а молоко из них не выводится полностью.
- Воспалительные процессы в организме. Из других зон и органов инфекция попадает с кровью в грудь. При этом бактерии размножаются в молоке, потому воспалительный процесс прогрессирует достаточно быстро.
- Ослабление иммунитета вследствие недавно состоявшихся родов.
- Переохлаждение груди (мать была одета не по погоде и т.д.)
Вне периода лактации у женщин причинами воспаления молочной железы могут быть такие факторы:
- Переохлаждение груди
- Гормональный дисбаланс в организме
- Обострение радикулита шейного и грудного отделов
- Снижение иммунитета организма общего характера
- Длительный срок лечения любых инфекций
- Травмирование молочных желёз, из-за чего в грудь попадают инфекции
- Опухоли груди (злокачественные или доброкачественные)
- Стрессовые ситуации
Мастит у мужчин может быть вызван такими причинами:
- Нарушения метаболизма
- Эндокринные нарушения в организме, из-за чего нарушается правильное соотношение гормонов. Как следствие — уменьшение выработки андрогенов, которые являются типично мужскими гормонами
- Травмы молочных желёз и попадание туда инфекции
- Некоторые болезни из ряда урологии
- Изменения патологического характера в строении молочных желёз у мужчин
- Ряд опухолевых процессов в надпочечниках, что приводит к увеличению количества в крови женских половых гормонов (например, эстрогенов)
Дисбаланс гормонов в мужском организме может быть объяснен такими причинами:
- Применение без назначения доктора ряда препаратов, которые служат для понижения артериального давления, и транквилизаторов.
- Регулярное употребление в больших количествах спиртных напитков, особенно пива.
- Ряд болезней ЖКТ, которые приводят к ложной или истинной гинекомастии (увеличение молочных желёз у мужчин)
- Употребление анаболических гормонов разных видов (типично для профессиональных спортсменов-силовиков)
Мастопатия
Мастопатия это патология тканей, возникающая вследствие изменения соотношения эпителиальной и соединительной ткани в структуре молочной железы. Такие изменения, в свою очередь, приводят к возникновению кистозных и фиброзных новообразований. Мастопатия распространена у женщин репродуктивного возраста и чаще всего связана с гормональными нарушениями. По видам делится на диффузную, фиброзно-кистозною и узловую.
Факторы риска, которые могут спровоцировать возникновение мастопатии:
- наследственность;
- заболевания, вызванные нарушением работы эндокринной системы – диабет, ожирение, гипотиреоз, метаболический синдром, синдром поликистоза яичников;
- воспалительные заболевания репродуктивной системы
- хронические заболевания печени;
- психоэмоциональные перегрузки и стрессы;
- репродуктивные факторы: поздняя беременность, отсутствие беременности, большое количество абортов, раннее менархе, поздняя менопауза;
- отсутствие сексуальной жизни, позднее начало сексуальной жизни (после 30 лет), сниженное сексуальное влечение.
Признаки и симптомы мастопатии:
- болевые ощущения в молочных железах;
- ощущение тяжести и распирания в молочных железах;
- появление затвердевших плотных новообразований-узлов;
- трещины на сосках или изменение их кожного покрова, выделения из сосков;
- увеличение подмышечных лимфоузлов.
Как диагностировать мастопатию
Мастопатии проявляются уже во время визуального осмотра врачом-маммологом и подтверждаются с помощью маммографии в двух проекциях или во время УЗИ молочных желез. Дополнительными диагностическими процедурами могут быть назначены: пневмокистография, биопсия тканей с цитологическим исследованием, анализ на гормоны. Ранняя диагностика мастопатии важна, поскольку одновременно является и профилактикой рака молочной железы.
Лечение мастопатии
Как и в случае лечения кист, мастопатия имеет медикаментозный или хирургический способ лечения. Медикаментозная терапия прежде всего направлена на корректировку эндокринных проблем. Пациенткам назначаются гормональные лекарственные средства для устранения гормонального дисбаланса, а также негормональная терапия – диета, витамины, иммуномодуляторы, нестероидные противовоспалительные средства, успокаивающие препараты. Хирургическое лечение – лампэктомия (малоинвазивное удаление новообразований груди) или резекция молочной железы.
Медицинская помощь при гнойном мастите
При первых же признаках лактостаза лучше всего сразу обратиться к доктору и получить консультацию по правильному вскармливанию.
Диагностика пациентки
При подозрении на мастит доктор назначает женщине:
- общий анализ крови и на определение уровня сахара;
- анализ мочи;
- УЗИ.
Ультразвуковая диагностика позволяет обнаружить очаги скопления гноя в тканях, определить их место расположения и размеры. Под контролем аппарата удобно выполнять пункцию с целью исследования пораженных тканей.
Особенности лечения гнойного мастита
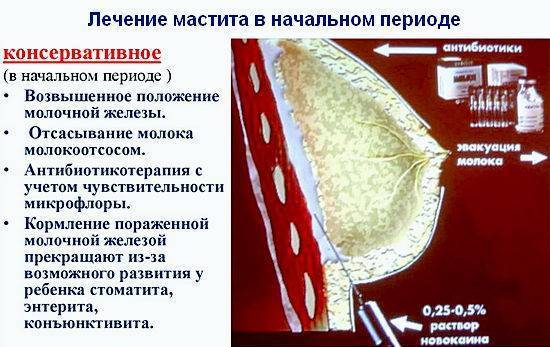
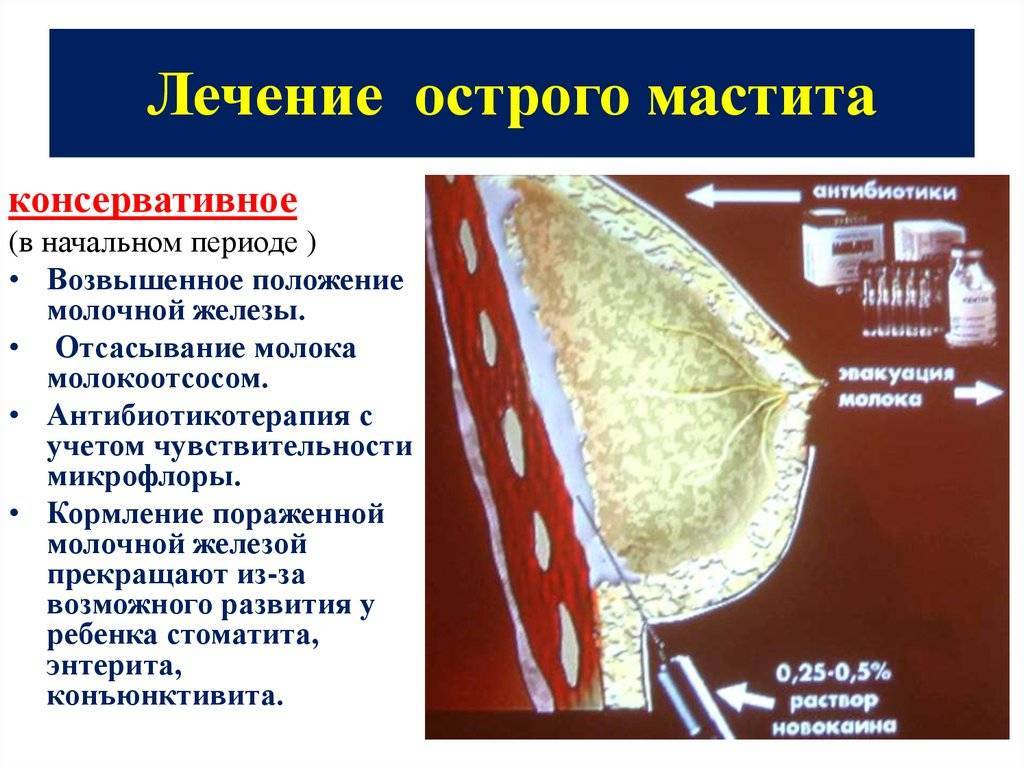
При лактостазе и на этапе серозного мастита применяют консервативное лечение. Врачи рекомендуют:
- регулярные сцеживания молока каждые 3 часа из здоровой и больной груди;
- спазмолитики внутримышечно (снимают в протоках спазм, облегчают сцеживание);
- антигистаминные средства (обеспечивают десенсибилизацию);
- антибактериальные препараты (убивают возбудителей);
- УВЧ-терапия;
- компрессы, полуспиртовые обертывания.
Лечение гнойного мастита подразумевает оперативное вмешательство. Воспаленные ткани под общим наркозом вскрываются и осуществляется дренирование очага.
После операции показана антибактериальная терапия, полость гнойника промывается антисептиками (фурациллин, хлоргексидин и пр.). Если воспаление купировано, и анализ молока подтвердил отсутствие в нем бактерий, можно продолжать грудное вскармливание.
Если врач советует не прикладывать ребенка к груди, это распространяется даже на здоровую железу. В таком случае сцеженное молоко из воспаленной груди необходимо вылить, из здоровой – давать малышу через бутылочку после пастеризации. В некоторых случаях показано окончательное прерывание лактации при помощи медицинских препаратов.
Гнойный мастит: как проходит операция
Метод проведения операции зависит от особенностей течения болезни. Объем пораженных тканей и их локализация определяют выбор хирургического доступа. Параареолярные разрезы при маститах могут осуществляться в случае центрального интрамаммарного и субареолярного вида. Если мастит расположен в верхних или медиальных квадрантах, производится радиальный разрез по Angerer. К латеральным квадрантам можно попасть по Мосткову (по наружной переходной складке). Если очаг расположен в нижних квадрантах или имеет место тотальный мастит, применяется разрез ХОГО (доступ Геннига). Однако данный метод, как и доступ Ровнинского, не обеспечивает желаемую косметичность, поэтому практически не применяется.
https://youtube.com/watch?v=VFKMnDC6u0M
Скачать видео
Лечение лактационного мастита
При мастите врач обычно выписывает антибиотик, безопасный при грудном вскармливании. Улучшение наблюдается через день-два с начала приема лекарств. Но даже если симптомы прошли, обязательно пропейте весь курс медикаментов, назначенных врачом.
При мастите не нужно прерывать кормление грудью. Воспаление не отражается на молоке, а регулярные кормления помогут быстрее распрощаться с маститом. Врач может также порекомендовать болеутоляющее средство для облегчения дискомфорта. Если мастит не проходит или повторяется, обратитесь к врачу повторно.
Дополнительно к лечению, назначенному врачом, попробуйте следующее:
-
Пейте достаточно жидкости и отдыхайте при любой возможности.
-
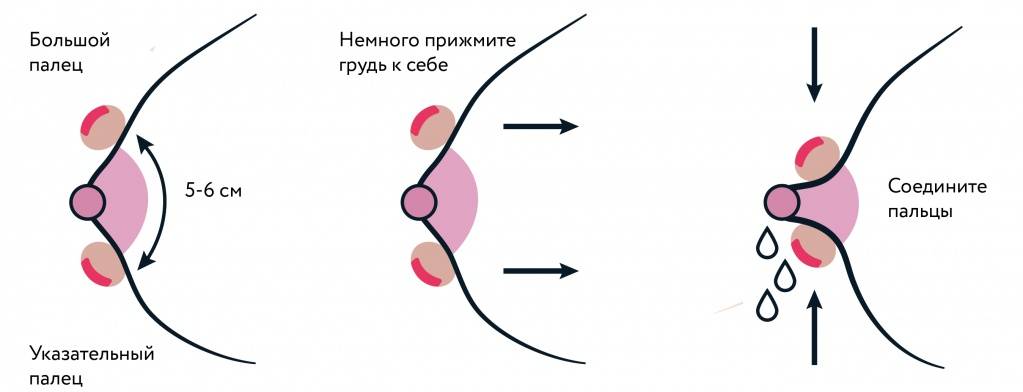
Старайтесь целиком опорожнять грудь при каждом кормлении. Если кормить грудью больно, попробуйте сцеживать молоко вручную или с помощью молокоотсоса.
-
Не уменьшайте частоту кормлений, так как тогда молока может стать меньше, а мастит будет беспокоить длительное время. Прочтите нашу статью о том, как увеличить количество грудного молока.
-
Старайтесь не пропускать кормления. Если что-то нарушает обычный «график» (например, вы вышли на работу после декрета), сцеживайте молоко примерно в то же время, когда обычно кормите ребенка.
-
Прикладывайте влажный или сухой теплый компресс к груди перед кормлением или сцеживанием. Можно также принять теплый душ или опустить грудь в раковину, наполненную теплой водой.
-
Пока грудь теплая, мягко помассируйте ее, а затем покормите ребенка или сцедите молоко. Можно также попробовать массировать грудь очень легкими движениями во время кормления.
-
Походите без бюстгальтера в свободных топах.
-
Популярный совет народной медицины при распирании в груди — прикладывать капустный лист. Но эффективность этого способа не подтверждена. Горячие и холодные компрессы более эффективны для уменьшения дискомфорта при нагрубании груди, одном из симптомов мастита.
Из-за чего возникает?
По утверждениям зарубежных клиницистов, до 1980-х годов было принято считать, что мастит у кормящей матери возникает только из-за инфекции. Но дальнейшие наблюдения показали, что даже после курса антибактериальной терапии часто отмечалась повторная заболеваемость. Ученые считают, что патологию вызывает несколько факторов, которые воздействуют на организм одновременно:
- Снижение сопротивляемости организма – при слабом иммунитете риск заражения инфекцией увеличивается в несколько раз. Такое состояние могут спровоцировать токсикозы беременности, частая заболеваемость при вынашивании ребенка или кровотечения при родах. В отдельную группу относят пациенток с хроническими аутоиммунными болезнями (ревматизм, красная волчанка и т. д.) или врожденными пороками.
- Застойные явления – возникают из-за неполного вскармливания при повышенной продукции молока, при узких протоках в железе, при переводе ребенка на искусственное питание. Часто процесс кормления нарушается, если у женщины плоский сосок или присутствуют внешние повреждения ареолы.
- Заражение – для развития мастита необходимо наличие входных ворот для микробов. Наиболее распространенным путем их проникновения являются ранки на соске, почти половина случаев заболеваемости связана с трещинами или ссадинами этой области.
До недавнего времени считалось, что курение провоцирует мастит, но теперь это утверждение оспорено – западные клиницисты утверждают, что у женщин с вредной привычкой просто пропадает аппетит и они хуже питаются. Это приводит к снижению иммунитета, из-за чего впоследствии может развиваться мастит.
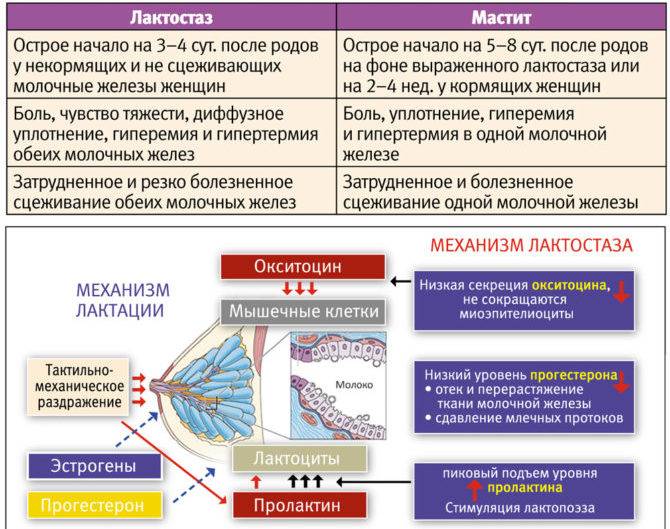
Грудное вскармливание – это не только приятная обязанность молодой мамы, но и риск возникновения неприятного состояния – лактостаза.
Чем он опасен и как его избежать, рассказывает врач-маммолог, онколог клиники «Семейная» Евгений Викторович Самоходский.
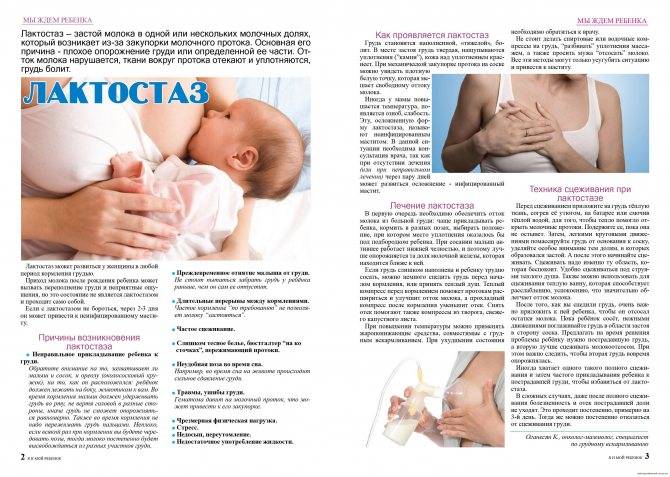
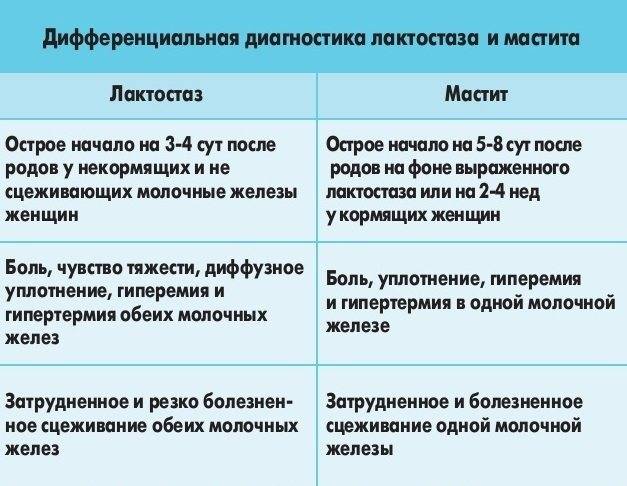
Лактостаз – это застой молока в одной или нескольких зонах молочной железы у кормящей женщины. Возникает он, как правило, на начальном этапе кормления и чаще беспокоит женщин, у которых грудное вскармливание проходит впервые.
Как правило, лактостаз возникает при слишком активной выработке молока. Повышение количества молока происходит обычно спустя 3-4 дня после родов. Новорожденный ребенок в это время еще не съедает много, и молоко застаивается в протоках молочной железы. У первородящих и впервые кормящих женщин эти протоки более тонкие и развиты слабо, поэтому движение молока по ним легче может нарушиться. Отсюда и возникает лактостаз.
Признаки лактостаза
- Уплотнение ткани молочной железы, ощущение ее распирания изнутри (обычно оно проходит после кормления).
- Болезненные ощущения, особенно во время прощупывания.
- Может проявиться отечность.
- На воспаленной груди проявляется венозный рисунок.
- Иногда немного повышается температура тела.
Причины возникновения лактостаза
- Слишком узкие протоки молочной железы и при этом сильная выработка молока.
- Сдавливание груди неправильно подобранным бельем.
- Ранний отказ от кормления грудью или слишком редкое кормление.
- Неправильное прикладывание к груди.
- Неправильное (слишком активное) сцеживание молока.
- Травмы, ушибы груди.
- Переохлаждение груди.
- Стрессы, чрезмерная физическая нагрузка.
- Сон на животе (от этого грудь сдавливается).
Лечение и профилактика
В случае, если вы уже столкнулись с лактостазом, приступать к его лечению необходимо как можно раньше. При застое молока в течение нескольких дней повышается риск развития мастита. Дело в том, что в застоявшемся молоке через несколько дней начинается брожение. Это вызывает воспаление, а также способствует активному размножению бактерий. По мере увеличения их числа воспалительный процесс усиливается, может возникнуть нагноение. При тяжелой степени мастита помочь может только хирургическое лечение.
Правила лечения и профилактики лактостаза не так сложны:
- Кормите малыша по каждому требованию и до того момента, пока он не наестся. Кормление – главный способ избавиться от лактостаза. Если одна грудь беспокоит вас больше, можно давать ее ребенку чаще. Если вы понимаете, что ему трудно высасывать молоко, можно немного сцедить грудь, и тогда снова приложить малыша к ней. Можно попробовать прикладывать малыша в различных положениях, чтобы опустошить все проблемные протоки.
- В первые дни после родов, когда количество молока увеличивается, постарайтесь ограничить объем выпиваемой жидкости (до 1 л в сутки).
- Регулярно массируйте грудь – легкими круговыми движениями от боковых зон к центру груди. Исследуйте железы на наличие уплотнений.
- Нельзя сцеживать грудь слишком часто – это лишь спровоцирует больший приток молока.
- Улучшить отток молока можно с помощью теплого компресса. При этом нельзя перегревать грудь, а также использовать мази на основе камфары или спирта.
- Не отказывайте себе в отдыхе. Переутомление – важный фактор многих проблем со здоровьем у молодой мамы.
Если уплотнение не спадает в течение 2 дней, а также все это время держится температура, обратитесь к врачу.Не забывайте тщательно следить за состоянием своей груди – причем здоровая молочная железа нуждается в не меньшем уходе, чем та, в которой случился застой. Это существенно снизит риск нового проявления лактостаза.
Запись на прием к врачу маммологу
Для уточнения подробностей, пройдите консультацию квалифицированного специалиста в области маммологии в клинике «Семейная».
Маммология в «Семейной» – эффективное супер современные технологии и методики.
Стадии
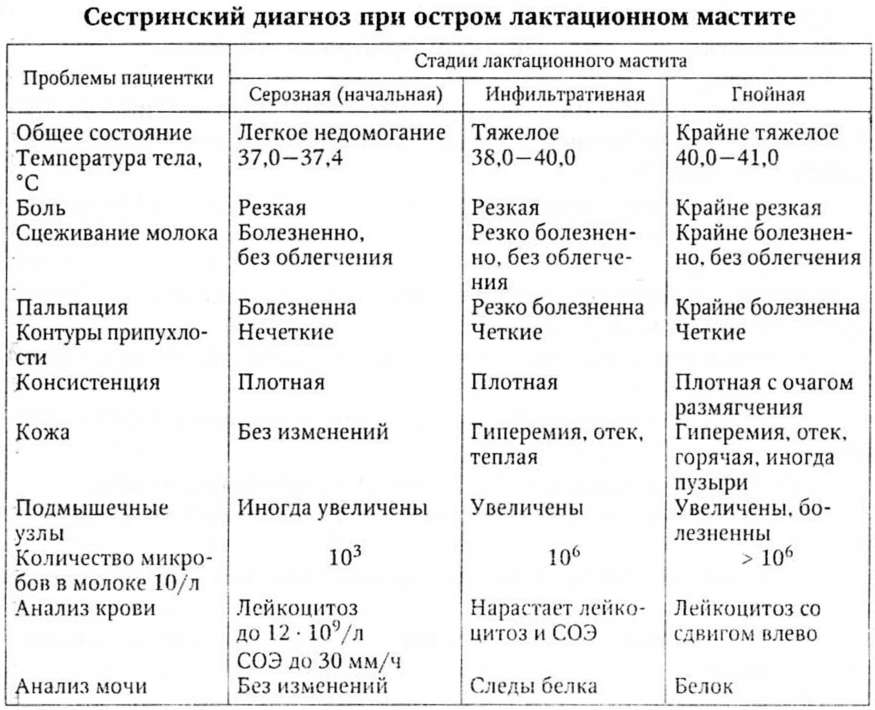
Мастит разделяется на несколько стадий, для которых характерны определенные симптомы и признаки. Основная классификация мастита выглядит следующим образом:
Серозный – это начальная стадия заболевания, которая хорошо поддается лечению
На этом этапе важно распознать первые симптомы: образуется небольшое воспаление, без видимых изменений на кожном покрове. При этом наблюдается увеличение молочной железы, болезненные ощущения и повышение температуры.
Инфильтративный – наступает через двое суток после отсутствия правильного лечения серозного мастита
Область воспаления увеличивается, а при пальпации можно нащупать ярко выраженное уплотнение (инфильтрат).
Гнойный – на данном этапе появляются гнойные образования, вызывающие значительное повышение температуры до 40 градусов и резкое ухудшение самочувствия. Грудь становится отечной, а кожный покров в районе молочной железы меняет цвет.
Хронический – возникает вследствие неправильного лечения или его отсутствия. В большинстве случаев это не долеченный мастит молочной железы, который впоследствии плохо поддается терапии.
Кроме описанных, так же разделяют еще несколько классификаций мастита:
- Абсцедирующий – характеризуется наличием гнойного образования, которое локализовано в определенной области и не выходит за его пределы.
- Флегмонозный – одна из запущенных форм гнойного мастита, когда воспаление распространяется по молочной железе.
- Гангренозный – тяжелая стадия, на которой происходит омертвление тканей. Женщина чувствует резкое ухудшение здоровья, а температура тела может подниматься выше сорока градусов. При данных симптомах требуется немедленная госпитализация.
Стоит отметить, что мастит у кормящей матери развивается очень интенсивно. Всего за несколько часов заболевание может перейти в следующую стадию. Поэтому, при появлении первых симптомов нужно обратиться в клинику, где будет оказана профессиональная помощь.
Классификация
По характеру протекания мастит бывает острым и хроническим:
Известно несколько видов мастита:
Лактационный
Развивается преимущественно у кормящих женщин в 1й месяц после родов или на последних неделях беременности, провоцируется застоем молока и проникновением бактерий в ткань железы через дефекты кожных покровов и млечные протоки при нарушении правил личной гигиены. Переходит в гнойный мастит через 3-4 дня при отсутствии лечения.
Нелактационный
Возникает у женщин на фоне: травмы молочной железы; гнойных процессов в коже и подкожно-жировой клетчатке молочной железы (фурункулы, карбункулы, атеромы); инородного тела (пирсинг); наличия мастопатии (преимущественно кистозной, с кистами более 1,5см в диаметре).
Мастит новорожденных
Развивается после физиологической мастопатии новорожденных при неправильном уходе за младенцем, чаще к концу 1го месяца жизни
Наиболее часто встречающийся вид – лактационный мастит, им болеют до 85% всех обратившихся женщин. Это всегда острый процесс, который требует немедленного обращения за медицинской помощью.
В ЦЭЛТ вы можете получить консультацию специалиста-маммолога.
- Первичная консультация – 2 700
- Повторная консультация – 1 800
Записаться на прием
Устранение симптомов и лечение мастита
Лечением мастита занимаются гинеколог и маммолог. В ряде случаев потребуется помощь эндокринолога и хирурга. Большое значение имеет своевременное обращение к врачу, так как при переходе мастита в гнойную абсцедирующую форму хирургическое вмешательство становится неотвратимым. В этом случае назначают вскрытие гнойного очага с последующим дренированием тканей. Серозный и инфильтрационный маститы излечиваются с применением консервативных методик.
Внимание! На время терапии лактационного мастита следует отказаться от грудного вскармливания. Причина: грудное молоко содержит бактериальные токсины и антибиотики, что может навредить малышу.. Основные группы лекарственных средств при медикаментозном лечении:
Основные группы лекарственных средств при медикаментозном лечении:
- антибиотики – для подавления и/или полного устранения инфекционного возбудителя;
- обезболивающие и жаропонижающие средства в качестве симптоматического лечения;
- препараты, подавляющие лактацию (при переходе патологии в гнойную форму);
- иммуностимуляторы и витамины – для поддержания организма и улучшения сопротивляемости инфекциям;
- средства детоксикации.
В качестве физиопроцедур применяют ультразвук, магнитотерапию, фонофорез, дарсонваль. В домашних условиях для облегчения боли и уменьшения воспаления активно используют прохладные компрессы, в том числе на основе трав с противовоспалительным эффектом.
Внимание! Самолечение мастита недопустимо – любой просчет способен привести к серьезным осложнениям вплоть до сепсиса и некроза. Запущенные формы могут требовать полного удаления железы и прилегающих лимфатических узлов
Домашние методы терапии могут применяться только после консультации с врачом в качестве сопроводительного лечения.