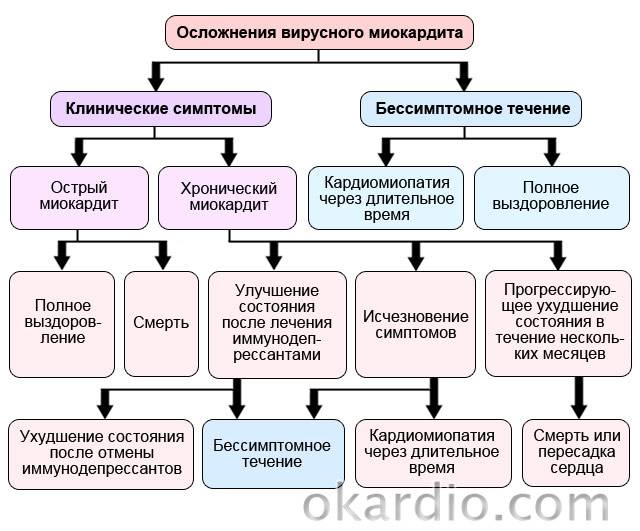
Осложнения
В 40% случаев патология осложняется до:
- внезапного нарушения работы сердца (остановка), которое сопровождается обмороком и острым нарушением мозгового кровообращения (синдром Морганье-Адама-Стокса);
- хронического миокардита с отставанием в развитии у детей, приступами головокружений, внезапными потерями сознания, быстрой утомляемостью и снижением физической трудоспособности;
- развития суправентрикулярной (наджелудочковой) экстрасистолии (перебои в работе сердца), атриовентрикулярных блокад (нарушение проводимости сердца) и мерцания предсердий (неритмичное, несинхронное, нерегулярное сокращение отдельных групп кардиомиоцитов в предсердиях);
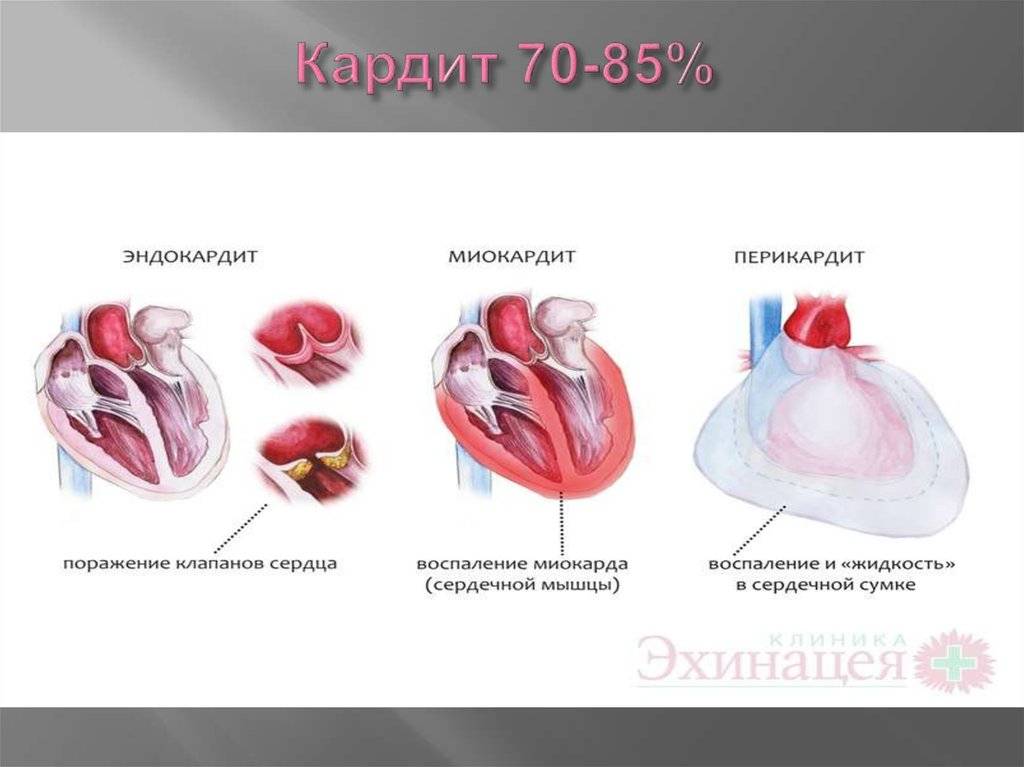
- перикардита (воспаления наружной оболочки сердца) на фоне инфекционных и аутоиммунных заболеваний (ревматизма, коллагеноза);
- кардиосклероза (обширные диффузные или очаговые изменения тканей миокарда, их превращение в соединительную ткань с нарушением функции проводимости, возбудимости и сократимости сердца);
- тромбоза (образование кровяных сгустков, перекрывающих просвет артерий) и тромбоэмболии (закупорка легочной артерии оторвавшимся тромбом);
- сердечной недостаточности (нарушение работы сердца, вызванные им недостатки кровоснабжения тканей и органов, кислородное голодание жизненно важных органов).
Ревмокардит у детей
Является одним из проявлений заболевания ревматизм. Данная патология вызывается стрептококком и появляется после ангины или скарлатины.
Воспаление сердца всегда будет сопровождаться лихорадкой до 40 градусов.
«Ревматизм лижет суставы, кусает сердце». Это говорит о том, что ревматическое заболевание может вызывать также артриты.
Клиника ревмокардита может характеризоваться болями в области сердца. Также он может быть выпотным, то есть протекает с появлением жидкости между оболочками. Также при нарастании воспалительных изменений могут появиться проявления сердечной недостаточности:
- одышка;
- учащение сердцебиения;
- боли в области сердца.
Ревмокардит требует комплексной терапии с применением антибиотиков пенициллинового ряда.
Лечение вирусного и других видов миокардита
Лечение миокардитов обязательно должно быть комплексным, в условиях стационара.
Оно основано на устранении причины, вызвавшей миокардит – вируса, бактерии, или иного инфекционного процесса.
- Постельный режим. Но обязательна дыхательная гимнастика для поддерживания работы сердечной мышцы.
- Полноценное сбалансированное питание.
- Питье под контролем выделенной мочи за сутки для предотвращения отёчности.
- Антибактериальная терапия. Чаще используют ряд цефалоспоринов, пенициллинов при стрептококковой инфекции. Длительность 2 — 4 недели, лучше с внутривенным или внутримышечным введением.
- Противовирусная терапия. Все зависит от возбудителя, вызвавшего миокардит. Если герпес-инфекция — Ацикловир, ЦМВ-инфекции — Цитотект.
- Симптоматическая терапия сердечной недостаточности с применением мочегонных препаратов, сердечных гликозидов.
Американская ассоциация кардиологов не рекомендует назначение иммунодепрессантов детям с миокардитами. Недавно проводимые исследования доказали их неэффективность.
- Препараты интерферона. Как правило, применяются при вирусных, вирусно-бактериальных миокардитах.
Возможные осложнения
Миокардит может приводить к множеству различных последствий. Его протекание зависит от особенностей организма, иммунитета, а также стадии развития болезни. Осложнения могут затрагивать сердце и другие органы. К самым частым последствиям миокардита можно отнести:
- тромбоэмболия;
- асцит;
- сердечная недостаточность;
- кардиосклероз.
Асцит характеризуется накоплением жидкости в брюшной полости. При этом живот увеличивается в размерах, возникает ощущение тяжести и распирания. Тромбоэмболия – тяжелое состояние, при котором происходит закупорка тромбом сосуда или артерии. Кровообращение при этом нарушается, развиваются различного рода осложнения. Если тромб обрывается, то это может привести к вторичной закупорке артерии и смерти больного.
При кардиосклерозе образуется рубцовая ткань, которая со временем разрастается и уменьшает сократительную способность сердца. Самым опасным осложнением считается сердечная недостаточность и внезапная остановка сердца.
Что это такое?
Миокардит – воспаление мышечной оболочки сердца (миокарда), чаще ревматического, инфекционного или инфекционно-аллергического характера. Течение миокардита может быть острым или хроническим. Острый миокардит проявляется одышкой, цианозом, отеками на ногах, набуханием вен на шее, болями в сердце, сердцебиением, аритмиями. Часто развитию миокардита предшествует перенесенная инфекция (дифтерия, ангина, скарлатина, грипп и др.). В дальнейшем возможны рецидивы заболевания (при ревматическом миокардите), развитие сердечной недостаточности и тромбоэмболий сосудов различных органов.
Профилактика
1. Первичная профилактика:
- профилактика внутриутробных инфекций, своевременное их выявление и лечение
- иммунопрофилактика инфекций;
- расширение Национального календаря прививок;
- сезонная профилактика гриппа и ОРВИ;
- закаливание ребёнка;
- санация очагов инфекции;
- своевременное лечение кариеса, тонзиллита.
2. Вторичная профилактика. Правильное диспансерное наблюдение и реабилитация излеченных от миокардита. Адекватное лечение детей со стертыми клиническими формами миокардита.
Инфекционный миокардит — грозное заболевание с тяжёлыми осложнениями. Но если внимательно относиться к ребёнку и делать ежегодные обследования, хотя бы минимальные лабораторные и инструментальные, то можно избежать этой проблемы.
Врач педиатр всегда должен настороженно относиться к часто болеющим малышам с хроническими инфекциями и вовремя направлять к детскому кардиологу.
Почему нас выбирают тысячи пациентов
Высокоточные информативные методы
При симптомах миокардита наши специалисты применяют уникальную программу кардиоскрининга, включающую эффективные инструментальные обследования. Изменения в сосудах и тканях определяют при проведении УЗИ сердца, изменения сердечного ритма – при помощи кардиоритмографии, различные виды ЭКГ исследуют функциональные нарушения.
Опытный медицинский персонал
Прием пациентов с неревматическим миокардитом и другими видами заболевания сердечной мышцы ведут компетентные специалисты с опытом работы от 5-10 лет и выше, кандидаты медицинских наук, врачи высшей и первой категории, авторы публикаций в зарубежных и российских профильных изданиях, постоянные участники конференций и форумов по кардиологии.
Комфорт и удобное месторасположение
Поездка к нам не займет много времени – наши клиники удобно расположены – и в деловом центре, и в спальных районах столицы. Вы всегда можете найти наше медучреждение, расположенное недалеко от вашей работы или дома. Вам не придется тратить время на ожидание в очереди – прием ведется по предварительной записи. Прием врача проходит в комфортных, оснащенных необходимым оборудованием кабинетах.
Причины возникновения
Различают два вида:
- врожденный;
- приобретенный.
На развитие болезни оказывает действие определенное количество аспектов, среди которых можно выделить:
- Инфекционные (вирусные, бактериальные, грибковые и т. д.).
- Глистные инвазии (эхинококкозе, трихинеллезе).
- Факторы токсического или химического характера (укусы насекомых, змей, воздействие химических веществ на организм, наркотики или алкоголь).
- Аспекты физического здоровья (переутомление, перегревание).
- Влияние лекарств и других средств (вакцинация, прием антибиотиков).
- Аллергические реакции.
Из вышеперечисленных поводов становится понятно, что в основном недуг может проявиться у малышей, которые переболели вирусными или бактериальными инфекциями, кроме того, такие дети подвержены аллергическим реакциям. Поэтому родителям нелишне ограничить потребление продуктов, на которые у малыша появляется аллергия. Иначе, вы сможете только усугубить ситуацию и только навредить.
Ревмокардит у детей
Является одним из проявлений заболевания ревматизм. Данная патология вызывается стрептококком и появляется после ангины или скарлатины.
«Ревматизм лижет суставы, кусает сердце». Это говорит о том, что ревматическое заболевание может вызывать также артриты.
Клиника ревмокардита может характеризоваться болями в области сердца. Также он может быть выпотным, то есть протекает с появлением жидкости между оболочками. Также при нарастании воспалительных изменений могут появиться проявления сердечной недостаточности:
- одышка;
- учащение сердцебиения;
- боли в области сердца.
Ревмокардит требует комплексной терапии с применением антибиотиков пенициллинового ряда.
К каким докторам следует обращаться если у Вас Миокардит у детей:
Педиатр
Кардиолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Миокардита у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Лечение Миокардита у детей:
Острый миокардит у ребенка лечат в стационаре. Лечат основное заболевание которое стало причиной миокардита. Этиотропное лечение применяют, только если точно известен возбудитель болезни. Специфическая терапия не разработана. В острой фазе ребенок обязательно должен придерживаться постельного режима на 10-14 суток, чтобы сократить потребности организма в обороте крови.
Исследования показали, что внутривенный гаммаглобулин эффективен для лечения острого миокардита с улучшением левожелудочковой функции и показателя выживаемости.
Применяют для лечения миокардита у детей в основном симптоматическую терапию, чтобы вылечить сердечную недостаточность. Если есть выраженная сердечная недостаточность, применяют такие препараты: добутамин, допамин. При избыточном содержании экстрацеллюлярной жидкости для снижения преднагрузки назначают диуретики.
В некоторых случаях врачи могут назначить имплантацию искусственного водителя ритма или трансвенозную кардиостимуляцию. При тяжелой форме миокардита у детей применяют глюкокортикостероиды. Чаще всего это такой препарат как преднизолон. Показаниями могут быть выраженная сердечная недостаточность, выпот в перикард, аутоиммунная природа заболевания и пр.
Прогноз миокардита у детей
Прогноз зависит от возраста больного ребенка, природы заболевания, состояния иммунитета. Вероятно наступление внезапной смерти, сердечная недостаточность, нарушения ритма и проводимости, дилатационная кардиомиопатия, кардиосклероз, тромбоэмболии или выздоровление.
Большинство пациентов с легким течением заболевания выздоравливают без резидуальной дисфункции сердца. У некоторых детей последствие рассматриваемой болезни может быть дилатационная кардиомиопатия и хронический миокардит.
Диспансеризация детей
После миокардита ребенок должен наблюдаться у педиатра или детского кардиоревматолога. На протяжении 4 месяцев после выписки из больницы ребенка осмтривают 1 раз в месяц, дальше на протяжении 12 месяцев осмотр проводится у раз в квартал, далее – 1 раз в пол года. Если есть показания, то осмотр может проводиться чаще. При каждом посещении врача проводят ЭКГ. Раз в год проводят ЭхоКГ (или чаще).
Народные методики
Народные средства являются только вспомогательной терапией в проведении лечения этой болезни. Их можно применять с разрешения врача, чтобы не спровоцировать ухудшения самочувствия. Среди народных средств доктора выделяют такие:
- чеснок;
- травяные сборы;
- березовый сок.
Чеснок считается одним из самых полезных продуктов для сердечной мышцы. Содержащиеся в нем вещества помогают предотвратить инфаркт и образование тромбов. Его можно принимать в свежем виде или приготовить настой. При миокардите полезными будут такие растения:
- боярышник;
- фенхель;
- хвощ;
- пустырник.
Из этих трав можно приготовить настой и принимать в течение дня небольшими порциями. Натуральный березовый сок помогает укрепить миокард и устранить отечность. Чтобы приготовить лекарство, нужно перемешать березовый, лимонный сок, а также мед.
Народные средства имеют накопительный эффект, чтобы добиться положительного результата, нужно принимать их курсами и строго соблюдать дозировку.
Общая симптоматика миокардита
Появление миокардита всегда связано с перенесённой инфекцией. Жалобы возникают через 1 — 2 недели после вирусной или бактериальной атаки. Миокардит может протекать как бессимптомно, так и молниеносно с быстро нарастающей сердечной недостаточностью, отёком легких.
Выделяют варианты течения данного заболевания:
- кардиальный;
- абдоминальный;
- респираторный;
- гипоперфузионный.
Респираторный вариант отмечается у большинства детей. Характеризуется появлением одышки. Врач может выслушать хрипы. Как правило, с такими жалобами ребёнка лечат от трахеита или бронхита. Кардиальный вариант можно отметить у более старших детей, которые могут субъективно предъявлять жалобы на боли в области сердца.
Гипоперфузионный вариант означает, что сердечная мышца не справляется со своей работой, в результате нарушается насосная функция сердца и уменьшается сердечный выброс. Это может грозить появлением аритмии, обмороков и судорог.
Абдоминальный вариант. От латинского abdomen – живот. Характеризуется болями в животе. Опять же, это связано с нарушением кровообращения и низкого сердечного выброса, в результате начинают страдать другие органы.
Врождённый миокардит проявляется сердечной недостаточностью и увеличением размеров сердца, которое выявляют в утробе матери либо через несколько суток после рождения. Как правило, мама такого ребёнка перенесла какой-либо инфекционный процесс. Но также врождённый миокардит нельзя исключать у ребёнка до полугода при отсутствии у него каких-либо заболеваний с очагами инфекций.
Перикардит у детей (воспаление околосердечной сумки) характеризуется появлением выпота между листками перикарда. В результате чего листки перикарда утолщаются, может возникнуть «панцирное сердце». Перикардит у детей грозен быстрым развитием сердечной недостаточности, так как воспалённый перикард сдавливает снаружи камеры сердца и не даёт им в полную меру сокращаться.
КЛИНИЧЕСКИЙ СЛУЧАЙ. Ребёнок 5 лет, переболел ОРВИ. Аденовирусная инфекция с высокой температурой, получал противовирусное лечение 5 дней. Через 2 недели после выздоровления мальчик стал утомляться при обычных подвижных играх. На приёме педиатр выслушала шум в сердце и отправила на УЗИ сердца. В результате данного обследования был выставлен диагноз «очаговые воспалительные изменения в миокарде, миокардит». Ребёнка незамедлительно госпитализировали. В стационаре он получал антибактериальную терапию, через 14 дней на повторном обследовании остались остаточные воспалительные очаги.
Лечение вирусного и других видов миокардита
Лечение миокардитов обязательно должно быть комплексным, в условиях стационара.
Оно основано на устранении причины, вызвавшей миокардит – вируса, бактерии, или иного инфекционного процесса.
- Постельный режим. Но обязательна дыхательная гимнастика для поддерживания работы сердечной мышцы.
- Полноценное сбалансированное питание.
- Питье под контролем выделенной мочи за сутки для предотвращения отёчности.
- Антибактериальная терапия. Чаще используют ряд цефалоспоринов, пенициллинов при стрептококковой инфекции. Длительность 2 — 4 недели, лучше с внутривенным или внутримышечным введением.
- Противовирусная терапия. Все зависит от возбудителя, вызвавшего миокардит. Если герпес-инфекция — Ацикловир, ЦМВ-инфекции — Цитотект.
- Симптоматическая терапия сердечной недостаточности с применением мочегонных препаратов, сердечных гликозидов.Американская ассоциация кардиологов не рекомендует назначение иммунодепрессантов детям с миокардитами. Недавно проводимые исследования доказали их неэффективность.
- Препараты интерферона. Как правило, применяются при вирусных, вирусно-бактериальных миокардитах.
Причины миокардита
- Вирусы.
- Бактерии.
- Инфекционные факторы.
- Аллергические компоненты.
- Системные заболевания.
В более половины случаев миокардит вызывают вирусы. В последние годы выявлено преобладание аденовирусов у детей. У детей раннего возраста преобладающую роль играют энтеровирусы, аденовирусы, вирус простого герпеса. Если во время беременности мама перенесла какую-либо инфекцию, следует очень внимательно отнестись к сердечной мышце малыша.
Если говорить о бактериальной причине, то здесь превалируют такие заболевания, как дифтерия, скарлатина, туберкулёз, сальмонеллёз.
Также миокардиты у детей могут возникать после ожогов, трансплантации внутренних органов, при лекарственном отравлении, бронхиальной астме.
Клинические признаки
Диагноз миокардита в большинстве случаев основан на неспецифических клинических признаках. Спектр клинических проявлений при инфекционном миокардите варьирует от минимальных симптомов до острой и крайне тяжелой сердечной недостаточности на фоне миокардиального некроза. Проявления миокардита определяются следующими факторами:
- временной связью симптомов болезни с воздействием этиологических факторов;
- выраженностью морфологических изменений.
Ведущие клинические синдромы:
- Синдром нервно-мышечной астении: слабость, адинамия, утомляемость (воздействие инфекционного агента на ЦНС, гемодинамические нарушения).
- Инфекционный синдром: повышение температуры, артралгии, воспалительные изменения со стороны крови.
- Синдром поражения сердечной мышцы: боли в области сердца, сердце биения, одышка, отеки.
Самые распространенные жалобы при миокардитах – лихорадка, слабость, утомляемость, одышка, сердцебиение, нарушения ритма сердца. Довольно часто встречаются дискомфорт и разнообразные боли в грудной клетке, которые, в отличие от стенокардии, редко провоцируются физической нагрузкой. При физикальном исследовании обычно обнаруживают тахикардию, непропорциональную тяжести лихорадки, приглушенность I сердечного тона, систолический шум на верхушке сердца и артериальную гипотонию. В тяжелых случаях заметны обычные признаки сердечной недостаточности – периферические отеки, кардиомегалия, асцит, застойные хрипы в легких и т.д. Хотя при миокардите физикальный осмотр редко позволяет выявить специфические признаки, в отдельных случаях удается заподозрить определенную инфекцию. Например, при инфицировании вирусом Коксаки. В нередко выявляют сопутствующие плевродинию (боль при раздражении плевры), лимфаденопатию, спленомегалию и орхит. В то же время детальное физикальное исследование может оказать существенную помощь в выявлении основного заболевания, в рамках которого развился миокардит (особенно коллагенозов и кожных проявлений аллергических реакций).
Миокардит ‒ как проходит диагностика
При первых признаках немедленно обратитесь в поликлинику, где работают грамотные медики. Они проведут прицельный осмотр и дадут направление на дальнейшее, подробное обследование. Но, существуют этапы выполнения диагностирования:
- Внешний осмотр малыша. Опытный кардиолог сразу диагностирует, что воспалена сердечная мышца. Синий оттенок лица, отекшие ноги, вздувшиеся вены, жесткое дыхание, все это дает понять специалисту, что необходимо проверить работу сердца в целом.
- Перкутирование. В этот момент врач «выстукивает» и точно определяет границы расширения сердечной мышцы.
- При помощи фонендоскопа доктор слушает частоту и ритм биения сердца;
Но, к сожалению, далеко не каждый педиатр способен верно и четко поставить диагноз, поэтому, скорее всего вас направят на тщательное обследование с применением специальных аппаратов, которые дадут полное представление о состоянии ребенка. Миокардит и его диагностика требует повышенного внимания со стороны родителей, некоторые замечают проявления довольно поздно, что значительно усугубляет ситуацию.
Причины миокардита
- Вирусы.
- Бактерии.
- Инфекционные факторы.
- Аллергические компоненты.
- Системные заболевания.
У детей раннего возраста преобладающую роль играют энтеровирусы, аденовирусы, вирус простого герпеса. Если во время беременности мама перенесла какую-либо инфекцию, следует очень внимательно отнестись к сердечной мышце малыша.
Если говорить о бактериальной причине, то здесь превалируют такие заболевания, как дифтерия, скарлатина, туберкулёз, сальмонеллёз.
Также миокардиты у детей могут возникать после ожогов, трансплантации внутренних органов, при лекарственном отравлении, бронхиальной астме.
Можно ли заболеть, еще не родившись?
Перенесенные инфекции матери
Увы, можно. Причинами возникновения инфекционного миокардита у новорожденного могут стать перенесенные инфекции матери во время беременности. Дети могут появляться на свет с низкой массой тела и с увеличенным в размерах сердцем, цианозом или бледностью кожных покровов. Иногда дети появляются на свет с обычным весом. Развиваются и растут нормально, но уже с 3-5 месяцев у таких деток начинают проявляться признаки заболевания: недостаточная прибавка в массе, отсталость в психомоторном развитии, могут обнаруживаться отклонения со стороны ЦНС (судороги, сниженный мышечный тонус, парезы), сердечные тоны могут быть ослаблены, глухие, врач может выслушивать сердечные шумы.
Причины миокардита
В качестве непосредственной причины микардитов могут выступать вирусы Коксаки В4 и В5, аденовирусы, энтеровирусы, цитомегаловирус, вирусы гриппа А и В, вирусы Эпштейна-Барр (вирус герпеса человека 4 типа), полиомиелита, кори, краснухи.
Значительно реже миокардит является следствием бактериальной инфекции, возбудителями которой являются риккетсии, боррелии, стрептококки, стафилококки, коринебактерии дифтерии, сальмонеллы, микобактерии туберкулеза, хламидии, легионеллы.
Миокардит могут вызывать грибы (рода кандида, аспергиллы), паразиты (трихинеллез, эхинококки), а также простейшие: трипаносомы, токсоплазмы.
3.Диагностика миокардита
Для подтверждения диагноза миокардит врач может использовать специальные методы диагностики, такие как:
- Анализ крови для определения наличия инфекции, антител;
- Рентген грудной клетки для проверки состояния сердца, легких и других органов грудной клетки;
- ЭКГ, которая покажет электрическую активность сердца;
- УЗИ сердца (эхокардиография), которое позволяет получить изображение сердца и его структуры;
- МРТ
- Биопсия сердечной мышцы (в редких случаях).
Если у Вас и Ваших близких есть симптомы миокардита, обратиться к врачу стоит немедленно. Вероятность заболевания достаточно высока, если подобные симптомы появились во время или после перенесенной инфекции. Если признаки миокардита проявляются в серьезной форме, медицинская помощь должна быть оказана незамедлительно. Кроме того, если у Вас уже был диагностирован миокардит, но боли в груди усилились, либо появились проблемы с дыханием, повысилась отечность, также стоит незамедлительно обратиться к врачу.
Диагностика Миокардита у детей:
Аускультативные методы часто определяют ослабление І тона, тахикардию, протодиастолический ритм галопа; вероятный также аритмия, брадикардия, систолический шум митральной регургитации, хрипы в легких. Даже если у ребенка не проявляются симптомы миокардита, могут быть изменения на ЭКГ:
- нарушения процессов реполяризации
- синусовая тахикардия
- удлинение электрической систолы сердца
- возможно снижение вольтажа
- различные нарушения ритма и проводимости
- патологический комплекс QRS
При диагностике применяют суточное мониторирование ЭКГ по Холтеру. Такой метод как эхокардиография позволяет определить размеры полостей сердца
Врачу следует обратить внимание на состояние клапанного аппарата, наличие перикардиального выпота и др. Эхокардиография применяется в основном для дифференциальной диагностики миокардита у детей с аномалиями коронарных артерий, врожденными пороками сердца и т.д
Рентген выявляет размеры сердца, которые могут быть как нормальными, так и значительно измененными
Также врач обращает внимание на наличие застойных явлений в легких. Для подтверждения вирусной этиологии необходимо выделить вирус из крови, смывов из носоглотки, а также исследовать сыворотку на антитела к вирусам, связывание комплемента и подавление гемагглютинации в острой фазе и в стадии выздоровления
Согласно критериям Нью-Йоркской кардиологической ассоциации, для диагностики миокардита применяются большие и малые критерии. К большим относят:
- появление признаков заболевания в течение 10 дней после перенесенной инфекции
- вид перенесенной инфекции
- кардиогенный шок
- застойную сердечнаю недостаточность
- повышение активности миокардиальных энзимов
- изменения на ЭКГ
- полную AV-блокада
Малые критерии диагностики миокардита у детей:
- тахикардия
- лабораторное подтверждение перенесенного вирусного заболевания
- результаты субэндомиокардиальной биопсии
- ритм галопа
- ослабление І тона
Для того, чтобы диагностировать миокардит, необходимо выявление 1-2 больших и 2 малых критериев, а также анамнез. Как неинвазивные методы диагностики рассматриваемого заболевания применяют методики сцинтиграфии с галлиумом, антимиозиновой сцинтиграфии, магнитный резонанс с гадолиниумом. Подтверждение диагнозов проводят при помощи эндомиокардиальной биопсии.
Гистологические классификационные критерии неприемлемы для клинически полезной классификации хронического вызванного вирусом воспалительного процесса в миокарде.
Симптомы Миокардита у детей:
Симптомы могут отличаться в зависимости от таких факторов (некоторые из них уже были названы выше):
- причина заболевания
- глубина и распространенность патологического процесса
- вариант течения миокардита у детей
Нарушаются функции миокарда: автоматизм, сократимость, проводимость, возбудимость. Первые признаки миокардита, согласно информации исследования Myocarditis Treatment Trial Investigators (проводилось в 1991 году), более чем у половины больных проявляются во время течения острой респираторной инфекции или через 1 неделю и более после нее. У ребенка проявляются такие симптомы:
- одышка
- беспричинная утомляемость
- боль в груди
- сердцебиение
Физикальный осмотр выявляет такие признаки:
- частый и слабый пульс
- бледность кожных покровов
- похолодание рук и ног
- перкуторное смещение границ относительной сердечной тупости
- гепатомегалия
- кардиомегалия
- повышенная температура тела (в некоторых случаях)
Классификация
В 1998 году принята классификация, согласно которой присутствует следующее разделение миокардитов:
- ревматические кардиты у детей;
- неревматические кардиты.
Затем миокардит стали разделять по течению:
- острый. Длится до 6 недель;
- подострый. Продолжительность до 6 месяцев;
- хронический активный. Заболевание длится более 6 месяцев;
- хронический персистирующий. Хроническое течение с периодами ремиссии и обострения.
По времени появления:
- врождённый;
- приобретённый.
По форме:
- очаговый;
- диффузный. Затрагивает практически весь миокард.
Профессор Белоконь Н. А. в 1984 — 85 годах использовал термин «кардит». Считалось, что воспалительные заболевания сердца затрагивают все оболочки сердца, и было бы не рационально подразделять их. Но в 2010 году Ассоциация детских кардиологов России предложила применять термин «миокардит».