На что обратить внимание
Обнаружив мраморную расцветку на коже, не стоит сразу же волноваться, звонить врачу и искать информацию на форумах в интернете, чтобы поставить «диагноз». Как мы уже сказали выше, часто это — нормальное состояние, которое пройдет, как только сердечно-сосудистая сетка крохи полностью окрепнет.
К врачу стоит обращаться, если помимо характерной расцветки появились следующие симптомы:
- появление сетки сразу на всем теле с преобладанием синюшного цвета;
- наличие синюшного либо слишком бледного кожного покрова между «мраморными» участками;
- чрезмерно вялое либо, напротив, слишком легковозбудимое настроение крохи;
- явно выраженная синева носогубного треугольника и губ;
- повышенная потливость даже при нормальной температуре тела;
- набор веса ниже нормы, плохой аппетит.
Обычно при наличии проблем патологического характера появляются сразу несколько симптомов, но выявление даже одного из перечисленных факторов совместно с регулярным появлением мраморной сетки на нежной детской коже — это уже достаточная мотивация для визита к педиатру.
Как осуществляется лечение
Если врач не уверен, что именно является причиной появления мраморной сетки, он назначает обследования, которые больше расскажут о состоянии здоровья крохи: нейросонографию и УЗИ головы. На основании протоколов данных процедур он сможет оценить клиническую картину и понять, является ли малыш здоровым или ему требуется лечение.
В случаях, когда причина частого появления мраморной сетки — это все же физиологическая незрелость сосудистой сетки, лечебная терапия нацелена на то, чтобы помочь ей скорее созреть. В этом деле один из основополагающих факторов успеха — четкий режим малыша, который создаст оптимальные условия для регулирования тонуса кровеносных сосудов. Это и режим сна и бодрствования, и четкий график приема пищи, прогулок на свежем воздухе, а также закаливание, гимнастика, массажи (выполняется специалистом либо родителями). Также врач может назначить витамины либо поливитаминные комплексы.
Если же проблема носит патологический характер и является более сложной, врач установит точный диагноз и назначит эффективное лечение, которое поможет со временем привести ситуацию в норму. На это может потребоваться больше времени, но если проблема не в генетической наследственности, мраморную сетку в большинстве случаев удается победить — и сердечно-сосудистая система малыша начинает работать полноценно.
«Мраморность» физиологическая
Иными словами, именно это и является незрелостью организма малыша. Сердечно-сосудистая система еще не может полноценно выполнять свою функцию, а тонкая кожа моментально сигнализирует о «сбоях» в работе капилляров.
Особенно часто мраморность кожи можно заметить при смене температурного режима. Например, при смене одежды (особенно, если дома прохладно) можно увидеть, как оголенные участки тела приобретают характерный узор. Как только малыш будет одет и согреется, цвет кожи вновь станет равномерным телесным.
Также если кроха на грудном вскармливании, мраморный узор может проявляться во время еды: чтобы добыть молоко, малышу приходится потрудиться, его мышцы в области рта, кожа и сосуды активно работают, капилляры перегружаются — и появляется такой вот видимый невооруженным взглядом результат.
Лечение различных видов хейлита
Хейлит требует разного лечения в зависимости от его разновидности. Обычно правильную форму заболевания устанавливает терапевт – он назначает анализы и отличает хейлит от других похожих болезней. Дальнейшим лечением могут заниматься разные врачи: аллергологи, стоматологи, а иногда и дерматовенерологи.
Лечение эксфолиативной формы
Чтобы вылечить эксфолиативный хейлит нужно в первую очередь воздействовать на психоэмоциональную сферу. Для этого психоневролог или невропатолог прописывает транквилизаторы и успокаивающие средства, либо проводит психотерапию.
Лечение эксфолиативного хейлита основано на воздействии на психоэмоциональную сферу. С этой целью невропатологом или психоневрологом назначаются успокаивающие средства, транквилизаторы, проводят психотерапию.
Местно при этом назначается лазеротерапия, лучевая терапия и ультразвуковое введение разных гормональных средств. Смазывать губы можно гигиенической помадой, наиболее эффективно использовать средства с витаминами группы С и В.
Чтоб повысить реактивность организма, можно принимать такие препараты, как продигиозан или пирогенал, также хороший эффект дает аутогемотерапия.
Лечение гландулярного хейлита
Для лечения грандулярного хейлита в основном применяют различные противовоспалительные мази, например, оксолиновую или тетрациклиновую. Однако наилучший эффект дает электрокоагуляция увеличенных слюнных желез, либо их вылущивание хирургическим путем.
Также можно использовать лазерную абляцию с применением хирургического лазера. В качестве профилактики рекомендуется провести санацию полости рта, а также устранить сухости и мокнутия губ и нормализовать микробный пейзаж полости рта.
Лечение атопических хейлитов
При лечении атопического хейлита нужно в первую очередь установить и устранить основной раздражитель. Местно применяются гормональные мази с противовоспалительным, противозудным и противоаллергическим действием, например, фторокорт или флуцинар.
Также активно проводится противоаллергическая терапия, внутрь назначают тавегил, кларитин, фенкорол и другие препараты.
При этом важно соблюдать особую диету – полностью исключить все продукты, провоцирующие аллергию, такие как цитрусовые, шоколад, клубнику, икру, а также пряную и острую пищу. каталог стоматологий
и стоматологов России
80 000
отзывов
1,5 млн
визитов
20 000
клиник
30 000
врачей
каталог стоматологий
и стоматологов России
80 000
отзывов
1,5 млн
визитов
20 000
клиник
30 000
врачей
Лечение метеорологической формы
Метеорологический хейлит в первую очередь требует немедленно прекратить неблагоприятное воздействие солнечного облучения. После этого можно применять мази с гормонами, а также различные защитные крема, защищающие от ультрафиолета. Внутрь прописываются витамины группы РР, В и другие.
ВАЖНО: Самая частая причина хейлитов – это различные дерматозы. Губы легко могут быть вовлеченя в воспалительный процесс при псориазе, сифилисе, туберкулезе, красном плоском лишае и прочих заболеваниях кожи
Лечение макрохейлита
Чтобы вылечить макрохейлит, требуется совместить иммунокоррегирующую, десенсибилизирующую и противовирусную терапию. Для этого назначаются:
- Гормоны, например, дексаметазон;
- Окситетрациклин;
- Витамины С, РР и В;
- Противоаллергические средства (супрастин, тавегил);
- Иммунокорректирующие средства, например, ликопид;
- Противовирусные средства: лейринферон, зовиракс, ацикловир и бонафтон.
Неплохой эффект дает лазеротерапия на область губ и зону, пораженную невритом лицевого нерва.
Если форма макрохейлита очень стойкая, то во время ремиссии показана стимулирующая терапия продигиозаном, пирогеналом и другими средствами.
Также необходимо лечение неврита с применением токов Бернара, ультразвука и физических факторов. Специалисты говорят о полезности электрофореза гепариновой мази.
Если же выявляется повышенная чувствительность к бактериальным аллергенам, то показана специфическая гипосенсибилизация бактериальными аллергенами.
Чтобы улучшить внешний вид губ, иногда применяется хирургическое иссечение части губы. К сожалению, этот способ не предотвращает рецидивов.
Осложнения при болезни Крона
У людей с болезнью Крона есть риск осложнений, которые описаны ниже.
Стеноз кишки (сужение)
При длительном воспалении в кишке образуются рубцы, что со временем может привести к стенозу (сужению, стриктуре) кишечника. Другой причиной сужения просвета кишки может быть воспалительный отек слизистой оболочки.
Узкий участок кишки затрудняет прохождение твердого кишечного содержимого, что проявляется водянистым стулом или полным его отсутствием. Это состояние называется обструкцией кишки или кишечной непроходимостью.
Прочие симптомы кишечной непроходимости:
- постоянные или схаткообразные боли в животе;
- рвота;
- вздутие живота;
- чувство переполнения живота.
При отсутствии лечения, возможен разрыв кишечника и попадание его содержимого в брюшную полость. При подозрении на непроходимость кишечника как можно скорее обратитесь к врачу общей практики (терапевту, семейному врачу). Врач поможет оценить ваше состояние и, при необходимости, направит вас на срочную консультацию к специалисту (гастроэнтерологу или колопроктологу) или в больницу.
Если есть возможность, вы можете сразу обратиться к гастроэнтерологу или колопроктологу. Наш меднавигатор поможет выбрать нужного специалиста.
Если вы плохо себя чувствуете и не можете самостоятельно посетить врача, вызовите скорую помощь, позвонив по телефону 03, с мобильного — 911 или 112.
Если стеноз кишки вызван отеком слизистой, возможно лечение с помощью лекарственных препаратов. Рубцовые стриктуры кишечника обычно лечат хирургическим путем, иссекая пораженную область. В некоторых случаях можно применять процедуру, которая называется баллонной дилатацией. Она проводится в ходе колоноскопии.
Если баллонная дилатация кишки не помогла или противопоказана, просвет кишечника расширяют с помощью стриктуропластики. В этом случае, рассекают только рубцовую ткань или целиком стенку кишечника в месте сужения, восстанавливают ее первоначальную форму, после чего — сшивают.
Свищ (фистула)
Длительный процесс воспаления и рубцевания в пищеварительной системе может приводить к формированию язв, которые со временем превращаются в каналы, ведущие от одной области пищеварительной системы к другой. Иногда эти каналы — свищи (фистулы) соединяют пищеварительную трубку с кожей, мочевым пузырем, влагалищем, анусом и др.
При небольших свищах симптомов может не быть, в то время как крупные свищи могут воспаляться и вызывать:
- постоянную пульсирующую боль;
- повышение температуры до 38ºC или выше;
- появление крови или гноя в стуле;
- непроизвольное вытекание кала или слизи из ануса.
Если фистула появляется на коже (обычно в районе ануса), из нее отходит отделяемое с неприятным запахом.
Как правило, лечение свищей начинают с медикаментозной терапии (прием антибиотиков, препаратов 5-АСК, иммунодепрессантов). Если в результате приема лекарств свищ не заживает, назначают хирургическое лечение — иссечение свища или другие методы операционной коррекции.
Другими кишечными осложнениями болезни Крона являются:
- перфорация (разрыв) кишечника с развитием перитонита;
- кровотечение;
- тяжелые запоры (при выраженном стенозе кишки).
Внекишечные осложнения болезни Крона
У людей с болезнью Крона также повышен риск возникновения осложнений со стороны других органов:
- остеопороз — истончение и повышенная ломкость костей, вызванная тем, что кишечник не усваивает достаточного количества питательных веществ; вероятность остеопороза повышает прием кортикостероидов;
- железодефицитная анемия — может развиться в результате обильного кровотечения из кишечника или быть следствием длительной кровоточивости из участков воспаления и язв в пищеварительной системе; характерные симптомы: усталость, одышка и бледность;
- анемия, вызванная дефицитом витамина B12 или фолиевой кислоты — свяхана с нарушением всасывания питательных веществ в пищеварительной системе; характерные симптомы: усталость и упадок сил;
- пиодермия гангренозная — редкое кожное заболевание; проявляется появлением на коже болезненных язв с гнойным отделяемым.
У детей с болезнью Крона также могут возникать отставание в росте и развитии из-за того, что организм не получает достаточного количества питательных веществ.
Происхождение патологическое
Мраморный рисунок на коже может говорить о возможных проблемах со здоровьем. В этом случае кожные проявления сочетаются с другими симптомами и признаками, характерными для того или иного заболевания.
Мраморность в этом случае имеет болезненный оттенок (схожа по внешнему виду с серым мрамором), кожные покровы бледные, сосуды сужены, сосудистая сетка синюшная. Кожа почти постоянно прохладная и склонна к потливости, носогубный треугольник часто имеет синюшный цвет.
Догадываться о причинах такого мраморного оттенка родителям в домашних условиях точно не придется, поскольку практически все заболевания, которые сопровождает такой окрас кожи, легко диагностируются в раннем неонатальном периоде, и родители о таких недугах узнают если не в роддоме, то во время первого планового медицинского осмотра, который проходит в 1 месяц.
Достаточно часто появление мраморной кожи родители малышей замечают во время болезни ребенка, на фоне высокой температуры. В этом случае речь может идти о так называемой белой лихорадке — состоянии, при котором на фоне жара у ребенка происходит спазм периферических сосудов. При высокой температуре у ребенка остаются холодными руки, а на коже может появиться мраморная сетка.
Как лечить?
Физиологически обусловленная мраморная кожа в лечении не нуждается. Состояние проходит само и в довольно сжатые сроки, в среднем через 2-3 месяца. Чтобы помочь ребенку приобрести крепкий сосудистый тонус родители могут практиковать ежедневный укрепляющий , обливания ребенка прохладной водой после основного купания (по методу детского врача Евгения Комаровского, например). Ребенку будут полезны продолжительные прогулки на свежем воздухе, укрепляющая гимнастика и ежедневное принятие воздушных ванн голышом.
Малыша, склонного к проявлениям мраморности кожи, категорически нельзя перекармливать или перегревать. Это лишь усиливает странные кожные проявления. Лечение патологических причин зависит от того, какое конкретно заболевание будет обнаружено. Многие проблемы с сосудами и врожденные пороки сердца, которые проявляются в самом раннем возрасте мраморностью кожных покровов, требуют скорейшего или несколько отложенного во времени хирургического лечения.
В консервативной терапии используют сосудистые препараты, витамины, физиотерапевтические процедуры. Основная цель лечения — увеличить микроциркуляцию крови, укрепить стенки сосудов. Обычно симптомы мраморной кожи, если они вызваны патологией, проходят после того, как удается устранить основную причину, вызвавшую проблемы с сосудами. Лекарств, которые помогали бы конкретно от странного окраса кожи, не существует.
О лечении врожденной истинной мраморности большинство достоверных медицинских источников ничего сообщить не могут, поскольку эффективных и доказанных методов терапии этого чрезвычайно редкого заболевания еще не разработано. Существуют лишь гипотезы и теории.
Диагностика
Если у новорожденного в какой-то момент родители обнаружили признаки мраморности кожных покровов, паниковать не надо, но и оставлять без внимания такой признак тоже нельзя. Если мраморный рисунок проявляется снова и снова, нужно попытаться понять, какие факторы ему благоприятствуют и обязательно рассказать об этом врачу-педиатру на очередном приеме.
В зависимости от состояния малыша, врач назначает консультации кардиолога, детского невролога, ревматолога. Из диагностических методов проводят ультразвуковое исследование сердца и крупных сосудов, УЗИ головного мозга (пока родничок не затянут, позже – МРТ). Многое о состоянии здоровья малыша сможет рассказать специалистам электрокардиограмма и энцефалограмма. Вполне возможно, ребенку понадобится консультация дерматолога.
Причины фурункула
Причиной фурункула выступает бактериальная инфекция. Чаще всего – золотой стафилококк. Бактерии попадают в волосяной фолликул, вызывая воспаление. Проникновение инфекции облегчается при наличии повреждений кожи, в том числе:
- потертости, царапины, ссадины. У мужчин образованию фурункулов на лице могут предшествовать порезы при бритье;
- расчесы при дерматологических заболеваниях;
- нарушения защитных свойств кожи при длительном контакте с жидкостью. Поэтому повышенная потливость является фактором, повышающим риск возникновения фурункула. Также фурункулы могут возникать внутри слухового прохода или в носу, при этом провоцирующим фактором является длительное воздействие на кожу слизистых или гнойных выделений при заболеваниях, – соответственно, отите (воспалении уха) или рините (воспаления слизистой носа);
- постоянное загрязнение кожи, в том числе связанное с профессиональной деятельностью (при контакте кожи со смазочными маслами, цементной, угольной или известковой пылью и т.п.).
В обычных условиях защитная система организма препятствует развитию воспаления. Однако если иммунитет ослаблен, риск образования фурункулов возрастает. В случае множественных фурункулов (фурункулёза) фактор снижения иммунитета присутствует практически всегда. Образованию фурункулов способствуют:
- хронические инфекционные заболевания (туберкулёз, гепатит, синусит, тонзиллит, бронхит, пиелонефрит);
- ВИЧ;
- переохлаждение или, наоборот, перегревание. Переохлаждение часто становится фактором, провоцирующим образование фурункулов у подростков;
- неправильное питание (истощение организма, гиповитаминоз);
- заболевания, проявляющиеся в виде метаболических патологий (сахарный диабет, эндокринные нарушения);
- лечение препаратами, подавляющими иммунную систему (используются при лечении онкологических заболеваний и в некоторых других случаях);
- хроническое переутомление;
- стресс.
Физиологическое происхождение
В 90% случаев такая кожа у ребенка говорит о вполне объяснимых и безобидных причинах. Кожа новорожденных значительно тоньше и уязвимее кожи взрослых людей. Она более восприимчива к любым внешним воздействиям, и в первую очередь к перепадам температур. Если взрослый перепада в 1-2 градуса, как правило, не ощущает вообще, то для новорожденного такой перепад очень даже ощутим.
Терморегуляция у малышей, которые только появились на свет, несовершенна. А кровеносная система еще только перестраивается на самостоятельную работу, лишенная плацентарной подпитки. Сами сосуды и капилляры расположены слишком близко к коже. Под воздействием самых различных внешних факторов в том числе и перепадов температур, одни сосуды могут расширяться, другие — сужаться. Расширенные через кожу выглядят более красными, суженные — более синими. Так образуется мраморность.
Такой необычный окрас кожа может иметь иногда, если ребенка купают прохладной водой, переодевают в прохладной комнате, а может быть почти что постоянно мраморной, лишь незначительно меняя интенсивность и очерченность мраморного рисунка. Никаких других тревожных симптомов при физиологической мраморности нет, ребенок здоров, хорошо кушает, спит, развивается и набирает вес в пределах средних норм. Родителей устраивает абсолютно все, кроме оттенка кожи младенца.
Такое состояние не требует никакого лечения или иных мер. Обычно к 3-4 месяцам у ребенка устанавливается терморегуляция, улучшается циркуляция крови в мелких сосудах, и сеточка пропадает сама собой. Этот процесс может и затянуться, но после полугода физиологически обусловленная мраморная сетка – уже большая редкость.
Редкие причины
Существует в медицинских энциклопедиях синдром мраморности кожи. Это очень редкое врожденное заболевание, которое связано с патологией сосудов. С 1970 года во всем мире было зафиксировано только чуть более 200 случаев истинной мраморности. Кроме необычного вида кожи, аномалии развития сосудов вызывают и другие изменения в детском организме. Все они прекрасно диагностируются сразу после рождения. Истинной мраморной кожей сопровождаются микроцефалия мозга, гигантские, в том числе, пламенеющие невусы.
При редком врожденном заболевании у ребенка помимо мраморности наблюдается асимметрия лица и тела, конечностей, грубые патологии в структурах головного мозга и центральной нервной системы. Кожные покровы при этом недуге носят постоянный фиолетовый оттенок. Сосудистая сетка очень хорошо различима. Чтобы подтвердить такой диагноз, врачу-генетику придется выходить на селекторную связь с зарубежными коллегами, поскольку в России заболевание крайне мало изучено, а все яркие, описанные и относительно изученные случаи зарегистрированы в основном на Западе, хотя и там прогнозы по врожденной мраморности делать затрудняются – слишком мало практики.
Интересные факты
Несколько фактов о мраморной коже:
- Мраморность кожных покровов может проявиться после долгого и сильного плача. Она не опасна и проходит самостоятельно.
- У 2% «мраморных» малышей такой узор на коже сохраняется в качестве эпизодически проявляющегося до 3 лет.
- У 1-2% новорожденных и грудничков, у которых не обнаружено проблем со здоровьем, не удается установить истинной причины мраморной кожи. В этом случае врачи указывают, что причины — идиопатические.
- Детская физиологическая мраморность кожи может передаваться по наследству. Если у мамы или папы после рождения кожа была такой, то у ребенка она с большой долей вероятности тоже временно станет мраморной.
- У детей, которых перекармливают, достаточно часто появляется физиологическая мраморность.
- Непреходящая мраморная «сетка» на коже младенца может означать, что у него повышенное . Обязательно следует посетить врача-невролога.
- 95% детей, родившимся с генетическими синдромами Эдвардса и Дауна, свойственна мраморность.
- У детей, которые после рождения демонстрировали родителям «красивую» мраморную сетку на коже, в более позднем возрасте кожа больше подвержена травмированию — у них чаще появляются синяки и гематомы, даже при незначительном ударе или неаккуратном касании твердых предметов.
Все об особенностях кожного покрова новорожденных смотрите в следующем видео.
«Мраморность» патологическая
Иногда наличие «разводов» на нежной детской коже — вовсе не такое безобидное явление
Это может быть следствием сбоя работы организма, на который следует обратить внимание. Специалисты выделяют следующие причины патологического характера:
- Вегетативная дисфункция — нарушен тонус сосудов. Это происходит из-за слишком долго длящихся родов, в процессе которых повышенной нагрузке подвергается шейный отдел позвоночника, а также головной мозг. Также встречается вегетативная дисфункция у детей, рожденных раньше срока.
- Внутриутробная гипоксия — недостаток кислорода у плода приводит к нестабильной работе сердечно-сосудистой системы и может привести к развитию многочисленных патологий.
- Анемия — низкий уровень гемоглобина в детском организме также в итоге приводит к появлению мраморной расцветки кожи у новорожденных.
Возможна и генетическая наследственность — если кто-то из родителей малыша имеют вегето-сосудистую дистонию, есть вероятность, что нестабильность тонуса сосудистой сетки передастся и ребенку.
Повреждения тканей
Одной из распространенных причин гибели птицеедов становится повреждение тканей тела. Происходит вытекание жидкости беловатого оттенка (гемолимфа). Ткани могут травмироваться в результате падения паука с высоты, со стенки на камень или другую твердую поверхность.
По итогу может произойти разрыв брюшка. Паукообразные очень часто вступают в борьбу с крупными представителями тараканов, у которых шипованные лапки способны травмировать ткани птицееда. Сверчки так же могут причинить урон укусом.
Если повреждение несильное, то следует проследить за состоянием животного несколько часов для того чтобы убедиться не вытекла ли гемолимфа. Если нет, то лучше всего птицееда оставить в покое хотя бы на некоторое время.
Если все-таки заметны вытекания, то поврежденное место следует очень аккуратно намазать БФ-6 или вазелином. Вазелин помогает удержать вытекание жидкости. На следующем этапе паука нужно переместить в стерильное пространство.
Таким образом это поможет снизить риск заражения инфекционным заболеванием. Ни в коем случае не следует мазать раны и открытые поврежденные места зеленкой, перекисью водорода, йодом или марганцовкой. Паук может пострадать от отравления.
Некоторые заводчики рану присыпали обычной пшеничной мукой и заворачивали в мягкую салфетку. Таким образом рана постепенно заживала, а у паука не возникало болезненных ощущений и раздражений.
Даже если кровотечения удалось приостановить, существует высокая вероятность того, что паук может погибнуть. Как и человеческий организм, строение тела паука на 70 процентов содержит в себе жидкость. В периоды линьки пауки тратят наибольшее количество воды.
Повышенный уровень влаги способствует размягчению экзоскелета. Обезвоживание возникает в тот момент, когда гемолимфа вытекает. Организм паука может не осилить процесс линьки.
Клещи
Причины появления и размножения клещей могут быть разными: содержания в плохих условиях, где отсутствует вентиляция, недостаточный уровень влажности, мусор и остатки корма. Большое количество клещей беспокоит и раздражает птицееда, мешая ему жить.
Насекомое отказывается от приема пищи и становится активен только в ночные часы. Клещи способны проникать не только в легкие паука, но и в ротовое отверстие, таким образом повышая риск летального исхода. Зараженного паука необходимо переместить в другую емкость и стряхнуть с него клещей.
Грунт и подстилку нужно сразу же сменить и все как следует промыть горячей водой. Некоторое время птицееду следует находиться в другой емкости с сухой салфеткой.
Горбатка
Горбатка представляет собой миниатюрную мошку черного цвета. По внешним признакам она слегка напоминает дрозофилу, хотя имеет стройнее и меньше туловище. В отличие от клещей, горбатка не способна причинить весомый урон птицееду, однако является переносчиком опасных заболеваний.
Долговременное присутствие ее у паука вызывает стрессовую реакцию. Насекомое перестает принимать пищу и все чаще счесывает шерсть. Наибольшую опасность вызывают личинки.
Они питаются исключительно плотью. Профилактика очень похожа на способы лечения от клещей. Сперва мошек необходимо устранить, а затем полностью продезинфицировать аквариум.
Пойманным в дикой природе птицеедам чаще всего приходится страдать от заражения различными видами паразитов. Своевременная профилактика способна облегчить страдания насекомого, но не способна избавить его полностью от паразитирующих мошек.
Таким образом, специалисты рекомендуют приобретать птицеедов, выращенных в неволе.
Что это такое
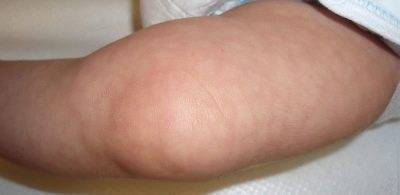
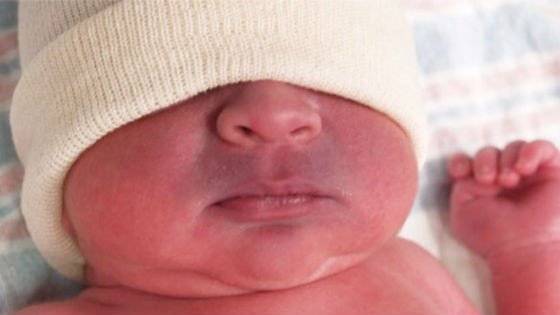
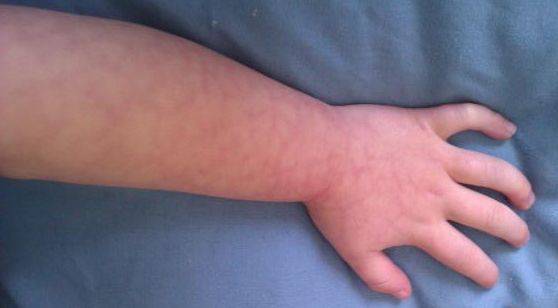
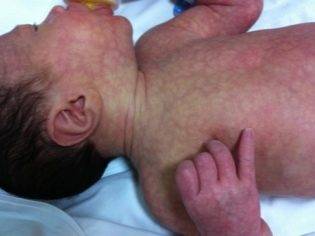
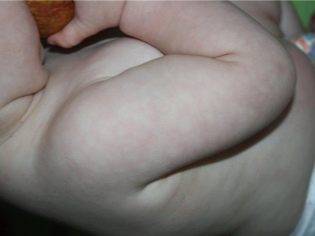
Мраморная кожа у грудничка — понятие очень растяжимое и объемное. Необычный оттенок и своеобразный рисунок на коже могут быть как признаком болезни, так и вариантом физиологической нормы. Обычно мраморность отмечается на всей площади кожных покровов, хотя в определенных случаях мраморная «сеточка» может образовываться только на щеках или только на ручках ребенка.
Общий цвет кожи может быть как бледным, так и красноватым, а сама сосудистая сетка, образующая мраморный узор, бывает как красноватой, так и всех оттенков синего.
Наиболее часто мраморность наблюдается у детей, которые унаследовали от родителей светлую, бледную кожу. Смуглые малыши демонстрируют такой окрас кожных покровов значительно реже.