Как убрать диастаз
Схема лечения патологии зависит от стадии ее развития и степени проявления. На первой стадии достаточно соблюдать рекомендации врача, которые помогут укрепить мышцы брюшной стенки и уменьшить их расхождение:
- снизить вес до показателей нормы;
- соблюдать сбалансированный рацион с ограниченным употреблением жирного, сладкого;
- придерживаться суточной нормы приема жидкости;
- носить бандаж, который поддерживает живот;
- проходить массаж и другие физиопроцедуры;
- заниматься плаванием, йогой, пилатесом или лечебной физкультурой.
Лечебная физкультура должна проходить под контролем специалиста. Он составляет программу с корректным уровнем нагрузки
Особое внимание уделяется глубокой поперечной и косым мышцам пресса, которые при соответствующем уровне тонуса уменьшают степень растяжения белой линии
Комплекс лечебных упражнений полезен даже беременным. С его помощью можно предотвратить развитие патологии и ускорить процесс послеродового восстановления организма.
Такие тренировки проходят без напряжения мышц пресса. Не рекомендуется также делать упражнения в упоре, в том числе на колени или локти. Подобные нагрузки допустимы только после восстановления нормальной ширины просвета.
На более поздних стадиях расхождение уже нельзя устранить с помощью физических упражнений или массажа. Необходимо хирургическое вмешательство, которое вернет на место мышечный корсет, избавит от осложнений и симптоматики. Это может быть:
- Натяжная пластика с использованием тканей пациента. Хирург удаляет избыточные соединительные ткани и сшивает края мышц между собой. Такой метод наименее предпочтителен, так как довольно часто после него возникают рецидивы.
- Натяжная пластика с использованием протеза. Предусматривает все то же удаление излишков тканей и ушивание мышечных слоев, но при этом сопровождается дополнительным укреплением с помощью сетчатого полипропиленового протеза.
- Ненатяжная пластика с установкой протеза. Под область растяжения вводится эндопротез, который служит барьером и замещает ослабленные структуры.
- Комбинированный подход. Подразумевает комбинацию натяжной и ненатяжной пластики.
Хирургический метод специалист подбирает с учетом особенностей и степени развития патологии, а также индивидуальных факторов и состояния здоровья пациента. Полное восстановление после вмешательства проходит в срок от 1 до 3 месяцев. В это время необходимо избегать избыточного напряжения, придерживаться диеты и носить специальный бандаж, который снимает нагрузку с прооперированных мышечных структур.
Причины появления диастаза мышц живота
Главная причина расхождения — это чрезмерно высокое давление, которое возникает в брюшной полости. При этом предпосылки повышенного внутрибрюшного имеют разную природу. К ним относят:
- Потерю эластичности мышц в результате быстрого похудения.
- Чрезмерные физические нагрузки.
- Дисплазию — неправильное развитие тканей и органов. Помимо диастаза сопровождается многими дополнительными проявлениями: грыжей, варикозом, геморроем и др.
- Беременность. В результате смены гормонального фона сокращается выработка коллагена, ткани теряют упругость, становятся рыхлыми. Одновременно с этим увеличенная в размерах матка существенно повышает давление на ослабленные мышечные структуры и белую линию.
В 60 % случаев диастаз у женщин связан с беременностью. Патология начинает развиваться в середине второго триместра. Именно в этом время мышцы растягиваются под действием нарастающего брюшного давления. В норме после родов матка восстанавливает прежний размер, а ширина белой линии возвращается в нормальное значение до 2 см.
Однако во многих случаях процесс восстановления осложняется сопутствующими факторами, которые мешают тканям вернуться в прежнее положение. К таким факторам относят:
- зрелый возраст роженицы;
- лишний вес до и во время беременности;
- слишком крупный плод;
- количество предыдущих беременностей и родов;
- тип беременности (один плод или несколько);
- осложнения во время вынашивания плода;
- слишком быстрый возврат к активным физическим нагрузкам после родов.
Диастаз может возникать и у детей, особенно у недоношенных. Ключевая предпосылка к развитию патологии — несостоятельность мускулатуры, сухожилий ребенка. При этом чаще всего дефект устраняется самостоятельно в течение первого года жизни малыша. В этот период времени мышцы обретают тонус, связки становятся крепкими. Риск сохранения расхождения есть только у детей с синдромом Дауна.
Всего лишь в 1,5 % случаев диастаз диагностируют у мужчин. Основные предпосылки такие же, как у женщин: ожирение, дисплазия, резкая потеря веса. Также мужчины чаще чрезмерно увлекаются силовыми нагрузками, которые вызывают не только грыжи и варикоз, но и провоцируют формирование диастаза.
Документы, подтверждающие страховой стаж
Основной документ, подтверждающий периоды работы, — это трудовая книжка и (или) сведения о трудовой деятельности, сформированные работодателем в соответствии со ст. 66.1 ТК РФ.
А что если сведения в трудовой неправильные и неточные либо вовсе нет записей или сведений об отдельных периодах работы? Тогда в подтверждение периодов работы принимаются:
- письменные трудовые договоры, оформленные в соответствии с трудовым законодательством, действующим на день возникновения соответствующих правоотношений;
- справки, выдаваемые работодателями или соответствующими государственными (муниципальными) органами;
- выписки из приказов;
- лицевые счета и ведомости на выдачу заработной платы.
Бесплатные вебинары
Регистрируйтесь на будущие темы или смотрите записи. Онлайн-тесты и сертификаты Контур.Школы
Посмотреть расписание
Если трудовая книжка не ведется, периоды работы по трудовому договору подтверждаются письменным трудовым договором, оформленным в соответствии с трудовым законодательством, действовавшим на день возникновения правоотношений.
Перечень документов, на основании которых можно подтвердить стаж для различных случаев, приведен в разделе II Правил подсчета и подтверждения страхового стажа (утв. Приказом Минтруда России от 09.09.2020 № 585н).
Пример
Ситуация: работодатель потребовал от вновь принятого на работу работника предоставить документы, которыми можно подтвердить, что прежние работодатели уплачивали страховые взносы с выплат в пользу этого работника. Действительно ли работодатель должен требовать такие документы?
Решение: в п. 9 Правил подсчета и подтверждения страхового стажа, утвержденных Приказом Минтруда России от 09.09.2020 № 585н, указан перечень документов, которыми можно подтвердить страховой стаж. Документов, которыми можно подтвердить, что прежние работодатели уплачивали страховые взносы за работника, здесь не поименовано. Соответственно, требовать такие документы от нового работника не только необязательно, но и неправомерно.
Действия работодателя:
- Проверить наличие документов, по которым можно определить периоды, включаемые в страховой стаж (трудовая книжка, сведения о трудовой деятельности, трудовые договоры и т.п.).
- Теперь можно считать страховой стаж.
Как считать страховой стаж, если работник откажется от бумажной трудовой книжки
Предменструальный синдром
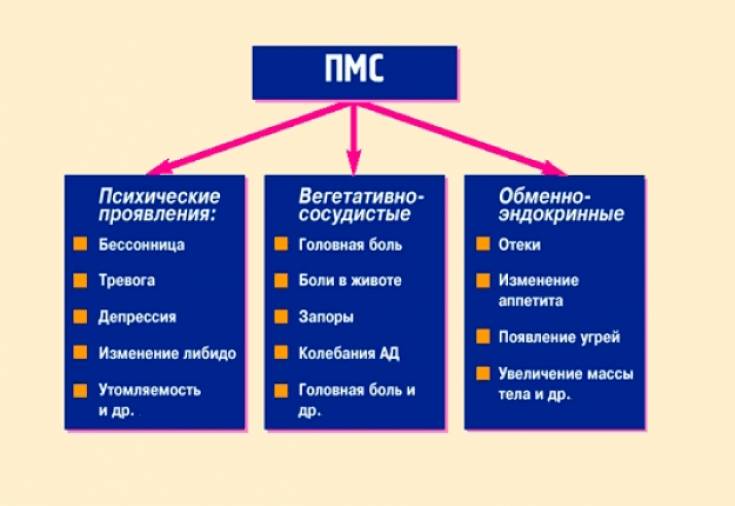
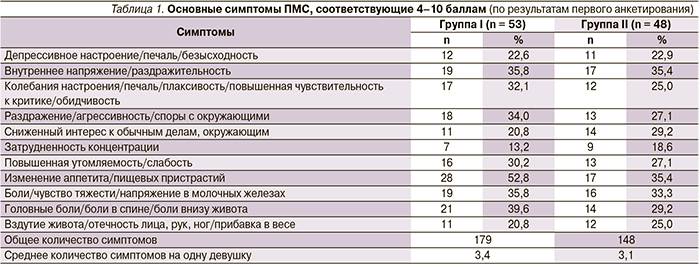
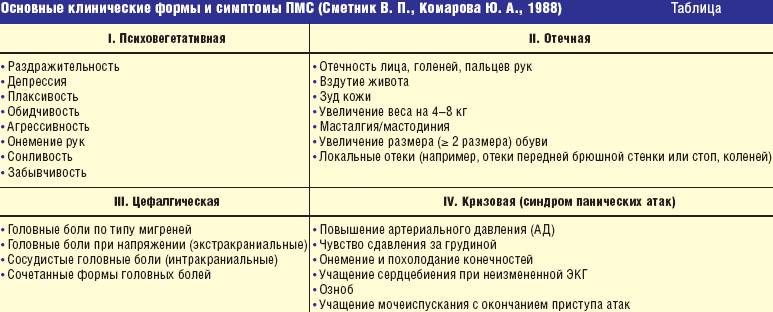
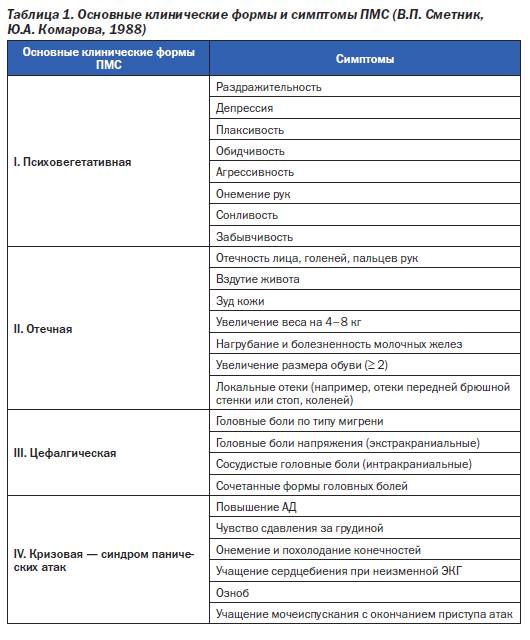
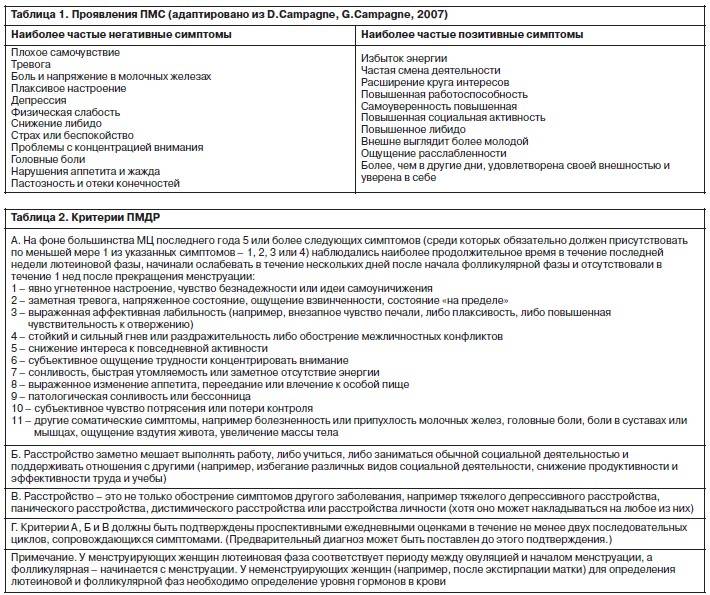
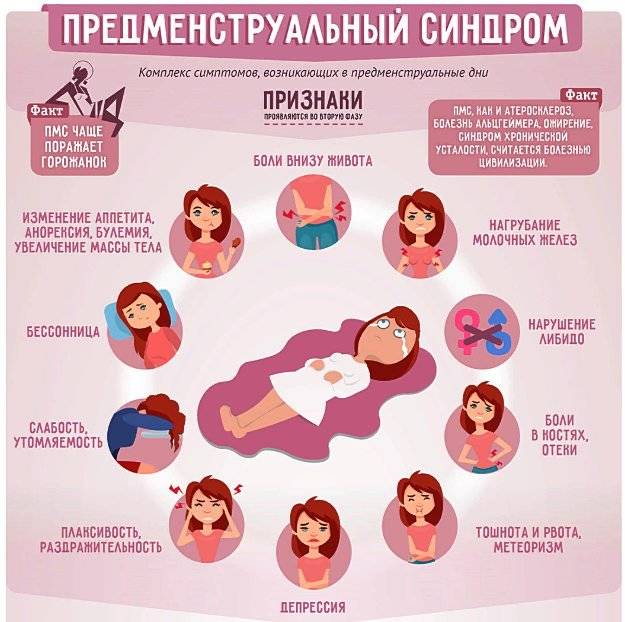
Каждая третья женщина сталкивалась с проявлениями ПМС хотя бы раз в жизни. Его симптомы появляются в лютеиновой фазе и исчезают с началом нового цикла. Различают легкий и тяжелый ПМС. В зависимости от преобладания определенных симптомов предменструальный синдром делят на четыре формы:
- нервно-психическую;
- отечную;
- цефалгическую;
- кризовую.
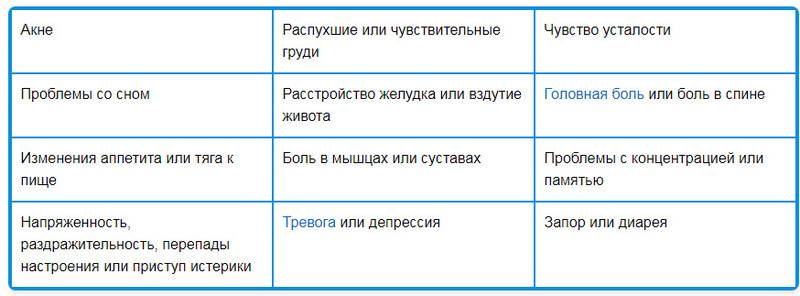
ПМС может проявляться следующими изменениями в организме:
- напряженностью и тревожностью;
- перепадами настроения;
- раздражительностью;
- приступами гнева и плаксивостью;
- подавленным настроением;
- изменением аппетита;
- нарушениями сна;
- нарушением концентрации внимания;
- повышением чувствительности к звукам и запахам;
- головной болью;
- чувством распирания в глазах;
- болью в области сердца;
- болью внизу живота;
- общей слабостью;
- прибавкой массы тела за счет задержки жидкости;
- вздутием живота;
- тошнотой;
- нагрубанием молочных желез;
- болью в суставах и мышцах;
- онемением рук;
- расстройствами пищеварения.
Тяжелым ПМС считается, если проявляются сразу более 7 признаков одновременно. Самая распространенная форма — нервно-психическая.
Лечение ПМС
В первую очередь необходимо нормализовать культуру питания и изменить образ жизни. Принимать пищу следует часто и маленькими порциями. Ограничить употребление соленых продуктов. Основной рацион должны заполнить фрукты, овощи, молочные продукты и каши. Не следует употреблять алкоголь и кофеин. Соблюдение диеты без погрешностей обязательно должно быть во второй половине менструального цикла. Необходимо принимать пищу, богатую витаминами группы В. Следует увеличить физическую активность. Занятия спортом должны иметь регулярный характер. Можно делать расслабляющий массаж и заниматься йогой.
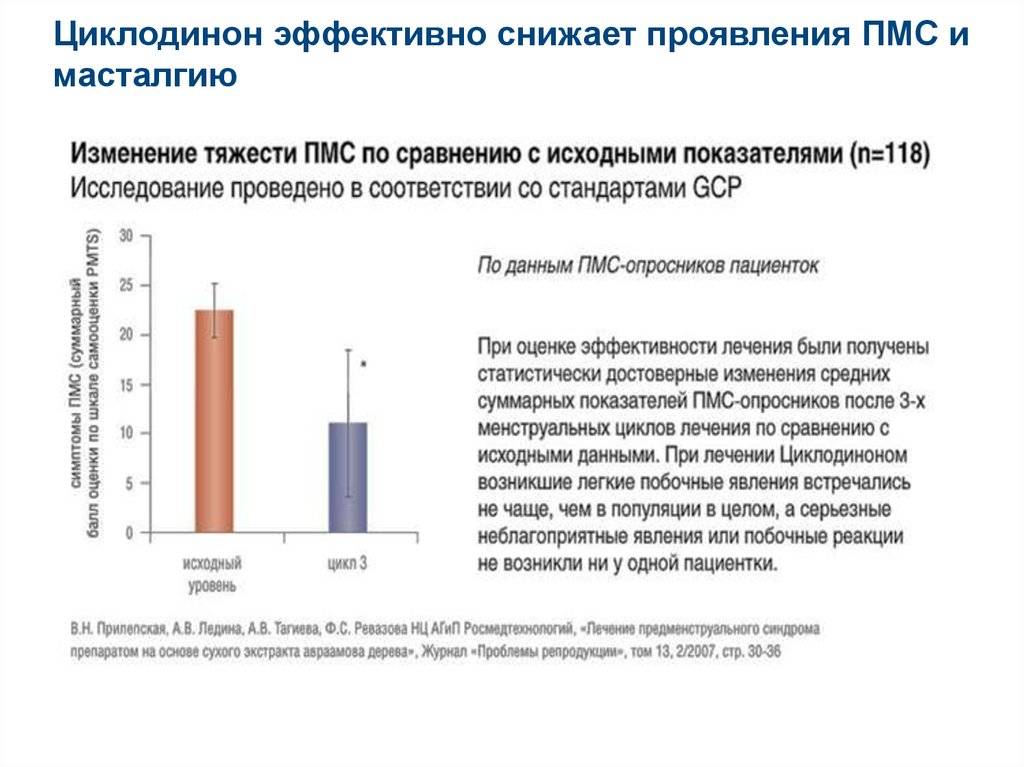
Пероральные контрацептивы облегчают симптомы ПМС. Их подбирает врач по результатам обследования гормонального фона. Облегчение проявлений ПМС или полное их устранение происходит за счет поддержания правильного гормонального фона без резких скачков.
Прогестероны (Дюфастон или Утрожестан) назначают с 16 дня менструального цикла на 10 дней с целью облегчения ПМС, также они помогают при планировании беременности. Могут назначаться антидепрессанты с середины цикла до наступления менструации,транквилизаторы и нейролептики, нестероидные противовоспалительные средства для облегчения нагрубания молочных желез и устранения головных болей.
Самовнушение
Очень часто предменструальный синдром сильнее проявляется у женщин, планирующих беременность. Это связано с эмоциональным статусом. Если оплодотворение не наступает в течение нескольких циклов, женщины все чаще выискивают ее несуществующие признаки до задержки менструации. При этом воспринимают симптомы ПМС за желаемые проявления развития новой жизни.
Чаще всего при самовнушении еще до задержки у женщины улучшается обоняние, появляется тошнота и обильное слюноотделение. Такие пациентки «чувствуют себя беременными», все проявления резко заканчиваются с наступлением менструального кровотечения. Также мнительные женщины отмечают, что цикл, в котором они не стремились к беременности, происходил бессимптомно.
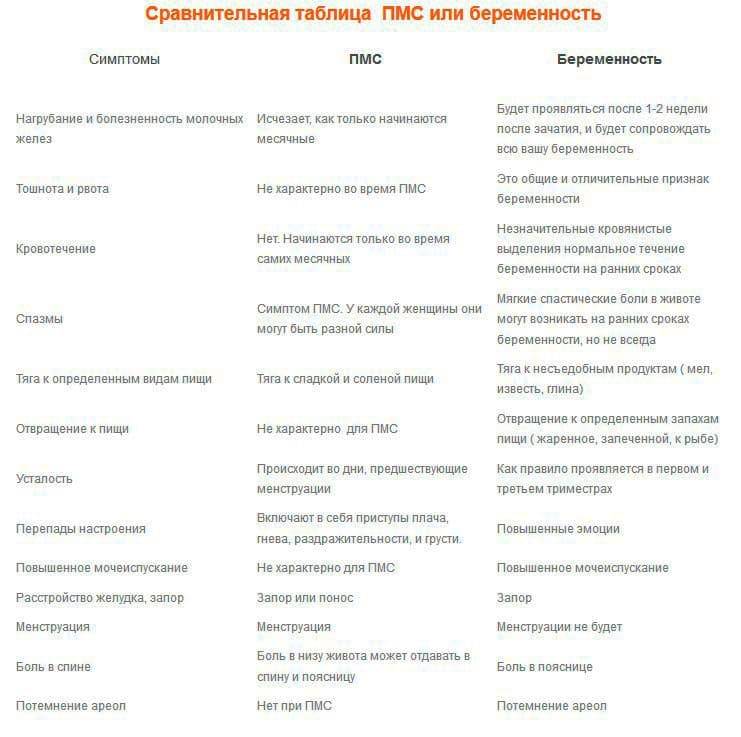
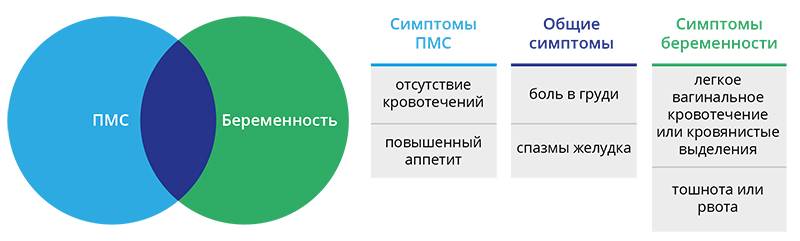
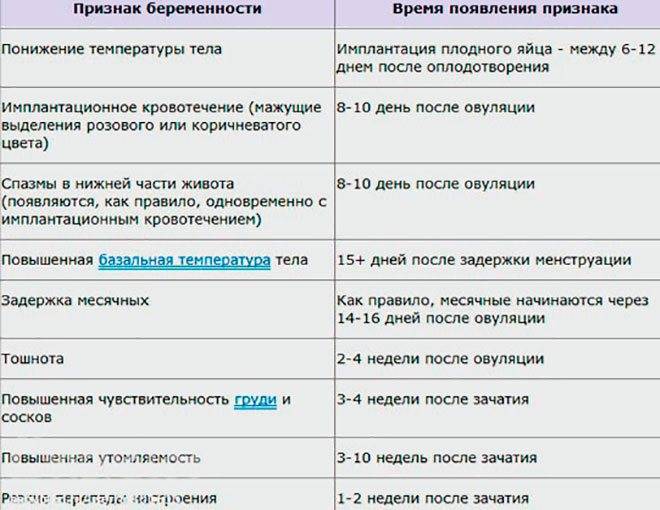
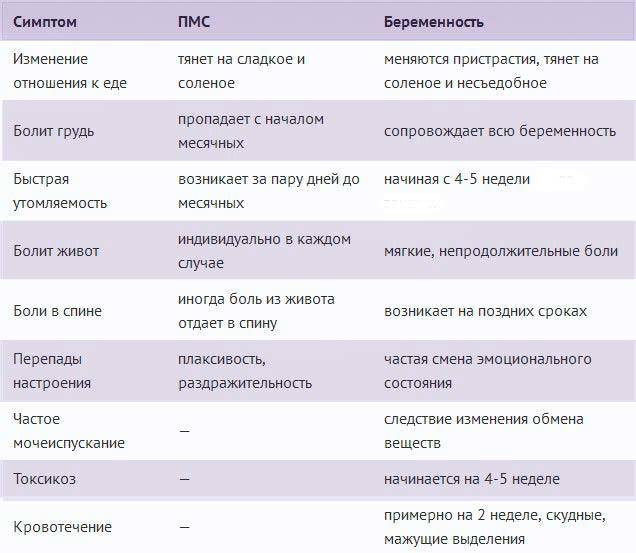
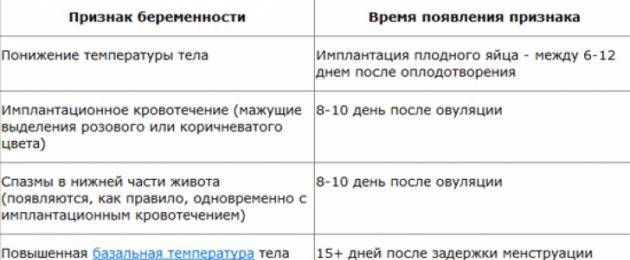
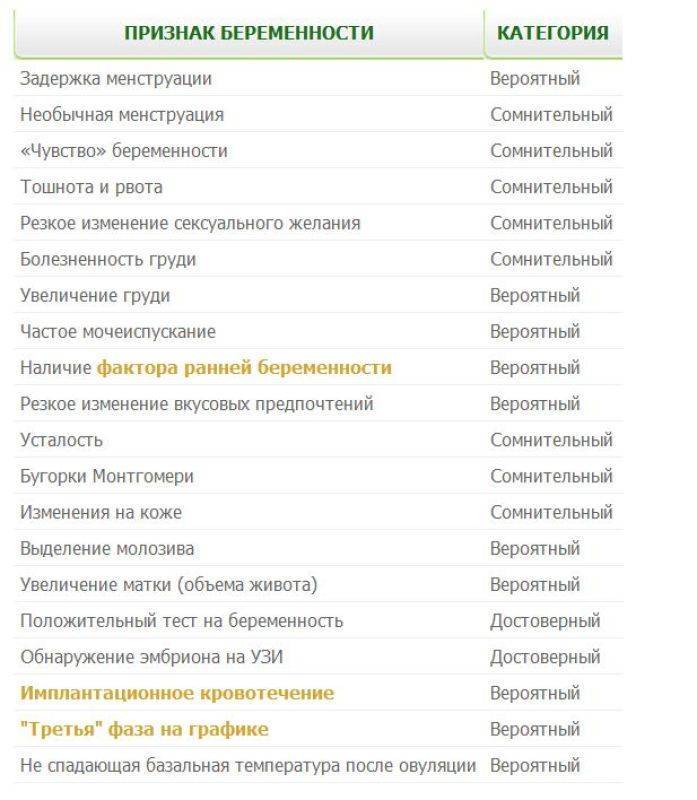
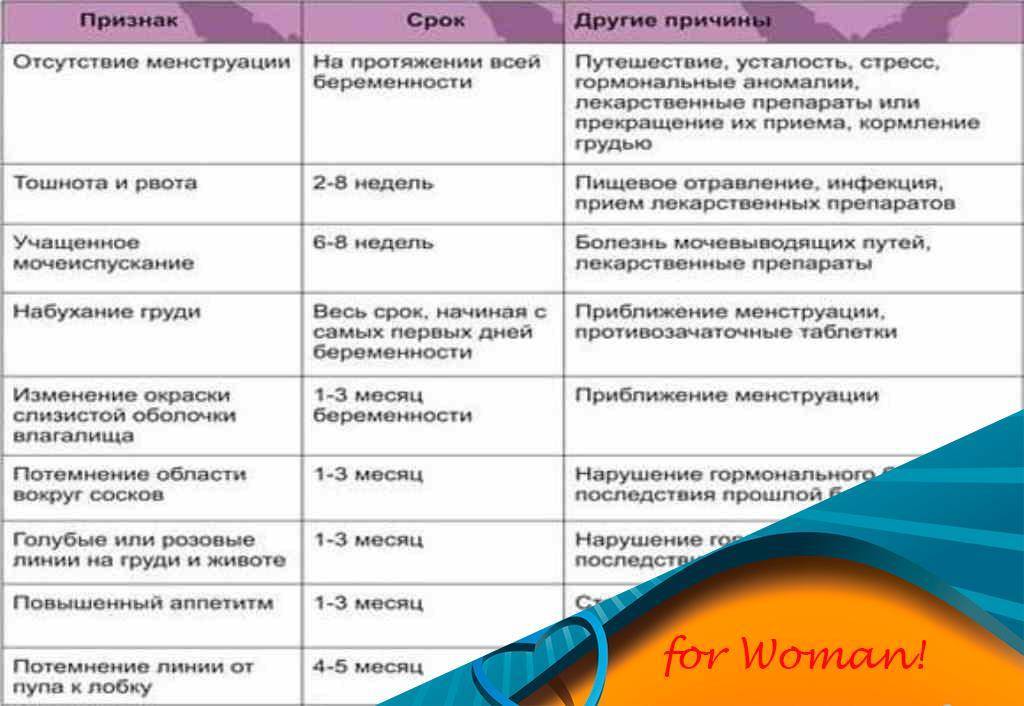
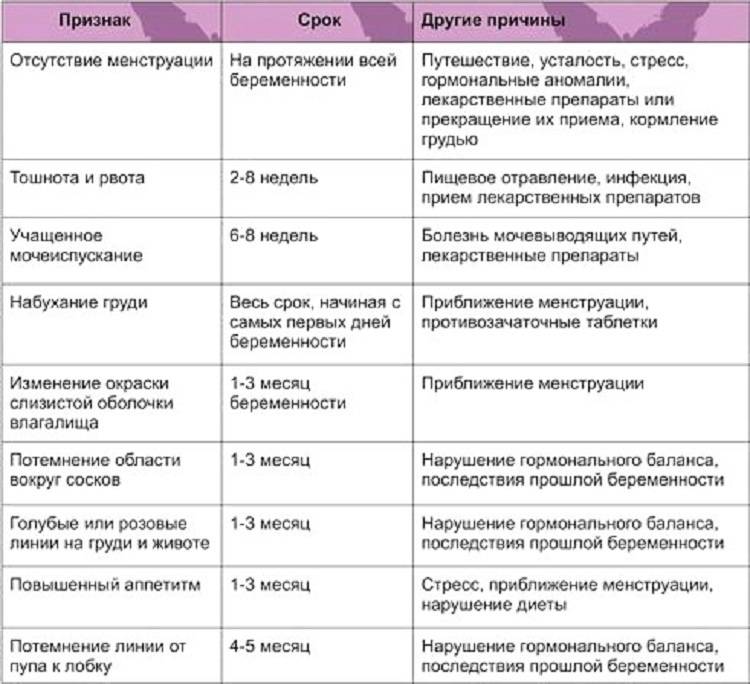
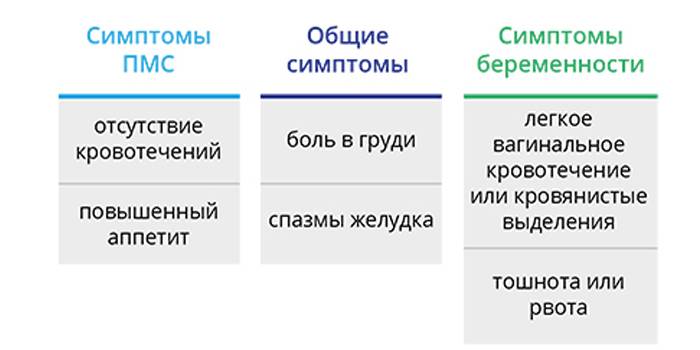
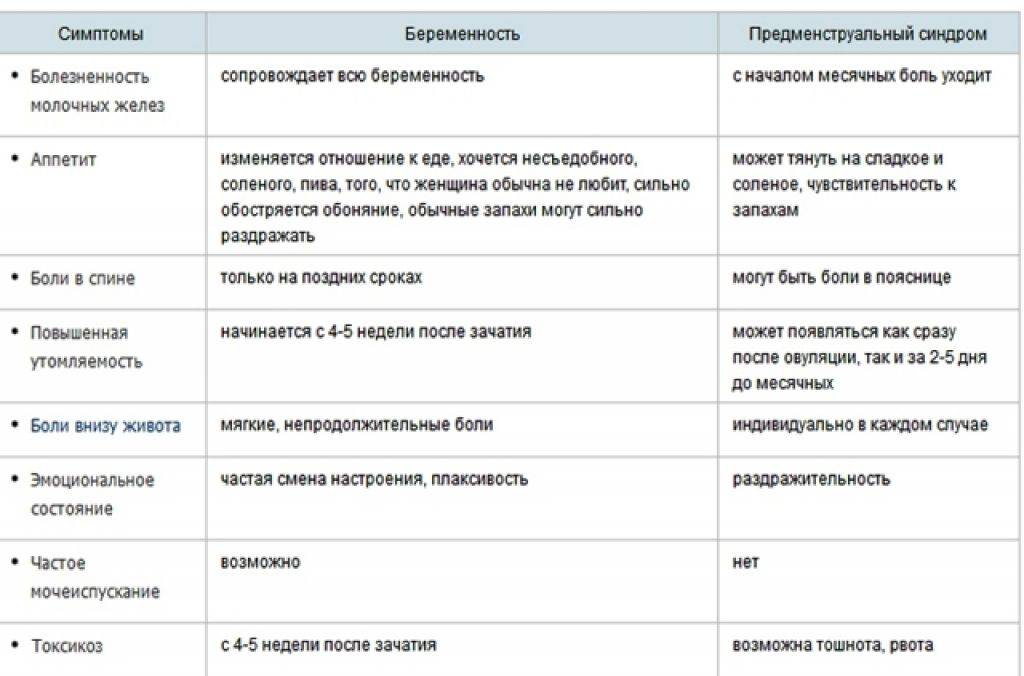
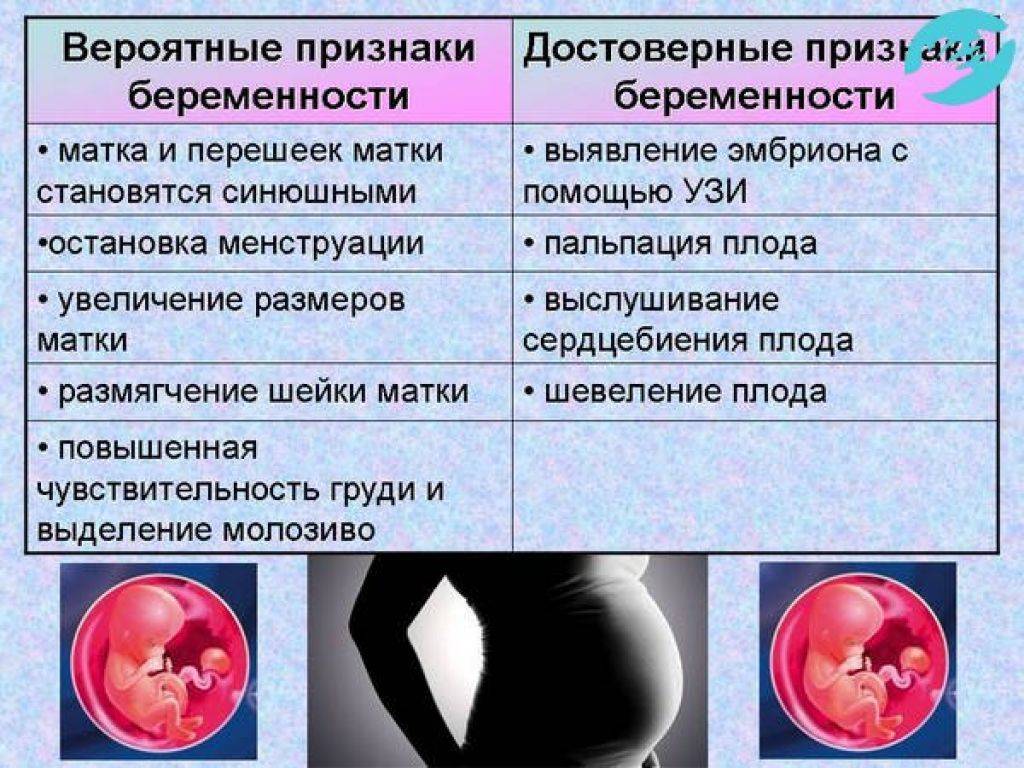
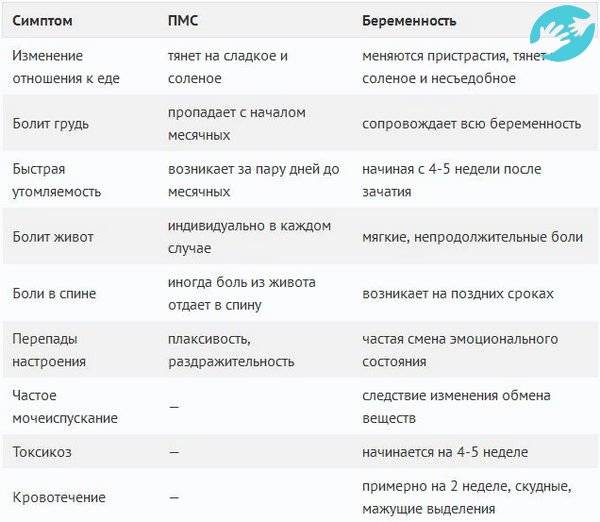
ПМС и беременность: схожие признаки
Как во время ПМС, так и при наступлении беременности могут присутствовать одинаковые проявления. Помимо нестабильного эмоционального фона, для обоих состояний характерны:
- обильные светлые выделения из влагалища;
- тянущие боли в нижней части живота, промежности или поясничной зоне;
- увеличение молочных желёз и повышение их чувствительности;
- сонливость, повышенная утомляемость;
- задержка стула, склонность к запорам;
- появление на лице мелких прыщей или сыпи;
- влечение к солёным, кислым или сладким продуктам, нетипичным для обычного рациона.
Из-за сходных симптомов женщине сложно определить, какое состояние их вызвало, ПМС или беременность. Наиболее часто затруднения испытывают те, у кого ещё нет опыта вынашивания ребёнка.
Диагностика аденомиоза
При наличии хотя бы нескольких вышеперечисленных симптомов, женщине необходимо показаться гинекологу для постановки точного диагноза. Диагностировать аденомиоз может только врач в ходе сбора анамнеза и жалоб, осмотра на гинекологическом кресле и инструментального исследования. Если у пациентки матка имеет шарообразную форму, структура миометрия неоднородная, имеются узлы и бугристости, то гинеколог ставит предварительный диагноз – “аденомиоз”. Далее назначается более расширенное обследование, которое включает в себя УЗИ органов малого таза, гистероскопию и МРТ. Все эти виды инструментальной диагностики проводятся незадолго до менструации и необходимы для определения размеров и формы матки, толщины стенок, выявления кистозных образований, их величину, и очагов внедрения эндометрия, для оценки структуры и плотности узлов. Также назначаются анализы крови (общий и биохимический), мочи, биопсию тканей матки и анализ на гормоны. Лабораторные исследования помогут выяснить, имеется ли у пациентки анемия, гормональный дисбаланс или какой-либо воспалительный процесс в организме. При диагностике аденомиоза самым важным считается исключение всех остальных заболеваний матки, имеющих похожую симптоматику.
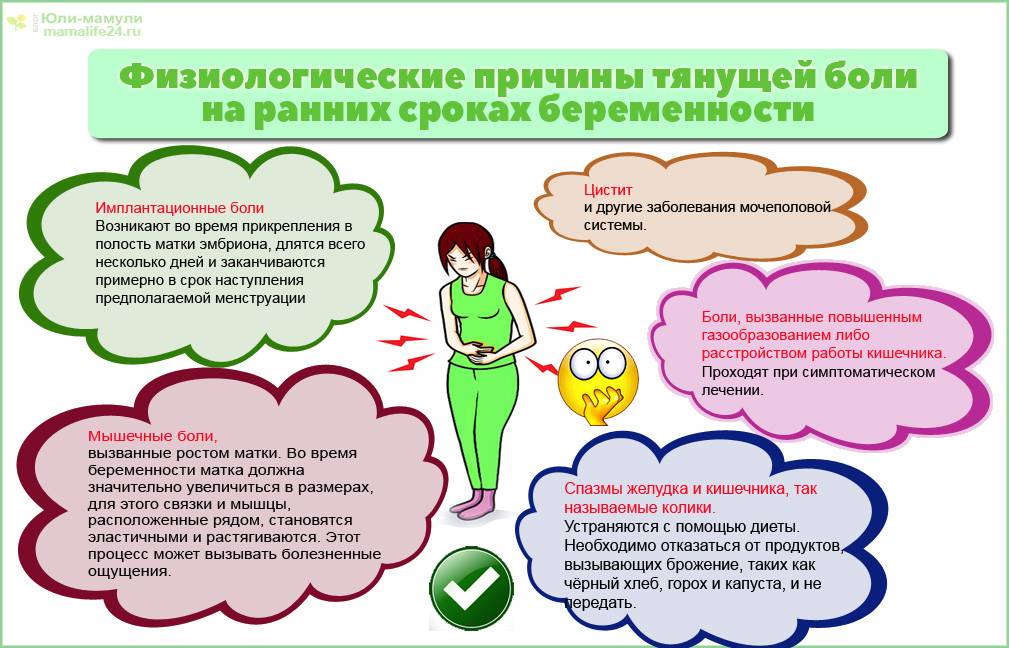
Какого цвета молозиво у беременных, свойства незрелого молока
Спешим вас успокоить, выделение молозива во время беременности — абсолютно нормальное явление точно так же, как и его отсутствие. Обычно оно начинает вырабатываться уже во втором триместре беременности, даже если и не вытекает. Грудь начинает подготовку к предстоящему вскармливанию новорожденного. Вначале молозиво густое, желтое и липкое, а ближе к родам становится более жидким и прозрачным.
Еще раз хотим отметить, что если у вас не выделяется молозиво вплоть до самих родов — это так же нормально. Выделение молозива до родоразрешения вовсе не обязательно, это один из вариантов нормально протекающей беременности. И если у вас оно не выделяется, не думайте, что ваша грудь «немолочная» и что у вас будет мало молока – это не связано одно с другим.
Бывают также случаи, когда молозиво выделяется еще на ранних сроках беременности. В таком случае это может быть одним из ее признаков наряду с увеличением груди и набуханием молочных желез.
Чаще всего молозиво во время беременности может выделяться во время массажа, сексуальной стимуляции груди, в результате перенесенного стресса, в условиях сильно повышенной температуры воздуха, из-за чего протоки расширяются.
Поскольку женщин подстерегают различные неприятные болезни, нередко у будущих мам возникает вопрос, как выглядит молозиво, и можно ли его спутать с опасными выделениями.
Основные функции:
- Поставляет в организм ребенка протеин и антитела, которые поддерживают иммунитет малыша в первые полгода жизни.
- Создает здоровую микрофлору в кишечнике, способствует лучшему усвоению молока, нормализует процесс дефекации, препятствует размножению патогенных микробов в пищеварительной системе.
- Ускоряет процесс выведения мекония, если первородный кал не выйдет, ЖКТ малыша не сможет функционировать нормально.
- Связывает излишки билирубина, что снижает риск развития желтухи новорожденных.
- Обеспечивает малыша всеми нужными минералами и витаминами, которые требуются организму для нормального роста и развития.
- Поставляет в кровь антиоксиданты, что позволяет органам дыхания быстрее адаптироваться к окружающей среде.
- Снижает риск появления колик.
Иногда выделяется молозиво розового цвета, или с небольшими примесями крови, то также не повод для паники, если нет других настораживающих симптомов. На фоне сильного расширения протоков иногда разрываются капилляры, что и становится причиной появления крови в незрелом молоке.
Независимо от того, на каком сроке беременности выделяется желтое молозиво, оно выполняет ряд функций:
- Насыщение ребенка белками. Иммунитет у малыша начинает работать с 6 месяцев. До этого из питательной жидкости он получает клетки, участвующие в защите от патологических микроорганизмов.
- Заселение полезной микрофлорой кишечника. Благодаря этому молоко усваивается, нормализуется процесс дефекации, патологические микроорганизмы перестают размножаться.
- Ускорение выведения первородного кала – мекония. Это очень важная функция, которую выполняет молозиво у беременных. Без этого ЖКТ малыша не сможет правильно работать.
- Препятствие развитию желтухи, вследствие связывания лишнего билирубина в кишечнике и крови.
- Обогащение витаминами и минералами.
- Насыщение антиоксидантами.
PH влагалища, видео
Как снизить кислотность во влагалище для более быстрого и успешного зачатия, решает врач. При этом он назначает ряд анализов, направленных на обследование обоих партнеров. Домашние методы уменьшения кислотности влагалища (например, при помощи содовых спринцеваний), способны навредить женскому здоровью.
Чтобы защитить себя от возможных нарушений уровня pH, важным является подбор подходящих средств интимной гигиены, не оказывающих негативного влияния на показатели кислотности. Для этого рекомендуем вам ознакомиться с моющими гелями для интимной гигиены «Гинокомфорт». Благодаря их сбалансированному составу, эти средства поддерживает физиологический уровень кислотности, и при этом обладают деликатным очищающим действием.
Если же у вас уже наблюдается нарушение уровня pH, можно уменьшить его проявления при помощи интимного увлажняющего геля «Гинокомфорт». Он был разработан специалистами фармацевтической компании ВЕРТЕКС, прошел клинические исследования и имеет пакет необходимых документов и сертификатов качества. Апробация геля, проведенная на кафедре дерматовенерологии с клиникой СПбГМУ, показала его хорошую переносимость женщинами, отсутствие побочных эффектов и аллергических реакций.Средство помогает справиться с вагинальной сухостью, зудом и жжением – распространенными симптомами как повышенной, так и пониженной кислотности влагалища.
- СОСТОЯНИЕ И РЕГУЛЯЦИЯ НОРМАЛЬНОГО МИКРОБИОЦЕНОЗА ВЛАГАЛИЩА. Орлова В.С., Набережнев Ю.И. // Научные ведомости Белгородского государственного университета. Серия: Медицина. Фармация. – 2011. – №22 (117). – С. 15-21.
- ГОРМОНАЛЬНЫЙ СТАТУС И МИКРОБИОЦЕНОЗ ВЛАГАЛИЩА. Доброхотова Ю.Э., Затикян Н.Г. // Акушерство, гинекология и репродукция. – 2008. – №2. – С. 7-9.
-
Анаэробная микрофлора женского репродуктивного тракта. Валышев А.В., Елагина Н.Н., Бухарин О.В. // Микробиол. – 2001. – №4, С. 78-84.
-
Бактериальный вагиноз – современные представления, комплексное лечение. Тихомиров А. Л., Олейник Ч.Г., Сарсания С.И. // Методические рекомендации. – М. – 2005. – С. 5–7, 11–18.
-
Микроэкология влагалища. Микробиоценоз в норме, при патологических состояниях и способы его коррекции. Кафарская Л. И., Ефимов Б.А., Покровская М.С. // Лекция. – М. – 2005. – С. 1-5.
Популярные вопросы
Мне нужно средство с нейтральным ph, а ещё очень важный момент, на очень многие средства интимной гигиены известных марок у меня возникает аллергия. Являются ли ваши средства гипоаллергенными и какое вы можете мне посоветовать?
В Вашем случае подойдет гель Гинокомфорт с экстрактом мальвы, если нет аллергии на его составляющие, указанные в инструкции.
Здравствуйте, какой pH у кремов?
У гелей Гинокомфорт, содержащих молочную кислоту (моющий гель для интимной гигиены и восстанавливающий гель с маслом чайного дерева линии Гинокомфорт), рН 4,2, что соответствует слабо-кислой среде половых путей. Гель увлажняющий Гинокомфорт имеет нейтральную рН среду.
Не могу подобрать гель с нейтральной рН (склероатрофический лихен).
Здравствуйте! В Вашем случае подойдёт гель Гинокомфорт с экстрактом мальвы. Это обеспечит противовоспалительный и увлажняющий эффекты. Гель применяется 1 раз в день, длительность использования не ограничена.
Здравствуйте, можно ли использовать ГИНОКОМФОРТ интимный гель восстанавливающий всем для предотвращения появления проблем, или же есть какие-то противопоказания?
Здравствуйте! Гели линейки Гинокомфорт могут применяться в качестве профилактических средств. Противопоказанием является индивидуальная непереносимость компонентов средства.
ПМС: лечение
Как облегчить ПМС?
Если все дело именно в предменструальном синдроме, то у нас плохая новость – это не лечится. Все, на что можно рассчитывать, это уменьшение или облегчение симптомов неприятного состояния.
Что в таких ситуациях рекомендуют врачи?
-
Пить больше воды – это упростит жизнь вашим почкам и поможет вывести из организма все лишнее, в том числе избыток соли, вызывающий отеки. Минералкой или другими газированными напитками лучше не увлекаться – они приведут к излишнему газообразованию, из-за чего живот вздуется еще сильнее, а вот зеленый чай, улун и настои мяты с ромашкой лишними не будут.
-
Постараться нормально питаться, и вместо сплошных углеводов в сладком есть больше фруктов, овощей и рыбы. Причем овощи подойдут не все – некоторые из них, такие как брокколи, брюссельская и обычная капуста, а также бобовые, нашему организму переваривать сложно. Для этого нам не хватает ферментов, из-за чего вся эта масса в желудочно-кишечном тракте разбухает и начинает бродить, вырабатывая газы, вызывающие вздутие, из-за чего при ПМС болит живот. Содержащие в себе калий помидоры, бананы, и дыни помогут сохранить правильный баланс жидкости в организме, а рыба и грецкие орехи, в которых есть омега-3 – привести в норму уровень простагландинов – веществ, вызывающих сокращение матки и регулирующих водно-солевой обмен. Белки в куриной грудке или постной говядине тоже пойдут на пользу, а обладающие мочегонными свойствами огурцы, арбузы, лимонный сок и арбуз – избавят от отеков.
-
Сократить количество кофеина и алкоголя, а лучше совсем от них отказаться. Спиртные напитки усиливают некоторые симптомы предменструального симптома, такие как вздутие, перепады настроения и чувствительность груди, а кофе стимулирует работу кишечника и раздражает его стенки.
-
Уменьшить употребление соли, которая вызывает отеки и заставляет наши пальцы и лодыжки распухать, а лицо – выглядеть не лучшим образом.
-
Спать не меньше 8 часов в сутки: это поможет лучше справляться с чувством усталости, мозгу очищаться от накопившихся за день продуктов обмена веществ, и эффективно избавляться от стрессов.
Марика Отхозория,
врач – гинеколог, кандидат медицинских наук, клиника «Медицина 24/7»
«Важно не забывать про физическую активность – да, даже несмотря на то, что именно этого в эти дни хочется меньше всего. Движение на самом деле помогает справляться с большинством признаков ПМС перед месячными и позволит желудочно-кишечному тракту работать нормально
Речь идет, конечно, не о жиме штанги или серьезных тренировках на выносливость, – нет, желательно не переусердствовать, вполне достаточно прогулок или плавания. Но в меру и без перегрузок, чтобы не вызвать обратный желаемому эффект.»
-
Принимать добавки, такие как фолиевая кислота, витамин В6, кальций и магний, чтобы уменьшить спазмы и перепады настроения.
-
Стараться избегать стрессов, отвлекаться и радовать себя приятными занятиями.
-
Посоветоваться с врачом и уточнить возможность приема снимающих спазмы и противовоспалительных обезболивающих препаратов, таких как Но-Шпа, Спазмалгон или Нурофен. Некоторым женщинам достаточно начать принимать их за день-два перед ПМС, чтобы не почувствовать практически никаких симптомов – ни болей, ни вздутия живота. Хотя от перепадов настроения они, конечно, не спасают.
-
Если предменструальный синдром доставляет вам серьезные неудобства, есть смысл задуматься о приеме противозачаточных таблеток. С их помощью можно не просто предохраняться, но и нормализовать гормональный фон, а также избавиться или минимизировать проявления ПМС перед месячными, и к тому же они защищают от рака яичников и эндометрия. О том, какие из них лучше выбрать, вам расскажет врач гинеколог.

Почему во время ПМС кто-то страдает, а у кого-то симптомов нет?
Целый ряд причин может вызвать тяжелый ПМС.
С ним рискуют столкнуться женщины:
- находящиеся в депрессии, в том числе послеродовой, или когда-либо их испытавшие;
- страдающие другими нарушениями настроения, например, биполярным расстройством;
- чьи кровные родственницы тоже испытывают ПМС или хотя бы единожды впадали в депрессию;
- пережившие насилие, физические или эмоциональные травмы;
- злоупотребляющие алкоголем или наркотиками;
- страдающие от дисменореи – болезненных менструаций, причем даже если эта боль ощущается только в первый день;
- с сезонным аффективным расстройством, в основном случающимся зимой или осенью из-за нехватки солнечного света;
- с генерализованным тревожным расстройством – постоянными тревогой и беспокойством буквально по любому поводу;
- с шизофренией – заболеванием, приводящим к изменению восприятия реальности.