Поллиноз – сезонная аллергия, возникающая на пыльцу цветущих растений
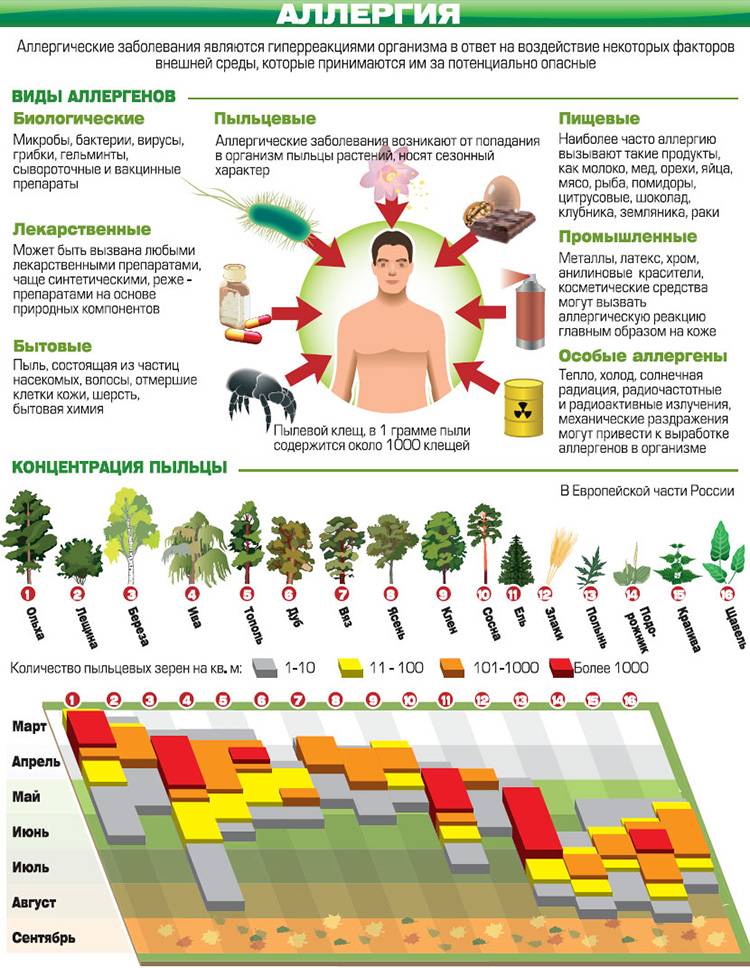
Причиной возникновения аллергического поллиноза является пыльца ветроопыляемых растений, так как она имеет очень маленькие размеры, образуется в огромном количестве, легко переносится и проникает в дыхательные пути. К подобным растениям-аллергенам относят в первую очередь: березу, тополь, дуб, орешник, ольха, полынь, лебеда, подсолнечник. На возникновение заболевания влияют следующие факторы:
- Наследственная предрасположенность;
- Повышенное скопление аллергенов в первые месяцы жизни ребенка;
- Вирусные инфекции;
- Среда обитания и загрязненность воздуха;
- Ослабленный иммунитет.
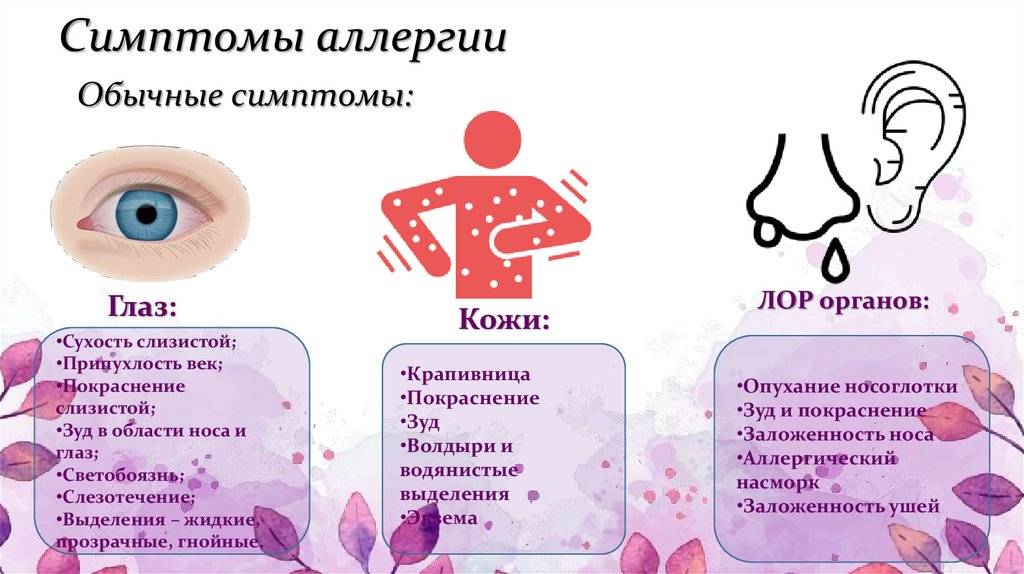
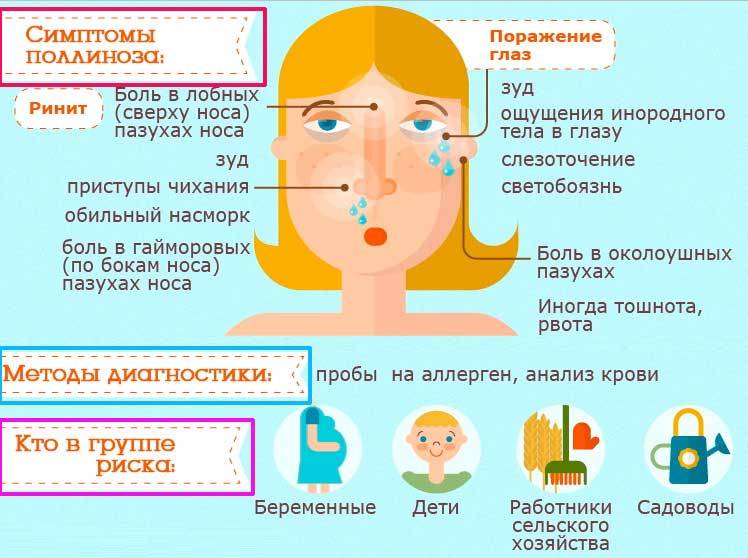
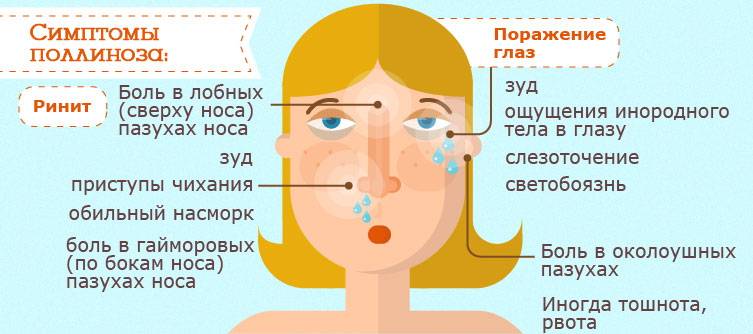
Основные симптомы поллиноза
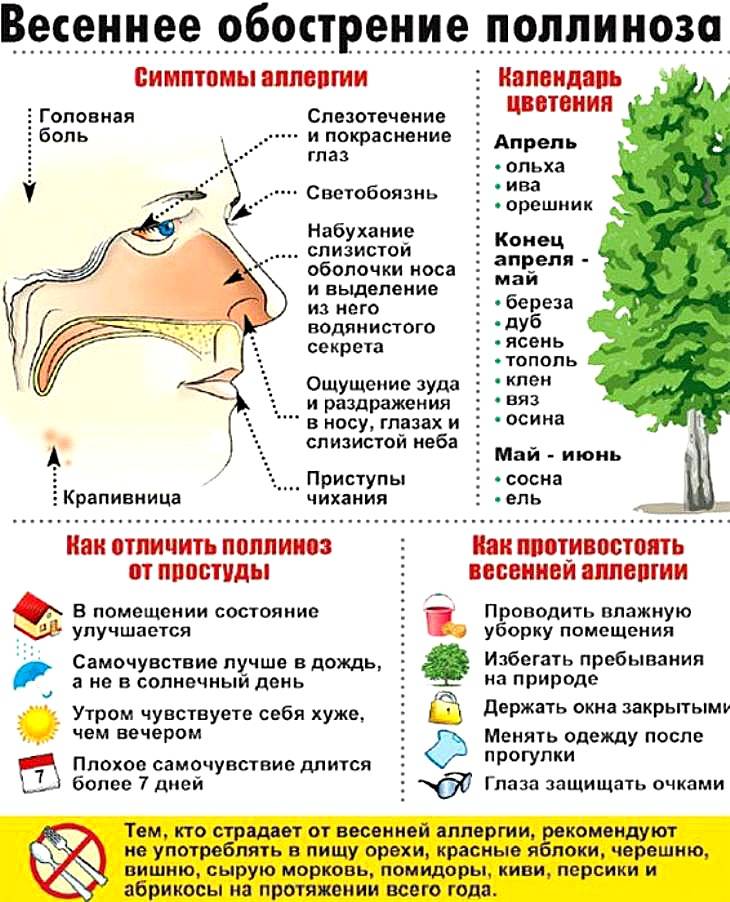
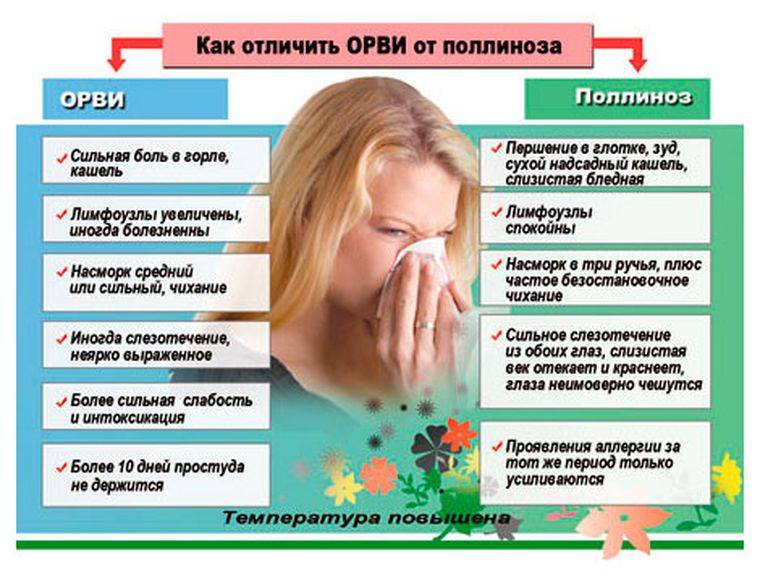
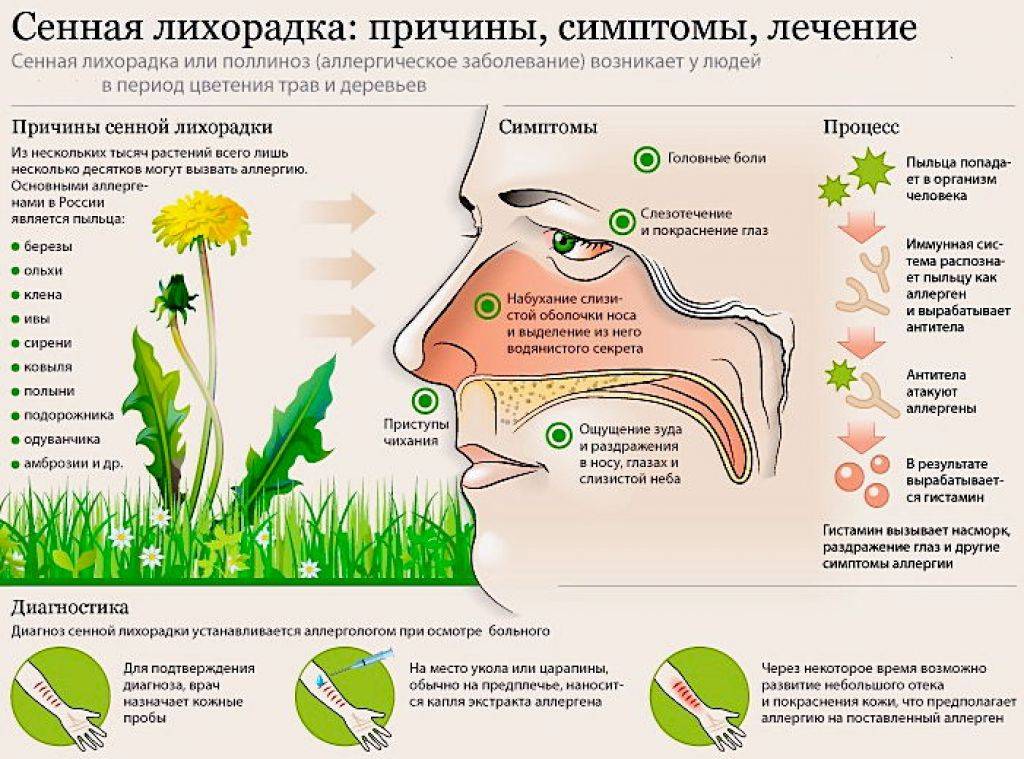
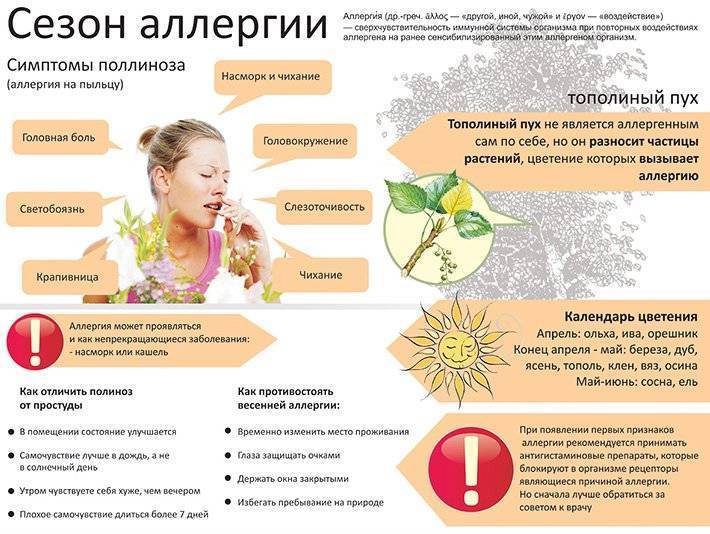
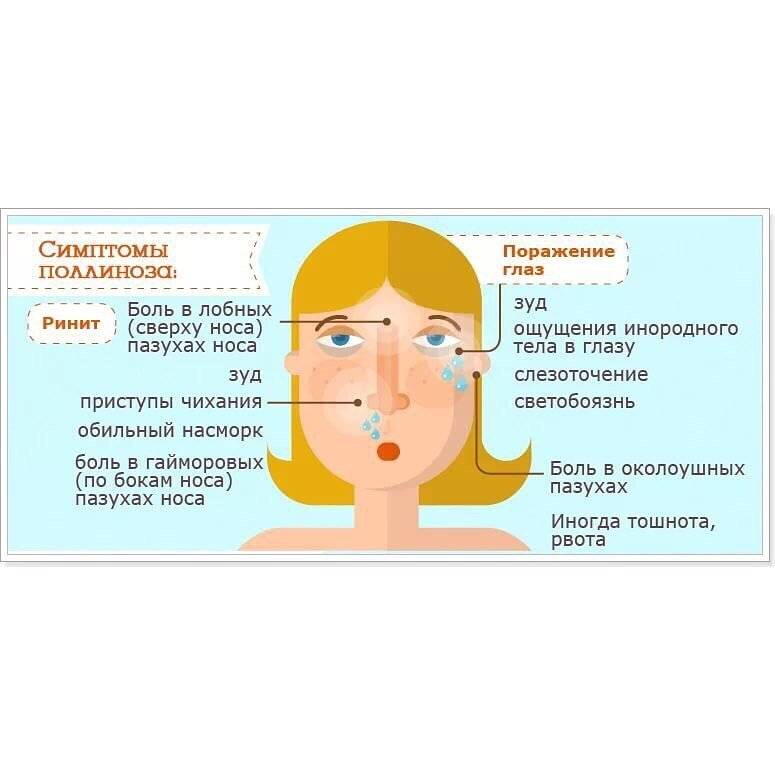
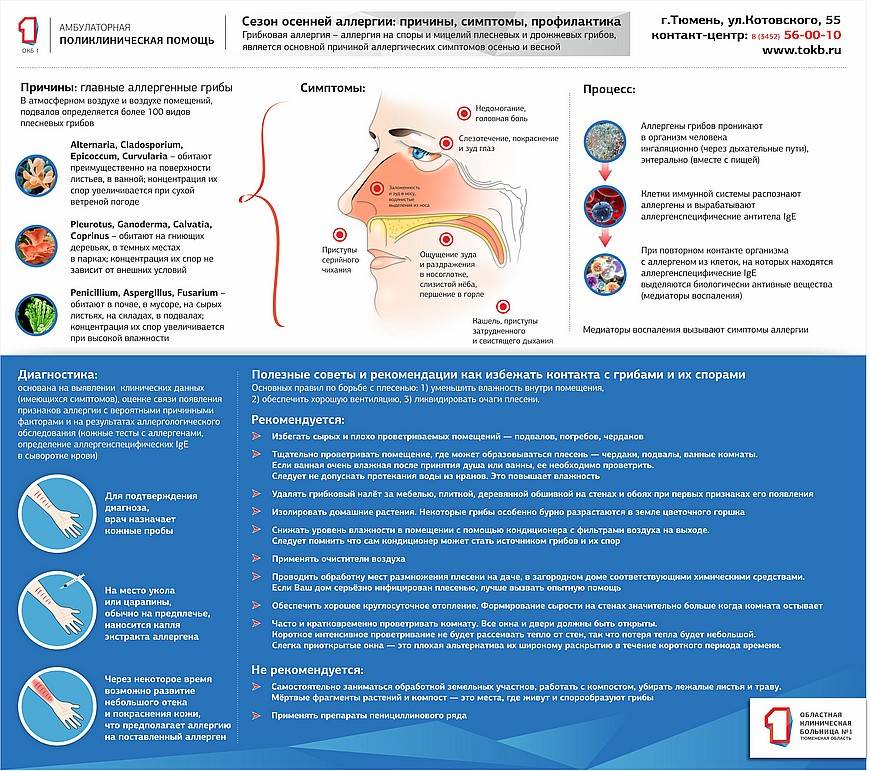
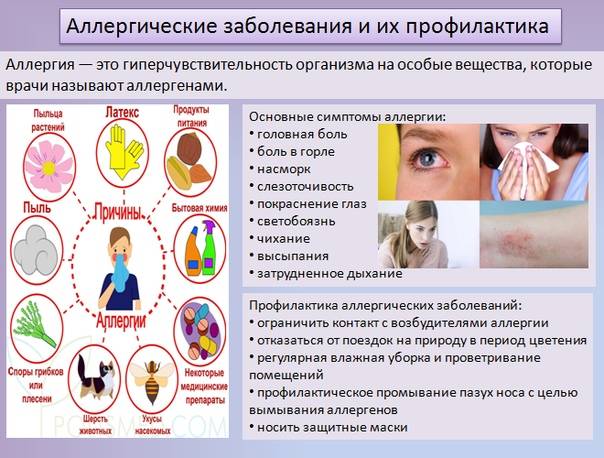
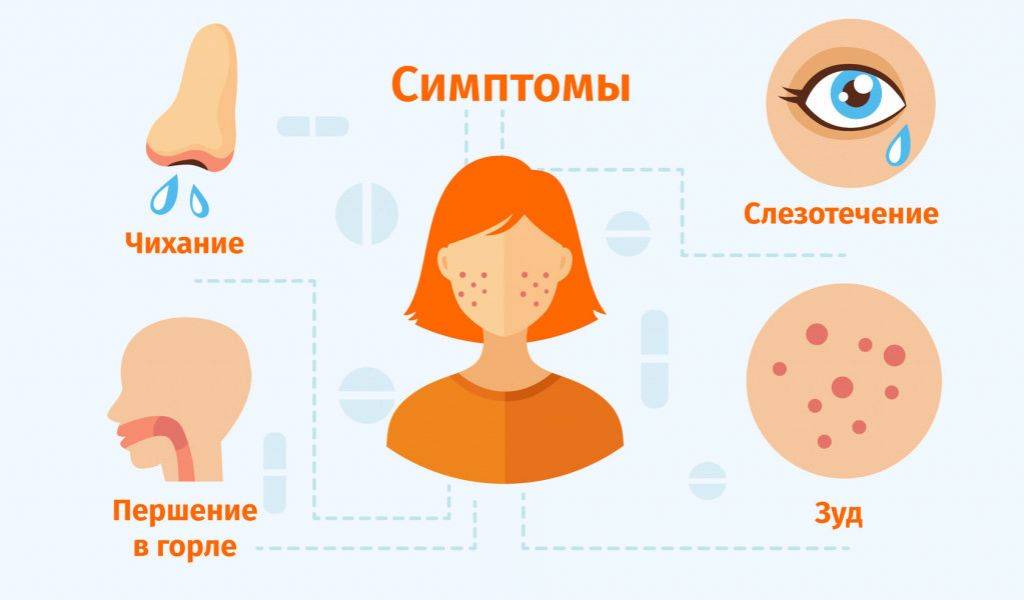
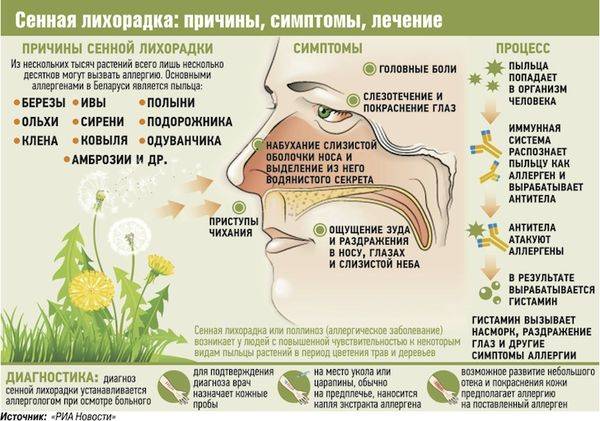
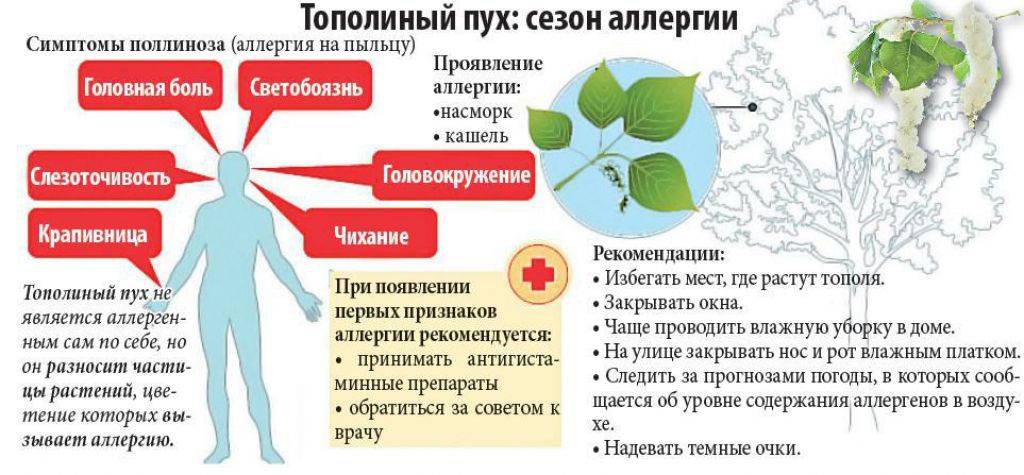
Симптомы поллиноза возникают, как правило, ежегодно в одно и то же время. Основные его проявления— насморк, покраснение глаз, зуд в полости носа и частое чихание, которое может переходить в заложенность носа, першение в горле, кашель, иногда преходящий в приступы удушья. В некоторых случаях может подниматься температура до 39°С и появляться усталость, слабость, потливость, бессонница, раздражительность, головная боль. За счет этих симптомов поллиноза его в свое время и назвали «Сенная лихорадка». Симптомы поллиноза очень часто принимают за симптомы простуды. Это откладывает время обращения пациентов за медицинской помощью к аллергологу и может стать причиной перерастания сезонной аллергии в бронхиальную астму.
Диагностика и лечение поллиноза
В первую очередь врач аллерголог клиники “Семейная” для диагностики поллиноза возьмет анализ крови и содержимого слизистой оболочки носа для лабораторного анализа. Затем, определит пыльца какого растения является аллергенной для пациента. Лучше всего проводить такую оценку с применением аллергологических проб в зимнее время, когда нет раздражающего фактора (аллергена) и фармакологическое влияние на организм пациента минимально.
Лечение поллиноза (аллергии на пыльцу) предполагает проведение следующих мероприятий:
- Уменьшение контакта с аллергенами, провоцирующими возникновение сезонной аллергии;
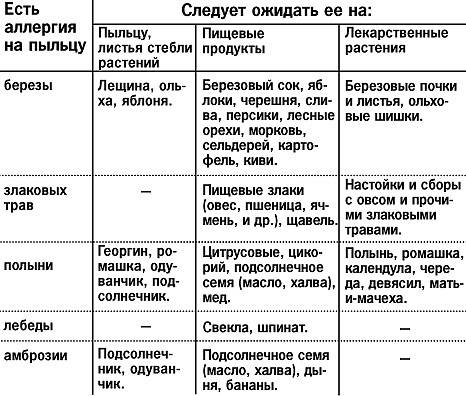
- Исключение из рациона перекрестно-реагирующих пищевых продуктов: мед, орехи, яблоки и т.д.;
- Собственно медикаментозное лечение поллиноза. Врач аллерголог-иммунолог подбирается соответствующую антигистаминную терапию;
- Специфическую иммунотерапию на осенне-зимний период в качестве лечения сезонной аллергии и ее профилактики.
Прием аллерголога в клинике «Семейная»
В клинике “Семейная” прием ведут доктора высшей квалификационной категории с помощью самого современного оборудования. Наши специалисты учитывают все возможные факторы развития заболевания, включая наследственность, образ жизни и питания, наличие вредных привычек, что позволит выполнить точную диагностику и подобрать наиболее план лечения. Это гарантирует высокий уровень оказания медицинской помощи.
Профилактика поллиноза
В качестве профилактики поллиноза рекомендуется применять следующие меры:
- По возможности уезжать в другую климатическую зону на период цветения.
- Держать окна закрытыми, а проветривать помещение либо в ночное время, либо после дождя, когда концентрация аллергенов в воздухе минимальна.
- Снимать и убирать одежду после прихода с улицы, а так же принимать душ, чтобы смыть всю пыльцу.
- На период обострения, несколько раз в день полоскать глаза и горло, чтобы смыть аллерген.
- Не рекомендуется ездить за город на период цветения.
Обязательно пройдите консультацию квалифицированного специалиста в области аллергологии в клинике «Семейная», если Вас беспокоят симптомы поллиноза.
Лечение
Очень часто дети, у которых обнаружены тикозный гиперкинез, не нуждаются в специальной терапии. Она абсолютно бессмысленна, а помогает лишь коррекция образа жизни пациента. Однако если тики генерализуются, то лечения не избежать. А вот какой из методов выберет врач, зависит от тяжести заболевания, возраста и физических показателей ребенка.
Возможен комплексный подход лечения тиков у детей. В него входит:
- Мероприятия, направленные на правильную организацию режима дня ребенка. Ограждение его от стрессов, волнений и прочих неприятностей.
- Безмедикаментозная терапия. В этот комплекс входит посещение психотерапевта, физиотерапевтические процедуры, рефлексотерапия.
- Лечение с помощью медикаментов.
На начальных этапах развития тиков у детей раннего возраста для видимой положительной динамики бывает достаточно лишь режимных мероприятий. Рационально организованное время занятий и отдыха, своевременный отход ко сну, правильное питание, занятия спортом являются залогом позитивного исхода нервного расстройства.
Семейная психотерапия имеет немаловажное значение. Если ситуация в семье дала толчок для развития тиков, то нужно постараться ее исправить
Малыш ни в коем случае не должен ставать свидетелем ссор или скандалов. Необходимо создать спокойную, доверительную обстановку, чтобы ребенок чувствовал себя любимым и защищенным. Одергивать и напоминать о его нервном нарушении не следует, поскольку это лишь усугубит ситуацию.
Хорошие результаты в профилактике и лечении тиков дают развивающие игры с использованием мелкой моторики, арт-терапия, релаксация. Из физиотерапевтических способов борьбы с этим расстройством чаще всего используются следующие:
- метод биологически обратной связи;
- метод аудиовизуальной стимуляции;
- иглорефлексотерапия;
- лазеротерапия;
- озокеритовые аппликации;
- массаж шейно-воротниковой зоны;
- электросон.
В тех случаях, когда медикаментозного лечения избежать не удается, то сначала назначаются седативные препараты. Они оказывают общее успокоительное действие, убирают нервозность и раздражительность. Если ожидаемого эффекта не наблюдается, врач назначает транквилизаторы. Их сфера действия – снятие эмоционального напряжения, тревожности и страхов.
При прогрессирующем тикозном гиперкинезе, не поддающемуся щадящему лечению, применяются более тяжелые препараты. К ним относятся нейролептики и антидепрессанты. К сожалению, эти медикаменты имеют массу побочных действий и используются только в крайнем случае, исключительно по назначению врача и строго соблюдая дозировку. Главным показателем к применению является безопасность ребенка с учетом особой чувствительности еще не сформированного организма, в том числе и нервной системы.
Лечение тиков у детей обычно проводится амбулаторно, поскольку госпитализация может являться дополнительным источником тревожных переживаний. По той же причине при медикаментозной терапии избегают введения препаратов с помощью инъекций.
Клиническая картина
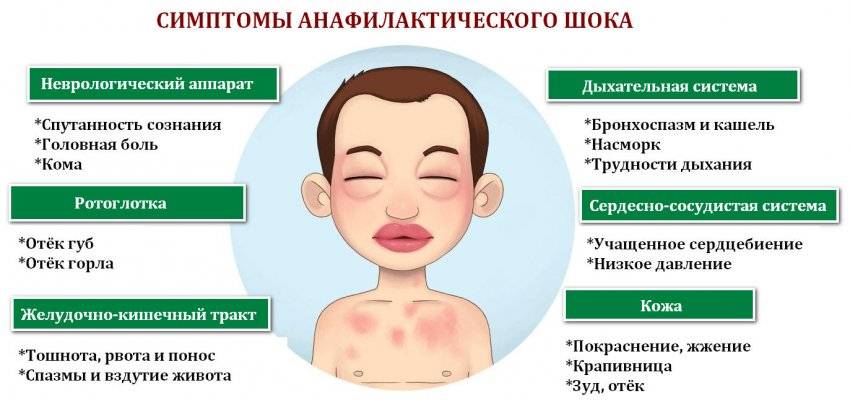
Заболевание характеризуется строгой сезонностью. Наиболее типичным проявлением Поллиноза является риноконъюнктивальный синдром. Конъюнктивит (см.) сопровождается сильным зудом в полости носа и носовой части глотки, приступами мучительного чиханья с жидким обильным отделяемым из носа или приступами почти полной заложенности носа (см. Ринит). В процесс постепенно вовлекаются слизистые оболочки носоглотки, евстахиевы (слуховые, Т.) трубы, при этом появляется боль в ушах, хриплый голос, повышается чувствительность к неспецифическим раздражителям. Наиболее тяжелым проявлением П. является так наз. пыльцевая астма (сенная астма), к-рая наблюдается у 20—38% больных с другими проявлениями П. Пыльцевая астма как изолированный синдром П. встречается у 4% больных П. При их обследовании выявляется клин, картина, типичная для бронхиальной астмы (см.). У 6% больных П. отмечают кожные проявления — крапивницу (см.), отек Квинке (см. Квинке отек), экзему (см.), а также атопический и контактный дерматит (см.) с тяжелым течением, изнуряющим зудом, диффузными везикулярными экзематозными элементами на открытых частях тела (лицо, шея, кисти, голени) .
Реже наблюдаются поражения нервной системы в виде синдрома Меньера (см. Меньера болезнь), мигрени (см.), малых эпилептических припадков — абсансов (см. Эпилепсия), аллергического коркового арах-ноэнцефалита; расстройства внутренних органов в виде миокардита, гепатита, гастрита, колита, а также вульвита, цистита.
У большинства больных в период обострений появляются головная боль, потливость, слабость, бессонница; температура чаще остается нормальной, но может повышаться до 39° и носить ремиттирующий характер. У нек-рых лиц, сенсибилизированных к пыльце, могут наблюдаться положительные кожные пробы без клин, проявлений П. (субклиническая пыльцевая аллергия).
Что провоцирует / Причины Поллиноза у детей:
Симптомы поллиноза у детей возникают как следствие воспалительных изменений слизистой оболочки, в основном глаз и дыхательных путей. Болезнь проявляется сезонами, ежегодично, когда цветут определенные растения. На Земле существует несколько тысяч растений, но среди них всего около 50 могут спровоцировать аллергическую реакцию у ребенка.
Диаметр пыльцы, которая провоцирует поллиноз, должен быть 20-50 мкм. Такой диаметр оптимальный для возникновения ответной реакции организма. Поскольку такая пыльца проникает в верхние дыхательные пути человека, а потом в средние и мелкие бронхи. Важен не только размер пыльцы, но и ее летучесть, а также способность скапливаться в воздухе в значительных количествах. Растения выпускают максимум пыльцы утром, количество снижается к вечеру, ночью минимизируется. Растения, провоцирующие аллергию у детей, цветут с марта до октября включительно.
Большинство детей с поллинозом реагируют только на определенные виды растений. Обострение поллиноза обычно длится 1-2 месяца, что совпадает в периодом их цветения. В нашей стране весной цветут деревья: ольха, береза, дуб. Летом активизируются злаковые травы. С августа по октябрь цветут сорные травы (полынь, амброзия, лебеда). И это далеко не полный перечень растений, цветение которых провоцирует поллиноз у детей. Наиболее часто малыши и подростки, согласно исследованиям, страдают от пыльцы дикорастущих и культурных злаков. Менее чем у половины поллиноз возникает как ответ на цветение сорных трав. И примерно у 25% детей возникает реакция на пыльцу деревьев.
Методы лечения поллиноза
Опытные врачи нашего медицинского центра избавят вас с помощью эффективнейших методов физио- и рефлексотерапии не только от самого заболевания. Техники действуют также на причины возникновения поллиноза, обеспечивая долговременный эффект от лечения аллергии.
- Моксотерапия – специальные полынные сигары прогревают активные точки, способствуют очищению дыхательных путей, снятию воспаления.
- Иглотерапия – путем воздействия на биоактивные точки организма снимает симптоматику аллергического ринита и раздражение глаз.
- Рефлексотерапия – это точечный массаж, укрепляющий иммунную систему, повышающий общий тонус организма, улучшает кровообращение и способствует снятию отека.
- Фармакопунктура – небольшие дозы гомеопатических средств вводятся в активные точки организма посредством игл.
- Стоунтерапия – воздействие камней различных температур оказывает стимулирующее действие на многие области организма, высвобождает энергетический потенциал.
- Фитотерапия может применяться в сочетании со стоунтерапией для усиления эффекта.
Лечение Аллергического ринита
Лечение ринита (АР) должно осуществляться по нескольким направлениям: предупреждение контакта с аллергенами, специфическая иммунотерапия, медикаментозная терапия.
Фармакотерапия поллинозов состоит в использовании фармакологических средств, направленных на устранение основных симптомов ринита, конъюнктивита, бронхиальной астмы
Наиболее эффективным методом специфического лечения является полная элиминация аллергенов.
Первичная профилактика поллиноза направлена на предупреждение развития пыльцевой аллергии.
- Ограничение общей антигенной нагрузки.
- Рациональное питание.
- Использование методов физического оздоровления и закаливания.
- Рациональное озеленение городов (использование не аллергенных растений).
- Планирование рождения ребенка вне сезона пыления для родителей с атопическими заболеваниями.
Вторичная профилактика предупреждает ухудшение состояния у тех лиц, которые уже страдают поллинозом.
- Обучение больного и членов его семьи по вопросам лечения и профилактики пыльцевой аллергии.
- Контроль за концентрацией пыльцы в помещении (закрытые окна и двери, кондиционер, увлажнители и очистители воздуха, водные пылесосы).
- Выезд в другие климатические зоны в период цветения.
- Ограничение выхода на улицу в солнечную ветреную погоду.
- Исключение из диеты продуктов с перекрестными аллергенными свойствами.
- Ограничение воздействия неспецифических раздражителей (лаки, краски, химикаты).
- Отказ от фитотерапии.
- Своевременная диагностика, адекватная фармакотерапия и аллергенспецифическая иммунотерапия.
- Не проводить профилактические прививки и плановые оперативные вмешательства в период пыления растений, на пыльцу которых у пациента аллергия . Много лет с успехом применяется аллергенспецифическая иммунотерапия (АСИТ) или специфическая аллерговакцинация.
В процессе АСИТ снижается тканевая чувствительность к аллергенам, уменьшается неспецифическая гиперреактивность тканей к различным медиаторам, уменьшаются признаки аллергического воспаления.
АСИТ тормозит прирост специфического IgE, а после повторных курсов нарастает его снижение .
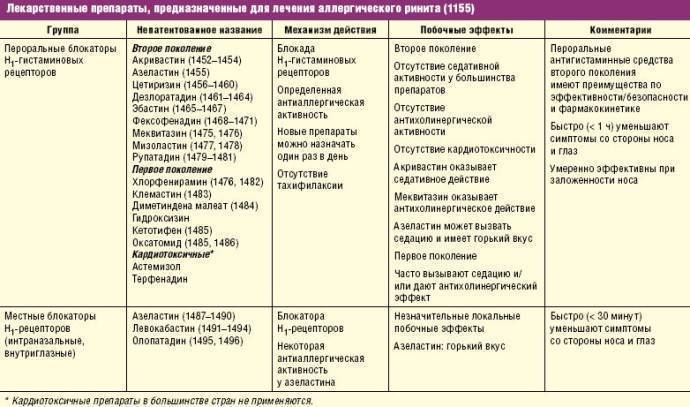
Фармакотерапия поллинозов состоит в использовании фармакологических средств, направленных на устранение основных симптомов ринита, конъюнктивита, бронхиальной астмы. В фармакотерапии АР в свою очередь используют следующие группы лекарственных препаратов: антигистаминные препараты (обратные агонисты Н1-рецепторов), глюкокортикостероиды, стабилизаторы мембран тучных клеток (кромоны), сосудосуживающие препараты (деконгестанты), реже – антихолинергические средства, антилейкотриеновые препараты, моноклональные антиIgЕ-антитела (табл. 2).
Таблица 2.
Online-консультации врачей
| Консультация гинеколога |
| Консультация нарколога |
| Консультация онколога |
| Консультация инфекциониста |
| Консультация анестезиолога |
| Консультация специалиста банка пуповинной крови |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация пластического хирурга |
| Консультация специалиста по лазерной косметологии |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация психоневролога |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация семейного доктора |
| Консультация массажиста |
| Консультация оториноларинголога |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
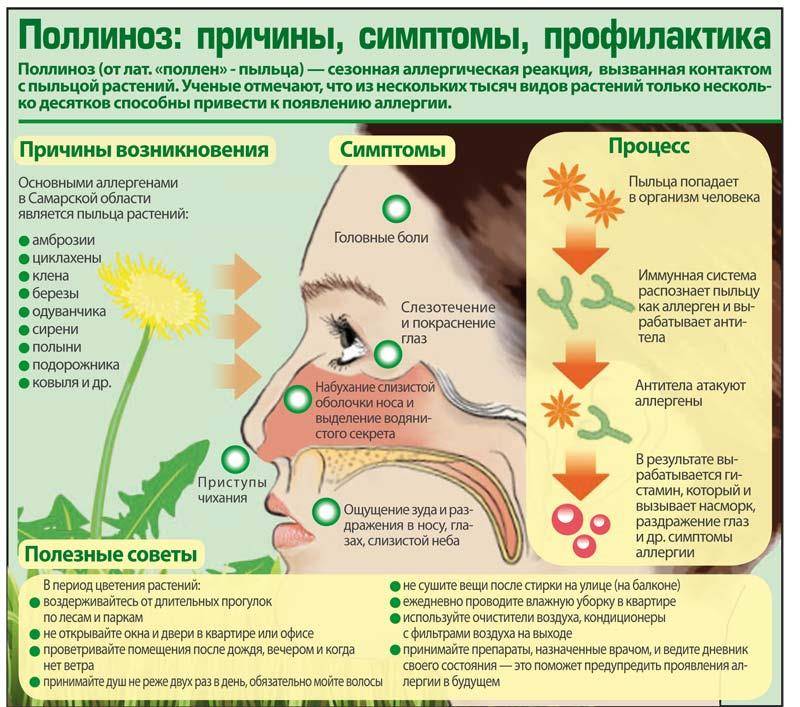
Причины поллиноза
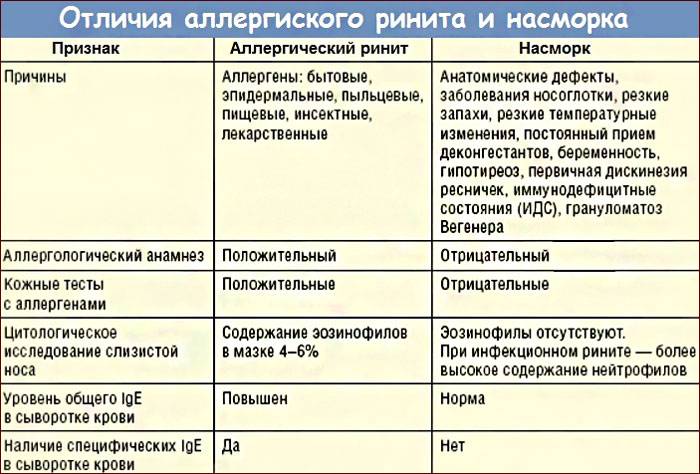
Аллергическая реакция представляет собой нарушение в работе иммунной системы, когда какое-либо вещество распознается организмом в качестве вредоносного агента (которыми «по праву» являются возбудители заболеваний и раковые клетки), и организм начинает бороться с этим веществом, вырабатывая антитела. В случае поллиноза в роли такого агента (аллергена) оказывается пыльца.
Поллиноз вызывается, как правило, пыльцой растений, опыляемых ветром. Такая пыльца имеет микроскопический размер – 0,02-0,04 мм, и поэтому легко проникает в дыхательные пути, всасывается в кровь и лимфу.
Как и любая другая аллергия, поллиноз развивается лишь при наличии предрасположенности организма к аллергической реакции. Эта предрасположенность может передаваться по наследству. При этом контакт с аллергеном не сразу приводит к появлению явных аллергических симптомов. По результатам последних эпидемиологических исследований 10% детского и 20-30% взрослого населения России страдают поллинозом. Чаще всего болеют лица от 10 до 40 лет, у детей до 3 лет заболевание поллинозом встречается редко, до 14 лет в 2 раза чаще заболевают мальчики, а возрасте от 15 до 50 лет — лица женского пола. Среди горожан заболеваемость в 4–6 раз выше, чем у сельских жителей.
В настоящее время известно порядка 50 видов растений, вызывающих поллиноз. В окрестностях Москвы в апреле-мае цветут деревья: берёза, ольха, дуб, орешник, тополь, ясень, клён. В июне-июле в воздух попадает пыльца цветущих злаковых трав – мятлика, тимофеевки и многих других. Сорные травы также вносят свой вклад: одуванчик начинает “пылить” в конце мая, в июне к нему подключаются подорожник, щавель и крапива. Цветение сорных трав продолжается до осени. В августе-сентябре зацветают полынь, лебеда. В Южных районах страны (в Ставрополье и Краснодарском крае) в этот период цветет амброзия, чья пыльца является одним из самых сильных аллергенов.
Тополиный пух, с появлением которого в Москве традиционно связывают начало аллергического сезона, сам аллергеном не является – это ведь не пыльца, а плоды. К тому же он слишком большой. Но пух является прекрасным перевозчиком пыльцы других растений, которая и есть подлинный аллерген.
Симптомы пародонтоза
Для пародонтоза характерно длительное течение, так что на ранних стадиях выявить симптомы почти невозможно.
Лазерное лечение эффективно уничтожает инфекцию в пародонтальных карманах, а также регенерирует ткани и снимает воспаление и отеки. В качестве самостоятельной терапии пародонтоза лазер не применяется.
Сначала атрофические процессы, характерные для пародонтоза, постепенно уменьшают размер межзубных перегородок. Затем иногда возникает жжение, боль в деснах, зуд, легкая кровоточивость, неприятный запах изо рта. Десны становятся бледными, шейки зубов оголяются, а сами зубы начинают расшатываться.
Стадии пародонтоза
Более точно симптомы пародонтоза можно описать, распределив их по стадиям заболевания.
- Первая стадия. Практически полное отсутствие симптомов. Изменения в пародонте уже происходят, однако не возникает ни боли, ни зуда десен
- Вторая стадия. Межзубные перегородки уменьшаются, и между зубами начинают регулярно застревать кусочки пищи. Десны иногда кровоточат во время чистки. Появляется легкий зуд, иногда боль
- Третья стадия. Околозубные ткани полностью и необратимо разрушены. Кровоточивость и боль усиливаются, на деснах иногда возникают язвы. Зубы расшатываются окончательно, начинают выпадать
Cтадии пародонтоза
Патогенез (что происходит?) во время Поллиноза у детей:
Существует наследственная предрасположенность к развитию поллиноза. В системе иммунитета при данном заболевании происходят такие изменения:
– нарушается системный иммунитет (повышается выработка иммуноглобулина Е в сыворотке крови, появляются антитела, которые относятся к иммуноглобулинам Е, в высоких титрах и антитела в сыворотке крови, относящиея к иммуноглобулину G и иммуноглобулину А; усиливается реакция бласттрансформации лимфоцитов на аллерген пыльцы; возникает функциональная неполноценность неспецифических и антигенспецифических Т-супрессоров)
– нарушается местный иммунитет (выявляется иммуноглобулин Е и небольшое количество антител, которые относятся к иммуноглобулинам G и иммуноглобулинам А, в назальном секрете; в слизистой оболочке дыхательных путей обнаруживаются плазматические клетки, которые формируют иммуноглобулин Е)
Процесс аллергизации пыльцой занимает, как предполагается, примерно 15 пыльцевых сезонов (15 весенне-летних периодов). Аллергизация приводит к выработке антител, которые относятся к иммуноглобулину Е, против пыльцы. Они обладают аффинитетом к базофилам и тучным клеткам и фиксируются на их поверхности Fc-фрагментом. Когда пыльца повторно попадает в организм, она соединяется с антителами, относящимися к иммуноглобулину Е. У тучных клеток возникает дегрануляция и выделение медиаторов немедленной аллергии.
Описанный выше процесс происходит в основном местно: в верхних дыхательных путях, слизистой носа, на конъюнктиве, в тканях которых множество тучных клеток. Антитела, относящиеся к иммуноглобулину А, который вырабатывают плазматические клетки, предположительно имеет защитную роль. А антитела, относящиеся к иммуноглобулину G, имеют блокирующую роль, предупреждая реакцию тучной клетки с антителами, относящимися к иммуноглобулину Е. Иммуноглобулин G и иммуноглобулин А значительно активнее вырабатываются у здоровых детей, которым вводят пыльцевой антиген парентеральн.
Ниже названные факторы вызывают развитие поллиноза у детей:
- недостаточность механизмов, способствующих элиминации аллергена, в частности фагоцитарной системы, и иммуноглобулина А секреторного;
- повышенная проницаемость слизистых оболочек;
- повышение неспецифической реактивности слизистой оболочки носа, подтверждающееся усиленным секреторным ответом слизистой оболочки на провокационный ингаляционный неспецифический тест с метахолином;
- дисфункция регуляторных лимфоцитов Т, характеризующаяся недостаточностью Т-супрессоров и дисбалансом между Т-супрессорами и Т-хелперами, что может вызывать гиперпродукцию иммуноглобулина Е.
Патоморфология поллиноза у детей
Контакт пыльцы со слизистой оболочкой носа вызывает быстрое отслаивание нецилиндрического эпителия, набухание и дефекты цитоплазматических мембран, появление бокаловидных клеток, которые производят слизь, повреждение реснитчатого эпителия, изменение формы ресничек, нарушение наружной цитоплазмы вокруг микроканальцев ресничек и накопление слизи между последними.
При поллинозе происходит отек, утолщение и эозинофильная инфильтрация слизистой оболочки носа, иногда – полипы на ней. В конъюнктиве утолщается и отекает эпителиальный слой, появляются нежные сосочки, расширяются сосуды и происходит гиперемия конъюнктивы.