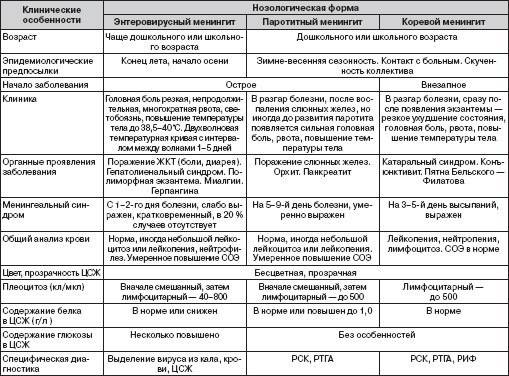
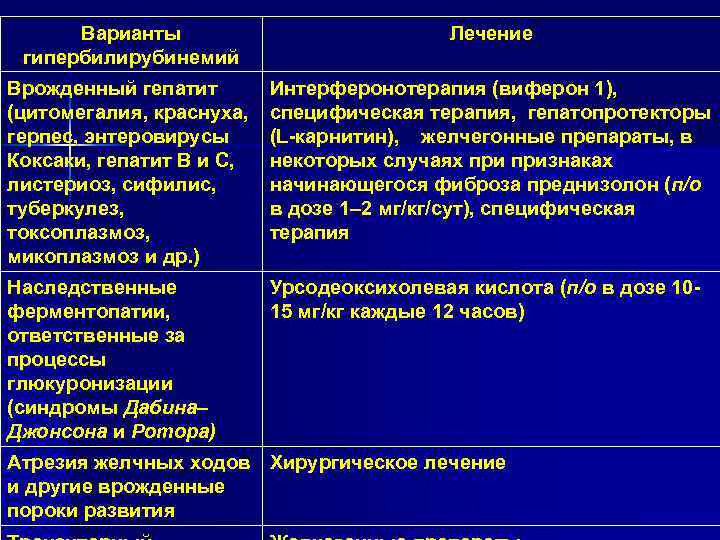
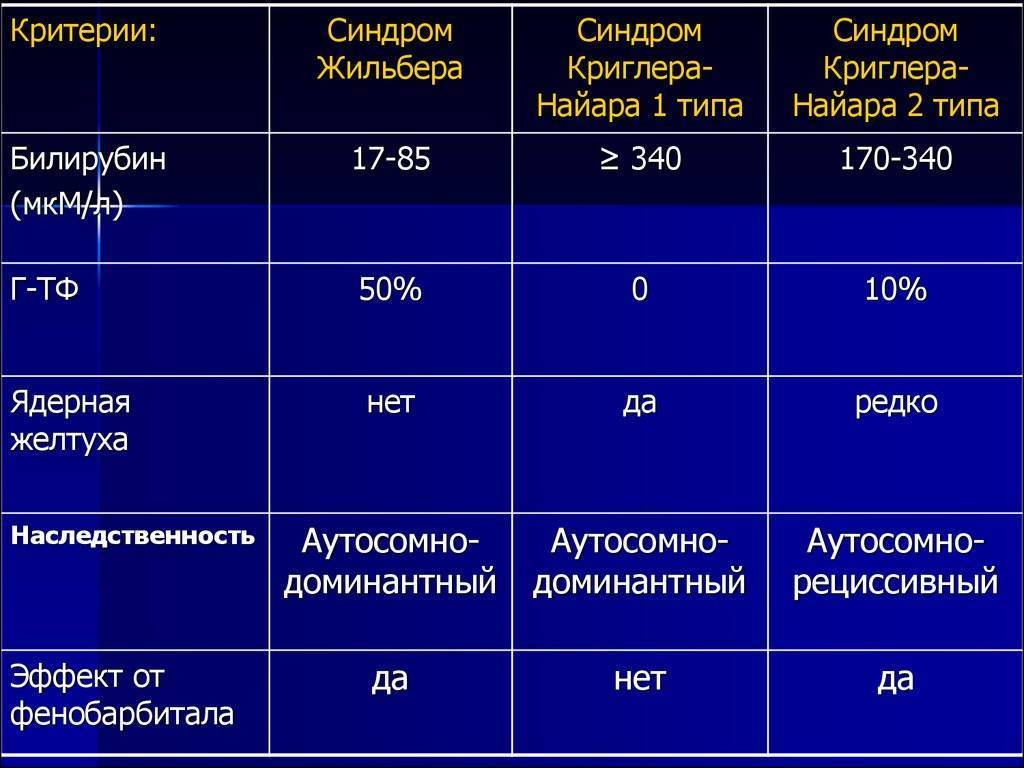
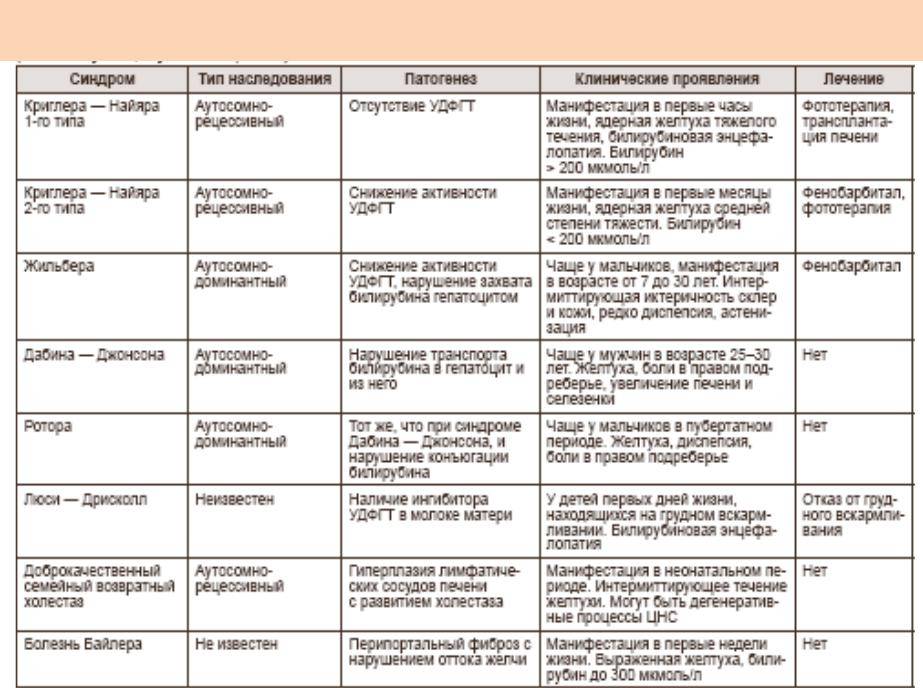
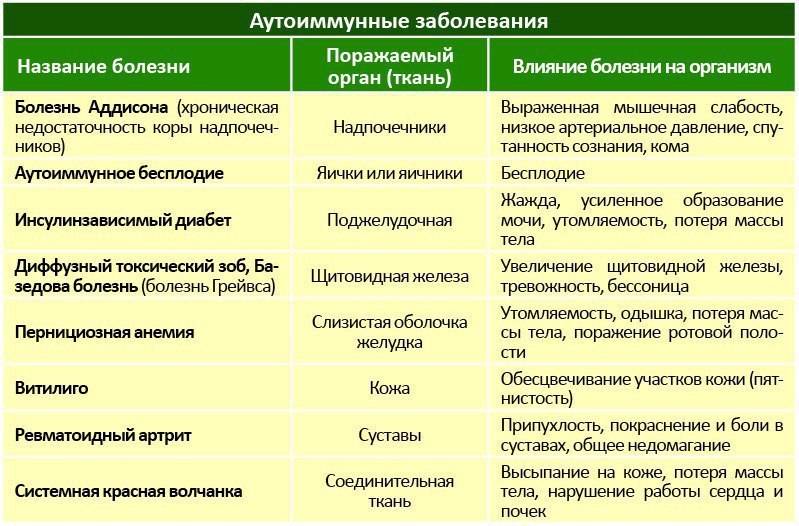
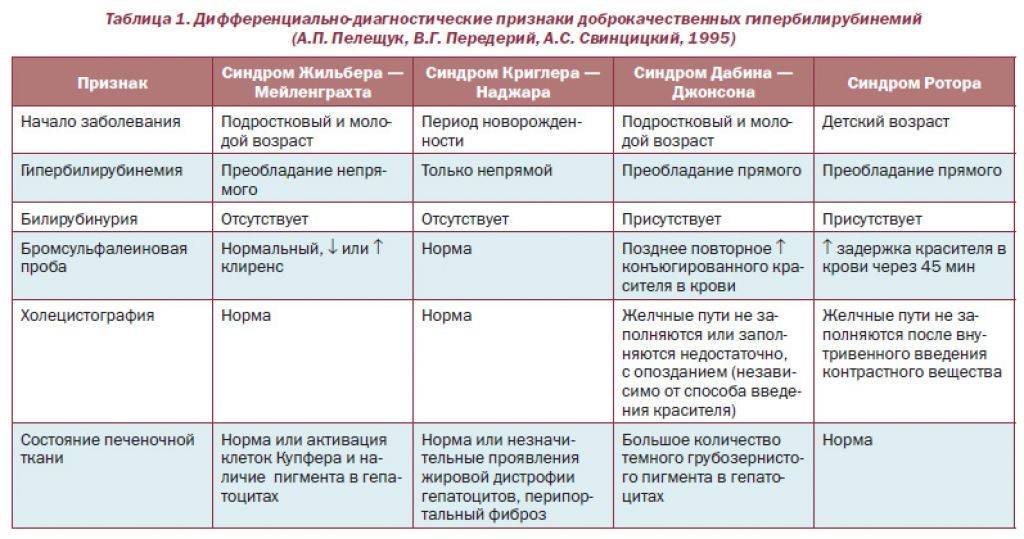
Возможные осложнения. Болезнь Крона — предраковое заболевание
Болезнь Крона может осложниться состояниями, которые требуют хирургического лечения, такими как: кишечная непроходимость, нагноение, кишечные кровотечения, перитонит, образование свищей (патологических сообщений петель кишки между собой, с соседними органами, кожей).
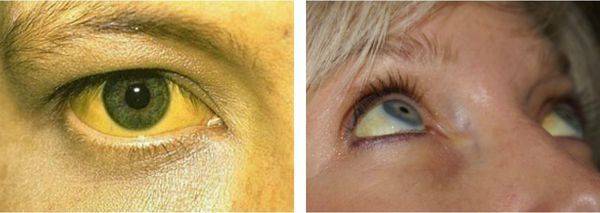
Одно из самых тяжелых осложнений болезни Крона — злокачественное перерождение. Причем, если не применяются специальные методы диагностики, опухоль может долго никак себя не проявлять. Она начнет давать симптомы только на поздних стадиях, при этом зачастую обнаруживаются метастазы, прорастание в соседние органы.
Эффективным методом ранней диагностики предраковых заболеваний и злокачественных опухолей толстой кишки является колоноскопия. Это эндоскопическое исследование назначают пациентам с длительными болями в животе, когда их причина неизвестна, при подозрениях на болезнь Крона, неспецифический язвенный колит, онкологические заболевания. Также колоноскопию рекомендуется регулярно проходить всем людям старше 50 лет.
При болезни Крона в активной стадии колоноскопию проводить нельзя.
Вы можете пройти колоноскопию в клиниках «Евроонко» в Москве и Санкт-Петербурге — у нас это исследование выполняют опытные специалисты на современном оборудовании. После процедуры вы получите видеозапись с камеры колоноскопа, с которой в будущем можете обратиться к любому врачу. Для уменьшения дискомфорта колоноскопию можно провести в состоянии медикаментозного сна.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Online-консультации врачей
| Консультация оториноларинголога |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация специалиста по лечению за рубежом |
| Консультация гомеопата |
| Консультация офтальмолога (окулиста) |
| Консультация семейного доктора |
| Консультация генетика |
| Консультация маммолога |
| Консультация психоневролога |
| Консультация гастроэнтеролога |
| Консультация специалиста банка пуповинной крови |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация ортопеда-травматолога |
| Консультация психиатра |
| Консультация инфекциониста |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Причины ишемической болезни сердца
В подавляющем большинстве случаев причиной развития ИБС выступает атеросклероз. Атеросклероз характеризуется образованием бляшек (жировых отложений) на стенках артерий, которые постепенно перекрывают просвет сосуда. Такие бляшки могут возникать и на стенках коронарных артерий. Постепенно нарастающее нарушение кровотока в коронарных артериях приводит к развитию хронических форм ИБС. Острые формы ИБС, как правило, обусловлены закупоркой сосуда тромбом или оторвавшейся частью атеросклеротической бляшки.
Другими причинами ИБС являются:
- спазм коронарных артерий;
- повышенная свертываемость крови. В этом случае увеличивается риск возникновения тромбов;
- увеличение размера сердца (следствие некоторых заболеваний). При этом рост сосудистой сети отстаёт. В результате возникает недостаток кровоснабжения увеличенной сердечной мышцы;
- устойчивое пониженное или повышенное артериальное давление (гипотензия или гипертензия);
- заболевания щитовидной железы (тиреотоксикоз) и некоторые другие.
Факторы, способствующие развитию ИБС
Риск развития ишемической болезни сердца увеличивают:
- курение;
- повышенное содержание холестерина в крови;
- ожирение (избыточный вес);
- артериальная гипертензия;
- сахарный диабет;
- гиподинамия (низкая физическая активность).
В группе риска находятся люди в возрасте старше 50 лет. При этом мужчины страдают ишемической болезнью сердца чаще, чем женщины. Наследственный фактор также имеет значение: вероятность развития ИБС возрастает, если она выявлялась у кого-то из близких родственников.
Чем отличаются степени гипертонии?
Нормальным кровяным давлением считаются показатели от 110/70 до 130/85 мм рт. ст., что в среднем составляет общеизвестные 120/80 мм рт. ст. При артериальной гипертензии происходит повышение систолического артериального давления выше 140 мм рт. ст. и/или диастолического выше 90 мм рт. ст.
Степени гипертонии определяются в зависимости от показателей систолического (САД) и/или диастолического (ДАД) кровяного давления (рис. 1).
Как правило, на первой стадии развития гипертензии еще не происходит серьезных структурных изменений во внутренних органах и структурах организма.
Если гипертония будет развиваться, со временем чрезмерное давление крови на стенки артерий будет отрицательно сказываться как на самих кровеносных сосудах, так и на органах-мишенях: головном мозге, сетчатке, сердце. Чем выше давление и чем дольше оно остается неконтролируемым, тем больше потенциальная угроза снижения остроты зрения, ухудшения когнитивных способностей, появления болей в сердце и др.
Наиболее значимыми осложнениями артериальной гипертензии являются:
- Инфаркт миокарда.
- Сердечная недостаточность.
- Потеря остроты зрения и слепота.
- Инсульт.
- Деменция.
Гипертонический криз – осложнение артериальной гипертензии, при котором кровяное давление внезапно повышается до 180/120 мм рт. ст. и более. При этом происходит прямое повреждение органов-мишеней. Такое состояние требует неотложной медицинской помощи в условиях стационара.
4.Диагностика и лечение синдрома мальабсорбции
Исследования при подозрении на СМА охватывают широкий спектр физиологических показателей. Необходимо не только подтвердить предполагаемый диагноз, но и, по возможности, выяснить причины и механизм возникновения имеющихся проявлений синдрома.
Врач тщательно изучает анамнез пациента (в том числе семейный) и жалобы, уточняет характер и тяжесть нарушений, факторы и условия, провоцирующие проявление патологии.
Лабораторная диагностика включает:
- анализ кала на паразитов, инфекции и скрытую кровь;
- общий анализ крови;
- биохимический анализ крови;
- копрограмму.
Дополнительные диагностические данные, позволяющие выработать индивидуальный лечебный план, могут быть получены путём инструментальных методов диагностики:
- УЗД;
- МРТ и КТ;
- Эзофагогастродуоденоскопия;
- Ректороманоскопия;
- Исследование желудочного биоматериала на Helicobacter pylori.
Лечение синдрома мальабсорбции всегда сугубо индивидуально и должно учитывать характер и тяжесть специфических и общесоматических проявлений. Назначение лечебных препаратов обычно сочетается со строгой диетой. Приводится терапия сопутствующих и фоновых заболеваний.Рекомендовано ограничение физических нагрузок и психоэмоциональный покой. В большинстве случаев необходима сбалансированная витаминотерапия. При наличии инфекции применяются антибиотики и антимикотики. В ряде случаев необходимы ферменты и гормональные препараты.
Больной в процессе лечения регулярно проходит промежуточную диагностику для получения сведений о динамике и адекватности проводимой терапии. Лечебный курс должен быть пройден комплексно. Даже при видимом улучшении нельзя прекращать приём препаратов, поскольку временное улучшение может смениться ещё более тяжёлым обострением.
Лечение болезни Шёгрена
Основной специалист, проводящий диагностику и лечение болезни Шёгрена – это ревматолог. Однако в процессе лечения нередко требуется помощь других узких специалистов, таких как стоматолог, офтальмолог, гинеколог, нефролог, пульмонолог и др.
В лечении болезни Шёгрена основное место занимает терапия гормональными и цитостатическими препаратами иммуносупрессивного действия.
При язвенно-некротическом васкулите, гломерулонефрите, полиневрите и других системных поражениях при лечении болезни Шёгрена эффективен плазмаферез.
Рекомендуется проводить профилактику вторичных инфекций. Для устранения сухости глаз применяются искусственная слеза, промывание глаз растворами с антисептиками.
Также назначаются местные лекарственные аппликации для снятия воспаления околоушных желез и др.
Для уменьшения сухости рта можно применять искусственную слюну. Также хорошо помогают аппликации с облепиховым и шиповниковым маслами, которые способствуют регенерации слизистых полости рта. Для профилактики кариеса нужно наблюдение у стоматолога.
Также пациентам с болезнью Шёгрена может потребоваться консультация врача-гастроэнтеролога. Пациентам с секреторной недостаточностью желудка назначают длительную заместительную терапию соляной кислотой, натуральным желудочным соком, пациентам с недостаточностью поджелудочной железы показана ферментная терапия.
При отсутствии лечения Болезнь Шёгрена существенно снижает качество жизни. Оставленные без внимания патологические процессы могут вызвать осложнения, которые нередко приводят к инвалидности.
Особенности заболевания
Еще во времена Гиппократа уделялось большое внимание изучению болей в мышцах и суставах, причины возникновения которых были непонятны. Но детальное клиническое описание синдрома, называемого ныне фибромиалгией, появилось лишь 150 лет назад
В середине прошлого столетия интерес к данной патологии сильно возрос. E. Boland в 1947 году предложил концепцию психогенного ревматизма. Эта теория весьма популярна и в наше время, поскольку фибромиалгия очень тесно связана с депрессией и стрессами.
Долгое время синдром фибромиалгии считали психосоматическим заболеванием. На сегодняшний день этот синдром является одной из наименее изученных патологий. В ходе немногочисленных исследований были выявлены нейрофизиологические, биохимические и клинические особенности фибромиалгии. Это позволило выделить первичную и вторичную форму заболевания, разработать критерии диагностики, но ответить на вопрос, что же вызывает фибромиалгию, ученые так и не смогли.
Фибромиалгия встречается примерно у 4% населения. Эта патология может развиться у любого человека, независимо от места его проживания, социального статуса, национальности и расовой принадлежности. Но согласно статистике, синдром чаще развивается у женщин. Соотношение с мужским полом составляет примерно 8-10:1. Эти данные еще уточняются, но достоверно известно, что склонность к развитию патологии возрастает с возрастом. После 50 лет частота и интенсивность болевых ощущений также становится больше.
Симптомы заболевания остаются у пациента на всю жизнь, но они могут несколько видоизменяться из-за воздействия различных факторов. Если не предпринимать никаких мер к исцелению, а также не внести значительные изменения в свой образ жизни, то прогноз врачей будет неблагоприятным.
Основные методы лечения
Поскольку достоверных данных о причинах, вызывающих синдром фибромиалгии нет, то врачи в ходе лечения все свои усилия направляют на купирование симптомов и устранение последствий заболевания. Строится терапия по индивидуальному принципу. Прежде всего, учитывается степень выраженности болевых ощущений и состояния триггерных точек на теле пациента.
Лечение включает в себя несколько терапевтических направлений:
Прием медикаментов позволяет устранить болевые ощущения и скованность мышц, уменьшить раздражительность, нормализовать сон и избавиться от проявлений депрессии, если она присутствует
К выбору лекарственных средств необходимо подходить крайне осторожно, поскольку успех лечения во многом зависит от того, насколько удастся устранить расстройства сна. А многие из препаратов способны вызывать бессонницу.
Среди немедикаментозных методов лечения синдрома наиболее действенными является когнитивно-поведенческая психотерапия и лечебная физкультура
Сочетание только этих двух методов позволяет добиться устойчивого результата. Полезными при фибромиалгии будут массаж, кислородная терапия, гипноз и аутогенные тренировки, йога, медитации и т.д. Соблюдение режима сна и отдыха также является необходимым условием для выздоровления.
При фибромиалгии можно использовать и нетрадиционные методы лечения. Некоторые специалисты утверждают, что уменьшить болевые ощущения можно при помощи иглоукалывания. Аналогичных результатов поможет достичь криотерапия и сырая вегетарианская диета. Существует также метод лечения синдрома популярными таблетками от кашля – гвайфенезином. Но в этом случае пациент должен полностью исключить употребление чая, продуктов, содержащих масла растительного происхождения и экстракты, ментол, биофлавоноиды. Нельзя пользоваться косметическими средствами, в состав которых включены салицилаты, салициловая кислота, дисальцид и камфора. Список запрещенных к применению и использованию веществ достаточно обширен, но многие исследователи скептически относятся к данному методу.
Полностью избавиться от проявлений синдрома фибромиалгии не получится. При регулярном поддерживающем лечении удается добиться положительных результатов, но они не удерживаются более одного года.
В ходе работы с пациентом врач поддерживает в нем желание активно сопротивляться симптомам болезни, развивает позитивное мышление. Больному будет рекомендовано проживание в сухом теплом климате и полное отсутствие стрессовых ситуаций.
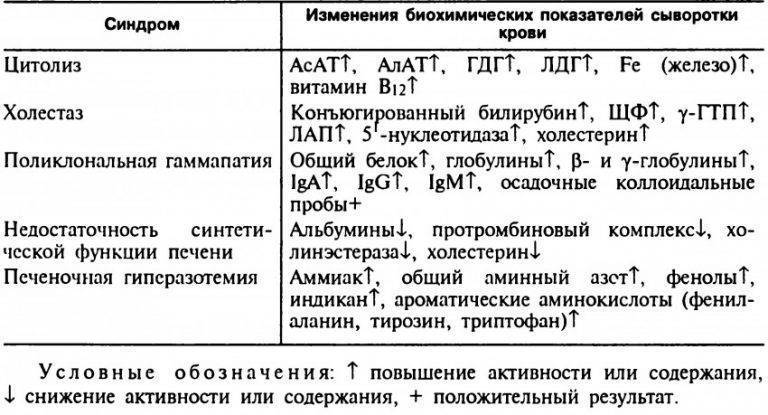
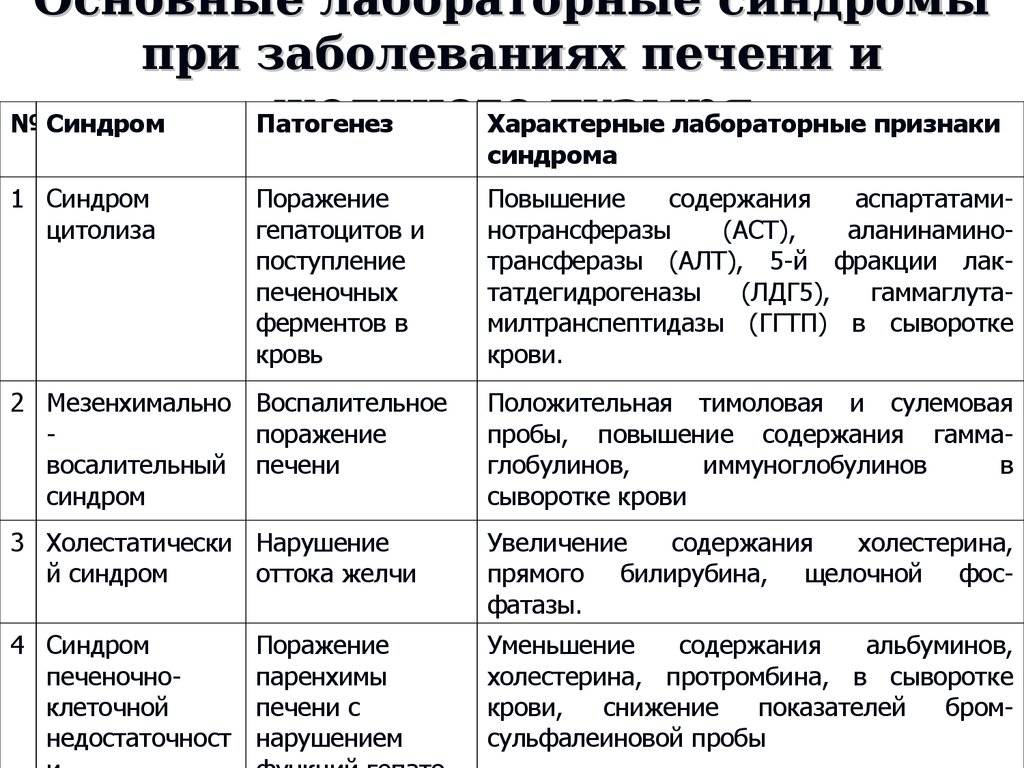
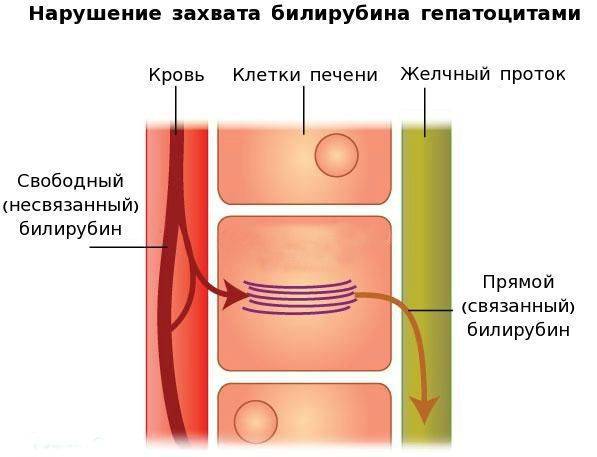
Дезинтоксикационная функция печени и методы её оценки
Одной из основных функций печени является детоксицирующая. Особую роль в этой функции печени играет цитохром Р-450— зависимая монооксигеназная система (МОС) гепатоцита. Эта система занимается детоксикацией лекарственных веществ и ксенобиотиков, биотрансформацие й физиологически активных эндогенных соединений.
Очень важная роль отводится методикам определения функционального состояния ферментов микросомального окисления у больных с хроническими заболеваниями печени.
Идеальным способом определения активности цитохром Р-450 ЗаВИСИМОГО ОКИСЛеНИЯ ВещеСТВ, В КЛИНИКе ЯВЛЯеТСЯ Изучение ЄГО В” гомогенатах печени. Однако в связи с техническими сложностями это не нашло широкого применения в клинической практике. Поэтому наиболее доступными являются непрямые методы, основанные на мониторировании концентрации тест-субстратов, как правило лекарственных препаратов, и позволяющие оценить активность МОС в живом организме .
Достаточно хорошо изучено около 20 тест-препаратов, используемых для оценки функционального состояния МОС у больных с острыми или хроническими заболеваниями печени . Активность МОС печени оценивается по изменению фармакокинетики препаратов, снижению клиренса и удлинению периода полувыведения, что свидетельствует о подавлении активности биотрансформационной системы печени при различных её поражениях.
Одним из таких тест-препаратов является антипирин. Антипирин (АП) — соединение пиразолонового ряда (1-фенил,2,3, диметилпиразолон-5), впервые был получен в 1884 году в Германии Эмилем Фишером. До 30 годов 20 века он считался наиболее эффективным жаропонижающим препаратом. В 50-е годы прошлого столетия было показано, что АП полностью адсорбируется в желудочно-кишечном тракте при пероральном приеме. Его распределение в организме определяется количеством воды в тканях, а его концентрация в плазме, слюне, плевральной и спинномозговой жидкостях практически одинакова. АП также полностью элиминируется из организма за счет биотрансформации .
АП тест не зависит от кровотока через печень, так как является низко экстрагируемым печенью соединением (захват гепатоцитами при первом прохождении менее 20%) и медленно метаболизируемым соединением ( 6% от дозы за час) . АП практически не связывается с белками плазмы тканей, благодаря чему фармакокинетические параметры почти не различаются при измерениях, проводимых в различных биологических жидкостях (слюне, плазме).
То, что антипирин не экскретируется с желчью; позволяет использовать этот препарат для оценки МОС при холестатических заболеваниях печени .
Фармакокинетика АП косвенно отражает активность монооксигеназ и состояние функционирующей массы гепатоцитов, что имеет диагностическое значение при заболеваниях печени различного генеза.
Качественный состав и особенности функционирования МОС печени детерминированы генетически и определяют полиморфный характер метаболизма лекарственных средств. В метаболизме АП участвует множество изоформ цитохрома Р-450 , что объясняет возможность образования у человека большого числа метаболитов АП.
Окислительный метаболизм АП на 85-90% осуществляется в цитоплазматической сети гепатоцитов, лишь 2-5% выводится с мочой в неизмененном виде.
Образование каждого метаболита в первой фазе катализируется предпочтительно своей МОС, содержащей соответствующую изоформу цитохрома Р-450 . После первой фазы метаболиты АП в мембранах цитоплазматической сети подвергаются второй фазе-биотрансформации и конъюгируют на 8-13% с серной кислотой и на 70% – с глюкуроновой.
Достаточно изучены 5 метаболитов экскретируемых почками преимущественно в конъюгированной форме в виде глюкуронидов и сульфатов: 4-гидроксиантипирин (4-НО-АП), норантипирин (нор-АП), 3 гидроксиметилантипирин, 3-карбоксиантипирин, 4,4-дигидроксиантипирин .
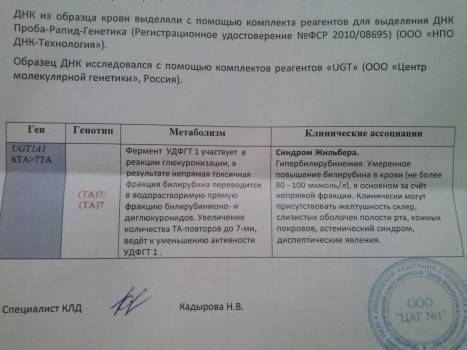
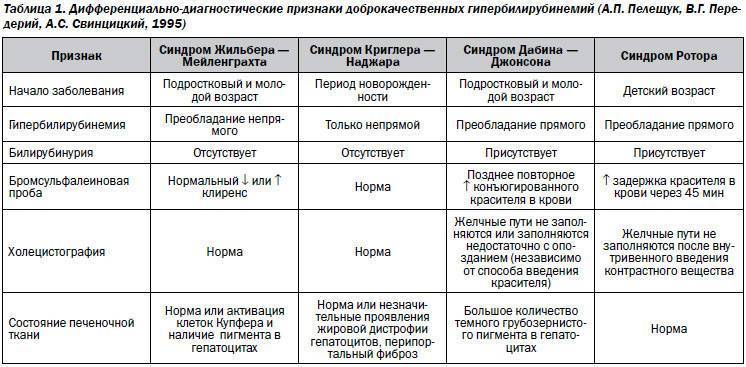
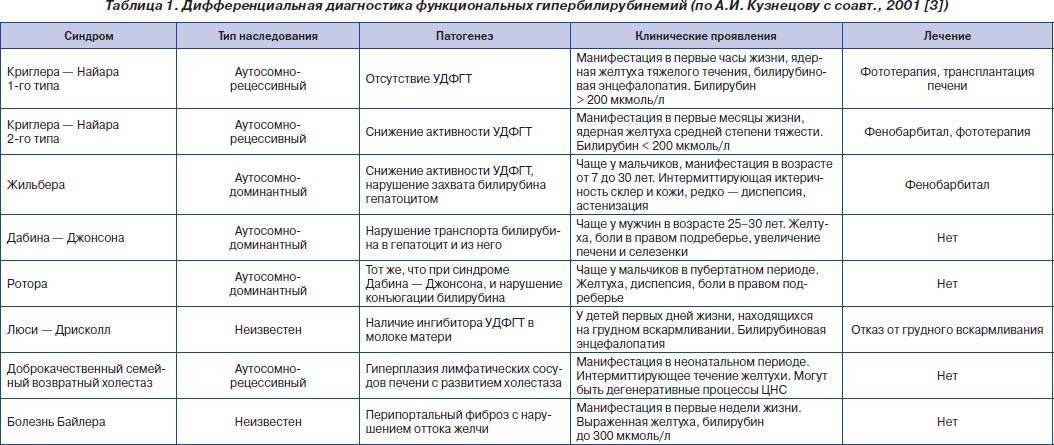
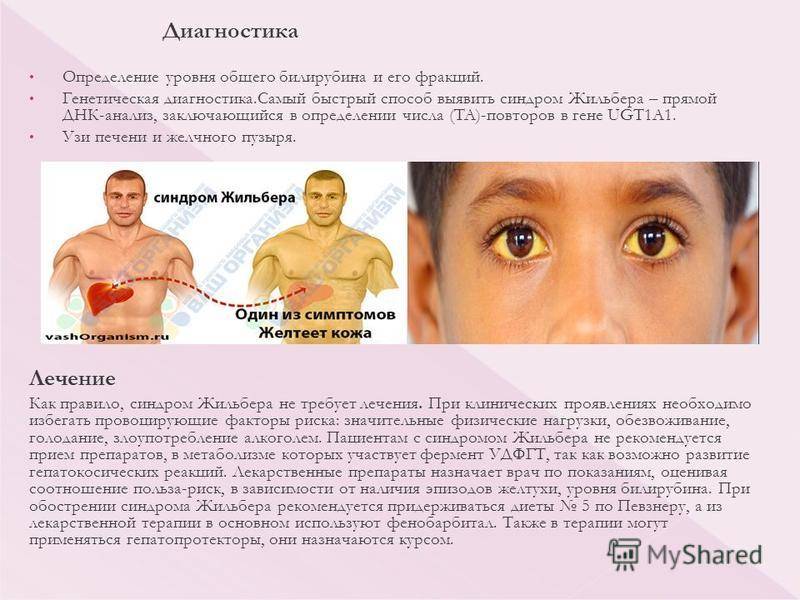
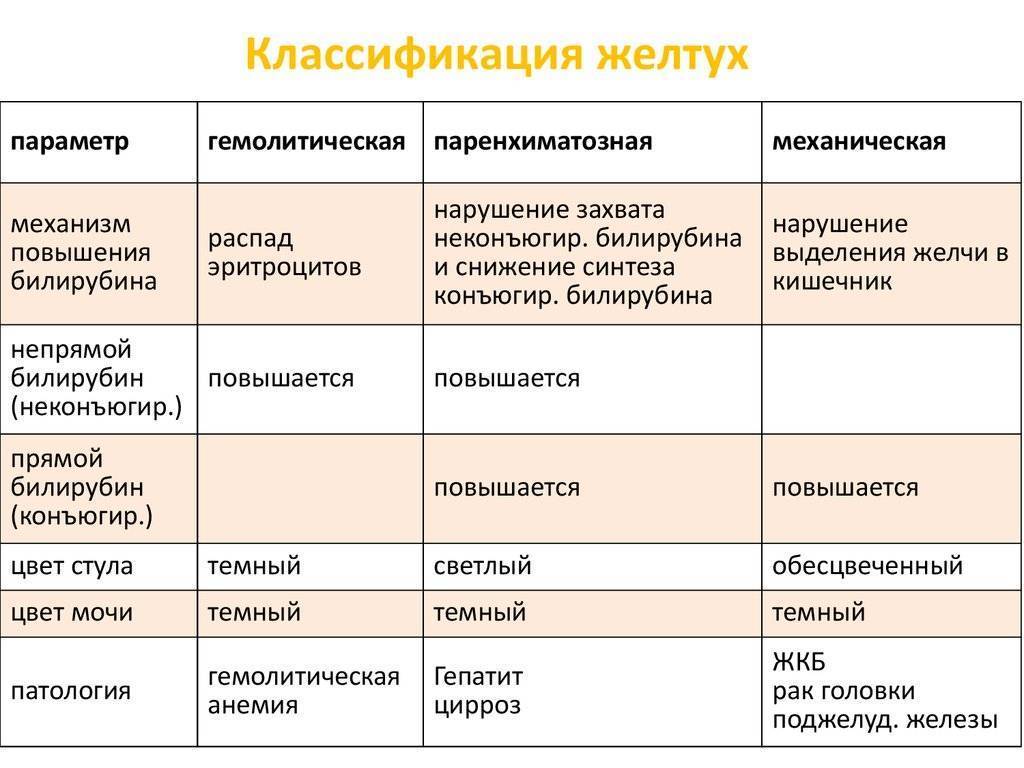
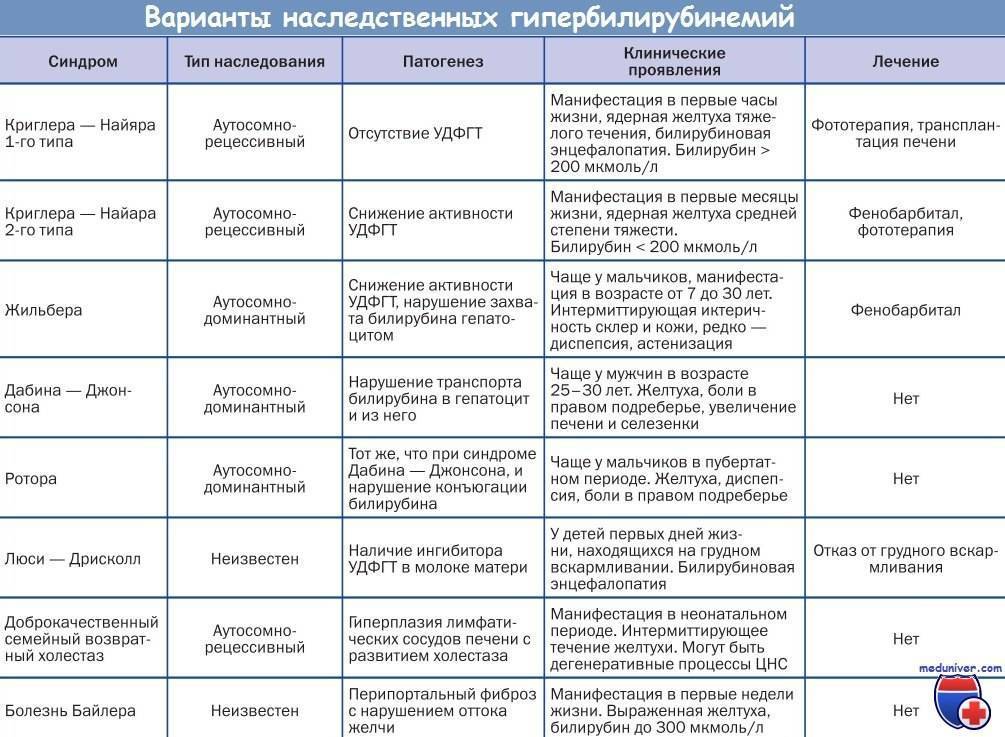
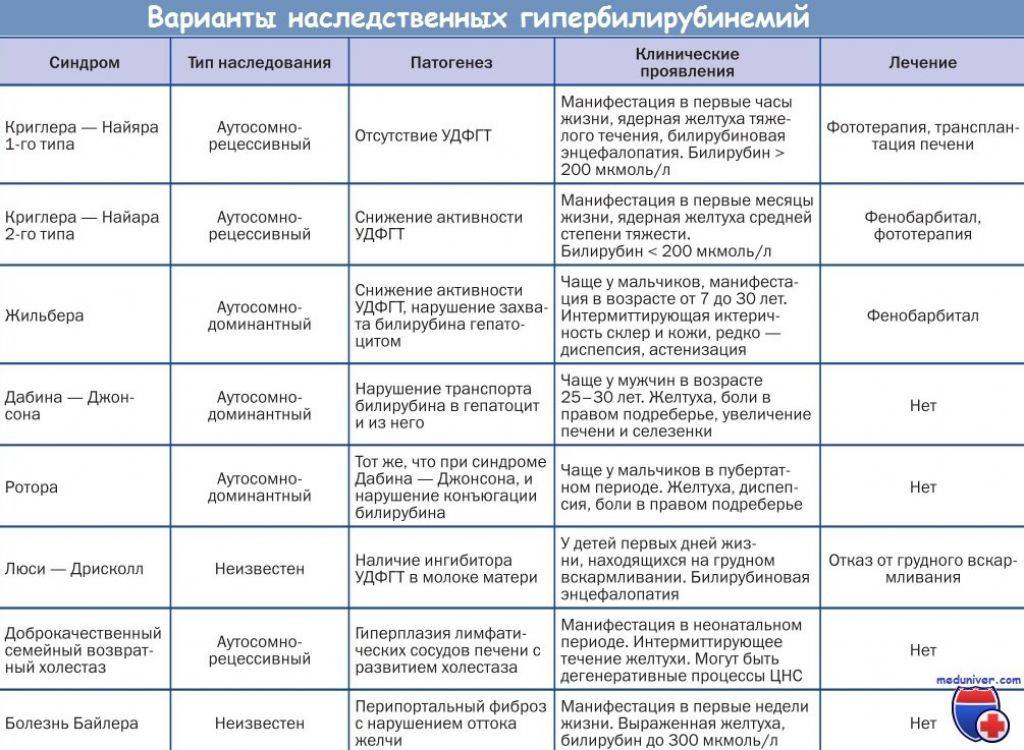
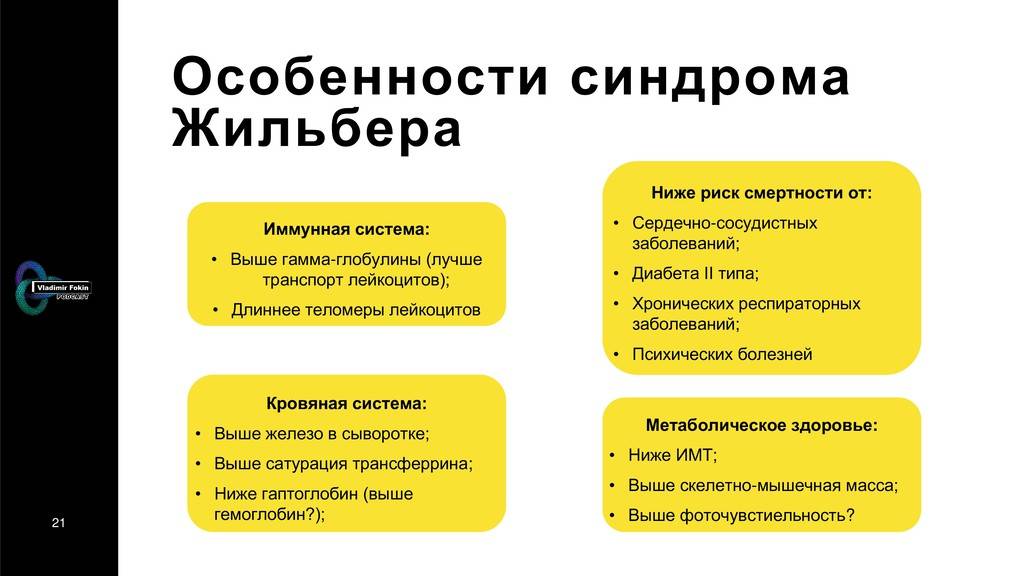
Изучению показателей лекарственного метаболизма при синдроме Жильбера в литературе отведено достаточно большое внимание , однако полученные данные неоднозначны, а иногда и прямо противоположны. По данным авторов из Японии, клиренс антипирина и период его полураспада соответствуют нормальным значениям , в других источниках указывается на снижение детоксицирующей функции печени у больных с СЖ, характерное для хронических заболеваний печени
Исследование детоксицирующей функции печени у больных-с ЄЖ необходимо осуществлять с целью выделения групп лекарственных препаратов, опасных по возникновению токсических эффектов.
1.Что такое синдром мальабсорбции
Под «синдромом мальабсорбции» – (сокращённо СМА) – подразумевают клинический симптомокомплекс, обусловленный кишечной пищеварительной недостаточностью. Проявления СМА – диарея, стеаторея, потеря веса и поливитаминная недостаточность – развиваются на фоне нарушений транстпортно-пищеварительных функций тонкого кишечника. Как следствие, имеют место выраженные метаболистические расстройства, общее недомогание, отставание в физическом развитии у детей.
Заболевание наиболее характерно для детского возраста, причём у детей СМА имеет тяжёлое течение. Диагностические исследования, как правило, показывают полиэтиологичность синдрома мальабсорбции. Наиболее распространённые формы СМА у детей: дисахаридазная недостаточность (непереносимость лактозы) и целиакия (непереносимость глютена). Синдром может быть врождённым или приобретённым под действием прижизненных факторов, а также первичным или вторичным. Наследственно обусловленная патология составляет лишь 10% случаев. Чаще всего СМА развивается вторично на фоне сопутствующих заболеваний и может иметь лёгкую форму, среднетяжёлое или тяжёлое течение.
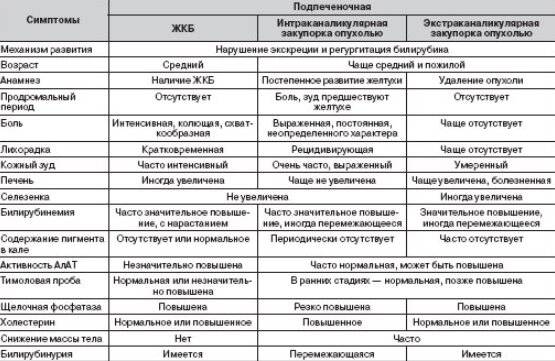
Лечение дискинезии желчного пузыря
Лечение начинается после медицинского обследования ребенка и зависит от формы дисфункции и характера основного заболевания. Лечение должно быть комплексным.
Важную роль в лечении играют рациональный режим дня, нормализация режима труда и отдыха.
Физиологическая длительность ночного сна в подростковом возрасте составляет 8 часов в сутки, у младших школьников 9–10 часов. При выраженном астеническом синдроме рекомендуется дополнительный дневной сон.
Физическая активность – умеренная. Следует избегать физического переутомления и стрессовых ситуаций.
Существенное повреждающее действие на центральную нервную и вегетативную систему оказывает электромагнитное излучение, в связи с чем необходимо ограничивать время просмотра телепередач и работы за компьютером до 2–3 часов в день.
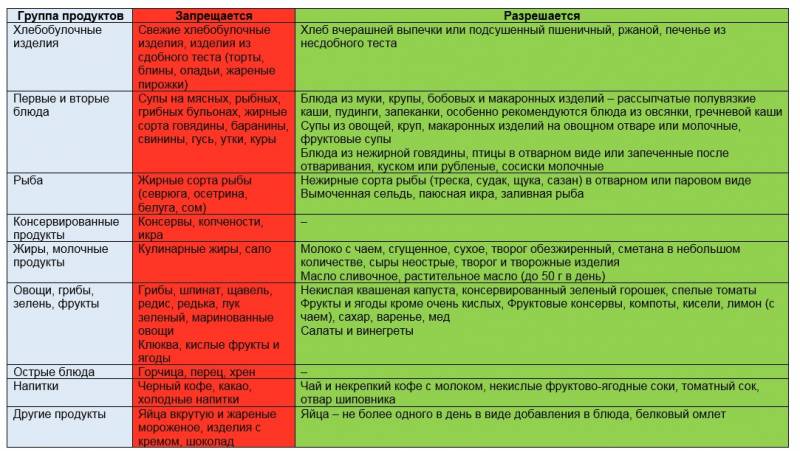
Особое внимание уделить правильному питанию. Прием пищи должен быть 5-6 раз в день, небольшими порциями
Рекомендуются нежирные сорта птицы и мяса, нежирные молочные продукты.
Не рекомендуется употреблять продукты в холодном виде – это может вызвать спазм желчевыводящих путей. Исключить: жареное, маринады, копченности, грибы, шоколад, крепкие бульоны, газированные напитки.
Рекомендуется диета № 5.
При гиперкинетической форме заболевания назначают нейротропные средства с седативным действием ( валериана, бром, персен).
Валериану в таблетках по 20 мг назначают: детям раннего возраста – по 1/2 таблетки, 4-7 лет – по 1 таблетке, старше 7 лет – по 1-2 таблетки 3 раза в сутки.
Для снятия болей используют спазмолитики: но-шпа, папаверин; мебеверин (дюспаталин) – с 6 лет, пинаверия бромид (дицетел) – с 12 лет.
Но-шпу в таблетках по 40 мг назначают при болях детям 1-6 лет – по 1 таблетке, старше 6 лет – по 2 таблетки 2-3 раза в сутки.
Папаверин (таблетки по 20 и 40 мг) детям с 6 мес – по 1/4 таблетки, увеличивая дозу до 2 таблеток 2-3 раза в сутки к 6 годам.
Желчегонные средства: холензим, аллохол, берберин, – назначают курсом 2 нед в месяц в течение 6 месяцев.
Желчь + порошок поджелудочной железы и слизистой оболочки тонкой кишки (холензим) в таблетках по 500 мг назначают:
детям 4-6 лет – по 100-150 мг, 7-12 лет – по 200-300 мг, старше 12 лет – по 500 мг 1-3 раза в сутки. Активированный уголь + желчь + листья крапивы двудомной + луковицы чеснока посевного (аллохол)
детям до 7 лет назначают по 1 таблетке, старше 7 лет – по 2 таблетки 3-4 раза в сутки в течение 3-4 нед, курс повторяют через 3 месяца.
Травы, обладающие желчегонным действием: сушеница топяная, артишок посевной, аир болотный, бессмертник песчаный, одуванчик лекарственный, барбарис обыкновенный, мята перечная, кукурузные рыльца, шалфей лекарственный и др.
Курс фитотерапии в среднем составляет 1 месяц.
Рекомендуют электрофорез папаверина, новокаина, тепловые процедуры (парафиновые и озокеритовые аппликации) на область печени.
В питании, кроме общих рекомендаций, описаных выше, необходимо ограничить прием продуктов, стимулирующих отделение желчи: яйца, пряности, растительное масло.
При гипокинетической форме рекомендуют нейротропные средства стимулирующего действия: настойку женьшеня, экстракт алоэ, пантокрин, элеутерококк по 1-2 капли на год жизни 3 раза в сутки.
Показаны холекинетики (домперидон, магния сульфат и др.), ферменты.
В питании рекомендован прием продуктов, стимулирующих отделение желчи: яйца, пряности, растительное масло, овощи, фрукты.
При спазме сфинктера Одди терапия включает холеспазмолитики (дюспаталин, дротаверин, папаверина гидрохлорид), ферменты.
При недостаточности сфинктера Одди – прокинетики (домперидон), а также про- и пребиотики при микробной контаминации тонкой кишки.
Как сделать тюбаж?
Хорошим дренажным действием обладают тюбажи. Тюбажи назначаются только после купирования спастического состояния сфинктеров. Тюбажи (слепое зондирование) назначают 1-2 раза в неделю (на курс – 10-12 процедур).
Процедура позволяет улучшить отток желчи из пузыря и восстановить его мышечный тонус.
Для тюбажа можно использовать: 15–20 мл 33% теплого раствора сернокислой магнезии, или 2 яичных желтка, или теплое оливковое (кукурузное масло), или 100–200 мл 10% раствора сорбита, ксилита,
или минеральные воды («Ессентуки» № 17, «Нафтуся», «Арзни», «Увинская»).
Процедуру проводят после ночного сна. Минеральную воду используют негазированную, подогретую до 35-36 °C. Количество – 3 мл на 1 кг веса ребенка. На тощак дать ребенку выпить минеральную воду (или другой состав для тубажа),
положить на правый бок, к правому подреберью положить теплую грелку. Во время процедуры для открытия сфинктера Одди делать по 2–3 глубоких вдоха каждые 5 минут.
Время проведения процедуры – 1-2 часа ( не менее 45 минут).