Неопасные симптомы и состояния новорожденного
На первом месяце жизни у малыша могут наблюдаться состояния, которые являются физиологическими, то есть не несущими никакой опасности, не требующими лечения. Это:
- Токсическая эритема – папулезная сыпь, которая может возникать в первые недели жизни. Располагается сыпь преимущественно в области суставов, на животе, лице. Токсическая эритема обычно исчезает через 2-3 дня после появления, но может периодически появляться в течение 4-6 недель.
- Нагрубание молочных желез – проявляется в первые 3-4 суток у всех малышей, независимо от пола, сохраняется до 2-3 месяцев. Может выделяться жидкость, похожая на молозиво.
- Ни токсическая эритема, ни нагрубание молочных желез не требует лечения!
Гормональный дисбаланс
Подготовка к беременности, период вынашивания малыша, роды, грудное вскармливание и дальнейшее восстановление сложны для женского организма постоянными гормональными “встрясками”. Дополнительным фактором, влияющим на работу собственной эндокринной системы женщины, является приём гормональных препаратов, которые часто назначают во время беременности. Не всегда эти изменения проходят гладко – дисбаланс гормонов, который возникает в этот период, может служить причиной возникновения отеков.
Гормональный фон влияет на проницаемость сосудов. В частности, большую роль здесь играют гормоны щитовидной железы, а также соотношение половых гормонов (эстрогена и прогестерона) и других гормонов организма.
Обратите внимание на то, что гормональный дисбаланс может сопровождаться общим снижением тонуса организма. Женщины нередко жалуются на слабость, сонливость, увеличение массы тела, усталость ног, запоры
Наличие этих симптомов в дополнение к отекам позволяет заподозрить, что гормональный фон молодой мамы ещё не восстановился.
Народные средства при желтухе новорожденных
народные средства
Диета мамы при желтухе новорожденных
диетыСуществуют следующие правила диеты для мамы при желтухе у новорожденных:
- Калорийность ежедневного рациона должна составлять не менее 3500 калорий. Повышенная калорийность меню обусловлена тем, что женский организм затрачивает много энергии для выработки молока. При дефиците калорий может снизиться объем производимого молока, а недостаточное питание является фактором, который усугубляет течение желтухи.
- Прием алкоголя и употребление табачных изделий во время кормления не только тормозит выздоровление новорожденного, но и отрицательно сказывается на физическом и психическом развитии ребенка.
- Большое количество пряностей и/или специй в употребляемой пище меняет вкус молока, что может не понравиться ребенку. Также новорожденный может с меньшим аппетитом сосать или отказаться вовсе от молока, если женщина злоупотребляет продуктами, в которых много соли.
- Бобовые и все виды капусты провоцируют избыточное формирование газов и вздутие живота у ребенка. Это не только приостанавливает вывод билирубина, но и отрицательно сказывается на детском аппетите.
- Продукты быстрого приготовления, а также те, которые обладают неестественным цветом, вкусом или ароматом, содержат большое количество красителей, консервантов, ароматизаторов. Эти вещества увеличивают нагрузку на печень ребенка, что продлевает течение желтухи.
Существуют следующие продукты, которые рекомендуются матерям новорожденных с желтухой:
- блюда из круп (кукурузной, овсяной, гречневой);
- мясо слабой жирности (курица, индейка, кролик);
- печеные или отварные овощи (тыква, кабачок, картофель);
- отварные фрукты или компоты из них (яблоки, белая черешня, груши);
- растительное масло (оливковое, подсолнечное);
- кисломолочные продукты (творог, йогурт, слабосоленый сыр).
Норма билирубина для новорожденного
Достаточно актуальной проблемой у новорожденных является повышенный билирубин. По статистике, в первые 7-10 дней жизни практически у половины малышей проявляются признаки желтухи. Норма и предел билирубина у грудничков являются общепринятыми значениями.
Нормой для детей, появившихся на свет в срок, считается показатель 256 мкмоль/л. Критическими считаются показатели 324 мкмоль/л. Для недоношенных малышей нормальной считается цифра 171 мкмоль/л, а критической – 250 мкмоль/л.
При показателях, превышающих норму, обычно специалисты настаивают на проведении медикаментозного лечения. В противном случае ситуация может приобрести неожиданный поворот, отсутствие терапии способно спровоцировать развитие серьезных осложнений и патологий хронического характера.
Обратите внимание! При сильном превышении показателей требуются срочная госпитализация и проведение медикаментозного лечения в индивидуальном порядке
Лечение желтухи
Если желтуха у новорожденных проходит без критического повышения билирубина и относится к физиологическому типу, лечение может не потребоваться во все. При незначительных отклонений от нормы в анализах рекомендуется стандартный уход за ребенком, кормление по требование. Материнское молоко обладает всем необходимым для нормализации обмена веществ малыша. За 2-3 недели все симптомы должны исчезнуть сами по себе.
При диагностировании патологической желтухи без медицинской помощи не обойтись. Точные назначения может дать только лечащий врач, изучив анамнез и лабораторные анализы. Лечение желтухи у новорожденных содержит:
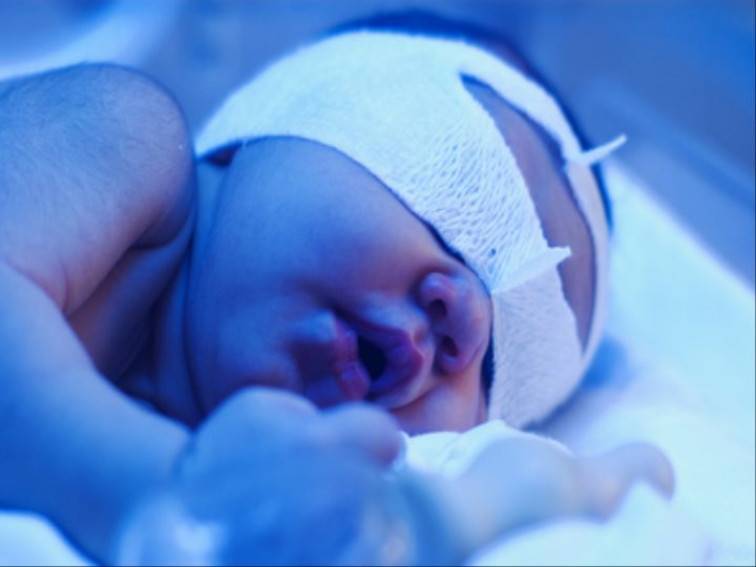
Фототерапию. Во время светолечения на кожу малыша воздействуют с помощью специальных ламп. Длина их световых волн специально подобрана так, чтобы они спровоцировали распад билирубина. Фермент расщепляется на нетоксичные вещества, которые легко выводятся из организма вместе с продуктами жизнедеятельности. Процедура полностью безопасна для малыша и не влияет на другие функции организма.
Инфузионную терапию. Она применяется в том случае, если фототерапия не дала желаемых результатов или анализы выявили критический уровень содержания билирубина в крови. При помощи капельниц в кровь вводятся специальные препараты, расщипляющие фермент и запускающие процес детоксикации организма. Объем терапии зависит от тяжести болезни и особенностей пациента.
Переливание крови. Иногда необходимо проводить операцию по заменному переливанию крови. Обычно это связано с патологическим изменением структуры билирубина.
В большинстве случаев желтуха у новорожденных побеждается современными методами лечения в течение нескольких дней. При раннем выявлении заболевания все необходимые меры будут предприняты еще в роддоме. Если потребуется более долгое лечение, ребенка перенаправят в стационар.
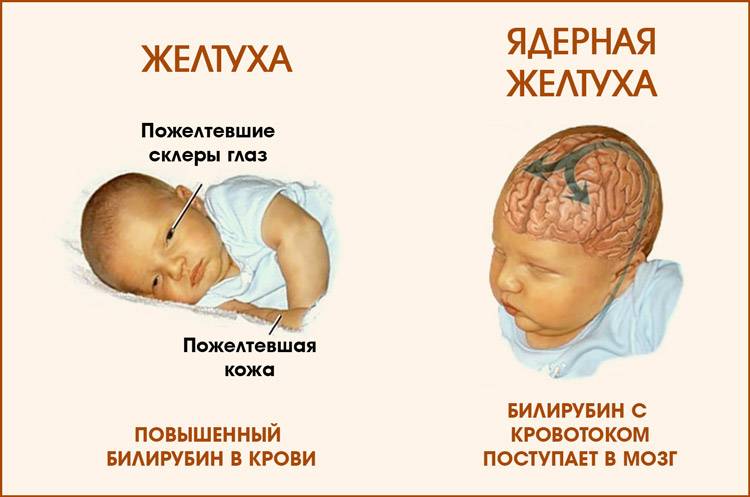
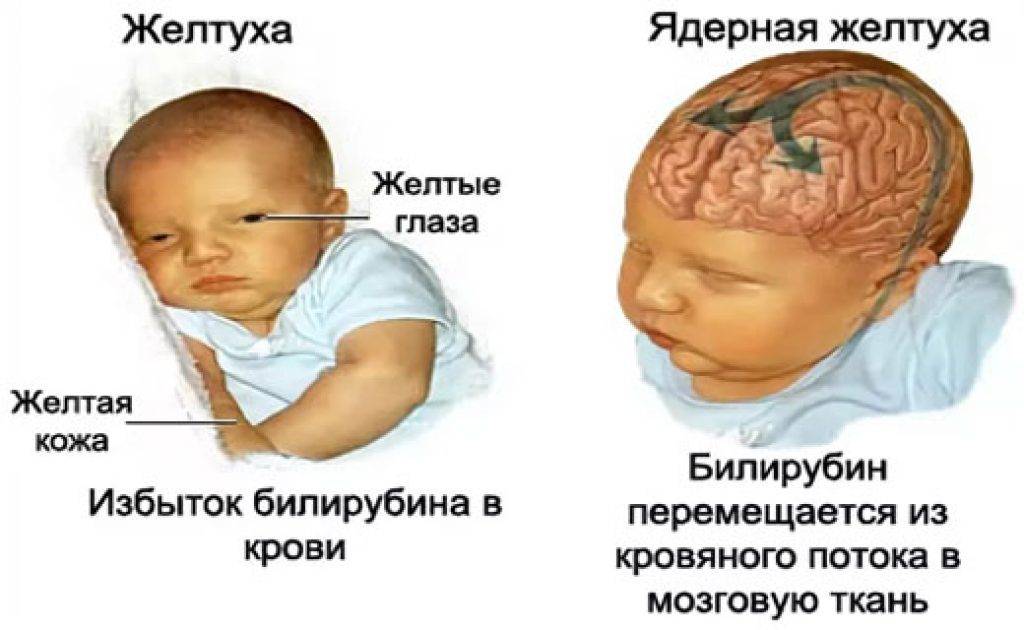
Ядерная желтуха
Ядерная желтуха является синдромом, который возникает на фоне острой билирубиновой энцефалопатии, и вызывает необратимое повреждение мозга.
Ядерная желтуха развивается у разных детей при разном уровне билирубина, но обычно цифры непрямого билирубина в крови должны превышать 400 мкмоль/л, чтобы билирубин начал пропитывать ядра мозга. При физиологической желтухе уровень непрямого билирубина обычно составляет от 100 до 200 мкмоль/л – если при этом цифры не нарастают день ото дня, такой уровень билирубина не требует активного лечения и безопасен. Норма непрямого билирубина у детей и взрослых (кроме периода новорожденности) не выше 20 мкмоль/л.
Последствия ядерной желтухи:
- Непроизвольные и неконтролируемые движения (атетоидный церебральный паралич)
- Неподвижный взгляд вверх
- Потеря слуха
- Неправильное развитие зубной эмали
Подготовка к визиту врача
Уровень билирубина в крови новорожденного ребенка, как правило, достигает пика в возрасте от трех до семи дней
Поэтому важно, чтобы Ваш врач наблюдал ребенка в эти дни.
После выписки из роддома, врач или медсестра будут контролировать уровень желтухи по внешнему виду и сопутствующим симптомам, и при подозрении на опасный уровень билирубина – назначат биохимический анализ крови.
Если у вашего ребенка есть желтуха, врач будет оценивать риск тяжелой желтухи и ее осложнений по следующим критериям:
- Уровень билирубина в крови на данный момент
- Наличие недоношенности у ребенка
- Аппетит ребенка, уровень лактации у матери
- Возраст ребенка
- Наличие кефалогематомы или других синяков
- Наличие тяжелой желтухи в анамнезе у старшего брата или сестры ребенка
Исходя из этих факторов, Ваш врач запланирует оптимальную кратность осмотров ребенка, чтобы не пропустить выраженное нарастание степени желтухи.
Во время осмотра ребенка, врач, скорее всего, будет задавать Вам следующие вопросы:
- Насколько хорошо Ваш ребенок сосет?
- Ваш ребенок получает грудное или искусственное вскармливание?
- Как часто он прикладывается к груди, как долго сосет?
- Как часто он мочит пеленки? (частота мочеиспусканий?)
- Как часто он пачкает пеленки (частота дефекаций?)
- Через какие промежутки времени он просыпается для следующего кормления? Он делает это сам, или Вам приходится его будить?
- Не кажется ли Вам ваш ребенок больным, или чрезмерно вялым?
- Температура тела ребенка является стабильной?
- Эта желтуха является опасной? Указывает ли она на другое заболевание?
- Нужны ли моему ребенку дополнительные анализы?
- Есть ли необходимость в лечении желтухи?
- Требуется ли моему ребенку госпитализация?
- Когда вы планируете осмотреть ребенка в следующий раз?
- Можете ли вы порекомендовать мне печатные материалы или сайты о желтухе и правильном вскармливании младенца?
- Мне следует внести какие-либо изменения в процесс кормления ребенка?
Не стесняйтесь задавать вопросы врачу.
Норма билирубина при желтушке у новорожденных
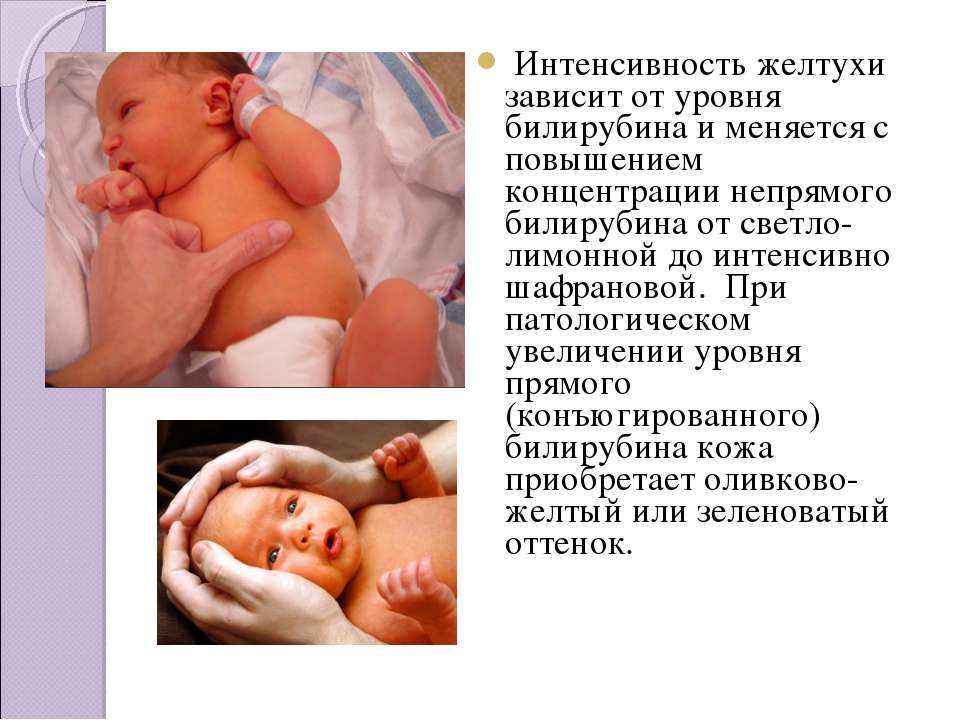
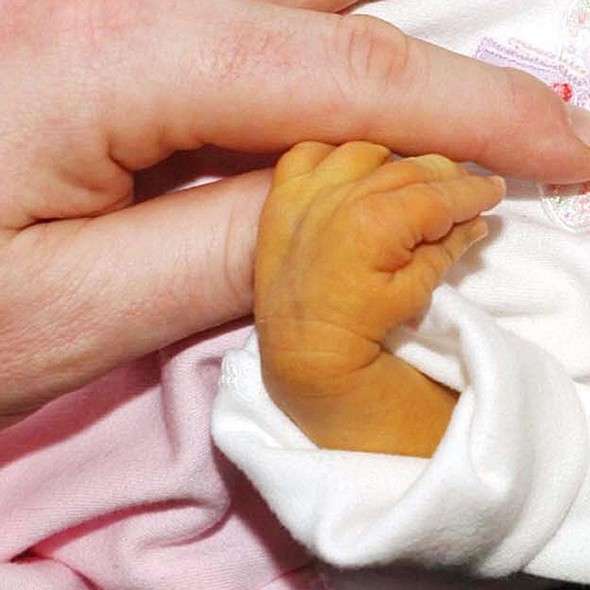
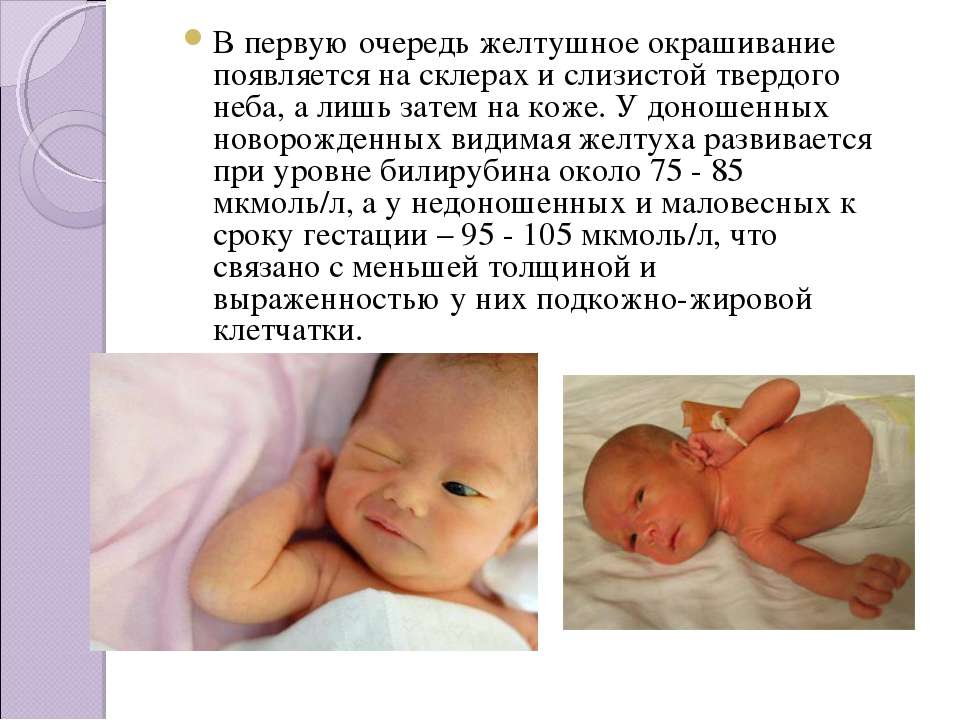
Чтобы в случае необходимости малышу была оказана своевременная помощь, необходимо контролировать уровень желчного пигмента, окрашивающего кожу в характерный цвет. В норме показатель билирубина у малыша составляет 8,5–20,5 ммоль/л. Это значит, что печень ребенка хорошо работает в период разрушения фетального гемоглобина и появления живого. Максимального значения уровень билирубина достигает на третьи сутки после рождения. В это время желчный пигмент обычно фиксируется на значении 205 мкмоль/л. Начиная с четвертого дня интенсивность желтушного оттенка постепенно уменьшается, и примерно через 10 суток кожный покров приходит в норму.
Сколько желтушка у новорожденного будет длиться, непосредственно зависит от билирубина и общего состояния организма. Если же к третьей недели жизни малыша значение показателя желчного пигмента не снижается и составляет 160 мкмоль/л и выше, врач принимает решение о госпитализации. Если же состояние ребенка не нарушено, желтушность кожных покровов умеренная и уменьшается, печеночные пробы в норме, тогда лечение можно проводить на дому.
Выделения из молочных желез – это заболевание?
Можно выделить ряд симптомов и заболеваний, приводящих к появлению выделений из груди.
Рассмотрим следующие:
Галакторея
Это заболевание, основным признаком которого является выступление молока или молозива вне беременности и кормления грудью. Такие проявления абсолютно нормальны при беременности и лактации, но если жидкость появляется вне этих факторов или же продолжается в течение длительного времени после их окончания, ситуация приобретает патологический характер. Его прямой причиной является существенное нарушение гормонального фона у женщины, приводящего к повышению уровня гормона, вырабатываемого в гипофизе – пролактина – по причине приема гормональных препаратов, при нарушении работы щитовидной железы или возникновении новообразований в гипофизе. К симптомам галактореи (кроме выделения жидкости из соска) относятся:
- Нарушение овариально-менструального цикла (задержки), оскуднение или отсутствие менструаций;
- Прибавка веса;
- Бесплодие;
- Выпадение волос;
- Слабость, сонливость, раздражительность, депрессия;
- Снижение полового влечения.
Мастопатия
Это одно из самых распространенных заболеваний молочной железы вне беременности. Представляет собой разрастание или нарушение соотношения соединительных и железистых тканей, которое часто сопровождается появлением уплотнений в груди или появлением кист. Выделяют диффузную и узловую формы. Мастопатия может сопровождаться выделениями прозрачного, желтоватого или зеленоватого цвета из молочной железы при надавливании, болевым синдромом. Чаще всего данное заболевание оказывается вызванным гормональным дисбалансом в организме женщины, нарушением работы яичников, половыми инфекциями, затяжными стрессами.
Регуляция функции молочной железы
Травмы молочной железы
Травмирование молочных желез и протоков может нарушить нормальное состояние и привести к появлению кровянистых выделений.
Мастит у женщин
Мастит
Представляет собой воспалительный процесс внутри молочной железы. Проявляется в виде уплотнения и болезненности груди, повышения ее температуры и покраснения кожи. Чаще всего возбудителями мастита являются стафилококки или стрептококки, которые могут попадать в молочные железы через различные микроповреждения данной зоны. Существует два типа этого заболевания: послеродовой и фиброзно-кистозный мастит. В первом случае нарушается отток молока из долек молочной железы, возникает воспалительная реакция окружающих тканей, а при присоединении инфекционного фактора –нагноением.
Причиной может быть недостаточное опорожнение протоков при лактации, а также образованием трещин на сосках из-за неправильного прикладывания ребенка при кормлении.
Во втором случае воспаление не связано с кормлением и может появляться даже у ни разу не рождавших девушек и женщин.
Папиллома
Папиллома, располагающаяся внутри молочных протоков, представляет собой доброкачественную опухоль. Основной симптом появления внутрипротоковой папилломы – это густые темные или кровавые выделения из молочных желез при нажатии. Папилломы протоков представляют собой небольшие (от нескольких мм до нескольких см) одиночные или множественные разрастания в субареолярной зоне или периферических отделах молочной железы. Папилломы требуют хирургического удаления и тщательного гистологического исследования, которое должно подтвердить доброкачественность новообразования.
Злокачественная опухоль
Появление злокачественного новообразования в груди может давать о себе знать спонтанными кровянистыми выделениями. Еще один верный признак появления опухоли – увеличение размеров одной из молочных желез или появление в ней плотных узелков, изменение окраски и структуры кожного покрова – симптом «лимонной корки».
Такое заболевание представляет собой рак, локализующийся в области соска и вызывающий, кроме кровянистых выделений, шелушение кожи на соске или ареоле, жжение и зуд, потемнение области вокруг соска.
Основные причины пожелтения зубов
Причины пожелтения зубов
Любой стоматолог скажет, что плохая гигиена полости рта – это одна из самых частых причин желтых зубов. В этом случае на зубах просто скапливается налет, который со временем желтеет, в том числе и из-за различных красителей. Поэтому у людей, которые уделяют много времени гигиене полости рта, зубы обычно достаточно белые.
Наследственность
На самом деле немного желтоватый цвет эмали является вариантом нормы, так что он может передаваться по наследству от родителя к ребенку. В этом случае зубы прорезываются уже желтыми.
Курение
Курение – это еще одна очень распространенная причина пожелтения зубов. При курении зубы желтеют постепенно – сначала они становятся бледно-желтыми, а потом все темнее и темнее, причем щеткой этот желтый налет не счищается.
Кстати, подобное касается не только курильщиков сигарет, но и тех, кто курит кальян или трубку. Причем последние подвержены пожелтению зубов даже сильнее – у кальянов и трубок нет фильтров, так что все красители легко переходят на эмаль.
Частое употребление кофе и чая
Кофе, особенно черный, без молока, серьезно окрашивает зубную эмаль. То же самое относится к крепко заваренному черному чаю. Как ни странно, зубы желтеют даже от зеленого чая – в не слишком дорогой чай или чай в пакетах часто добавляют красители, которые затем окрашивают зубную эмаль.
Употребление лекарств
Некоторые лекарственные средства, если их употреблять достаточно долго, могут окрасить эмаль. Особенно это относится к антибиотикам тетрациклинового ряда.
Пищевые красители
Пищевые красители легко проникают в микротрещины верхнего слоя зубной эмали, из-за чего зубы легко окрашиваются в желтоватый цвет. Это относится как к искусственным, так и к натуральным красителям , так что желтые зубы вполне могут быть результатом употребления слишком большого количества овощей и фруктов, а также специй ярких цветов, например, карри.
Ослабление эмали
Ослабленная эмаль сама по себе не является причиной пожелтения зубов. Но если эмаль слабая, то красителям легче в нее проникнуть, так что крепкая эмаль вполне может защитить зубы от пожелтения. Кстати, эмаль легко может ослабнуть от постоянных отбеливаний.
Возрастные изменения
Ни для кого не секрет, что с возрастом зубы у многих людей желтеют. Это связано не только с ослаблением эмали, но и с образованием вторичного дентина, гораздо более желтого, который просвечивает сквозь эмаль.
Поражение кислотой
Воздействие на зубы кислотой может привести к разрушению эмали или даже кислотному некрозу, из-за чего зубы легко могут пожелтеть. Такое часто случается с людьми, работающими на производстве, связанном с кислотой;
Питье воды с большим количеством железа
Железо сильно влияет на цвет эмали, однако чаще всего оно встречается в воде в сельской местности, где воду берут из колодцев. В городе водопровод и фильтры исключают из воды все лишнее.
Общие заболевания
Некоторые общие заболевания, например почечная недостаточность, могут стать причиной пожелтения зубов, причем отбеливания и чистки в этом случае не помогут.
ВАЖНО: Зубы желтеют даже от зеленого чая – в не слишком дорогой чай или чай в пакетах часто добавляют красители, которые затем окрашивают зубную эмаль
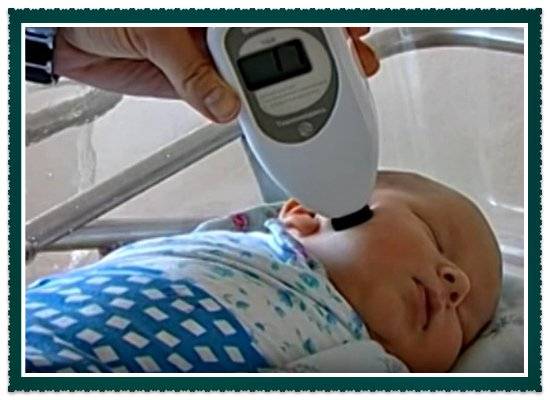
Диагностика желтухи у новорожденных, нормативные показатели
Первые несколько дней своей жизни младенцы проводят в роддоме и постоянно находятся под контролем врачей. Большинство серьезных патологий можно выявить уже в этот период, и незамедлительно начать лечение.
Пожелтение кожи становится первым тревожным симптомом для начала диагностики заболевания. При этом яркость или особенности оттенка малоинформативны для врача. Определить тяжесть желтухи и ее первопричину можно только с помощью лабораторных анализов. Они направлены на выявление количества непрямого билирубина в крови.
Существует два способа, как определяется желтуха у новорожденных. В первом случае производят забор венозной крови и передают ее в лабораторию для проведения анализа. Второй метод более щадящий — он не требует прокола и не доставляет каких-либо неприятных ощущений ребенку. Для это используют билитест или билирубинометр. Они действуют через кожу и дают точные результаты практически мгновенно.
Норма содержания билирубина — 20,5 микромоль/литр. Небольшое увеличение этого показателя допустимо и не говорит о серьезных нарушениях. Желтуху диагностируют только при двукратном увеличении показателя и более. Критический уровень отличается для доношенных и недоношенных детей. Для первых — 324 микромоль/литр, для вторых — 200-250 микромоль/литр.
Переходные состояния новорожденных
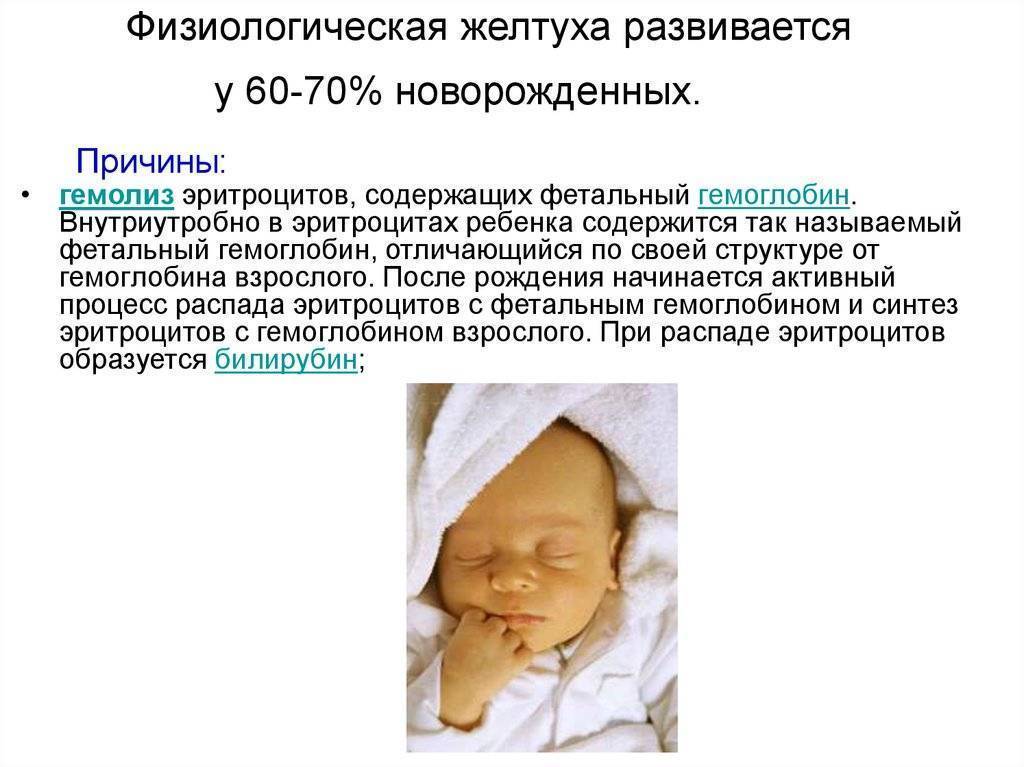
Переходные состояния новорожденных обусловлены перестройкой организма малыша с внутриутробного периода на жизнь во внешнем мире. Эти состояния в подавляющем большинстве случаев проходят сами собой, требуя только контроля за их благополучным протеканием и своевременным исчезновением.
Физиологическая потеря веса. На 3-4, реже на 5 сутки у новорожденного обычно фиксируется потеря веса, не превышающая 10% от веса при рождении. В течение 10 дней (иногда до 14 дней) вес восстанавливается.Транзиторная олигурия – отсутствие мочеиспускания в первые 12 часов. Мочекислый инфаркт – изменение цвета мочи на красный, оставляет на пеленках коричнево-красные следы.Желтуха новорожденных – желтая окраска кожи, склер и слизистых оболочек вследствие повышения уровня билирубина в крови
Для устранения этого состояния чрезвычайно важное значение имеет грудное вскармливание
Варикоз
Мы перечислили частые причины отечности ног после родов, но не упомянули об одной из самых распространённых – варикозе.
Примерно 25% женщин во время беременности сталкиваются с патологией вен. Этому способствуют несколько факторов, сопровождающих беременность:
- изменение гормонального фона
- повышение массы тела
- давление увеличившейся в размерах матки на нижнюю полую вену и, как следствие, нарушение циркуляции крови
- увеличение общего объёма циркулирующей крови во время вынашивании малыша
Эти факторы в совокупности приводят к повышению нагрузки на вены, растяжению их стенок и ослаблению клапанного аппарата. В итоге правильный ток крови по венам нарушается, кровь застаивается, что ещё больше растягивает стенки сосуда. Варикоз прогрессирует.
После родов все факторы, способствующие формированию варикоза, ослабевают или исчезают. Однако особенность строения стенок вен такова, что они не возвращаются в исходное состояние: ведь в них нет мышечных волокон, которые могли бы это обеспечить. Именно поэтому варикоз надо обязательно лечить, а также регулярно проходить профилактику рецидивов.
Обратите внимание на то, что врачи Центра Флебологии рекомендуют беременным регулярно наблюдаться у флеболога, чтобы избежать отечности ног, в том числе и после родов. На приеме будущей маме подбирается подходящий компрессионный трикотаж, а также даются рекомендации непосредственно на период родов
Ведь в это время вены испытывают колоссальную нагрузку. Также беременным рекомендуется носить бандаж, который снижает давление матки на сосуды и тоже помогает предотвратить развитие варикоза.
Вовремя принятые профилактические меры помогут женщине заметно снизить вероятность отеков ног после родов. Правильный образ жизни, внимательное отношение к своему здоровью и регулярные консультации с врачом позволят вам наслаждаться гармонией с собой и своим ребёнком, не думая о неприятных отеках.