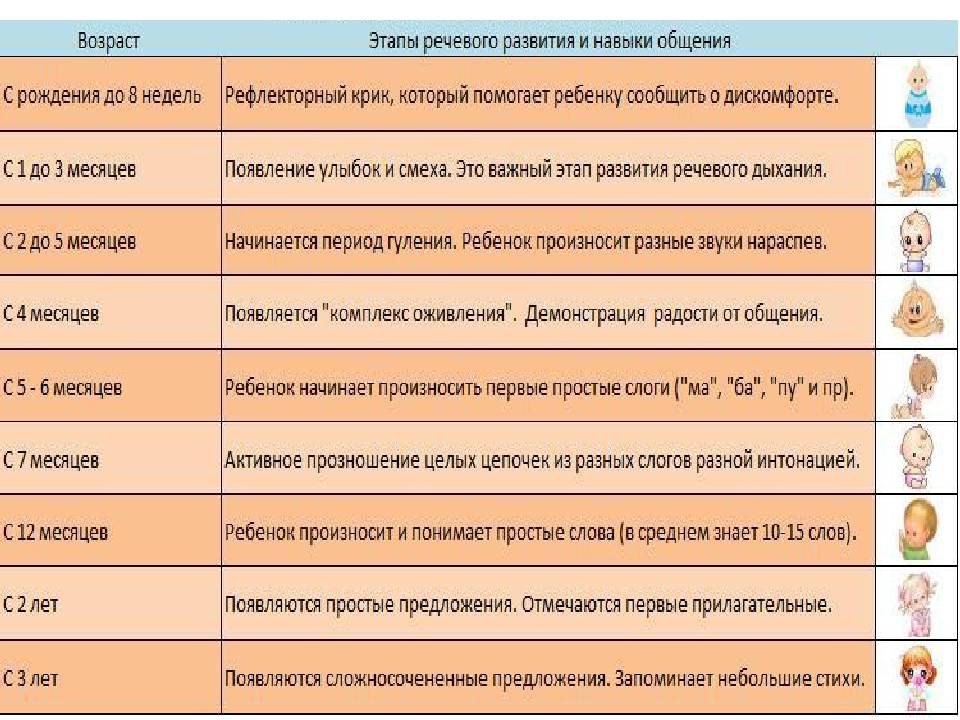
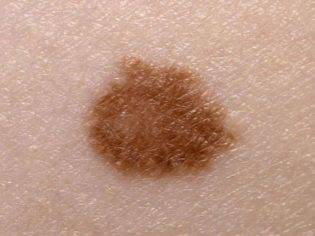
Родинки у детей: виды новообразований
Итак, как мы выяснили – детский возраст не является помехой для появления родинок на коже. Однако новые пятнышки на теле могут кардинально отличаться друг от друга. Чтобы понять, что всё в норме, нужно уметь отличать различные виды родинок.
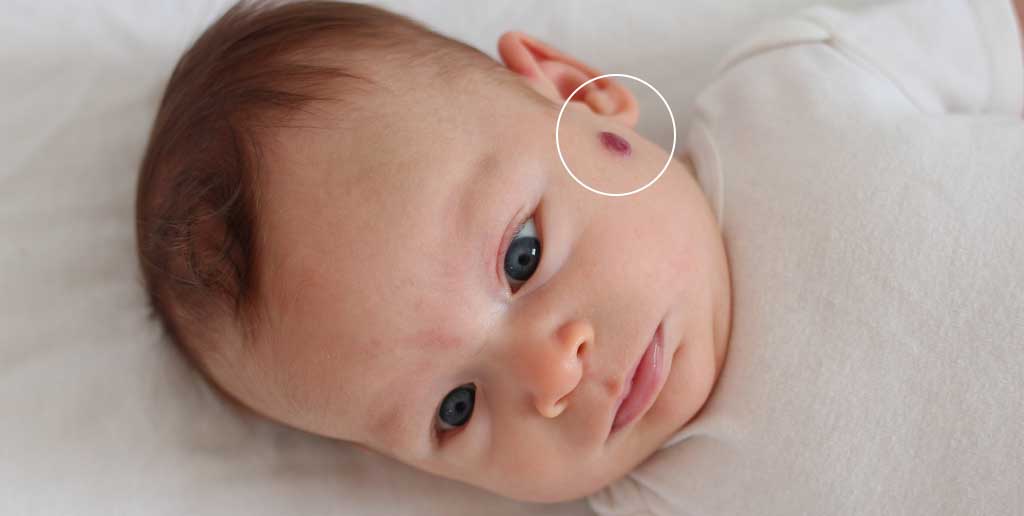
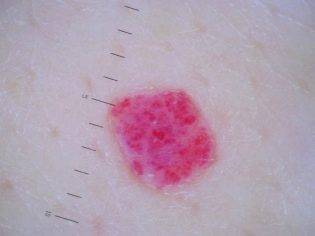
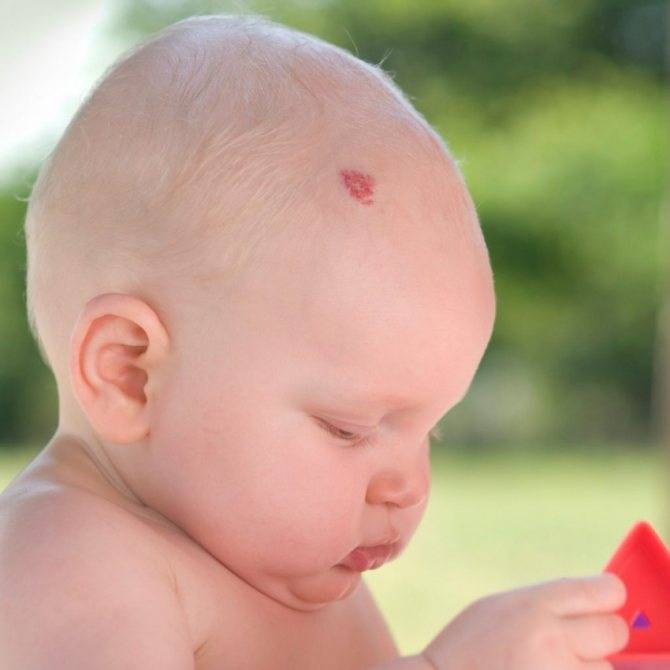
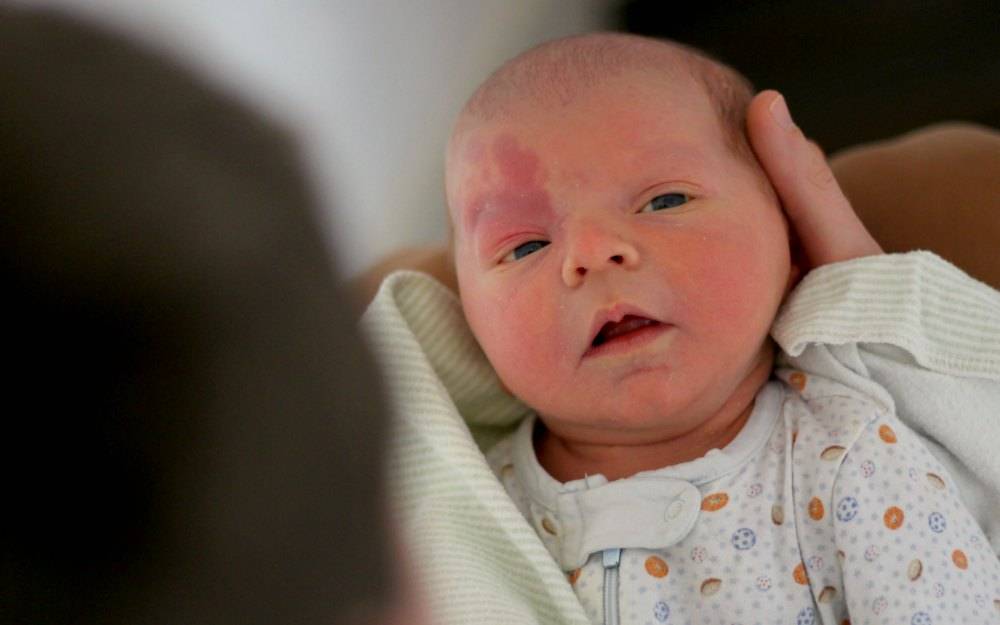
Небольшие родинки насыщенного красного цвета возникают, когда ребёнок только появляется на свет. Происходит это, чаще всего в результате сильного трения кожи в процессе прохождения малютки через родовой проход матери. Такие невусы могут возникать на любом участке кожи, но чаще всего они появляются именно на головке новорождённого. Также следует отметить, что подобные новообразования могут возникать значительно позже, по мере роста и взросления малыша. Диагностики и лечения красные невусы не требуют.
Анемические родинки появляются в результате недоразвитости кровеносных артерий ребёнка. Они представляют собой большие пигментные новообразования с явными неровными краями. Отличается бледно-розовым оттенком. Избавиться от данной патологии кожи можно только посредством проведения операции.
У новорождённого малыша можно наблюдать плоские родинки, которые возникают в результате сильного повреждения кровеносных сосудов. Возникают, как правило, на участках кожи, которые расположены на голове, шее или лице ребёнка. Имеют характерную ярко-красную окраску и крупные размеры. По мере взросления малыша, пятно может увеличиваться в размерах, не изменяя при этом своего окраса
Важно отметить, что такую форму невусов рекомендуется срезу же лечить, так как с возрастом эта процедура становится намного болезненней.
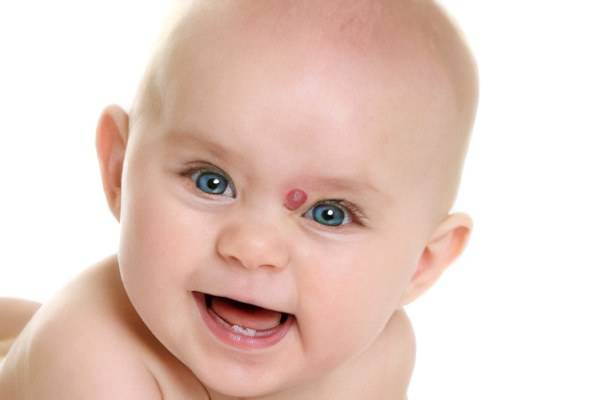
Большая, яркого красного оттенка выпуклая родинка в медицине называется гемангиома. Она в результате взросления малыша, начинает увеличиваться в размерах и приобретает бледноватый оттенок
Зачастую никакого лечения такая форма невуса не требует. Однако при желании избавиться от такого пигментного пятна можно во взрослом возрасте путём проведения лазерной хирургии.
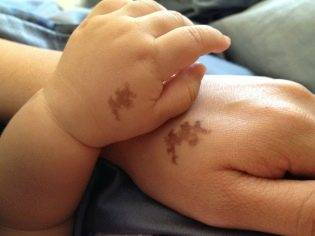
Самый частый тип невусов, который возникает на коже ребёнка – это небольшие ровные родинки коричневого оттенка. Они могут быть светло-коричневыми и тёмно-коричневыми. Не доставляют дискомфорта и присутствуют на коже всю оставшуюся жизнь. Никакого лечения такие родинки не требуют.
В том случае, если родители заметили на теле своего чада аномально большие невусы или их большое скопление в одном месте, следует проконсультироваться с дерматологом для постановки точного диагноза.
Способы удаления родинок
Удалять невусы можно только после консультации с врачом. Самостоятельное удаление в домашних условиях крайне не рекомендуется, поскольку может повлечь за собой образование шрамов, ожогов, ранок и стимуляцию злокачественных онкологических процессов.
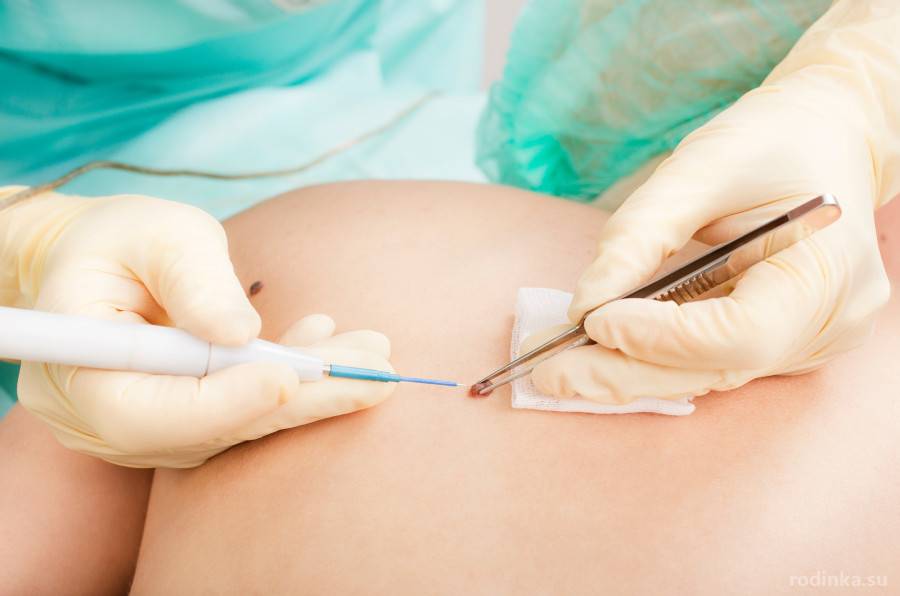
На сегодняшний день существует четыре эффективных метода удаления доброкачественных новообразований:
- Лазерный, позволяющий избавиться даже от глубоко вросших наростов.
- Хирургический, применяемый для удаления висячих и крупных родинок.
- Радиоволновой, помогающий добиться результата всего за одну процедуру.
- Криодеструкция, отличающаяся абсолютной безболезненностью.
На портале Rodinka.su вы найдете подборку клиник, где можно быстро, безболезненно и недорого избавиться от родинки. К вашим услугам квалифицированные дерматологи, новейшие методы диагностики и высокий уровень сервиса.
Почему появляется много родинок на теле ребенка?

- длительное пребывание на солнце.
- Подвижность малыша.
- Предрасположенность к образованию родинок.
С помощью генетики можно определить возраст ребёнка, в котором у него начнут появляться пятнышки на теле. Это может быть и 5, и 10 лет жизни. Многие врачи говорят о том, что невусы у мужского пола появляются в более зрелом возрасте, в то время, как у девочек они появляются с раннего детства. Генетика также влияет на множественность родинок на теле ребёнка.
Размер родинок, а также их число зависит от наличия в организме малыша специальных клеток, называемых меланоцитами. Они расположены во внутренних слоях кожи. Родинки на теле ребёнка – обычное дело.
Поэтому, если их немного, переживать не о чем. Однако, если вы заметите, как они начинают увеличиваться и менять свой цвет, это повод задуматься над посещением специалиста.
Причина появления невусов на теле ребёнка не только наследственная предрасположенность. Часто влияние ультрафиолета может стать причиной развития серьёзной болезни.
Как можно удалить?
За советом, о том, как убрать висячую родинку, можно обратиться к традиционной или хирургической медицине.
Традиционная медицина рассматривает возможность удаления новообразований только в больницах или специальных косметологических клиниках. Несколько вариантов удаления наростов:
- Криодеструкция — способ, при котором на родинку воздействуют жидким азотом, вследствие чего она замораживается и отпадает. Этот быстродействующий и эффективный метод удаления подойдет для отростков большого размера. Минусом криодеструкции можно считать то, что на коже остается шрам, убрать который поможет только пластическая операция.
- Лазерная коррекция — один из безопасных и быстрых способов удаления. Не оставляет рубцов на коже, поэтому такой метод можно использовать на любом участке тела. Луч лазера действует на нарост и выжигает его. На месте нароста остается углубление, которое исчезает через пару недель. Удаление происходит без какого-либо кровотечения и заражения.
- Электрокоагуляция – на нарост воздействую специальным аппаратом, на ручке которого находится металлическая нить, через нее проходит ток. Эта нить нагревается и срезает родинку. Место среза не кровоточит, что исключает заражение и воспаление. Однако, у пациента возможны болевые ощущения. Для устранения их потребуется местная анестезия.
- Иссечение хирургическим путем. Используют в том случае, когда нужно получить материал новообразования и отправить его на анализы. Применяют для больших и потенциально опасных висячих новообразований. При проведении процедуры используют местный наркоз. Возможны шрамы и неполное удаление новообразования.
Конкретный метод может выбрать только врач, после предварительного исследования новообразования.
Для лечения наростов есть специальные препараты, которые можно применять дома:
- Стефалин – мазь растительного происхождения. Препарат наносят только на родинку, а кожу вокруг необходимо защищать от попадания мази. Применяют дважды в день.
- Малавит – средство на основе трав. Средство переносят на ватку или ватный диск, а затем обрабатывают необходимую область. Затем родинку заклеивают пластырем, а процедуру повторяют раз в два дня.
- Колломак – препарат, помогающий удалить небольшие родинки. Действует на эпителий, смягчая его, после этого отростки отпадают.
Прежде чем приступать к самостоятельному лечению, необходимо выяснить природу висячего нароста
Важно помнить, что средства народной медицины и препараты, приобретенные без рецепта врача, могут иметь противопоказания и побочные эффекты. Консультация у специалиста показана каждому человеку, имеющему висячие родинки.
Причины появления у детей
Научное название родинок – невусы. Клетки, вырабатывающие пигмент, называются меланоцитами. Они имеют нейрональное происхождение, их источником является производное зачатка центральной нервной системы – нервный гребень. Клетки нервного гребня способны мигрировать в организме и дают начало компонентам периферической нервной системы и предшественникам пигментных клеток (меланобластам).
В невусах находятся специфические клетки из меланоцитов. Они образуют гнездные скопления и тяжи. Различают врожденные (родимые пятна) и приобретенные пигментные пятна.
У детей нарушение пигментации наблюдается редко. Врожденные пигментные пятна не несут опасности, являются следствием нарушения естественного процесса распределения меланобластов (предшественников меланоцитов) во внутриутробном периоде. В результате часть меланобластов мигрирует в избыточном количестве. Это приводит к неравномерному распределению меланоцитов в базальном слое эпидермиса, они образуют гнездные скопления или тяжи.
Чаще невусы располагаются на спине, голове, конечностях. Появление пигментных пятен на лице и конечностях объясняется большей концентрацией меланоцитов в эпидермисе. Участки тела больше всего подвергается действию солнечного света.
Пигментные пятна могут появляться после воздействия факторов внешней среды. Немаловажо в появлении данных образований влияние внутренних факторов.
Внешние факторы окружающей среды:
- Электромагнитное излучение ультрафиолетового спектра. Ультрафиолет человеческим глазом практически нельзя увидеть. Его источником в природе является солнце. Частые или длительные прогулки, когда солнце в зените, могут спровоцировать появление родинок или их увеличение. УФ-лучи вызывают усиленное образование меланина путем повышения активности ферментов, участвующих в синтезе (тирозиназы), накопление пигмента в меланоцитах.
- Жесткое излучение, к которому можно отнести рентгеновское, гамма-излучение. Появление большого количества пигментных пятен наблюдается у людей, больных онкологическими заболеваниями, прошедшими сеансы лучевой терапии.
- Вирусные заболевания (вирус папилломы человека, контагиозный моллюск).
- Травмы.
К внутренним факторам относят:
- Наследственность. Генетические факторы в большинстве случаев играют ключевую роль. Существует более сотни генов, ответственных за пигментный обмен, дифференцировку соответствующих клеток и регуляцию биохимических процессов в них. На пигментный обмен влияют гормоны, синтез и структура которых регулируются генетическим аппаратом клеток.
- Гормональные факторы.
- Некоторые расстройства метаболизма. К таким относится сахарный диабет. Диабет приводит к гормональным изменениям, повышающим вероятность появления пигментных пятен.
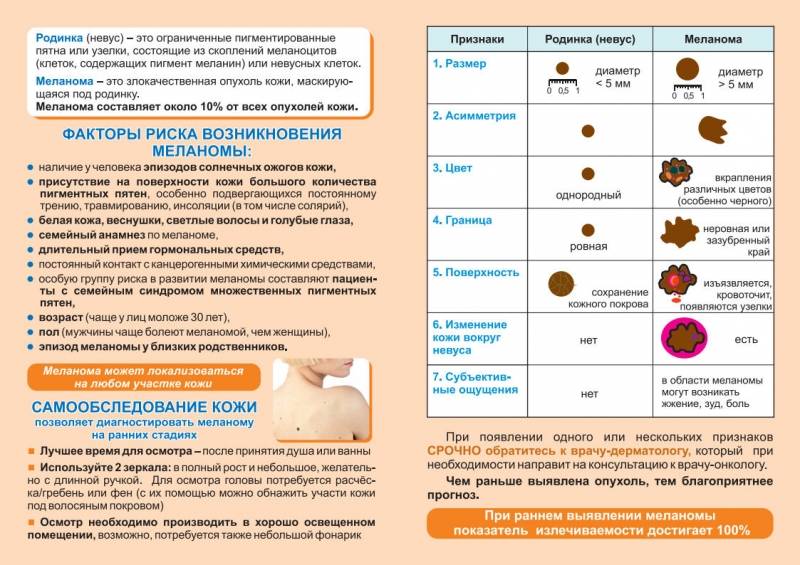
Виды родинок на теле и причины их появления
В зависимости от того, какие ткани подвергаются изменению, родинки могут иметь различный внешний вид, строение и цвет. В клинической практике родинки подразделяют на несколько типов.
- Плоские родинки — самый распространенный вид родинок, образующихся в верхнем слое кожи. По цвету они в большинстве случаев немного темнее веснушек, имеют округлую форму и четкие границы. Чаще всего причиной плоских родинок на лице и теле является ультрафиолетовое излучение. Начальный размер плоских родинок — не более 0,5 см в диаметре, но под воздействием солнечных лучей они могут менять свой цвет и размер. Плоские родинки подразделяют на юношеские и старческие, их появление обусловлено возрастными изменениями гормонального баланса.
- Красные родинки — эти новообразования лишь внешне напоминают родинки. В клинической медицине они носят название ангиомы, могут иметь вид плоских или выпуклых образований, узловатую, пещеристую или ветвистую структуру. Причины появления красных родинок на теле кроются в изменении кровеносных сосудов. Причины красных родинок — опухолевый процесс, затрагивающий чаще всего только сосуды, но иногда и соседние клетки. В большинстве случаев красные родинки на теле — доброкачественные образования, причины которых связаны с гормональными нарушениями. У детей причины появления красных родинок обусловлены некоторыми нарушениями роста сосудистых тканей. Спровоцировать рост красных родинок у взрослого человека могут вирусные инфекции, недостаток витамина C, химические воздействия, травмы, чрезмерное ультрафиолетовое облучение.
- Висячие родинки — особый вид образований кожи, произрастающих из клеток эпителиальной ткани. Этот вид родинок представляет собой выпуклые выросты на коже с неравномерной поверхностью. Цвет образований может варьироваться от белого до бурого оттенка, но всегда отличается от естественного тона кожи. Висячие родинки могут образовываться единично или целыми колониями в различных местах. Чаще всего они локализуются на шее, лице, в области грудной клетки и подмышек. Причиной появления висячих родинок чаще всего становятся гормональные нарушения, спровоцированные заболеваниями эндокринной системы или возрастными изменениями. Одной из причин висячих родинок часто становится вирус папилломы человека (ВПЧ), который провоцирует разрастание эпителиальной ткани и меланоцитов. Новообразования такого типа могут перерасти в злокачественные, особенно когда резко увеличивается их количество или внешний вид.
- Черные родинки — подкожные пигментные образования, в которых содержится особое вещество меланин, чем и обусловлен темный насыщенный оттенок. Чаще всего черная родинка является перерождением обычного коричневого невуса. Причиной появления черных родинок на теле у женщин чаще всего выступают гормональные изменения, обусловленные беременностью, лактацией, менопаузой. Причиной появления таких родинок на теле у мужчин в большинстве случаев являются травмы имеющихся прежде невусов.
- Синие родинки — это меланоцитарный невус (относится к виду доброкачественных новообразований), располагающийся в глубоких слоях дермы. Их насыщенный и необычный цвет объясняется выработкой меланина, который, располагаясь в глубине кожи, дает голубоватый или синий оттенок. Отличительной чертой синих родинок является гладкая глянцевая поверхность и четко очерченные края. Такие родинки часто появляются у детей и подростков в период полового созревания.
Вопрос и причины образования родинок во многом индивидуален, поэтому определить точную природу и механизм развития невусов можно лишь в процессе специализированных исследований. Родинки могут появляться и самостоятельно исчезать в процессе внутренних, чаще всего гормональных, изменений.
Любые заметные изменения во внешнем виде и структуре родинок — это серьезный повод обратиться к врачу дерматологу и пройти обследование. Выявление причин изменения и чрезмерного распространения родинок выступает самым эффективным методом раннего диагностирования злокачественных новообразований кожи.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!. Количество прочтений: 5942
Количество прочтений: 5942
Этиология
На данный момент точная этиологическая картина данного дерматологического заболевания не установлена. Медики считают, что одной из причин возникновения аномалии являются генетические особенности, происходящие из-за нарушений в выработке пигмента и его распространения в кожные слои.
Чтобы понять процесс формирования дефекта, необходимо познакомиться со следующими понятиями:
- Меланины – являются производными аминокислот – это частицы темного пигмента кожи, что отвечают за окрас кожных тканей в коричневый, желтый, черный цвет. Кроме альбиносов, есть у представителей всех рас.
- Меланоциты – относятся к клеткам, которые включают в себя меланины и разносят их по всему организму.
- Эпидермис – является верхним слоем кожи, состоит из многослойного эпителия.
- Дерма – считается глубинной частью кожи, имеет вид соединительных волокон, которые вбирают в себя все сосуды, железы, нервные окончания, лимфатические пути, фолликулы волос.
У европейской расы кожа белая. Когда на нее воздействуют солнечные лучи, начинает активно производиться меланин. А у рас с другим окрасом синтез пигмента идет постоянный, чтобы кожа была нужного цвета.
На ранних стадиях формирования эмбриона образуется зародышевый листок, из которого будет формироваться вся нервная система, зачатки зубов и кожная ткань. Когда появляется кожа, меланоциты мигрируют из зародышевого листка в эпидермис. У ребенка, относящегося к монголоидной расе, происходит сбой на данном этапе, в результате чего определенное количество клеток, которые производят пигменты кожи, оседает в поверхностном слое.
Монгольское пятно у ребенка
Действительно ли опасна травма родинки?
В рунете опасности травматизации родинок придается излишнее, на мой взгляд, значение. Есть ли у этой точки зрения обоснование? Безусловно, но мне кажется, что оно достаточно шаткое.
Действительно, существует несколько исследований этого вопроса, в основном проводимых в 60–80-х годах прошлого века. В них показано, что 30–50 % пациентов, у которых меланома развилась на фоне невуса, отмечали однократную или неоднократную травматизацию родинки.
Против данных этих исследований есть несколько аргументов:
- То, что меланома развилась после травмы невуса, не обязательно означает, что эти два явления связаны между собой. Меланома могла развиться как перед травматизацией, так и значительно позже по другим причинам.
- Метаанализ от 2010 г. (обобщение данных 9 исследований) показал, что проведение инцизионной биопсии не влияет на прогноз при меланоме. Другими словами, если от меланомы отрезать кусок (с диагностическими целями) – это не отразится отрицательно на шансах пациента прожить 5 лет и более.
-
Выводы авторов нескольких исследований (55, 115, 147 и 498 пациентов) сходятся в одном – неполное удаление невусов, кроме диспластических с тяжелой дисплазией, не приводит к развитию меланомы.
Здесь въедливый читатель скажет: «Ага! Все-таки неполное удаление (можно читать «травма») вызывает развитие меланомы!» Нет. Диспластический невус с тяжелой дисплазией – сам по себе имеет высокие шансы стать меланомой в будущем. Связь неполного удаления и развития меланомы из таких невусов не доказана.
- Мой опыт. Практически каждый день мне пишут люди, которые травмировали родинку и теперь готовятся «помирать», потому что начитались интернета. Практически любой человек, у которого есть выступающая над кожей родинка так или иначе её хоть раз в жизни травмировал. Если бы травматизация родинки действительно была фактором риска – в нашей стране с населением 146 000 000 диагноз “меланома” ставили бы значительно чаще, чем 8 000 раз в год.
Мнение специалистов
Эффективность салфеток «АСЕПТА» доказана в лабораториях компании ВЕРТЕКС. Продукция имеет:
- Сертификат соответствия №РОСС RU.АГ81.Н01070;
- Сертификат соответствия №РОСС KR.АГ81.H01815;
- Свидетельство о государственной регистрации №RU.47.01.05.014.Е.000002.01.18.
Кроме того, изучение клинической эффективности применения лечебно-профилактических средств серии «АСЕПТА» при лечении воспалительных заболеваний пародонта у детей и подростков, проводимое на кафедре стоматологии детского возраста Новосибирского государственного медицинского университета, доказали, что после применения лечебно-профилактических средств «Асепта» у детей отмечено снижение признаков воспаления в тканях пародонта (исчезновение отечности, кровоточивости десен).
Какими бывают родинки?
Родинки можно поделить на два типа:
- Врожденные;
- Приобретенные.
Врожденные родинки делятся на три категории:
- Мелкие (диаметр от 0,5 до 1,5см);
- Средние (1,5-10 см);
- Крупные (более 10 см).
И если мелкие невусы как правило не вызывают опасения, то средние и крупные опасны из-за очень большого шанса их перерождения в злокачественную опухоль. Подобное случается в 10-50% случаев.
Приобретенные невусы подразделяются на:
- Внутридермальные (скопление пигментных клеток в дермальном слое кожи);
- Эпидермальные (скопление пигментных клеток в среднем слое кожи);
- Пограничные или смешанные (скопление клеток на границе дермы и эпидермиса).
Первые два вида, как правило, выглядят как горошина, в то время как третий вид -более плоский.
Активное появление новых родинок начинается в период полового созревания и при беременности, а также в пожилом возрасте. Стимулятором роста родинок могут послужить травмы, загар(в том числе в солярии), гормональное лечение и массаж.
Все эти типы родинок можно наблюдать у каждого из нас, причем среднее количество невусов может быть от 3 до 100, и с возрастом итоговое число может увеличиваться. Главная их опасность – в возможности перерождения в злокачественную опухоль. К примеру, меланома (одна из самых злокачественных опухолей) до 70% случаев развивается именно из невуса. Поэтому, чтобы избежать неприятных последствий, нужно знать, когда бывшая «хорошая» родинка начинает становиться явным признаком опасности.
По возможности перерождения в меланому невусы делятся на:
- Меланомоопасные(пограничный пигментный невус, синий невус, невус Оты, гигантский волосяной пигментный невус, ограниченный предраковый меланоз Дюбрея);
- Меланомонеопасные (внутридермальныйневус, фиброэпителиальный невус, папилломатозный и веррукозные невусы, «монгольское» пятно, галоневус или невус Сеттона и другие невоидные образования кожи.
Родинки у детей: опасные признаки злокачественных новообразований
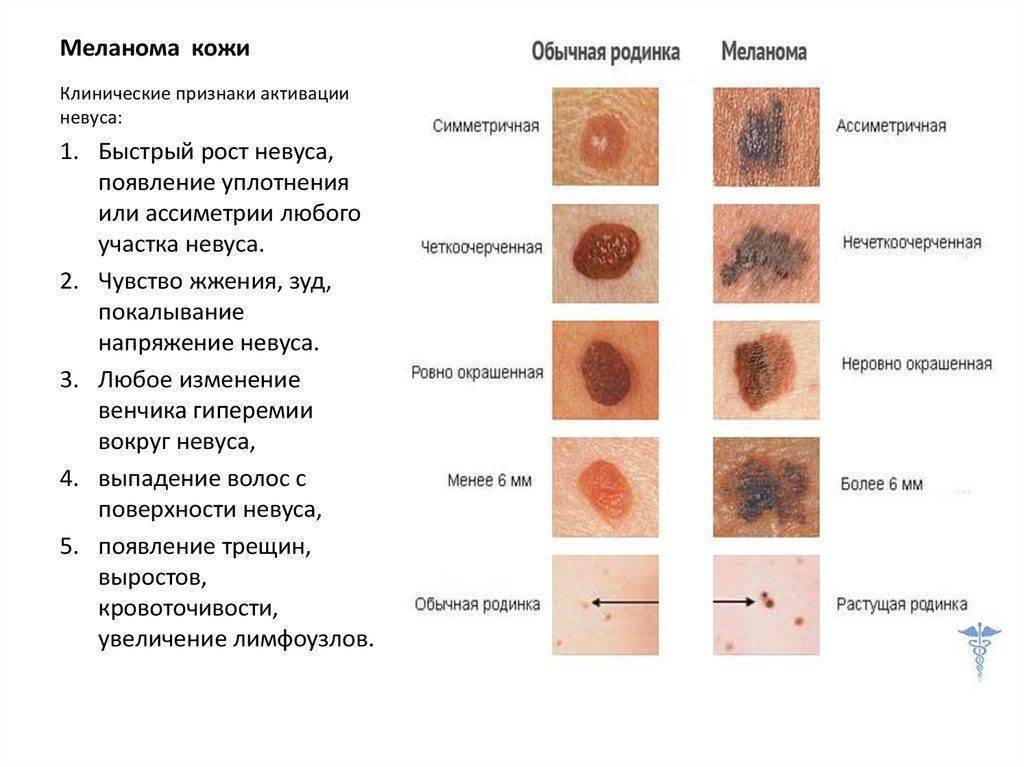
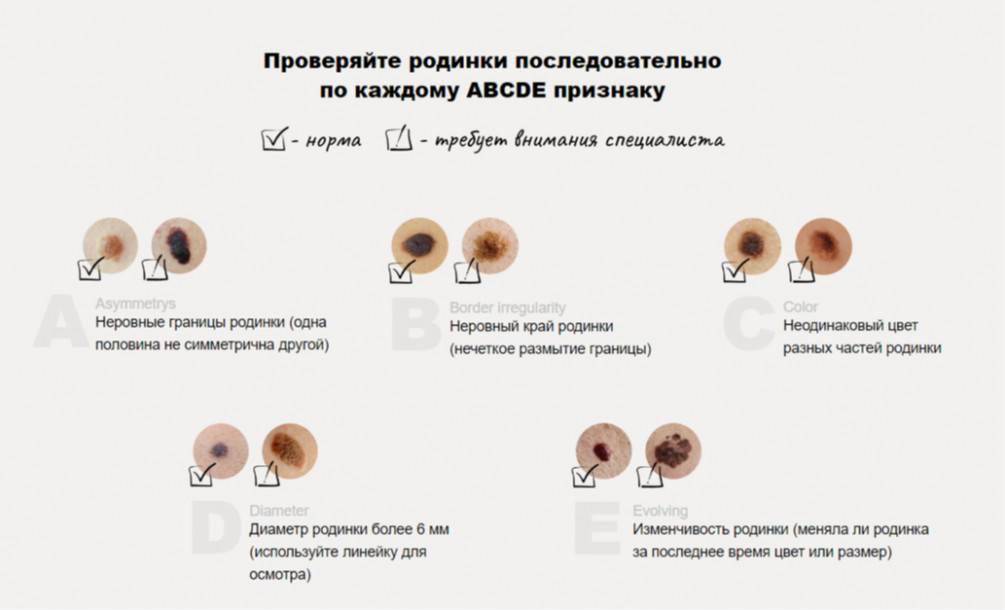
Некоторые типы пигментных образований имеют свойство перерождаться в злокачественные клетки, которые могут привести к развитию рака. Чтобы этого не допустить, врачи рекомендуют их удалять. Основными признаками опасных родинок являются:
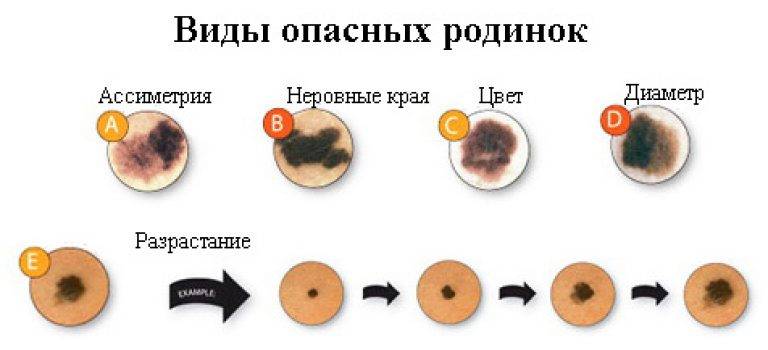
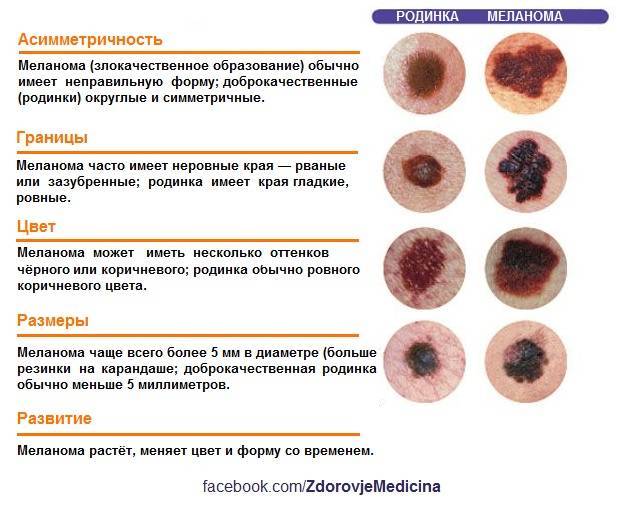
- асимметричность невуса, наличие размытых или нечётких границ;
- тревогу должен вызвать такой признак, как отсутствие на поверхности невуса маленьких волосков;
- если у ребёнка наблюдается на коже много родинок, и все они обладают неравномерным и различным окрасом, родителям лучше всего обратиться к специалисту;
- воспалённая кожа вокруг родинки;
- поводом для беспокойства является появление у ребёнка постоянного зуда или болевых ощущений в области родинки;
- если невус за короткий промежуток времени стал заметно расти и увеличиваться, необходимо незамедлительно обратиться к врачу;
- формирование на поверхности родинки аномальных структур (например, корочки, выпуклости или язвы);
- не следует игнорировать и такой симптом, как увеличенный размер невуса, который превышает шести миллиметров в диаметре.
Когда имеется хотя бы один из выше перечисленных признаков, требуется консультация дерматолога. Необязательно, что невус окажется злокачественным и негативно скажется на здоровье ребёнка, однако, любую патологию проще предупредить, чем потом пытаться от неё избавиться.
Что это и почему появляются?
В медицине родинки называются невусами. Комаровский призывает отличать родимые пятна, которые тоже невусы, но всегда — врождённые, от родинок, которые во всех без исключения случаях появляются уже после рождения. Образования на коже у детей бывают разными: большими и маленькими, выступающими над кожей и находящимися на её уровне. С точки зрения медиков, родинка представляет собой скопление клеток меланоцитов. Скопиться эти клетки могут внутри дермы, в этом случае говорят о внутридермальном образовании. При эпидермальном невусе скопление меланоцитов происходит в наружном слое кожи. Также выделяют так называемые висячие невусы: сильно выступающие и очень травмоопасные.
Цвет может быть любым, от коричневого до чёрного и даже фиолетового.
Чаще всего невусы проявляются на лице. И если новорождённый практически не может похвастать наличием родинок, то уже в первые годы жизни они могут появиться, и в этом нет ничего удивительного. Есть теория, что родинки есть и у новорождённых, но они такие маленькие, что рассмотреть их без увеличительного оптического оборудования возможным не представляется.
Причины, по которым у детей начинают появляться такие образования, до конца науке, увы, неизвестны. Но есть несколько предрасполагающих факторов, которые напрямую влияют на то, насколько много будет родинок и насколько яркими они будут.
- Генетическое наследование. Замечали, что часто у мамы и дочки родинки находятся в одном и том же месте? Это и есть проявление генетических родинок, из-за которых, собственно, невусы и получили называние «РОДинки». Информация о них заложена на уровне ДНК.
- Частое и долгое нахождение на открытом солнце: ультрафиолетовые лучи стимулируют выработку меланина и в результате появляются новые родинки.
- Гормональные изменения и «бури»: любой период жизни человека, связанный с гормональной перестройкой (половое созревание, беременность и др.), сопровождается образованием новых невусов.
- Радиационное поражение, вирусные заболевания кожи.
В самих родинках Евгений Комаровский не видит повода для переживаний и волнения.
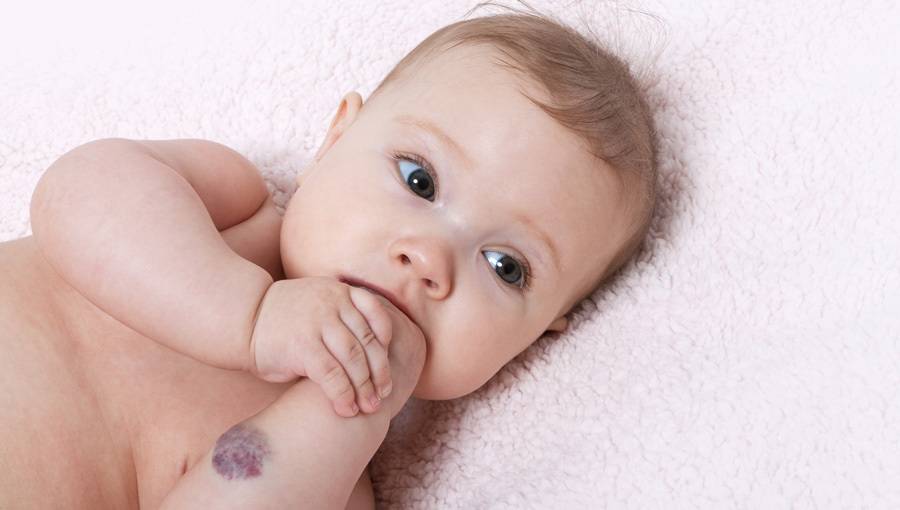
Монгольское пятно у новорожденных детей на попе – причины возникновения и причины
Родинки или родимые пятна есть у большинства людей. Переполненные пигментом клетки кожи трансформируются в меланоциты, скопления которых и называют родинкой или невусом. Монгольское пятно и является вот таким невусом, возникающим в области крестца, ягодиц или бедер. Что оно собой представляет?
Что собой представляет
Монголоидное пятно не образуется у взрослого человека или школьника, а появляется у младенца при рождении на ягодицах, на спине, на ногах. Иногда пигментация смещается на другое место. Со временем насыщенный оттенок тускнеет, невус уменьшается в размерах и совсем пропадает. Пятно может окрашиваться в синий, черный, серый и даже зеленый цвет, обладать овальной, круглой, размытой формой.
Единичное образование исчезает в детском возрасте, множественная пигментация иногда сохраняется у взрослого человека. Пятно, которое формируется, когда малыш находится в утробе мамы, не вызывает ни зуда, ни боли, не возвышается над кожным покровом, может быть совсем крошеным образованием или достигать в радиусе 50 мм.
Внешний вид
Темная отметка — врожденный невус. В большинстве случаев монголоидное пятно у новорожденного имеет сине-серую окраску, напоминающую синяк. Иногда эти пятна бывают сине-черными или сине-коричневыми. Отличительной особенностью именно этих пятен считается равномерное окрашивание по всему участку с измененной пигментацией.
Форма пятна может быть совершенно различной, преимущественно неправильной формы. Размеры также не имеют стандартов — бывают от крапинок, не превышающими размер монеты, до больших пятен, покрывающих всю спину.
Монголоидное пятно у новорожденного чаще всего сосредоточено на пояснице или крестце. Но вполне вероятны и другие места проявления: известно появление пятен на голенях, спине, предплечьях и даже кистях рук. Очень редко встречаются даже мигрирующие пятна, постепенно перемещающиеся, например, с ягодиц на поясницу и спину.
Сразу после рождения «кляксы» темнеют, но с течением времени становятся бледнее и меньше. Практически у всех детей к 5 годам кожа приобретает равномерный цвет. Редко отметки можно обнаружить у подростков. Монголоидные пятна у взрослого остаются только в том случае, если в детстве их было много, причем в нетипичных местах.
Клинические проявления
Сразу после рождения пигмент у ребенка выражен слабо, пятно обладает бледно-голубым оттенком, но под действием солнечным лучей приобретает темно-синий окрас. Врачи не считают отклонением невус, что сформировался в первые дни жизни малыша.
Врожденное пигментное образование в основном встречается у детей эскимосов, японцев, корейцев, вьетнамцев.
Киргизы и сейчас радуются, когда в семье появляется младенец с синеватым пятном, поскольку верят, что малыша оберегает сам Чингисхан. Подобное толкование встречается в мифах и легендах казахов, туркменов, узбеков.
Как избавиться от дырки на копчике
Эпителиальный копчиковый ход (ЭКХ) представляет собой патологию, относящуюся к врожденным аномалиям развития и характеризующуюся образованием в подкожно-жировой клетчатке копчиковой области тяжистого образования, выстланного изнутри полноценно функционирующим эпидермисом.
По существующим теориям образование его может быть связано с тем, что в эмбриональный период происходит неполная редукция мышц хвостового отдела. Именно из-за этого позади копчика остается ход, прикрытый эпителиальной тканью. Если рассмотреть эту картину, то видна дырка на копчике. По другим предположениям, данная патология – следствие неправильного роста волос, не наружу, а как бы внутрь.
Такая аномалия встречается достаточно редко, чаще всего у представителей мужского пола
Как правило, привлекает к себе внимание у ребенка-грудничка, а начинает доставлять проблемы эта дырочка ребенку, когда возраст приближается к подростковому, либо у юношей и мужчин молодого возраста. Подробнее об ЭКХ можно читать в нашей статье здесь
Развитие копчикового хода у ребенка
У новорожденных детей эпителиальный ход (при его наличии) совсем еще мал. Отверстие располагается, как правило, в межъягодичной складке. В первое время, если родители не очень внимательны к этой области тела своего ребенка, ход на копчике практически не заметен.
В первые годы жизни ребенка копчиковый свищ не доставляет проблем, протекает бессимптомно, поэтому родители редко беспокоят врачей по этому поводу.
Все проблемы обычно начинаются с момента полового созревания. В месте расположения хода начинают расти волосы, скапливаются продукты жизнедеятельности желез. На коже поселяется большое количество бактерий, это еще объясняется близостью анального отверстия.
Чсс у детей: норма по возрастам в таблице, алгоритм подсчета пульса
Наблюдение за сердцебиением ребенка поможет вовремя заметить и предупредить заболевания сердечно-сосудистой системы. В расчет берется 2 показателя:
- частота пульса,
- частота сердечных сокращений (сердцебиения).
Пульс и частота сердечных сокращений позволяют сделать выводы о том, корректно ли функционирует сердечно-сосудистая система малыша. Это позволяет выявить врожденные патологии или диагностировать раннюю стадию заболевания.
Нарушение нормы ЧСС свидетельствует об аритмии.
Чтобы выявить наличие патологии, нужно знать способы измерения ЧСС и ЧДД, корректно применять их на практике, а также отличать нормы для малышей разного возраста от патологического процесса.
Методы измерения и алгоритм подсчета пульса у детей
Можно выделить 3 метода измерения пульса у детей:
- Самостоятельное. Установите таймер секундомера на 1 минуту. Приложите большой палец к месту, где находится артерия (запястье, шея, локоть, висок). Часть тела, наиболее удобная для наблюдения за сердцебиением, для каждого индивидуальна.
- Использование специального браслета. Такой пульсометр можно купить в аптеке или любом магазине спортивных принадлежностей. По сравнению с первым, этот метод менее точен, т.к. качественные экземпляры найти тяжело.
- Медицинское обследование. Выполняется врачом с определенной периодичностью. Для фиксации пульса у новорожденных врачи используют стетоскоп. Не лишним будет измерение АД с помощью тонометра.
Оптимальным моментом для самостоятельного обследования является время сна или момент сразу после пробуждения. Во сне малыш спокоен, и его пульс не сильно искажен. Поза лежа более предпочтительна, чем остальные. Удары следует считать внимательно. Лучше проверить себя и пройти весь алгоритм действий несколько раз — ЧСС не должна сильно колебаться в пределах одного показателя.
От чего зависит частота сердцебиения ребенка?
Показатель пульса у детей зависит от:
- возраста (чем больше лет, тем ниже показатели нормы),
- массы тела,
- положения тела при измерении,
- времени суток и т.д.
Для максимальной точности проведите несколько измерений в одинаковых условиях. Например, старайтесь считать пульс ребенку в одно и то же время суток, при одном и том же положении тела и т.д. Если ребенок болен или капризничает, процедуру лучше отложить. Перед тем как считать пульс, измерьте температуру тела. Норма — 36.5-37.0 °C.
О чем свидетельствует учащенный или замедленный пульс?
Высокий пульс может появиться по ряду причин, среди которых выделяются патологические и непатологические. К непатологическим относятся:
- физическая активность,
- перегрев тела,
- эмоциональное возбуждение,
- переутомление.
Перечисленные факторы не имеют патологической природы и являются нормальными. В этом случае не нужно обращаться к врачу. Другое дело, если видимые причины для повышения ЧСС отсутствуют. Тогда отклонение от нормы может произойти по причине:
Игнорировать этот сигнал организма опасно для здоровья ребенка. Развитие патологий при отсутствии адекватной терапии приведет к дефициту питательных веществ в коронарных капиллярах. Чем меньше малышу лет, тем слабее его сердечная мышца, поэтому она не может справляться с такой нагрузкой. Самым страшным последствием является фибрилляция желудочков сердца.
Почему возникает замедленное сердцебиение у ребенка? Брадикардия может свидетельствовать о:
- гипотензии – недостаточном кровяном давлении,
- эндокардите – воспалении внутренней оболочки сердечной мышцы,
- миокардите – поражении сердца,
- дисфункции щитовидной железы,
- голодании,
- переохлаждении.
Если сердечный ритм снижается до 40 ударов, немедленно вызывайте бригаду скорой помощи. Запущенное состояние приведет к коматозу. Кроме замедленного пульса брадикардия характеризуется наличием таких симптомов, как слабость, усталость, сонливость и понижение АД. При обнаружении одного или нескольких симптомов необходимо быстро обратиться за медицинской помощью.
Заключение
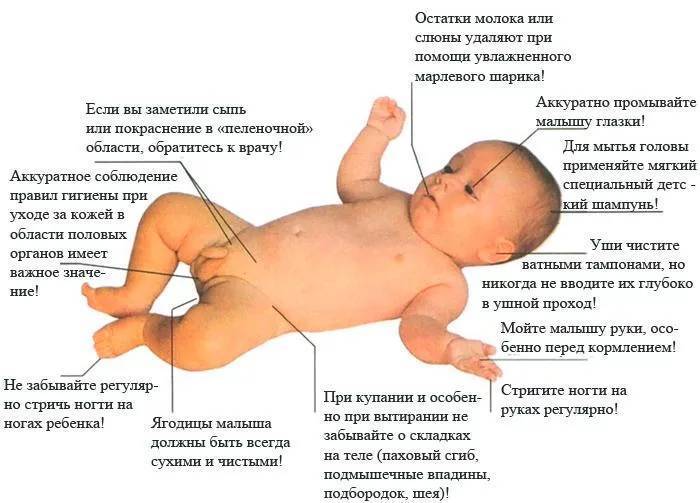
Чтобы не допустить воспаления родинок или их перерождение в злокачественные образования, достаточно соблюдать некоторые меры профилактики: следить за их состоянием, не допускать травмирования, ограничить пребывание на улице в солнечную погоду и при малейших подозрениях на начало развития патологического процесса, своевременно обращаться к дерматологу.
Следует помнить о том, что родинки – это совершенно нормальное явление для кожи любого человека. Однако малейшее отклонение от нормы – это повод для беспокойства, особенно в том случае, когда дело касается маленьких деток.