Пиелонефрит при беременности лечение
Комментарий эксперта:
Еще несколько лет назад пиелонефрит при беременности было принято лечить антибиотиками. Однако последние исследования показали, что применение антибиотиков во время беременности настолько меняет экосистему плода, что это продолжает влиять на него в течение всей жизни. Кроме того, на фоне иммунодефицита у беременной применение антибиотика приводит к развитию бактериального кандидозного кольпита, который может стать причиной преждевременных родов, инфицирования плода и осложнений. Еще одна опасность использования антибиотиков заключена к возникновении резистентности (когда микроорганизмы становятся устойчивыми к действию антибиотиков и перестают на них реагировать). В связи с опасностью резистентности Всемирная организация здравоохранения (ВОЗ) составила список самых опасных бактерий, против которых скоро перестанут действовать антибиотики.
К примеру, в последние годы значительно выросла резистентность кишечной палочки к антибиотикам-фторхинолонам. Поэтому эта группа антибиотиков не назначается детям, беременным и лактирующим женщинам. Ведь системные фторхинолоны способны вызывать серьезные долговременные и порой инвалидизирующие побочные эффекты.
Помимо фторхинолонов, опасными для плода могут быть группы антибиотиков-сульфаниламидов и аминогликозидов.
Все чаще урологи склоняются к тому, чтобы избежать назначения антибиотиков беременным и в качестве терапии рекомендуют препараты растительного происхождения (к примеру, на основе клюквы). Однако, если избежать назначения антибиотиков невозможно, сначала проводится анализ на чувствительность возбудителя к конкретному антибиотику у беременной
Также важно учесть при назначении лечения срок вынашивания
В современной урологии для беременных используют следующие анбитиотики:
- комбинации амоксициллина и клавулановой кислоты;
- комбинации амоксициллина и сульбактама;
- на более поздних сроках — цефалоспорины 2 и 3 поколений и макролиды.
Если медикаментозное лечение не помогает или у беременной развивается карбункул почки или абсцесс, ей назначается операция. В тяжелых случаях врачи бывают вынуждены прервать беременность, чтобы сохранить жизнь женщины, если у нее возникает тяжелая степень гестоза, острая почечная недостаточность, резко ухудшается состояние, если плод переживает острую гипоксию.
Чтобы избежать подобных случаев, не отказывайтесь от плановой госпитализации в первом триместре, если врач выявил у вас пиелонефрит. Это поможет вовремя разработать грамотную схему лечения и сохранить беременность. Во втором или третьем триместре вам могут предложить вторую госпитализацию, чтобы избежать развития осложнений.
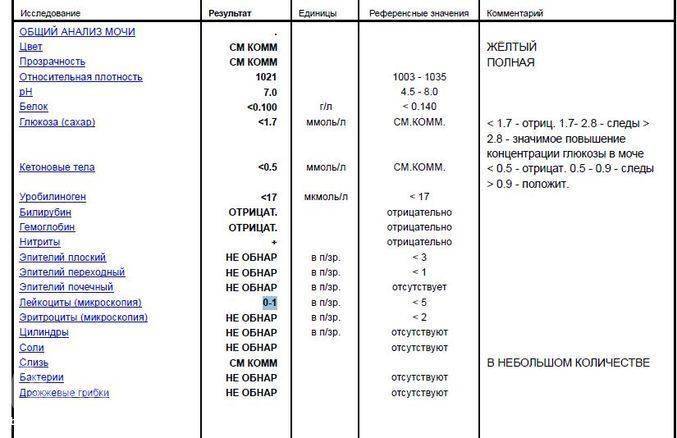
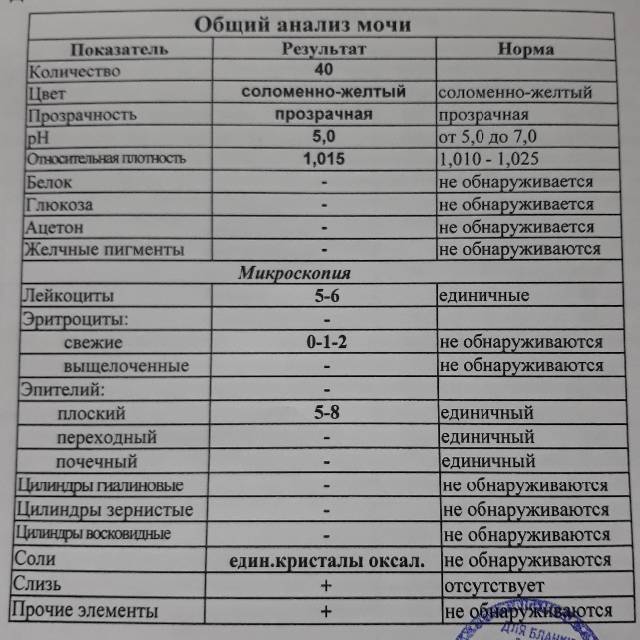
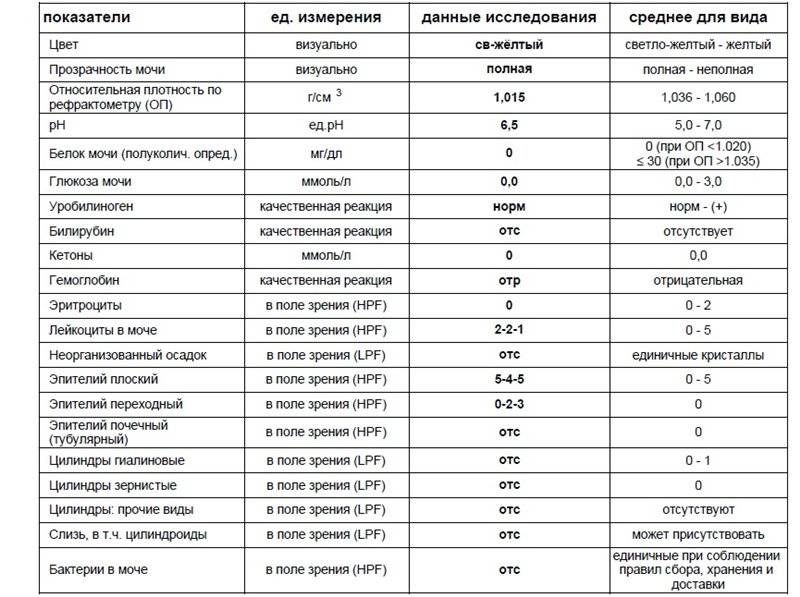
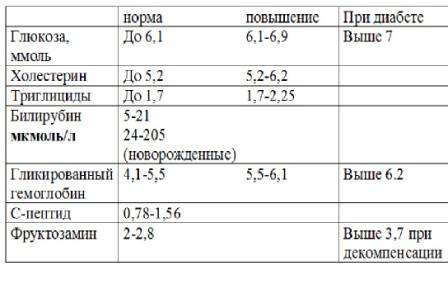
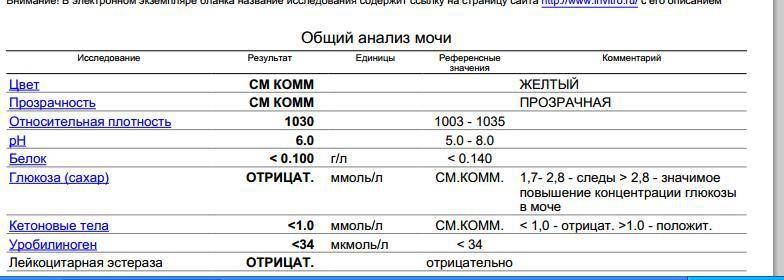
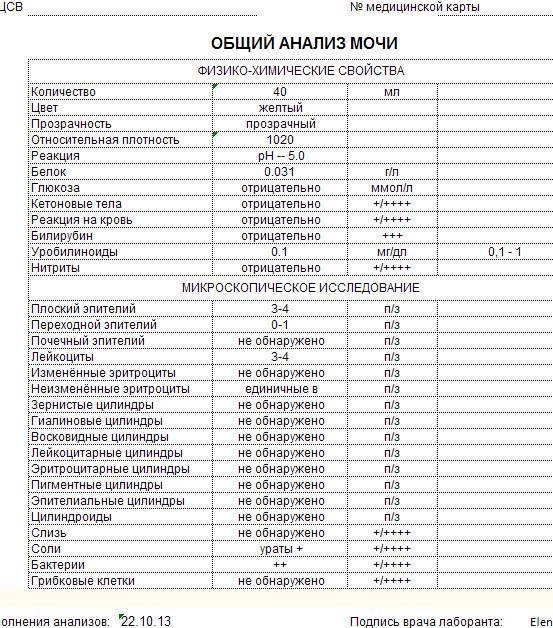
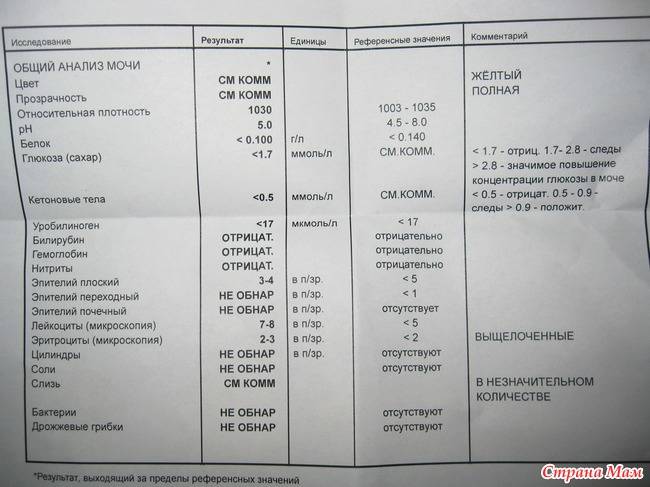
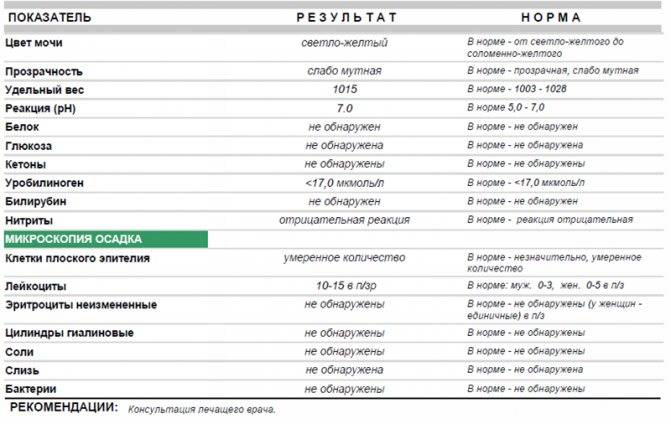
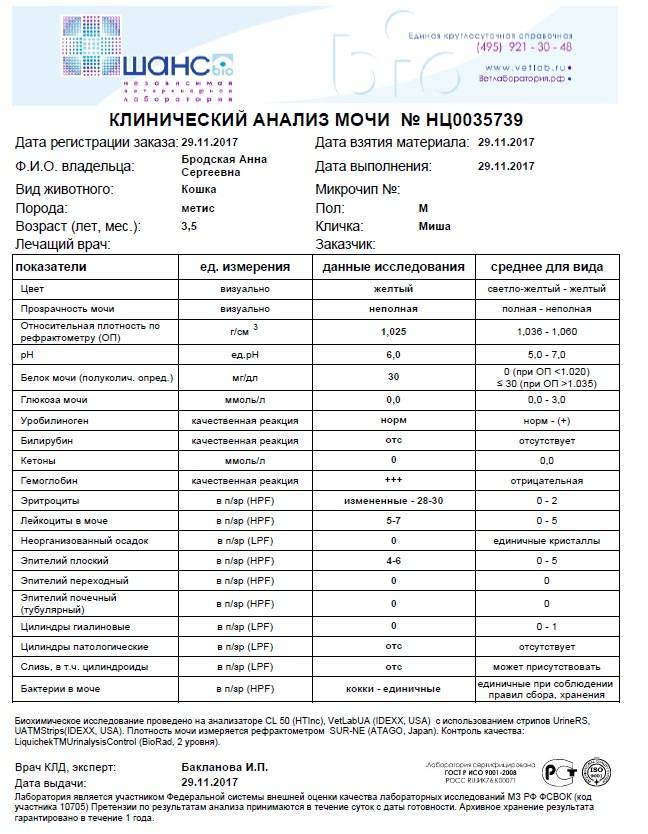
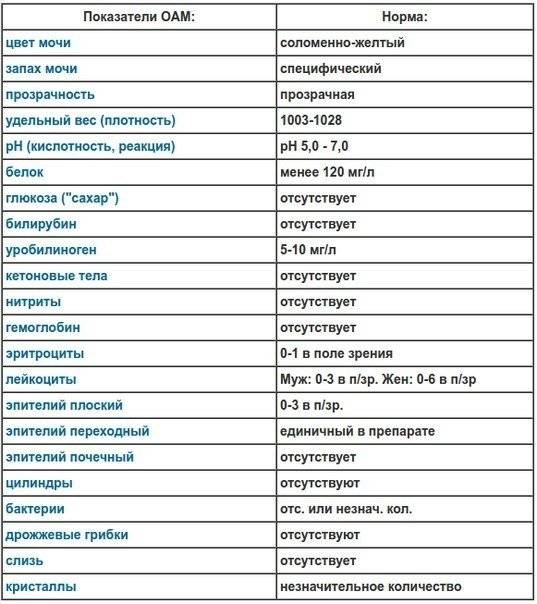
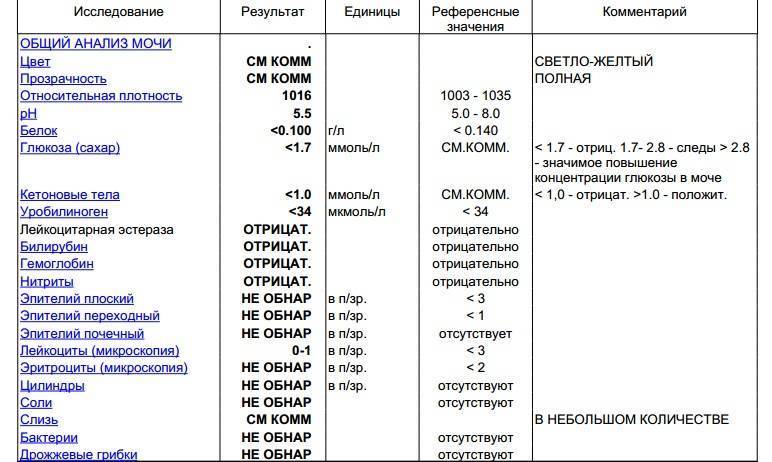
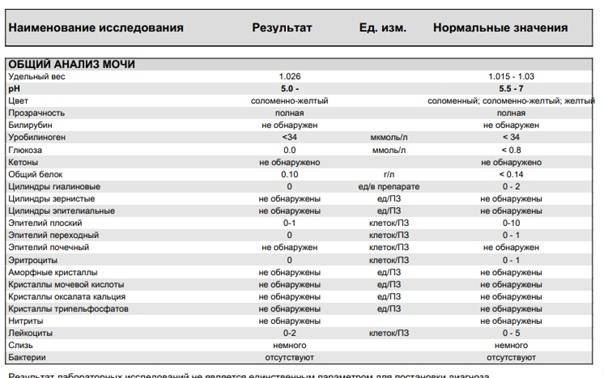
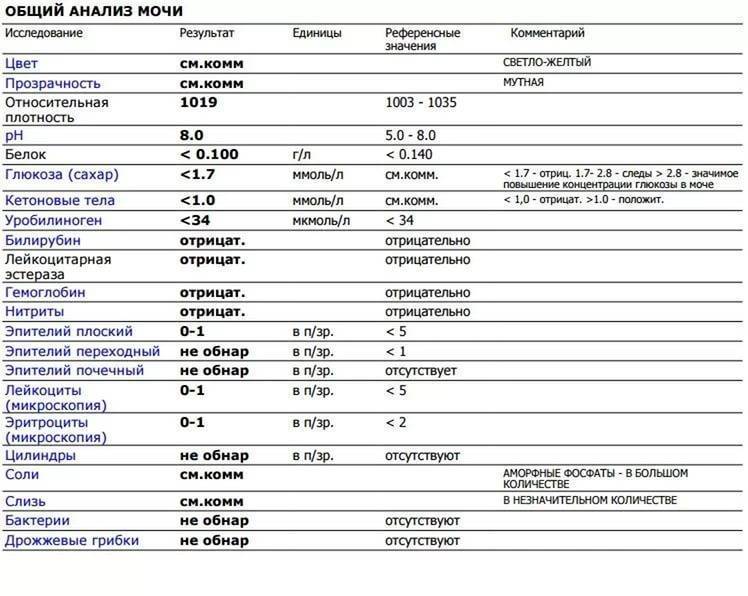
Проба Реберга
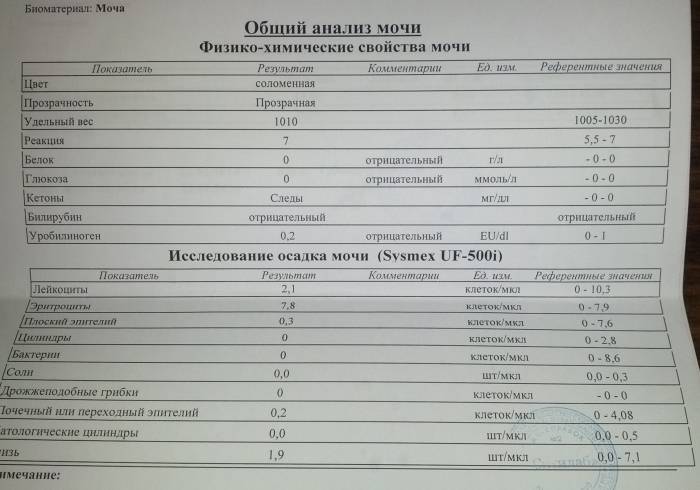
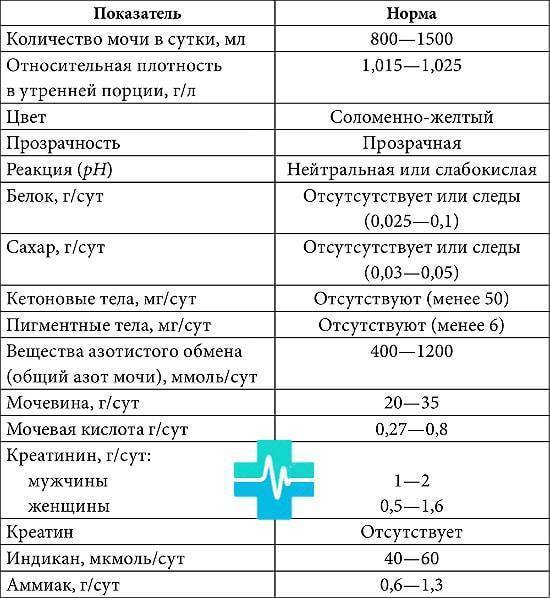
Она определяет работу почечных клубочков. Состоит из двух анализов: анализа крови на креатинин и такой же анализ мочи. Кровь сдаётся натощак с утра, а моча собирается на протяжении суток. Последний забор делается спустя 24 часа после первого мочеиспускания.
Затем содержимое ёмкости для сбора перемешивается и в контейнер с пометкой фамилии, возраста, веса пациента отливается 50 мл мочи. Контейнер тут же отправляется в лабораторию. Благодаря суточной пробе определяется клиренс креатинина.
Он высчитывается по особой формуле Кокрофта-Голта. Нормой для пациенток до 30 лет составляет 60-125 мл/мин. У беременных женщин креатинин в норме несколько понижен, поэтому нижним порогом будет показатель 40 мл/мин.
Креатинин выводится из организма только через почки. Он нужен для метаболизма мышечных тканей, потому что без него не происходит мышечного сокращения. Затем креатинин выводится из организма, потому что он довольно токсичен. Если креатинина много, а в моче мало, это указывает на плохую фильтрацию почек.
Как протекает сахарный диабет у беременных?
Беременность при сахарном диабете может стать тяжелым испытанием для вас и ваших близких. Но все же преодолимым!
Течение сахарного диабета значительно изменяется во время беременности женщины.
Выделяют несколько стадий изменений в организме будущей мамы:
- Первый триместр отличается снижением уровня сахара в крови, поэтому необходимо уменьшить дозу инсулина до 1/3;
- На 13 неделе наблюдается повышение уровня сахара в крови, что может вызвать тяжелые состояния женщины, вплоть до комы. В этот период необходимо тщательно контролировать уровень глюкозы и соответственно увеличить дозу инсулина;
- С 32 недели уровень сахара в крови опять начинает снижаться и дозу инсулина уменьшают до 70- 80%;
- Во время родов из-за стресса, испытываемого женщиной, может развиться гипергликемия или же из-за сильной физической усталости организма — гипогликемия;
- После родов уровень сахара в крови резко снижается и достигает уровня, который был до беременности, только к 7-10 дню послеродового периода.
Во время беременности госпитализация женщин, страдающих сахарным диабетом, обычно происходит на первых неделях беременности с целью своевременного диагностирования и компенсации диабета.
На 20-24 неделе может наблюдаться ухудшение состояния здоровья женщины и тоже потребоваться госпитализация. Последний период, когда следует ожидать госпитализации, начинается с 32 недели, причиной может стать необходимость повторной компенсации диабета и определение сроков родоразрешения.
Беременность плохо влияет на состояние женщины, больной сахарным диабетом. Наблюдается обострение пиелонефрита, сосудистых заболеваний, появление отёков, повышение артериального давления. Иногда могут появляться судороги.
Беременность у больных диабетом может повлечь массу осложнений, вплоть до летального исхода матери или плода из-за диабетического поражения почек.
Выкидыш может произойти в 15-30% случаев на 20-27 неделе беременности.
Но не отчаивайтесь, при правильном и тщательном лечении вероятность угрозы выкидыша у многих беременных с сахарным диабетом не превышает таковую у здоровых женщин. Очень часты преждевременные роды у больных диабетом. Случаи внутриутробной гибели плода наиболее вероятны на 36-38 неделе. Это бывает при обострении диабета, гестозе и большой массе плода. Вероятность мертворождаемости составляет 29%.
Роды могут протекать тяжело из-за того, что дети у женщин, страдающих сахарным диабетом, рождаются крупными (рост может достигать 60 см, а масса тела — 4,5 кг). Часто случается травматизм, как детский, так и материнский. Увеличивается частота послеродовых инфекций, наблюдается недостаточная лактация у женщин, больных сахарным диабетом.
При плохом лечении и осложнениях сахарного диабета роды проводятся преждевременно (на 37 неделе). Часто требуется оперативное вмешательство и использование кесарева сечения. Но благополучно протекающая беременность при компенсированном сахарном диабете обычно заканчивается нормальными, своевременными родами без применения кесарева сечения. Главное, тщательно контролировать протекание заболевания и проводить полный курс терапии, назначенный лечащим врачом-эндокринологом. Не в последнюю очередь безопасность беременности и родов зависит от соблюдения диеты при сахарном диабете.
Первая фаза скрининга
Первая фаза диагностики гестационного сахарного диабета начинается на сроке до 24 недель. Она показана при любом обращении беременной к врачу, независимо от его специализации. У женщины берут такие анализы:
- кровь на глюкозу натощак из вены (показатель углеводного обмена в данный момент времени);
- определение уровня гликированного гемоглобина (показатель углеводного обмена за последние 3 месяца).
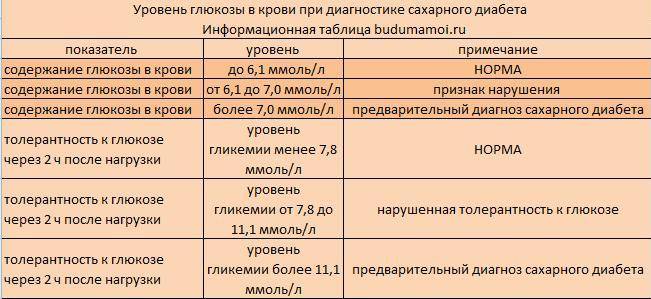
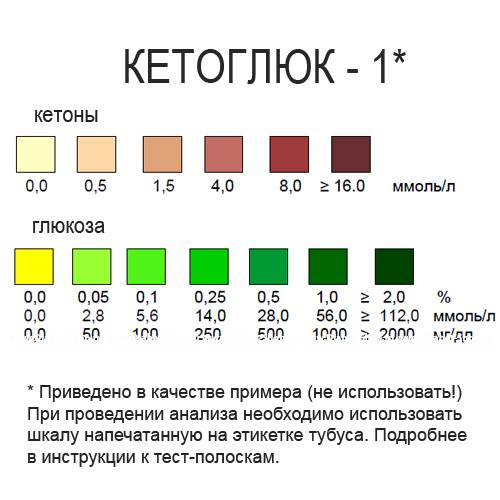
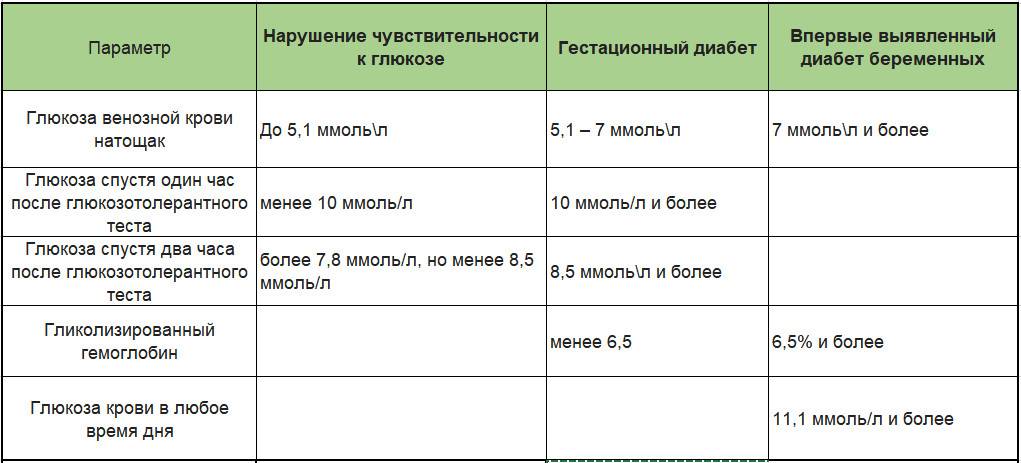
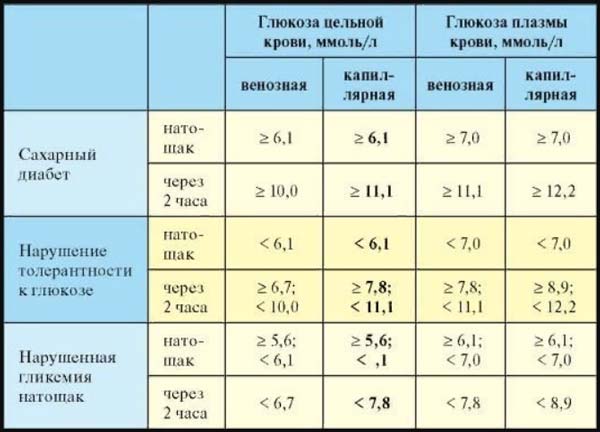
ГГТ анализ при беременности берется утром натощак. При необходимости (наличие патологических отклонений в анализах) проводится пероральный глюкозотолерантный тест. Нормы для беременных:
- глюкоза в венозной крови натощак – 5,1 ммоль/л;
- через час после приёма 75 г глюкозы – не больше 10 ммоль/л;
- через 2 часа – не больше 8 ммоль/л.
Гестационный сахарный диабет может быть диагностирован даже без проведения ГГТ. Основанием для установления диагноза являются такие показатели:
- уровень глюкозы в венозной крови натощак больше 7 ммоль/л;
- концентрация сахара в любое время суток (в том числе после приема пищи) больше 11 ммоль/л;
- уровень гликированного гемоглобина 6,5% или больше.
В этом случае пациентку сразу направляют к эндокринологу. Она должна получить инсулинотерапию в течение всей беременности. После неё подлежит наблюдению и, в случае необходимости, лечению. Хотя обычно после родов углеводный обмен нормализуется. Но у таких женщин остается повышенный риск развития диабета в течение всей жизни.
Бывает так, что в ходе первой фазы скрининга беременных врачи получают отличные от нормы, но всё же недостаточные для диагностирования манифестного гестационного диабета. К примеру. если уровень глюкозы натощак в венозной крови выше 5,1 ммоль/л, но не достигает 7,0 ммоль/л. В таком случае нужна дополнительная диагностика. Женщине назначается глюкозотолерантный тест.
Зачем он нужен? Тест требуется в первую очередь для дифференциальной диагностики нарушенного углеводного обмена и особенностей подготовки женщины к исследованию. Вполне вероятно, что она встала среди ночи, поела, а затем через несколько часов пришла сдавать анализы формально натощак, а на самом деле – нет. Тогда уровень сахара может быть несколько повышен. Но глюкозотолерантный тест покажет нормальные значения, и женщине не будет назначено не нужное ей лечение.
Бывают и обратные ситуации. Женщина слишком долго голодала. Поэтому на фоне существующего нарушения углеводного обмена сахар в крови несколько снизился – не настолько, чтобы стать нормальным, но всё же в достаточной степени, чтобы оказаться ниже порога, за которым будет установлен диагноз сахарного диабета. В таком случае глюкозотолерантный тест покажет, что углеводный обмен в действительности нарушен, и пациентка получит необходимую медицинскую помощь.
Виды пиелонефрита
По длительности течения:
- острый — появляется внезапно, в среднем длится до 3 недель. Бывает нескольких типов: гнойный, серозный, некротический;
- хронический — развивается после острого, характеризуется вялым течением, периодическими обострениями (рецидивами). Фазы хронического процесса: активное воспаление, далее следует латентная фаза (болезнь развивается, но без ярко выраженных физических и лабораторных признаков), затем наступает ремиссия (симптомы исчезают) с тенденцией к рецидивам. Рецидивирующий тип характеризуется обострением с выраженными симптомами, с частотой 1–2 раза в год, заканчивается ремиссией.
В зависимости от условий развития:
- первичный — поражение не затрагивает мочевыводящие пути, уродинамика (процесс выведения мочи из организма) в норме;
- вторичный — развивается на фоне других патологий: мочекаменной болезни, аномальной подвижности почек, когда ведущее значение приобретает симптоматика основного заболевания, а пиелонефрит проявляется осложнениями.
По количеству поражаемых органов:
- односторонний — воспаление касается одной почки;
- двусторонний — процесс затрагивает оба органа.
По пути проникновения инфекции:
- гематогенный путь: через кровь. Данный путь заражения фиксируется чаще;
- урогенный (восходящий): через мочевой пузырь, уретру.
Наиболее подвержены заболеванию беременные, новорожденные, пожилые люди и больные сахарным диабетом.
Глюкозотолерантный тест при беременности
Гестационный диабет – это состояние, проявляющееся повышением уровня сахара в крови, впервые выявленное во время беременности, но не укладывающееся в критерии впервые возникшего сахарного диабета.
ГСД, не угрожая напрямую матери, несет ряд опасностей для плода:
- увеличение риска рождения крупного ребенка, что чревато травмами новорожденного и родовых путей матери;
- повышенный риск внутриутробных инфекций;
- повышение вероятности начала родов раньше срока;
- гипогликемия новорожденных;
- возможны явления синдрома дыхательных расстройств новорожденных;
- риск формирования врожденных аномалий развития.
Сроки проведения теста на сахар при беременности
Диагностика состояния обмена глюкозы происходит в два этапа. Первый этап (скрининговый) проводится всем беременным. Второй этап (ПГТТ) не является обязательным и проводится только при получении на первом этапе пограничных результатов.
Первый этап заключается в определении уровня гликемии в плазме крови на голодный желудок. Сдача крови на сахар осуществляется при первом обращении женщины в женскую консультацию в связи с наступившей беременностью в срок до 24 недель.
Если показатели глюкозы крови равны или превышают 7,0 ммоль/л (126 мг/дл), ставится диагноз «впервые выявленный сахарный диабет у беременной». Тогда пациентка передается под наблюдение эндокринолога. Второй этап также не требуется.
В том случае, если показатели глюкозы венозной крови равны или превышают 5,1 ммоль/л, но не достигают 7,0 ммоль/л, выставляется диагноз «ГСД», и женщина направляется для проведения второго этапа исследования.
Второй этап исследования заключается в проведении перорального глюкозотолерантного теста с 75 г глюкозы. Срок проведения этого этапа – с 24 по 32 недели гестации. Проведение ГТТ на более поздних сроках может неблагоприятно сказаться на состоянии плода.
Подготовка к ГТТ при беременности
Оральный глюкозотолерантный тест при беременности требует определенной подготовки. В противном случае результат исследования может оказаться неточным.
В течение 72 часов перед ОГТТ женщина должна употреблять пищу, содержащую минимум 150 г простых углеводов в сутки. Ужин накануне исследования должен включать около 40-50 г сахаров (в пересчете на глюкозу). Последний прием пищи завершается за 12-14 часов до проведения орального теста на глюкозотолерантность. Рекомендуется также за 3 суток до проведения ГТТ и на весь период исследования отказаться от курения.
Беременная женщина в течение всего периода исследования, включая этап подготовки (72 часа до взятия крови), должна соблюдать режим умеренной физической нагрузки, избегая чрезмерного утомления или длительного пребывания в лежачем положении. При исследовании крови на сахар при беременности можно пить неограниченное количество воды.
Этапы проведения перорального теста на толерантность к глюкозе
Определение уровня гликемии при проведении толерантного теста на глюкозу проводится с использованием специальных биохимических реактивов. Сначала кровь забирается в пробирку, которая помещается в центрифугу для разделения жидкой части и клеток крови. После этого жидкая часть (плазма) переносится в другую пробирку, где подвергается анализу на глюкозу. Такой метод исследования называется «in vitro» (в пробирке).
Проведение ПГГТ включает четыре стадии:
- Забор венозной крови на голодный желудок. Определение сахара крови необходимо осуществить в ближайшие минуты. Если значения уровня гликемии укладываются в критерии манифестного сахарного диабета или гестационного диабета, исследование прекращается. Если показатели венозной крови нормальные или пограничные, переходят ко второму этапу.
- Беременная женщина выпивает 75 г сухой глюкозы, растворенной в 200 мл воды температурой 36-40°C. Вода не должна быть минерализованной или газированной. Рекомендуется использовать дистиллированную воду. Всю порцию воды пациентка должна выпить не залпом, а маленькими глотками в течение нескольких минут. Определять уровень гликемии после второго этапа не нужно.
- Через 60 минут после того, как женщина выпила раствор глюкозы, из вены берут кровь, центрифугируют и фиксируют уровень сахара в плазме. Если полученные значения соответствуют гестационному диабету, продолжения ГТТ не требуется.
- Еще через 60 минут снова производят забор крови из вены, готовят ее по стандартной схеме и определяют уровень гликемии.
После получения всех значений на всех этапах ГТТ делают вывод о состоянии углеводного обмена у пациентки.
Наиболее вероятные причины учащенного мочеиспускания
Избыточное потребление воды
Жидкость, которую вы получаете – это не только вода. 20-30% воды человек добирает из пищи и напитков. Лишняя вода заставит вас мочиться чаще.
Частое мочеиспускание может снизить содержание солей в крови и нанести вред здоровью.
Поэтому следует дозировать питье так, чтобы моча оставалась чистой или светло-желтой. Но не пить лишнего. Подсчитано, что в обще сложности человек суммарно должен в день получать около 2 литров жидкости.
Инфекция мочевых путей
Инфекция — вот самая частая причина учащенного мочеиспускания. Как правило, бактерии попадают извне через мочеиспускательный канал (через уретру). Это может случиться при половом акте, при купании в бассейнах и водоемах, при несоблюдении гигиены. Например, при касании половых органов немытыми руками, при незащищенном или оральном сексе. По статистике учащенное и болезненное мочеиспускание чаще всего наблюдается у женщин в наиболее сексуально активном возрасте 15-44 лет.
Патогенные бактерии проникают через уретру, поднимаются вверх в мочевой пузырь. Таким образом возникает цистит. Они могут доходить до почек и вызывать пиелонефрит.
Мочевой пузырь воспаляется и не может удерживать много мочи. Позыв к мочеиспусканию возникает при даже незначительном наполнении мочевого пузыря. При этом моча может стать мутной и имеющей непривычный запах. Если человек стал ходить в туалет чаще и при этом начал испытывать жар, озноб, тошноту и боль в боку или в нижней части живота, нужно срочно пройти обследование.
Хотя, бывают инфекции, которые не вызывают воспалений и могут протекать без учащенного мочеиспускания. При этом вызывать, например, синдром Рейтера.
Диагностика причин учащенного мочеиспускания не очень сложна, если квалификация доктора достаточная. В диагностике помогают лабораторные исследования, УЗИ органов малого таза, УЗИ обследования мочевого пузыря и гинекологического УЗИ у женщин и УЗИ предстательной железы у мужчин. А также четкого методического подхода к забору анализов и проведению лабораторных исследований.
Если вдруг возникло учащенное мочеиспускание, частое мочеиспускание ночью, желание часто посещать туалет, то наиболее вероятная причина – это инфекция. Ответ на вопрос «почему я бегаю в туалет каждые 15 минут?» упирается только в качественную диагностику.
Воспаление мочевого пузыря, которое заставляет часто ходить в туалет – это как правило не «простуда мочевого пузыря от переохлаждения».
Не следуйте рекламе по телевизору. Обратитесь к врачу для обследования и квалифицированного лечения.
Обзор
Недержание мочи или непроизвольное мочеиспускание — это распространенная проблема, с которой сталкиваются миллионы людей по всему миру. Недержание мочи у женщин встречается чаще, чем у мужчин.
В норме моча поступает из почек по мочеточникам в мочевой пузырь и скапливается там. Мочевой пузырь поддерживается мышцами тазового дна, некоторые из которых опоясывают уретру (мочеиспускательный канал), чтобы она была закрыта до тех пор, пока не возникнет потребность в мочеиспускании.
Когда мочевой пузырь полон, в головной мозг поступает сигнал о необходимости его опорожнения. Этот сигнал человек может контролировать усилием воли. Как только человек готов к мочеиспусканию, мозг заставляет мышцы тазового дна расслабиться и открыть уретру. Мышца, расположенная в стенке мочевого пузыря — детрузор, напротив, сокращается и выталкивают мочу наружу. Повреждение любого звена этой цепи может привести к различным типам недержания мочи.
Наиболее распространенные типы недержания у мужчин и женщин:
- стрессовое недержание мочи;
- ургентное недержание мочи;
- смешанный тип недержания;
- недержание мочи вследствие переполнения пузыря;
- полное недержание.
Стрессовое недержание мочи, вопреки названию, не связано с эмоциональным стрессом. Непроизвольное выделение мочи происходит при излишнем механическом воздействии на мочевой пузырь, например, во время кашля, чихания, смеха, поднятия тяжестей, физических упражнений, то есть тогда, когда в брюшной полости повышается давление. Обычно мочи выделяется немного, но выделения могут быть и более обильными, особенно если мочевой пузырь переполнен.
Ургентное недержание мочи — вид непроизвольного мочеиспускания, когда позывы в туалет возникают внезапно, человек не может сдержаться. Зачастую между возникновением потребности и мочеиспусканием проходит лишь несколько секунд.
Позыв к мочеиспусканию может провоцироваться резкой сменой положения тела или даже звуком текущей воды. Также мочеиспускание может происходить во время полового акта, особенно при достижении оргазма. Этот тип недержания зачастую является одним из симптомов, указывающих на гиперактивность мочевого пузыря, при котором мышцы, контролирующие мочевой пузырь, активнее обычного.
Помимо ургентного недержания мочи, гиперактивность мочевого пузыря может вызывать очень частую потребность в мочеиспускании, до нескольких раз за ночь.
Смешанный тип недержания сочетает в себе симптомы стрессового и ургентного. Например, вытекание мочи может происходить при кашле или чихании, а также могут наблюдаться очень сильные позывы к мочеиспусканию.
Недержание мочи вследствие переполнения мочевого пузыря или хроническая задержка мочи. При данном типе расстройства мочевой пузырь не опорожняется до конца, из-за чего растягивается. Во время мочеиспускания выделяется небольшое количество мочи, и остается ощущение, что мочевой пузырь никогда не бывает пустым, и его невозможно опорожнить, даже с усилием.
Полное недержание мочи — так называют тяжелые случаи недержания, когда моча постоянно подтекает из пузыря. Иногда объем выделений бывает очень большим.
Развитию недержания мочи могут предшествовать или сопутствовать симптомы нижних мочевыводящих путей (это мочевой пузырь и мочеиспускательный канал — уретра). К симптомам нижних мочевыводящих путей относятся следующие:
- нарушение накопления мочи, например, внезапная или частая потребность в мочеиспускании или позыв к мочеиспусканию сразу после того, как вы сходили в туалет;
- проблемы с мочеиспусканием, например, его замедление, прерывание или необходимость напрягаться;
- нарушения после мочеиспускания, например, ощущение, что мочевой пузырь не был опорожнен полностью, или вытекание нескольких капель мочи после окончания мочеиспускания.