Прогноз
Трисомия13 включает множественные аномалии, многие из которых опасны для жизни. Более 80% детей с синдромом патау не выживают после первого месяца жизни.
Для тех, кто выживает, осложнения являются общими и могут включать:
- Трудность дыхания или его отсутствие (апноэ);
- Глухота;
- Проблемы с питанием;
- Сердечный отказ;
- Судороги;
- Проблемы со зрением.
Люди, которые выживают в младенчестве, имеют серьезную Интеллектуальную недееспособность, задержки развития, подвергаются повышенному риску для онкологии.
Жизнь с генетическим или редким заболеванием может повлиять на повседневную жизнь пациентов, их семьи.
Диагностика
Вегетативная дистония – функциональное заболевание. Имеется нарушений функций, но нет никаких видимых изменений со стороны внутренних органов, нервной системы. Врач назначает обследование, цель которого – исключить другие заболевания, доказать, что все симптомы вызваны исключительно ВСД.
Наши врачи
Панков Александр Ростиславович
Врач-невролог
Стаж 40 лет
Записаться на прием
Новикова Лариса Вагановна
Врач-невропатолог, кандидат медицинских наук, врач высшей категории
Стаж 39 лет
Записаться на прием
Засов Евгений Юрьевич
Специалист по лечению боли, невролог
Стаж 6 лет
Записаться на прием
Моисеева Ирина Владимировна
Специалист по лечению боли, невролог
Стаж 16 лет
Записаться на прием
Полонская Наталия Михайловна
Врач – невролог
Стаж 18 лет
Записаться на прием
Смирнова Наталья Валерьевна
Специалист по лечению боли, невролог
Стаж 8 лет
Записаться на прием
Примерная программа обследования:
МРТ головного мозга
Стоимость: 14 000 руб.
Подробнее
- осмотр, во время которого врач может поставить предварительный диагноз.
- Электроэнцефалография (ЭЭГ) – исследование, во время которого изучают электрическую активность головного мозга.
- (, или ультразвуковое дуплексное сканирование) – исследование кровотока в сосудах головного мозга при помощи ультразвука.
- При необходимости назначается () и () головного мозга.
- Электрокардиография () и сердца (ЭХО-КГ) позволяют выявить изменения в функции и структуре сердца.
- Всем пациентам назначают и лабораторное обследование — анализы крови и мочи.
В многопрофильной клинике ЦЭЛТ имеется всё необходимое современное оборудование для проведения полноценного обследования.
Лечение ВСД
Лечение вегето-сосудистой дистонии осуществляется медикаментозными препаратами и другими консервативными средствами:
- Медикаментозные методы: витамины (B1, B6 – улучшают функционирование нервной ткани), адаптогены (препараты растительного происхождения, улучшающие восстановительные процессы в организме), ноотропы (улучшают работу головного мозга), сосудистые средства, успокоительные (при необходимости назначают антидепрессанты и транквилизаторы).
- Физиотерапия. Проводят электрофорез с лекарственными препаратами, лечение токами Дарсонваля.
- Массаж спины, шеи, головы.
- Лечебная физкультура.
- Иглорефлексотерапия
Иглорефлексотерапия
- Стоимость: 3 000 руб.
- Продолжительность: до 20 минут
Подробнее
Так как заболевание имеет много причин и затрагивает различные функции организма, лечение вегето-сосудистой дистонии всегда должно подбираться индивидуально, врачом-неврологом. В ЦЭЛТ работают специалисты, имеющие богатый опыт работы с пациентами, страдающими ВСД.
Нередко пациенты проходят курсы лечения 1 – 2 раза в год в дневном или круглосуточном стационаре. Большое значение имеют реабилитационные мероприятия, санаторно-курортное лечение (минеральные ванны, грязи, плавание в бассейне и пр.). В промежутках между курсами пациенты должны вести здоровый образ жизни, чаще бывать на свежем воздухе, больше двигаться, закаляться, отказаться от вредных привычек.
При отсутствии лечения вегетативная дистония способна со временем приводить к хроническим заболеваниям: гипертонической болезни, , ишемии сосудов головного мозга и пр. Пациент должен внимательно относиться к своему здоровью и регулярно посещать врача, проходить назначенные курсы лечения.
- ХВДП
- Мигрень
История
Трисомия 13 была впервые обнаружена Томасом Бартолином в 1657 году, но хромосомная природа болезни была установлена доктором Клаусом Патау и доктором Эевой Терман в 1960 году. Болезнь названа в честь Патау.
В Англии и Уэльсе в 2008–09 годах было поставлено 172 диагноза синдрома Патау (трисомия 13), причем 91% диагнозов были поставлены пренатально. Произошло 111 плановых абортов , 14 случаев мертворождения / выкидыша / смерти плода, 30 исходов неизвестны и 17 живорождений. Примерно 4% синдрома Патау с неизвестными исходами могут привести к рождению живого ребенка, поэтому общее количество живорождений оценивается в 18.
Описание
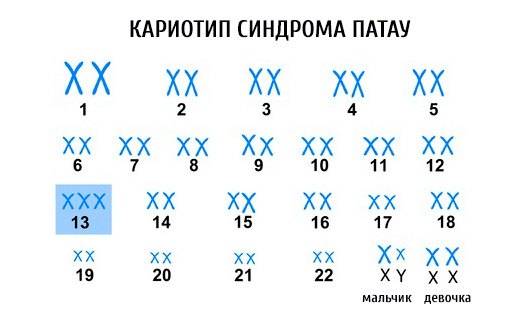
Молекулярно-цитогенетическая диагностика распространённых хромосомных нарушений (анеуплоидий) по 13, 16, 18, 21, 22, X, Y-хромосоме — молекулярно‐цитогенетический метод, позволяющий определять изменения хромосом анеуплоидий (число хромосом, не кратное гаплоидному набору).
Половые хромосомы — X и Y, и аутосомы — 13, 16, 18, 21, 22 — наиболее часты и имеют наиболее негативное влияние на пренатальное развитие человека. Молекулярно-цитогенетическая диагностика
Молекулярно-цитогенетическая диагностика позволяет выявить отклонение в количестве хромосом (анеуплоидия). В эмбрионах с анеуплоидией отсутствует одна хромосома (моносомия), или имеется лишняя хромосома (трисомия). Наиболее распространённой хромосомной патологией является трисомия (три хромосомы вместо двух в норме) по 21-й хромосоме, или синдром Дауна. Возможно рождение живых детей с трисомиями по хромосоме 13 (синдром Патау), хромосоме 18 (синдром Эдвардса). Эти хромосомные болезни характеризуются еще более тяжёлыми, чем при синдроме Дауна, пороками умственного и физического развития
Как правило, такие дети не живут более года.Спонтанное прерывание беременности
Нарушения репродуктивной функции женского организма, которая сопровождается неожиданным прерыванием беременности, могут быть обусловлены действием различных факторов, среди которых важное место занимают генетические. Во многих случаях беременность прерывается из-за хромосомных нарушений при образовании эмбриона, несовместимых с его жизнью
Чаще возникают ситуации, когда в результате нарушения овогенеза (созревания яйцеклетки) или сперматогенеза (формирования зрелых сперматозоидов) возникают клетки с утраченной или лишней хромосомой или образуется зигота (зародыш) с набором хромосом, по количеству превышающим норму (в норме зигота содержит 46 хромосом). Причинами этому могут быть хронический стресс, курение, употребление наркотиков, алкоголя, экологически неблагоприятные ситуации, а также внутренние факторы: наличие в организме матери или отца генов — небольших участков хромосом, предрасполагающих к нерасхождению хромосом в процессе формирования половых клеток. А когда формируется генетически неполноценный зародыш, по законам естественного отбора организм матери пытается избавиться от него.
С помощью молекулярно-цитогенетической диагностики распространённых хромосомных нарушений, исследуя хорион, определяют отклонения в хромосомном наборе. Данные исследования могут быть выполнены, в том числе и новорождённым детям, в этом случае исследуется кровь плода.
На более позднем сроке прерывания беременности проводится исследование наиболее часто встречающихся анеуплодий (изменений числа хромосом) при неразвивающейся беременности по 13, 16, 18, 21, 22, X, Y-хромосомам (7 хромосом).Показания:
- На более поздних сроках прерывания беременности.
- Беременные от 35 лет и старше.
- Наличие в семье ребёнка с хромосомными заболеваниями или врождёнными пороками развития.
- Замершая беременность с установленными хромосомными дефектами у плода.
- В семье есть ребёнок с хромосомной патологией; носителем хромосомной патологии является один из членов семьи.
- У ближайших родственников есть моногенные заболевания (например, муковисцидоз).
- Женщины, перед зачатием или на раннем сроке беременности принимали сильнодействующие препараты (например, противоопухолевые) или перенесли такие инфекции, как гепатит, краснуха, токсоплазмоз.
- Членам семей с отягощённым акушерским анамнезом (невынашивание, самопроизвольные аборты, мертворождение, рождение ребёнка с врождёнными пороками).
- Высокий риск рождения ребенка с хромосомной патологией, рассчитанный по результатам комбинированного скрининга (УЗИ+биохимические тесты).
- Пороки или отклонения развития, выявленные при ультразвуковом исследовании (ультразвуковые маркёры хромосомной патологии).
Подготовка
Условия подготовки к анализу определяются лечащим врачом.
Уход
Ведение детей с трисомией 13 планируется в индивидуальном порядке и зависит от индивидуальных особенностей пациента. Лечение синдрома Патау фокусируется на конкретных физических проблемах, с которыми рождается каждый ребенок. Многие младенцы испытывают трудности с выживанием в первые несколько дней или недель из-за серьезных неврологических проблем или сложных пороков сердца . Для устранения пороков сердца или заячьей губы и неба может потребоваться операция . Физическая, профессиональная и логопедия поможет людям с синдромом Патау полностью раскрыть свой потенциал развития. Выжившие дети описываются как счастливые, и родители сообщают, что они обогащают свою жизнь.
Этиология
Основная причина возникновения – расстройство расхождения хромосом во время деления клеток одного из родителей. Предрасполагающими факторами к прогрессированию такого нарушения кариотипа являются:
- возраст матери – высока вероятность наличия этого генетического расстройства у детей, рождённых от матерей старше сорока пяти лет;
- генетическая предрасположенность. Наличие у одного из родителей такой патологии, как кариотип Робертсона. Внешне такие люди выглядят здоровыми с нормальным набором хромосом, только у них, по неизвестным причинам рождаются дети с синдромом Патау или Эдвардса;
- половые контакты между родственниками;
- высокая степень загрязнённости окружающей среды.
Не стоит исключать ошибки в формировании сперматозоидов и яйцеклетки, которые принимают непосредственное участие в зачатии. Но эту причину невозможно исправить и предугадать, так как это совершенно случайный фактор.
Стандартная терапия
Лечение синдрома Патау, Трисомии 13 симптоматическое, поддерживающее. Оно направлено на конкретные признаки у пострадавшего. Такое лечение требует скоординированных усилий многопрофильной группы медицинских специалистов.
В некоторых случаях рекомендуемое лечение может включать хирургическую коррекцию некоторых аномалий, связанных с расстройством. Однако, от хирургии, как правило, воздерживаются в течение первых нескольких месяцев жизни из-за высокой смертности.
Выполняемые хирургические процедуры зависят от характера и тяжести анатомических аномалий, связанных с ними симптомов, других факторов.
Поддержка детей с этим расстройством включает физическую терапию, медицинские и социальные услуги. Генетическая консультация также приносит пользу семьям детей с синдромом Патау.
Диагностика синдрома Патау
Пренатальная диагностика хромосомных болезней плода (синдрома Патау, синдрома Дауна, синдрома Эдвардса) одинакова. На первом этапе скрининга производится определение биохимических маркеров (бета-ХГЧ, РАРР-А и др.) и УЗИ-исследование, на основании которых рассчитывается риск рождения больного ребенка для данной женщины.
Женщинам, попавшим в группы риска, предлагается проведение инвазивной пренатальной диагностики: биопсии ворсин хориона (8-12 недели), амниоцентеза (14-18 недели) или кордоцентеза (после 20-й недели гестации). В полученных образцах материала плода проводится поиск трисомии по 13-ой хромосоме методом кариотипирования с дифференциальной окраской хромосом или КФ-ПЦР.
Если дородовая диагностика синдрома Патау по каким-либо причинам не проводилась, хромосомная аномалия может быть заподозрена у новорожденного неонатологом на основании ярких клинических признаков и дерматографических изменений. Однако цитогенетический диагноз трисомии 13 может быть получен только после определения хромосомного набора ребенка.
Новорожденные с предполагаемым или установленным диагнозом синдрома Патау нуждаются в углубленном комплексном обследовании для выявления тяжелых пороков развития (эхокардиографии, УЗИ органов брюшной полости и почек, нейросонографии, КТ головного мозга и др.). Для определения показаний к оперативному лечению, в первую очередь, необходимы консультации детского кардиохирурга и детского хирурга общего профиля.
Симптомы синдрома вегетативной дистонии
Симптомы СВД напрямую зависят от того, какая система или какой орган были поражены. Заболевание приводит к дисфункции систем организма. По характеру течения у детей выделяют следующие отклонения:
Ваготония – нарушение нервной системы, которое проявляется акроцианозом стоп и кистей. Данная патология проявляется посинением конечностей. Причиной тому является чрезвычайно медленное поступление крови к конечностям через маленькие сосуды. Также симптомами СВД являются угревая сыпь, гипергидроз, а также аллергии и отеки под глазами. В случае депрессивного нарушения нервной системы кожа становится холодной, сухой и достаточно бледной, сосудистая сетка становится невыраженной. В некоторых случаях могут быть замечены экзематозное высыпание, зуд.
Характерным нарушением является отчетливое нарушение терморегуляции: плохая переносимость морозов, сырой погоды, сквозняков, а также постоянный озноб и зябкость.
Дети с синдромом вегетативной дистонии часто жалуются на плохую работу желудочно-кишечного тракта. Тошнота, боль в животе, рвота, изжога, понос или, наоборот, длительные запоры, боль за грудиной, ком в горле – привычное дело при СВД. Причиной этих нарушений является сокращение мышц пищевода и глотки. В зависимости от возраста ребенка самыми популярными симптомами синдрома вегетативной дистонии являются: боль в области живота – 6-12 лет; периодическая рвота – 3-8 лет; поносы и запоры – 1-3 года; колики и срыгивания – до 1 года.
Наиболее отчетливо СВД представлен нарушениями функции сердечно-сосудистой системы. Это состояние называется нейроциркуляторная дистония. При данном заболевании может быть огромное количество нарушений работы сердца, самые популярные из которых связаны с нарушением проводимости и сердечного ритма. Традиционно к дисфункции сердца относят:
Экстрасистолия – сокращение сердца раньше установленного времени. Среди всех аритмий детская экстрасистолия заметно лидирует: порядка 75% случаев приходятся именно на это нарушение. При экстрасистолии пациенты жалуются на головную боль, раздражительность, головокружение, чрезмерную утомляемость и так далее. Параллельно с этим возникают и другие заболевания и отклонения: высокая метеотропность, метеозависимость, а также вестибулопатия. Пациенты быстро утомляются при нагрузках, их работоспособность находится на очень низком уровне.
Пароксизмальная тахикардия – крайне внезапный симптом. Без адекватных на то причин сердце ребенка начинает стучать намного быстрее. Это может длиться как несколько часов, так и пару секунд. Чаще всего жертвами пароксизмальной тахикардии как следствия синдрома вегетативной дистонии становятся дети с высоким исходным тонусом и легкой либо острой недостаточностью симпатического отдела.
Пролапс митрального клапана часто сочетается со стигмами дизэмбриогенеза (незначительные аномалии развития). Чаще всего это указывает на некую неполноценность вегетативной дистонии, а также соединительной ткани.
Вегетативная дистония в сочетании с артериальной гипертензией характеризуется увеличением артериального давления. Это достаточно популярное отклонение, которое нередко перерастает в гипертонию различных степеней. Симптоматика данного отклонения следующая: ухудшение памяти, кардиалгия, раздражительность, чрезмерная утомляемость, головокружения и частые головные боли. Что касается головной боли, она одолевает затылочно-теменную или затылочную зону и имеет монотонный давящий характер. Она появляется после пробуждения или днем и способна усиливаться после определенных нагрузок. Зачастую к головным болям добавляется еще один симптом – тошнота, но до рвоты дело не доходит.
Вегетативная дистония, сочетающаяся с артериальной гипертензией проявляется уже в 7-9 лет. Как правило, она влияет на пульсовое давление, которое опускается до отметки в 30-35 мм ртутного столба. Головные боли при данном заболевании можно легко притупить при помощи перерыва в учебе или отдыхе от физических нагрузок, полноценного здорового сна, пеших прогулок на свежем воздухе.
При данном заболевании отмечается ухудшенное физическое развитие детей. Степень этого отставания зависит исключительно от степени самого заболевания. Чаще всего дети, страдающие вегетативной дистонией с артериальной гипертензией, имеют бледную кожу, красный дермографизм и ярко выраженную сосудистую сетку.
Причины развития синдрома Патау
Трисомия 13 обычно вызывается погрешностью в делении клеток.
Обычно трисомия 13 не наследуется и является результатом случайных событий при формировании яйцеклеток и сперматозоидов у здоровых родителей. Погрешность в делении клеток приводит к аномальному числу хромосом в яйцеклетке или сперматозоиде. Если один из них вносит вклад в генотип ребёнка, у него будет лишняя хромосома 13 в каждой клетке организма.
Для женщины, у которой никогда не было беременности или ребёнка с хромосомной патологией, риск развития плода с трисомией 13 повышается с возрастом матери. Для женщины, имеющей в прошлом затронутую этой аномалией беременность, или у неё был ребёнок с синдромом, риск рецидива обычно составляет 1 %.
С другой стороны, частичная трисомия 13 может быть унаследована. Незатронутый родитель может иметь перегруппировку генетического материала между хромосомой 13 и другой хромосомой. Эти перегруппировки называются сбалансированными транслокациями, так как не существует лишнего или отсутствующего генетического материала из хромосомы 13. Человек со сбалансированной транслокацией, включающей хромосому 13, имеет увеличенный шанс передать дополнительный материал из неё своим детям.
- детально проанализировать результаты хромосомных тестов;
- определить варианты диагностики для будущей беременности.
Признаки и симптомы
Симптомы варьируются в зависимости от степени тяжести.
Синдром Патау, трисомия 13 связан с серьезной интеллектуальной недееспособностью, физическими аномалиями многих частей тела.
Люди с этим состоянием часто получают врожденные пороки сердца, церебральные нарушения, слабо развитые, маленькие глаза (микрофтальмия), дополнительные пальцы (полидактилия), расщелину губы, неба, гипотонию.
Многие дети с трисомией 13 не растут и не набирают вес с ожидаемой скоростью.
Часто присутствуют различные черепно-лицевые пороки развития.
Циклопия происходит нечасто, характеризуется слиянием полостей глаза (орбит) в одну полость, содержащую один глаз.
Другие особенности
- Сжатые руки (с внешними пальцами поверх внутренних пальцев);
- Близко посаженные глаза;
- Грыжа: пупочная, паховая;
- Отверстие, расщепление радужной оболочки глаза (колобома);
- Аномалии ушной раковины;
- Дефекты скальпа, такие как отсутствие кожи;
- Судороги;
- Одиночная ладонная складка;
- Скелетные аномалии;
- Маленькая голова (микроцефалия);
- Маленькая нижняя челюсть (микрогнатия);
- Неопущенное яичко (крипторхизм).
В таблице перечислены симптомы, которые имеют люди с этой болезнью. Люди с одинаковым заболеванием могут не иметь всех перечисленных симптомов.
Симптомы присутствуют у 30% -79%
Узнать больше Признаки и лечение предменструального синдрома, ПМС
Около 80% детей с Трисомией 13 имеют врожденные пороки сердца, такие как дефекты предсердной, желудочковой перегородки или артериальный проток (PDA).
У младенцев канал, который находится между легочной артерией и аортой во время развития плода, не закрывается после рождения.
Легочная артерия переносит насыщенную кислородом кровь из правого желудочка в легкие, где происходит обмен кислорода и углекислого газа. Аорта, основная артерия тела, выходит из левого желудочка, поставляет богатую кислородом кровь к большинству артерий.
Иногда присутствуют другие дефекты, связанные с легочной артерией, аортой, сердечными клапанами, камерами. Кроме того, сердце может быть расположено в правой части груди,
Дефекты почек
Множественные кисты; аномальное соединение двух почек у основания (подковообразная почка); отек почек из-за закупорки или сужения мочеточников (гидронефроз).
Аномалии гениталий
Неопущенные семенники (крипторхизм), аномально сформированная мошонка у пораженных мужчин, недоразвитые яичники и матку (бикорнуату матки) у пораженных женщин.
Синдром патау характеризуется определенным отклонением развития рук, ног. Это большее количество пальцев (полидактилия); аномальный изгиб; необычно закругленные (гипервыпуклые) ногти.
Кроме того, Трисомия 13 связана с аномальными узорами кожного хребта (дерматоглифики), включая одну глубокую складку на ладонях рук (обезьянья складка).
Иногда присутствуют и другие аномалии. Например, тонкие ребра, недоразвитый таз, мышечные аномалии, грыжи, аномальное развитие поджелудочной железы.
Специализации врачей:
- Акушеры
- Аллергологи
- Андрологи
- Анестезиологи
- Вегетологи
- Венерологи
- Вертебрологи
- Врачи ЛФК
- Врачи функциональной диагностики
- Гастроэнтерологи
- Гематологи
- Генетики
- Гепатологи
- Гинекологи
- Гинекологи-эндокринологи
- Гирудотерапевты
- Гомеопаты
- Дерматологи
- Диетологи
- Иммунологи
- Инфекционисты
- Кардиологи
- Кинезиологи
- Колопроктологи
- Косметологи
- Логопеды
- Лоры (отоларингологи)
- Маммологи
- Мануальные терапевты
- Массажисты
- Микологи
- Наркологи
- Неврологи
- Нейрохирурги
- Неонатологи
- Нефрологи
- Окулисты (офтальмологи)
- Онкогинекологи
- Онкологи
- Ортопеды
- Остеопаты
- Отоневрологи
- Педиатры
- Пластические хирурги
- Подологи
- Проктологи
- Психиатры
- Психологи
- Психотерапевты
- Пульмонологи
- Реабилитологи
- Реаниматологи
- Ревматологи
- Рентгенологи
- Репродуктологи (ЭКО)
- Рефлексотерапевты
- Сексологи
- Семейные врачи
- Сомнологи
- Спортивные врачи
- Стоматологи
- Стоматологи-гигиенисты
- Стоматологи-имплантологи
- Стоматологи-ортодонты
- Стоматологи-ортопеды
- Стоматологи-пародонтологи
- Стоматологи-терапевты
- Стоматологи-хирурги
- Сурдологи
- Терапевты
- Торакальные хирурги
- Травматологи
- Трансфузиологи
- Трихологи
- УЗИ-специалисты
- Урологи
- Физиотерапевты
- Флебологи
- Фтизиатры
- Хирурги
- Цитологи
- Челюстно-лицевые хирурги
- Эндокринологи
- Эндоскописты
- Эпилептологи
Эпидемиология трисомии 13-й хромосомы
Синдром Патау не очень распространён: только у 1 из 16 000 детей есть это расстройство. 95 % детей с трисомией 13 умирают до рождения.
Средний возраст выживаемости таких детей составляет 2,5 дня, только 1 из 20 малышей выживает дольше полугода. Некоторые дети дорастают до подросткового возраста и, похоже, живут лучше, чем можно было ожидать, исходя из сообщений от тех, кто умирает в перинатальном периоде. Многоуровневое исследование показало, что частота выживаемости до 5 лет для трисомии 13 составляет 9,7 %, причём самые низкие показатели смертности среди девочек. Отчёты о взрослых с синдромом Патау встречаются редко.
О правильных учителях
После университета я никак не мог решить, куда идти. Я стал вспоминать, когда я в последний раз видел такой подход к медицине и студентам, который мне нравился. Это была пропедевтика детских болезней в Измайловской больнице. И я пошел туда в интернатуру. Это было непопулярное место, интернов и ординаторов там было мало, и поэтому с нами носились, как с родными детьми: занимались, контролировали, наставляли, делились опытом. В других больницах интернов бросали в пекло и таким образом закаляли, почти как в армии. Не знаю, что может получиться хорошего при таком подходе.
Всему, что я знаю о лечении детей и общении с родителями, я научился уже после института. Я видел интернов и ординаторов, которые были отличниками в университете и «все знали». И когда им говорили, что так, как они знают, не лечат, те удивлялись: «А в учебниках же написано». Эти учебники создавались много лет назад, их уже нельзя воспринимать как истину. Да и не все, что прекрасно в теории, работает на практике. Есть те, кто во время учебы ходил по кружкам, семинарам, конференциям, — они лучше знают реальное положение дел, но с ними бывает другая проблема. Я видел таких подающих надежды, которые после этой институтской шестилетней гонки к ординатуре уже просто выгорали. Взгляд потух, интерес заглох, потом декрет и прощай надежды.
Хотя я учился в основном на отлично (это было несложно), после института я пришел в хорошее место не очень загруженный знаниями, но с желанием наконец чему-то научиться. Конечно, и в Измайловской больнице было много устаревших практик, но школа там была очень хорошая.
У МЕНЯ В ФЕЙСБУКЕ ЦЕЛАЯ ПРИЕМНАЯ: ВЕСЬ ЯЩИК В СООБЩЕНИЯХ С ФОТОГРАФИЯМИ СЫПИ, КАКАШЕК И ССАДИН
О плюсах частной медицины
Мой приход в больницу совпал с периодом серьезных изменений, которые почти полностью отразились на клинике негативно. Незадолго до того, как мое родное грудное отделение закрыли совсем, друг позвал меня работать в Европейский медицинский центр. И я попал в совершенно новый медицинский мир. Я, конечно, знал о доказательной медицине и пытался самообразовываться в ее духе, но на это не хватало времени и ресурсов. В частной клинике впервые у меня появился платный доступ к зарубежным сайтам и, главное, время, чтобы их изучать. Этот опыт сильно изменил мое медицинское мировоззрение.
Кроме того, частная медицина открывает новые возможности для оказания более качественной помощи: нет зависимости от набора лекарств, закупаемых больницей, от тех специалистов и методов лечения, которые есть в лечебном учреждении. В платную клинику на консультацию ты можешь пригласить самого хорошего специалиста, а не того, который случайно оказался с тобой в одном штате. Здесь больше возможностей использовать препараты офф-лейбл (для лечения болезней, которые не указаны в показаниях в инструкции — прим. ред.), идти новыми путями в лечении. В государственной медицине до последнего будут использовать однажды установленные стандарты.