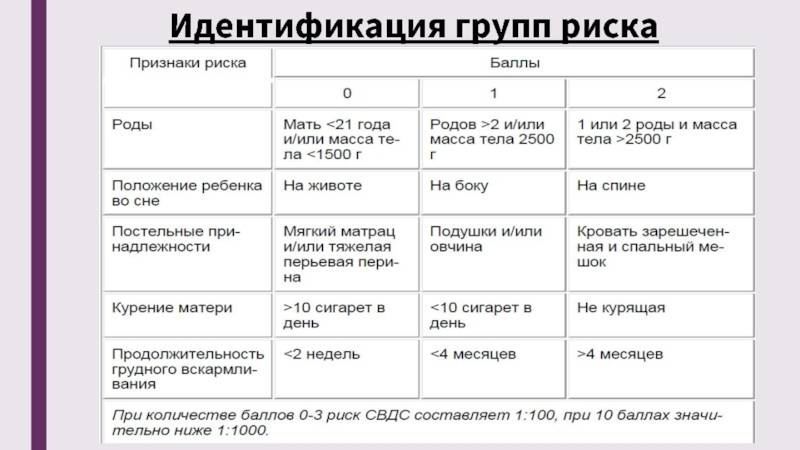
Что провоцирует / Причины Синдрома внезапной смерти у детей:
Основные факторы риска:
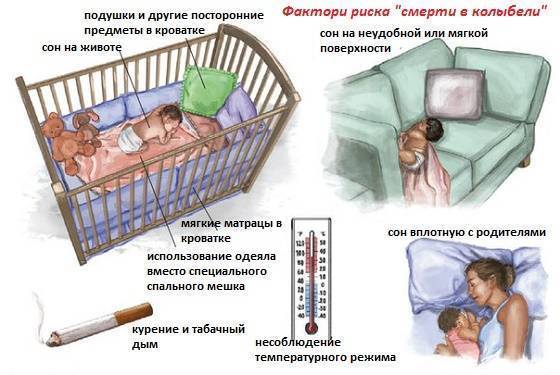
- плохое проветривание помещения, в котором находится младенец
- перегрев ребенка
- излишне тугое пеленание
- курение в помещении, где находится малыш
- недоношенность
- юный возраст матери (менее 17 лет)
- маленький вес младенца при рождении
- аборты
- продолжительные или преждевременные роды
- осложненные роды
- множественные роды и небольшой период между ними
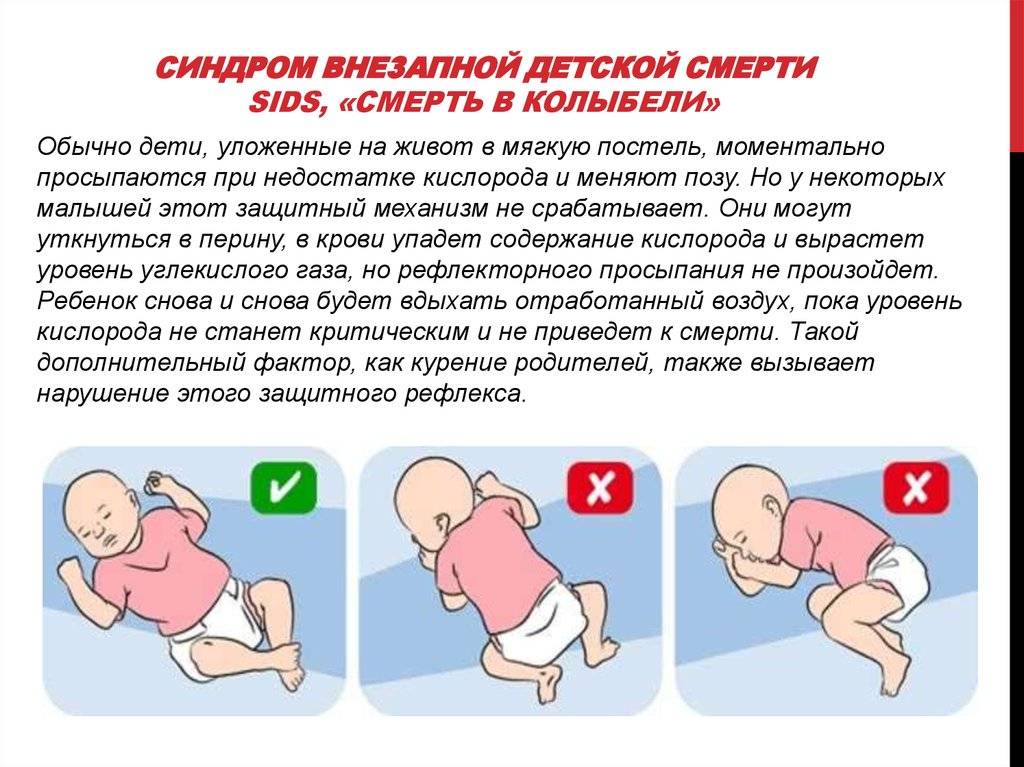
Некоторые исследователи выдвигают предположение, что причиной синдрома внезапной смерти у младенцев является мягкая подушка или матрасик в то время, как малыш лежит на животе. Они «блокируют» нос ребенка, дыхание останавливается. Советуют использовать жесткий матрас и убрать подушку. В странах, где органы охраны здоровья советуют укладывать детей на спину, процент случаев внезапной смерти ниже, чем в остальных странах.
Часть ученых говорят, что синдром внезапной смети у детей наступает от незрелости нейрогуморальной системы. У детей случаются временные задержки дыхания, известные как апноэ. Если они случаются более 1 раза в час и длятся 10-15 секунд, ребенка нужно срочно вести к педиатру.
Среди версий причин синдрома внезапной смерти у младенцев – нарушение деятельности сердца. Это могут быть аритмии, в том числе кратковременная остановка сердца. Такое может случиться даже если ваш ребенок абсолютно здоров.
Наибольшее количество внезапных детских смертей случается в холодный период года. Быть может, причина кроется в увеличении количества респираторных вирусных инфекций или в понижении иммунитета, что вызывает усиленное напряжение адаптационных резервов организма малыша.
Часть ученых считает, что младенцы внезапно умирают в результате хронического психо-эмоционального стресса. Также есть версия, что синдром внезапной смерти наступает от совместного сна. Но есть и совершенно противоположное мнение: совместный сон матери и ребенка – это средство профилактики синдрома смерти в кроватке (второе название синдрома внезапной смерти).
В неблагополучных семьях отсутствуют условия для жизни младенца. Также негативные факторы – в пагубных привычках матери, которые являются фактором риска рассматриваемого синдрома у детей. Риск СВСМ повышает курение, алкоголизм и наркомания матери. Родители, которые мало внимания уделяют своим грудным детям, не замечают тревожные симптомы, при которых требуется срочное обращение к педиатру.
Существует генетическая предрасположенность к синдрому внезапной смерти. Считается, что опасными «звоночками» являются беспричинные остановки сердца или дыхания у родителей ребенка, когда они были в младенческом возрасте. Также опасными показателями являются случаи беспричинной гибели младенцев в роду.
Пролапс митрального клапана
Пролапс митрального клапана встречается часто, но редко приводит к внезапной смерти. Она может произойти при физическом напряжении и быть вызвана вентрикулярной тахиаритмией. В одном из обзоров называется цифра всего 60 зарегистрированных внезапных смертей среди пациентов с пролапсом митрального клапана, и только 4 из них были моложе 20 лет. Тем не менее от 5 до 24% случаев скоропостижной смерти от сердечных заболеваний относят на счет пролапса митрального клапана. Максимальный риск имеют пациенты с внезапной смертью в семейном анамнезе, предшествующим синкопе, отклонениями на ЭКГ в состоянии покоя, удлиненным интервалом QT и комплексной вентрикулярной тахиаритмией. Хотя часто используются бета-блокаторы, неясно, может ли антиаритмическая терапия предотвратить внезапную смерть, электрофизиологические исследования помогают редко. Большинство клиницистов терпимо относятся к участию в спортивных занятиях. Для пациентов с максимальным риском и тех, у кого stress testing или амбулаторный мониторинг выявляют усугубление аритмии или симптомов при физической нагрузке, рекомендуется более осторожный подход.
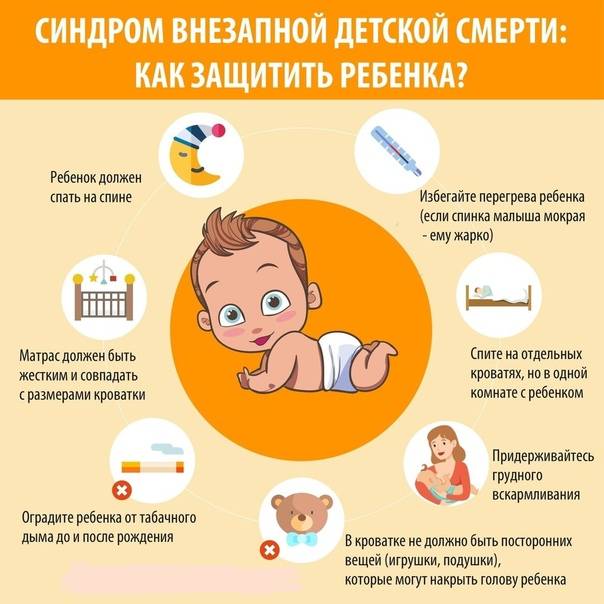
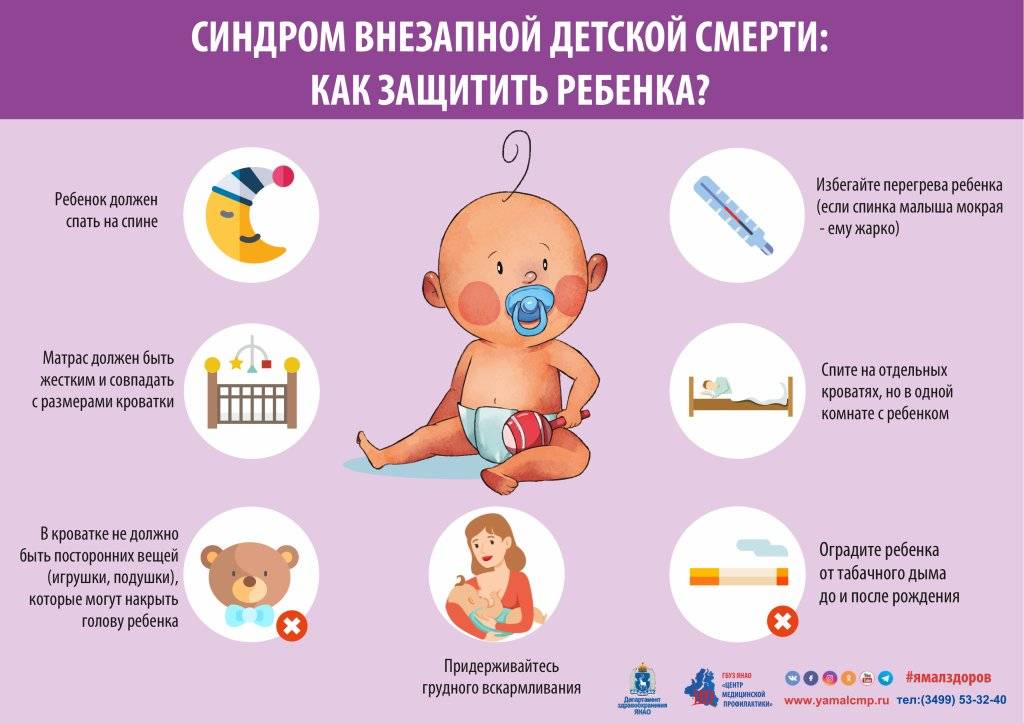
Как предотвратить беду?
На основании факторов риска разработаны рекомендации, которые должны понизить риск развития СВДС.
* Старайтесь укладывать малыша спать только на спине с немного приподнятым головным концом кроватки до того момента, пока он самостоятельно не начнет переворачиваться со спины на живот. Поскольку в таком положении в дыхательные пути крохи беспрепятственно поступает воздух, а при его нехватке малютка просыпается. Кроме того, даже если кроха срыгнет, пища в дыхательные пути не попадет.
* Малыша из группы риска рекомендуется укладывать спать в специальном мешке для сна. Он крепится ремнями к краю кровати, благодаря чему самостоятельно кроха уже не сможет перевернуться на живот.
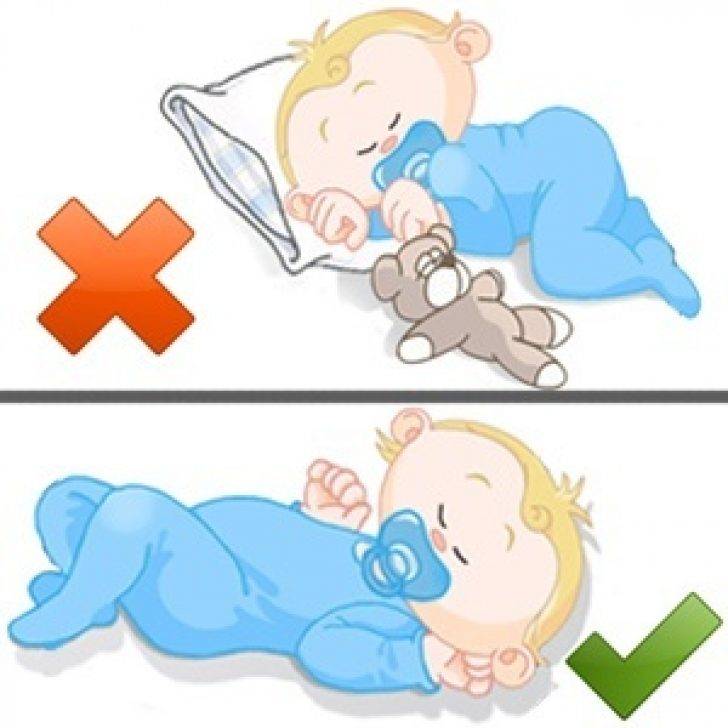
* Не укладывайте спать малютку на большие и мягкие подушки, поскольку во время сна он может повернуть голову, тем самым перекрыв свободный доступ воздуху.
* Перед тем, как уложить кроху спать, уберите из кроватки все мягкие игрушки, чтобы предотвратить механическое закрытие дыхательных путей.
* Отдайте предпочтение грудному вскармливанию. Поскольку мамино молоко содержит омега-жирные кислоты, которые способствуют созреванию головного мозга. Кроме того, в нем очень много всяких «полезностей», благодаря которым у ребенка повышается устойчивость к инфекциям, органы и системы созревают быстрее, а период адаптации проходит гладко.
* Воздержитесь от курения, а также приема алкоголя во время беременности и кормления грудью.
* Проследите за тем, чтобы в присутствии малыша никто не курил.
* Если малыш спит рядом, не источайте резкие запахи: парфюмерии, табака и другие.
* Не одевайте кроху слишком тепло, а в комнате, где он спит, создайте комфортный температурный режим: около 21-22оС.
* Постарайтесь вовремя встать на учет в женской консультации и выполняйте все врачебные рекомендации: лечение анемии и кольпита, прием витаминов и фолиевой кислоты, проходите все необходимые исследования и прочее.
* Во время сна укрывайте малютку легким одеялом до уровня плеч.
* Старайтесь питаться полноценно во время беременности и кормления грудью.
* Рекомендуется следить за дыханием ребенка из группы риска при помощи дыхательного монитора. Он регистрирует движения грудной клетки, а в случае наступления более длительной паузы в дыхании извещает об этом звуковым сигналом.
Как видите, не существует как теорий, объясняющих, почему наступает внезапная смерть младенца, так и мер профилактики, которые бы на 100% могли уберечь каждого малыша от СВДС. Поэтому если вас что-то беспокоит или состояние крохи внушает опасения, задавайте вопросы педиатру, не стесняясь.
врач-ординатор детского отделения
фото: http://globallookpress.com/
Тревожные симптомы и методы помощи при них
Опасными в отношении СВДС могут стать периоды апноэ у детей (отсутствие дыхания периодами более 10-15 секунд), особенно повторяющиеся более раза в час. Если родители обнаруживают внезапные остановки дыхания, когда кроха спит, необходимо:
- Немедленно взять ребенка на руки,
- Активно проводить кончиками пальцев по ходу позвоночника, направляя их от копчика к шее,
- Провести массаж мочек ушей, ступней, ручек,
- Активно растормошить кроху.
Обычно подобных действий вполне достаточно для того, чтобы кроха сделал вдох, а то и расплакался и за счет этого активно раздышался. Если же ребенок не начал дышать, последовательность действий следующая:
- Вызов неотложки,
- Проведение приемов по непрямому массажу сердечка,
- Использование искусственного дыхания.
Важно, чтобы родители имели навыки подобных манипуляций
Рекомендуем прочитать: Алгоритм сердечно-легочной реанимации у детей и взрослых: правила оказания неотложной помощи
Идентификация пациентов, имеющих повышенный риск наступления внезапной сердечной смерти
Ребёнок с действительно здоровым сердцем не имеет риска наступления внезапной сердечной смерти, важной задачей является идентификация детей, которые внешне здоровы и асимптоматичны, но аномалии сердца которых требуют отнесения их к группе риска по ВСС. Из пациентов с врожденными пороками сердца наибольшему риску подвержены те, у которых структурные аномалии сердца не могут быть полностью исправлены хирургическим путем
Резидуальные дефекты проявляются перегрузкой давлением и объемом правого и левого желудочков. Пораженные камеры становятся дисфункциональными и склонны к жизнеугрожаемым аритмиям. Пациенты, у которых имеется высокая легочная гипертензия (первичная легочная гипертен-зия или синдром Eisenmenger), подвержены наибольшему риску.
Среди детей первого года жизни внезапная смерть обычно вызвана ductus-зависимыми сложными цианотическим врожденными сердечными пороками. В одном из обзоров 126 случаев внезапной смерти детей в возрасте до 2 лет 10% случа-ев были связаны с ВПС и 6% – с миокардитом.
Предполагается, что 10% из 7000 ежегодных «смертей в колыбели» являются результатом неразпознанных сердечных причин, особенно скрытых сердечных аритмий, в т.ч. аритмий, связанных с удлиненным интервалом QT.
После первого года к наиболее распространенным причинам внезапной смерти со стороны сердца относятся миокардит, гипертрофическая кардиомиопатия, аномалии коронарных артерий, аномалии системы проводимости, пролапс митрального клапана и расслоение аорты. Случаи внезапной смерти также имеют место среди лиц с ВПС, включая тех, у кого ранее проводилось хирургическое вмешательство на сердце. Среди пациентов, не подвергавшихся хирургическому вмешательству, были больные с распространенным стенозом аорты и обструкцией легочных сосудов, среди тех, кто подвергался операции – тетрада Фалло и транспозиция крупных артерий. 3/4 умерших пациентов, относились к III или IV функциональному классу NYHA, 87% имели рентгенологические признаки кардиомегалии, 46% – плохие гемодинамические показатели во время послеоперационной катетеризации, 43% – легочную ги-пертензию и 57% – аритмию (желудочковую экстрасистолию, блокаду сердца или трепетание предсердий) в течение года перед смертью. Таким образом, пациенты с данными симптомами требуют дальнейшего хирургического, консервативного или электрофизиологического вмешательства. В последние десятилетия наблюдалось снижение распротраненности внезапной смерти среди пациентов с ВПС, что соот-ветствует совершенствованию методов терапии.
Распространенность продромальных симптомов среди лиц, умирающих скоропостижно, различна в зависимости от метода исследования, но в целом составляет около 50%. Наиболее распространенные признаки – боль в груди и синкопе (или состояние близкое к синкопальному): оба симптома распространены среди молодых людей и могут быть вызваны многими кардиологическим и некардиологическими на-рушениями.
Немедленное кардиологическое обследование показано детям или молодым взрослым
- с болью в груди при физическом напряжении, на которую не влияют движение, вдох или пальпация, при отсутствии явных некардиологических причин, особенно, если у пациента имеется нарушение со стороны сердца с высоким риском смертельного исхода,
- внезапная смерть в семейном анамнезе,
- связанное с физическим напряжением неясное синкопе без продромы или с пред-шествующим учащением сердечного ритма.
Сбор анамнеза должен включать детальный опрос о семейных случаях внезапной или неожиданной смерти. Внезапная смерть брата или сестры первой степени родства определяет особенно высокий риск у данного пробанда. У 16% молодых людей, умерших скоропостижно, в семейном анамнезе имелась внезапная смерть.
Поскольку рутиная ЭКГ и эхокардиографический скрининг популяции не являются эффективным по вложенным затратам (приблизительно $250 000 на один выявленный случай), то наиболее практичным методом является тщательный и полный сбор анамнеза для идентификации кардиоваскулярных отклонений.
К каким докторам следует обращаться если у Вас Синдром внезапной смерти у детей:
Педиатр
Кардиолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Синдрома внезапной смерти у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Определение
СВДС является диагнозом исключения и должен применяться только в тех случаях, когда смерть младенца является внезапной и неожиданной и остается необъясненной после проведения адекватного патологоанатомического исследования, включая:
- аутопсии (опытный педиатрической патологоанатомом , если это возможно);
- расследование места гибели и обстоятельств смерти; а также
- изучение истории болезни младенца и семьи.
После расследования выясняется, что некоторые из этих младенческих смертей вызваны удушьем, гипертермией или переохлаждением , пренебрежением или какой-либо другой определенной причиной.
Австралия и Новая Зеландия переходят на термин «внезапная неожиданная смерть в младенчестве» (SUDI) для профессиональной, научной и корональной ясности.
Кроме того, Центры США по контролю и профилактике заболеваний (CDC) недавно предложили называть такие смерти «внезапной неожиданной детской смертью» (SUID) и что СВДС является подмножеством SUID.
Возраст
СВДС имеет 4-параметрическое логнормальное возрастное распределение, которое позволяет щадить младенцев вскоре после рождения – время максимального риска для почти всех других причин смерти младенцев, не связанных с травмами.
По определению, смерть от СВДС происходит в возрасте до одного года, причем пик заболеваемости приходится на возраст ребенка от 2 до 4 месяцев. Это считается критическим периодом, потому что способность младенца просыпаться ото сна еще не созрела.
Транспозиция крупных артерий
Транспозиция крупных артерий после atrial-switch операции (Mustard или Senning) связана с показателем поздней внезапной смерти 2-8% , которая обычно вызвана дисфункцией синусового узла, но в некоторых случаях обусловлена вентрикулярной тахиаритмией. Из-за необходимости экстенсивной резекции в области предсердной проводящей ткани и в результате развивающегося фиброза пациенты подвержены риску развития атриальных тахикардий. Предполагается, что механизм ВСС состоит в предсердной тахикардии с быстрой проводимостью к желудочкам. Риск ВСС при этом увеличивается с возрастом. Водитель ритма может оказаться необходимым, так как у этих пациентов может оказаться определенной степени дисфункция синусового узла, а принимаемые антиаритмики могут подавлять функцию синусового узла. Некоторые центры рекомендовали антитахикардные pacemakers для пациентов с тяжелыми атриальными тахиаритмиями.
Что помогает жить дальше
Психотерапевт — это пункт номер один. Когда горе общее, партнёр не может полностью контейнировать (психотерапевтический термин, означающий способность переносить сильные эмоции, свои и чужие. — Прим. ред.) переживаемые чувства. Горе сплачивает в первые часы и дни, а дальше каждый переживает его по-своему. И чтобы было меньше недопонимания и это не сказалось на отношениях, очень важна помощь специалиста. И, конечно, когда находятся силы говорить — надо начинать это делать, и поддержка со стороны семьи, партнёра и друзей очень важна. Такая потеря слишком сложна, её невозможно пережить в молчании.
Примечания
- Monarch Disease Ontology release 2018-06-29sonu
- Комитет по изучению внезапной детской смерти в округах Лондона и Кембриджа был создан в 1953 году. Первый его отчёт, показавший, что проблема в 7 раз масштабнее, чем опасались, был опубликован в 1957 году.
- ↑ P. Sidebotham, P. Fleming, Unexpected death in childhood. A handbook for practitioners. — John Wiley & Sons, 2007. — ISBN 978-0-470-06095-7.
- ↑ Н. П. Шабалов. Детские болезни, 5-е изд. Т. 1. — СПб.: Питер, 2002. — ISBN 5-94723-451-3.
- ↑ M.M. Vennemann, T. Bajanowski, B. Brinkmann, G. Jorch, C. Sauerland, E.A. Mitchell, Sleep environment risk factors for sudden infant death syndrome: the German sudden infant death syndrome study. Pediatrics. 2009 Apr;123(4):1162-70
- Berkowitz’s Pediatrics: A Primary Care Approach, 5th Edition Copyright 2014 American Academy of Pediatrics p.366
- ↑ Berkowitz’s Pediatrics: A Primary Care Approach, 5th Edition Copyright 2014 American Academy of Pediatrics p.367
- Tappin et al. 2002, Hauck et al. 2003, McGarvey et al. 2003, Carpenter et al. 2004
- L.Y. Fu, E.R. Colson, M.J. Corwin, R.Y. Moon, Infant sleep location: associated maternal and infant characteristics with sudden infant death syndrome prevention recommendations. J Pediatr. 2008 Oct;153(4):503-8.
- Berkowitz’s Pediatrics: A Primary Care Approach, 5th Edition Copyright 2014 American Academy of Pediatrics p.360
- Society for Neuroscience: SIDS and Serotonin, 2004
- А. Т. Уинфри, Время по биологическим часам. — М. Мир, 1990.
- Стимул, останавливающий часы. В случае механических маятниковых часов это толчок, произведённой в нужной фазе, останавливающий качание маятника. Было показано (см. Уинфри, «Время по биологическим часам», 1990), что аналогичные сингулярные стимулы могут остановить и биологические часы.
- Программа «Feet to Foot» Фонда изучения детской смерти (Великобритания). Цит. по: P. Sidebotham, P. Fleming, Unexpected death in childhood. A handbook for practitioners.
Мнение врачей по поводу смерти на тренировки
Мы обратились за комментарием к специалистам, чтобы выяснить мнение врачей по поводу трагедии. Также нас интересовало, почему смерть на тренировке все чаще подстерегает подростков. Для этого связались с врачом Пензенской областной детской клинической больницы имени Филатова, кандидатом медицинских наук Дмитрием Агафоновым.
— Такие истории происходят регулярно, многие помнят о смерти талантливого 19-летнего хоккеиста омского «Авангарда» Алексея Черепанова, — сказал собеседник. – Подобное случается, как правило, в двух случаях. Во-первых, если ребенок занимается спортом высших достижений. Вроде бы подросток находится под надзором врачей, но мотивация у него очень жесткая. Мечтая попасть в сборную, проводит дополнительные тренировки, к тому же родители настраивают его на улучшение результата. А компенсаторные возможности организма у всех разные и могут не выдержать
Важно понимать, что тело ребенка строится, изменения в нем происходят постоянно, меняется эндокринная система, растет скелет. Именно поэтому в данный период легко повредить организм
Во-вторых, внезапная смерть в спорте случается, если ребенок решил заниматься самостоятельно. Сегодня молодежь часто тренируется без рекомендации специалиста. Мы не знаем, с каким фоном заболеваний ребенок пришел в зал. Сначала его должен был осмотреть спортивный врач, а тренер составить программу занятий. Видимо, бег был противопоказан умершему подростку. Есть вероятность, что у него шли метаболические изменения в миокарде, и надо было витамины принимать.
С этим мнением согласен и другой наш эксперт, доктор медицинских наук руководитель центра спортивной медицины «Бароком» Александр Поликарпочкин.
— Подобное случается, если не ведется работа по медицинскому сопровождению соревнований или тренировок, — сказал он. — Возможно, у этого ребенка имело место несоответствие нагрузки компенсаторной реакции со стороны сердечно-сосудистой системы.
По словам доктора, к смерти подростка могла привести патология миокарда. Точную причину поможет установить более тщательное изучение его организма, медицинской карточки. В любом случае наставник сначала должен был выяснить, в каком состоянии находится ребенок, а лишь затем допускать его до тренировок.
— Медицина спорта как отдельная наука появилась вовсе не случайно, — отметил Александр Николаевич. — Когда дети начинают заниматься профессиональным спортом, то в рамках медицинского диспансера они проходят углубленное обследование. Прежде чем составлять тренировочную программу, нужно обязательно выявлять патологии. Особенно это касается заболеваний сердечно-сосудистой системы, которые и приводят к трагедиям.
Дилатационная кардиомиопатия
Дилатационная кардиомиопатия (ДКМП) характеризуется расширением и ограничением функции левого или обеих желудочков. Наиболее часто встречающимся симптомом у пациентов с ДКМП, а также причиной смерти является застойная сердечная недостаточность. Аритмии как причина смерти при ДКМП в детском возрасте регистрируется реже.
Этиология ДКМП не установлена. Среди причин обсуждаются вирусные инфекции, иммунологические нарушения. Доказано,что ДКМП может быть последствием длительной хронической тахиаритмии . В настоящее время ведутся исследования по изучению митохондриальных аномалий как одной из основных причин ДКМП. Большую роль играет семейный анамнез. Выявлено ,что у детей с отягощённой наследственностью риск возникновения ДКМП в 600-700 раз выше,чем в популяции. Заре-гистрированы случаи аутосомно-доминантного, аутосомно-рецессивного и сцепленного с Х-хромосомой типа наследования.
При данном заболевании имеются четыре исхода:
- полное выздоровление;
- улучшение;
- смерть (10% детей при ДКМП умирают скоропостижно – особенно дети со стойким нарушением вентрикулярной функции, риск выше при АВ-блокаде I-II степени);
- необходимость в трансплантациии сердца или других хирургических вмешательствах.
В ходе длительного изучения ДКМП выявлено, что 1/3 больных умирает, причём большинство в течение 1-2 лет после начала заболевания; у 1/3-наступает улучшение, но сохраняются остаточные сердечные дисфункции; и у 1/3-полное излечение. 5-летняя выживаемость у детей составляет 34%-66%. Самым критическим периодом являются первые полгода заболевания, когда в большинстве случаев можно определить в какую сторону будет развитие ДКМП. Так как причина этого заболевания точно не идентифицирована, то и этиотропного лечения нет. Терапия включает предупреждение и лечение сердечной недостаточности, при необходимости – антиаритмические мероприятия, минимализацию риска тромбоэмболических осложнений.
Причины (факторы риска) синдрома внезапной детской смерти
Сочетание некоторых факторов окружающей среды может сделать ребенка более уязвимым перед синдромом внезапной детской смерти.
Физические причины
К физическим причинам, увеличивающим риск СВДС, относятся:
- Аномалии строения мозга. Некоторые младенцы рождаются с заболеваниями, которые повышают риск смерти от СВДС. В большинстве случаев эти аномалии касаются частей мозга, контролирующих функцию дыхания и пробуждения ото сна.
- Низкий вес при рождении. Преждевременные роды и многоплодные роды увеличивают вероятность того, что мозг ребенка еще не созрел до нужной степени, и имеет низкую степень контроля над автоматическими процессами, такими как дыхание и сердечные сокращения.
- Дыхательная инфекция. Многие младенцы, умершие от СВДС, накануне перенесли инфекционное респираторное заболевание, что могло внести свой вклад в проблемы с дыханием.
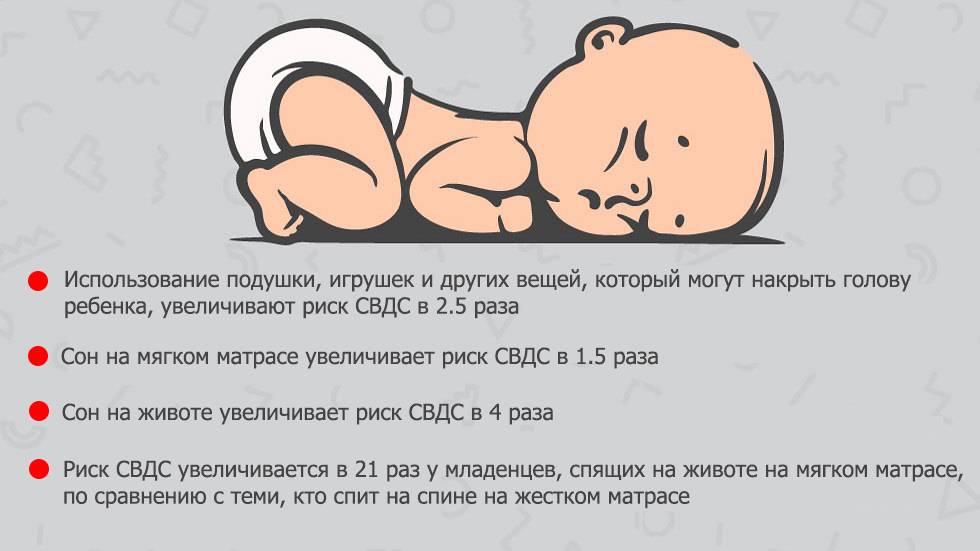
Факторы риска синдрома внезапной детской смерти, связанные со сном
Положение ребенка в кроватке и некоторые атрибуты сна – могут увеличивать риск СВДС. Примерами этого являются:
- Сон младенца на животе или на боку. Дети, которые спят на животе или на боку – чаще имеют трудности с дыханием, нежели дети, спящие на спине.
- Сон на мягкой поверхности. Сон лицом вниз на мягком матрасе, укрывшись мягким одеялом – может привести к удушению тканью. Укрывание головки ребенка одеялом – также является рискованной практикой.
- Сон с родителями. Сон в одной комнате с родителями – снижает риск СВДС, однако сон в одной постели – значительно увеличивает этот риск. Хотя бы потому, что взрослые привыкли использовать более мягкие поверхности для сна, нежели требуются младенцу.
Хотя синдром внезапной детской смерти может случиться с любым ребенком, ученые выявили несколько факторов, которые способны увеличить риск этого синдрома. Они включают в себя:
- Пол. Мальчики чаще умирают от СВДС.
- Возраст. Младенцы наиболее уязвимы во время второго и третьего месяцев жизни.
- Национальность. По неизвестным причинам, чернокожие дети и дети американских индейцев погибают от СВДС несколько чаще, чем дети остальных рас и национальностей.
- Семейный анамнез СВДС. Дети, у которых родные или двоюродные братья/сестры умерли от СВДС, имеют особенно высокий риск развития СВДС.
- Пассивное курение. Дети, которые проживают в одном доме с курящими людьми, имеют более высокий риск СВДС.
- Преждевременные роды. Недоношенность и низкий вес при рождении способны увеличить риск смерти от СВДС.
Материнские факторы риска СВДС
Во время беременности можно прогнозировать повышенный риск смерти младенца от синдрома внезапной детской смерти, если будущая мать:
- Возраст менее 20 лет.
- Курит сигареты.
- Употребляет наркотики или алкоголь.
- Не имеет доступа к адекватной дородовой медицинской помощи.
Поддержка родителей
Наличие эмоциональной и психологической поддержки родителей, потерявших младенца от синдрома внезапной детской смерти – имеет чрезвычайно важное значение. Родители обычно чувствуют острую личную вину за случившееся; кроме того, немало беспокойства доставляет обязательное полицейское расследование смерти младенца, непременно проводящееся в каждом таком случае.
Если вы столкнулись с этой бедой – постарайтесь не замыкаться в себе, обсуждать эту беду и свои чувства с другими родителями, пережившими подобное.
Ваш врач может порекомендовать группу психологической поддержки, доступную в вашем городе, или интернет-форум, объединяющий таких людей, как вы
Беседы с близким другом или духовным наставником – также могут принести пользу.
Проговаривайте свои чувства
Старайтесь делиться с друзьями и членами семьи своими чувствами и переживаниями. Поверьте, многие люди искренне хотят помочь, но просто не знают, как подойти к вам, чтобы не причинить еще больше боли.
Старайтесь быть максимально ближе к супругу/супруге. Потеря ребенка является страшным ударом, способным разрушить ваш брак. Не пренебрегайте возможностью получения консультации семейного психолога, если это возможно. Делитесь своими чувствами и мыслями о произошедшем друг с другом.
Дайте себе время для исцеления душевной раны
Наконец, не запрещайте себе горевать. Не смущайтесь, если слезы волной начинают душить вас в «неподходящих» местах или ситуациях. Это не симптом психической болезни, это просто тяжелая душевная рана. Исцеление от нее требует времени.
Как поддержать сердце спортсмена?
Несмотря на участившееся число смертей на тренировках, заниматься спортом подростки меньше не стали. А родители поддерживают интерес своих отпрысков к физической активности. Встает вопрос: «Как можно поддержать сердце спортсмена?» Недавно в России уже занялись этой проблемой на государственном уровне. В профессиональном спорте допуск к тренировкам и состязаниям теперь должен проходить после эхокардиографического исследования. Кстати, в Италии благодаря этой мере смертность в спорте среди молодых атлетов сократилась в несколько раз.
Не стоит забывать и про любительский спорт, развитие которого пущено на самотек. Во всех фитнес-центрах должны работать специалисты с образованием не только спортивного, но и медицинского профиля.
Чтобы избежать трагедии, разработан ряд рекомендаций, которые атлет должен применять в индивидуальном порядке:
- проходить предварительные и текущие медицинские обследования;
- санировать очаги хронической инфекции;
- не курить;
- отказаться от алкоголя;
- избегать чрезмерных нагрузок, которые не соответствуют уровню тренированности и физическому состоянию;
- не выступать и не тренироваться во время болезни;
- не тренироваться в условиях барометрической гипоксии, высокой температуры окружающей среды.
Что еще можно сделать для сохранения жизни и здоровья атлета? Раньше в нашей стране спортсмены активно использовали препарат мельдоний (милдронат). Он применялся при интенсивных нагрузках для нормализации энергетического метаболизма сердца. Одни его хвалили, другие говорили, что препарат не слишком эффективен и имеет ряд побочных эффектов. В частности, милдронат может вызывать тахикардию и скачки артериального давления. В любом случае после истории с занесением в запрещенный список Всемирного антидопингового агентства (WADA) спортсмен вряд ли станет использовать этот препарат. Встает вопрос, как сегодня поддержать сердце спортсмена, которое испытывает порой запредельные нагрузки?
Разработчики витаминных комплексов холдинга «Парафарм» ответственно заявляют, что витаминно-минеральный комплекс «Кардиотон» — как раз придуман для решения подобных задач — поддержать сердцечную мышцу. Он содержит только натуральные компоненты: порошок плодов и цветков боярышника кроваво-красного, порошок плодов шиповника майского и маточное молочко. Этот препарат укрепляет сердечную мышцу и снижает воспаления в миокарде, помогает снизить последствия инфаркта миокарда, способствуя регенерации специфической ткани сердца.