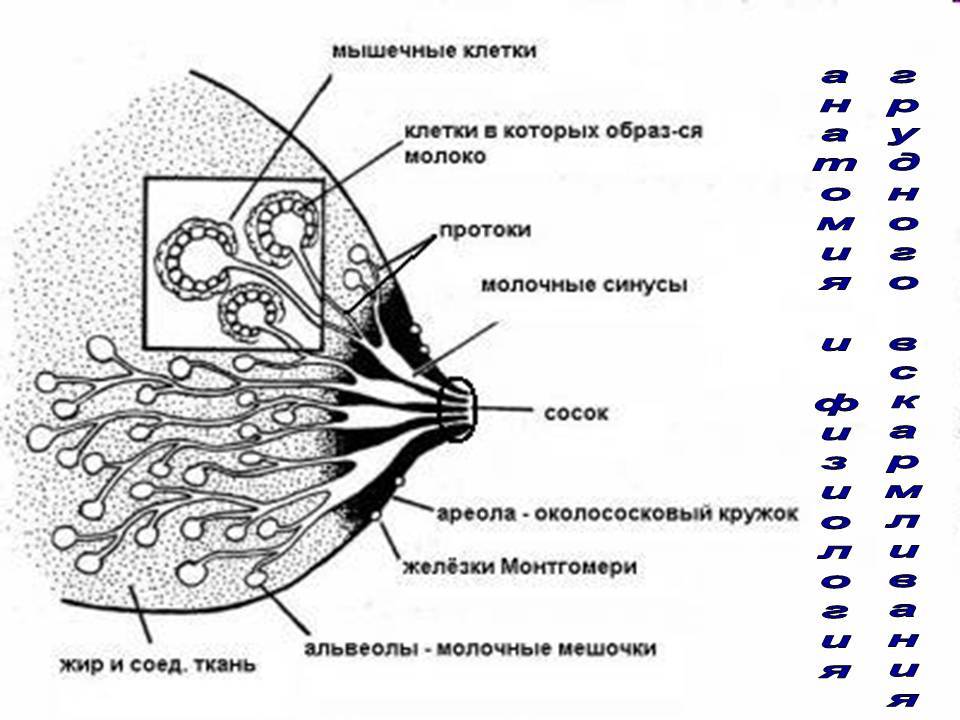
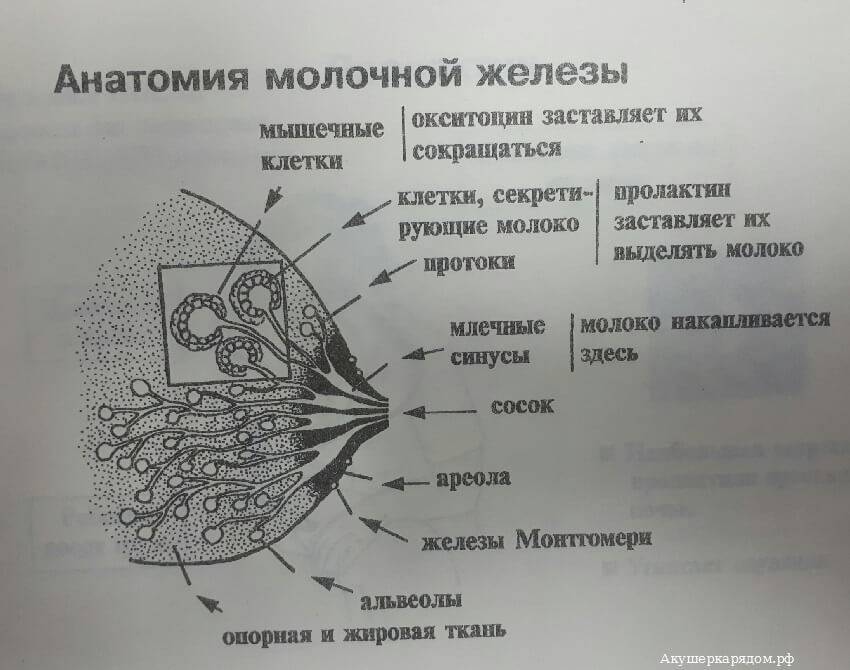
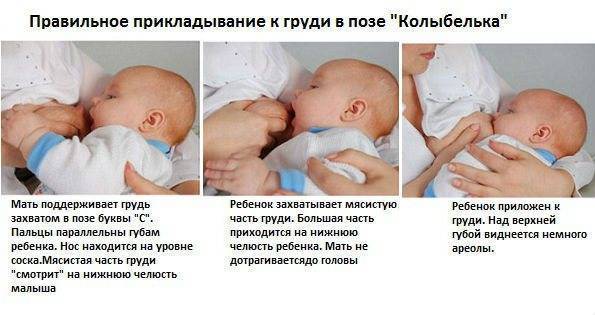
Методы диагностики опухолей
Раз в месяц женщина должна проводить самообследование в домашних условиях. Осуществлять пальпацию лучше в двух позах:
Молочные железы ощупываются кончиками пальцев по спирали от периферии к центру. Верхняя граница периметра осмотра проходит по ключице, а нижняя – под складкой груди.
Однако для получения более точных данных необходимо обратиться к врачу.
Маммолог Бондарь А.В. использует в ходе обследования следующие методы диагностики:
- Первичный осмотр. Врач задаёт пациенту вопросы о симптомах, осуществляет пальпацию, определяет тип, вид и характер изменений. При необходимости назначает анализы и направляет к другим специалистам: гинекологу, эндокринологу и т.д.
- УЗИ. Этот безболезненный метод позволяет более точно выявить характер и локализацию уплотнений.
- Маммография. Заключается в применении рентгеновского изучения для определения вида и распространённости опухоли.
- Биопсия. Представляет собой исследование образцов ткани из молочной железы. Процедура проводится с помощью шприца под местной анестезией. Обычно назначается при подозрении на злокачественную опухоль.
Дополнительно маммолог-онколог может назначить дуктографию (введение в организм контрастного вещества), анализ на гормоны, генетическое исследование. Как правило, для проведения диагностики госпитализация пациентки не требуется.
Лактостаз: симптомы у кормящих
Наверное все мамочки знают о лактостазе, кто по слухам, а кто и по собственному опыту. Но так или иначе, а то что этого заболевания следует остерегаться, знают все.
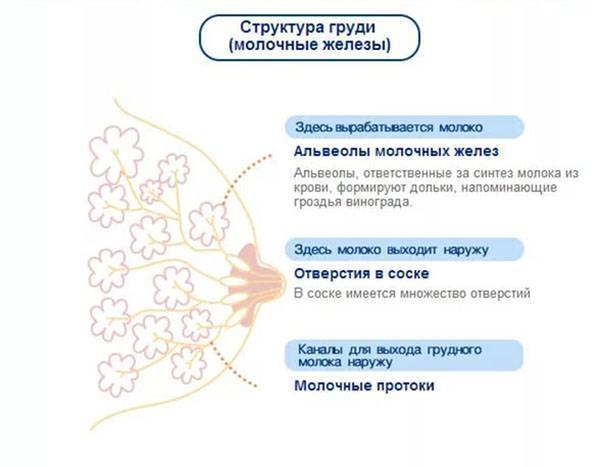
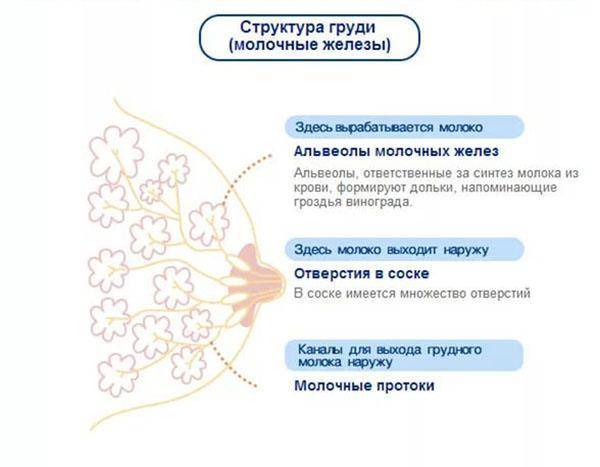
Лактостазом называют застой молока, который образовывается в груди. Об этом мы немного говорили в предыдущем разделе. Но сейчас рассмотрим эту проблему более детально. Так как эта проблема требует немедленного решения и приносит достаточно сильный дискомфорт матери.
Лактостаз — это опасно
Образование лактостаза может быть вызвано двумя причинами:
- Повышенная выработка молока
- Нарушение оттока молока по причине закупорки или узкого млечного протока
Факторы, которые располагают к развитию лактостаза, это:
- Несоответствие количеству выработанного молока и размерам просвета млечного хода.
- Плоскость или наличие трещин на соске. В таком случае кормление грудью затрудняется.
- Стресс и сильная физическая нагрузка в период кормления. В таком случае происходит спазм протока молочных желез.
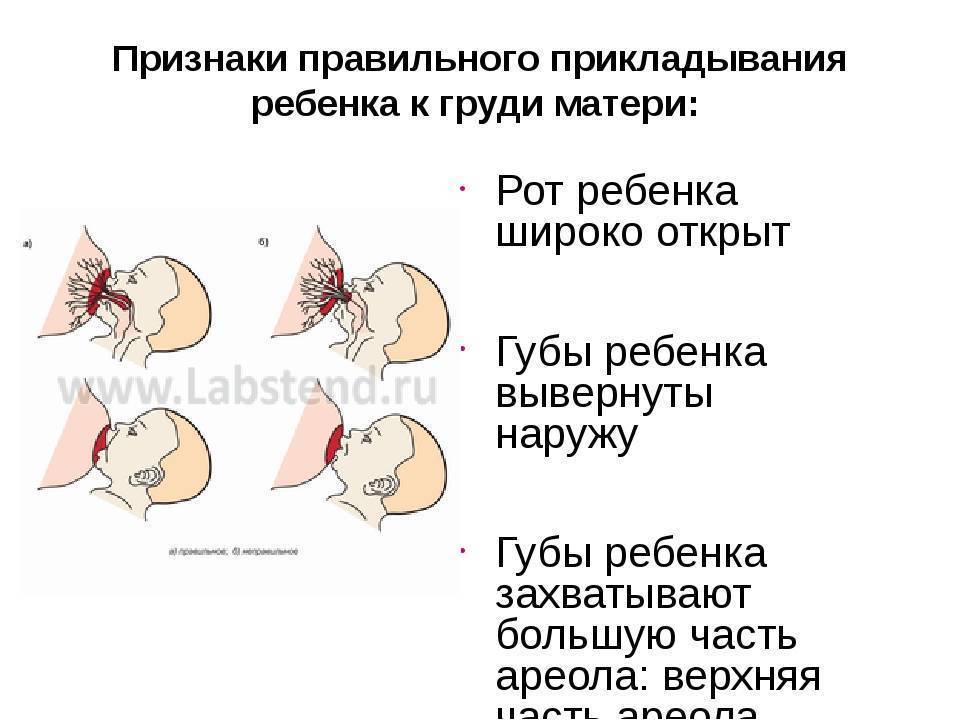
- Неэффективное высасывание молока ребенком. Это может происходить при неправильном прикладывании малыша к груди.
- Ношение тесного белья, за счет чего происходит сдавливание груди.
- Большая груди и ее провисание, за счет этого отток молока снизу груди происходит не полностью.
- Нахождение на сквозняке или холоде.
Признаками лактостаза являются:
- Уплотнение тканей груди
- Болезненность во время пальпации
- Рисунок расширения вен на коже груди
- Напряжение в груди, которое сохраняется даже после кормления
- Повышение температуры
При пальпации становится больно
Важно не допускать лактостаз, так как он может привести в дальнейшем к маститу. В качестве профилактики важно запомнить основные правила:
Важно не допускать нарастание молока в груди. Для этого в первую неделю после родов не нужно пить много жидкости
Пить нужно не более 1 л жидкости.
Чаще прикладывайте малыша к груди. Причем старайтесь за одно кормление кормить малыша двумя грудями.
Если молока слишком много, то нужно сцеживать лишнее молоко.
Регулярно массируйте грудь, особо усиленно и тщательно массируйте уплотнения на груди.
Если в одной груди Вы чувствуете большее набухание, то давайте ее ребенку чаще, чтобы он высасывал из нее все молоко. Но в то же время не забывайте о второй груди, чтобы в ней не образовался застой.
Делайте компрессы из мази Вишневского, вазелина и камфарного масла или спирта. После того, как Вы сцедите молоко, прикладывайте на кожу компресс, а сверху накрывайте целлофаном. Закрепите повязку бинтом и держите около 8 часов.
Если Вы обратитесь к врачу, то он может посоветовать Вам массаж ультразвуком или инъекцию окситоцином.
Профилактика
Предотвратить закупорку молочного протока помогает регулярное кормление. Наиболее важная стратегия предотвращения закупорки протоков — предоставление ребенку возможности полностью опустошить каждую грудь. Новорожденному может потребоваться 15–30 минут, чтобы это сделать, поэтому ключевым фактором является терпение.Некоторые признаки того, что ребенок выпил все молоко:
малыш перестает глотать молоко, но может продолжать сосать грудь;
отсутствует ощущение тяжести или покалывания
Некоторые другие шаги, которые могут уменьшить риск закупорки молочных протоков:
- носите свободную одежду: удобную футболку для кормления и комфортный бюстгальтер;
- избегайте положений, которые оказывают большое давление или вес на груди;
- прикладывайте ребенка к груди по требованию или по регулярному графику.
Женщины, у которых избыток грудного молока, то есть больше молока, чем нужно ребенку, имеют более высокий риск развития забитого протока.
Признаки отторжения имплантата молочной железы
Отек
Первый признак возможного отторжения импланта – отек, который не проходит дольше 3 недель после маммопластики. Состояние свидетельствует о плохом заживлении тканей.
Серома
Острое отторжение имплантата может проявлятьсяв раннем послеоперационном периоде в виде серомы: между тканями молочной железы скапливается жидкость. Грудь при этом увеличивается, молочные железы выглядят несимметричными. При пальпации может ощущаться перекатывающаяся жидкость.
При своевременном обращении врач удаляет серозную жидкость под контролем УЗИ с помощью шприца.
Гематома
Еще один симптом возможного отторжения грудного импланта – гематома. Ее развитие возможно из-за кровоточивости сосуда. Сосуд может кровоточить из-за того, что в ходе операции хирург некачественно выполнил коагуляцию.
Другая причина – сосудистое кровотечение открылось после операции и наложения швов из-за травмирования сосудистой стенки (поэтому плохая свертываемость – противопоказание к маммопластике, обязанность хирурга его выявить, а задача пациентки – не скрывать).
Для устранения проблемы необходимо сделать прокол и очистить молочную железу от клеток гематомы.
Гнойная инфекция
Возникает из-за врачебных ошибок, несоблюдения пациенткой рекомендаций врача либо как непредсказуемая индивидуальная реакция организма.
Лечение – хирургическое: нагноение удаляют, ткани промывают, дренируют, назначают антибиотики. При неэффективности этих мер имплантат удаляют.
Некроз
Омертвение тканей округ имплантата может развиться из-за несоблюдения пациенткой врачебных рекомендаций – курения, раннего приема антикоагулянтов и т. п.
Лечение – только хирургическое.
Рубцевание тканей
Инфекционные заболевания в раннем послеоперационном периоде могут замедлить заживление тканей и спровоцировать формирование рубцов. Поэтому склонность к образованию келоидов – противопоказание к маммопластике; обязанность хирурга ее выявить, а задача пациентки – не скрывать.
Требует системного лечения. Результат не гарантирован.
Разрыв имплантата
Разрыв имплантата вызывает его отторжение из-за вытекания жидкости. Возможен при использовании дешевых несертифицированных имплантатов сомнительных производителей. Представляет угрозу для жизни пациентки и требует немедленного удаления.
Миграция имплантата
Чаще вызвана неправильно подобранным размером, низким качеством и гладкостью имплантата либо его неверной постановкой. Иногда возникает из-за раннего отказа от компрессионного белья, сна на спине и занятий спортом.
Решение проблемы – повторная операция.
Развитие системных заболеваний
Развитие в отсроченном послеоперационном периоде сахарного диабета, болезней щитовидной железы, крови и онкологических патологий теоретически может стать причиной отторжения имплантата.
Стоит ли бояться маммографического обследования?
Поводов для беспокойства о том, как будет проходить маммографическое обследование и
какие при этом его виды используются, нет. Эти процедуры абсолютно безболезненны и
позволят поставить Вам точный диагноз. Поэтому, если Вас останавливает «боязнь боли»,
успокойтесь и смело направляйтесь к врачу, ведь здоровье важнее всяких страхов.
Для постановки диагноза применяются следующие методы:
-
Маммография – рентгенологическое обследование молочных желез без
использования контрастных веществ. Процедура проводится быстро – в течение 5-
10 минут. С помощью маммографии удаётся выявить даже самые незаметные
изменения в молочной железе на начальном этапе развития образования. -
УЗИ позволяет провести оценку структуры ткани молочной железы и выявить
патологические изменения на ранних стадиях. УЗИ, как и предыдущий метод
диагностики является абсолютно безопасным (его можно назначать во время
беременности и кормящим женщинам) и безболезненным, а также не требует
специальной подготовки.
Размышлять о том, выбрать маммографию или УЗИ, не стоит. Эти два метода
исследования не являются взаимозаменяющими. Они, скорее, могут
дополнять друг друга. Маммография, например, позволяет выяснить
состояние тканей молочной железы, но не сможет определить точно
образование при наличии активных фиброзных изменений. УЗИ же даёт
возможность отследить динамику и увидеть картину состояния лимфоузлов.
-
Дуктография – разновидность маммографии, в ходе которой происходит введение в
млечные пути рентгенконтрастных препаратов, позволяющих определить
внутрипротоковые изменения. Метод назначается при выделениях из соска. Это не
укол, поскольку вещество вводится в уже существующий проток из которого идут
выделения. -
Пункционная биопсия – метод забора тканей молочной железы, которые затем
отправляются на исследование. Исследование позволяет выявить характер
образования.
Рекомендации пациенткам
Мы рекомендуем каждой женщине после 35 лет каждый год проходить профилактическое обследование, а также регулярно самостоятельно обследовать грудь на наличие уплотнений. Если при пальпации грудных желез вы нащупали уплотнение, посетите специалиста для диагностического обследования.
Популярные вопросы об уплотнениях в груди
Как проверить грудь дома самостоятельно?
Ответ: Проведите внешний осмотр молочных желез перед зеркалом при дневном освещении. Осмотрите грудь с опущенными и поднятыми вверх руками
При осмотре обращайте внимание на наличие ямок и уплотнений, соски, состояние кожных покров. После этого приступайте к ощупыванию: лягте на спину, положив валик под лопатку, пальпируйте каждую молочную железу противоположной рукой по часовой стрелке по направлению к соску
Сожмите сосок между пальцами, чтобы убедиться в отсутствии выделений из него.
Могут ли возникнуть уплотнения во время кормления грудью и исчезнуть по его окончании?
Ответ: Да, это довольно частое явление, связанное с застоем молока в молочной железе при закупорке молочных протоков. Когда ребенок сосет молоко, протоки освобождаются, поэтому уплотнения исчезают вместе с дискомфортом.
Что такое биопсия и когда её делают на груди?
Ответ: Биопсия – высокоинформативное диагностическое исследование, в ходе которого с помощью иглы берется небольшой кусочек материала для гистологического изучения в лаборатории. Метод позволяет специалистам точно определить характер уплотнения, поэтому бисопия показана в тех случаях, когда не удается поставить точный диагноз с помощью неинвазивных методик.
У меня грудь всё время чешется – может ли это быть связано с уплотнениями?
Ответ: Да, некоторые виды новообразований в молочный железе могут вызвать сухость, шелушение и зуд кожных покровов.
Виды уплотнений
Распознать отличительные признаки разных видов уплотнений и поставить правильный диагноз может только врач-маммолог. К доброкачественным относятся следующие виды образований:
- Фиброаденома – состоит из соединительной и железистых ткани. Чаще всего встречается в 20-30 лет.
- Аденома – скопление железистых клеток. Внешне и на ощупь напоминает фиброаденому, может быть неподвижна.
- Липома – опухоль, возникающая вследствие патологического изменения жировых клеток.
- Киста – заполненный жидкостью маленький участок протока. Чаще всего появляется в 40-60 лет. Может быть подвижной или неподвижной, болезненной или безболезненной. Иногда вызывает покраснение кожи.
- Внутрипротоковая паппилома – сосочкообразный нарост, приводящий к кровоизлиянию и нарушению целостности протока. Долгое время протекает бессимптомно. Позже вызывает болевые ощущения, жёлтые выделения из сосков, повышение температуры тела.
- Гамартома – подвижный, безболезненный, эластичный узелок с ровными границами. Диаметр – от 3 см.
- Гранулема – твёрдый комок с диаметром 2-3 см. Обычно возникает после травмы вследствие отмирания жировой ткани. Иногда сопровождается покраснением.
- Мастопатия груди – патологическое разрастание соединительной ткани, эпителиальных клеток и протоков. В том или ином возрасте это заболевание выявляется у 60% женщин. Сопровождается болью, а иногда – выделениями из сосков. Мастопатия бывает диффузной и узловой.
К злокачественным образованиям относятся рак, саркома и лимфома. Симптомы онкологии могут сильно отличаться у женщин. Например, у одних опухоль причиняет боль и даже отдаёт в подмышечные впадины. У других –напоминает фиброаденому и не вызывает дискомфорта.
Саркома выглядит как крупнобугристое утолщение.
Лимфома представляет собой воспаление лимоузлов вблизи подмышечных впадин. Это редкий, но опасный вид рака, который склонен к быстрому метастазированию.
Как выглядят и чем опасны разные новообразования
Уплотнения груди могут иметь разные формы, размеры, подвижность и локализацию. Чаще всего доктор-маммолог обнаруживает следующие изменения:
-
Жировик – дольчатая масса с чёткими краями. Он более мягкий на ощупь, чем комок. Может располагаться в любой области молочной железы.
-
Узелок в молочной железе – неподвижное маленькое утолщение с чёткими границами любой формы. При надавливании ощущается более эластичным, чем комок. Обычно локализуется вверху, слева, справа. Иногда может проявиться как шарик возле соска.
- Гиперплазированные дольки – непропорциональные размеры разных частей груди. Проблема часто возникает у кормящих мам и со временем проходит.
Повышение температуры, болезненный очаг в груди. Обычно свидетельствует о развитии мастита.
Особую опасность представляют неподвижные и твёрдые узлы в молочной железе. Со временем они могут перерастать в злокачественные опухоли.
Крупные образования вредны тем, что при дальнейшем разрастании сдавливают ткани, вызывая боль и внешние дефекты. Отсутствие лечения мастита приводит к отмиранию тканей и сильной интоксикации организма продуктами распада.
Подвижные маленькие узелки обычно не представляют опасности для здоровья. Однако за их состоянием нужно регулярно следить.
Методы лечения уплотнений груди
После постановки точного диагноза маммолог Бондарь А.В. назначит комплексное лечение уплотнений груди. Большинство доброкачественных подвижных образований требуют применения только консервативных методов. Необходимо придерживаться следующих правил:
- выбирать здоровые продукты питания;
- соблюдать режим труда и отдыха;
- избегать стрессов;
- высыпаться;
- не злоупотреблять горячими процедурами (сауной, ваннами), загоранием на солнце;
- вести регулярную половую жизнь с постоянным партнёром;
- проводить самомассаж;
- при возникновении острой боли принимать НПВС, прописанные врачом.
Иногда лечение боли в груди (в частности, при мастопатии) требует приёма гормональных препаратов. Такие лекарства позволяют привести в норму уровень эстрогенов, прогестерона и пролактина.
Лечение рака груди или других опасных новообразований требует хирургического вмешательства. Последнее может заключаться в удалении самой опухоли или опухоли
с окружающими тканями. Также нередко применяются лучевая и химиотерапия. Дополнительно пациенту назначаются лекарства, уменьшающие болевой синдром.
Когда при боли под лопаткой нужен врач
Если боль под лопаткой возникла впервые и быстро прошла, то, вероятно, она была связана со случайной причиной – например, длительным нахождением тела в неудобной позе. Если боль сохраняется, усиливается или причиняет дискомфорт (в случае сильной боли), следует обязательно обратиться к врачу.
В некоторых случаях требуется экстренная медицинская помощь. Вызывайте скорую помощь, если:
- боль под лопаткой связана с травмой. Особенно при наличии кровотечения и признаков перелома костной ткани;
- вместе с болью наблюдаются деформация, припухлость, отёк или покраснение в этой области;
- боль сопровождается усиленным сердцебиением, затрудненностью дыхания (одышкой, чувством нехватки воздуха);
- боль сопровождается головокружением, предобморочным состоянием.
Стоит обратиться к врачу или, раз не болит, то «само пройдёт»?
Сейчас, когда Вы раздумываете над тем, что это может быть, стоит обратиться к врачу или,
раз не болит, то «само пройдёт», важно узнать о том, что:
- Большую часть опухолей молочной железы можно обнаружить при самоосмотре
груди. Вы это уже сделали – горошина в Вашей груди уже повод для того, чтобы обратиться к маммологу. - Чаще всего обнаруженная опухоль молочной железы (8 из 10) является
доброкачественной и не несёт жизни женщины никакой угрозы. Но Вы не можете
убедиться в этом на 100% без специалиста. Решение – обратиться к маммологу. - Злокачественное образование молочной железы можно излечить в 9 из 10 случаев, если оно будет диагностировано на ранних стадиях. Ещё один повод для обращения к врачу.
Три факта, дающих надежду, один совет – обратиться к специалисту незамедлительно в
любом случае.
Вывод:
Если Вы обнаружили у себя уплотнения на коже, под кожей молочной железы и т.п.,
которые никак себя не проявляют, следует немедленно обратиться к специалистам.
Помните, более раннее обращение к врачу может спасти Вам жизнь и предупредить
развитие заболевания. Чем моложе организм, тем агрессивнее протекает
злокачественная патология за счет активных метаболических процессов.
Соответственно, имеет неблагоприятный прогноз.
Почему болят подмышки
Контактный дерматит
Многие антиперспиранты, гели для душа, стиральные порошки содержат раздражающие вещества. При соприкосновении с чувствительной кожей они могут вызывать контактный дерматит, то есть местное раздражение. При этом появляются волдыри, кожа становится красной.
Мышечное перенапряжение и ушибы
Интенсивные занятия спортом, поднятие тяжестей или длительное давление (например, при использовании костылей) могут вызвать боль в подмышках. Как и травмы и переломы в области верхнего плечевого пояса.
Вирусные и бактериальные инфекции
Болью сопровождается увеличение подмышечных лимфатических узлов. Лимфоузлы увеличиваются из-за ОРВИ, стрептококковой ангины, инфекций верхних дыхательных путей, мононуклеоза, ветрянки, заболеваний полости рта, уха, инфекций в молочных железах. Лимфатические узлы расположены по всему организму, поэтому могут увеличиться не только в подмышках, но ещё на шее, под челюстью, у ключиц, под коленями, в паху.
Местные инфекции
Если не соблюдать правила гигиены, потовые железы и волосяные фолликулы воспаляются. Иногда подобные случаи требуют хирургического вмешательства.
Онкологические заболевания
Подмышечные зоны могут болеть при лимфоме (опухоли, которая поражает лимфатическую систему) или метастазах при раке груди, лёгких и других близлежащих органов. Онкологические заболевания успешнее лечатся на начальных стадиях, поэтому нельзя откладывать визит к врачу.
Причины боли под левой лопаткой
Боль под левой лопаткой может объясняться следующими причинами:
- неправильным положением во время сна. В этом случае человек просыпается с болью под левой лопаткой и в левом плече. Такая боль, как правило, проходит довольно быстро;
- язвенной болезнью желудка. Язвенная болезнь – довольно частая причина боли под левой лопаткой. При этом боль, как правило, носит ноющий характер, постепенно нарастая, сопровождаясь рвотными позывами, изжогой и отрыжкой. После рвоты обычно наступает облегчение. Как правило, при язвенной болезни возникновение боли связано с приёмом пищи;
- стрессом, паникой и другими психологическими причинами. Психогенная боль описывается как заложенность, сжатие, тяжесть; может сопровождаться жаром или чувством покалывания. Иногда добавляется головокружение или ощущение кома в горле. При этом боль локализуется в груди, а под левую лопатку иррадиирует (в народе говорят «отдаёт»). Боль может распространяться и шире, захватывая саму лопатку, шею, переходя в головную боль;
- заболеваниями сердца, такими как миокардиты, стенокардия, инфаркт миокарда. Проблема с сердцем весьма вероятна, если болит одновременно и под левой лопаткой и за грудиной;
- остеохондроз. При остеохондрозе боль часто возникает к утру, то есть человек просыпается с болью. Больные в этом случае часто говорят, что боль под лопаткой отдаёт в руку или голову;
- межреберная невралгия;
- воспалительные заболевания легких, в частности, пневмония.
Данный список содержит наиболее распространённые причины, полный список причин болей под левой лопаткой гораздо больше.
Как предотвратить боль в подмышках
не пользуйтесь антиперспирантами и дезодорантами (в чём разница — мы рассказывали в этой статье) с алюминием и цинком, они забивают поры, а также с триклозаном — это антибактериальное средство, попадая в организм через поры, оно может вызвать нарушение функционирования репродуктивной и эндокринной систем;
регулярно принимайте душ. Будьте осторожны с бритьём, чтобы не травмировать чувствительную кожу;
носите только чистую одежду и вовремя стирайте футболки, особенно летом;
ощупывайте подмышки на предмет уплотнений или болезненных ощущений. Так вы сможете вовремя обнаружить проблему и обратиться к специалисту;
перед тренировкой делайте разминку. Начните с неамплитудных махов руками, разогрейте плечи, локтевые суставы
Особенно важно разминать плечевой пояс перед подтягиваниями, занятиями на скалодроме и другими активностями, которые предполагают вытяжение мышц;
будьте осторожны во время секса. Некоторые позы, например «догги стайл» с сильно вытянутыми вперёд руками, могут привести к болезненным ощущениям в подмышках
Всё дело в небольшом растяжении, которому подвергаются мышцы;
регулярно проходите чекапы и следите за здоровьем. Это проще и дешевле, чем потом лечить запущенное заболевание.
Когда нужно обратиться за медицинской помощью
Проконсультироваться со специалистом необходимо в этих случаях:
- боль сильная и мешает обычной жизни;
- вы похудели без видимых причин;
- у вас немеют руки, вам сложно глотать и дышать;
- лимфатические узлы увеличены более недели или в разных частях тела (например, не только в подмышечной впадине, но ещё и в паху, на шее);
- у вас лихорадка, вы сильно потеете ночью;
- у вас кружится голова, дыхание неровное.
Иногда хочется выпить болеутоляющий препарат, чтобы продолжать вести привычный образ жизни, но таблетка только снимет симптомы. Необходимо проконсультироваться с врачом, который поставит диагноз и назначит лечение.
Настораживающие признаки патологии
Большинство девушек и женщин регулярно жалуются, что у них болит грудь перед месячными. Чаще всего это связано с изменением гормонального фона. Однако существуют признаки, которые требуют немедленного обращения к врачу:
- наличие неподвижного и плотного образования, спаянного с кожей;
- кровянистые и иные выделения, возникающие при надавливании на сосок;
- появление ямочек, складок и участков «гусиной кожи»;
- увеличение и болезненность лимфоузлов;
- боль, сопровождающаяся покраснением и отёчностью.
Если дискомфорт не проходит более 2-3 недель – это тоже повод насторожиться. А ещё более «тревожным звоночком» считается быстрое увеличение опухоли.
Что делать, если обнаружили уплотнение в груди?
Первое, что нужно обязательно сделать – записаться на прием к маммологу. Чтобы найти причину формирования уплотнения, поставить точный диагноз, необходимо пройти ряд диагностических процедур:
- Маммография – это рентген молочной железы в двух проекциях, который особенно информативен в отношении женщин старше 45 лет. Дело в том, что в молодом возрасте в груди преобладает железистая ткань и увидеть образование сложно. С годами же в железе появляется много жировой ткани, которая хорошо проводит рентгеновские лучи.
- УЗИ молочных желез – проводится преимущественно в молодом возрасте. В основе метода лежит визуализация структур органа и его размеров в результате отражения тканями ультразвука. При наличии уплотнения исследование наглядно покажет его форму, размер, консистенцию и наличие или отсутствие капсулы.
- Галактография — это разновидность рентгенодиагностики, при проведении которой в протоки молочной железы вводят ретнгенконтрасное веществ. Это позволяет диагностировать уплотнения внутри протоков.
- Пункция молочной железы – под контролем УЗИ специальной иглой берут кусочек подозрительной ткани и проводят в дальнейшем гистологическое исследование. Метод довольно точный, дает понимание о природе образования.
1.Доброкачественные опухоли груди, типы опухолей
При обнаружении любых уплотнений, комочков или изменений в груди во время самообследования, которое рекомендуется периодически проводить всем женщинам, следует немедленно обратиться к хорошему врачу. Но паниковать заранее не стоит. 80% всех уплотнений в молочных железах являются доброкачественными опухолями груди. Это означает, что опухоль не является раком молочных желез. Доброкачественные опухоли груди, как правило, имеют четкие и ровные границы и могут немного смещаться, если на них слегка надавить. Часто такие опухоли образуются одновременно в обеих молочных железах.
Есть несколько распространенных причин появления доброкачественных опухолей груди, в том числе, нормальные физиологические процессы, инфекции, травмы груди, прием некоторых лекарств.
Типы доброкачественных опухолей груди
- Фиброзно-кистозные изменения. У некоторых женщин обычные гормональные изменения в организме могут стать причиной появления фиброзно-кистозных опухолей. Обычно такие опухоли проявляются в виде уплотнений в обеих молочных железах и вызывают увеличение размера и повышение чувствительности груди до начала менструального кровотечения. Иногда появляются выделения из молочных желез. Уплотнения и комки в груди могут быть твердыми или мягкими. Чаще всего фиброкистозные изменения появляются у женщин в возрасте около 40 лет, и в целом это самый распространенный тип доброкачественных опухолей у женщин в возрасте 35-50 лет.
- Простые кисты. Простые кисты груди представляют собой заполненные жидкостью «мешочки», или полости, которые образуются в обеих молочных железах. Кисты могут быть единичными или множественными, и могут отличаться по размеру, который нередко изменяется в течение менструального цикла.
- Фиброаденомы. Фиброаденома – еще один очень распространенный вид доброкачественной опухоли груди у женщин. Она представляет собой твердые комочки округлой формы, которые свободно перемещаются в груди. При нажатии, как правило, не возникает болезненных ощущений. Фиброаденома появляется в результате избыточного формирования долек молочных желез и окружающих их тканей. Чаще всего встречается у женщин в возрасте 20-30 лет.
- Внутрипротоковые папилломы. Это небольшие бородавки, или наросты, в молочных протоках вблизи соска. Как правило, они появляются у женщин в возрасте 45-50 лет и могут стать причиной кровотечений из соска.
- Травматический некроз жировых клеток. Это состояние возникает после внезапной травмы груди, хотя нередко женщины не могут вспомнить конкретный случай, когда произошла травма. В результате в груди образуются жировые уплотнения, как правило, круглой формы, твердые, одиночные и безболезненные.
Как проявляет себя выявленное Вами безболезненное образование?
Итак, Вы нащупали уплотнение под кожей молочной железы и сразу задали себе вопрос:
«Что же это может быть – киста, рак или что-нибудь другое? Каковы же могут быть
причины? К кому обратиться – к маммологу, гинекологу или, может, к онкологу?».
Услуги маммолога:
Лечение рака грудиЛечение фиброаденомыЛечение кисты молочной железы
Разумеется, в голову приходят разные мысли, от которых легче не становится. Но давайте
успокоимся и начнём с ответа на вопрос: «Как именно себя проявляет уплотнение,
которое не приносит Вам дискомфорта, но, тем не менее, не может остаться без
внимания?». Сначала поговорим о доброкачественных опухолях, которые могут выдавать
себя без боли.
-
Безболезненный подвижный твёрдый шарик с прощупываемыми границами.
Ответ: так проявляет себя фиброаденома, состоящая из соединительной ткани
и железистого эпителия железы. -
Образование эластичное, имеет округлую форму и чётко очерченные границы.
Ответ: скорее всего, это киста – опухоль, наполненная жидкостью. -
Уплотнение округлой формы и упругой консистенции в области ареолы
сопровождающиеся выделениями из соска.
Ответ: это один из способов проявления внутрипротоковой папилломы, когда
она достигла больших размеров. - Катающийся шарик в области грудной железы у мужчин.
Ответ: в большинстве случаев это гинекомастия, не нуждающаяся в лечении, но
обращение к врачу обязательно.
Скорее всего, шарик окажется доброкачественным образованием, от которого со
временем после лечения не останется и следа. Но, не смотря ни на что, обязательно
посетите маммолога, который направит Вас на необходимое исследование, точно
поставит диагноз и назначит правильное лечение.
-
Если Вы беременны и у Вас уплотнена грудь – может быть вполне нормальное
явление. Это вызвано тем, что на данный момент Ваш организм вырабатывает
много пролактина, прогестерона и эстрогена, в результате чего грудь увеличивается
и уплотняется. После родов с падением концентрации гормонов состояние Вашей
груди нормализуется. - Если Вы уже родили малыша и кормите его грудью, то безболезненное уплотнение
в молочной железе, скорее всего, является симптомом лактостаза (застойных
явлений). Это встречается у многих женщин, поэтому не стоит паниковать. Для того,
чтобы застойные явления прошли, постарайтесь чаще прикладывать малыша к
груди. Также для рассасывания уплотнений и нормализации процесса применяется
постоянный дренаж молочных желез самостоятельно или с помощью аппарата для
аспирации молока. Особенно полезно прикладывать малыша к груди в ночное
время суток. Также рекомендовано перед вскармливанием сцедить немного
молока. Но помните, если лактостаз не разрешился в первые двое суток, он может
осложниться инфекцией и перейти в состояние мастита, которое влечет за собой
немедленное вскрытие воспалившейся полости, вплоть до остановки лактации.
Но, несмотря на некоторую безопасность уплотнений в период беременности или
лактации, нужно посетить врача для того, чтобы он точно определил природу
затвердения и дал Вам правильные рекомендации.