Наши медицинские центры
-
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: с 9:00 до 18:00 (МРТ)
МРТ и КТ
-
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.0002.05.2021 – выходной
Клиническое отделение
-
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
-
Южное отделение (многопрофильное отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-ВС: с 8.00 до 0.00 (МРТ)ПН-ВС: с 8:00 до 22:00 (КТ)ПН-СБ: с 8:00 до 17:00, ВС: выходной (клиническое отделение)
Многопрофильное отделение
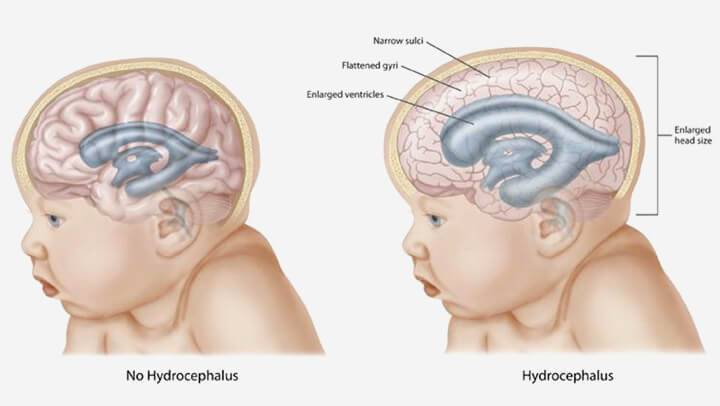
Что показывает нейросонография
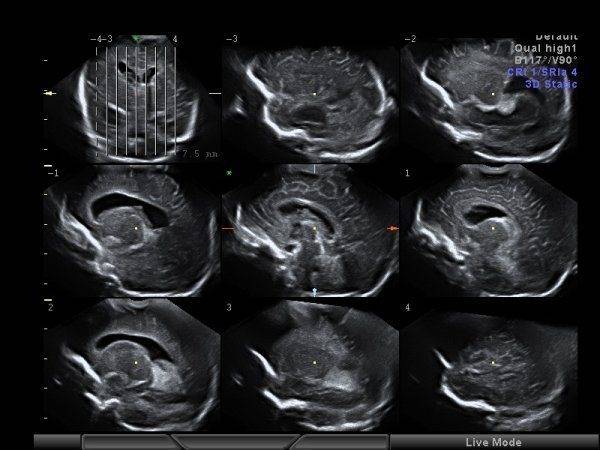
УЗИ мозга ребенка показывает:
- Размеры и очертания мозговых желудочков: изменение показателей этих структур — свидетельство кровоизлияний, гидроцефалии, рахита (все эти патологии могут привести к задержке развития и должны быть устранены на ранних этапах);
- Состояние кровеносных сосудов: изображение позволяет выявить врожденные аневризмы (выпячивание артериальных стенок);
- Наличие кровоизлияний в черепные полости и мозговое вещество (для недоношенных младенцев такой симптом типичен и требует наблюдения в дальнейшем);
- Присутствие врожденных мозговых аномалий;
- Наличие ишемии мозга — недостаточности кислородного питания: патология может привести к отмиранию (некрозу) нервных клеток и часто диагностируется у детей с врожденными патологиями органов дыхания;
- Наличие арахноидальных кист (пузырей, заполненных жидкостью): такие образования могут вызвать симптомы эпилепсии — дети с диагностированными кистами нуждаются в постоянном наблюдении;
- Признаки менингита — инфекционного воспаления мозговых оболочек.
Любые выявленные патологии не остаются без внимания врачей: по возможности назначается их быстрое и эффективное устранение.
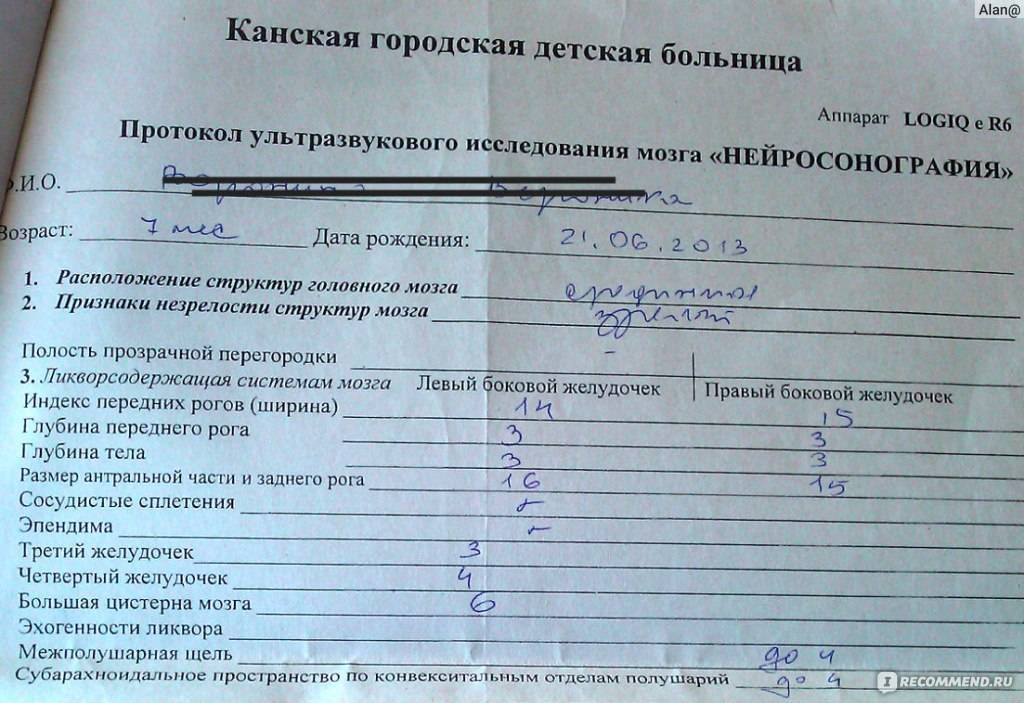
Расшифровка нейросонограммы
Не только проведение НСГ головного мозга у новорожденных, но и расшифровка требует особого внимания. При анализе результатов необходимо учитывать возраст младенца, антропометрические параметры (рост, вес, окружность головы), характер родов (нормальные или преждевременные, способ родоразрешения, осложнения).
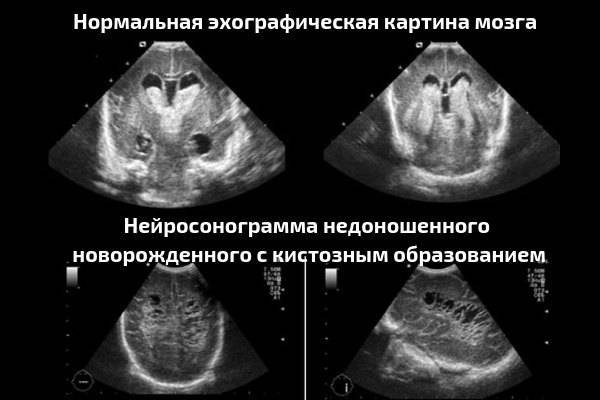
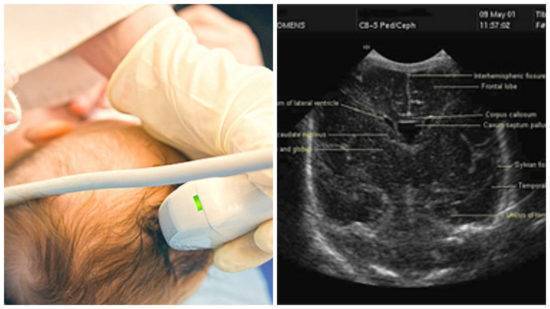
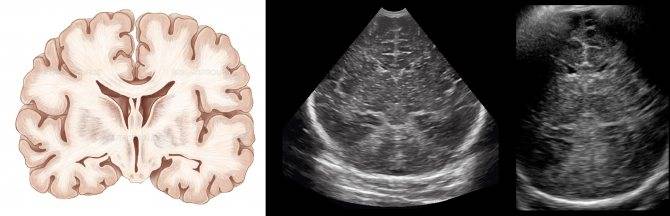
На нейросонографии мозга у новорожденных в норме определяются:
- симметричность мозговых структур;
- нормальный объем компонентов ликворной системы;
- четкие, ровные контуры всех элементов мозга;
- отсутствие объемных образований.
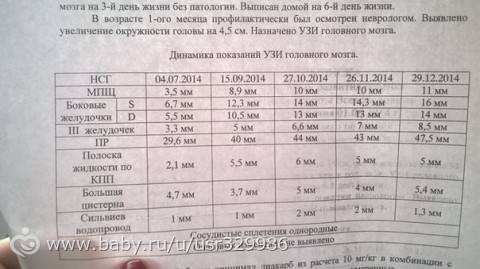
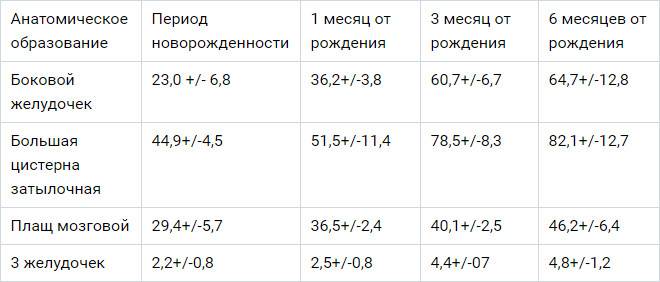
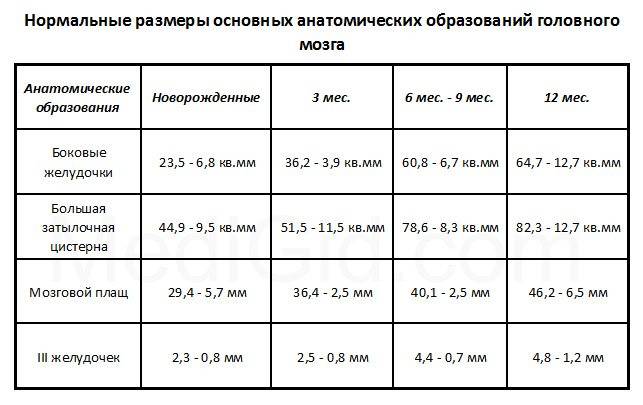
Стоит понимать, что в процессе взросления головной мозг также претерпевает ряд изменений. То, что является нормой в 1 месяц, считается патологией в 2 года. Основные параметры, определяемые при НСГ, представлены в таблице.
| Структура | Должные показатели для новорожденных (мм) | Нормы для ребенка в 3 месяца (мм) |
| Боковые желудочки | Тело – не более 4,
передние рога – 2–4, затылочные рога – 10–15 |
Тело – 2–4,
передние рога – 4 и менее, затылочные рога – до 15 |
| Третий желудочек | 3–5 | Не более 5 |
| Четвертый желудочек | Не более 4 | До 4 |
| Межполушарная щель | 3–4 | 3–4 |
| Большая цистерна | До 10 | Не более 6 |
| Подпаутинное пространство | Не более 3 | До 3 |
При отклонении параметров от указанных следует говорить о наличии патологии. Диагноз выставляется на основании данных НСГ, лабораторных, инструментальных исследований, анамнеза новорожденного.
В процессе обследования у новорожденных выявляются следующие патологические состояния:
- опухоли или кисты;
- отек головного мозга;
- повышение внутричерепного давления;
- очаговые признаки ишемии;
- кровоизлияния;
- аневризматические изменения сосудов.
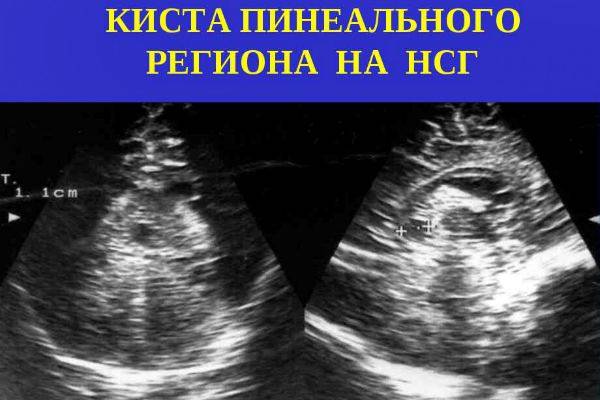
Опухоли или кисты головного мозга опасны прежде всего смещением церебральных структур, сдавлением других участков мозга. На НСГ при этом визуализируется округлое образование с четкими контурами. Если речь идет о кисте, то внутри нее просматривается темная жидкость. В этом состоит ее принципиальное отличие от других опухолей.
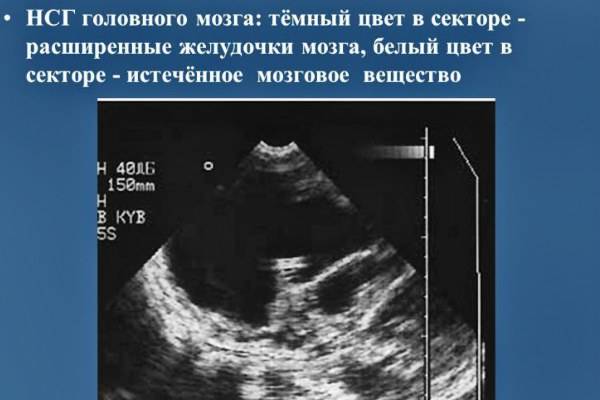
При повышении внутричерепного давления и отеке мозга у новорожденных на нейросонографии определяется расширение желудочков, цистерн. Их полости заполнены жидкостью. Также при этой патологии может происходить смещение одного из полушарий вследствие излишнего ликворообразования.
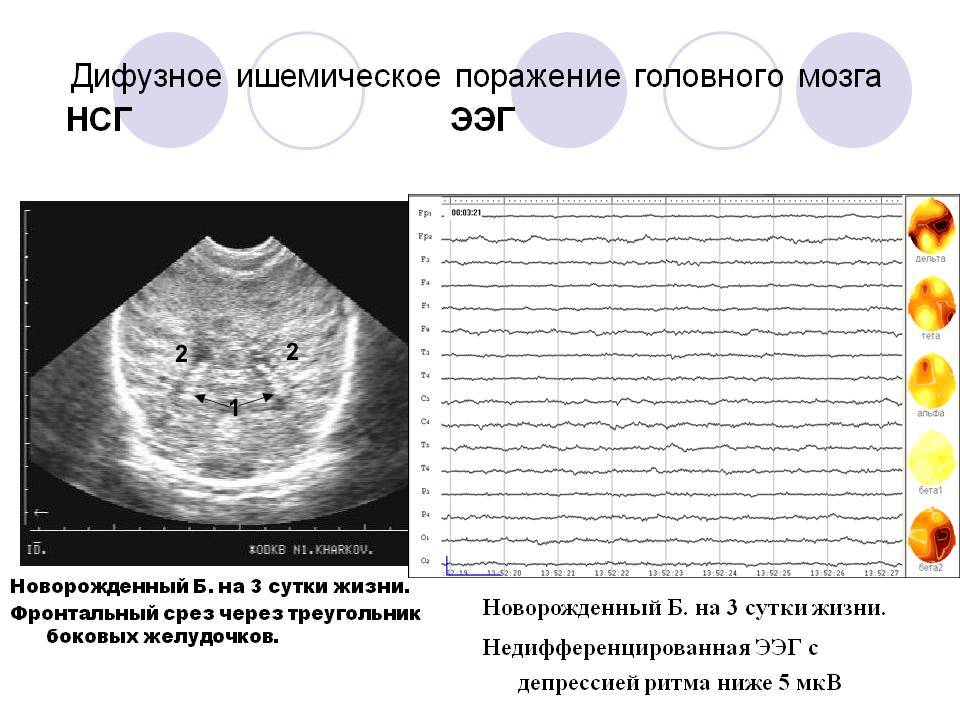
Зачастую диагностируются лишь выраженные ишемические изменения. Эти состояния крайне опасны для новорожденных и грудных детей, так как в процессе возникает очаговый неврологический дефицит, который не поддается коррекции. В этом случае на нейросонографии выявляется зона пониженной эхогенности (светлая) без четких очертаний.
Гематомы чаще всего диагностируются у недоношенных новорожденных. Это связывают с низкой прочностью сосудистой стенки и травматичными родами. На НСГ можно увидеть пятно с нечеткими контурами. При этом оно темнее окружающих тканей. По периферии гематомы может располагаться зона ишемии.
Аневризма представляет собой расширение участка сосуда. При исследовании выявляется мешковидная деформация стенки с нарушением ее архитектоники (отсутствует мышечный слой).
В дополнение видео нейроснографии головного мозга:
Что выявляется нейросонографией?
Стоимость нейросонографии в Пятигорской поликлиники 4D является демократичной, что позволяет пройти данные методы исследования практически каждому младенцу. Высококачественное техническое оснащение и опытные медицинские представители в ходе проведения исследований в отношении головного мозга младенца способны выявить широкий спектр разнообразных патологии и отклонений, но такая вероятность существует лишь в том случае, если исследования проводятся своевременно.
Нейросонография в Пятигорской поликлиники 4D направлена на диагностирование и классификацию следующих патологии:
Гипертензионный синдром — это повышенное внутричерепное давление, которое свидетельствует об отклонении в отношении смещения положения полушария и зачастую, встречаются у недоношенных младенцев;
Новообразование сосудистого сплетения;
Арахноидальные кисты;
Ишемические поражения;
Гематомы мозговой ткани зачастую, врачи выявляют у недоношенных деток. Крайне редко такая патология может быть диагностирована у доношенных малышей, вследствие чего рекомендуется провести ряд дополнительных исследований и последующее комплексное лечение;
Гидроцефалия мозга — это отклонение, связанное с креплением и расширением желудочков головного мозга, такая патология требует индивидуального наблюдение и комплексного лечения;
Субэпендимальные кисты — это новообразование, содержащее в себе жидкость. Они образованы в ходе кровоизлияния и могут иметь, как дородовой, так и послеродовой характер
Опасность отклонения заключена в том, что кисты могут изменять свой размер, поэтому важно наблюдаться у квалифицированного специалиста медицинской отрасли, дабы при необходимости назначит наиболее эффективное лечение.
Нейросонография младенцам может быть назначена педиатром роддома, неврологом в детской поликлинике. Если никаких отклонений у малыша не было выявлено, то в дальнейшем исследовании данного типа осуществляется в трехмесячном или 6 месячном возрасте, но только исходя из существующих показаний, в противном случае процедура и не осуществляется.
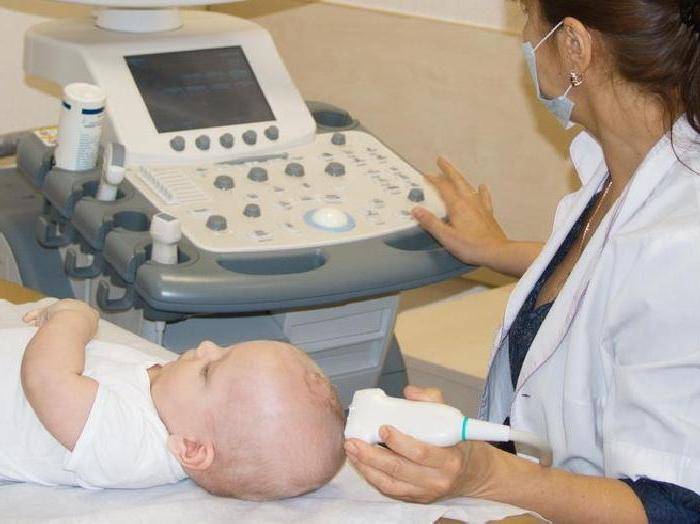
Как проводится нейросонография
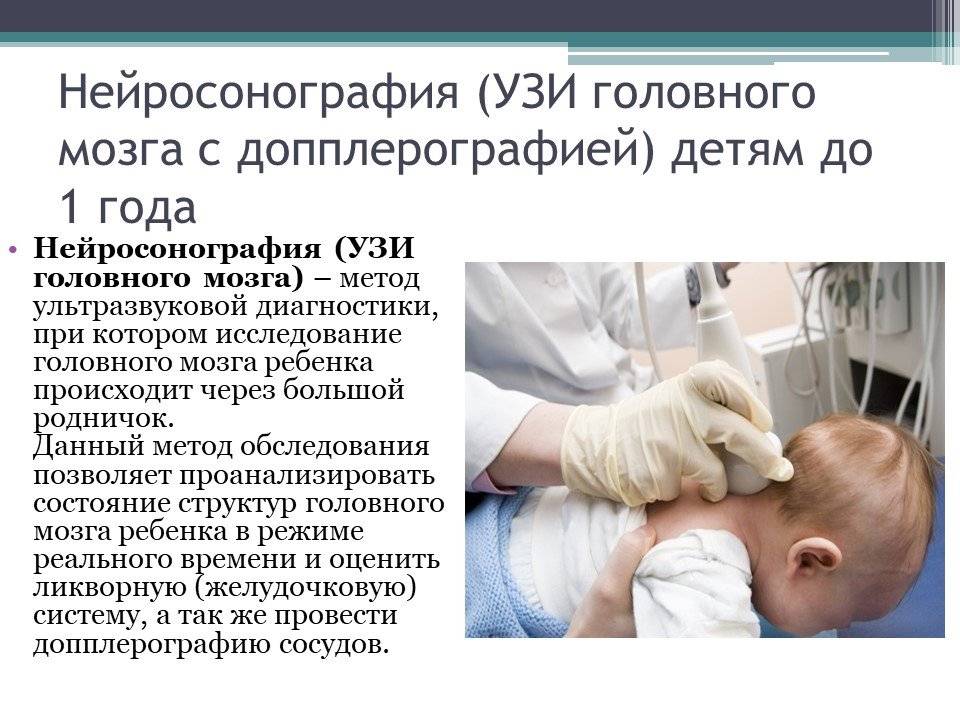
Чаще всего нейросонография проводится через передний родничок, он расположен между лобной костью и теменем. Но в зависимости от ситуации можно использовать боковые височные роднички и большой затылочный родничок, расположенный у основания шеи.
Последовательность действий при проведении нейросонографии такова:
- малыша кладут на кушетку, в положение лежа на спине;
- врач точечно наносит на головку ребенка небольшое количество специального геля, обеспечивающего удобное скольжение и максимальное прилегание датчика;
- проводя легкие последовательные движения датчиком, специалист сканирует замеры состояния отдельных частей головного мозга младенца;
- ультразвуковые импульсы поступают в принимающий аппарат, преобразуются и выдают на экран монитора подвижное изображение;
- исходя из полученных данных, врач оценивает состояние мозга малыша и делает заключение.
Грудничка не нужно специальным образом готовить к процедуре. Перед обследованием малыша рекомендуют покормить, чтобы он ощущал себя максимально комфортно и позволил себя осмотреть.
Но даже если маленький пациент по какой-то причине будет вести себя беспокойно — это не отразится на результатах обследования.
Некоторым малышам может не понравиться прохладный гель, но опытный врач проведет исследование быстро и комфортно для малыша.
Идеальный вариант — проведение процедуры во время сна ребенка.
Перед обследованием рекомендуют отменить прием спазмолитических и обезболивающих лекарств. Препараты могут изменить размеры сосудов головного мозга и данные обследования будут неточными.
Кому показана нейросонография?
Ввиду того, что нейросонография – это доступный, безопасный и высокоинформативный диагностический метод, пройти ее желательно всем новорожденным детям. На это есть несколько причин:
- Высокая чувствительность головного мозга к воздействию негативных факторов. Ни родители, ни врачи не могут быть абсолютно уверенными в том, что у ребенка нет каких-то органических изменений со стороны нервной системы, поскольку они проявляются не сразу.
- Необходимость выявления патологий головного мозга в кратчайшие сроки. Считается, что до года у ребенка и медиков есть «открытое терапевтическое окно», позволяющее проводить коррекцию обнаруженных неврологических расстройств. В этом возрасте головной мозг наиболее пластичен и способен к восстановлению. Поэтому, чем раньше будет начато лечение, тем больше вероятность того, что самых неприятных последствий негативного воздействия на ЦНС удастся избежать.
То есть, если врач в роддоме или в поликлинике рекомендует пройти ультразвуковое обследование, не стоит отказываться. Вреда от этой процедуры и дискомфорта для малыша не будет, дети переносят ее абсолютно нормально – многие даже не просыпаются во время исследования.
Однако в некоторых ситуациях родителям раздумывать не приходится, поскольку для их малышей нейросонография является обязательным исследованием. Показаниями к ее проведению являются:
- Недоношенность.
- Тяжелое состояние ребенка, требующее реанимационных мероприятий.
- Перенесенная гипоксия.
- Внутриутробное инфицирование.
- Родовая травма.
- Применение в родах акушерских пособий (например, щипцов, извлечения ребенка из родовых путей мамы за тазовый конец).
- Пороки развития.
- Необычная форма головы или лица новорожденного.
- Низкая масса малыша при рождении (внутриутробная гипотрофия).
- Появление любой неврологической симптоматики.
Кому необходимо обследование
Провести нейросонографию следует всем новорожденным малышам в возрасте 1–2 месяцев и старше, до наступления 1,5 лет. Поскольку процедура безвредна, по рекомендации врача ее можно повторять столько раз, сколько потребует конкретная ситуация.
Однако есть дети, которым проведение обследования крайне необходимо. К ним относятся:
- недоношенные дети (рожденные до 37 недели беременности включительно);
- дети, пострадавшие от родовой травмы или травмированные после рождения (например — падавшие с кроватки);
- младенцы, появившиеся на свет в результате проведения кесарева сечения;
- если при отсутствии заболеваний ребенок малоактивен, имеет плохой аппетит и пищеварение, безучастен или часто плачет;
- при частом поверхностном сне грудничка, беспричинном плаче;
- при выраженном треморе ручек, ножек или подбородка;
- косоглазии;
- если имеются признаки повышенного внутричерепного давления ( ребенок часто плачет, запрокидывает головку и выгибается;
- при признаках плохого слуха или зрения (не может сосредоточить взгляд на игрушке или лицах родителей);
- при обмороках, судорогах;
- при повышенном давлении;
- при нарушения координации;
- если ребенок резко запрокидывает головку;
- дети, имеющие при рождении низкий вес (менее 2700 гр);
- малыши, рожденные с асимметрией лица;
- дети, перенесшие тяжелые вирусные инфекции;
- дети, которым предстоит операция на сердце или сосудах;
- младенцы, появившиеся на свет в результате трудных родов, которые сопровождались гипоксией плода и резус-конфликтом.
Нейросонография поможет выявить опухоли головного мозга и контролировать процесс их лечения.
Лечение диспраксии
Лечение диспраксии должно быть комплексным. В зависимости от вида и степени тяжести заболевания, в лечении должны принимать участие неврологи, психологи и логопеды.
Советы родителям:
Поощрять ребенка и помогать ему в приобретении специальных навыков
Хвалить ребенка за любые попытки выполнить действие, не обращая внимание на результат. Обязательно соблюдать режим дня
Ставить перед ребенком ясные и понятные цели.
Лучше начинать с тех действий, которые нравятся самому ребенку.
Быть терпеливым к своему ребенку.
Игры для развития координационных возможностей у детей с диспраксией:
«На ощупь».
(развивает мелкую моторику рук, осязание, тактильную чувствительность).
В непрозрачный мешок из ткани складывают до 10 небольших предметов, предварительно показав их ребенку: ручку, пробку от бутылки, блокнотик, пульт и др. Ребенок на ощупь определяет предметы, находящиеся в мешке.
«Замок».
(развивает моторику мелких мышц кисти, устную связную речь, память и воображение).
Во время проговаривания текста: «На двери висит замок.
Кто открыть его бы смог?
Потянули, покрутили,
Постучали и открыли!»,
происходят ритмичные быстрые соединения пальцев рук в замок, затем ручки тянуться в разные стороны, кисти рук со сцепленными пальцами двигаются от себя – к себе, основания ладоней постукивают друг о друга, пальцы расцепляются, ладони разводятся в стороны. Повторяется несколько раз.
«Чья лошадка быстрее».
(развивает координацию и быстроту движений крупных и мелких мышечных групп, формирует правильную осанку, тренирует внимание, улучшает зрение и слух, координирует движения туловища и конечностей).
Необходимы палочки длиной 20 см, шнурки или куски веревки, игрушечные лошадки или любые другие игрушки.
Дети сидят на стульях и держат в руках палочки, к которым за шнурки привязаны игрушечные лошадки (или другие игрушки) на расстоянии 15-20 шагов. По сигналу, дети начинают наматывать шнурок на палочку, приближая к себе игрушку.
«Поймай мяч».
(развивает внимание, память, приобретаются навыки игры в мяч).
Игроки становятся по кругу. Водящий в центре подкидывает мяч вверх и называет имя игрока. Названный игрок должен поймать мяч. Если мяч не пойман, игрок меняется местом с водящим. Побеждает тот, кто меньше всех был водящим.
Диагноз «диспраксия» может быть поставлен только врачом-педиатром или детским неврологом, психоневрологом. Запишитесь на прием по телефону единого контакт-центра в Москве +7 (495) 775 75 66, воспользуйтесь сервисом к врачу или обратитесь в регистратуру клиники.
В чем заключается исследование?
Для проведения ЭЭГ головного мозга у детей используют комнату, по возможности не пропускающую свет и звук. На голову пациента перед исследованием надевают специальную шапочку с датчиками, которые передают сигналы на прибор (электроэнцелограф).
Длительность сеанса составляет от 30 минут в рамках рутинного исследования до многосуточных видео-ЭЭГ-мониторингов в рамках прехирургической диагностики эпилепсии. Обследование детей от года проходит в несколько этапов:
- Снятие энцефалограммы в состоянии покоя. При этом ребенок должен находиться в положении сидя или лежа.
- Проведение пробы с открытыми и закрытыми глазами. Это делается для определения основного ритма.
- В дальнейшем техника обследования будет отличаться в зависимости от цели проведения исследования.
- Проба с гипервентиляцией заключается в глубоких выдохах и вдохах с целью провокации патологической активности мозга.
- Во время пробы с фотостимуляцией лампочка выдает вспышки в определенные промежутки времени. Ребенок в этот момент находится с закрытыми глазами.
- Дополнительно может быть проведена звуковая стимуляция, сжимание-разжимание кулаков, психологическая оценка.
- Также проводится запись ЭЭГ сна (дневного, ночного).
Следующим этапом является расшифровка результатов с целью выявления отклонений от нормы и определения патологических процессов.
Как расшифровывается и что можно увидеть?
Расшифровка показателей ЭЭГ головного мозга у детей занимает довольно много времени. Обычно результаты выдаются через несколько дней. Так как анализируются электрические показатели со всех отведений, оцениваются все пики и волны, их синхронность, симметричность.
На руки родителям выдают заключение, распечатка выбранных врачом фрагментов записи и, в специализированных центрах, диск с записью всего исследования. Иногда врач может дать рекомендации по дальнейшему обследованию.
Самостоятельно понять, как расшифровать ЭЭГ головного мозга у детей не получится даже при очень большом желании. Расшифровывать волны электрической активности может только специалист, особенно у детей, у которых даже норма имеет множество вариаций, в зависимости от возраста ребенка.
Принято выделять следующие основные ритмы электрической активности на ЭЭГ:
- Альфа ритм (или предшественник альфа ритма у детей до 5-ти лет). Регистрируется в состоянии покоя, при котором ребенок сидит или лежит с закрытыми глазами и ничего не делает.
- Бета ритм. Выявляется при максимальном сосредоточении внимания: быстрые волны свидетельствуют об активном бодрствовании.
- Тета ритм. При нормальной картине ЭЭГ у здоровых детей 2-8 лет является одним из основных ритмов, представляет из себя волны, по амплитуде несколько превышающие альфа ритм. Появление таких показателей в более взрослом возрасте может свидетельствовать о задержке психического развития, может потребоваться консультация генетика.
Также при расшифровке ЭЭГ у детей оценивается синхронность электрических потенциалов в обоих полушариях. Нарушение синхронизации свидетельствует о наличии патологического очага. Он может быть представлен опухолью, эпилептическим очагом, сосудистой мальформацией и так далее.
Регистрация эпилептиформных паттернов является важной частью исследования. Доброкачественные эпилептиформные паттерны детства сейчас рассматриваются как вариант нормы при отсутствии эпилептических приступов и регресса в развитии ребенка
При множественном появлении разрядов на ЭЭГ необходимо оценивать клинику, возможно будет необходимо проконсультировать малыша у психолога и психиатра. Расшифровывать такие результаты и выставлять диагноз приходится с учетом дополнительных методов исследований.
Плановые осмотры ребенка в 1 месяц
После патронажа, при достижении малышом возраста 1 месяц необходимо прийти на медицинский осмотр грудничка к специалистам. Здоровому ребенку нужно посетить педиатра, невролога, хирурга, ортопеда и окулиста. При наличии патологий список специалистов составляется индивидуально.
Что взять с собой на прием:
- документы (сертификат о прививках, полис, СНИЛС);
- памперсы на замену, 2 пеленки, влажные салфетки;
- игрушки, запасную соску;
- запасную одежду;
- записную книжку с вопросами к врачу.
Педиатр
Во время первого визита врач взвесит малыша, измерит рост, проведет осмотр и оценит физическое и нервно-психическое развитие. Врач уточнит у мамы особенности развития ребенка, даст рекомендации по уходу
Необходимо обратить внимание доктора на любые вздрагивания, подергивания и судороги
Врач измерит окружность головы, груди, произведет осмотр родничков, уточнит прибавку в весе, которая указывает на правильное развитие. Маму попросят рассказать об умениях малыша. К месяцу ребенок может удерживать в поле зрения предметы, следит за игрушкой, немного поворачивая голову, реагирует на голос, кратковременно поднимает голову, улыбается. Если ребенок здоров, его направляют на вторую прививку от гепатита В (первую делают в роддоме).
Невролог
Для оценки нервно-психического и умственного развития необходимо прийти на прием к неврологу в поликлинике. Врач проверяет наличие врожденных рефлексов, оценивает тонус мышц. При повышенном или пониженном тонусе назначают массаж. Врач изучает результаты УЗИ головного мозга, оценивает умения и навыки младенца.
Хирург
Доктор оценивает рефлекторное развитие, осматривает пупок, диагностирует или исключает паховую и пупочную грыжи, проверяет наличие гипо- и гипертонуса мышц. У мальчиков осматривают наружные половые органы, чтобы исключить различные патологии: водянку, гипоспадию, крипторхизм. Врач может обнаружить лимфангиому, гемангиому и поражения сосудов
При необходимости назначают лечебный массаж, дают рекомендации, на какие мышцы обратить внимание
Ортопед
Специалист оценивает развитие костей и мышц. Врач при осмотре может диагностировать врожденный вывих тазобедренного сустава, косолапость, дисплазию суставов. Ортопед, осматривая ребенка, активно сгибает и разгибает конечности, выполняет множество манипуляций для определения состояния костно-мышечной системы.
Для исключения рисков проводят плановое УЗИ тазобедренного сустава, с результатами которого врач знакомится на приеме и определяет точную картину состояния малыша. Большинство патологий успешно лечатся до 1 года, пока ребенок не начал ходить.
Показания к назначению УЗИ головного мозга у новорожденных
УЗИ головного мозга у новорожденных проводится, как правило, в тех случаях, когда есть основания подозревать какие-либо нарушения со стороны центральной нервной системы, в частности, если присутствуют следующие симптомы патологии:
oслишком большая головка (подозрение на гидроцефалию, которую в народе называют «водянкой мозга»)
oслишком маленькая головка (микроцефалия);
oнеобычная форма головы или менингоцеле (грыжи мозговых оболочек, выходящие через роднички или швы черепной коробки);
oвидимое выбухание родничков (как правило, свидетельствует о повышенном внутричерепном давлении);
oсудорожный синдром;
oвялость и заторможенность новорожденного (младенец плохо берет грудь, слабо реагирует на окружающие раздражители);
oкосоглазие;
oпараличи;
oвыявляемые при неврологическом обследовании нарушения рефлексов.
Однако далеко не всегда серьезные нарушения проявляются выраженными признаками патологии, поэтому УЗИ головного мозга новорожденным проводят во всех случаях, когда в период беременности и родов на ребенка воздействовали факторы, способные нарушить нормальное развитие ЦНС, а именно:
oвнутриутробная инфекция;
oнесовместимость матери и младенца по резус-фактору или системе АВО (группам крови);
oстремительные или затяжные роды;
oдлительный безводный период;
oиспользование каких-либо акушерских пособий или хирургических вмешательств во время родов (от кесарева сечения до вакуум-экстракции плода).
Разумеется, УЗИ головного мозга новорожденным проводят также в тех случаях, когда есть основания подозревать патологию нервной системы, возникшую после родов. К примеру, после травмы головы или при подозрении на менингит.
Следует учитывать, что некоторые нарушения развития довольно часто сочетаются с патологией центральной нервной системы, поэтому УЗИ головного мозга новорожденным также назначают при следующих патологиях:
oнедоношенность (рождение ребенка на сроке до 36 недель гестации);
oмалый вес (до 2700 грамм);
oпоказания по шкале Апгар ниже 7/7 (особенно опасны отклонения со стороны второй цифры);
oкривошея;
oкосолапость;
oхромосомные патологии;
oстигмы эмбриогенеза (мелкие пороки развития – лишние пальцы, сращение пальцев, нарушение формы ушной раковины и т.д.).
Поскольку УЗИ головного мозга у новорожденных – абсолютно безопасный, безболезненный и общедоступный метод, многие врачи советуют проводить диагностику с профилактической целью, чтобы полностью исключить патологию ЦНС, которая нередко на начальных стадиях развития протекает скрыто. Во многих странах УЗИ головного мозга у новорожденных является обязательным исследованием, так же как и УЗИ плода во время беременности.
Для того чтобы записаться на первичную консультацию специалиста звоните по телефону:
495 565-35-71,
или воспользуйтесь формой:
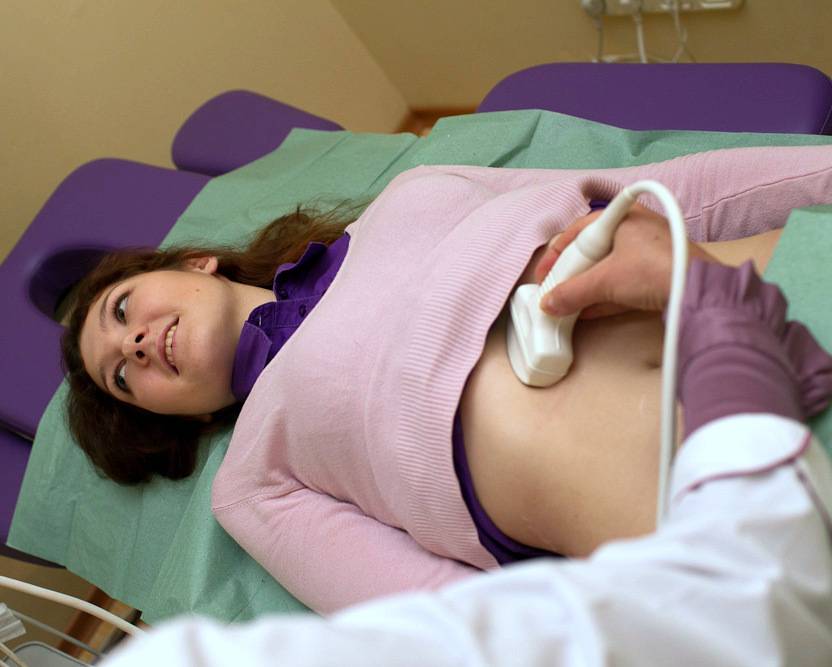
УЗИ в ревматологии. УЗИ суставов
Ультразвуковое исследование (УЗИ) – относительно простой и безвредный способ оценки структуры органов. УЗИ основано на принципе эхолокации и хорошо видит размеры, форму и акустическую плотность органов. При ревматических болезнях (ревматизм, ревматоидный артрит, болезнь Бехтерева, системная красная волчанка, псориаз, реактивный артрит, васкулит) мы часто используем УЗИ:
- для обследования суставов
- для диагностики связок, мышц, сухожилий
- при подозрении на фибромиалгию
- при обследовании слюнных желез, когда подозревается болезнь Шегрена или саркоидоз
- для оценки состояния и размеров печени и селезенки (УЗИ органов брюшной полости)
- для выявления воспалительных изменений женских и мужских половых органов и щитовидной железы
- для оценки состояния артерий и вен, сердца.
 |
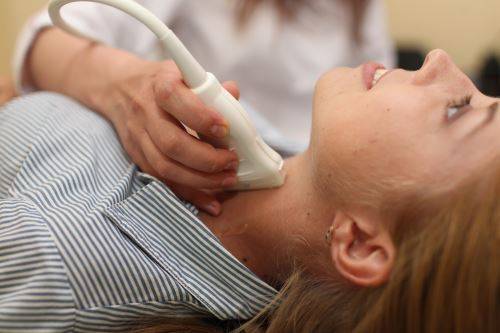 |
| УЗИ брюшной полости и щитовидной железы |
Подготовка к УЗИ обследованию
-
Для обследования брюшной полости:
За три дня до обследования исключить из рациона питания свежие овощи и фрукты, соки, газированные напитки, молоко, молочные продукты, черный хлеб. В течение трёх дней принимать активированный уголь по 2 таб. 4 раза в день после еды. В день исследования прийти натощак (не есть и не пить); если исследование в вечернее время – можно позавтракать, но время голодного периода должно составлять 6-8 часов. -
Для обследования органов малого таза:
Наполнить мочевой пузырь, пить любую жидкость (вода, чай, соки) 1,5-2 литра за 2 часа до исследования.
УЗИ суставов. Для проведения исследования не требуется специальной подготовки с Вашей стороны. УЗИ суставов проводит врач-ревматолог или специалист по ультразвуковой диагностике. Ультразвуковое исследование (УЗИ) – самый эффективный метод визуальной диагностики заболеваний суставов.
УЗИ суставов является одним из методов диагностики заболеваний или травматических поражений крупных и мелких суставов и околосуставных тканей (мышц, связок, сухожилий). Мы исследуем оба сустава, это даёт возможность оценить все структуры с поправкой на индивидуальную норму.
Мы рекомендуем сделать УЗИ суставов для:
- подтверждения наличия/отсутствия жидкости в полости сустава;
- оценки выраженности воспалительного процесса (артрита);
- диагностики травматического и посттравматического поражения суставов (разрыв менисков, наличие «мыши» в суставе);
- диагностики воспалительных процессов периартикулярных тканей (лигаментиты, энтезиты и др.);
- диагностики дегенеративных изменений в суставах;
- уточнения диагноза;
- контроля при выполнении некоторых внутрисуставных вмешательств (в т.ч. инъекций)
Показания к внеплановому проведению УЗИ головного мозга у грудничка
Плановое УЗИ головного мозга в РФ проводится всем деткам в возрасте от одного до трех месяцев (в зависимости от установленной очереди). Мы советуем всем нашим читателям пройти данное обследование своевременно.
Показания к внеплановому проведению УЗИ головного мозга у грудничков такие же, как и у новорожденных. То есть, если по какой-то причине грудничку с показаниями к проведению УЗИ головного мозга не провели исследование в первый же месяц жизни, то его проводят при первой же возможности.
Кроме того, внеплановое УЗИ головного мозга назначают грудничкам в тех случаях, когда появляются симптомы нарушения деятельности ЦНС, такие как:
oотставание в психическом развитии (отсутствие реакции оживления в ответ на появление знакомого человека в 3 месяца или/и отсутствие осмысленной улыбки в 4 месяца и т.д.);
oотставание в физическом развитии (в 2 месяца не может оторвать головку от поверхности на 4-6 см и удержать ее в таком положении, в 4 месяца не пытается упираться на ножки, когда его удерживают вертикально и т.п.);
oнарушения сна;
oпостоянные, не связанные с приемом пищи срыгивания;
oвялость, апатичность, отсутствие интереса к посторонним раздражителям (яркие игрушки, звуки и т.п.);
oдрожание ручек и/или ножек (тремор), сильные вздрагивания;
oгипервозбудимость (частый плач, малое количество сна, сильные вздрагивания в ответ на относительно незначительные раздражители).
Мнения мам
Получив направление на НСГ, многие мамы бросаются в интернет за ответом на вопрос, а нужна ли такая диагностика вообще. И тут они вполне могут наткнуться на отзывы околонаучного толка, в которых противницы УЗИ для ребенка обосновывают вред и разрушительные последствия нейросонографии для малыша. Если есть большое желание, можно почитать такие отзывы, но брать их на веру настоятельно не рекомендуем.
Есть категория мам, которые не доверяют докторам из районной детской поликлиники. Для них тоже есть выход — сделать НСГ в частной клинике, правда, уже за свой счет — в среднем по стране такое УЗИ стоит от 1500 до 3000 тысяч рублей.
Мамы, которые описывают «невероятные страдания» грудничка во время проведения нейросонографии, не учитывают, что плачет ребенок в диагностическом кабинете не от боли, а от испуга, ведь к нему прикасается совершенно чужой человек, что, с точки зрения малыша, является прямой угрозой его безопасности.
Подробнее о процедуре нейросонографии у новорожденных и грудничков смотрите в следующем видео.
Техника проведения и интерпретация результатов
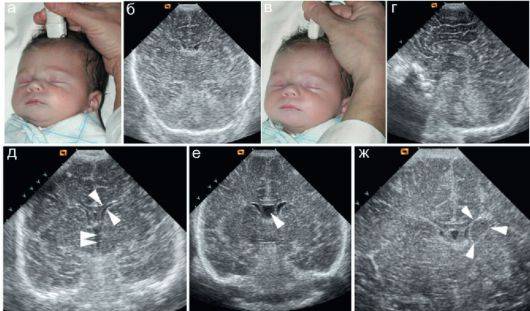
Главное требование к ребенку – «просьба» 10-15 минут полежать спокойно. Если в возрасте года это можно выполнить проще, то в возрасте, к примеру, 3 месяца, малыш может сильно плакать. Но даже в этом случае УЗИ головного мозга можно сделать и «сквозь плач». Главное – это нанести немного геля на область родничка, то есть на «окно», сквозь которое будет проводиться обследование.
В то время как врач выполняет исследование, ему нужно обращать особое внимание на симметричность, и визуализировать некоторые структуры мягких тканей головы и головного мозга:
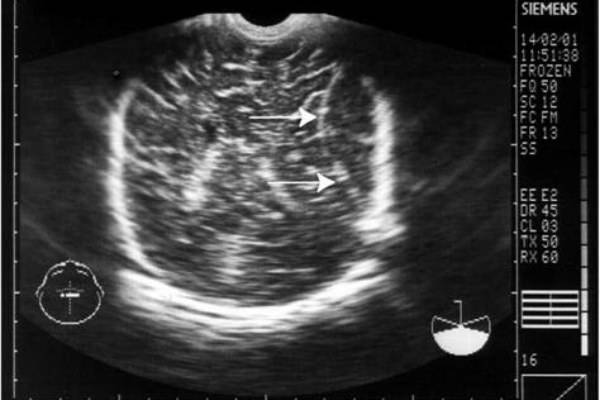
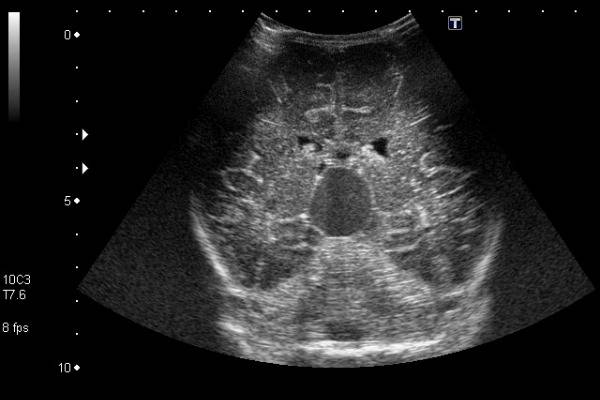
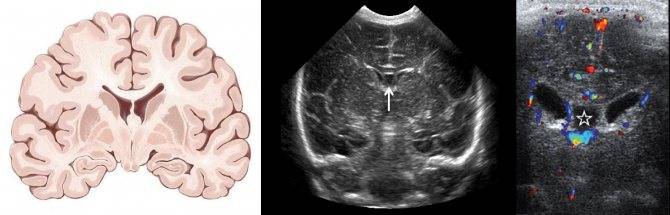
- оценить желудочки головного мозга, их размеры и форму. Расшифровка данных предполагает указание ширины боковых желудочков, их рогов, а также конфигурацию и размеры в миллиметрах. Нормы и отклонения от нее могут говорить о гидроцефалии и повышении внутричерепного давления;
- проводится оценка коры головного мозга. Нормы развития коры предусматривают четкую картину борозд и извилин, которые нужно оценить врачу УЗИ. Сквозь родничок делается «фотография», поскольку транскраниальная оценка коры может быть затруднена;
- визуализируют мозжечок, делают оценку его симметричности, локализации относительно большого затылочного отверстия;
- отыскивают сосудистые сплетения желудочков (пахионовы грануляции), их параметры. Зачем это делается? Чтобы оценить количество жидкости, которое находится в желудочках, а также способность грануляций к всасыванию цереброспинальной жидкости, или резорбции, а так же ищут элементы артериовенозного круга;
- особо тщательно детям младшего возраста нужно искать очаговые образования. Транскраниальная методика позволяет провести поиск крупных, контрастных образований в атипичных местах. Естественно, норма не предусматривает нахождение таких теней. В некоторых случаях, и достаточно часто, могут быть найдены кисты, например, или мозолистого тела. Данные о найденных очаговых образованиях могут быть представлены в сравнительной таблице. Расшифровка предполагает тщательное сравнение данных с левой и с правой стороны головы.
В случае обнаружения очаговых теней, кист, или чего-либо подобного, врач не только выполняет снимок, но и может записать видео.
Кроме того, нейросонография – это предварительный метод. Например, в том случае, если выявляется киста, или какое-нибудь отклонение от нормы, но стабильное и не изменяющее свои размеры, то назначается, например, МРТ, которая позволяет часто или уточнить, или опровергнуть диагноз. И дело здесь не в уровне образования и опыте врачей ультразвуковой диагностики: их обучение длится достаточно долго, и они не один и не два месяца учатся, чтобы отличать вариант нормы от патологических изменений. Просто МРТ и компьютерная томография являются более чувствительными и специфичными способами исследования.
Просто проведение МРТ детям может быть затруднено: ведь спокойно полежать нужно будет 20 и более минут, и для этой цели маленьким детям, которым исполнился, например, месяц, врачи вынуждены назначить медикаментозную седацию, или ввести в сон.
Следует заметить, что УЗИ, в отличие от МРТ, может проводиться хоть каждый месяц, а вот рентгеновская компьютерная томография причиняет лучевую нагрузку на организм. И норма радиационной нагрузки не позволяет проводить это исследование часто, а при беременности оно вообще противопоказано.
В заключение
Таким образом, такое исследование, как нейросогонрафия, является простым, безопасным и высокоинформативным. Его расшифровка несложна, исследование проводится быстро и безболезненно. Противопоказаний к такому методу, как транскраниальное ультразвуковое исследование, практически не существует. Даже в случае тяжелого состояния малыша, этот метод может быть выполнен быстро, и одновременно с манипуляциями реанимационной бригады, которая может выполнять свою работу.
Единственное, чего требует транскраниальная НСГ, так это качественного аппарата для ультразвуковой диагностики и специального датчика, который может стоить весьма дорого. Несмотря на эти особенности, средняя стоимость этого исследования практически нигде, даже в платных медицинских центрах, не превышает 1500 рублей.
Оцените эту статью:
4.25
Всего голосов: 124