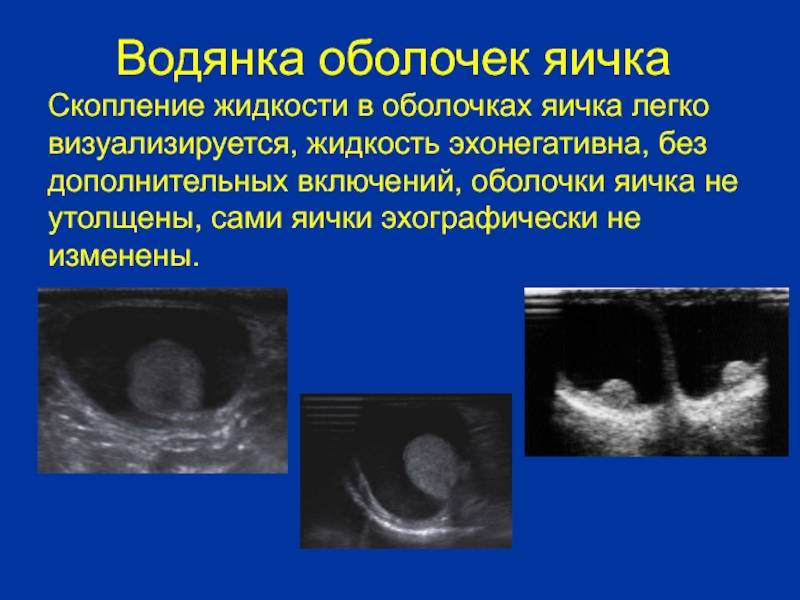
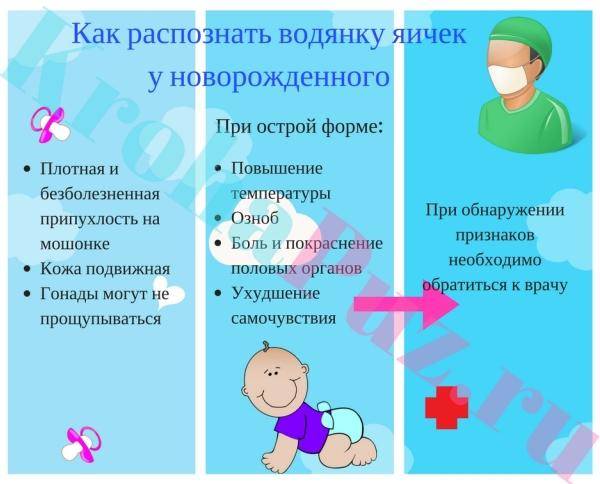
Симптомы водянки яичка
Основные симптомы водянки яичка у детей — увеличение и «размягчение» мошонки на одной стороне или целиком.
При этом, как правило, не наблюдается болей, повышения температуры тела, покраснения кожи. Любой из таких симптомов говорит о неотложной ситуации и необходимости срочного обращения в отделение урологии.
Посттравматическая или послеоперационная водянка яичка у ребенка отличается большими объемами и часто тестообразной консистенцией из-за застоя лимфы.
Реабилитация
После проведения операции восстановительный период проходит достаточно быстро. Однако в послеоперационном периоде для скорейшего восстановления организма врачи советуют придерживаться следующих правил:
- Исключить физические нагрузки, не поднимать тяжести.
- Соблюдать половой покой.
- Отказаться от посещения саун, бань и приема горячих ванн (для предупреждения развития кровотечения).
- Следить за гигиеной половых органов, своевременно менять стерильные повязки.
- Регулярно приходить на осмотры к лечащему врачу для контроля заживления раны.
- Выполнять все указания специалиста, не заниматься самолечением.
Соблюдая все вышеуказанные правила, спустя всего 2-3 недели мужчине можно будет вернуть привычный ход жизни, забыв о деликатной урологической проблеме.
Проверяйте свое мужское здоровье регулярно, даже в отсутствие каких-либо жалоб. Особенно это актуально для ранней диагностики варикоцеле. Урологи-андрологи клиники «МедПросвет» проводят объективную диагностику с применением самых передовых методов, что позволяет выявить даже минимальные патологические изменения. А своевременно установленный диагноз и последующее оперативное лечение помогут сохранить мужскую силу и фертильность. Записывайтесь на прием в удобное время!
Симптомы
Главная опасность расширения вен в мошонке заключается в бессимптомном течении патологии на ранних стадиях. Мужчина может длительное время жить, даже не подозревая о наличии у себя опасной патологии. Чаще всего болезнь случайным образом диагностируется во время профилактического осмотра или УЗИ, проводимого по поводу других нарушений репродуктивной системы.
Первыми проявлениями заболевания являются тянущие боли в мошонке, возникающие после физической активности. На более поздних стадиях появляются следующие симптомы:
- частый дискомфорт в области яичек;
- боль при половом возбуждении;
- заметное при осмотре и пальпации яичка расширение вен;
- изменение размеров мошонки, ее асимметрия.
Данные проявления являются сигналами о стойком нарушении функционирования половых органов мужчины. Следует понимать, что чем раньше будет выявлена болезнь, тем больше шансов на благоприятный исход. В связи с этим специалисты (урологи-андрологи) рекомендуют всем мужчинам проходить профилактические осмотры у уролога-андролога не реже 1 раза в год.
Симптомы
Фото: bacsi24x7.vn
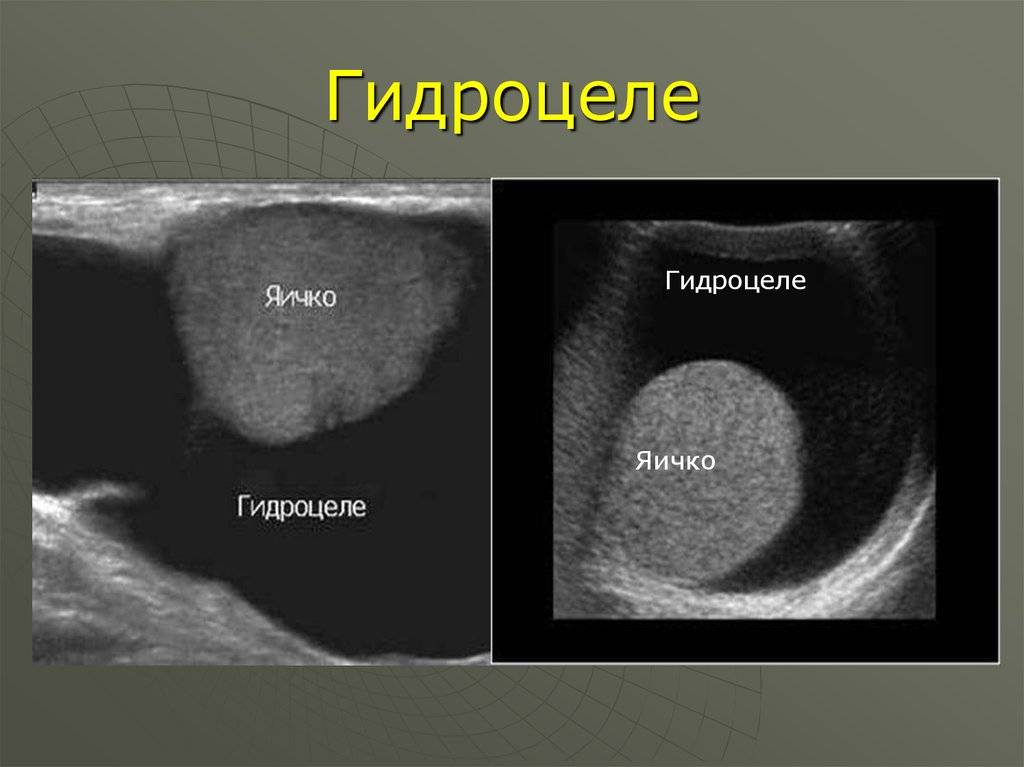
Водянка яичка у мужчин: симптомы заболевания
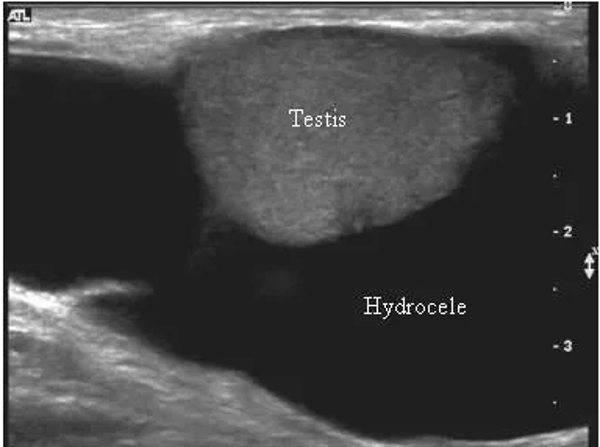
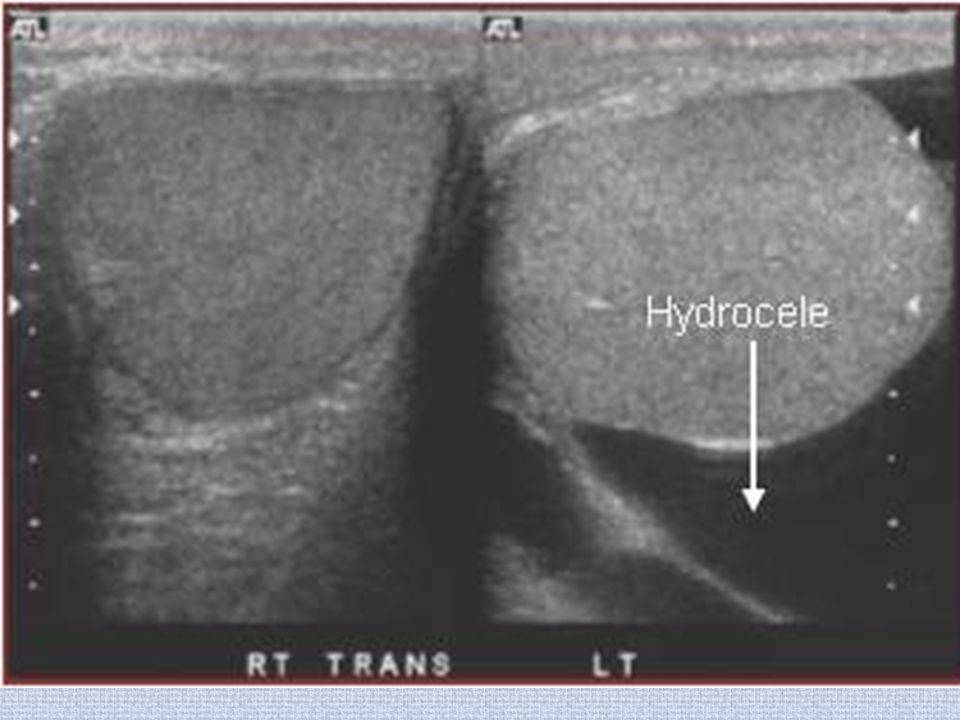
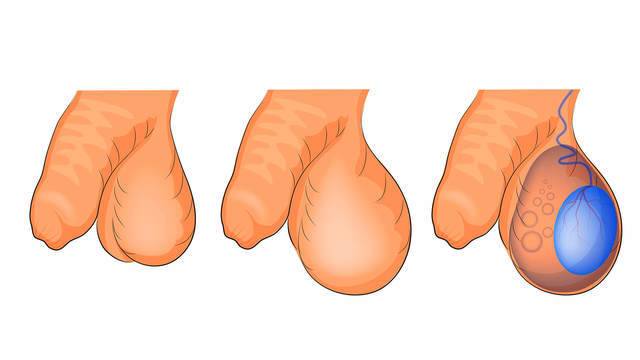
Водянка яичка, именуемая в медицине гидроцеле, характеризуется скоплением жидкости под кожей яичка, между его оболочками. Главный симптом — значительное увеличение размера, по сравнению со здоровым органом. По статистике, встречается всего у 1% обратившихся за помощью мужчин. Из них в половине случаев имеет приобретенных характер, в другой — врожденный. Чаще всего гидроцеле диагностируют у детей.
Само заболевание редко сопровождается ощутимым дискомфортом. Боли при водянке яичка не проявляются вплоть до большого скопления жидкости, в медицинской практике зафиксированы случаи максимальной задержки от 1 до 3 литров. Минимальный показатель — несколько миллилитров.
Основные признаки водянки яичка:
- увеличение в объеме;
- изменение плотности;
- ощущение тяжести;
- изменение формы;
- незначительное, но константное повышение температуры тела;
- в редких случаях — нарушение эрекции, дискомфорт во время полового акта;
- образование имеет удлиненную форму, слегка заостренную в одном месте.
Обратите особое внимание на водянку яичка и симптомы, описанные выше, если:
- недавно вы получили травму промежности и первичных половых органов;
- имеете хроническое воспаление яичка или мочеиспускательной системы;
- у вас наблюдается сердечно-сосудистая недостаточность;
- в недавнем времени вы перенесли операцию на половых органах или мочеиспускательной системе.
Резкие изменения формы, величины и тяжести только одного яичка – классические признаки приобретенного гидроцеле. Первый «маяк» водянки яичка – резкое увеличение мошонки с одной ее стороны. В исключительных случаях – с обеих.
Если вы параллельно испытываете болевые ощущения в области паха – виной воспаление в половых органах, вследствие которых могла образоваться водянка яичка. У мужчин симптомы во взрослом возрасте более ярко выраженные, чем у мальчиков.
Важно: это заболевание редко влияет на мочеиспускательную систему, редко вызывает острые болевые ощущения. Вы можете испытывать только дискомфорт от изменения формы, размера и веса, при физических нагрузках, ходьбе и тому подобном
Самостоятельно нельзя диагностировать заболевание. При обнаружении следующих симптомов достаточно обратиться к врачу, который подберет эффективное лечение.
Разберем основные симптомы, которые проявляются при водянке яичка:
- Область поражения: типичный признак – деформация только одного яичка. В крайне редких случаях водянка образуется на обоих яичках одновременно.
- Форма: при гидроцеле она сильно изменяется. Классические очертания – груша. Водянка имеет продолговатую форму, сильно вытянутую к одному месту, обычно кверху. Жидкость накапливается медленно, но в случаях, когда это происходит быстро, и она подходит ближе к паховому каналу и попадает в него, водянка становится похожей на песочные часы.
- Размер: непосредственно зависит от количества скопившейся в яичке жидкости. Заболевание можно просто не заметить, когда отложилось несколько миллилитров. Напротив, при резком скоплении (500 и более миллилитров) размер сильно увеличивается, что причиняет дискомфорт. В некоторых случаях увеличение мошонки не свидетельствует о гидроцеле, а является следствием тяжелых венерических и вирусных заболеваний (например, грипп, хламидиоз, микоплазмоз и т.п.).
- Плотность: при водянке кожа мошонки выглядит вполне нормальной. А вот на ощупь она становится эластичной, менее плотной, сложно нащупать яичко при большом скоплении жидкости.
- Дискомфорт в области паха: возникает при большом скоплении жидкости, проявляется во время действия, при физических нагрузках и связан с неудобством движения.
- Боль: не характерна для гидроцеле, исключение составляет только запущенные и поздние стадии заболевания. Причиной болевых ощущений могут быть воспалительные процессы в яичке, например, после операции. Внезапная боль может означать также перекрученное яичко или образование паховой грыжи.
- Температура: после операции по удалению водянки яичка может наблюдаться её повышение. В редких случаях, при сопровождении гидроцеле воспалительными процессами, может наблюдаться стабильное повышение температуры в пределах 10С.
Водянка яичка и бесплодие не синонимы. В отдельных случаях гидроцеле является следствием тяжелых заболеваний, воспалительных процессов, которые могут привести к нарушению детородной системы. Если вы наблюдаете у себя основные симптомы гидроцеле, попробуйте вспомнить, когда вы заметили первые признаки (увеличение в объеме, изменение формы и плотности на ощупь, тяжесть, дискомфорт при половом акте, физических нагрузках или мочеиспускании) и незамедлительно обратитесь к врачу.
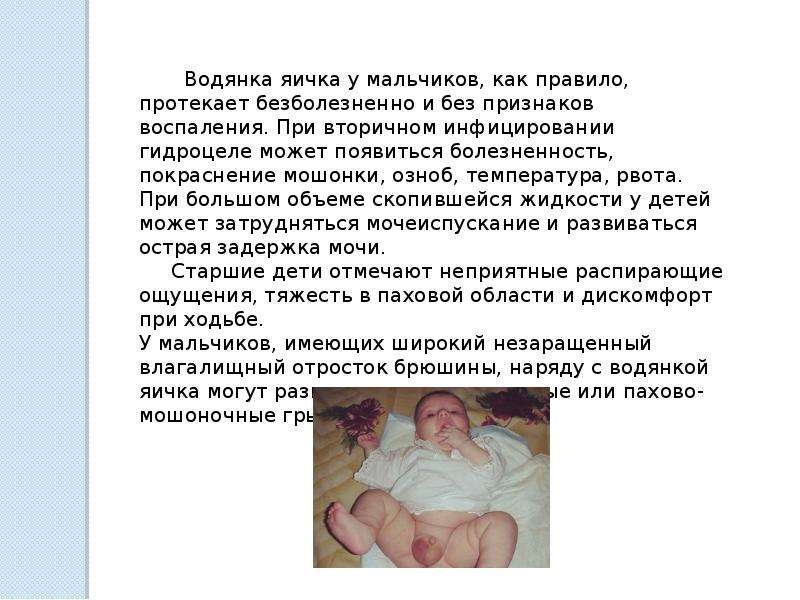
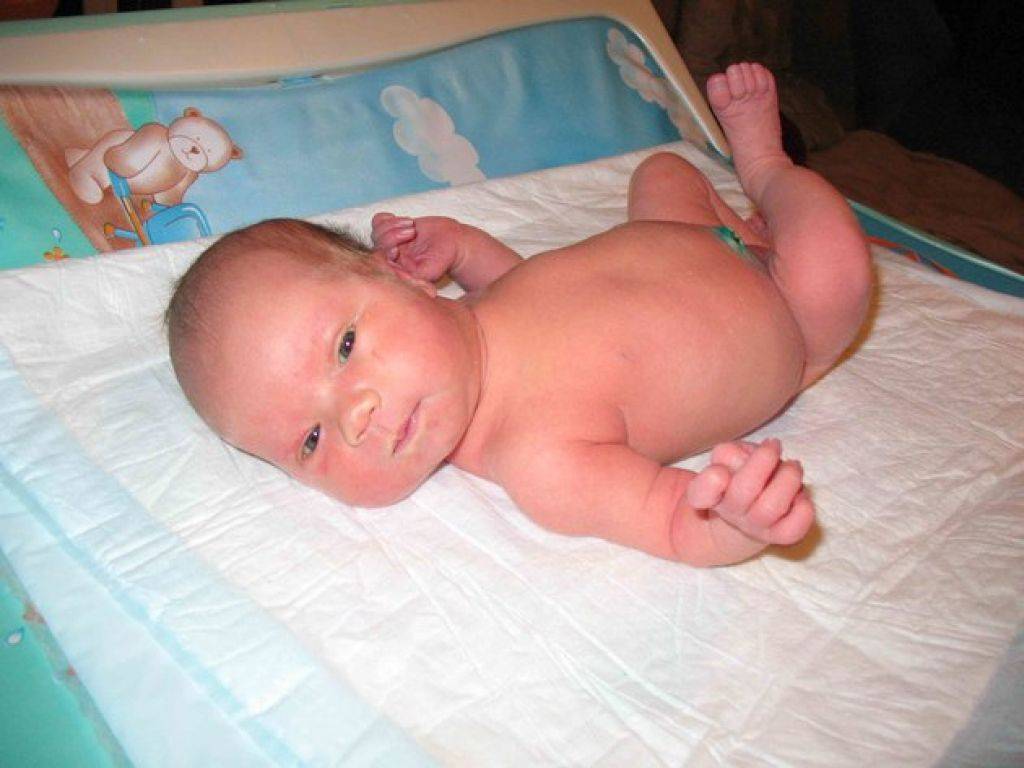
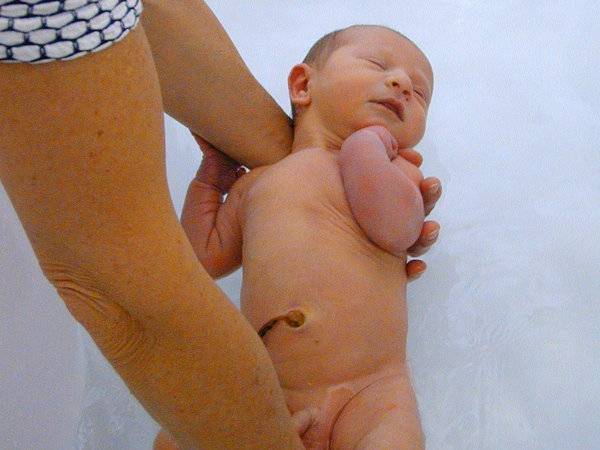
Симптомы водянки яичек у мальчиков
Чаще всего родители обнаруживают гидроцеле самостоятельно, когда проводят гигиенические процедуры. Диагностировать его может и детский хирург на обычном профилактическом осмотре. К главному симптому водянки яичка у мальчиков относится увеличение мошонки в размерах с одной или сразу с двух сторон. Если гидроцеле сообщающейся формы, увеличение носит преходящий характер, если изолированное – происходит медленными темпами, постепенно. Размеры мошонки у маленького пациента могу быть разными – от гусиного яйца до детской головки. Все зависит от запущенности болезни.
При сообщающейся водянке опухоль увеличивается днем и уменьшается/полностью исчезает ночью. Других характерных симптомов неосложненной патологии не существует. Ребенок хорошо себя чувствует, выраженный воспалительный процесс не наблюдается.
В ситуации вторичного инфицирования водянки яичка появляются:
- озноб;
- болезненность и покраснение мошонки;
- рвота;
- температура.
Если объем скопившейся жидкости очень большой, затрудняется мочеиспускание, возникает острая задержка мочи. Ребенок жалуется на дискомфорт во время ходьбы, чувство распирания в паху.
Если Вы обнаружили у себя схожие симптомы, незамедлительно
обратитесь к врачу. Легче предупредить болезнь,
чем бороться с последствиями.
Причины водянки яичка у мальчиков
Врожденная водянка на яичках у мальчиков является следствием пороков внутриутробного развития. В норме на 28 неделе у плода яичко опускается по паховому каналу в мошонку. Вместе с ним туда перемещается влагалищный отросток брюшины. После происходит заращение проксимальной части отростка брюшины, влагалищная оболочка яичка образуется из дистальной части.
Если до появления ребенка на свет влагалищный отросток брюшины не зарастает, небольшое сообщение между брюшной полостью и мошонкой остается. Через него перитонеальная жидкость попадает в полость мошонки и скапливается там. Помимо этого, внутренняя оболочка брюшины может самостоятельно продуцировать жидкость. В большинстве случаев отросток зарастает к полутора годам.
Причины незаращения влагалищного отростка и формирования гидроцеле у мальчиков в возрасте до трех лет кроются в:
- полученной родовой травме;
- патологическом течении беременности;
- гипоспадии (недоразвитие полового органа);
- недоношенности;
- крипторхизме (неопущение яичка в мошонку);
- асците (брюшная водянка);
- дефектах брюшной стенки и др.
У детей в возрасте старше трех лет водянка яичек обусловлена нарушением процессов реабсорбции и фильтрации жидкости, выделяемой влагалищной оболочкой яичка. Проблему вызывают:
- травмы мошонки;
- перекрут яичка;
- опухоль яичка/придатка;
- воспалительные болезни (эпидидимит, орхит и др.).
Иногда гидроцеле является осложнением гриппа, ОРВИ, паротита и некоторых других инфекций. Также оно может являться результатом операции грыжесечения.
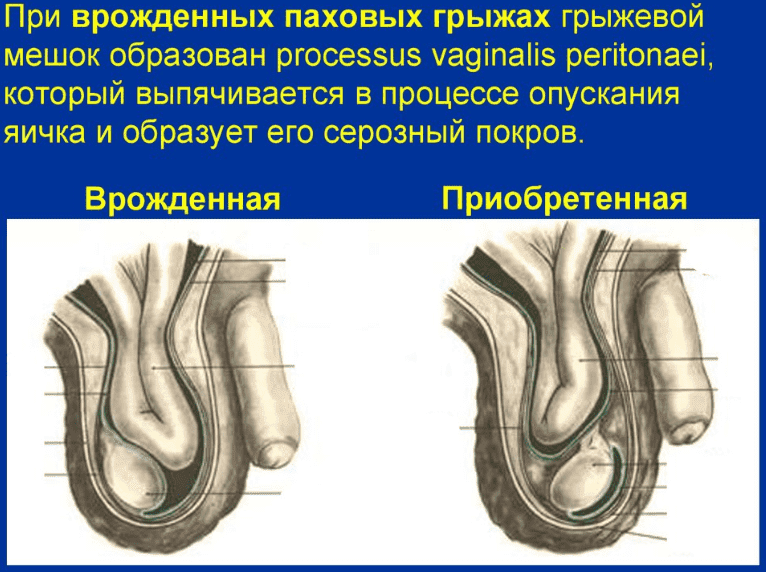
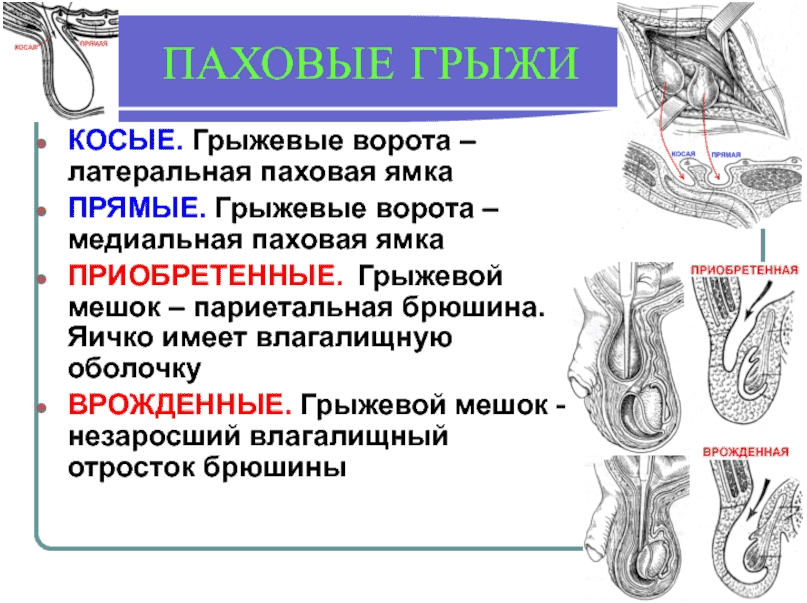
Виды паховых грыж.
Паховые грыжи делятся на несколько видов и мест расположения- прямые, косые и комбинированные.
-
прямые- грыжи, проникающие через ослабленную брюшную стенку
-
косые- внутреннее проникновение через паховый канал
-
комбинированные- патология, имеющая несколько грыж, проникающих по разным путям.
Расположение паховых грыж подразделяется на паховую (расположение в паховом канале); канатиковую (находиться возле семенного канатика, при входе в мошонку); пахово-мошоночную (наблюдается в мошонке, возле яичка).
Определение видов, их классификация может разниться с течением болезни и сопутствующих заболеваний.
Наши врачи
Что такое водянка яичек?
Гидроцеле – это избыточное скопление жидкости в оболочках яичка. Объем жидкости может колебаться от нескольких миллилитров до 1 литра (на поздних стадиях развития). Заболеванию подвержены мужчины любого возраста, в том числе и новорожденные дети. У младенцев данная патология врожденная и исчезает ближе к возрасту 1 года. Если к этому времени отек не спадает, то нужно срочно отвести ребенка в больницу. У взрослых мужчин болезнь имеет приобретенный характер и проходит только после лечения.
Полезная информация
- Лечение водянки народными средствами
- Лечение водянки яичка без операции
- Чем опасна водянка яичка?
- Восстановление после операции водянки яичка
- Виды операций на водянке яичка у детей
- Рецидив водянки яичка
- Часто задаваемые вопросы
- Пункция гидроцеле
Причины возникновения гидроцеле у мужчин
У маленьких детей болезнь появляется преимущественно из-за нарушенного закрытия влагалищного отростка. Водянка яичка у мужчин и подростков зачастую имеет изолированный характер и может быть вызвана такими причинами как:
- Травма мошонки;
- Воспалительные процессы в придатках и яичках, возникающие после заражения инфекционными заболеваниями;
- Перекрут яичка (гидроцеле наблюдается в одном из пяти случаев);
- Раковые образования в пахово-мошоночной области;
- Радиационные методы лечения;
- Осложнение после операции на яичках или мошонке;
- Повреждение структур семенного канатика при операции варикоцеле;
- Филяриоз – нарушенный отток лимфы от мошонки. Заболевание распространено в тропических странах;
- Нарушения, допущенные при трансплантации почки;
- Повышенное внутрибрюшное давление после перитонеального диализа, асцита и др.
Зачастую жидкость накапливается длительное время, поэтому многие пациенты проходят лечение гидроцеле спустя несколько месяцев или лет после начала развития заболевания.
Симптомы
Приобретенная болезнь может проявляться следующим образом:
- Увеличение размеров мошонки (до 10 см).
- Нарушенное мочеиспускание.
- Дискомфорт при ходьбе.
- Чувство тяжести в мошонке.
- Болезненные ощущения при половых контактах.
- Невозможность нащупать яичко.
- Повышенная температура тела, плохое самочувствие, постоянная сонливость, воспалительные процессы.
При врожденной водянке мошонка увеличивается в течение дня и уменьшается после продолжительного покоя.
Диагностика
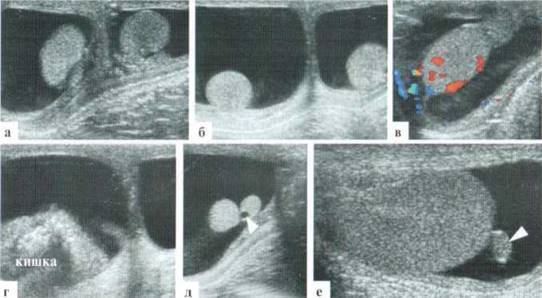
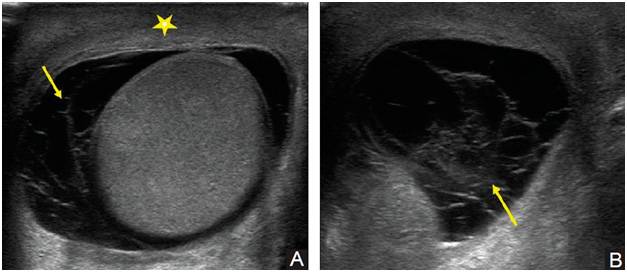
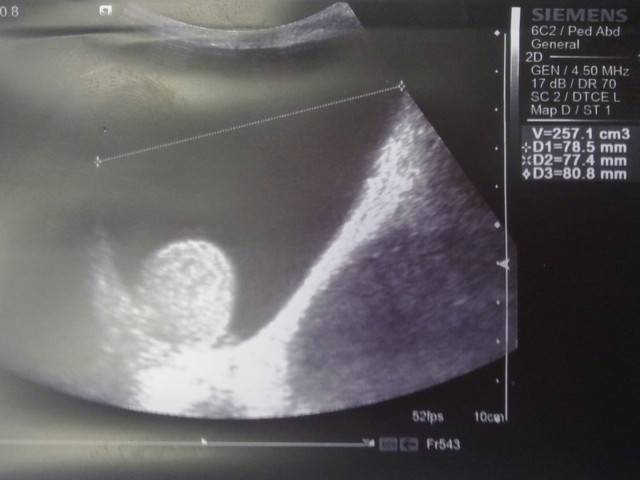
При первичном осмотре врач анализирует внешний вид мошонки и ощупывает половые органы. В случае обнаружения признаков гидроцеле назначается детальное обследование. Существует два метода диагностики водянки яичка:
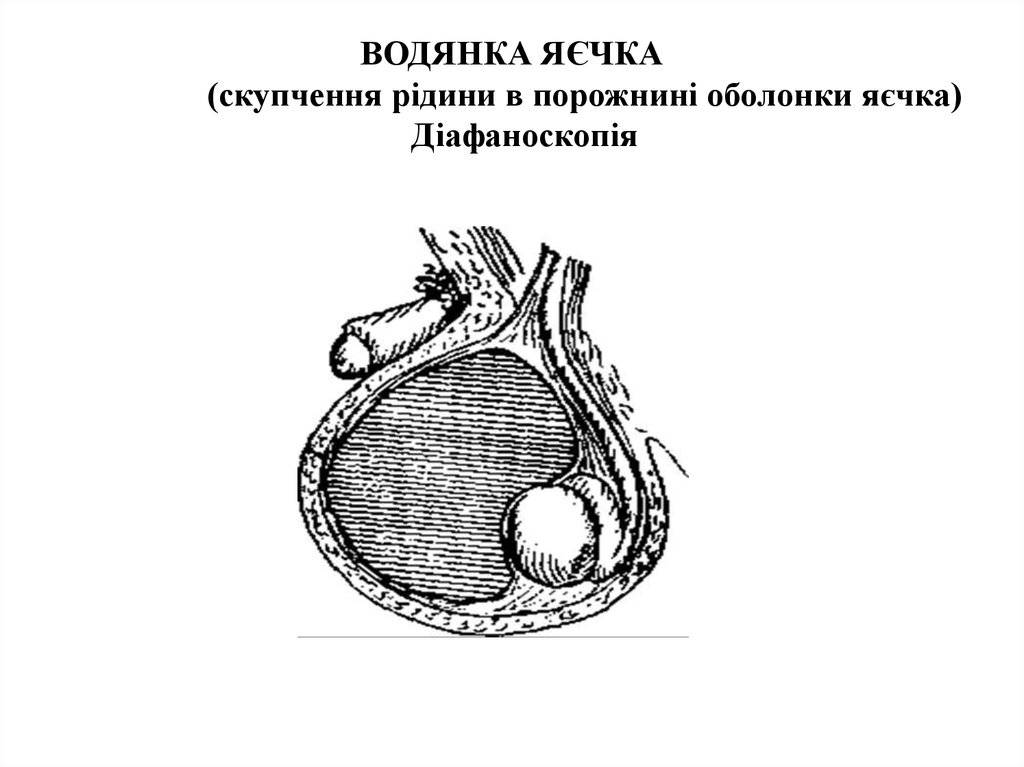
- Диафаноскопия. Это просвечивание мошонки узким пучком света. Если свет проходит беспрепятственно, то в полостях оболочек яичек присутствует жидкость. В противном случае свет не проходит вообще.
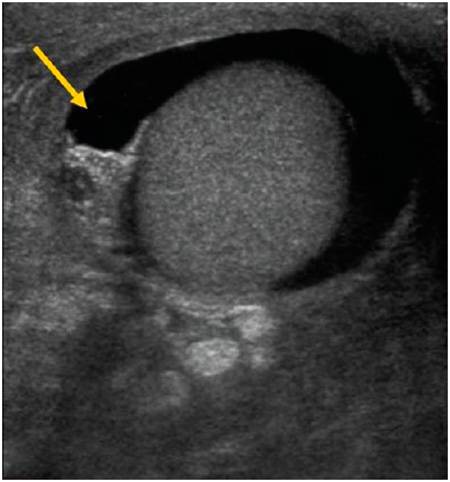
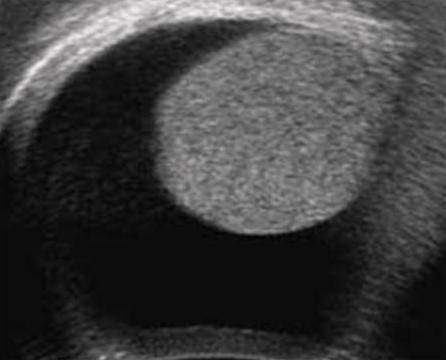
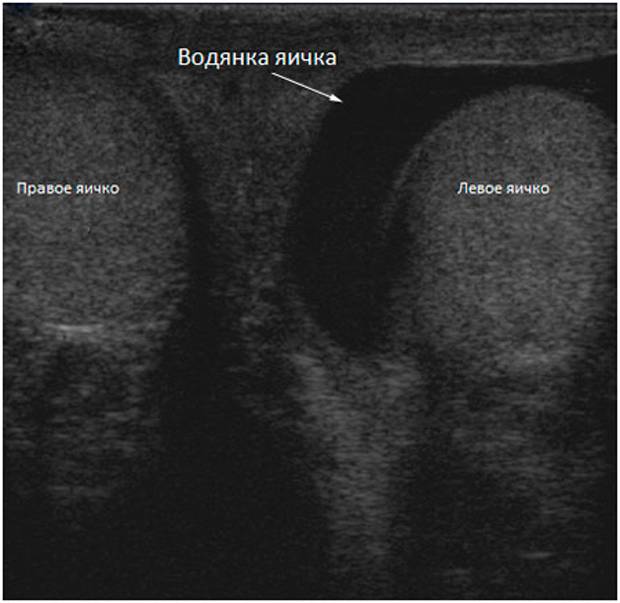
- УЗИ. Данная технология позволяет не только обнаружить жидкость, но и определить точное её количество.
При выявлении уплотнений назначаются дополнительные исследования для подтверждения или исключения версии об онкозаболеваниях.
Причины возникновения гидроцеле
Среди причин водянки яичка выделят врожденные и приобретенные.
Врожденные причины, связанные с некоторыми анатомическими особенностями. Незаращение влагалищного отростка брюшины. В процессе эмбриогенеза, когда происходит развитие плода в утробе матери, яичко опускается из брюшной полости в мошонку, при этом во время прохождения через паховый канал оно захватывает с собой и брюшину, которая служит влагалищной оболочкой, как для семенного канатика, так и для яичка. После рождения через некоторое время этот отросток брюшины зарастает. Однако, если этот отросток не зарос, происходит так называемая сообщающаяся водянка. Кстати, этот же механизм играет роль и в возникновении врожденной мошоночной грыжи. При наличии сообщения между полостью мошонки и брюшной полостью, из последней в мошонку медленно, но постоянно проникает жидкость. А это приводит к возникновению водянки. Особенностью такого гидроцеле является тот факт, что если больной ложится (т.е. принимает горизонтальное положение), водянка исчезает. В случае довольно широкого отверстия незаращенного влагалищного отростка в мошонку могут попадать и органы брюшной полости (к примеру, петли кишечника). Это так называемая врожденная паховая грыжа. Точно так же и в паховый канал может попасть яичко из мошонки.
Приобретенные причины:
1. Избыток секреции оболочками яичка серозной жидкости.
2. Воспалительные заболевания яичка или его придатка (орхиты, орхоэпидидимиты).
3. Травмы мошонки.
4. Опухоли мошонки и ее органов.
5. Послеоперационная водянка. В основном встречается после операций по поводу варикоцеле и паховых грыж.
Во взрослом возрасте причиной гидроцеле может также быть и такое заболевание, как филяриоз.Это паразитическое заболевание, вызванное Wuchereria bancrofti.
При циррозе печени, когда имеется пропотевание жидкости в брюшную полость (асцит), плевральную и в оболочки яичек.
Причины появления паховой грыжи.
Рассмотрим причины появления паховой грыжи у мужчин. Заболевание по происхождению можно разделить на врожденное и приобретенное. Врожденная паховая грыжа образуется при развитии плода и физиологическом процессе при котором яичко опускается из внутрибрюшной полости в мошонку. В некоторых случаях часть брюшных органов проникает в расширенный паховый канал. Патология в первые несколько месяцев не требует медицинского вмешательства и в большинстве случаев проходит сама по себе. Тем не менее требует постоянного наблюдения.
Приобретенная паховая грыжа- следствие ослабления или травмирования мышц передней брюшной стенки.
Появлению заболевания способствуют:
-
интенсивные временные или постоянные физические нагрузки
-
ожирение
-
патологии, вызывающие давление в животе (запоры, заболевания вызывающие постоянный кашель, курение и др.)
-
хирургические вмешательства
-
малоподвижный образ жизни, отсутствие мышечной активности.
Лечение водянки яичка у детей
Терапия гидроцеле у детей до 3 лет, как правило, не проводится. Требуется наблюдение, и если к 2 годам водянка не разрешается самостоятельно, то производится операция по перевязке канала, через который мошонка сообщается с брюшной полостью. Сочетание водянки с паховой грыжей требует хирургического вмешательства. Такая операция проводится ребенку в возрасте от 1 года до 2 лет. При водянках, вызванных травмированием мошонки, проводится консервативная терапия, при этом назначаются нестероидные противовоспалительные препараты, антибиотики и другие лекарственные средства.
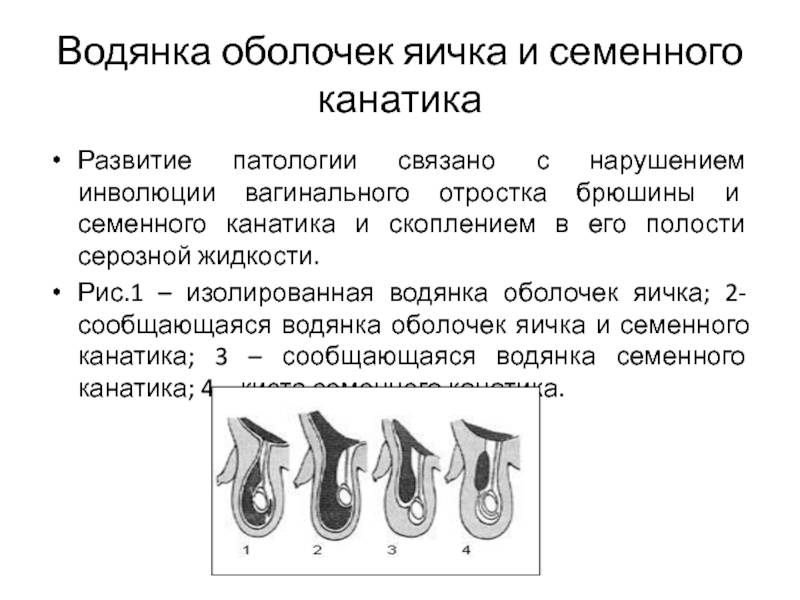
Сообщающаяся водянка яичка у детей. Каков механизм формирования сообщающегося гидроцеле?
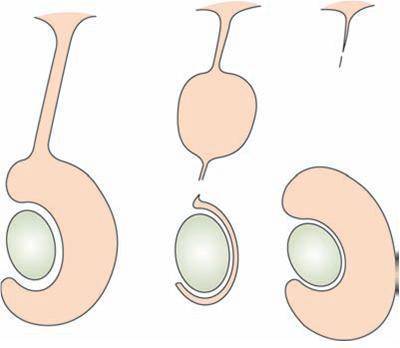
Термин сообщающаяся водянка яичка или сообщающееся гидроцеле означает, что между полостью окружающей яичко и брюшной полостью есть сообщение – незаращенный вагинальный отросток брюшины, по которому жидкость из брюшной полости попадает в мошонку и обратно.
В процессе развития плода, яичко опускается в мошонку через паховый канал. Вместе с ним в мошонку опускается влагалищный отросток – вырост брюшины, окутывающий яичко и, таким образом, образующий две ближайшие к яичку оболочки.
К моменту рождения или в течение первых месяцев жизни в норме влагалищный отросток брюшины зарастает, а сообщение оболочки яичка с брюшной полостью исчезает. Таким образом, ни брюшинная жидкость, ни органы брюшной полости не могут проникнуть в полость, где находится яичко. Нижняя часть влагалищного отростка брюшины образует щелевидную полость вокруг яичка, которая, которая при водянке служит вместилищем для водяночной жидкости.
Основная причина возникновения сообщающейся водянки яичка – незаращение влагалищного отростка брюшины, служащего протоком для перемещения брюшинной жидкости из брюшной полости в оболочки яичка.
Диагностика
Диагностика основывается на данных анамнеза, врачебного осмотра и лабораторного обследования. Во время беседы врач выясняет, какие события предшествовали воспалению – естественный незащищенный половой акт, анальный контакт, травма, хронические болезни внутренних органов, пребывание за рубежом во влажном жарком климате, длительный прием лекарств или что-то другое. На практике не всегда возможно установить провоцирующие события.
При врачебном осмотре обнаруживаются характерные признаки: покраснение, отечность, высыпания, отделяемое, увеличение лимфоузлов. Лабораторное обследование выполняется последовательно – вначале общий анализ мочи и крови, микроскопическое исследование уретрального мазка. Если при микроскопии мазка обнаруживаются изменения (бактерии, повышение количества лейкоцитов), то обследование продолжается. Отделяемое из уретры и патологических образований (гнойничков, узелков, пузырей) высевается на питательные среды (анализ называется бакпосев), чтобы идентифицировать возбудителя.
Для установления инфекций, передающихся половым путем (ЗППП) выполняется анализ методом полимеразной цепной реакции (ПЦР). Одновременно исследуется кровь на сифилис и ВИЧ. При подозрении на туберкулез требуется консультация фтизиатра и соответствующее обследование. Также по ситуации требуется консультация профильных специалистов – нефролог, кардиолог, терапевт.
Причины учащенного мочеиспускания у женщин
Причиной частого мочеиспускания у женщин без боли (поллакиурия) становятся многие обстоятельства. Часть случаев объясняется физиологическими процессами:
- Постоянным или периодическим употреблением солений, маринадов, жирной и острой пищи. Это ведёт к повышенной жажде, соответственно, возрастает частота мочеиспускания.
- Привычкой к употреблению пива и других алкогольных напитков, а также жидкостей с высоким содержанием кофеина ― чая, кофе.
- Стрессовыми ситуациями, при которых происходит нарушение тканевого обмена веществ с высвобождением воды, выделяющейся почками.
- Переохлаждением. При этом состоянии сосуды сужают просвет для сохранения тепла в организме, уменьшается объём циркулирующей крови, лишняя жидкость выводится почками.
- Приёмом лекарственных препаратов, назначенных по поводу лечения другой проблемы и имеющих побочный эффект в виде учащения мочеиспускания.
- Особенностями функционирования репродуктивной (детородной) сферы ―
- при наступлении менструаций возрастает выведение с мочой жидкости, скопившейся в тканях в течение нескольких предыдущих дней;
- беременность с увеличением срока усиливает давление растущего плода на мочевой пузырь, сокращая его объём, это объясняет частые позывы к мочеиспусканию у беременной женщины.
Эти процессы считаются физиологическими
Важно, что они, в отличие от патологии, не сопровождаются:
- ухудшением самочувствия;
- повышением температуры;
- болевыми и неприятными ощущениями в уретре или над лобком;
- поясничной болью;
- появлением мутной взвеси в моче.
Но чаще безболезненное обильное мочеиспускание, обнаруженное женщиной, чувствующей себя вполне здоровой, свидетельствует о патологии, хроническая форма которой скрыто развивается в организме.
Это патологические состояния:
- мочевыделительной системы (хронический цистит, хронический пиелонефрит, уролитиаз, атония или гиперактивность мочевого пузыря);
- детородной сферы (опущение матки, миома);
- сердечно-сосудистой системы;
- гормональной системы (несахарный и сахарный диабет).
Стоит отметить, что после прекращения менструальной функции на почве гормонального дисбаланса ослабевает мускулатура малого таза и атрофируется урогенитальный эпителий. Из-за этого, женщину менопаузального возраста тревожат частые мочеиспускания без боли и непроизвольное недержание мочи.
Причины возникновения
Классификация водянки яичек зависят от причин, которые спровоцировали формирование патологии. Водянка оболочек яичка может быть врождённой и приобретённой.
Главные причины таких нарушений:
- употребление некоторых лекарственных средств (отдельные препараты, которые женщина принимает во время беременности, нарушают процесс развития внутренних органов плода);
- вредные привычки матери малыша (злоупотребление алкогольными напитками и курение, провоцирует развитие патологий и осложнений в развитии детей, также может вызывать болезнь водянки);
- наследственность (водянка оболочек яичек зачастую образуется из-за генетической предрасположенности дитя, недуг может переходить от одного поколения к другому);
- болезнь краснухи (если беременная женщина заразилась краснухой, возникает большая угроза здоровью малыша, приводит к грубым нарушениям в развитии, поэтому часто медики рекомендуют делать аборт).
Вторичная водянка яичек, или реактивное гидроцеле, для которой в большинстве случаев характерен несообщающийся механизм развития, может возникать в следующих случаях:
- перекрут яичка;
- травмы области мошонки;
- опухоль яичка и его придатков;
- осложнение инфекционных заболеваний (ОРВИ, гриппа), в том числе и детских (например, паротита);
- различные воспалительные заболевания яичка и его придатков (орхит, эпидидимит и др.);
- филляриоз (поражение лимфоузлов, вызванное гельминтами) и другие заболевания, ведущие к поражению лимфатической системы
- осложнение после хирургических операций – грыжесечения, варикоцелэктомии (удаление расширенных вен яичка и семенного канатика) – из-за повреждения структуры семенного канатика, в частности, лимфатических сосудов, при этом нарушается всасывание жидкости продуцируемой влагалищной оболочкой;
- тяжелая сердечно-сосудистая недостаточность.
Перечисленные заболевания могут вызвать накопление крови в яичке и привести к появлению водянки. За исключением происхождения водянки оболочек яичка, доктора разделяют болезнь на 2 подкатегории, по характеру протекания недуга: острая и хроническая форма.
По форме течения выделяют такие виды гидроцеле:
- острая;
- рецидивирующая;
- хроническая.
Классификация по типу закрытия влагалищного протока:
- Сообщающаяся водянка. При ней жидкость проходит свободно между брюшной полостью и мошонкой.
- Несообщающаяся (изолированная). Похожа на кисту. Жидкость в мошонке находится под давлением.
Причины появления мочи с кровью у мужчин
Гематурия ― следствие развития различных патологических процессов, возникающих в почках, мочеточниках, мочевом пузыре, уретре:
- Следы крови в моче возникают при механическом повреждении стенок органов мочевыводящей системы острыми камнями, образующимися вследствие нарушения обмена веществ.
- Причиной появления элементов крови в моче часто является злокачественное новообразование в любом отделе системы мочевыделения. Рак прорастает в стенки органа, разрушая кровеносные сосуды. Так, у мужчины появляется алая кровь в моче при раке простаты, когда разрушительный процесс затрагивает стенки мочеиспускательного канала.
- При воспалительных заболеваниях почек (гломерулонефрит, пиелонефрит) также моча идёт с кровью вследствие:
– повышения проницаемости клубочковых капилляров, в которых фильтруется кровь;
– некротизации (отмирания) отдельных нефронов при хроническом процессе;
– внутрисосудистой коагуляции (свёртывания крови при замедлении её циркуляции в расширенных сосудах). - Повреждение почки при травме (ушибе) также сопровождается кровотечением вследствие отёка.
- Чрезмерная физическая нагрузка вызывает временную гематурию из-за механического микротравмирования сосудов.
- Существует группа наследственных заболеваний, при которых наблюдается изменение окраски мочи. Носители мутантных генов обычно с детства знают об этой индивидуальной особенности.
- Появлению гематурии может способствовать сахарный диабет.
- Люди, злоупотребляющие алкоголем, и заядлые курильщики имеют повышенный риск развития хронического заболевания почек (ХЗП).
Надо иметь в виду, что употребление некоторых продуктов питания, содержащих натуральные и искусственные красители, могут придавать урине неестественную красноватую окраску. Приём лекарств также иногда повинен в том, что цвет становится красно-коричневым.
Что такое водянка яичка у мальчиков?
По критерию возможности циркуляции скопившейся в мошонке жидкости выделяют две формы патологии:
- Сообщающуюся. Нарушено закрытие влагалищного отростка, полость оболочки яичка «соединена» с брюшной полостью. Как результат, перитонеальная жидкость скапливается и циркулирует в мошонке. При закрытии просвета брюшинного отростка сальником сообщающаяся водянка может трансформироваться в несообщающуюся.
- Несообщающуюся. Влагалищный отросток слепой. Гидроцеле располагается изолированно в виде кисты.
С учетом давления жидкости в полости водянку яичка условно разделяют на:
- Напряженную. Жидкость в мошонке находится под давлением. Обычно это несообщающаяся форма.
- Ненапряженную. Давление в полости гидроцеле не повышено. Чаще всего наблюдается при сообщающемся варианте.
С учетом локализации гидроцеле бывает:
- односторонним;
- двухсторонним.
По характеру течения:
- острым;
- хроническим;
- рецидивирующим.
Врожденная водянка яичка, диагностированная у ребенка в возрасте до полутора лет, считается физиологической. Обычно она самостоятельно рассасывается и не требует специального лечения.
Опасные последствия заболевания
Яички вынесены за пределы брюшной полости для того, чтобы их температура была ниже температуры тела. Только в таком случае возможно адекватное формирование и созревание сперматозоидов.
Наиболее опасным последствием описанной патологии мошонки является бесплодие из-за перегрева яичек. При водянке яичка у ребенка причиной повышения температуры является дополнительная «водяная муфта», которая препятствует нормальному теплообмену.
При этом на риск развития бесплодия влияют как размеры раздутой жидкостью оболочки, так и длительность существования симптомов. Помимо непосредственной теплоизоляции, водянка яичка у ребенка без лечения сдавливает вены, затрудняя отток крови. Это может приводить к появлению или усугублению имеющегося варикоцеле.
Кроме того, иногда становится водянка яичка у детей причиной воспалительного процесса, так как избыточное количество застоявшейся тканевой жидкости может служить питательным «бульоном» для микроорганизмов.
Лечение и методы
Водянка яичка у детей до 18 месяцев нуждается в наблюдении детского оперирующего уролога. Если к этому времени, водянка не уходит, то врач назначает операцию.
- Терапевтическое лечение вторичной водянки яичка у детей без операции проводится в случае, если она возникает из-за воспалительных заболеваний. Тогда назначают антибактериальные препараты, ношение суспензория и покой.
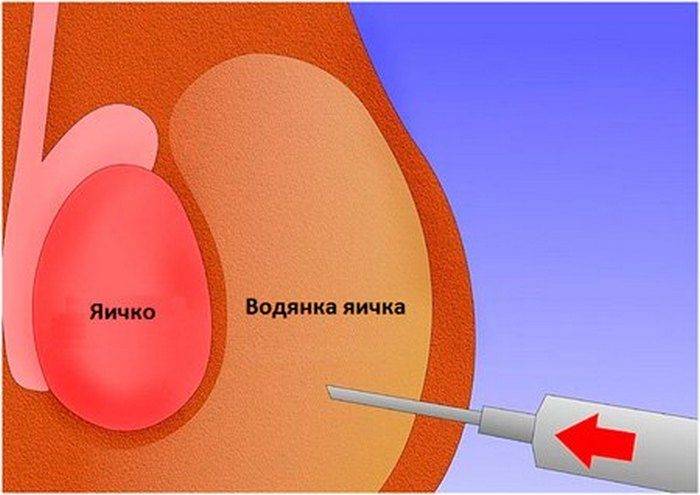
- При водянке больших размеров, которая создает дискомфорт, ребенку проводят откачку жидкости с помощью пункции. Данный метод не является универсальным, так как иногда требуется повторная процедура. Кроме того, она может сопровождаться осложнениями в виде кровоизлияния или повреждения яичек.
- Склеротерапия или инъекционное лечение. Современный метод, при котором после отсасывания жидкости в оболочку вводят медицинские препараты, препятствующие продуцированию жидкости и создающие склерозирующее (слипающее) действие.
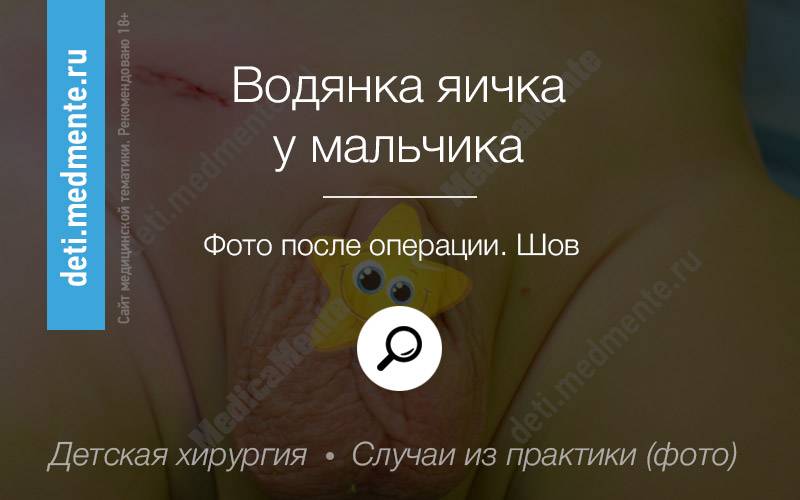
- Одним из эффективных методом лечения водянки яичек является операция. Способ хирургического вмешательства выбирает оперирующий уролог в зависимости от особенностей гидроцеле и возраста пациента.
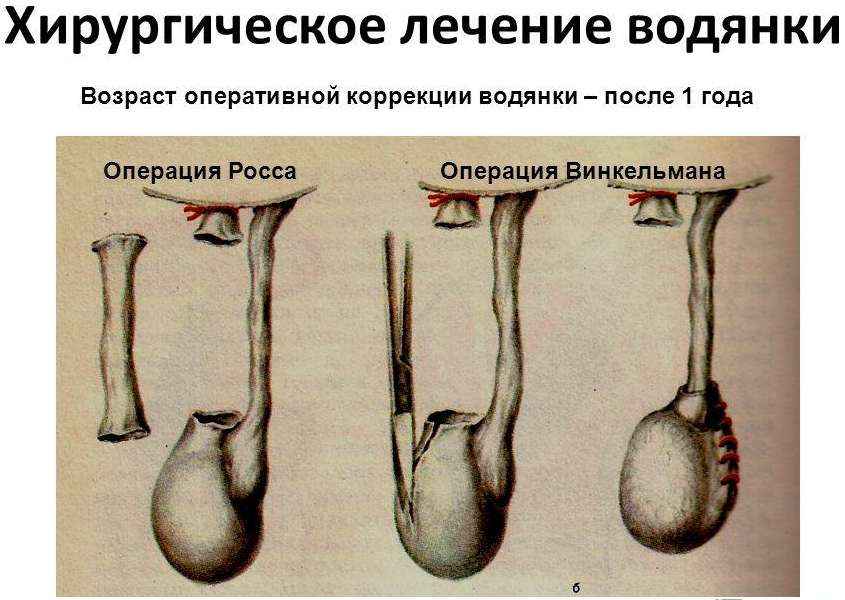
В ADONIS применяют следующие методы оперативного лечения:
- Операция Росса
- Методика Винкельмана
- Метод Бергмана
- Операция Лорда
- Лапароскопическое вмешательство
В педиатрическом центре ADONIS оперируют с применением местного или общего обезболивания.
В течение нескольких дней после операции ребенку рекомендован покой и прием болеутоляющих и противовоспалительных препаратов. Для детей работает круглосуточный стационар, где маленькие пациенты находятся в комфортных условиях и под постоянным наблюдением медицинского персонала. Также в период первых двух недель стоит носить поддерживающую одежду, ограничить физическую активность и в продолжение первого месяца не посещать уроки физкультуры.
Описание
Задержка мочеиспускания (ишурия) – это полная или частичная (прерывистое мочеиспускание) невозможность опорожнить мочевой пузырь, вызванная различными факторами.
Задержка мочеиспускания в настоящее время является достаточно распространенным состоянием. Считается, что молодые женщины и мужчины страдают данным недугом приблизительно одинаково, однако по мере увеличения возрастной категории ишурия значительно чаще встречается среди мужского населения. Такая закономерность связана с распространенной патологией предстательной железы среди мужчин пожилого возраста. Стоит отметить, что в 85% случаев причиной задержки мочеиспускания среди мужчин пожилого возраста являются заболевания предстательной железы.
При задержке мочеиспускания происходит накопление вырабатываемой почками мочи в полости мочевого пузыря, что приводит к постепенному расширению его стенок, в результате чего появляются позывы к мочеиспусканию.
Выделяют две формы задержки мочеиспускания:
- Острая (развивается за несколько часов). Человек испытывает сильные позывы к мочеиспусканию, но самостоятельно помочиться не может. Это сопровождается болевыми ощущениями и беспокойством;
- При хронической форме человек мочится самостоятельно, но полного опорожнения мочевого пузыря не происходит. В этом случае, как правило, острых позывов к мочеиспусканию нет.
Причины развития задержки мочеиспускания разнообразны. Зачастую данное состояние возникает при механическом препятствии оттоку мочи из мочевого пузыря. В роли механического препятствия могут выступать следующие заболевания:
- мочекаменная болезнь;
- рак или доброкачественная опухоль предстательной железы;
- сужение просвета мочеиспускательного канала, которое называется стриктурой;
- опухоль уретры;
- острый простатит, при котором наблюдается увеличение объема предстательной железы, что, в свою очередь, препятствует нормальному оттоку мочи из мочевого пузыря;
- новообразования прямой кишки;
- фимоз – сужение крайне плоти.
Кроме того, не редким случаем является выявление задержки мочеиспускания при различных заболеваниях нервной системы, например, при опухоли головного или спинного мозга, травме спинного мозга, рассеянном склерозе. Также развитие ишурии возможно при испуге, длительном пребывании в лежачем положении, в состоянии алкогольного опьянения, в результате сильного психоэмоционального стресса или длительного применения некоторых лекарственных средств (снотворные препараты, блокаторы холинорецепторов, наркотические анальгетики).
Задержка мочеиспускания крайне редко возникает изолированно, в большинстве случаев она является проявлением какого-либо заболевания. Именно поэтому необходимо тщательно следить за своим здоровьем и своевременно лечить заболевания, которые могут привести к развитию задержки мочеиспускания. Прогноз, как правило, благоприятный, при устранении причины, вызвавшей развитие ишурии, рецидивы встречаются крайне редко.