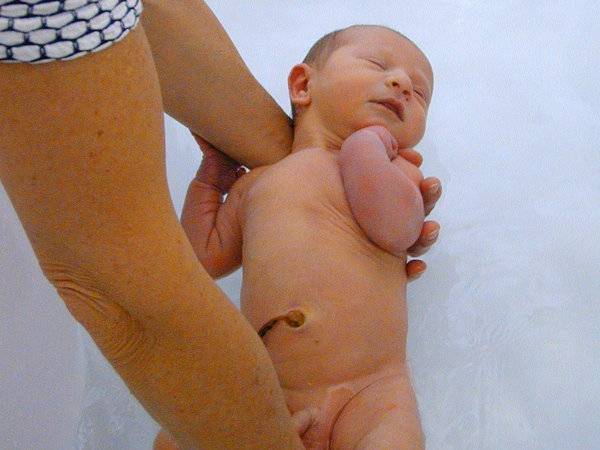
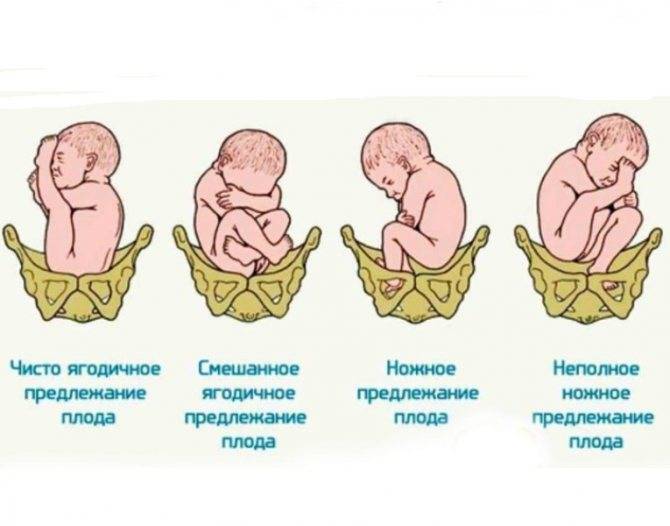
Что приводит к появлению крипторхизма?
Существует несколько причин данного состояния. Крипторхизм у отца или брата повышает риск возникновения патологии, что свидетельствует об участи генетического механизма. Другая важная причина неопущения яичка – гормональный дисбаланс в организме матери и плода третьем триместре беременности. Среди факторов увеличивающих риск возникновения крипторхизма выделяются:
- Низкий вес при рождении (ниже 2500 г.)
- Применение матерью эстрогенов в течение первого триместра беременности
- Множественные беременности (двойня, тройня)
- Преждевременные роды
- Профессиональные вредности у матери и отца ( парикмахер, работа с ядохимикатами и др.)
Как проходит реабилитация
Восстановление проходит достаточно легко, хотя, как любая операция, исправление носовой перегородки требует полноценного отдыха пациента в послеоперационном периоде. Первые двое суток (либо больше при наличии кровотечения) потребуется носить турунды, которые оказывают поддерживающую и восстановительную функцию. Неприятные ощущения и боли купируются обезболивающими препаратами. Стоит воздержаться от тяжелых нагрузок, сауны и любого теплового воздействия, которое может спровоцировать кровотечение. После перехода к назальному дыханию хирург оценит результаты операции и даст рекомендации. Как правило, достаточно прикладывать холодные компрессы и несколько раз в день обрабатывать слизистую оболочку препаратами с солевым раствором для снятия отечности. Полное восстановление произойдет через 3-4 месяца.
На нашем сайте представлены цены на септопластику по классической методике. Для уточнения стоимости лазерной септопластики и метода хирургического вмешательства для вашего случая, запишитесь на прием к врачу или задайте вопросы по телефону. У нас работают одни из лучших специалистов Северной столицы. Оснащение клиники включает передовое оборудование, удобные палаты для послеоперационного отдыха.
- Воячек В.А. Методика щадящих отолярингологических действий. Москва, Медгиз. — 1957 г. — С.57-61
- Лопатин А.С. Реконструктивная хирургия деформаций перегородки носа //Рос. ринология. — 1994. — Приложение 1. −32 с.
- Суриков Е.В. Травматическое искривление перегородки носа у взрослых: автореф. дис…. канд. мед. наук //Е.В.Суриков.- М. — 2010. — 24с.
Стоимость операции по устранению искривления носовой перегородки
| Наименование услуги (прайс неполный) | Цена (руб.) | В рассрочку (руб.) |
|---|
| Консультация хирурга по операции (АКЦИЯ) | – |
| Септопластика I кат. сложности | 29400 | от 2938 |
| Септопластика II кат. сложности | от 38600 | от 3857 |
| Септопластика III кат. сложности | от 47300 | от 4727 |
* Ознакомиться подробнее с условиями можно здесь — Лечение в кредит или рассрочку.
Популярные вопросы
Как промывать нос после септопластики?
Промывание проводится физраствором или солевыми растворами. Аккуратно, с помощью пипетки поочередно вливайте раствор в ноздри и высмаркивайте его. Орошать носовые ходы потребуется 2-3 недели, пока не пройдет отек и носовые пути полностью не освободятся.
Когда спадет отек?
Как правило, отек спадает в течение недели, в этот же период проходит боль и улучшается носовое дыхание. При сильной отечности обратитесь к специалисту, могут быть назначены препараты для ускорения рассасывания гематом и снятия отеков и воспаления.
Что нельзя делать после септопластики?
Курение и алкоголь — запрет на весь период реабилитации работу (ухудшают кровоток в носовой полости). До полного выздоровления нельзя сморкаться, чтобы не спровоцировать кровотечение. В течение недели после операции — нельзя мыть голову. Рекомендуется воздержаться от слишком горячей или острой пищи, от пищевых аллергенов.
Реабилитация
После проведения операции восстановительный период проходит достаточно быстро. Однако в послеоперационном периоде для скорейшего восстановления организма врачи советуют придерживаться следующих правил:
- Исключить физические нагрузки, не поднимать тяжести.
- Соблюдать половой покой.
- Отказаться от посещения саун, бань и приема горячих ванн (для предупреждения развития кровотечения).
- Следить за гигиеной половых органов, своевременно менять стерильные повязки.
- Регулярно приходить на осмотры к лечащему врачу для контроля заживления раны.
- Выполнять все указания специалиста, не заниматься самолечением.
Соблюдая все вышеуказанные правила, спустя всего 2-3 недели мужчине можно будет вернуть привычный ход жизни, забыв о деликатной урологической проблеме.
Проверяйте свое мужское здоровье регулярно, даже в отсутствие каких-либо жалоб. Особенно это актуально для ранней диагностики варикоцеле. Урологи-андрологи клиники «МедПросвет» проводят объективную диагностику с применением самых передовых методов, что позволяет выявить даже минимальные патологические изменения. А своевременно установленный диагноз и последующее оперативное лечение помогут сохранить мужскую силу и фертильность. Записывайтесь на прием в удобное время!
Лечение
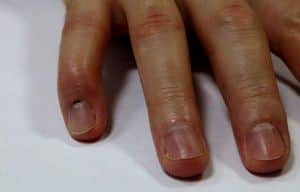
Ногтевую фалангу фиксируют в положении переразгибания специальной спицей, чтобы пациент случайно не согнул палец и тем самым не повредил сухожильный шов. Палец фиксируют спицей и гипсовой повязкой на срок до 6 недель. При подкожном повреждении сухожилия можно обойтись и без операции, если начать действовать уже на первые сутки после травмы. Поврежденный палец нужно зафиксировать какой-либо шиной, придав ногтевой фаланге положение переразгибания на 6 недель. Правильно наложенный фиксатор может обеспечить сращение сухожилия у 50% пострадавших. (рис.2)
Рис.2. Пример шинирования пальца при повреждении сухожилия разгибателя.
В роли шины выступает обычный деревянный шпатель, на котором палец фиксируют пластырем. Под ногтевую фалангу укладывают марлевый валик для придания ей положения переразгибания. Если сращение состоялось, то после снятия шины ногтевая фаланга удерживается в положении разгибания и пациенту нужно разрабатывать все суставы пальца. Если ногтевая фаланга по-прежнему не разгибается, необходимо готовиться к хирургическому вмешательству. Операция может быть выполнена в сроки от 2 до 3 месяцев после травмы, при условии сохранения подвижности ногтевой фаланги.
Техника операции заключается в рассечении кожи над поврежденным сухожилием, его косо-продольном рассечении с последующим сшиванием для укорочения поврежденного сухожилия. Ногтевую фалангу фиксируют спицей и гипсовой повязкой в положении переразгибания ногтевой фаланги на 6 недель. После удаления спицы, в ходе реабилитационного лечения, пациенту может быть назначено физиотерапевтическое лечение, лечебная гимнастика и массаж для скорейшего восстановления движений в суставах пальца.
Лечение и методы
Водянка яичка у детей до 18 месяцев нуждается в наблюдении детского оперирующего уролога. Если к этому времени, водянка не уходит, то врач назначает операцию.
- Терапевтическое лечение вторичной водянки яичка у детей без операции проводится в случае, если она возникает из-за воспалительных заболеваний. Тогда назначают антибактериальные препараты, ношение суспензория и покой.
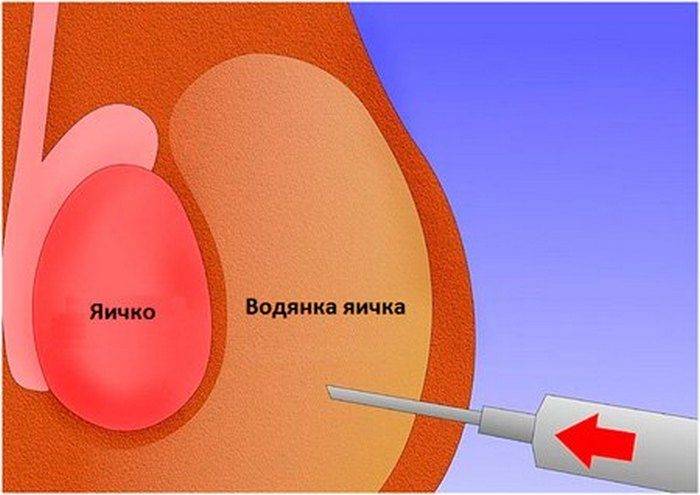
- При водянке больших размеров, которая создает дискомфорт, ребенку проводят откачку жидкости с помощью пункции. Данный метод не является универсальным, так как иногда требуется повторная процедура. Кроме того, она может сопровождаться осложнениями в виде кровоизлияния или повреждения яичек.
- Склеротерапия или инъекционное лечение. Современный метод, при котором после отсасывания жидкости в оболочку вводят медицинские препараты, препятствующие продуцированию жидкости и создающие склерозирующее (слипающее) действие.
- Одним из эффективных методом лечения водянки яичек является операция. Способ хирургического вмешательства выбирает оперирующий уролог в зависимости от особенностей гидроцеле и возраста пациента.
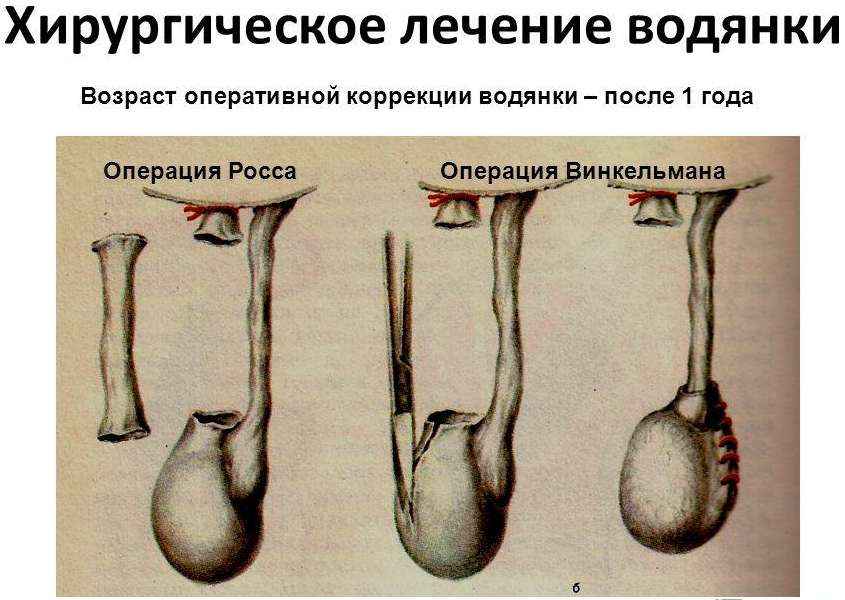
В ADONIS применяют следующие методы оперативного лечения:
- Операция Росса
- Методика Винкельмана
- Метод Бергмана
- Операция Лорда
- Лапароскопическое вмешательство
В педиатрическом центре ADONIS оперируют с применением местного или общего обезболивания.
В течение нескольких дней после операции ребенку рекомендован покой и прием болеутоляющих и противовоспалительных препаратов. Для детей работает круглосуточный стационар, где маленькие пациенты находятся в комфортных условиях и под постоянным наблюдением медицинского персонала. Также в период первых двух недель стоит носить поддерживающую одежду, ограничить физическую активность и в продолжение первого месяца не посещать уроки физкультуры.
Лечение и удаление шванномы
Данную опухоль нельзя вылечить консервативно. Поэтому ее либо удаляют хирургически, либо облучают. Иногда избирается выжидательная тактика:
- при слабых и не прогрессирующих симптомах;
- при случайном обнаружении опухоли во время диагностики другой болезни с помощью КТ или МРТ.
Хирургическое удаление невриномы
Основные показания к операции – это:
- быстрое увеличение новообразования;
- продолжение роста опухоли после ее частичного удаления;
- рост опухоли после радиохирургического вмешательства;
- нарастание симптомов;
- появление новых симптомов у пациентов в возрасте до 45 лет.
При нейрохирургической операции опухоль удаляется полностью, если она не проросла в окружающие ткани. Риск рецидива сводится в такой ситуации к абсолютному минимуму. Однако операция противопоказана людям старше 65 лет, при общем плохом состоянии и при соматических болезнях в стадии декомпенсации.
Если опухоль срослась с нервами, то приходится удалять ее не полностью и далее применять методы радиохирургии (гамма- или кибер-нож).
Когда операцию нельзя провести технически, пациенту назначают лучевую терапию – направленное облучение образования потоком элементарных частиц. Для этого применяется установка линейный ускоритель.
Что такое киста яичника?
Эта патология заключается в появлении в яичнике доброкачественного новообразования, состоящего из четко выраженной оболочки, заполненной жидким или кашеобразным содержимым. В зависимости от причин появления выделяют следующие виды кисты:
- Функциональная. Такая киста образуется у женщин детородного возраста (реже – климактерического) из фолликулов яичника при нарушении процесса овуляции (например, из-за гормонального сбоя). При этом яйцевой мешок не рассасывается, давая выход созревшей яйцеклетке, а сохраняется и увеличивается в объеме. Функциональная киста в большинстве случаев доставляет только дискомфорт и не угрожает здоровью женщины. В течение примерно 2-3 менструальных циклов она самостоятельно уменьшается в размерах, рассасывается и пропадает.
- Органическая. Киста этого типа уже не проходит сама собой и является полноценной патологией. От функциональной она отличается более плотной стенкой и различными типами содержимого. Единственным способом ее лечения является аккуратная операция по удалению кисты яичника с сохранением неповрежденной ткани органа (насколько это возможно).
Механизм появления органической кисты бывает различным, что также обуславливает и разницу в строении ее подвидов – например:
- дермоидная разновидность (тератома) образуется из-за нарушения процесса эмбриогенеза в яичнике и представляет собой капсулу, содержащую нетипичные для этого органа ткани – волосы, кожу, зубы, кости, иногда даже зачатки полноценных органов;
- эндометриоидная киста образуется из-за заноса клеток маточного эндометрия в яичники, в ее полости содержится характерная темно-коричневая густая жидкость, состоящая из старой менструальной крови;
- паровариальная киста образуется из тканей связочного аппарата яичников, может располагаться около самих яичников или ближе к маточным трубам.
Причинами появления кисты яичника могут быть:
случайные или насильственные травмы, неосторожное хирургическое вмешательство и т. д.;
гормональные сбои, вызванные приемом медицинских гормонов, контрацептивов, нарушениями питания, различными заболеваниями, стрессом;
воспалительные заболевания органов малого таза, вызванные инфекционными возбудителями, воздействием негативных факторов внешней среды (например, холодом);
различные обменные нарушения – в частности, сахарный диабет.. В подавляющем большинстве случаев киста является доброкачественным образованием, не угрожающим жизни женщины
Однако, при отсутствии лечения она может вызвать следующие осложнения:
В подавляющем большинстве случаев киста является доброкачественным образованием, не угрожающим жизни женщины. Однако, при отсутствии лечения она может вызвать следующие осложнения:
- Разрыв кисты. Это нарушение целостности оболочки, из-за которого ее содержимое попадает в брюшную полость. В зависимости от типа новообразования, его размера и других факторов разрыв может сопровождаться как незначительной болью, так и тяжелым шоком.
- Перекручивание кисты. В этом случае новообразование не лопается, однако перекручивается связка, которая соединяет пораженный яичник с маткой. Из-за этого нарушается кровоснабжение органа, что приводит к его атрофии и, как следствие, нарушению репродуктивной функции.
- Малигнизация. Это трансформация кисты из доброкачественной в злокачественную. Малигнизация происходит достаточно редко и зависит от типа новообразования, его размера и других факторов. Чаще всего перерождается в злокачественную опухоль муцинозная киста, отличающаяся высоким темпом роста.
- Воздействие на окружающие органы. Увеличиваясь в размерах, киста яичника воздействует на маточные трубы и матку, мочевой пузырь, кишечник. Это часто приводит к дискомфорту, боли, нарушению мочеиспускания, дефекации, репродуктивной функции.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Очевидно, что патологию, способную потенциально привести к таким осложнениям, необходимо лечить. Вылечить функциональную кисту довольно просто: она либо проходит сама, либо с помощью медицинских препаратов. С органической кистой ситуация сложнее – как правило, медикаментозная терапия в этом случае неэффективна. Единственным способом ее удалить остается хирургическое лечение.
Симптомы, сопровождающие частое мочеиспускание
Каждое заболевание имеет свои особенности. Это позволяет дифференцировать разные патологии на основании их проявлений:
- Гиперактивный мочевой пузырь проявляет себя частыми дневными и ночными позывами, доходящими до недержания мочи. Эта крайне неприятная патология развивается при нарушениях в нервной системе, когда рецепторами в слизистой оболочке слишком часто генерируются нервные импульсы, сигнализирующие о мнимом переполнении мочевого пузыря.
- Воспалительные заболевания почек (пиелонефрит и гломерулонефрит) в меньшей мере отвечают за то, что мужчина обнаруживает частое обильное мочеиспускание. Для болезней почек характерны боли в области поясницы и другие проявления.
- Мочекаменная болезнь (уролитиаз) возникает при нарушении обмена веществ, в результате чего из мочи уже в почках начинают выпадать соли в виде кристаллов с острыми краями. Мелкие крупинки (песок) проходят мочевыводящие пути свободно, но, задевая слизистые оболочки органов острыми углами, раздражают их. При этом запускается рефлекторная реакция на опорожнение пузыря для избавления от кристаллов.
- Предстательная железа (простата) обхватывает, как манжета, мочеиспускательный канал. При разрастании её железистой ткани (аденоме) уретра оказывается сдавленной и деформированной. Это затрудняет процесс мочеиспускания, моча проходит маленькими порциями, скапливаясь в пузыре. Такая ситуация заставляет мочевой пузырь посылать в нервные центры новые сигналы о необходимости опорожнения. Возникают безболезненные позывы к мочеиспусканию.
- В ткани простаты может развиваться злокачественный процесс. Сначала патология бессимптомна, но спустя какое-то время, появляются сильные боли, кровотечение из уретры. Присутствуют и другие признаки злокачественного новообразования – упадок сил, потеря веса, отсутствие аппетита, невозможность осуществить акт мочеиспускания.
- Эндокринные заболевания, влияющие на частоту опорожнений мочевого пузыря и объём выделенной жидкости – это несахарный и сахарный диабет, признаком которых является чрезмерно выраженное чувство жажды. Несахарный диабет развивается в результате поражения гипофиза и гипоталамуса. Сахарный диабет встречается чаще несахарного. Заболевание связано с повышенным уровнем глюкозы в крови и моче, что и увеличивает диурез. При несахарном диабете снижена продукция антидиуретического гормона, поэтому увеличивается количество выделяемой мочи.
- Простатит возникает при воспаление предстательной железы. При хроническом простатите возможно сдавливание уретры увеличенной в объеме простатой. Возникает чувство не опорожненного мочевого пузыря и частые позывы на мочеиспускание.
Классификация и клиническая картина
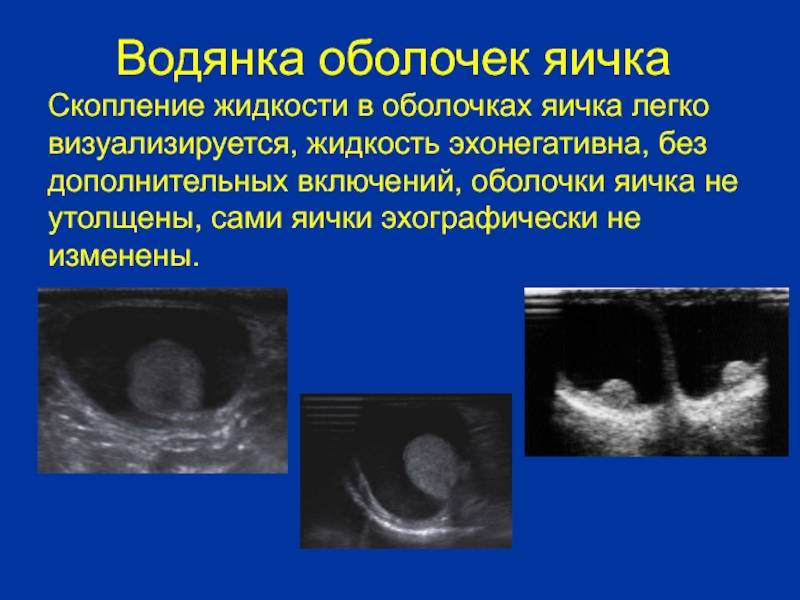
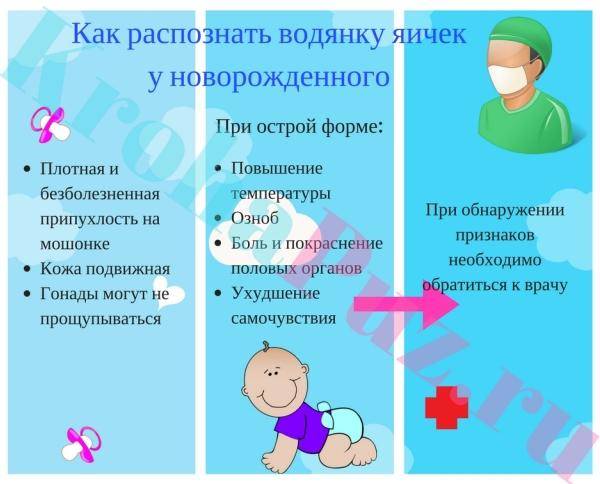
Чтобы знать, как определить водянку яичек у мальчиков, нужно понимать, какой она бывает.
Основные виды:
- Болезнь у мальчиков протекает в острой или хронической форме. Острая форма развивается вследствие травмы, сопровождается отеком, припухлостью, болезненностью.
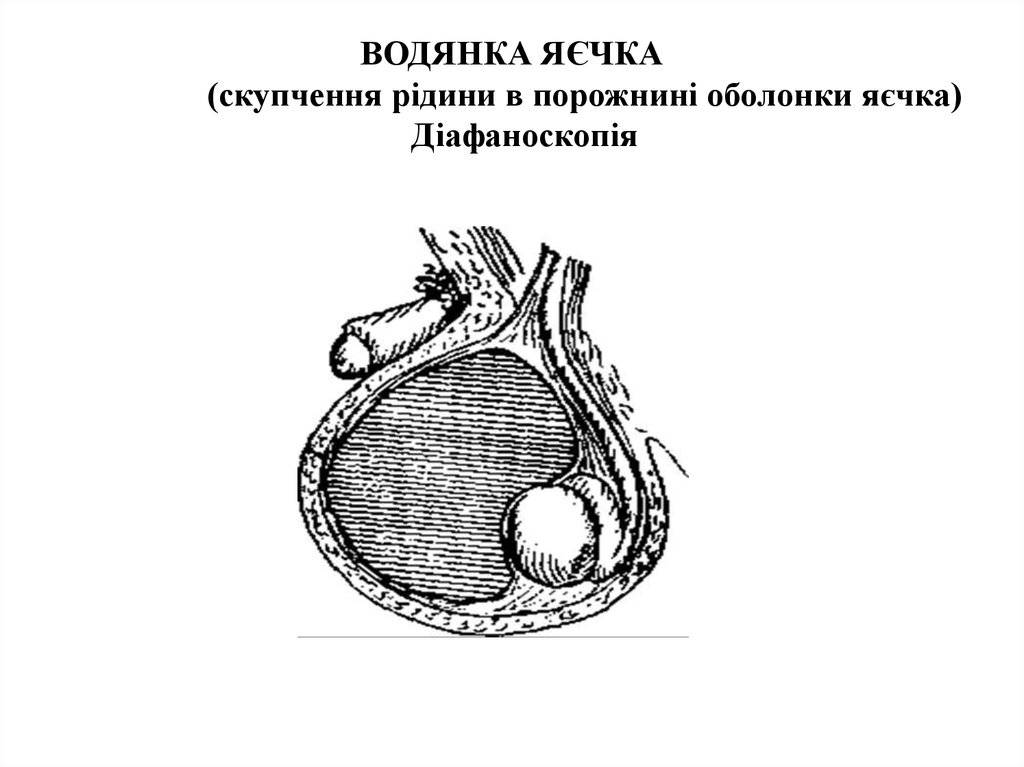
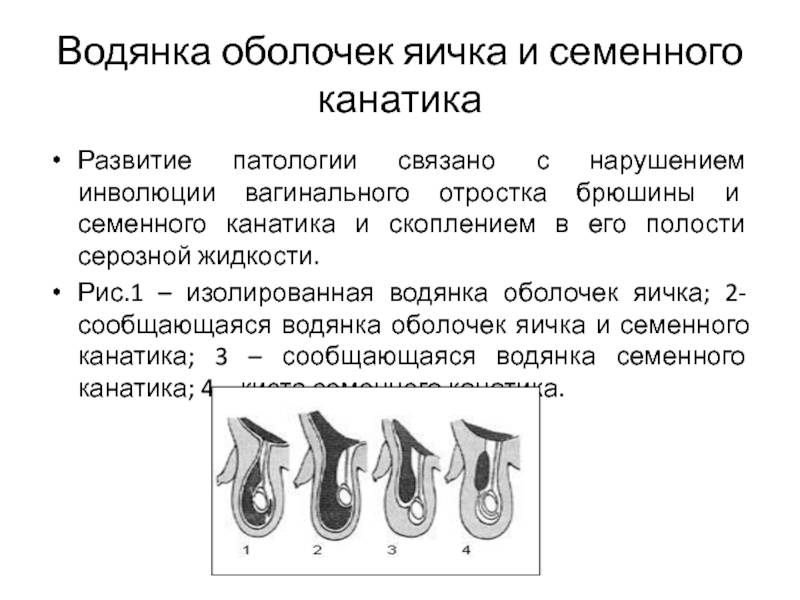
- Водянка бывает закрытая (изоляционная) и открытая (сообщающаяся).
- Первичная, врожденная и приобретенная.
- В зависимости от количества скопившейся жидкости бывает напряженная и ненапряженная.
- В зависимости от степени поражения — односторонняя и двухсторонняя.
Важно!
Опасна водянка яичек у мальчиков тем, что меняется температурный режим, который обеспечивает нормальное функционирование яичек, это может привести к нарушению выработки тестостерона, и в будущем к нарушению сперматогенеза. Об этом должны помнить родители, чьи мальчики занимаются контактными видами спорта с повышенным травматизмом
Если ребенку на тренировке был нанесен удар или повреждение в области паха, его необходимо показать врачу.
Симптомы:
- увеличение в объеме обеих яичек;
- при большом скоплении жидкости наблюдается острый болевой симптом;
- повышение температуры;
- дискомфорт при мочеиспускании.
Водянка яичек у новорожденных мальчиков диагностируется в 80%, считается физиологической нормой, и в подавляющем большинстве случаев проходит самостоятельно.
Причина — несросшийся влагалищный отросток, который после рождения способствует накоплению жидкости в мошонке. Во время внутриутробного развития водянка яичек у новорожденных мальчиков, причины ее, связаны с течением беременности. На развитие патологии могут влиять прием медикаментов во время беременности, инфекционные заболевания, вредные привычки.
Записаться на прием к врачу вы можете по телефону
или с помощью системы онлайн-записи на сайте
Записаться к врачу
Диагностика и лечение
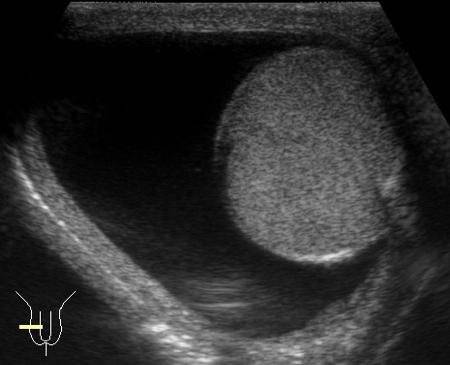
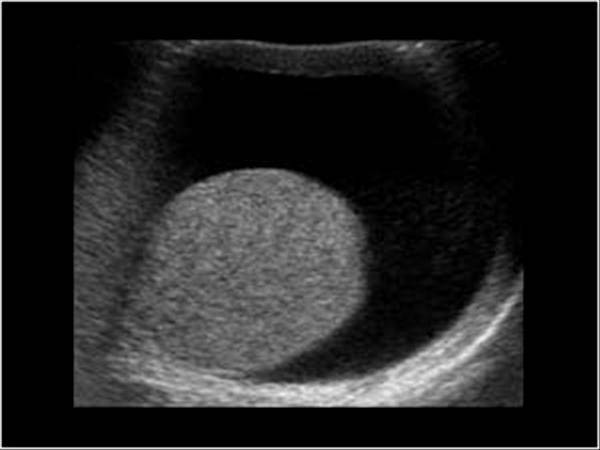
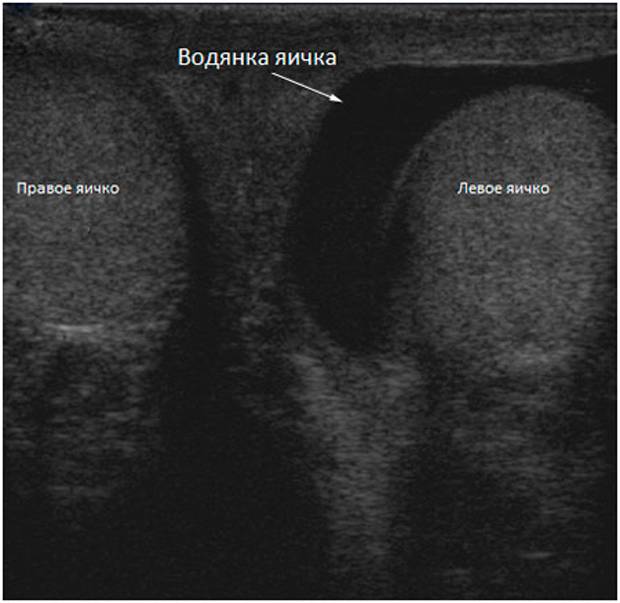
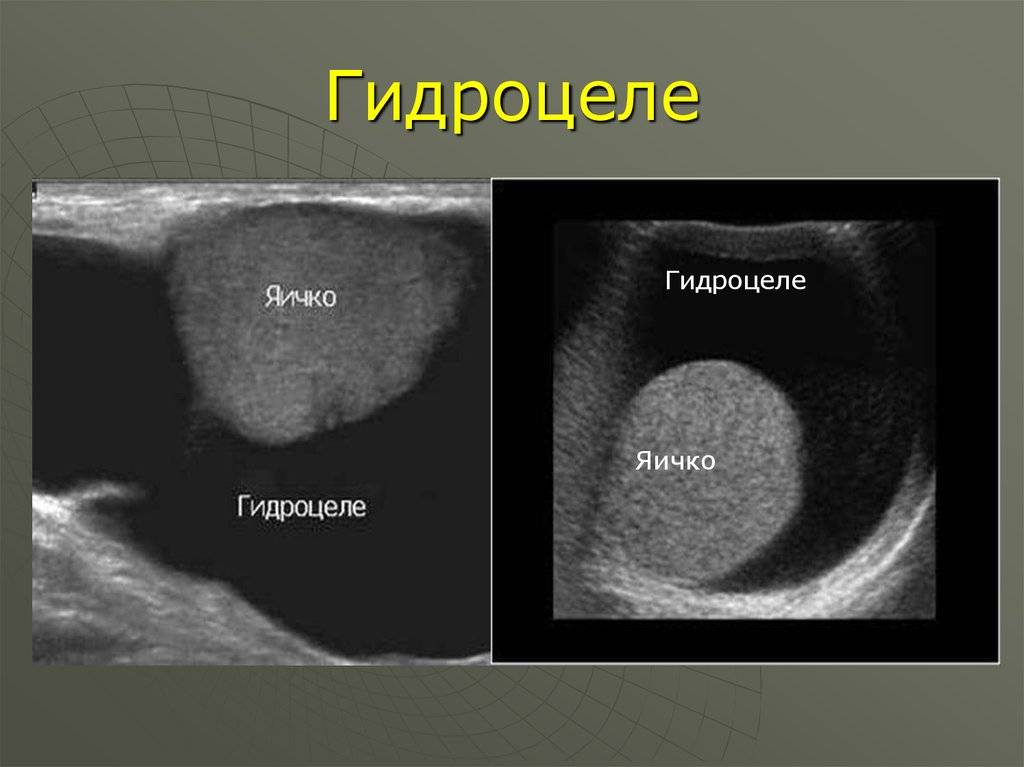
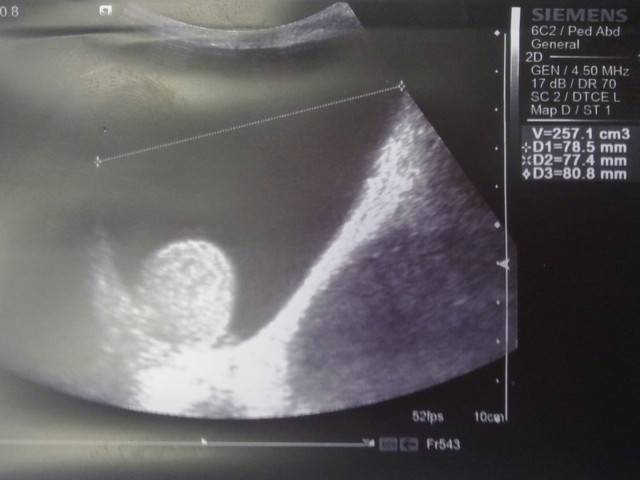
При осмотре и пальпации мошонка безболезненна, никаких жалоб ребенок не предъявляет. Для определения количества жидкости назначают УЗИ, В норме ее не должно быть более 5 мл.
Закрытая водянка яичек у мальчиков — лечение хирургическим путем. Существует несколько методик хирургического вмешательства, но все они направлены на то, чтобы остановить скопление жидкости в мошонке. Это достигается путем иссечения оболочки яичка, или изменение ее анатомии. В основном операция делается под местной анестезией.
При открытой водянке хирургическое лечение неэффективно, нужно лечить сердечную недостаточность и другие патологические процессы, которые привели к скоплению жидкости в брюшной полости и выпаду ее в мошонку.
Операция:
- Мало травматична,
- Безболезненна;
- Не требует госпитализации;
- Сохраняет репродуктивную функцию.
Уже на следующий день ребенок сможет самостоятельно ходить. При адекватном лечении осложнения сведены к минимуму, а рецидивов не бывает.
Важно!
Если наблюдается водянка яичек у новорожденных мальчиков, лечение хирургическим методом до 1,5 лет противопоказано!
Иногда, как метод лечения, практикуют пункцию, но в большинстве случаев это приводит к рецидиву. Новорожденного с водянкой наблюдают, и если после года она не рассосалась, назначают оперативное лечение.
Профилактика заключается в соблюдении мер предосторожности и диспансерном наблюдении врача
Наши медицинские центры
-
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: с 9:00 до 18:00 (МРТ)
МРТ и КТ
-
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.0002.05.2021 – выходной
Клиническое отделение
-
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
-
Южное отделение (многопрофильное отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-ВС: с 8.00 до 0.00 (МРТ)ПН-ВС: с 8:00 до 22:00 (КТ)ПН-СБ: с 8:00 до 17:00, ВС: выходной (клиническое отделение)
Многопрофильное отделение
Классификация заболевания
Острая венозная недостаточность не имеет классификации по стадиям. Рассмотрим степени и стадии хронической формы заболевания. Чтобы полностью описать диагноз пациента, врачи используют классификацию СЕАР, то есть присвоение своеобразного «кода», например: C4a, S, Eс, Ad, Pr, 8, 10, 11, 17. Он расшифровывается на основании следующих классификационных признаков.
C – класс патологии:
- С0 – без видимых симптомов;
- С1 – сосудистые «звездочки»;
- С2 – расширенные вены от 3 мм;
- С3 – отечность в зонах голеней и лодыжек;
- С4a – дерматит, пигментация и другие поражения кожного покрова;
- С4b – усиление пигментации, уплотнение кожи;
- С5 – заживающие самостоятельно кожные раны;
- С6 – незаживающие трофические язвы.
Следующий индекс говорит о наличии жалоб у пациента: А – без симптомов и жалоб, S – жалобы есть.
Е – причина болезни:
- Ес – врожденная;
- Ер – этиология неизвестна;
- Еs – причина известна.
А – локализация:
- As – подкожные вены;
- Ар – сосуды, которые соединяют глубокие вены и подкожные;
- Аd – глубокие вены;
- Аn – нет патологий венозной системы.
Р – тип патологии:
- Po – прекращение движения крови по венам;
- Рr – клапанная недостаточность;
- Pr,o – и то, и другое;
- Рn – не выявлено нарушений движения крови по венам.
Цифра – это участок венозной системы, где обнаружена патология: от 1 до 18.
Симптомы
Фото: bacsi24x7.vn
Водянка яичка у мужчин: симптомы заболевания
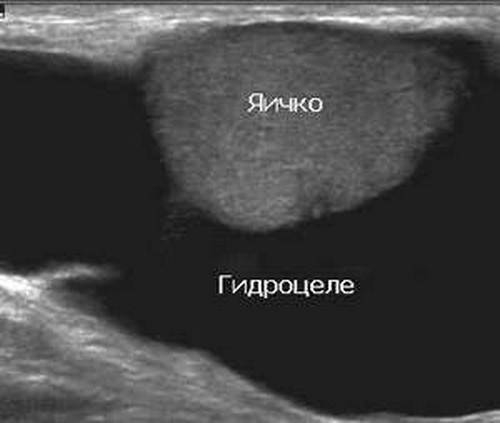
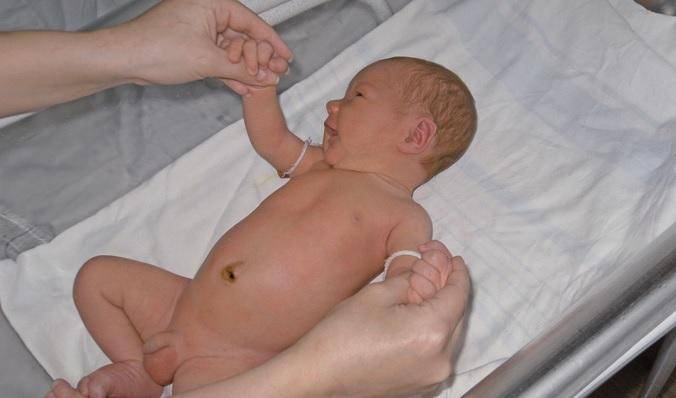
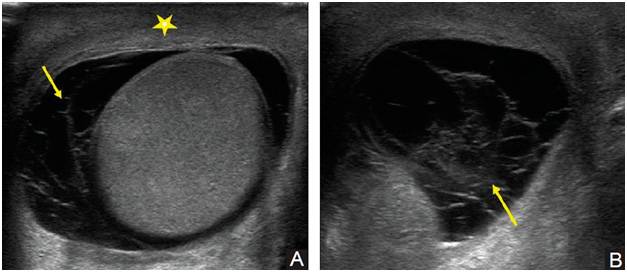
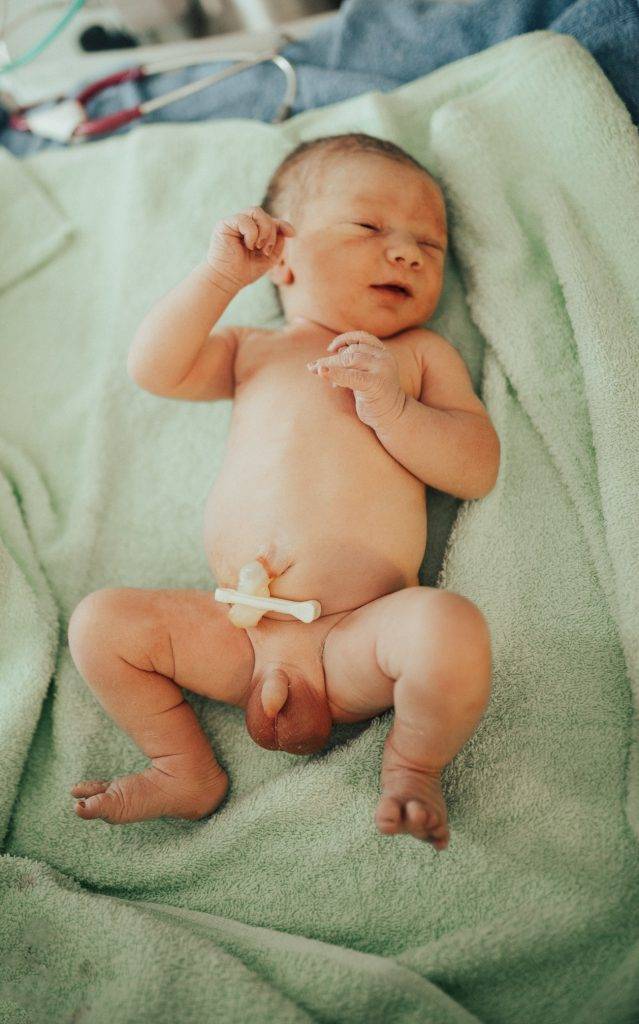
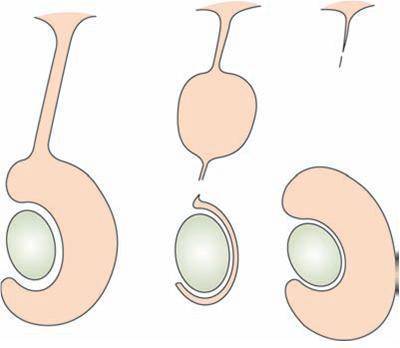
Водянка яичка, именуемая в медицине гидроцеле, характеризуется скоплением жидкости под кожей яичка, между его оболочками. Главный симптом — значительное увеличение размера, по сравнению со здоровым органом. По статистике, встречается всего у 1% обратившихся за помощью мужчин. Из них в половине случаев имеет приобретенных характер, в другой — врожденный. Чаще всего гидроцеле диагностируют у детей.
Само заболевание редко сопровождается ощутимым дискомфортом. Боли при водянке яичка не проявляются вплоть до большого скопления жидкости, в медицинской практике зафиксированы случаи максимальной задержки от 1 до 3 литров. Минимальный показатель — несколько миллилитров.
Основные признаки водянки яичка:
- увеличение в объеме;
- изменение плотности;
- ощущение тяжести;
- изменение формы;
- незначительное, но константное повышение температуры тела;
- в редких случаях — нарушение эрекции, дискомфорт во время полового акта;
- образование имеет удлиненную форму, слегка заостренную в одном месте.
Обратите особое внимание на водянку яичка и симптомы, описанные выше, если:
- недавно вы получили травму промежности и первичных половых органов;
- имеете хроническое воспаление яичка или мочеиспускательной системы;
- у вас наблюдается сердечно-сосудистая недостаточность;
- в недавнем времени вы перенесли операцию на половых органах или мочеиспускательной системе.
Резкие изменения формы, величины и тяжести только одного яичка – классические признаки приобретенного гидроцеле. Первый «маяк» водянки яичка – резкое увеличение мошонки с одной ее стороны. В исключительных случаях – с обеих.
Если вы параллельно испытываете болевые ощущения в области паха – виной воспаление в половых органах, вследствие которых могла образоваться водянка яичка. У мужчин симптомы во взрослом возрасте более ярко выраженные, чем у мальчиков.
Важно: это заболевание редко влияет на мочеиспускательную систему, редко вызывает острые болевые ощущения. Вы можете испытывать только дискомфорт от изменения формы, размера и веса, при физических нагрузках, ходьбе и тому подобном
Самостоятельно нельзя диагностировать заболевание. При обнаружении следующих симптомов достаточно обратиться к врачу, который подберет эффективное лечение.
Разберем основные симптомы, которые проявляются при водянке яичка:
- Область поражения: типичный признак – деформация только одного яичка. В крайне редких случаях водянка образуется на обоих яичках одновременно.
- Форма: при гидроцеле она сильно изменяется. Классические очертания – груша. Водянка имеет продолговатую форму, сильно вытянутую к одному месту, обычно кверху. Жидкость накапливается медленно, но в случаях, когда это происходит быстро, и она подходит ближе к паховому каналу и попадает в него, водянка становится похожей на песочные часы.
- Размер: непосредственно зависит от количества скопившейся в яичке жидкости. Заболевание можно просто не заметить, когда отложилось несколько миллилитров. Напротив, при резком скоплении (500 и более миллилитров) размер сильно увеличивается, что причиняет дискомфорт. В некоторых случаях увеличение мошонки не свидетельствует о гидроцеле, а является следствием тяжелых венерических и вирусных заболеваний (например, грипп, хламидиоз, микоплазмоз и т.п.).
- Плотность: при водянке кожа мошонки выглядит вполне нормальной. А вот на ощупь она становится эластичной, менее плотной, сложно нащупать яичко при большом скоплении жидкости.
- Дискомфорт в области паха: возникает при большом скоплении жидкости, проявляется во время действия, при физических нагрузках и связан с неудобством движения.
- Боль: не характерна для гидроцеле, исключение составляет только запущенные и поздние стадии заболевания. Причиной болевых ощущений могут быть воспалительные процессы в яичке, например, после операции. Внезапная боль может означать также перекрученное яичко или образование паховой грыжи.
- Температура: после операции по удалению водянки яичка может наблюдаться её повышение. В редких случаях, при сопровождении гидроцеле воспалительными процессами, может наблюдаться стабильное повышение температуры в пределах 10С.
Водянка яичка и бесплодие не синонимы. В отдельных случаях гидроцеле является следствием тяжелых заболеваний, воспалительных процессов, которые могут привести к нарушению детородной системы. Если вы наблюдаете у себя основные симптомы гидроцеле, попробуйте вспомнить, когда вы заметили первые признаки (увеличение в объеме, изменение формы и плотности на ощупь, тяжесть, дискомфорт при половом акте, физических нагрузках или мочеиспускании) и незамедлительно обратитесь к врачу.
Лечение ХВН
Для лечения патологии применяют консервативный метод, если он возможен, и оперативный.
Консервативная методика
Такая терапия возможна, когда еще нет необратимых изменений в венах. Лечение в первую очередь включает ношение компрессионного белья (трикотажа), создающего каркас для пораженных вен и предотвращающего их перерастяжение. Также оно усиливает кровоток по венам, предупреждая формирование тромбов.
Компрессионный трикотаж – это гольфы, гетры, чулки, колготки. Он различается по силе компрессии. Выбор оптимального варианта в индивидуальном порядке – задача врача-флеболога.
Также больным рекомендуется сбросить вес, если присутствует его избыток и тем более ожирение. Снижение массы тела – это разгрузка вен
При назначении диеты уделяют внимание и профилактике запоров, чтобы профилактировать постоянно повышенное венозное давление
Пациенту обязательно назначают лечебную гимнастику или ЛФК. Особенно полезно плавание.
Кроме того, проводится медикаментозная терапия следующими видами препаратов:
- ангиопротекторы;
- биофлавоноиды;
- антикоагулянты;
- местные анестетики;
- глюкокортикостероиды.
Дополнительная мера – наружные средства, то есть гели и мази на основе гепарина.
Хирургическое лечение
Радикальная методика лечения хронической венозной недостаточности. Показания к операции – это выраженная симптоматика, патологические рефлюксы, прогрессирование трофических язв, малая эффективность консервативного лечения, выраженное прогрессирование ХВН.
Основные методики:
- лазерная;
- хирургическая;
- абляционная;
- шунтирование;
- флебэктомия, эндоскопическая флебэктомия.
Подготовка к операции
Пациент проходит дуплексное сканирование вен, а также стандартное обследование, которое включает:
- ЭКГ;
- флюорографию;
- коагулограмму;
- общий и биохимический анализы крови;
- общий анализ мочи;
- анализы крови на инфекции, группу и резус-фактор.
Результаты анализов предоставляются терапевту. Также нужна консультация с анестезиологом.
Перед процедурой пациенту следует удалить волосы из предполагаемой зоны вмешательства. Последний прием пищи – за 4-6 часов.
Ход операции
- Лазерная методика. Позволяет устранять варикозную сетку и значительно расширенные вены. Пораженный сосуд изнутри облучается лазером под высокой температурой. В результате его стенки «склеиваются», постепенно он полностью исчезает. Разрезов не нужно – только проколы. Процедура проводится под контролем УЗИ.
- Хирургия. Для доступа к пораженным венам делается несколько небольших разрезов на коже и мягких тканях. Хирург либо полностью удаляет поврежденный сосуд, либо перевязывает вены, которые соединяют глубокие и поверхностные (в зоне голеней). Хирургическое вмешательство проводится, когда имеют место значительно расширенные вены.
- Флебэктомия. Удаление вен малого диаметра. На коже под местной анестезией делается несколько маленьких разрезов, через которые врач получает доступ к пораженному сосуду и удаляет его.
- Эндоскопическая флебэктомия. В сосуд вводится микрокамера, благодаря чему врач проводит удаление пораженной вены под визуальным контролем. Метод применим, когда присутствуют язвы.
- Абляция. В вену вводится гибкий катетер. Нагревающие электроды, которые находятся на его конце, термально воздействуют на венозную стенку, разрушая ее.
- Шунтирование. Применяется искусственный сосуд, который соединяет вены так, чтобы пустить кровоток в обход поврежденного участка. Обычно проводится при развитии ХВН и тяжелых венозных повреждениях.
Реабилитация
В первые дни возможны отеки, гематомы и уплотнения в зоне воздействия. Если накладывались швы, их снимают на 7-10 день.
От 1 до 2 месяцев нужно постоянно носить компрессионное белье, а затем – на рекомендованный врачом срок – только днем. Также пациенту, в зависимости от типа и масштаба вмешательства назначают лекарственные препараты (в первую очередь обезболивающие), физиотерапию, ЛФК. Рекомендована ходьба в спокойном темпе.
Примерно на 2 месяца полностью исключают перегрев зоны вмешательства, тяжелые физические нагрузки. Во время сна ноги нужно укладывать на небольшом возвышении – около 15 см.
Причины повреждения
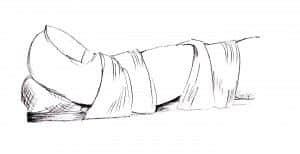
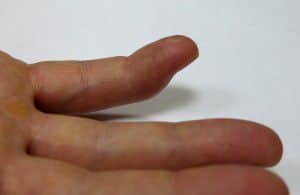
Поранив палец руки острым предметом, можно легко повредить сухожилие разгибателя, которое расположено по тыльной поверхности пальца. Однако нередко встречаются и закрытые, подкожные повреждения: когда кожа остается целой, а сухожилие разрывается. Это может случиться при торцевом ударе по пальцу или при достаточно курьезных обстоятельствах, например, когда пациент одевает носок и при этом слышит легкий треск. Пытаясь понять причину этого звука, человек замечает, что ногтевая фаланга не разгибается, хотя травмы не было. Таким образом в результате разрыва сухожилия разгибателя ногтевая фаланга пальца перестает активно разгибаться, но сгибаться при этом способна. Сухожилие сгибателя, сохранив тягу, придает ногтевой фаланге согнутое положение. (рис.1).
Рис.1. Подкожное повреждение сухожилия разгибателя 5 пальца правой кисти на уровне дистального межфалангового сустава.
Никитин Александр Владимирович
Травматолог-ортопед “СМ-Клиника”
“При разных видах повреждений применяется разная тактика лечения. Открытые повреждения требуют срочного выполнения хирургической операции, в ходе которой восстанавливают разрыв сухожилия.”