Как делают амниоцентез?
Эта инвазивная процедура осуществляется с помощью шприца, соединенного с длинной полой иглой. Ею осуществляется прокол брюшной стенки, матки и околоплодной оболочки, после чего через нее шприцом “вытягивается” образец амниотической жидкости или, наоборот, впрыскивается медикаментозный раствор.
Процедура проводится двумя способами:
- Методом «свободной руки». Пункция осуществляется под контролем УЗИ, с помощью которого уточняется область введения иглы. Она выбирается таким образом, чтобы в этом месте отсутствовала плацента или ее стенка имеет минимальную толщину. Это позволяет избежать возможных осложнений и снизить риск нанесения повреждений плоду.
- С применением адаптера. Отличием этого способа является сопряжение иглы с УЗИ-датчиком, с помощью которого сначала рассчитывается траектория ее движения в зависимости от введения в том или ином месте. При этом врач, осуществляющий процедуру, имеет возможность наблюдать саму иглу и ее траекторию, тем самым выбирая наиболее оптимальный маршрут ее продвижения. Однако, даже в этом случае операция требует от хирурга высокой квалификации и опыта.
Общая продолжительность процедуры вместе с подготовкой примерно 5 минут. Из них 1 минута тратится на прокол, а оставшееся время осуществляется забор околоплодных вод и выведение иглы. В течение 2 часов после операции пациентка отдыхает и находится под наблюдением врача во избежание возможных осложнений. Для уменьшения болезненных ощущений во время прокола возможно использование местной анестезии. Однако врачи рекомендуют обходиться без нее – боль от анестезирующего укола ничуть не уступает таковой у самой операции. К тому же анестетик может вызвать индивидуальную непереносимость.
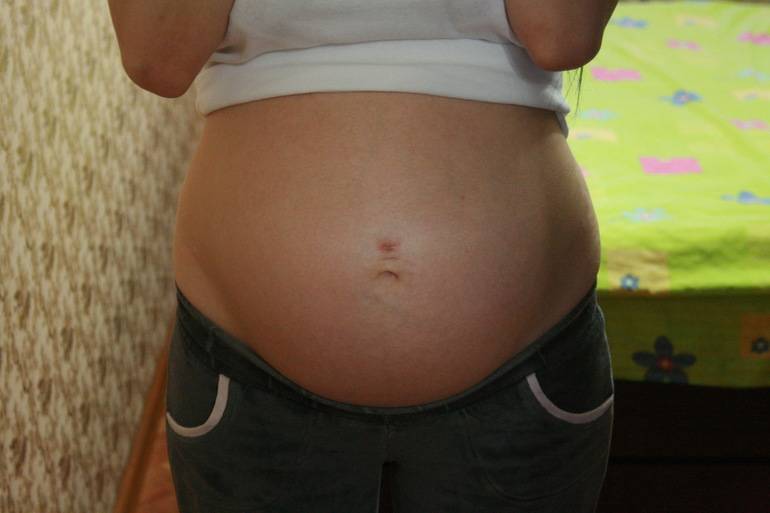
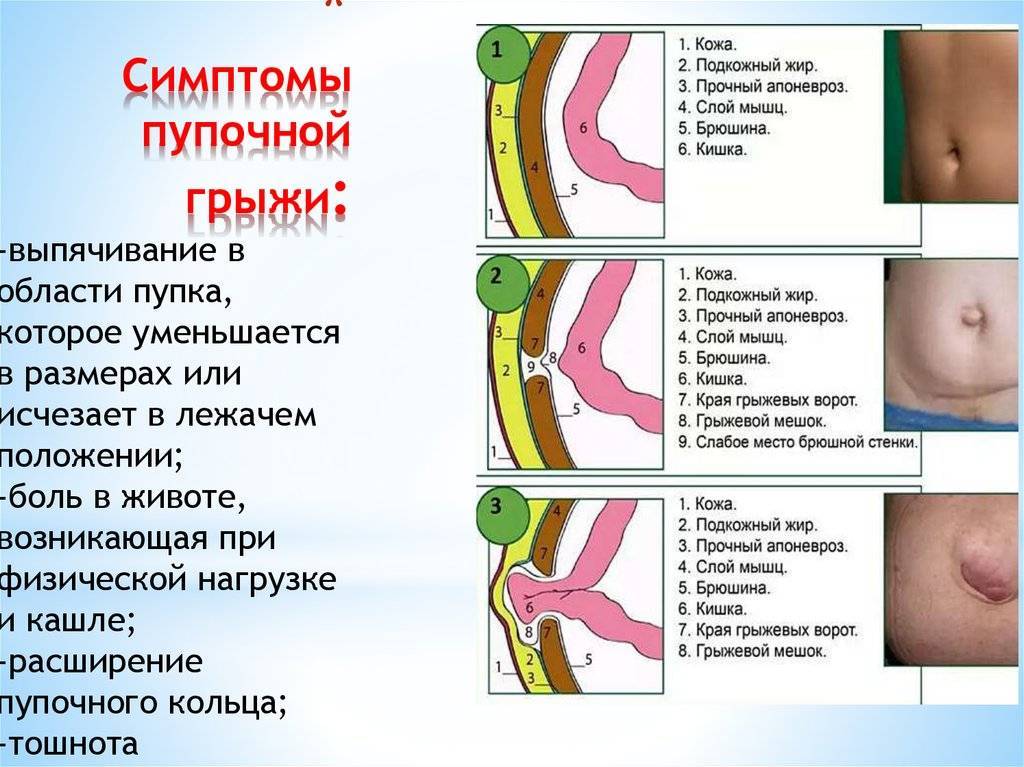
Что делать, когда выпирает пупок

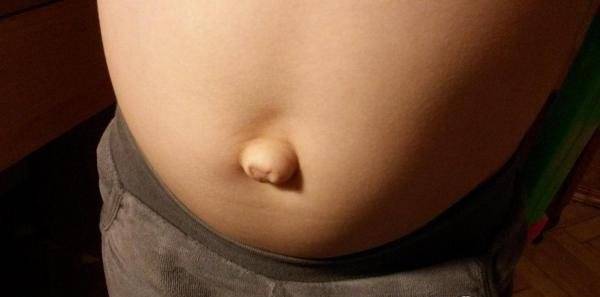
Будущей маме следует избегать значительных физических нагрузок и следить за регулярностью стула: при выпирании пупка хронический запор может спровоцировать развитие пупочной грыжи. При подозрении на данную патологию, наблюдающий женщину гинеколог направляет ее на консультацию к хирургу, который, помимо внешнего осмотра, может назначить дополнительные обследования:
- анализы крови и мочи на предмет обнаружения симптоматики воспалительного процесса;
- ультразвуковое исследование (УЗИ) брюшной полости, которое позволит с точностью определить состояние грыжевой петли и угрозу ее ущемления, а также определить, не является ли пупочная грыжа следствием каких-либо других патологий в полости живота;
- магнитно-резонансную и компьютерную томографию.
Уточнив диагноз, специалисты принимают решение о дальнейших действиях. Если угроза ущемления кишечной петли велика, врачи могут, не дожидаясь родов, прибегнуть к хирургическому вмешательству – вправлению грыжи и ушиванию пупочного кольца. В данном случае риски, связанные с плановой операцией, значительно меньше тех, которые могут возникнуть в случае форс-мажорных обстоятельств – если ущемление произойдет в процессе родовой деятельности. Оперативное вмешательство проводится под местным либо эпидуральным наркозом.
Когда рвота при беременности действительно опасна
Рвоты в первом триместре желательно избегать, но не стоит пугаться.
Если рвотные приступы вас настигают чаще, чем 5 раз в сутки, необходимо обязательно обратиться к врачу. Также помощь врача вам понадобится, если приступы рвоты сопровождаются другими симптомами сильного токсикоза (потерей веса, ухудшением состояния слизистых и кожных покровов, снижением количества и потемнением мочи, возникновением неприятного запаха изо рта (пахнет ацетоном), резким снижением артериального давления и усиленным сердцебиением).
Также рвота при беременности может быть опасна, если она сопровождается следующими симптомами:
- повышенной температурой;
- поносом;
- примесью желчи в рвотных массах;
- примесью крови в рвотных массах.
При подобных симптомах причиной рвоты, скорее всего, является инфекция или заболевание желудочно-кишечного тракта. При обнаружение крови в рвотных массах необходимо вызвать «скорую помощь», в остальных случаях – обратиться к врачу.
Тошнота и рвота на поздних сроках беременности – тревожный признак, означающий угрозу беременности. Поэтому при рвоте на поздних сроках следует немедленно обратиться к врачу.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
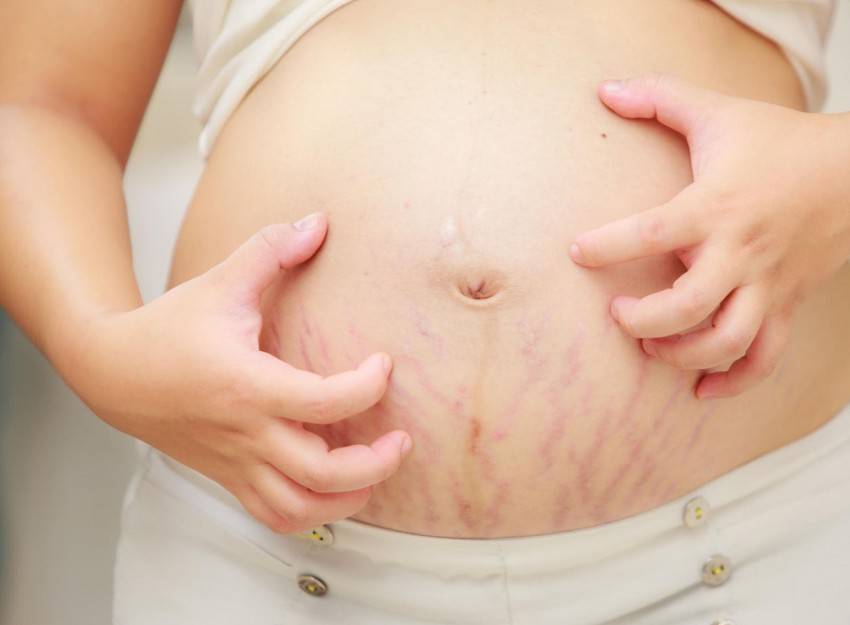
Сопутствующие симптомы
Естественный процесс сопровождается характерными симптомами, такими как:
- образование растяжек;
- возникновение зуда;
- изменение цвета.
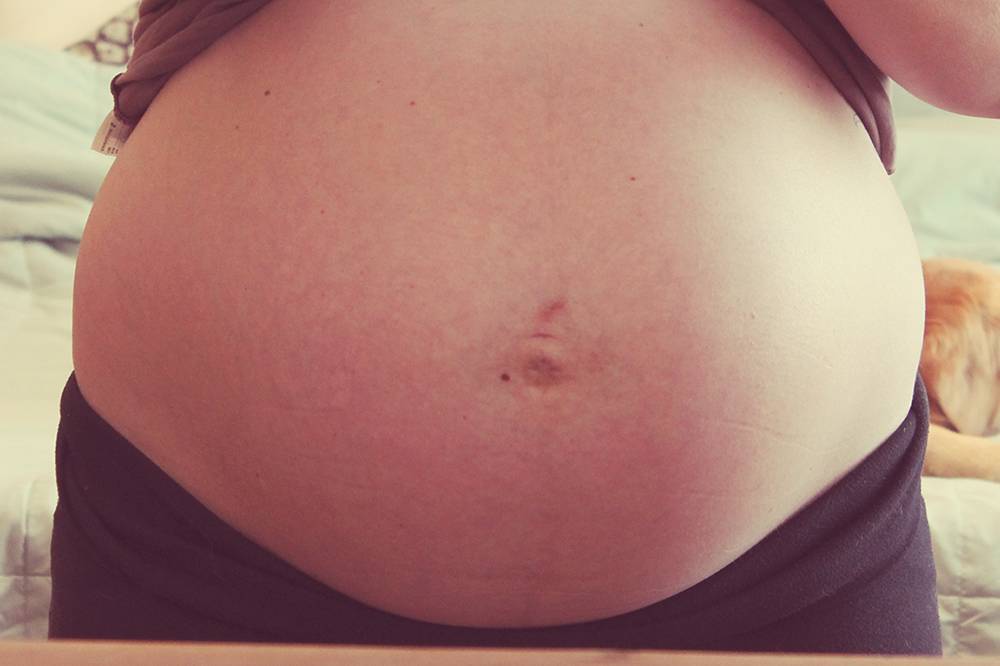
В третьем триместре пупок начинает темнеть, кроме того, по центру живота формируется полоса темного оттенка. Такие процессы вызваны гормональной перестройкой организма беременной женщины. Избавляться от потемнений кожи не имеет смысла, так как кожа самостоятельно восстанавливает свой цвет по прошествии нескольких недель после рождения ребенка.
Однако если кожа в области пупка приобрела синюшный оттенок — это повод для беспокойства и обращения к врачу. Такое изменение оттенка бывает свидетельством развития грыжи. Также синий окрас кожи — симптом таких патологий, как цистит, замершая беременность, аппендицит, обвитие плода. Если это сопровождается дискомфортом, необходимо срочно посетить лечащего врача и пройти дополнительное обследование.
Как определить наличие диастаза мышц живота самостоятельно
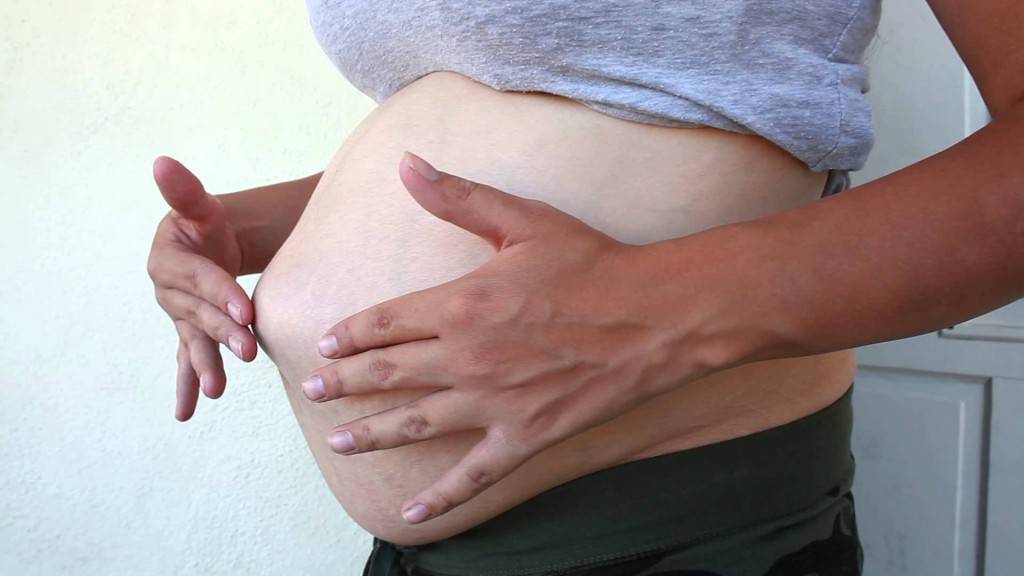
Определение диастаза можно провести и в домашних условиях. Сделать это поможет простой тест, в ходе которого нужно измерить расстояние между краями прямой мышцы.
Для этого нужно лечь на спину на твердую поверхность, согнуть ноги в коленях. Одну руку положить под голову, а вторую разместить на белой линии, чуть выше пупка. После следует расслабиться и поднять грудную клетку. При этом кончиками пальцев нужно нащупать расхождение между мышцами. Провал максимально выражен между пупком и мечевидным отростком. Если расхождение больше, чем ширина двух пальцев, это должно насторожить и стать поводом обращения к специалисту.
Такая методика максимально схожа с тем подходом, который использует для диагностики хирург. Это самый простой способ определения диастаза дома без помощи врача и инструментальных обследований.
Риски
Главная опасность заключается в том, что первая беременность может стать последней, и забеременеть после первого аборта уже не удастся. Такой риск существует, и он может быть связан как с последствиями прерывания беременности, так и с другими обстоятельствами, состоянием здоровья женщины, наличием заболеваний. Особенно нежелательно прерывание беременности, если у женщины отрицательный резус-фактор. Это чревато резус-конфликтом в будущем, по крайней мере, в том случае, если отец ребенка имеет положительный резус-фактор.
Наибольшую опасность представляют классические инструментальные методики, предполагающие выскабливание полости матки. Операция заключается в удалении слоя эндометрия вместе с прикрепленной к нему яйцеклеткой. Это травматичное вмешательство. У молодых нерожавших женщин эндометрий тонкий, и это повышает опасность повреждения мышечного слоя матки.
При инструментальном аборте велик риск занести инфекцию в полость матки. Травмы, возникшие в результате выскабливания, не всегда быстро заживают. Возможен воспалительный процесс, никак себя не проявляющий до поры до времени. Такие воспаления – одна из причин бесплодия.
Альтернатива чистке – вакуум-аспирация, или мини-аборт. Эта методика предполагает удаление яйцеклетки и зародыша с помощью специальной аппаратуры. Повреждения матки при этом сводятся к минимуму, хотя полностью не исключаются.
Первый медикаментозный аборт
Менее опасен медикаментозный аборт. Эта процедура предполагает прием лекарственных средств, под воздействием которых плодное яйцо погибает, а матка сокращается. В результате происходит выкидыш.
Методика применяется только на ранних сроках беременности – до 6 недель. Иногда оглашается срок 9 недель, но при этом эффективность снижается, а риски возрастают. Репродуктивная способность обычно восстанавливается со следующего цикла, поэтому необходимо предохраняться от нежелательной беременности сразу же.
Вопреки распространенному мнению, медикаментозный метод не полностью безопасен. При его осуществлении, как и при других прерываниях беременности, резко меняется гормональный фон, и такая встряска не идет на пользу женскому здоровью. Производить подобные вмешательства часто нельзя – это вариант «на крайний случай», когда контрацепция не сработала.
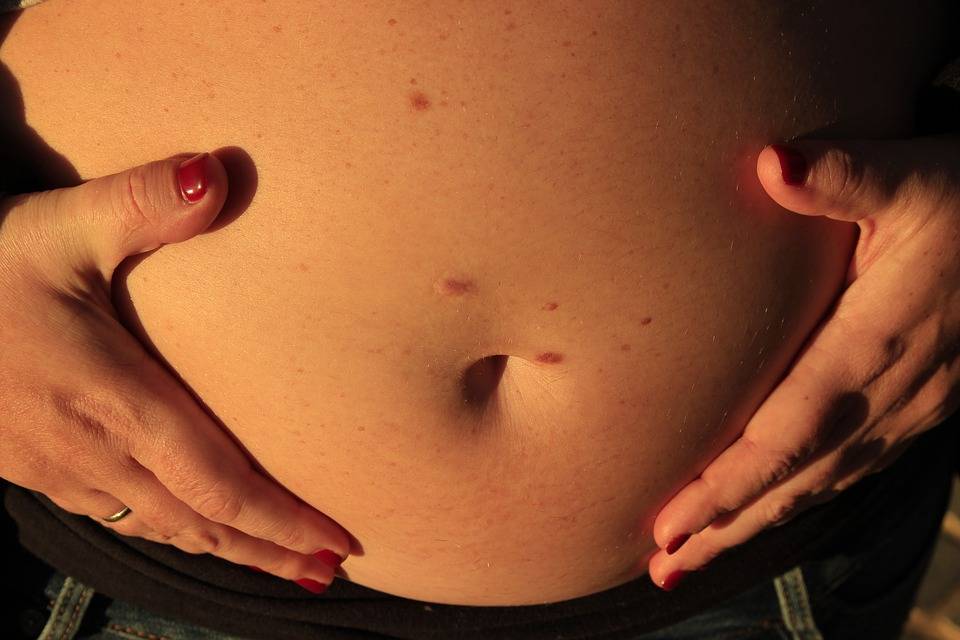
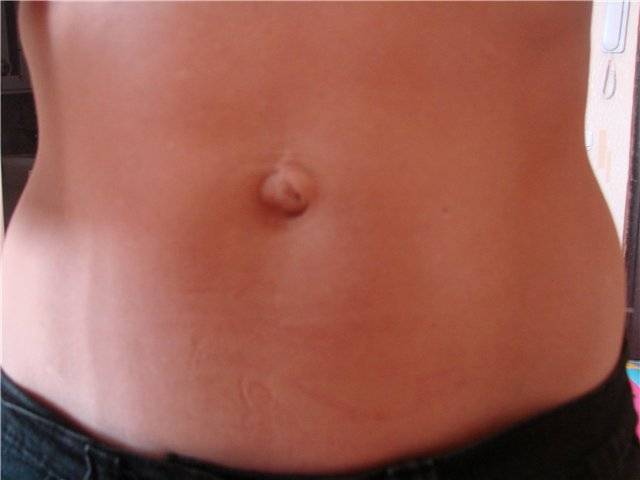
Почему во время беременности болит пупок при нажатии?
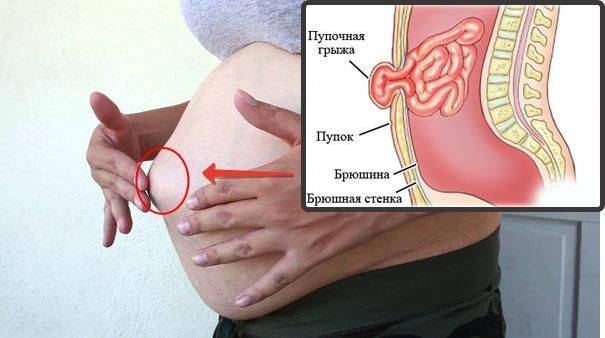
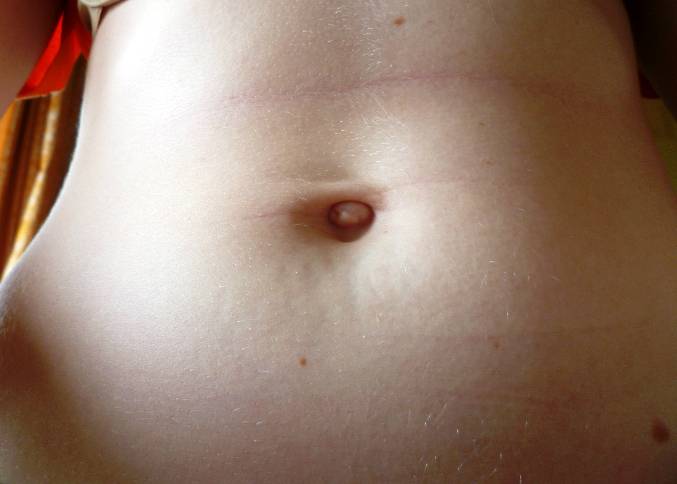
Появление боли при нажатии на пупок является характерным симптомом пупочной грыжи. Пупочная грыжа – это выпячивание внутренних органов, покрытых брюшиной в области пупка. На вид такое выпячивание похоже на круглое образование розового, серого или телесного цвета. Грыжа может быть постоянной или появляться при кашле, смехе или в вертикальном положении. При беременности возникает растяжение тканей передней брюшной стенки. Мышцы, связанные с пупочным кольцом, также растягиваются. По этой причине, если у женщины имеется врожденная недоразвитость пупочной фасции (широкая связка), склонность к ожирению, многоплодная беременность, а также слабая натренированность мышц пресса, то достаточно много шансов возникновения пупочной грыжи во время беременности.
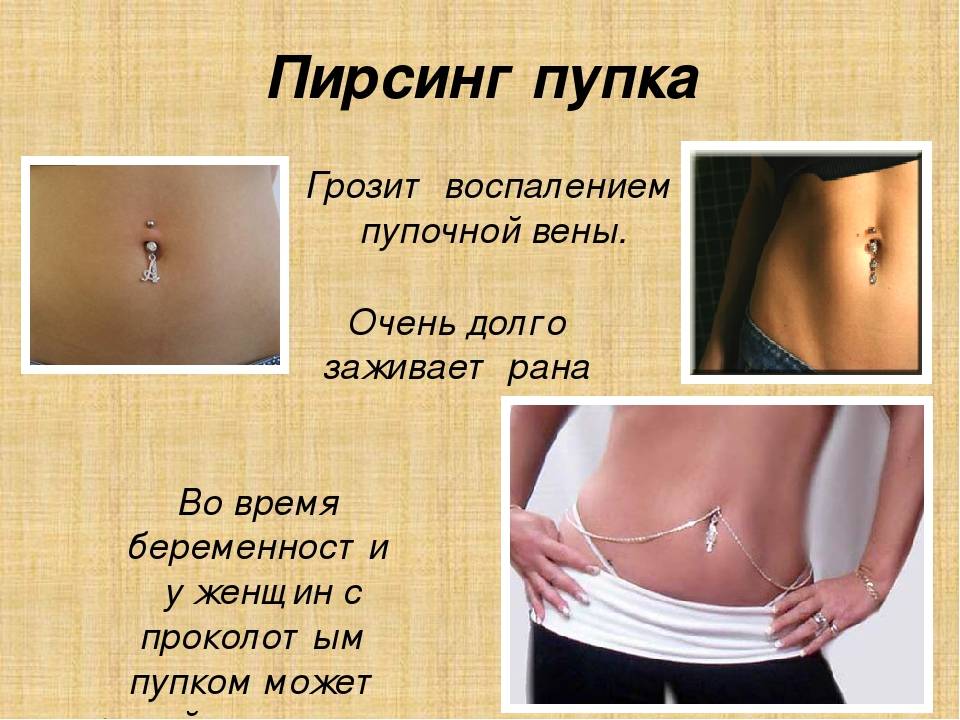
Еще одной причиной появления боли пупке при нажатии – это воспаление тканей пупка, что особенно часто наблюдается при наличии пирсинга пупка.
Когда болит справа от пупка во время беременности?
Боль справа от пупка во время беременности чаще всего встречается при остром аппендиците (воспаление червеобразного отростка слепой кишки, требующее хирургического лечения), а также при болезнях желчного пузыря и поджелудочной железы. Эти болезни часто обостряются во время беременности, в связи со сдавлением органов беременной маткой, а также из-за повышенной нагрузки на все органы во время беременности.
При патологии правой почки, например, при воспалении (пиелонефрите) или мочекаменной болезни беременная женщина может жаловаться на боль в пупке, которая отдает вправо, при этом наблюдаются дополнительные симптомы, такие как выделение мутной мочи с неприятным запахом или крови во время мочеиспускания. Болезни почек при беременности особенно склонны к обострению в связи с расширением стенок мочеточников и застоем мочи.