Лечение
Обычно причин для беспокойства родителей нет. Единичные внеочередные сокращения миокарда не требуют медикаментозного лечения. Их наличие в период новорожденности может быть связано с особенностями кормления. Искусственные смеси не всегда соответствуют составу материнского молока, что приводит к недостаточному поступлению в растущий организм полезных веществ. В результате чего развивается гипоксия тканей сердечно-сосудистой и нервной систем. Устранить эти экстрасистолы можно кормлением малыша высокоадаптированными продуктами. Подробно расписаны данные смеси на сайте доктора Комаровского.
Опасными являются следующие виды экстрасистолии:
- частые экстрасистолы (более 200 в сутки) по данным холтероского исследования;
- суправентрикулярные преждевременные толчки сердца;
- полиморфные и политопные виды нарушений;
- аритмии, которые вызывают ухудшение самочувствия ребенка.
Тактика ведения пациентов определяется после полного обследования и выяснения причины их появления. При наличии патологии сердечно-сосудистой структуры лечащим врачом является кардиолог, при поражении нервной системы – невролог. Они и назначают соответствующую терапию.
Экстрасистолы, возникающие из-за нарушения регулирования нервной системы или преобладания симпатической/парасимпатической иннервации, требуют назначения ноотропных и метаболических препаратов. Механизм их действия заключается в защите нервных клеток от различных патогенных факторов (гипоксия, травма, токсины) и в ускорении внутриклеточных обменных процессов. Эта группа препаратов включает «Ноофен», «Пантогам», «Пирацетам», «Ноопепт». Для улучшения функционирования мышцы сердца могут назначаться «Кардонат», «Аспаркам», «Магний В6». Дозировка и способ применения подбираются индивидуально врачом. Курс приема лекарства длится 3 месяца, повторяется дважды в год.
При наличии экстрасистол группы риска, сопровождающихся клинической картиной нарушений частоты сердечных сокращений, кардиолог назначает антиаритмическую терапию. Превышение рекомендуемых дозировок может привести к развитию побочных эффектов. Среди препаратов, направленных на устранение аномального ритма сердца, у детей применяются «Конкор», «Амиодарон», «Ри, «Верапамил», «Обзидан».
Также комплекс лечения должен включать прием витаминов, психотерапию. Врач может отстранить от занятий физкультурой, если определяется связь между нагрузкой и появлением внеочередных сердечных сокращений. Дети с экстрасистолией находятся на диспансерном учете у кардиолога и должны проходить обследование 2 раза в год. Обязательным у таких пациентов является снятие ЭКГ при очередном визите к врачу.
Диагностика
- ЭКГ – основной метод диагностики экстрасистол;
- общий анализ крови, мочи;
- биохимический анализ крови (сахар крови, холестерин);
- ферменты, появляющиеся при воспалительных изменениях в миокарде (тропонин, кретининфосфокиназа, лактатдегидрогеназа);
- гормоны щитовидной железы (ТТГ, Т4);
- кал на яйца гельминтов, лямблии;
- суточный мониторинг ЭКГ;
- УЗИ органов брюшной полости;
- УЗИ сердца;
- стресс-тесты ЭКГ. Тредмил-тест (на беговой дорожке), либо велоэргометрия (велосипед). Данные обследования заключается в том, что ребёнку дают дозированную физическую нагрузку, а после этого снимается электрокардиограмма.
Главный принцип лечения экстрасистолы у ребёнка — устранение причины, вызвавшей экстрасистолию. Если на ЭКГ встречается одиночная экстрасистола и она не причиняет дискомфорта, то следует просто поставить ребёнка на динамическое наблюдение.
1. Ноотропные препараты. Оказывают трофическое (питающее) действие на вегетативную нервную систему, улучшают клеточный метаболизм, мобилизуют энергетический резерв клеток.
Виды ноотропов:
- аминалон;
- фенибут;
- глютаминовая кислота;
- пирацетам;
- пантогам.
2. Препараты магния, калия. Это необходимые микроэлементы для проведения электрических импульсов в клетках сердечной мышцы. Представители – препараты Магнелис, Магне В6, Панангин.
3. Седативная терапия, которая обладает успокаивающим эффектом. Особенно это рекомендуется при излишней раздражительности подростков и гипервозбудимости у малышей. В педиатрии лучше использовать препараты растительного происхождения – корень валерианы, пустырник, травяные сборы с чабрецом, мятой, мелиссой.
4. Антигипоксические препараты для устранения недостатка кислорода в миокарде (Элькар, Кудесан, Предуктал, Актовегин, Мексидол).
Антиаритмические препараты в лечении экстрасистолии
Наиболее эффективные для детского возраста препараты — Конкор, Амиодарон, Соталекс, Атенолол.
Подбор данных лекарственных средств должен происходить под контролем электрокардиограммы и суточного мониторирования ЭКГ.
Показания к хирургическому лечению
- частая экстрасистолия (более 15 000 в сутки);
- аритмогенная дисфункция миокарда.
Такое лечение называется радиочастотной аблацией. Специальным аппаратом-катетером прижигаются дополнительные очаги возбуждения. Но лечение дает лишь 80 % результат, может появиться рецидив экстрасистол.
Мальчик, 16 лет, занимается хоккеем в течение 8 лет. При очередном осмотре на ЭКГ была выявлена желудочковая экстрасистолия. При проведении суточного мониторирования зафиксировано 25 000 экстрасистол за сутки. Ребёнок в срочном порядке был направлен на радиочастотную абляцию. При этом не было никаких жалоб, и ребёнок отлично переносил большие физические нагрузки.
Причины возникновения
Причины экстрасистолии у детей делят на физиологические и патологические. К первым относят факторы, развитие которых обусловлено компенсаторной активацией организма. На фоне тахикардии, при эмоциональных всплесках или физической активности, возникают единичные экстрасистолы, проходящие в покое. Их формирование не должно вызывать беспокойства. У подростков появление аритмии может быть связано с приемом алкоголя или курением. Часто их развитие обусловлено бурным ростом организма в период полового созревания, после завершения которого, они исчезают.
К патологическим причинам относят следующие явления:
- заболевания щитовидной железы (гипертиреоз, тиреоидит);
- аномалии развития сердца;
- симптомы интоксикации при простудных заболеваниях;
- заболевания сердца (миокардит, перикардит, ревматизм, кардиомиопатии);
- аутоиммунные болезни;
- травматическое повреждение грудной клетки;
- дискинезии пищеварительного тракта;
- осложнение в родах (поражение ЦНС);
- гипоксия нервной системы ребенка при искусственном вскармливании;
- недостаточное поступление микроэлементов в организм (натрий, калий, магний, кальций);
- побочное действие лекарственных препаратов (спазмолитики, глюкокортикостероиды, антидепрессанты, диуретики).
Врожденный гипотериоз
Щитовидная железа закладывается у малыша уже на 4-5 неделе внутриутробного развития. И на ее формирование огромное влияние оказывает питание мамы и главное – достаточное употребление ею во время беременности йода.
Нехватка йода в период внутриутробного развития и в раннем детском возрасте может привести к серьезным патологиям щитовидной железы, к проблемам с интеллектуальным и физическим развитием ребенка в дальнейшем.
Развитие гипотиреоза (понижения функции щитовидной железы) во внутриутробном и неонатальном периодах может привести к необратимому снижению умственного развития ребенка. На фоне недостаточности йода, эндемического зоба и гипотиреоза могут происходить нарушения в формировании мозга ребенка, проявляющиеся в широком диапазоне – от снижения интеллекта легкой степени до тяжелых форм эндемического кретинизма
Следует обратить внимание на то, что в ряде случаев эти отклонения в состоянии здоровья детей, не обнаруженные в период новорожденности, проявляются не сразу, а в период полового созревания. При этом возможны различные проявления: снижение воспроизведения слуховой информации, ухудшение зрительной памяти, другой психической деятельности, а также адаптационных возможностей центральной нервной системы
Более того, было установлено, что на фоне хронической недостаточности йода у 30–60% детей имеются поведенческие, эмоциональные отклонения, отмечаются нарушения формирования личности. Исследования, проведенные в разных странах мира, продемонстрировали, что средний показатель умственного развития (IQ) в регионах с выраженным йодным дефицитом на 15–20% ниже, чем в областях, где такого дефицита не наблюдается.
Заподозрить гипотиреоз у новорожденного можно по следующим симптомам:
- вес при рождении более 4 кг
- длительная желтуха, отечность
- сухость, шелушение кожи
- синюшность в области носа
- хронические запоры
В роддоме в обязательном порядке делают анализ на врожденный гипотиреоз. Для этого у новорожденного берут кровь из пятки, определяют уровень ТТГ
Не отказывайтесь от проведения этого анализа, ведь при врожденном гипотиреозе очень важно начать лечение как можно раньше! При своевременно начатом лечении возможна компенсация всех нарушений без развития каких-либо осложнений.
Показания для консультации кардиолога
Вы должны показать ребенка детскому кардиологу, если у ребенка есть:
Жалобы:
- Обморочные (с потерей сознания) и/или предоморочные состояния (без потери сознания)
- Головокружения в состоянии покоя и/или после физических нагрузок
- Головные боли на фоне повышенного или пониженного артериального давления
- Артериальная гипертензия (с повышением артериального давления, особенно ночная и утренняя).
- Артериальная гипотензия (пониженное артериальное давление)
- Учащенное сердцебиение (особенно в ночное, утреннее время суток и в состоянии покоя)
- Повышенная утомляемость, вялость, постоянная сонливость, слабость, избыточная сонливость
- Резкие, внезапные перепады в физической активности (например, при активной игре) с последующей склонностью к необоснованному отдыху и малоподвижному образу жизни;
- Ощущение «перебоев», «кувырков» в работе сердца.
- Ночные апноэ (дыхательные паузы)
- У детей первого года жизни – быстрая утомляемость и потливость при грудном вскармливании, плохая прибавка в весе, синева носогубного треугольника, нарастающая при плаче и беспокойстве ребенка
- У детей дошкольного и школьного возраста – затруднение дыхания и одышка, плохая переносимость физических нагрузок, отставание в физическом развитии
- Ощущение болей в грудной клетке.
- Избыточный вес
- Хронический тонзиллит и кариес.
Изменения на электрокардиограмме:
- Брадикардия
- Тахикардия
- Атриовентрикулярные блокады 1-2 ст
- Экстрасистолы
- Укорочение интервала PQ
- Удлинение интервала QT
- Феномен WPW
- Нарушение процессов реполяризации желудочков (ST-T нарушения)
Изменения по результатам УЗИ сердца:
- Пролапс митрального и/или трикуспидального клапана с регургитацией 1-2 ст
- Открытое овальное окно (у детей старше 7-8 лет)
- Врождённые пороки сердца
- Признаки дилатационной, гипертрофической и рестриктивной кардиомиопатии
- Лёгочная гипертензия (повышение давления в лёгочной артерии)
- Двустворчатый аортальный клапан
- Аортальная недостаточность
- Митральная недостаточность
- Трикуспидальная недостаточность
- Снижение сократительной способности миокарда (при подозрении на миокардит)
- Выпот в полость перикарда (исключение составляет гидроперикард), сепарация листков перикарда
- Уплотнение створок митрального или трикуспидального или аортального клапанов
После перенесённых заболеваний:
- Лакунарная или фолликулярная ангина
- Скарлатина
- Инфекционный мононуклеоз
- Гнойный гайморит или отит
- Пиелонефрит
- Пневмония
Дети, занимающиеся спортом, также должны быть обследованы кардиологом.
Профилактика
В целях профилактики следует соблюдать такие рекомендации:
- избегать стрессов;
- нормализовать режим активности/отдыха;
- избавиться от вредных привычек;
- соблюдать правильное и рациональное питание;
- заниматься спортом (футбол, гимнастика, плавание), гулять на свежем воздухе;
- регулярно принимать назначенные врачом препараты.
В рацион питания детей с данной патологией должны входить продукты, содержащие в большом количестве витамины и микроэлементы (магний, калий). Они есть в печеном картофеле, абрикосах, сухофруктах, черносливе. Для улучшения нервной регуляции рекомендуется включать в меню богатую селеном пищу – орехи, оливковое масло, морепродукты, бобовые, овсянка, гречневая каша.
Лечение
Обычно причин для беспокойства родителей нет. Единичные внеочередные сокращения миокарда не требуют медикаментозного лечения. Их наличие в период новорожденности может быть связано с особенностями кормления. Искусственные смеси не всегда соответствуют составу материнского молока, что приводит к недостаточному поступлению в растущий организм полезных веществ. В результате чего развивается гипоксия тканей сердечно-сосудистой и нервной систем. Устранить эти экстрасистолы можно кормлением малыша высокоадаптированными продуктами. Подробно расписаны данные смеси на сайте доктора Комаровского.
Опасными являются следующие виды экстрасистолии:
- частые экстрасистолы (более 200 в сутки) по данным холтероского исследования;
- суправентрикулярные преждевременные толчки сердца;
- полиморфные и политопные виды нарушений;
- аритмии, которые вызывают ухудшение самочувствия ребенка.
Online-консультации врачей
| Консультация офтальмолога (окулиста) |
| Консультация гастроэнтеролога |
| Консультация генетика |
| Консультация гинеколога |
| Консультация андролога-уролога |
| Консультация специалиста по лечению за рубежом |
| Консультация невролога |
| Консультация нейрохирурга |
| Консультация онколога-маммолога |
| Консультация детского невролога |
| Консультация психоневролога |
| Консультация психолога |
| Консультация гомеопата |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация проктолога |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
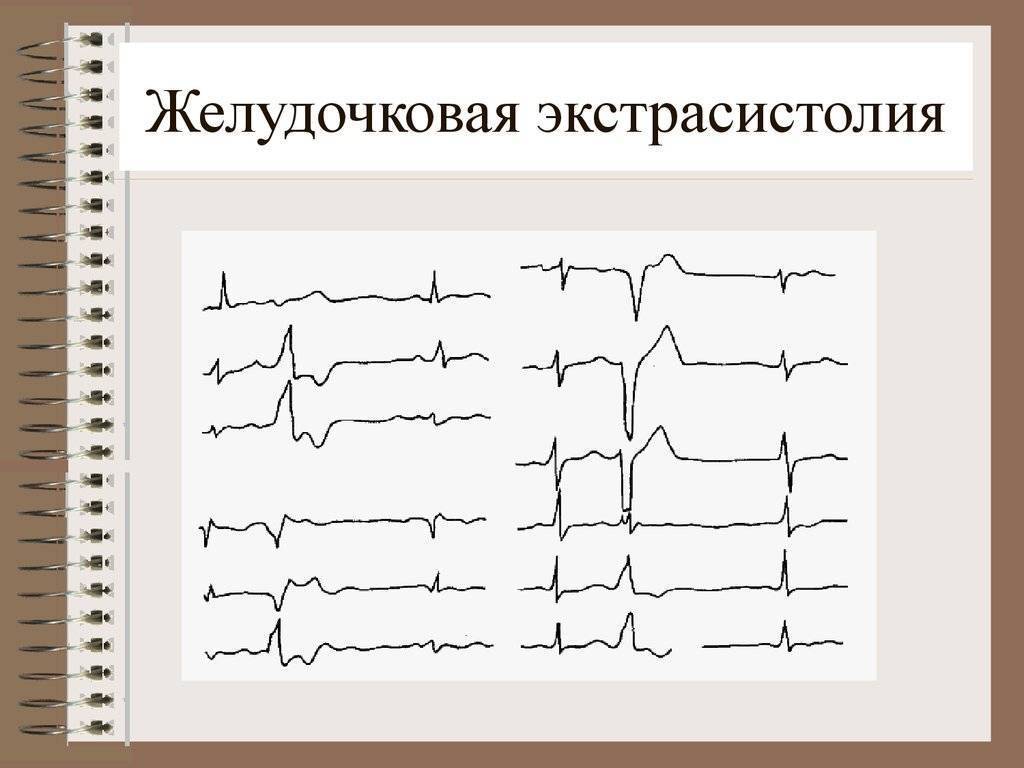
Диагностика и виды экстрасистолии
• ЭКГ в 12 отведениях – позволяет выявить морфологию и возможную локализацию очага экстрасистолии.
• Суточное холтеровское мониторирование (ХМ -непрерывная запись ЭКГ) – наиболее достоверный метод диагностики преходящих нарушений ритма сердца за сутки наблюдения.
• ЭхоКГ (УЗИ сердца) – выявляет патологию миокарда, определяет состояние клапанного аппарата сердца.
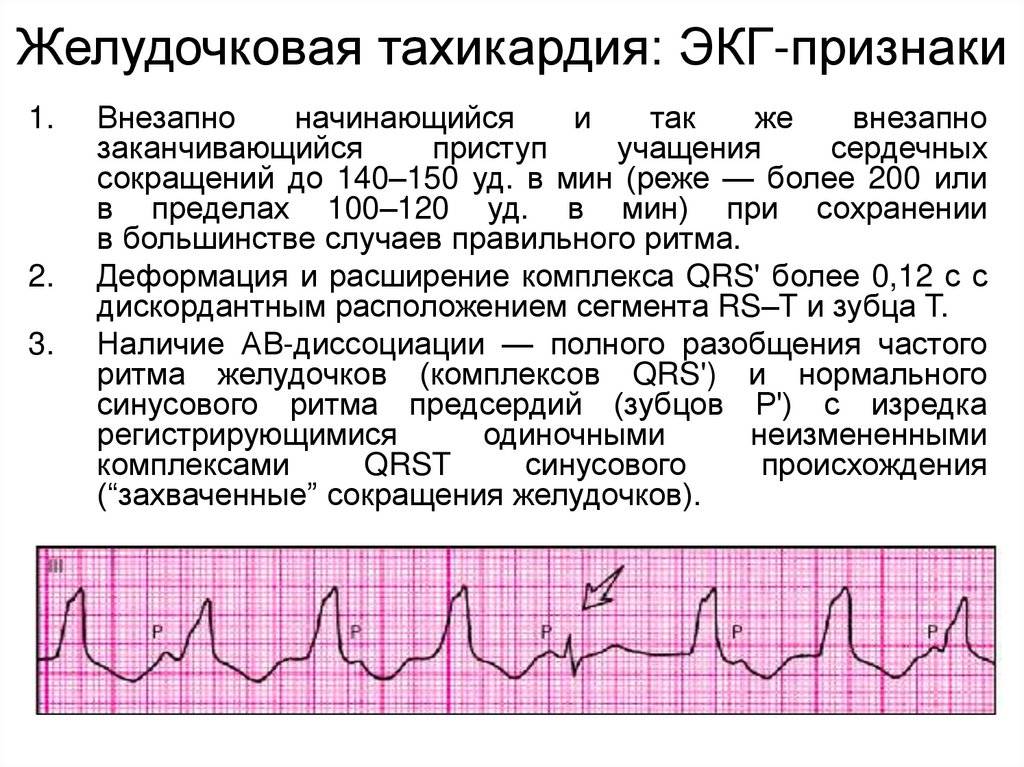
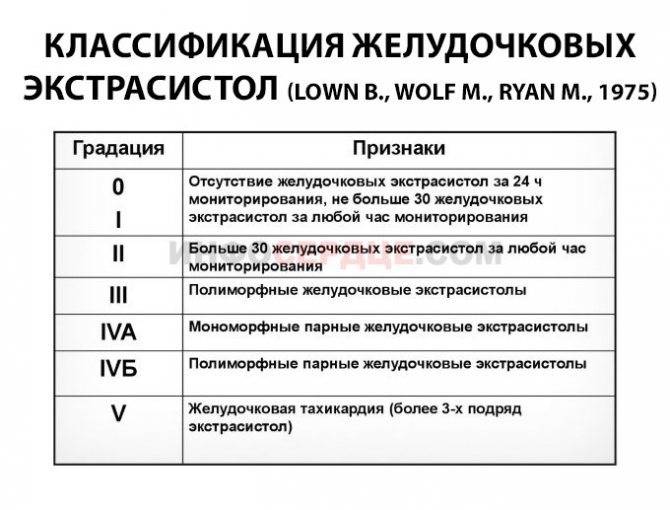
При анализе ЭКГ возможно говорить о единичных и групповых экстрасистолах. Группу из 5 экстрасистол возможно расценивать как эктопическую тахикардию.
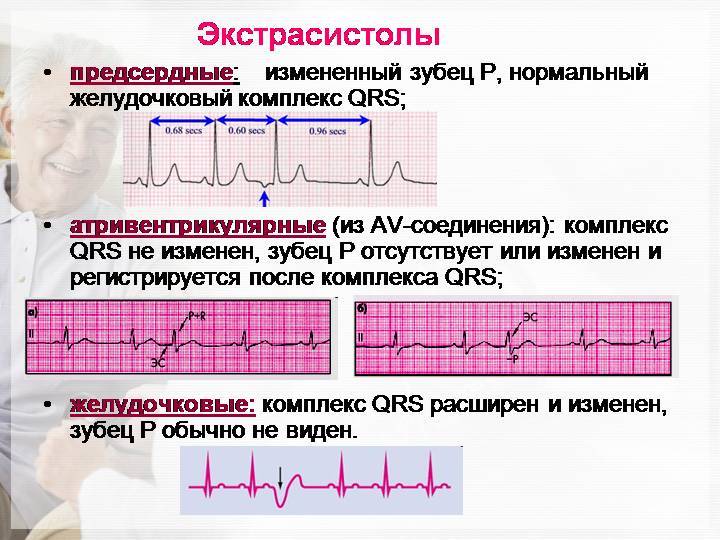
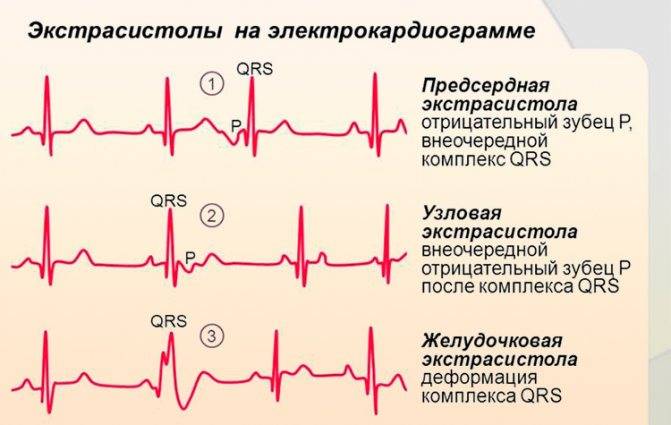
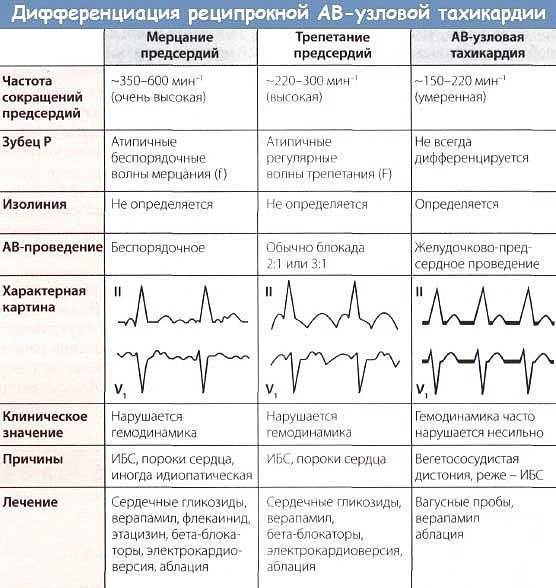
По локализации эктопического очага выделяют:
- предсердные,
- атриовентрикулярные,
- желудочковые экстрасистолы.
Экстрасистолия – лечение
Необходимо устранение провоцирующих факторов и лечение основного заболевания. Единичные экстрасистолы без клинических проявлений не лечат.
Нейрогенные экстрасистолы лечат налаживанием режима труда и отдыха, дают диетические рекомендации, полезны регулярные занятия спортом, применяется психотерапия, транквилизаторы или седативные средства (например, настойка валерианы). Самостоятельный прием препаратов, самолечение различными методами является крайне не желательным и не безопасным, так как может быть жизнеугрожающим, если не определен характер, механизмы и причины экстрасистол.
Выбор способа лечения экстрасистолии осуществляется специалистом с учетом клинической картины заболевания, данных инструментально-диагностических исследований и действующих Российских и Европейских рекомендаций.
С помощью приема антиаритмических препаратов можно устранить экстрасистолы, но после отмены препаратов экстрасистолия возобновляется. Кроме того, самое главное: у лиц с органическим поражением сердца на фоне эффективного лечения экстрасистолии антиаритмическими препаратами выявлено увеличение смертности более, чем в 3 раза! Только при лечении бета-блокаторами или амиодароном не было отмечено повышения риска смертности. Однако, у ряда больных наблюдались осложнения, включая опасные для жизни. Эффективность и безопасность применения препаратов калия и магния или т.н. “метаболических” препаратов окончательно не установлены.
Достаточно радикальным и эффективным методом лечения экстрасистолии является катетерная абляция (“прижигание”) очага экстрасистолии. Операция, в среднем, выполняется в течение 45-55 минут, и через сутки пациент может быть выписан из стационара.
- Если при суточном холтеровском мониторировании количество экстрасистол превышает 1000 в сутки, у пациента имеются жалобы или присутствует заболевание сердца.
- Если экстрасистолы возникают на фоне лечения сердечными гликозидами.
- Если, несмотря на начатую терапию, эффект лечения не достигнут.
- Для подбора антиаритмических препаратов (производится после обследования индивидуально). После назначения препарата проводится контроль лечения при помощи холтеровского мониторирования, которое рекомендуется проводить при подборе терапии один раз в месяц.
Профилактика Экстрасистолии у детей:
Важно объяснить ребенку, что экстрасистолия безопасна, в особенности при устранении таких факторов:
- нарушение режима дня
- психоэмоциональное напряжение
- прием симпатомиметических препаратов
- вредные привычки
Прививайте ребенку любовь к здоровому образу жизни. Ежедневно нужно гулять на свежем воздухе (в парке, в лесу), спать достаточное количество времени. Важен здоровый психологический климат в учебном заведении ребенка и в его семье.
Питаться ребенок должен продуктами, в которых содержится калий и магний:
- чернослив
- абрикосы
- сушеные фрукты
- печеный картофель
Включайте в рацион ребенка продукты с селеном:
- морепродукты
- оливковое масло
- маслины
- сельдь
- орехи и бобовые
- свиное сало
- гречневая и овсяная крупы
Также в рационе должно быть достаточное количество витаминов.
Диагностика
Экстрасистолия часто является случайной находкой во время обследования пациента. Заподозрить ее наличие врач может по характеристике пульса и изменению тонов сердца при аускультации. В фонедоскопе преждевременное сокращение миокарда слышится как один громкий тон или два, идущие друг за другом. В таком случае первый звучит отчетливее второго. Пульсовая волна распространяется неравномерно, имеются паузы после внеочередного удара.
Педиатр выясняет, на что жалуется ребенок, имеются ли сопутствующие заболевания, какие препараты принимает пациент. Это помогает врачу составить необходимый план обследования. Проводятся следующие лабораторные и инструментальные методы диагностики:
- общий и биохимический анализ крови, исследование мочи;
- гормоны гипофиза (ТТГ) и щитовидной железы (Т3-Т4);
- электролитный состав крови;
- ЭКГ;
- УЗИ сердца с доплером;
- суточный ЭКГ-мониторинг (другое название холтер-ЭКГ).
Обязательно ребенка осматривает невролог, эндокринолог. Также возможно назначение провокационных проб с бета-адреноблокаторами для выявления участия в развитии аритмии симпатического или парасимпатического отдела вегетативной нервной системы. При возникновении затруднений в постановке диагноза врач рекомендует черезпищеводную электрокардиографию.
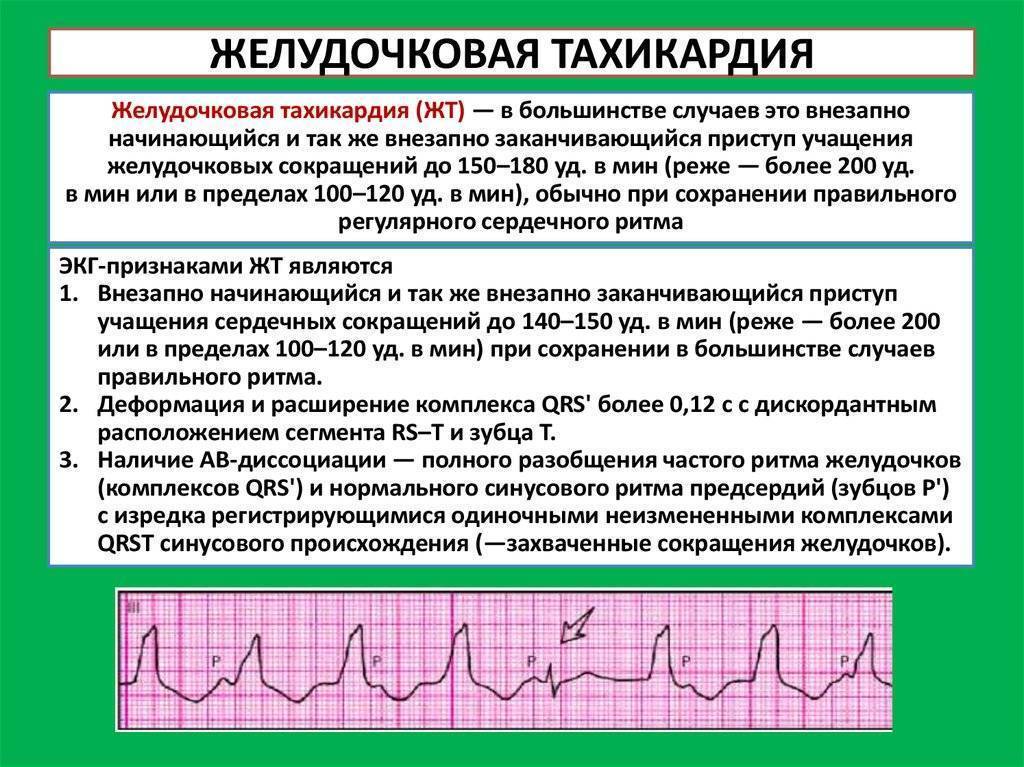
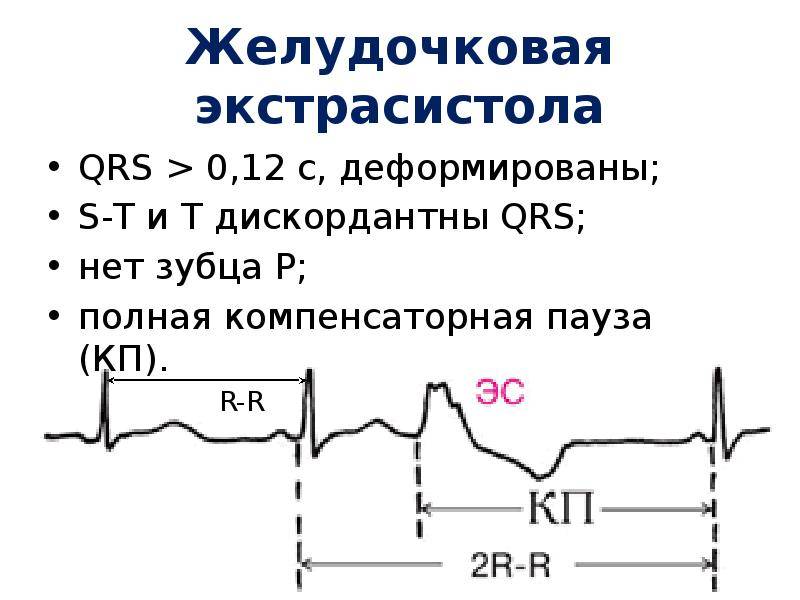
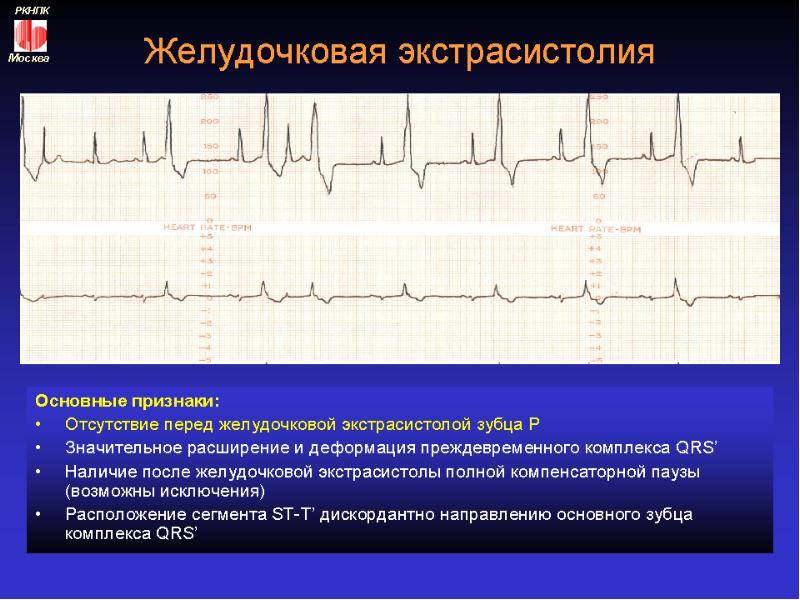
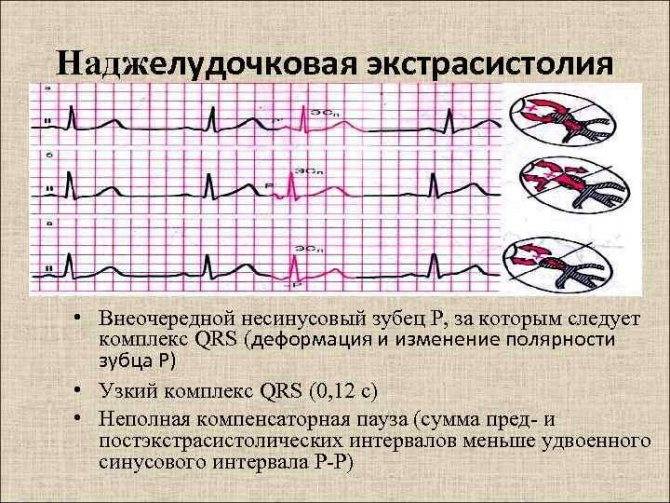
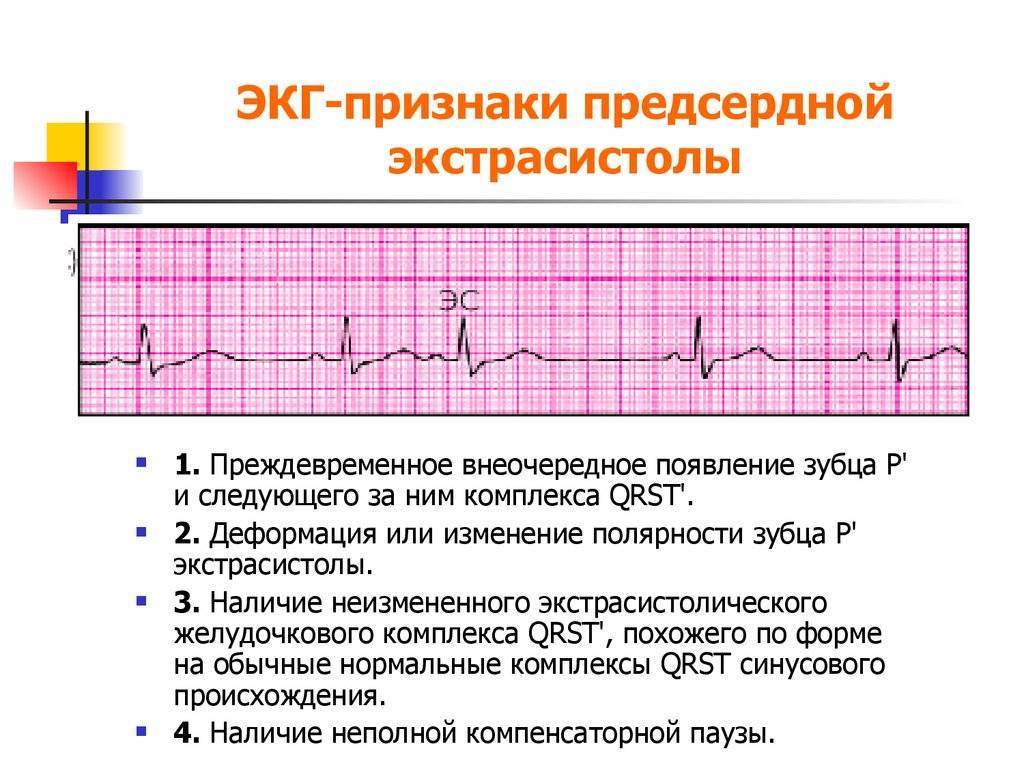
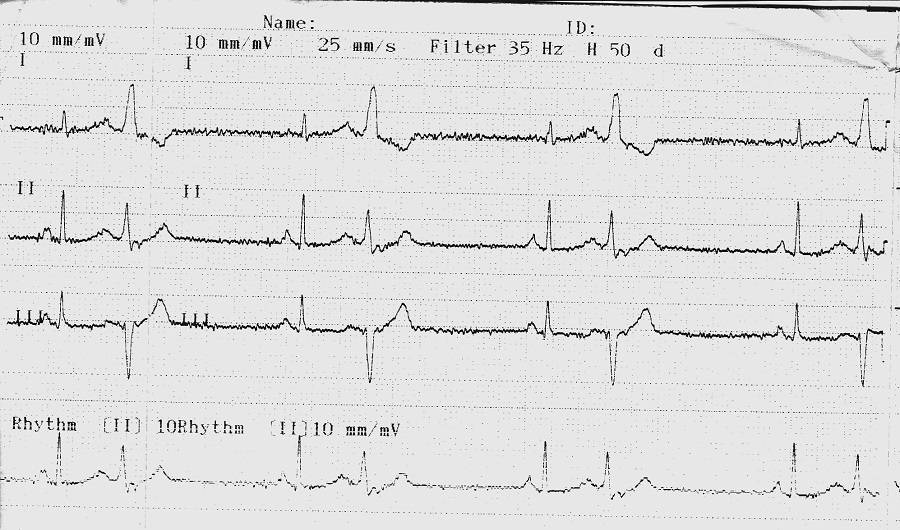
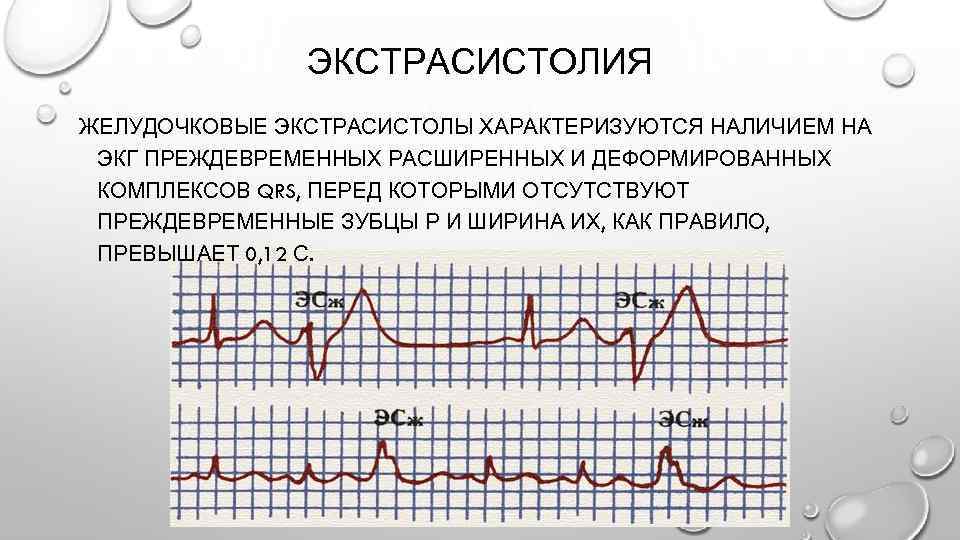
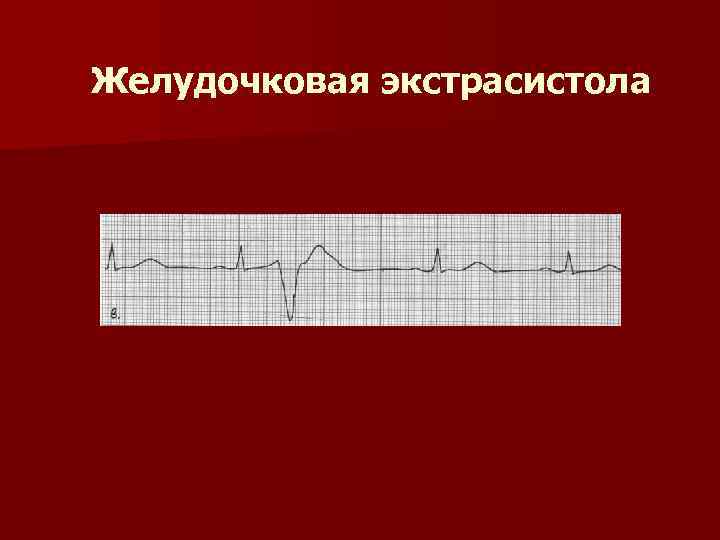
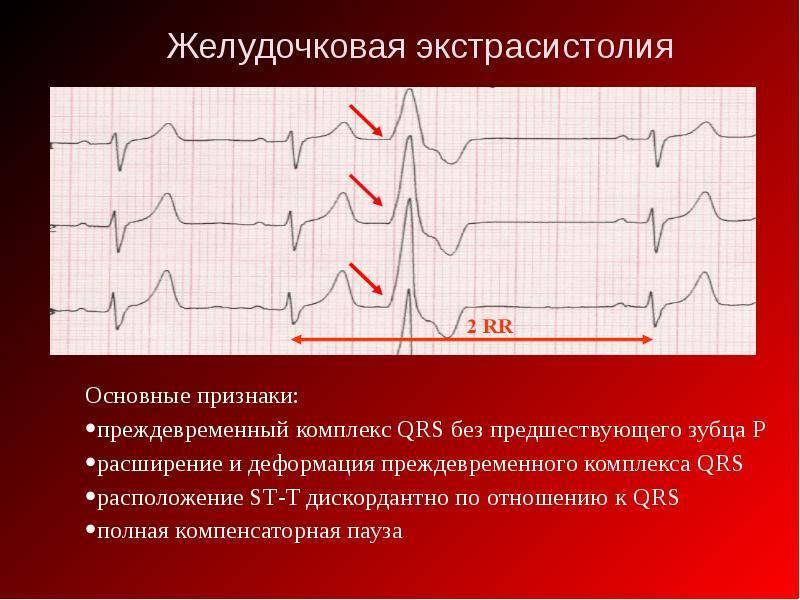
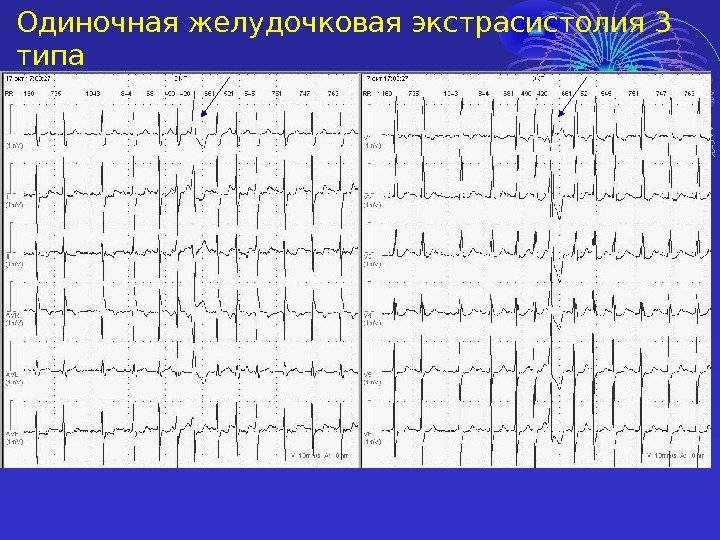
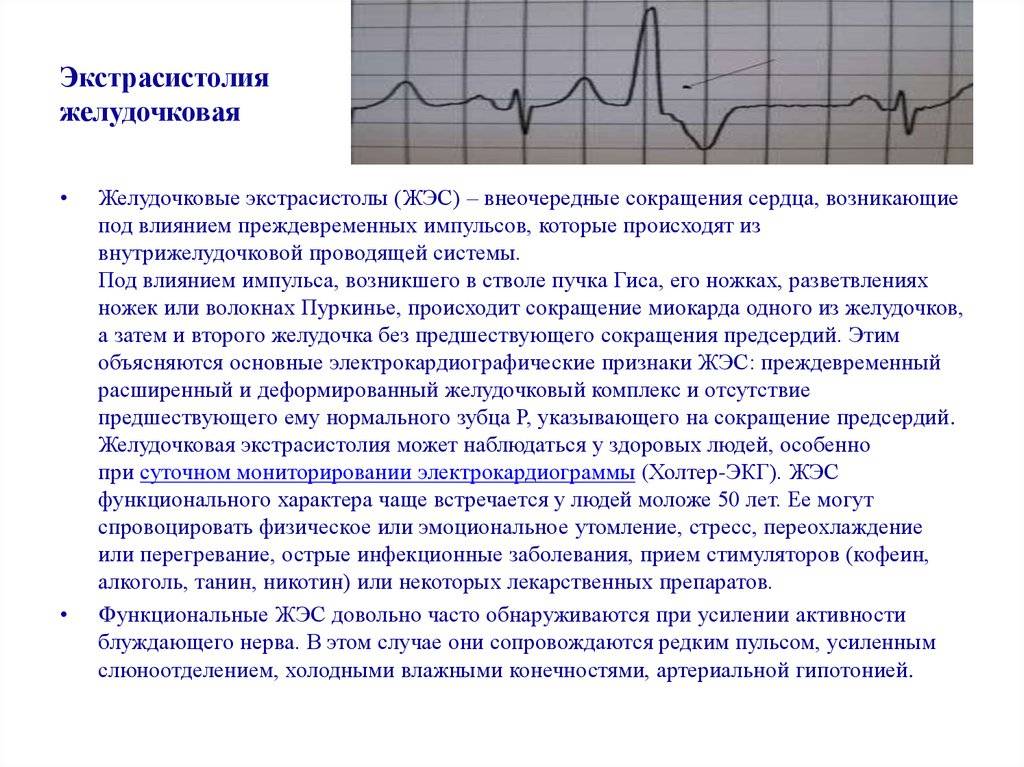
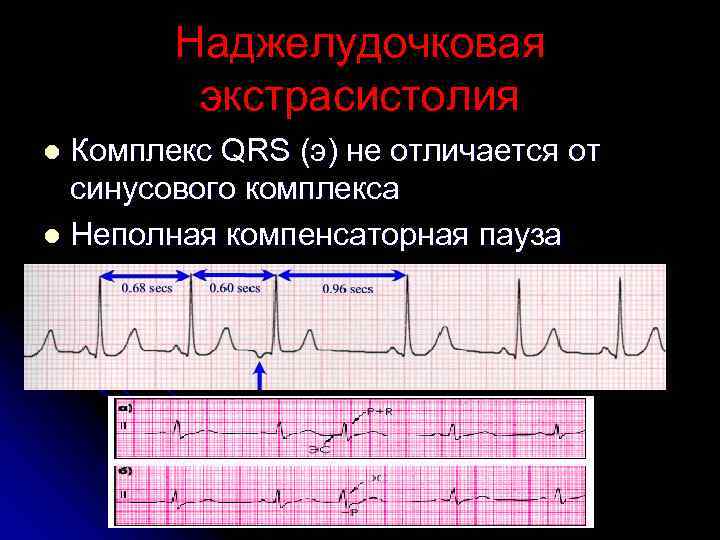
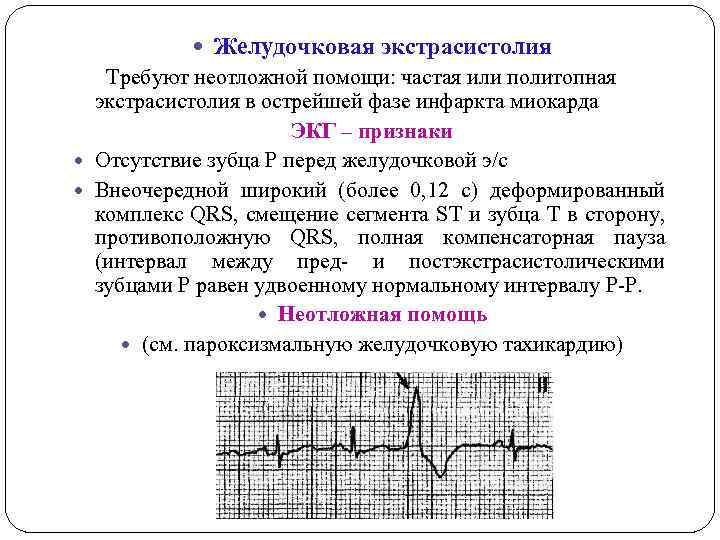
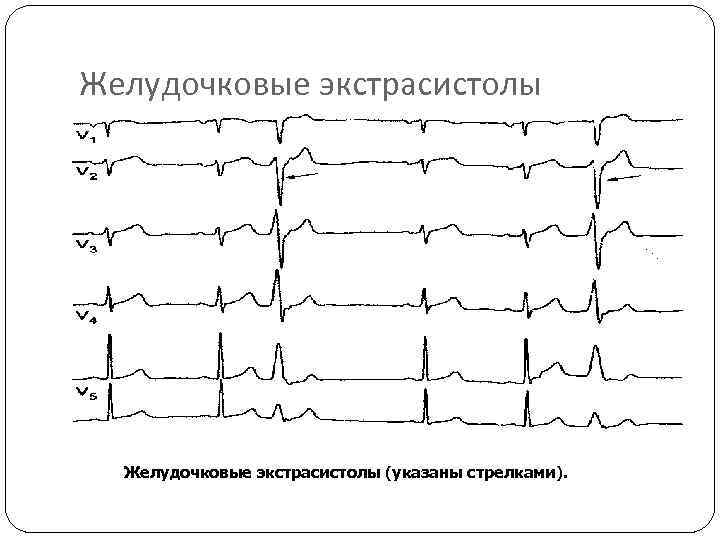
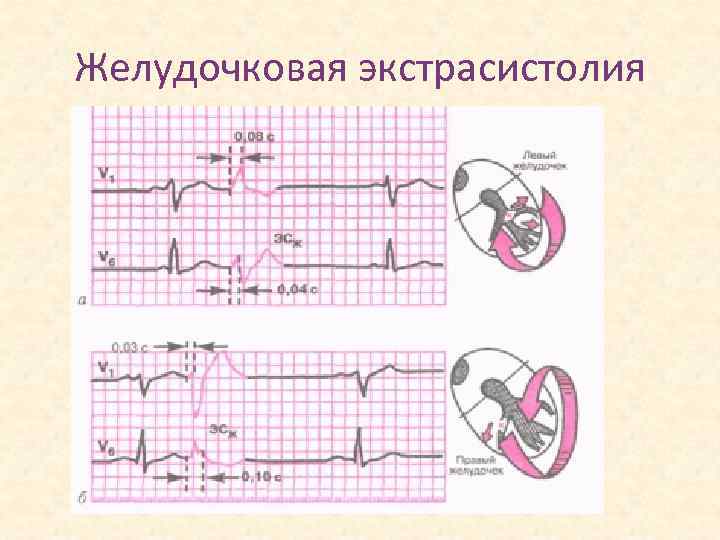
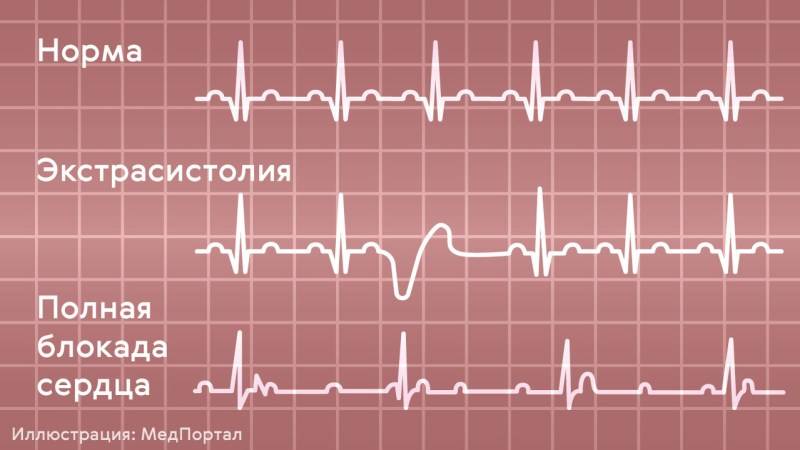
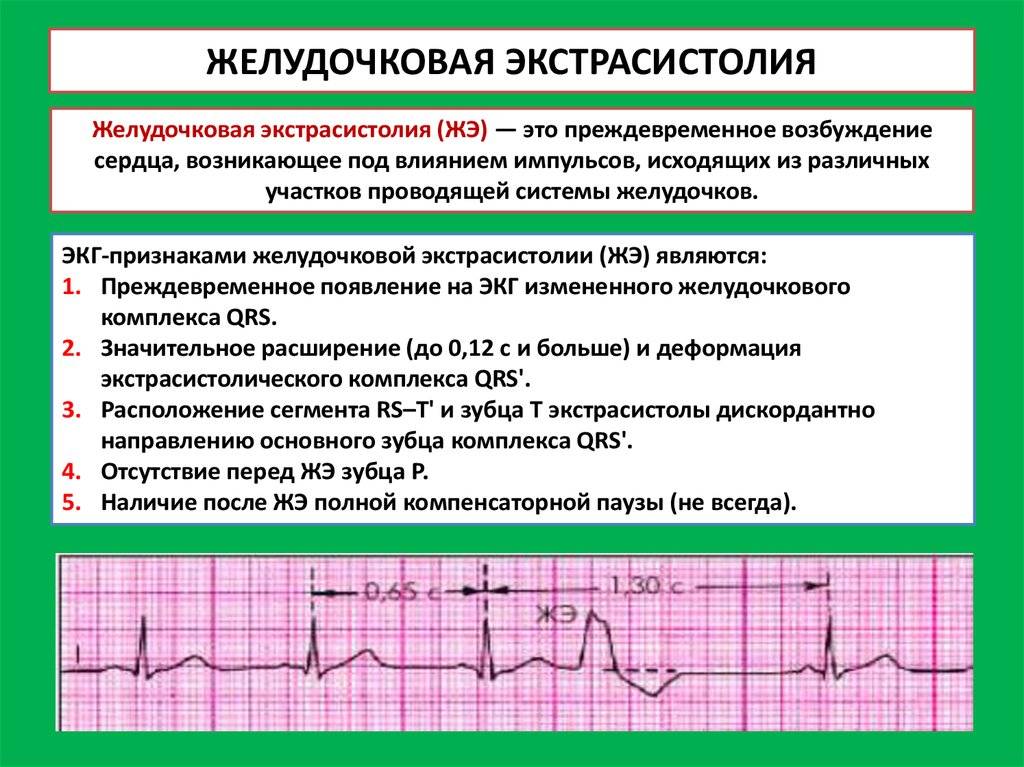
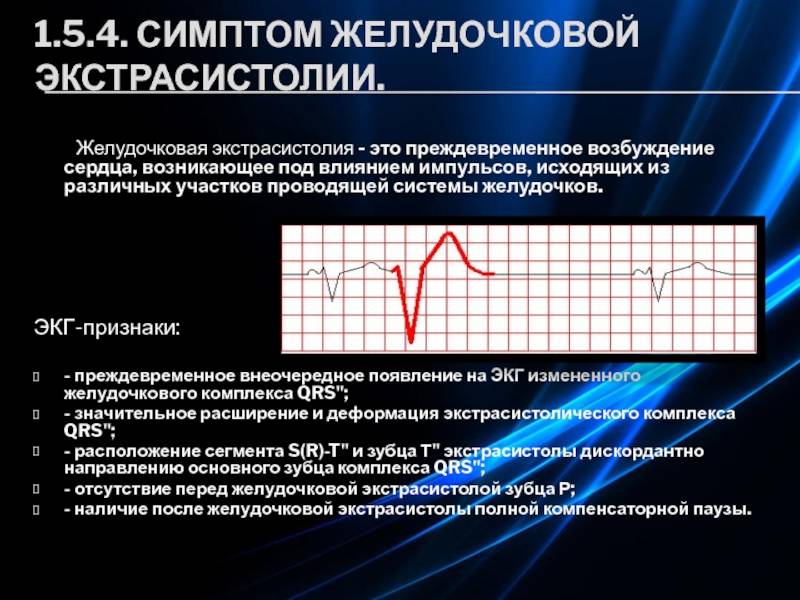
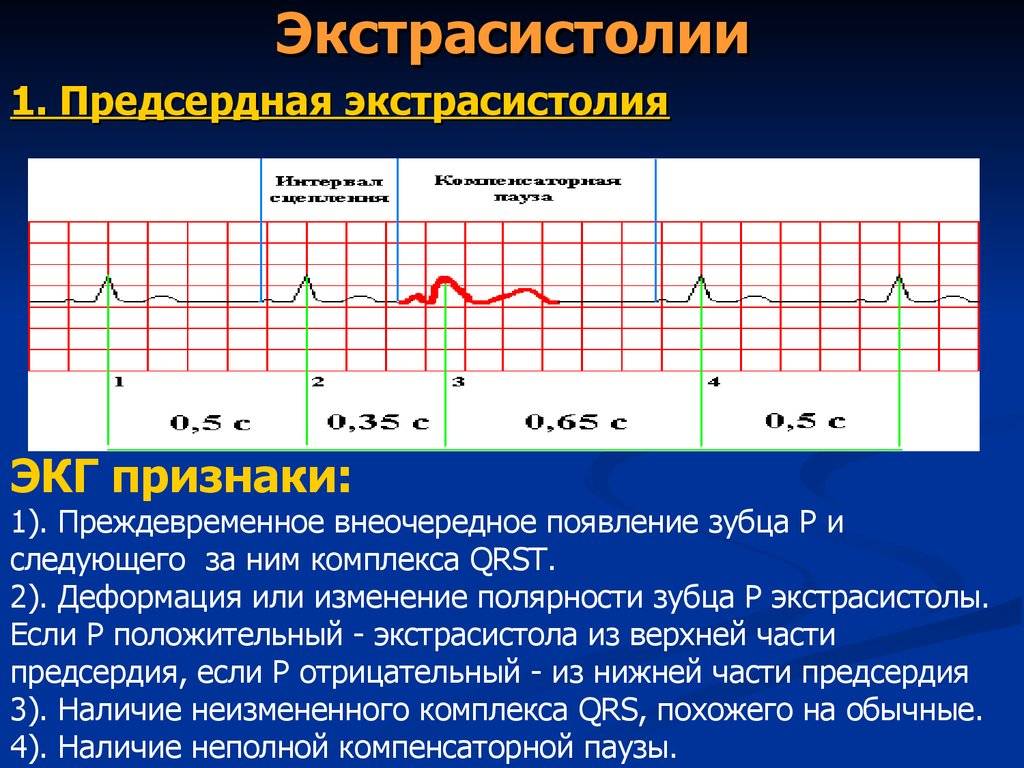
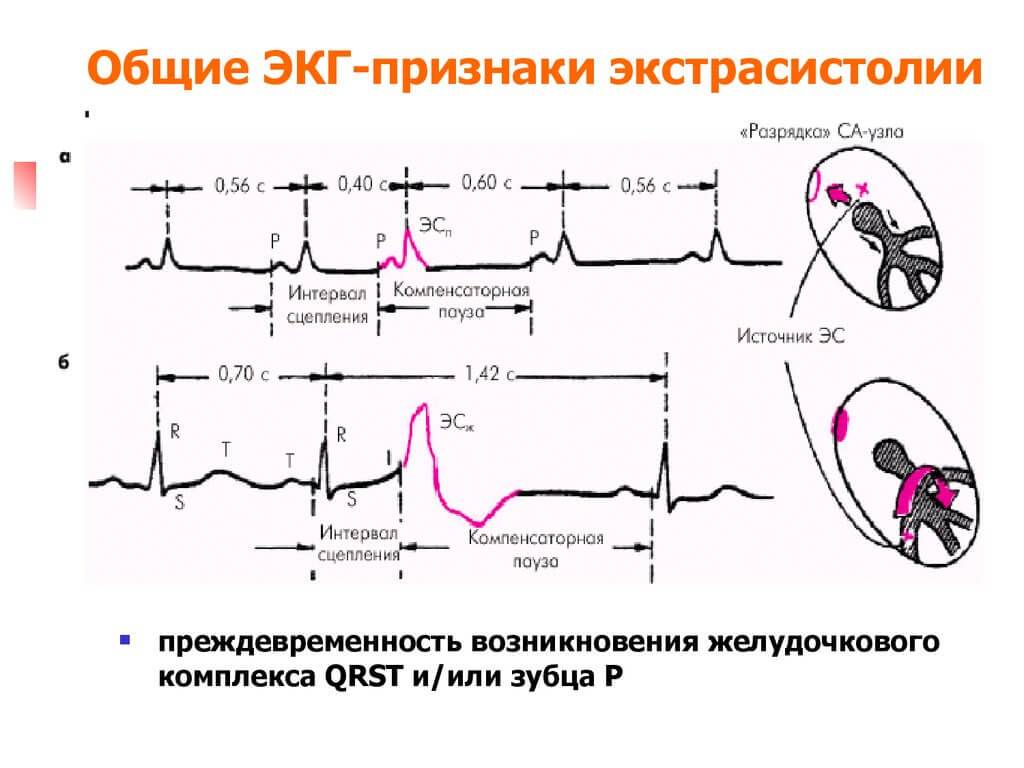
Электрокардиографическое исследование является важным аспектом в диагностике экстрасистолии. ЭКГ позволяет определить ее вид, локализацию, частоту повторений и наличие сопутствующей кардиопатологии. Для предсердных внеочередных сокращений характерным считается изменение зубца Р (положительный, отрицательный или двухфазный) и укорочение интервала сердечного цикла. При узловых регистрируется до/после комплекса QRS отрицательный зубец Р и неполная компенсаторная пауза. Желудочковые экстрасистолы отличаются от остальных наличием паузы, идущей после их регистрации и равной двум нормальным сокращениям, изменением комплекса QRS и отсутствием зубца Р.
Отсутствие экстрасистолии в момент снятия ЭКГ еще не доказывает, что ее нет. Для выявления внеочередных сокращений проводится холтеровское мониторирование ЭКГ в течение 24 часов. При этом изучается деятельность сердца вне больницы. Исследование позволяет обнаружить скрытые экстрасистолы, установить их вид и продолжительность, частоту появлений и связь с суточным ритмом ребенка. Часто они регистрируются в стадии глубокого сна или при выполнении физических нагрузок.
Симптомы при экстрасистолии
- Чувство перебоев в работе сердца. Если ребёнок постарше, то он будет предъявлять жалобы на перебои в работе сердца, на учащение сердцебиений за короткий промежуток времени. Эти ощущения больше беспокоят детей по ночам.
- Болевые ощущения в области сердца, грудной клетки.
- Чувство замирания сердца на короткие промежутки времени. Также это может сопровождаться страхом и проливным потом.
- Если говорить о малышах до 1 года, то для них характерна повышенная возбудимость, нарушение сна, снижение аппетита.
- Повышенная утомляемость, плохая переносимость физических нагрузок.
- Головные боли, головокружения. Даже могут случаться и обмороки.
Обычно экстрасистолы могут выявляться случайно при осмотре педиатра.
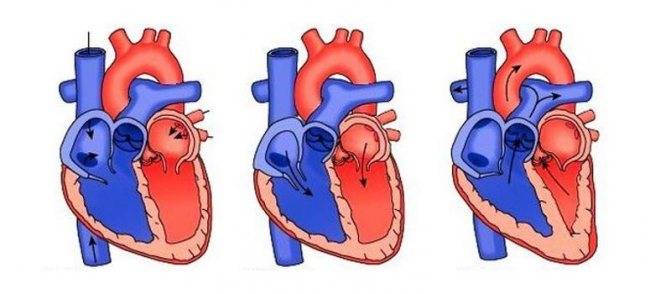
Механизм внеочередных сокращений
Как мы уже выясняли, сердце имеет четыре камеры. В предсердиях есть главный очаг возбуждения – синусовый узел. При экстраситолиях появляется еще один дополнительный эктопический очаг возбуждения, который и задает дополнительный ритм. Он может появляться вследствие вышеперечисленных причин.
- также свою роль играет и блуждающий нерв. Его повышенная активность подавляет работу синусового узла. Это может происходить при дистонии, физических, эмоциональных нагрузках;
- наряду с этим существует ещё один механизм развития экстрасистол — повторный вход импульса. Когда импульс проходит по предсердиям и желудочкам, затем возвращается и вновь вызывает дополнительное возбуждение.
Диагностика
Преимущественно главным методом диагностики является электрокардиограмма. Для более точной информации может понадобиться суточное мониторирование ЭКГ по Холтеру. Портативное устройство, закрепленное на теле пациента, в течение 24-48 часов регистрирует нервные импульсы, которые поступают в сердечную мышцу.
Предварительно доктор знакомится с анамнезом пациента, узнает факторы, повлиявшие на возникновение заболевания. Если нарушения в сердцебиении не удается зафиксировать в состоянии покоя и во время холтеровского мониторирования, то пациенту назначают тредмил-тест — определение кардиограммы с нагрузкой. Также врач иногда направляет пациента на УЗИ сердца и МРТ сердца для получения более полной базы сведений.
Лечение Экстрасистолии у детей:
Лечение экстрасистолии до сегодня проводится разными экспертами по-разному. Если в сердце есть структурные изменения, которые стали причиной экстрасистолии у детей, такие изменения нужно лечить.
Дети с редкой желудочковой экстрасистолией в большинстве своем не требуют лечения. Пациент должен посещать врача 1 раз в год и более, а при проявленных симптомах проводят холтеровское мониторирование ежегодно.
У новорожденных малышей экстрасистолы (если нет органической патологии сердца) становятся результатом гипоксии
Важно вскармливать ребенка грудным молоком, в котором есть необходимые витамины, полиненасыщенные жирные кислоты, минеральные вещества. Если мать не кормит ребенка грудью, применяют высокоадаптированные питательные смеси, которые содержат микронутриенты, минеральные вещества и витамины, позволяющие организму полноценно развиваться
При лабильной экстрасистолии покоя и нечастой стабильной экстрасистолии дети от занятий физической культурой не освобождаются. Если у ребенка частая стабильная экстрасистолия покоя или экстрасистолия напряжения, вопрос о занятиях физкультурой решает лечащий врач, проводят нагрузочные пробы.
Вегетозависимую экстрасистолию у детей лечат при помощи базисной терапии, которая корректирует и приводит в норму кардиоцеребральные взаимодействия, восстанавливает регулирующую функцию симпатоадреналовой системы. Ребенку приписывают мембраностабилизирующие средства, ноотропные и метаболические препараты. Курс лечения – минимум 3 месяца. Повторяется 2 раза в год или более. Параллельно можно принимать не больше 3 препаратов из разных групп.
Для лечения экстрасистолии у детей используют ноотропоподобные и ноотропные лекарства. Они способствуют усилению метаболической активности клеток, оказывают трофическое влияние на вегетативные центры регуляции и т. д. Эффективны такие препараты:
- аминалон
- ноофен
- энцефабол
- глутаминовая кислота
- пантогам
- семакс
Седативное и анксиолитическое действие оказывают такие препараты:
1. Фенибут
2. Нейровитан
3. Пикамилон
Для восстановления нормальной электрической активности миокарда применяют метаболические препараты:
1. Раствор карнитина хлорид 20%
2. Кардонат
3. Милдронат
4. Кудесан (капли)
Применяют такие препараты калия и магния:
- Панангин
- Магне В6
- Ритмокор
- Аспаркам
Если ребенок более старшего возраста, и у него есть жалобы на ощущение нарушений сердечного ритма, снижено качество жизни, то необходим прием седативных препаратов, рациональная психотерапия, антидепрессанты или транквилизаторы.
В некоторых случаях необходима антиаритмическая терапия:
- ритмонорм
- амиодарон
- конкор
- атенолол
При частой экстрасистолии иногда назначают препарат с противосудорожным действием: карбамазепин или финлепсин. Курс приема его составляет до 1 года. Суправентрикулярную форму экстрасистолии лечат препаратами IV класса антиаритмических средств – ингибиторами переноса ионов кальция. Эффективны верапамил, финоптин.
Механизм внеочередных сокращений
Как мы уже выясняли, сердце имеет четыре камеры. В предсердиях есть главный очаг возбуждения – синусовый узел. При экстраситолиях появляется еще один дополнительный эктопический очаг возбуждения, который и задает дополнительный ритм. Он может появляться вследствие вышеперечисленных причин.
- также свою роль играет и блуждающий нерв. Его повышенная активность подавляет работу синусового узла. Это может происходить при дистонии, физических, эмоциональных нагрузках;
- наряду с этим существует ещё один механизм развития экстрасистол — повторный вход импульса. Когда импульс проходит по предсердиям и желудочкам, затем возвращается и вновь вызывает дополнительное возбуждение.