Диагностика врожденных пороков сердца
Врач может заподозрить порок сердца случайно, при обычном физикальном осмотре, во время аускультации сердца. Он может услышать специфический шум в сердце, который возникает, когда кровь течет через измененное пороком сердце и/или кровеносные сосуды. Эти шумы нередко слышны через обычный стетоскоп.
Большинство шумов в сердце ребенка являются “невинными” – это означает, что они возникают не по причине ВПС, и не представляют никакой опасности для здоровья ребенка. Однако некоторые шумы могут указывать на ненормальный ток крови в сердце, а значит – на ВПС.
Если после физикального осмотра и сбора анамнеза у врача появилось подозрение на порок сердца, врач может назначить определенные анализы и тесты, для уточнения своих подозрений, например:
Эхокардиография (ЭХО-КГ, УЗИ сердца). Этот метод обследования позволяет врачу увидеть порок сердца, иногда даже до рождения ребенка. Это поможет выбрать оптимальную тактику, заранее госпитализировать вас в специализированную клинику и тд. В этом методе используются ультразвуковые волны, которые проникают в ткани, но не оказывают никакого вреда, ни вам, ни ребенку.
Врач может назначать ЭХО-КГ после рождения ребенка с определенной частотой, чтобы наблюдать динамику изменений в сердце – в тех случаях, когда операция не показана незамедлительно.
Дополнительная информация: Ультразвуковое исследование сердца. Информация для пациентов.
Электрокардиограмма (ЭКГ). Этот неинвазивный тест записывает электрическую активность сердца вашего ребенка и может помочь в диагностике некоторых пороков сердца или проблем с ритмом сердца. Электроды, подключенные к устройству, располагаются на теле вашего ребенка в определенном порядке, и улавливают тончайшие электромагнитные волны, которые исходят из сердца вашего ребенка.
Рентгенография грудной клетки. Врачу может потребоваться снимок грудной клетки вашего ребенка, чтобы увидеть, нет ли увеличения сердца, а также скопления жидкости в легких. Эти симптомы могут указывать на наличие сердечной недостаточности.
Пульсоксиметрия. Этот тест измеряет количество кислорода в крови вашего ребенка. Датчик помещается на кончик пальца вашего ребенка, или прикрепляется к его ножке, и по степени проникновения красного света сквозь ткани – определяет уровень кислорода в крови (сатурацию). Недостаток кислорода в крови может указывать на проблемы с сердцем.
Катетеризация сердца. Иногда врачу требуется проведение инвазивных методик, таких как катетеризация сердца. Для этого тонкая, гибкая трубка (катетер) вводится в крупный кровеносный сосуд в паху ребенка, и проводится по сосудам вверх, до самого сердца.
Катетеризация иногда необходима, поскольку она может дать врачу значительно больше информации об особенностях порока сердца, чем эхокардиография. Кроме того, во время катетеризации сердца, можно выполнить некоторые лечебные процедуры, о чем будет сказано ниже.
Особенности обследования детей при наличии у них сердечных шумов
При выявлении у ребенка функционального шума сердца необходимо:
- тщательно проанализировать анамнез па предмет возможности наличия кардиологического заболевания;
- провести первичное обследование, обязательно включающее электрокардиографию (ЭКГ);
- при подозрении на кардиологическое заболевание осуществить эхокардиографию (УЗИ сердца ребенку с доплерографией)
- направить ребенка на консультацию к детскому кардиологу.
Детей с функциональными шумами сердца целесообразно разделить на три категории:
- здоровые дети с функциональным шумом сердца;
- дети с шумами мышечного происхождения, требующие немедленного или планового углубленного обследования;
- дети с шумами, требующие динамического наблюдения.
Детей с органическими шумами (или при выявлении у ребенка патологических изменений в сердце и крупных сосудах) необходимо направить на консультацию к детскому кардиологу с целью немедленного или планового специализированного обследования и лечения.
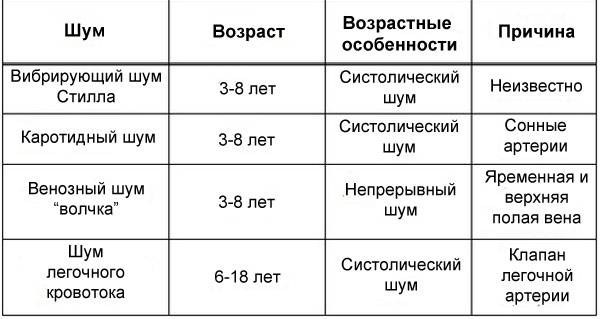
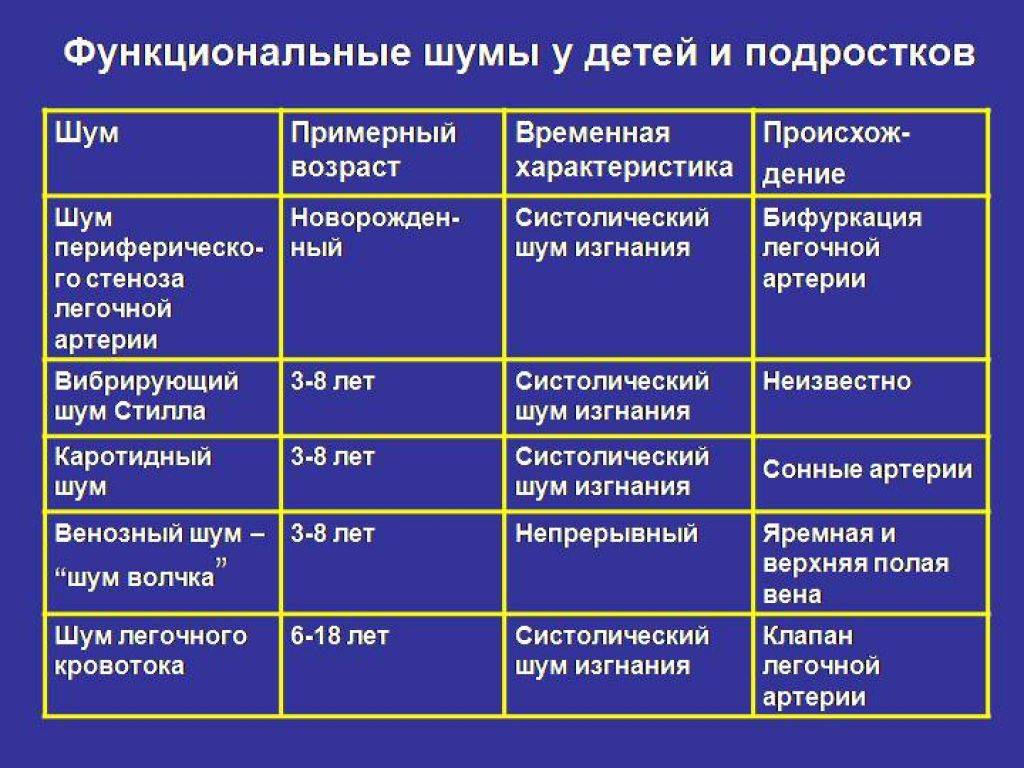
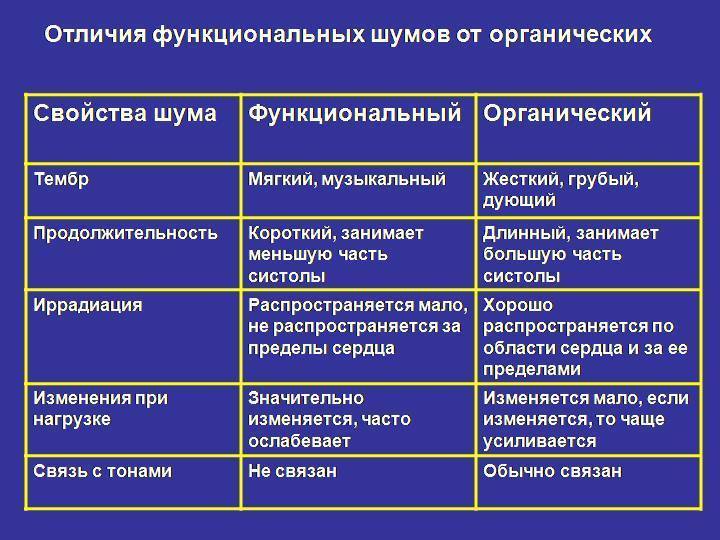
Основные характеристики шумов сердца, выслушиваемые аускальтативно:
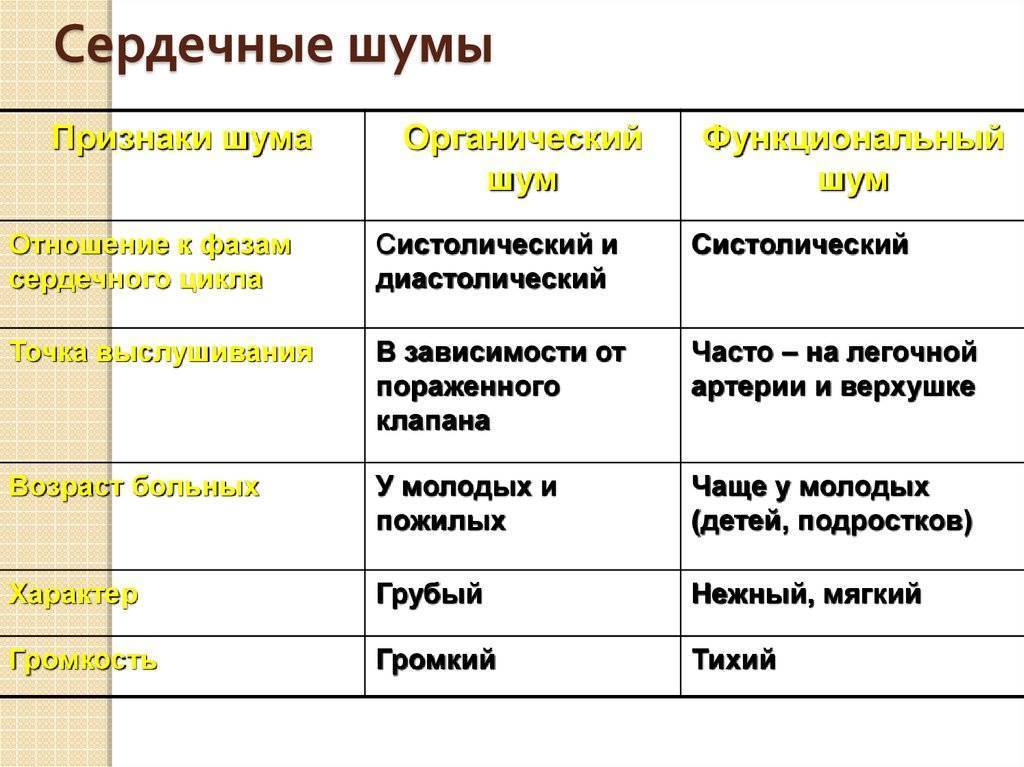
Расположение шума: различают систолические, диастолические и систоло-диастолические (продолжительные).
Громкость (интенсивность): оценивают в месте, где она наибольшая. Разработана шкала градаций громкости шумов сердца.
-
I степень: очень слабый шум, который может быть услышан даже в тишине не сразу, а после упорной и тщательной аускультации.
-
II степень: слабый, но легко распознаваемый шум, который выслушивают в обычных условиях.
-
IIIстепень:умеренно выраженный без дрожания грудной клетки.
-
IV степень: ярко выраженный шум с умеренным дрожанием грудной клетки.
-
Vстепень: громкий, выслушиваемый сразу же после прикладывания стетоскопа к коже грудной клетки, с выраженным дрожанием грудной клетки.
- VI степень: исключительно громкий, который выслушивают даже при удалении стетоскопа от кожи грудной клетки, с выраженным дрожанием грудной клетки.
Особую тональность шума сердца и его индивидуальный тембр можно оцепить субъективно (ухом человека).. Характер его описывают следующими терминами: «дующий», «скребущий», «шум хруста снега», «рокочущий », «машинный», «грубый», «мягкий», «нежный», «музыкальный» и т. п.
Длительность и форма (конфигурация).
Длинный шум занимает почти всю систолу или диастолу или обе фазы, а короткий — лишь часть сердечного цикла. Форма определяется изменениями громкости длинного шума на его протяжении. Принято выделять различные варианты.
-
в форме «плато» – при громкости постоянной на всем протяжении.
-
в форме «крещендо-декрещендо» – когда громкость сначала дорастает до максимума (к середине цикла), а затем убывает.
-
в форме «декрещендо» – убывающий, громкость которого уменьшается и постепенно сходит на нет.
- в форме «крещендо» – нарастающий при прогрессирующем увеличении его громкости.
Механизм возникновения шумов
Для полного понимания необходимо иметь хотя бы минимальное представление о том, как работает сердце. Его строение подразумевает наличие четырех камер. Механизм кровообращения предполагает последовательное движение крови по ним. Полости сердца разделяются перегородками, в которых имеются клапаны. Если крови необходимо перейти из одной камеры в другую, клапан переходит в открытое состояние. После этого происходит его закрытие. Работа сердца предполагает циклический характер.
Когда происходит сокращение камеры, кровь из нее изливается. Когда же камера расслабляется, происходит ее заполнение кровью. Движение крови из желудочков сопровождается характерным стуком. В медицине он носит название сердечного тона. Между сокращениями имеются паузы. В этот момент и можно прослушать с помощью фонендоскопа сердечные шумы. Но в норме их быть не должно.
Шумы в сердце обнаруживаются тогда, когда имеют место нарушения в строении отдельных элементов сердца. Отдельные из них совершенно неопасны для жизни и здоровья. Но имеются среди них и такие, которые могут привести к инвалидности
В этом плане важной является актуальность раннего определения причины возникновения шумов в сердце
Сердце у ребенка начинает работать, когда он еще находится в утробе матери. Оно начинает качать кровь уже на 25-26 день от начала беременности.
Видео 1. Эхокардиография. Нормальная работа сердца.
Диагностика
Если при прослушивании педиатром, неврологом или кардиологом выявляются шумы, то пациенту необходимо выполнить комплексную диагностику. Она включает в себя:
- проведение электрокардиограммы (показывает нарушения в работе сердца, например, нарушение ритмической деятельности или гипертрофию камер);
- выполнение рентгенографии (демонстрирует границы кроветворного органа и состояние обоих легких);
- проведение эхокардиоскопии (ультразвуковое исследование покажет состояние клапанов, сосудов и полости сердца, наросты, сужения и патологии).
Главная задача доктора сводится к безошибочной дифференциации типа эшумов. Нужно основательно разобраться с тем, что является истинной причиной их появления. Это поможет не упустить время и не дать развиться серьезной болезни.
Нужно запомнить, что даже при прослушивании шумов, но отсутствии у ребенка каких-либо жалоб, беспокоиться не о чем. Настораживать должны те шумы, которые сопровождаются бледностью кожных покровов, синевой носогубного треугольника, одышкой и повышенной температурой. Малыш может жаловаться на боль в области груди, капризничать и отказываться от пищи. В такой ситуации необходимы срочный осмотр и консультация специалиста.
Что собой представляет лечение шумов в сердце у детей
Если у детей выявляют шумы, то их лечение подбирают на основании причины возникновения такого симптома. Если никаких органических поражений сердца нет, ребенок весел, бодр и визуально здоров, то никакого лечения не назначают. Отсутствие жалоб свидетельствует о том, что орган вполне справляется со своей работой.
В подавляющем большинстве случаев кардиолог назначает лекарственные препараты. Специальные медикаменты помогут:
- улучшить питание миокарда;
- нормализовать обменные процессы в сердечной мышце;
- укрепить защитную систему организма ребенка.
В комплексе с лекарствами назначают также витамины и аминокислоты. В некоторых ситуациях при наличии предписаний врача к этой схеме также добавляют гормональные средства и диуретики.
Особое внимание уделяется пациентам, у которых в ходе диагностических исследований были выявлены врожденные или приобретенные патологии. Как правило, таких деток оперируют
Решить проблему без оперативного вмешательства в таких случаях нельзя.
Операция может быть направлена на:
- удаление лишней ткани;
- вставку стента;
- протезирование клапана.
В нашей клинике проводится оперативное лечение детей, после которого реабилитационный период не отнимает много времени. Дети быстро возвращаются к привычной активной жизни. При этом некоторое время они должны принимать препараты, разжижающие кровь, а также пить лекарства для ускоренного восстановления и предупреждения осложнений.
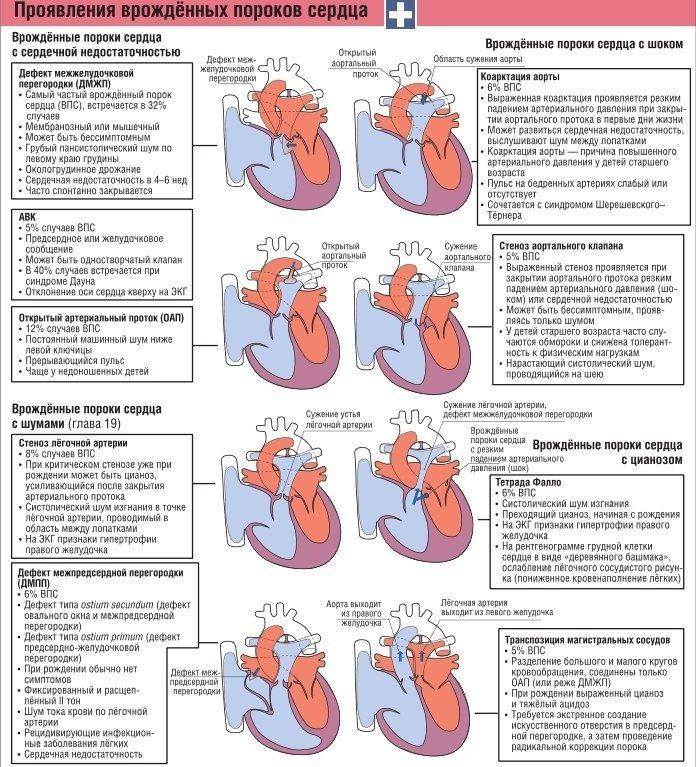
Виды пороков сердца
В большинстве случаев, пороки сердца поражают клапанный аппарат. Появившиеся в результате этой патологии осложнения могут стать причиной ранней потери трудоспособности и даже смерти.
Основная роль клапанного аппарата – свободно пропускать кровь через себя при сокращении сердца и задерживать обратное движение крови через клапан при расслаблении, сохраняя ритмичный и непрерывный поток крови. Дефектные клапаны перестают полноценно выполнять эту работу и функции, из-за чего кровь с трудом поступает через суженный клапан в полость сердца и в полной мере не покидает камеры или поступает обратно через закрытый клапан.
Приобретенные пороки сердца:
- недостаточность клапана (неполное смыкание створок или повреждение створок) – вызывает обратный ток крови;
- стеноз клапана (сужение просвета между открытыми створками) – затрудняет кровообращение;
- пролабирование (выпячивание) клапана, в результате чего его створки выбухают в сердечную полость, и часто происходит обратный ток крови вследствие недозакрытия клапана.
В кардиологической практике часто встречаются комбинированные и сочетанные пороки, при которых поражены сразу несколько клапанов.
Чаще всего от аномальных изменений страдают митральный (митральный порок сердца) и аортальный (аортальный порок сердца) клапаны сердца.
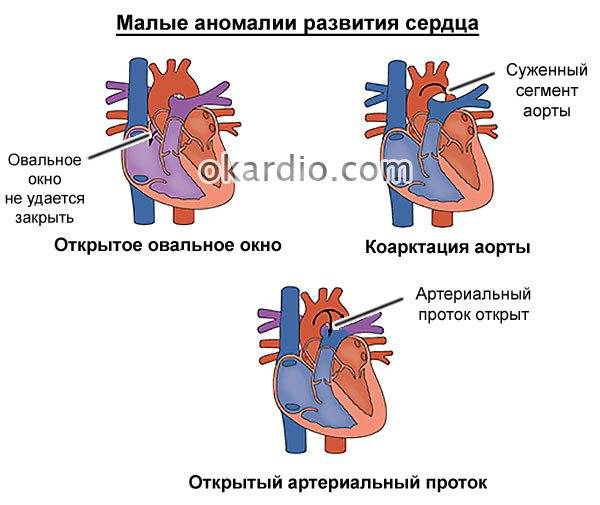
Врожденные пороки сердца:
- дефект межпредсердной перегородки;
- дефект межжелудочковой перегородки;
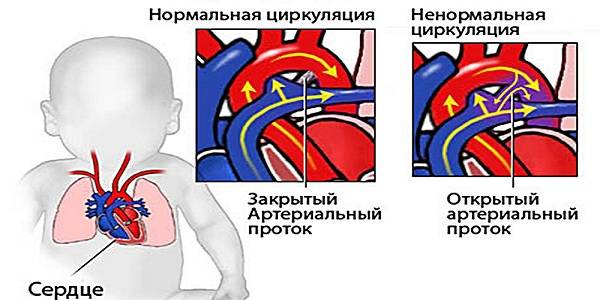
- открытый артериальный проток;
- транспозиция (нарушение положения) крупных магистральных сосудов;
- коарктация аорты;
- стеноз легочной артерии и др.
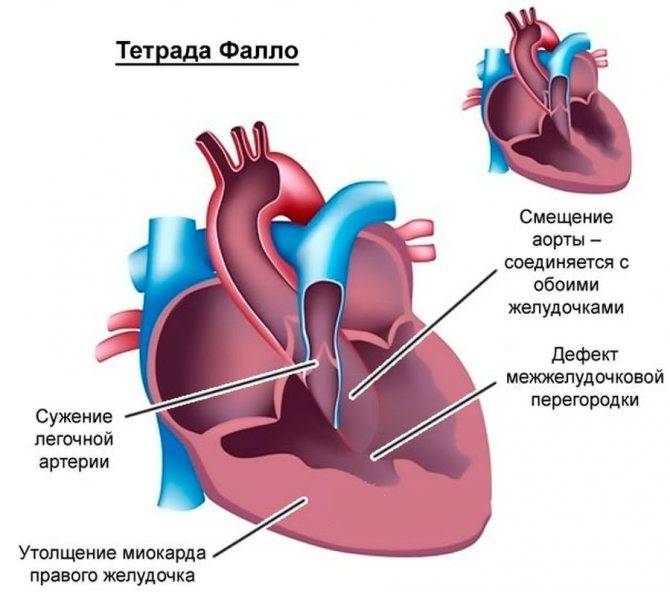
Врожденные пороки сердца могут встречаться как по отдельности, так и в комбинациях друг с другом. Так, сочетание гипертрофии правого желудочка, транспозиции аорты, дефекта межжелудочковой перегородки и стеноза выходного тракта правого желудочка носит название тетрады Фалло (или синего порока сердца).
1
Рентгенография при пороках сердца
2
Диагностика пороков сердца с помощью рентгена
3
УЗИ при пороках сердца
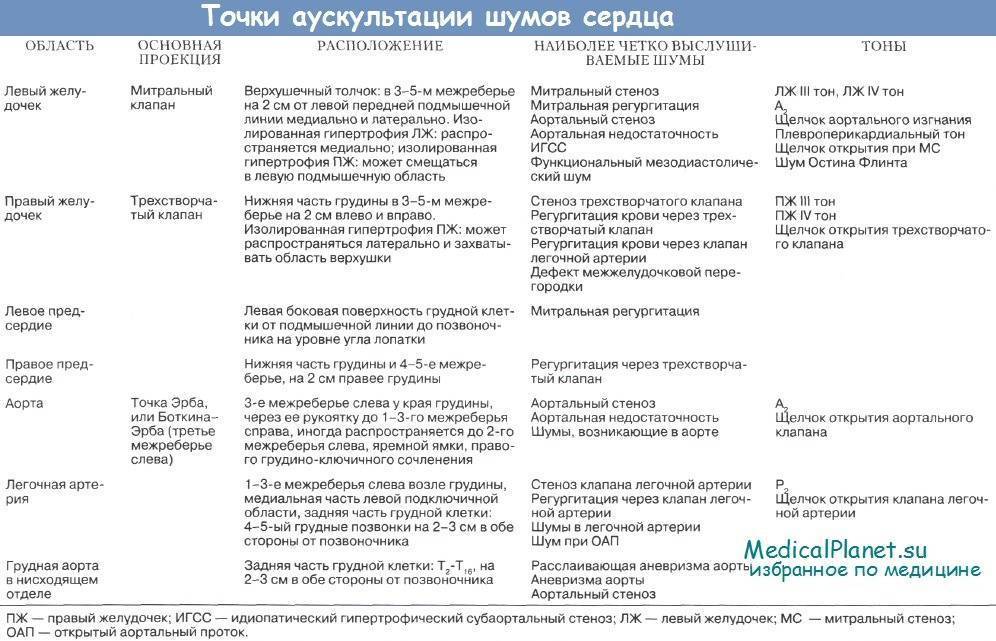
Аускультация сердца
Аускультация сердца у детей младшего возраста проводится в
положении лежа с разведенными и фиксированными (“кольцом” согнутых
пальцев рук помогающего при обследовании) или в положении сидя с разведенными в
стороны руками ребенка. У детей старшего возраста аускультация проводится в
различных положениях (стоя, лежа на спине, левом боку).
Во время деятельности сердца возникают
звуковые явления, которые называются сердечными тонами:
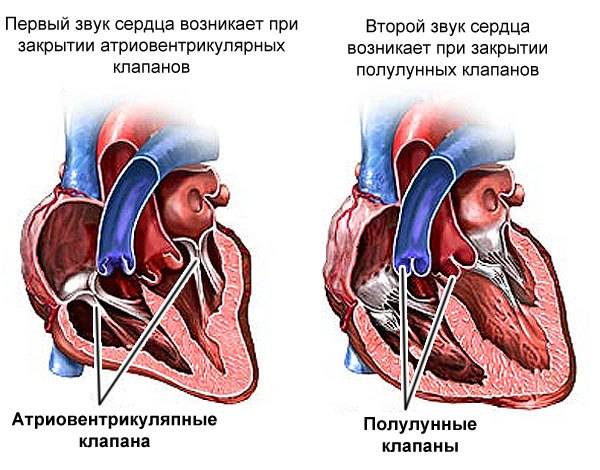
1.I тон обусловлен захлопыванием митрального и трикуспидального
клапанов, колебаниями миокарда, начальных отделов аорты и легочного ствола при
растяжении их кровью, а также колебаниями, связанными с сокращением предсердий;
2.II тон образуется за счет колебаний, возникающих в начале
диастолы при захлопывании полулунных створок клапана аорты и легочного ствола,
за счет колебания стенок начальных отделов этих сосудов.
Звучность тонов меняется в зависимости от близости расположения
фонендоскопа к клапанам – источникам звукообразования.
Общепринятые толчки и порядок аускультации:
1.область верхушечного толчка – выслушиваются звуковые явления при
закрытии митрального клапана, поскольку колебания хорошо проводятся плотной
мышцей левого желудочка и верхушка сердца во время систолы ближе всего подходит
к передней грудной стенке;
2.2-го межреберья справа у края грудины – выслушивание звуковых
явлений с клапанов аорты, где она очень близко подходит к передней грудной
стенке;
3.2-го межреберья слева от грудины – выслушивание звуковых явлений
с полулунных клапанов легочной артерии;
4.у основания мечевидного отростка грудины – выслушивание звуковых
явлений с трехстворчатого клапана;
5.точка Боткина – Эрба
(место прикрепления 3- 4-го ребер слева к грудине) – выслушивание звуковых
явлений с митрального и аортального клапанов.
У детей дошкольного возраста лучше выслушивать сердце в период
задержки дыхания, так как дыхательные шумы могут мешать аускультации сердца.
При аускультации сердца следует сначала оценить правильность ритма, затем
звучание тонов, их соотношение в разных точках аускультации (I тон следует
после продолжительной паузы сердца и совпадает с верхушечным толчком. Пауза
между I и II тонами короче, чем между II и I). У верхушки сердца и основания
мечевидного отростка у детей всех возрастных групп I тон громче, чем II, только
в первые дни жизни они почти одинаковы. У детей первого года жизни I тон на
аорте и легочной артерии громче, чем II, что объясняется низким кровяным
давлением и относительно большим просветом сосудов. К 12- 18 месяцам сила I и
II тонов у снования сердца сравнивается, а с 2- 3 лет начинает превалировать II
тон. В точке Боткина сила I и II приблизительно одинакова. У 80 % детей могут
выслушиваться функциональные (“неорганические”,
“акцидентальные”, “непатологические”, “невинные”,
“физиологические”, “вторичные”, “непостоянные”,
“преходящие”, “временные”) шумы – дополнительные звуковые
явления в области сердца, не связанные с анатомическим повреждением сердца и
крупных сосудов.
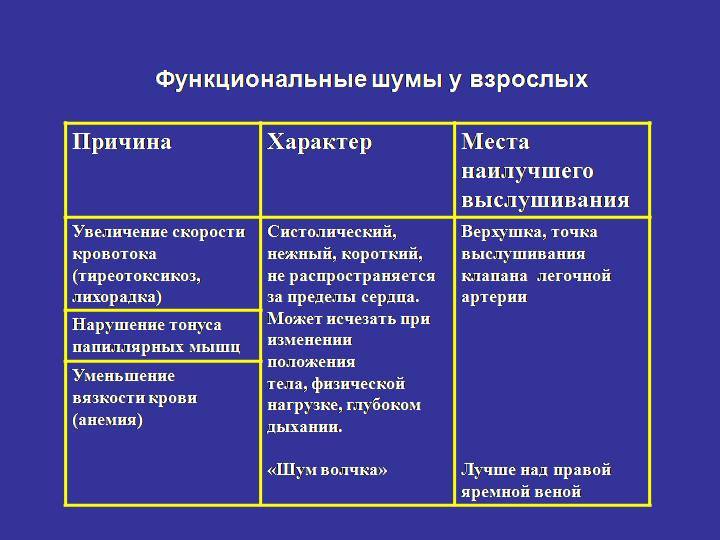
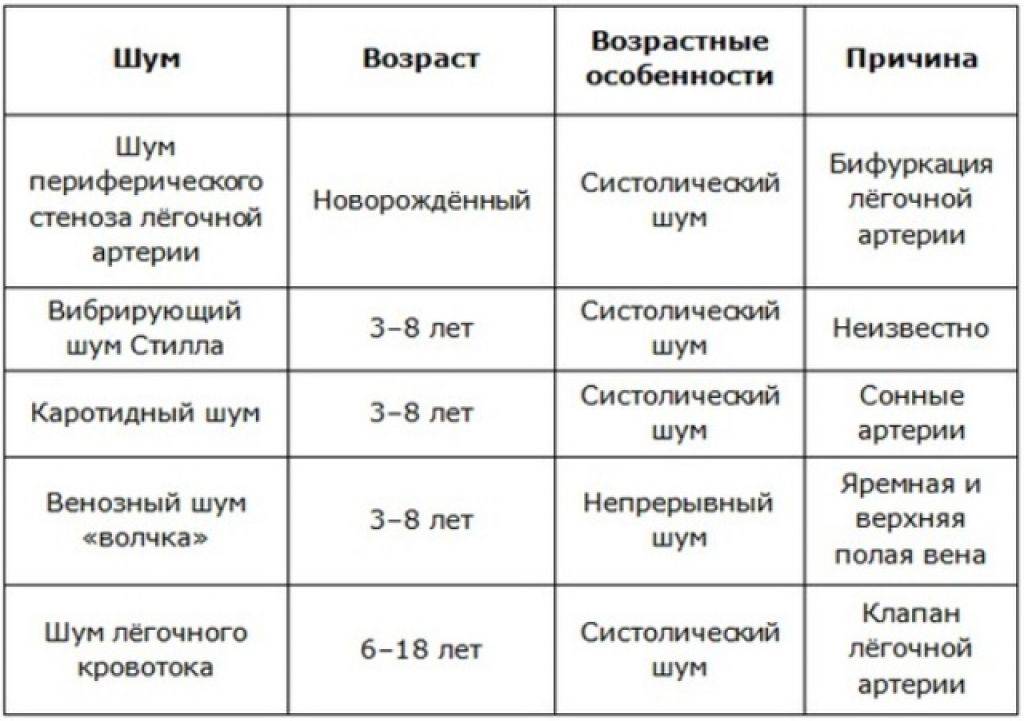
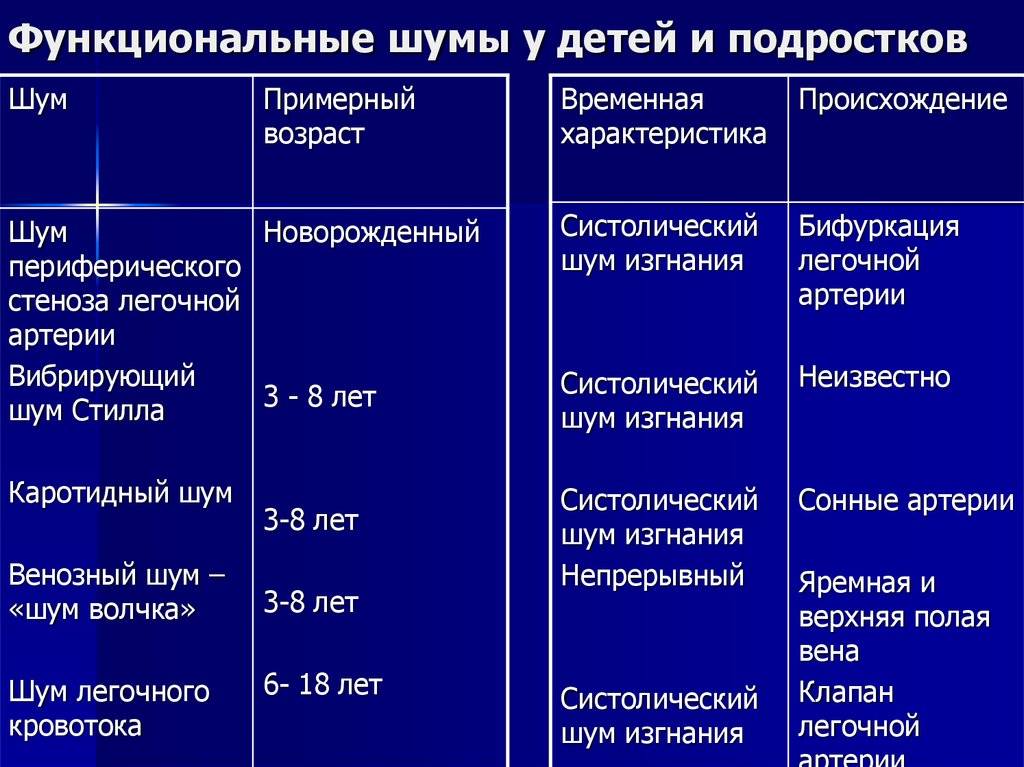
Происхождение функциональных шумов:
1.шумы формирования сердца возникают в связи с неравномерным
ростом отделов сердца, несоответствием камер и отверстий сердца, створок
клапанов и хорд, диаметра и толщины стенок сосудов, что ведет к дополнительной
турбулентности крови и вибрации створок клапанов, изменению резонансных свойств
работающего сердца;
2.шум малых аномалий, не ведущих к нарушению
гомодинамики, – относительное сужение крупных сосудов – индивидуальные
особенности архитектоники трабекулярной поверхности эндокарда, своеобразие
структур и расположения папиллярных мышц и хорд, обусловливающих дополнительную
турбулентность крови;
3.шумы мышечного происхождения:
атонические, гипертонические нейровегетативные, миокардиодистрофические, после
физической нагрузки;
4.шумы при изменении состава, скорости
движения крови – анемические, тахемические, при эксикозе, при гиперволемии;
5.шумы при острых и хронических инфекциях и интоксикациях;
6.внесердечные шумы:
компрессионные (при сдавлении крупных сосудов), сердечно-легочные, шум легочной
артерии в районе ее бифуракции, при деформации грудной клетки.
Чсс у детей: норма по возрастам в таблице, алгоритм подсчета пульса
Наблюдение за сердцебиением ребенка поможет вовремя заметить и предупредить заболевания сердечно-сосудистой системы. В расчет берется 2 показателя:
- частота пульса,
- частота сердечных сокращений (сердцебиения).
Пульс и частота сердечных сокращений позволяют сделать выводы о том, корректно ли функционирует сердечно-сосудистая система малыша. Это позволяет выявить врожденные патологии или диагностировать раннюю стадию заболевания.
Нарушение нормы ЧСС свидетельствует об аритмии.
Чтобы выявить наличие патологии, нужно знать способы измерения ЧСС и ЧДД, корректно применять их на практике, а также отличать нормы для малышей разного возраста от патологического процесса.
Методы измерения и алгоритм подсчета пульса у детей
Можно выделить 3 метода измерения пульса у детей:
- Самостоятельное. Установите таймер секундомера на 1 минуту. Приложите большой палец к месту, где находится артерия (запястье, шея, локоть, висок). Часть тела, наиболее удобная для наблюдения за сердцебиением, для каждого индивидуальна.
- Использование специального браслета. Такой пульсометр можно купить в аптеке или любом магазине спортивных принадлежностей. По сравнению с первым, этот метод менее точен, т.к. качественные экземпляры найти тяжело.
- Медицинское обследование. Выполняется врачом с определенной периодичностью. Для фиксации пульса у новорожденных врачи используют стетоскоп. Не лишним будет измерение АД с помощью тонометра.
Оптимальным моментом для самостоятельного обследования является время сна или момент сразу после пробуждения. Во сне малыш спокоен, и его пульс не сильно искажен. Поза лежа более предпочтительна, чем остальные. Удары следует считать внимательно. Лучше проверить себя и пройти весь алгоритм действий несколько раз — ЧСС не должна сильно колебаться в пределах одного показателя.
От чего зависит частота сердцебиения ребенка?
Показатель пульса у детей зависит от:
- возраста (чем больше лет, тем ниже показатели нормы),
- массы тела,
- положения тела при измерении,
- времени суток и т.д.
Для максимальной точности проведите несколько измерений в одинаковых условиях. Например, старайтесь считать пульс ребенку в одно и то же время суток, при одном и том же положении тела и т.д. Если ребенок болен или капризничает, процедуру лучше отложить. Перед тем как считать пульс, измерьте температуру тела. Норма — 36.5-37.0 °C.
О чем свидетельствует учащенный или замедленный пульс?
Высокий пульс может появиться по ряду причин, среди которых выделяются патологические и непатологические. К непатологическим относятся:
- физическая активность,
- перегрев тела,
- эмоциональное возбуждение,
- переутомление.
Перечисленные факторы не имеют патологической природы и являются нормальными. В этом случае не нужно обращаться к врачу. Другое дело, если видимые причины для повышения ЧСС отсутствуют. Тогда отклонение от нормы может произойти по причине:
Игнорировать этот сигнал организма опасно для здоровья ребенка. Развитие патологий при отсутствии адекватной терапии приведет к дефициту питательных веществ в коронарных капиллярах. Чем меньше малышу лет, тем слабее его сердечная мышца, поэтому она не может справляться с такой нагрузкой. Самым страшным последствием является фибрилляция желудочков сердца.
Почему возникает замедленное сердцебиение у ребенка? Брадикардия может свидетельствовать о:
- гипотензии – недостаточном кровяном давлении,
- эндокардите – воспалении внутренней оболочки сердечной мышцы,
- миокардите – поражении сердца,
- дисфункции щитовидной железы,
- голодании,
- переохлаждении.
Если сердечный ритм снижается до 40 ударов, немедленно вызывайте бригаду скорой помощи. Запущенное состояние приведет к коматозу. Кроме замедленного пульса брадикардия характеризуется наличием таких симптомов, как слабость, усталость, сонливость и понижение АД. При обнаружении одного или нескольких симптомов необходимо быстро обратиться за медицинской помощью.
Симптомы
Большинство функциональных шумов определяются только при профилактических осмотрах. Родители не предъявляют никаких жалоб: дети развиваются соответственно возрасту, при объективном осмотре у них не обнаруживают отклонений функций других органов.
Органические врожденные шумы сопровождаются достаточно яркой клинической картиной:
- ребенок с рождения плохо прибавляет в массе,
- отстает в развитии по двигательным функция,
- слабое сосание, сонливость, слабый крик у новорожденного,
- более старшие дети быстро утомляются, страдают отдышкой при незначительных физических нагрузках,
- наблюдается бледность и синюшность кожных покровов.
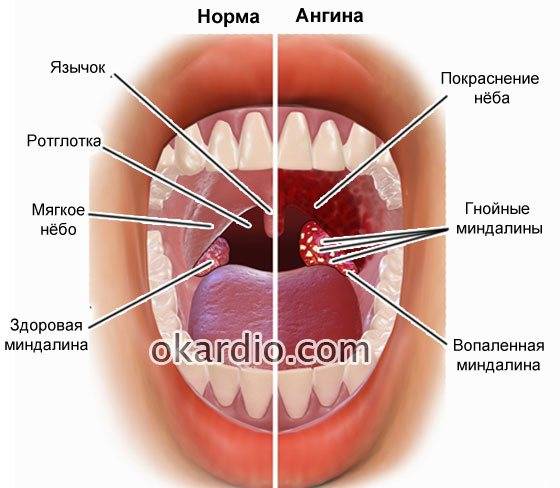
Строение сердечных клапанов может нарушаться после перенесенной ангины и ревматизма. У ребенка при этом обнаруживаются все признаки инфекционного процесса: повышенная температура, интоксикация, тахикардия и боли в области сердца.
Найти ближайшую к вам клинику
Детская поликлиника
400074 г. Волгоград, ул. Козловская, 33
понедельник-пятница с 8.00 до 20.00
суббота с 09.00 до 18.00
воскресенье c 9.00 до 14.00
Клиника на Невской
400087, г. Волгоград, ул. Невская, 13а
понедельник-пятница
с 08.00 до 12.00 медицинские осмотры;
с 12.00 до 18.00 оформление справок;
с 14.00 до 16.00 выдача заключений
суббота – с 09.00 до 14.00
воскресенье-выходной
Клиника на Ангарской
400049 г. Волгоград, ул. Ангарская, 13л
понедельник-пятница с 08.00 до 20.00 )
суббота-воскресенье с 08.00 до 20.00
Клиника на Кубанской
400131 г. Волгоград, ул. Кубанская, 15а
понедельник-пятница с 7.00 до 20.00
суббота с 07.30 до 19.00
воскресенье с 08.00 до 18.00
Хирургическое лечение
В особых ситуациях оториноларинголог может назначить аденотомию — операцию по удалению вегетаций. Существует ряд показаний к аденотомии:
- когда не удается эффективно лечить ребенка консервативными способами;
- невозможность полноценно дышать носом приводит к частым болезням: ангина, фарингит и т.д.
- повторяющиеся воспаления в ушах;
- ребенок храпит, возникают остановки дыхания во сне (апноэ).
Вмешательство противопоказано при болезнях крови, в период обострения инфекционных заболеваний и детям младше двух лет.
Перед аденотомией нужно убрать воспаление, вылечив аденоидные вегетации. Сама операция длится всего 15-20 минут и проходит под местным наркозом. Пациент во время манипуляции располагается в кресле, немного запрокинув голову, а ЛОР-врач с помощью особого инструмента — аденотома — захватывает ткань вегетаций и отрезает ее резким движением руки. После манипуляции возможно небольшое кровотечение. Если операция прошла успешно и осложнений не выявлено, пациента отпускают домой.
Альтернатива стандартной операции, более современное вмешательство, – эндоскопическая аденотомия. Проводится с помощью эндоскопа. Этот способ значительно увеличивает процент проведенных операций без осложнений.
После вмешательства нужно сутки соблюдать постельный режим и пару недель ограничить себя в физических нагрузках и активности. Следует уменьшить время нахождения на солнце, противопоказаны горячие ванны. Оториноларинголог посоветует курс дыхательной гимнастики, который непременно поможет пациенту восстановиться и вернуться к нормальному образу жизни.
Педиатры разделяют шумы на две группы: физиологические и патологические
Физиологические шумы:
- обнаруживаются у каждого второго ребенка;
- связаны с неравномерным ростом сердца и сосудистой системы;
- возникают и усиливаются в периоды активного роста – первый год жизни, подростковый возраст;
- не вызваны патологией или заболеванием;
- не сопровождаются другими симптомами заболеваний сердца – утомляемостью, одышкой, бледностью, и т.д.;
- патологии не подтверждаются дополнительными исследованиями;
- при УЗИ сердца могут сопровождаться минимальными изменениями сердца;
- не требуют лечения;
- требуют регулярного наблюдения у педиатра.
Патологические шумы:
- бывают врожденными и приобретенными;
- связаны с нарушениями развития органов сердца или крупных сосудов;
- могут сопровождаться характерными симптомами – вялость, утомляемость, одышка, – наличие которых зависит от степени тяжести патологии;
- подтверждаются результатами дополнительных исследований;
- требуют регулярных консультаций специалиста;
- могут угрожать жизни или привести к инвалидизации;
- требуют лечения.
Выявить шумы в сердце может участковый педиатр при прослушивании сердца фонендоскопом. А вот отличить физиологические шумы от патологических поможет детский кардиолог, он же даст рекомендации по дальнейшему обследованию и лечению ребенка.
Лечение
Наиболее часто хирургическое лечение проводится с целью замены сердечных клапанов, коррекции врожденной патологии или для удаления опухолей. После проведения подобных операций детям в течение двух или более лет рекомендована индивидуальная реабилитация. Она включает в себя прием некоторых препаратов (к примеру, для разжижения крови), щадящий режим жизнедеятельности и постепенное увеличение физической нагрузки. По возможности назначается санаторно-курортное лечение.
Бывают случаи, при которых операции не проводятся. Такое возможно при высокой стоимости, слишком малом возрасте, либо, наоборот, при упущенном времени, наличии сопутствующего опасного заболевания. При этих вариантах назначается медикаментозная терапия, цель которой заключается в облегчении состояния и компенсации нарушенной функции сердца.
Препараты, назначаемые для лечения патологии, могут быть весьма разнообразными, начиная от лекарственных веществ, поддерживающих работу сердца и заканчивая антибиотиками. Подбор лечения производится индивидуально ввиду того, что причин шумов в сердце достаточно много.